Проблема опухолей головного мозга: l 3, 7


Проблема опухолей головного мозга: l 3, 7 -9, 5 % от всех онкологических заболеваний ( в детском возрасте -20%); l Высокий процент летальности и инвалидизации; l По данным ВОЗ ежегодный однопроцентный прирост. l Летальность от онкологических заболеваний на третьем месте (после сердечно-сосудистых и травм);
Факторы риска, способствующие возникновению ОГМ 1. Факторы окружающей среды ь Радиоактивное излучение ь Электромагнитные поля ь Винилхлорид (изготовление пластмасс), аспартам (заменитель сахара) 2. Нарушения иммунной системы (риск возникновения лимфом головного мозга).

Факторы риска, способствующие возникновению ОГМ 3. Семейный анамнез. 4. Нейрофиброматоз II типа 9 риск развития неврином, менингиом). 5. Туберозный склероз (риск гигантоклеточных астроцитом). 6. Синдром Von Hippel-Lindau – возникновение гемангиобластом (опухоли кровеносных сосудов) мозжечка или сетчатки, а также раком почки.
Теории опухолевого роста l Мутационная (мутации в хромосомах). l Вирусная (обнаружение вирусов герпеса в опухолях мозга). l Дизэмбриологическая (рост ОГМ у детей там где выражены процессы расщепления, смыкания и отшнурорывания). l Наследственная.
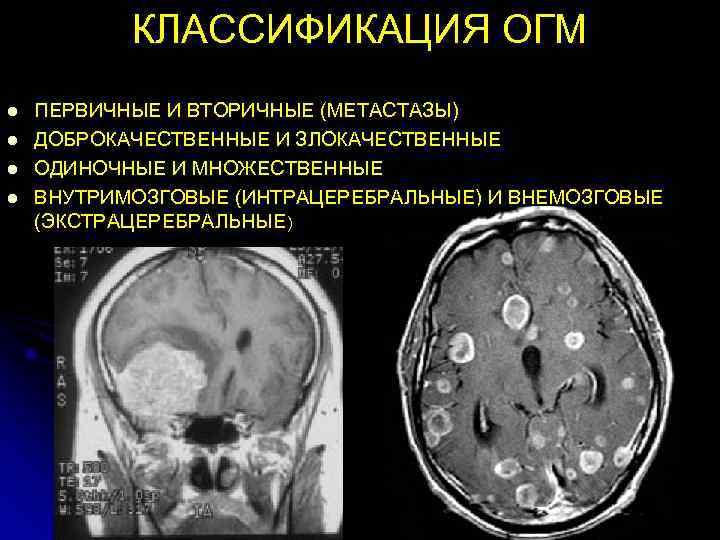
КЛАССИФИКАЦИЯ ОГМ l ПЕРВИЧНЫЕ И ВТОРИЧНЫЕ (МЕТАСТАЗЫ) l ДОБРОКАЧЕСТВЕННЫЕ И ЗЛОКАЧЕСТВЕННЫЕ l ОДИНОЧНЫЕ И МНОЖЕСТВЕННЫЕ l ВНУТРИМОЗГОВЫЕ (ИНТРАЦЕРЕБРАЛЬНЫЕ) И ВНЕМОЗГОВЫЕ (ЭКСТРАЦЕРЕБРАЛЬНЫЕ)

ГИСТОЛОГИЧЕСКАЯ КЛАССИФИКАЦИЯ ОГМ (сокращенная) 1. Нейроэпителиальные (астроцитомы, олигодендроглиомы, смешанные глиомы, глиобластомы, эпендимомы, пинеаломы, сосудистого сплетения, нейрональные и смешанные нейронально-глиальные опухоли (ганглиоцитома), эмбриональные (медуллобластома). 2. Опухоли черепных нервов. 3. Опухоли мозговых оболочек: менингиомы; мезенхимальные, неменинготелиальные опухоли (липома), первичные меланоцитарные опухоли (меланоцитома). 4. Опухоли гипофиза (аденома, аденокарцинома). 5. Опухоли остатков гипофизарного хода (краниофаренгеома). 6. Опухоли из зародышевых клеток (герминогенные). 7. Опухоли кроветворной ткани. 8. Опухоли врастающие в полость черепа. 9. Метастатические опухоли. 10. Опухоли неясного происхождения. 11. Кистозные образования. 12. Сосудистые опухолевидные поражения. 13. Реактивные и воспалительные процессы, имитирующие опухоли (герпетический энцефалит).

КЛАССИФИКАЦИЯ ОГМ по степени злокачественности (Grade) 1. Grade I –опухоли с низким пролиферативным потенциалом. Могут быть излечены исключительно хирургическим путем. 2. Grade II – опухоли, характеризующиеся инфильтративным ростом, низкой митотической активностью, склонностью к рецидивированию. Некоторые склонны к прогрессирующей малигнизации. 3. Grade III – опухоли с гистологическими признаками злокачественности в виде митотической активности, отчетливыми проявлениями инфильтративного роста и признаками анаплазии. 4. Grade IV – опухоли с высоким уровнем митотической активности, склонные к образованию очаговых некрозов, характеризующиеся быстрым пред- и
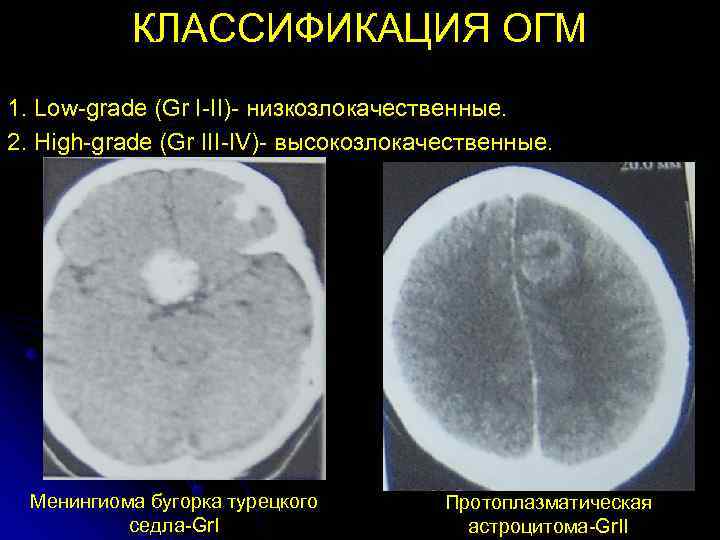
КЛАССИФИКАЦИЯ ОГМ 1. Low-grade (Gr I-II)- низкозлокачественные. 2. High-grade (Gr III-IV)- высокозлокачественные. Менингиома бугорка турецкого Протоплазматическая седла-Gr. I астроцитома-Gr. II
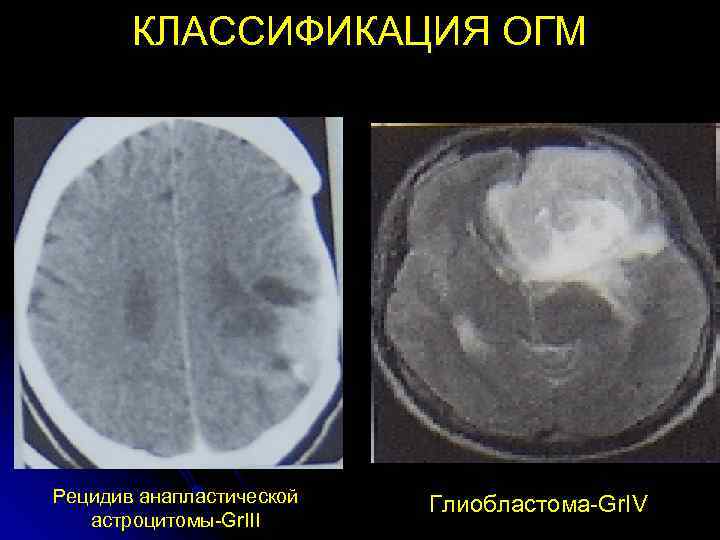
КЛАССИФИКАЦИЯ ОГМ Рецидив анапластической Глиобластома-Gr. IV астроцитомы-Gr. III
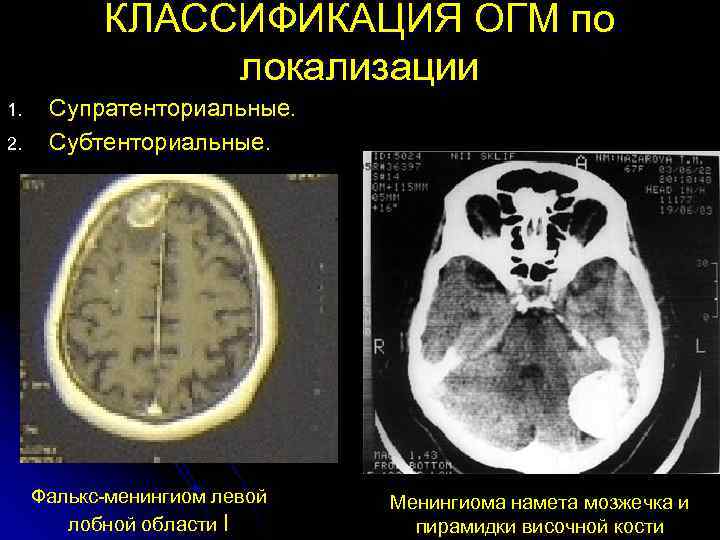
КЛАССИФИКАЦИЯ ОГМ по локализации 1. Супратенториальные. 2. Субтенториальные. Фалькс-менингиом левой Менингиома намета мозжечка и лобной области I пирамидки височной кости
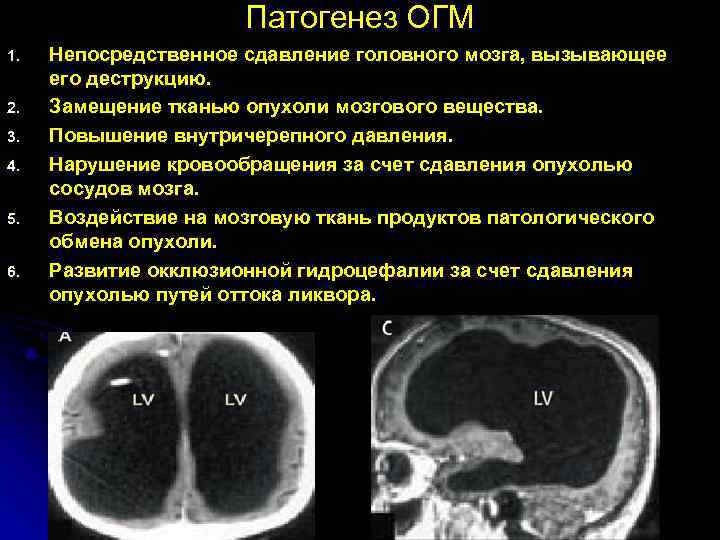
Патогенез ОГМ 1. Непосредственное сдавление головного мозга, вызывающее его деструкцию. 2. Замещение тканью опухоли мозгового вещества. 3. Повышение внутричерепного давления. 4. Нарушение кровообращения за счет сдавления опухолью сосудов мозга. 5. Воздействие на мозговую ткань продуктов патологического обмена опухоли. 6. Развитие окклюзионной гидроцефалии за счет сдавления опухолью путей оттока ликвора.

Диагностика üНейровизуализация (КТ/МРТ) üИсследование ликвора –исследование с целью выявления опухолевых клеток ü Церебральная ангиография ( оценивается кровоснабжение опухоли, обязательно для опухолей хиазмально-селлярной локализации) üПЭТ, трактография в идеале üБиопсия при опухолеподобных заболеваниях (энцефалит) - стереотаксис
Клиника ОГМ 1. Общие (общемозговые ) симптомы 2. Очаговые. 3. Симптомы на расстоянии (вторично-очаговые).

Клиника ОГМ Общемозговые симптомы (гипертензионный синдром)- возникают в связи с повышением внутричерепного давления. l Головная боль- часто первый симптом, общая или локализованная, сначала беспокоит по утрам, затем постоянно. l Рвота – на высоте головной боли, не приносит облегчения и не связана с приемом пищи. l Головокружение.

Клиника ОГМ Общемозговые симптомы (гипертензионный синдром). 4. Застойные диски зрительных нервов – проявление внутричерепной гипертензии. Сначала больной замечает кратковременное затуманивание зрения, затем снижается острота, конечный результат – слепота в результате вторичной атрофии зрительных нервов.

Клиника ОГМ Общемозговые симптомы (гипертензионный синдром). 5. Эпилептические припадки-могут быть первым признаком опухоли из-за местного действия опухоли. Также м. б. следствием повышенного ВЧД. 6. Изменения психики – вялость, апатичность, снижение памяти, раздражительность.

Клиника ОГМ Симптомы на расстоянии- обусловлены повышением внутричерепного давления и прижатием черепных нервов к основанию черепа (чаще отводящий нерв – сходящиеся косоглазие). При нелеченной опухоли возникают дислокационные синдромы –угнетение сознания, нарушение витальных функций.
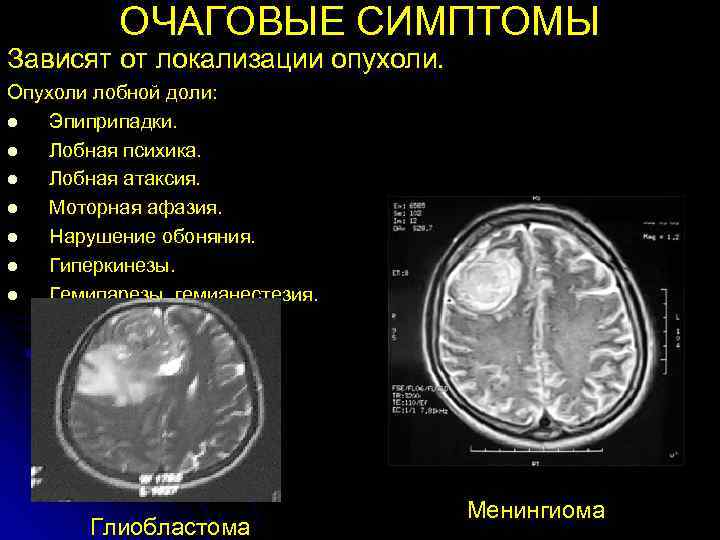
ОЧАГОВЫЕ СИМПТОМЫ Зависят от локализации опухоли. Опухоли лобной доли: l Эпиприпадки. l Лобная психика. l Лобная атаксия. l Моторная афазия. l Нарушение обоняния. l Гиперкинезы. l Гемипарезы, гемианестезия. Менингиома Глиобластома
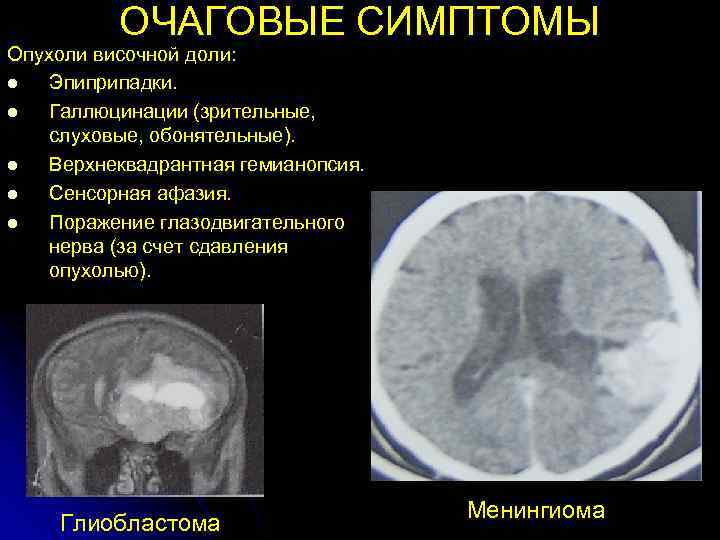
ОЧАГОВЫЕ СИМПТОМЫ Опухоли височной доли: l Эпиприпадки. l Галлюцинации (зрительные, слуховые, обонятельные). l Верхнеквадрантная гемианопсия. l Сенсорная афазия. l Поражение глазодвигательного нерва (за счет сдавления опухолью). Менингиома Глиобластома
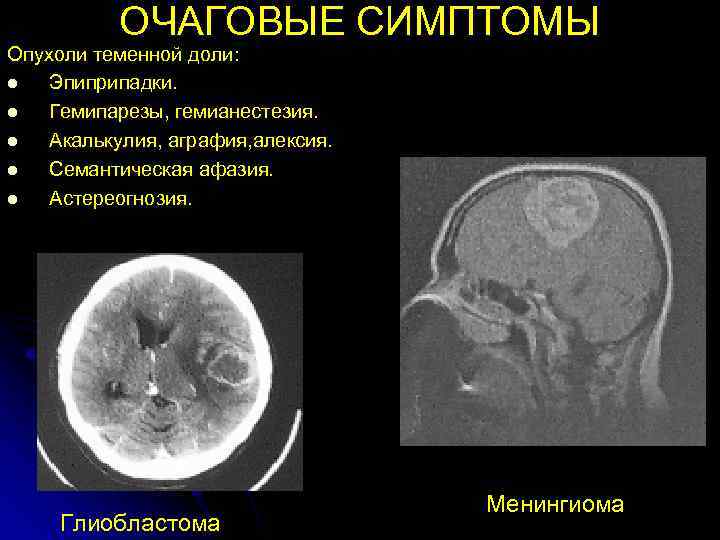
ОЧАГОВЫЕ СИМПТОМЫ Опухоли теменной доли: l Эпиприпадки. l Гемипарезы, гемианестезия. l Акалькулия, аграфия, алексия. l Семантическая афазия. l Астереогнозия. Менингиома Глиобластома
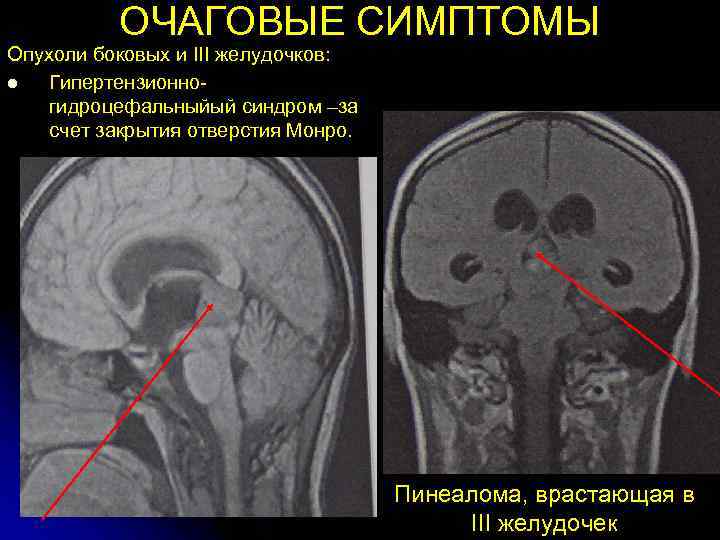
ОЧАГОВЫЕ СИМПТОМЫ Опухоли боковых и III желудочков: l Гипертензионно- гидроцефальныйый синдром –за счет закрытия отверстия Монро. Пинеалома, врастающая в III желудочек
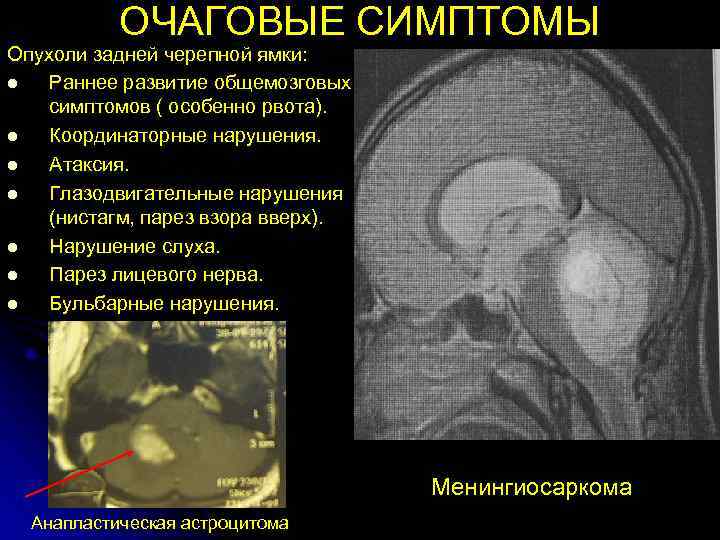
ОЧАГОВЫЕ СИМПТОМЫ Опухоли задней черепной ямки: l Раннее развитие общемозговых симптомов ( особенно рвота). l Координаторные нарушения. l Атаксия. l Глазодвигательные нарушения (нистагм, парез взора вверх). l Нарушение слуха. l Парез лицевого нерва. l Бульбарные нарушения. Менингиосаркома Анапластическая астроцитома
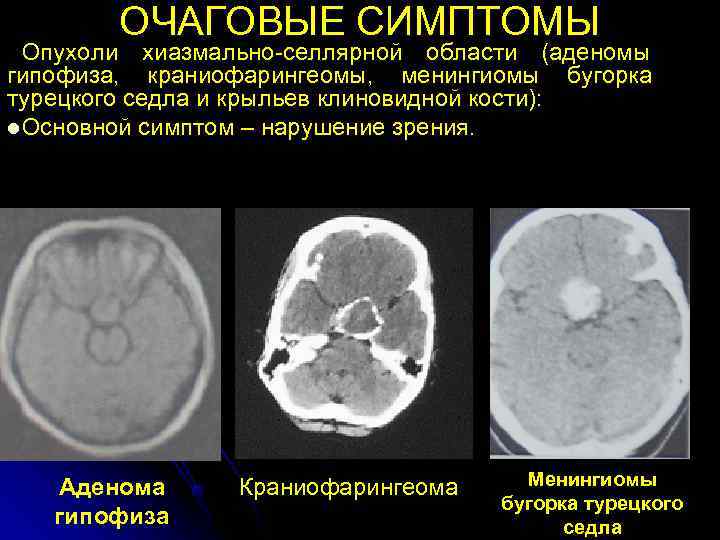
ОЧАГОВЫЕ СИМПТОМЫ Опухоли хиазмально-селлярной области (аденомы гипофиза, краниофарингеомы, менингиомы бугорка турецкого седла и крыльев клиновидной кости): l Основной симптом – нарушение зрения. Аденома Краниофарингеома Менингиомы бугорка турецкого гипофиза седла

Внутримозговые опухоли МЕТАСТАТИЧЕСКИЕ l. Наиболее частая опухоль головного мозга (выявляется у 15 -35 % онкологических больных) l. Вторичные l. Единичные (до 3 -х – рак молочной железы, желудка, почек) и множественные (рак легких, печени, меланома) l. У 20 -40 % больных метастаз головного мозга является первичным клиническим проявлением онкологического заболевания l 50 % представлено опухолями легких, 15 % - молочная железа, меланома – 10 %, 15 % - опухоли других локализаций l. Диагностика и клиника сходны с глиальными опухолями
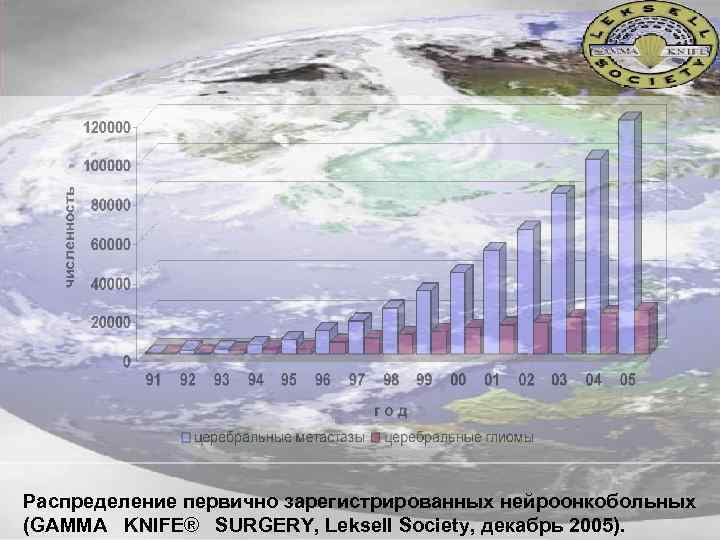
Распределение первично зарегистрированных нейроонкобольных (GAMMA KNIFE® SURGERY, Leksell Society, декабрь 2005).

Локализация метастазов в головном мозге (по данным нейрохирургического отделения 9 -ой ГКБ)

Источники метастазов в ГМ (по данным нейрохирургического отделения 9 -ой ГКБ).
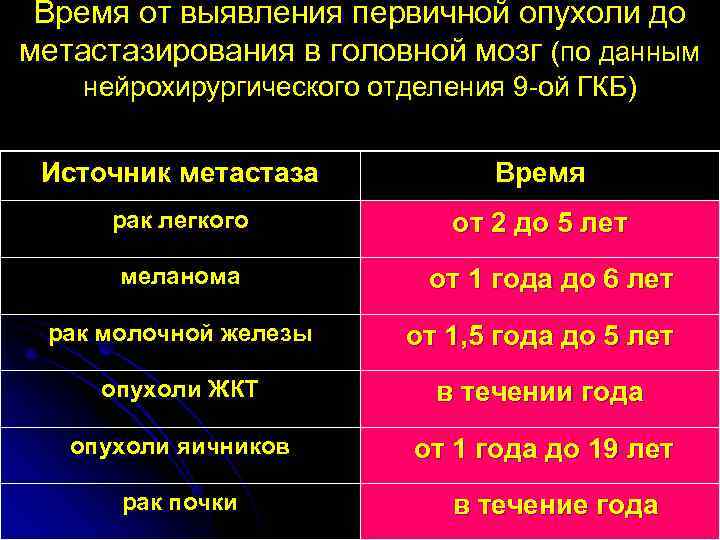
Время от выявления первичной опухоли до метастазирования в головной мозг (по данным нейрохирургического отделения 9 -ой ГКБ) Источник метастаза Время рак легкого от 2 до 5 лет меланома от 1 года до 6 лет рак молочной железы от 1, 5 года до 5 лет опухоли ЖКТ в течении года опухоли яичников от 1 года до 19 лет рак почки в течение года
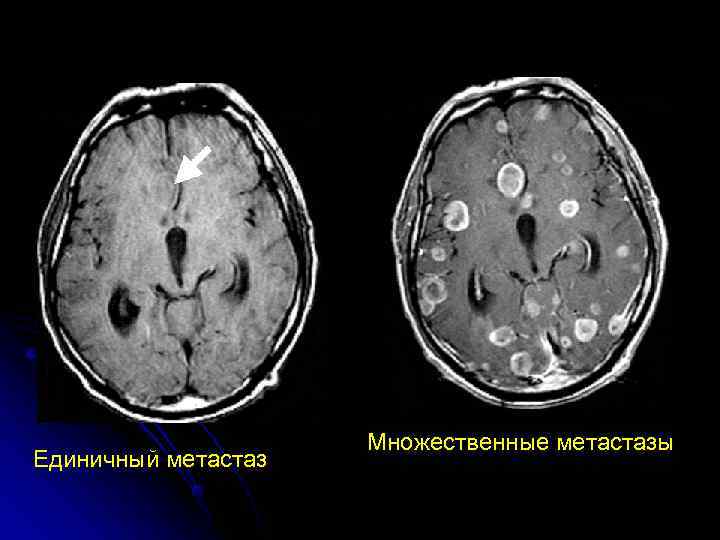
Множественные метастазы Единичный метастаз

Оперативное лечение показано при единичном или нескольких метастазах доступных для удаления в ходе одной операции (50) (33) Хирургическое вмешательство (по данным нейрохирургического отделения 9 -ой ГКБ). .
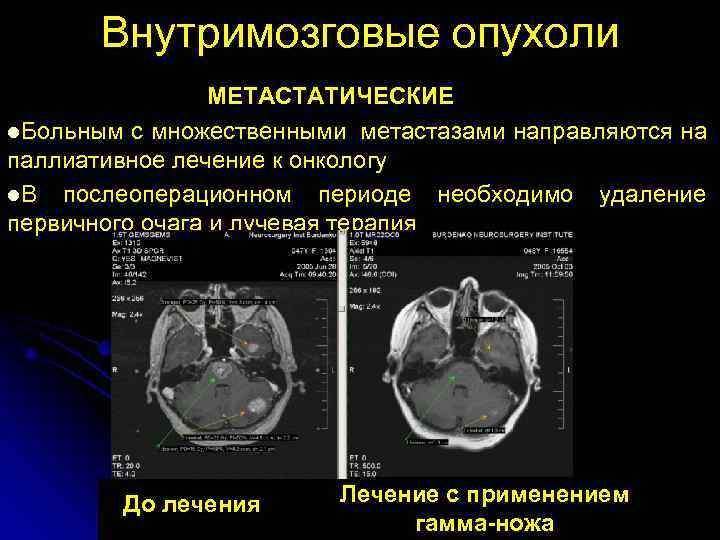
Внутримозговые опухоли МЕТАСТАТИЧЕСКИЕ l. Больным с множественными метастазами направляются на паллиативное лечение к онкологу l. В послеоперационном периоде необходимо удаление первичного очага и лучевая терапия До лечения Лечение с применением гамма-ножа

Внутримозговые опухоли Глиальные опухоли l. Наиболее частая первично-мозговая опухоль - 50 -65% l. Преимущественно трудоспособный возраст l 75 -80% злокачественные ( Grade II-III) l. Глиобластомы ( Gr. IV ) – 40 -45 анапластические астроцитомы ( Gr. III ) – 20 25%, астроцитомы (Gr II)- 10 -15%
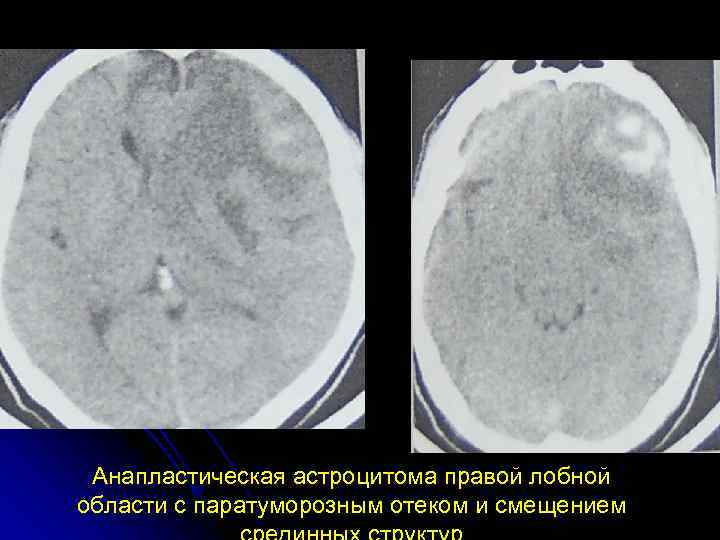
Анапластическая астроцитома правой лобной области с паратуморозным отеком и смещением
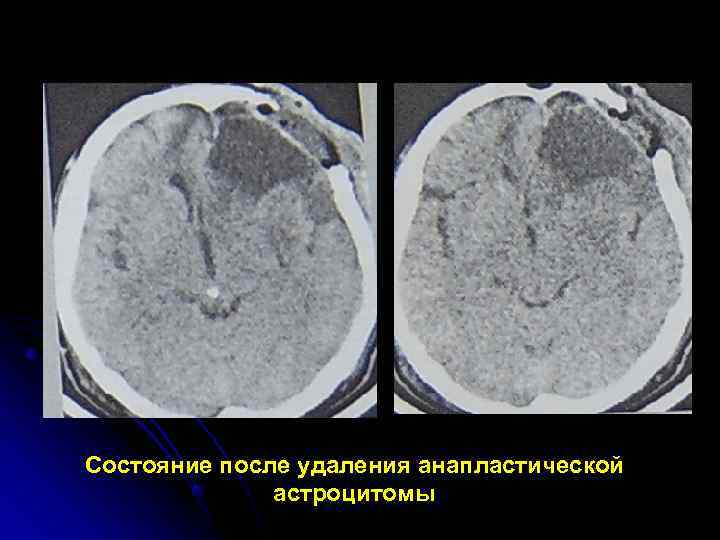
Состояние после удаления анапластической астроцитомы
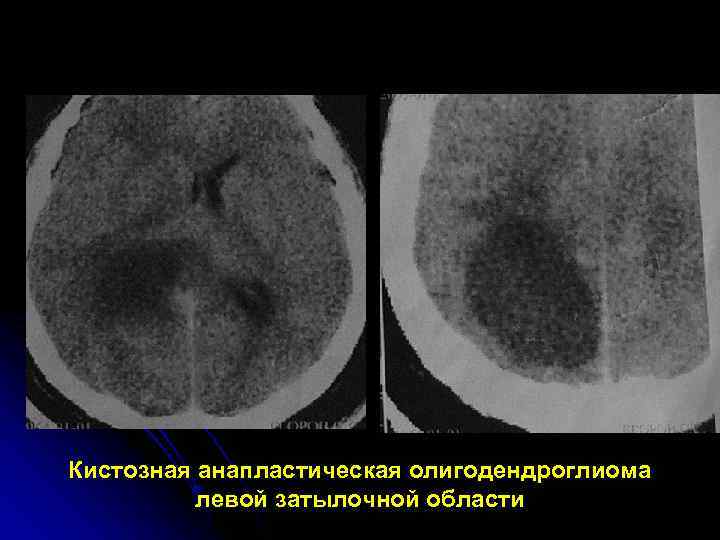
Кистозная анапластическая олигодендроглиома левой затылочной области
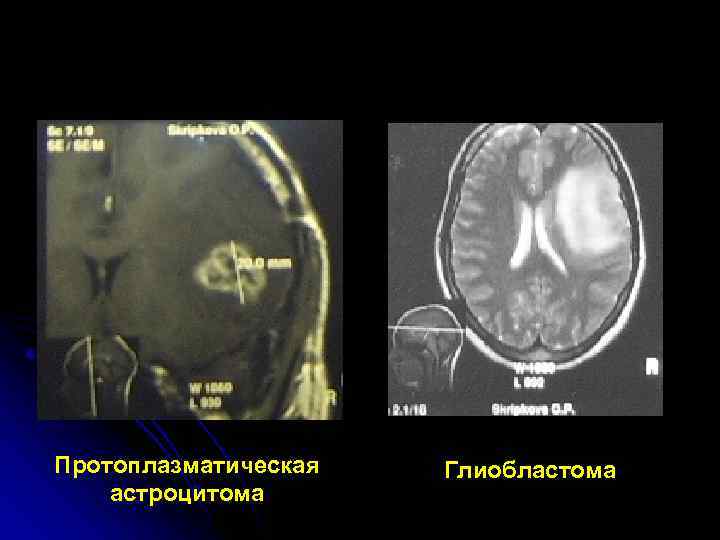
Протоплазматическая Глиобластома астроцитома
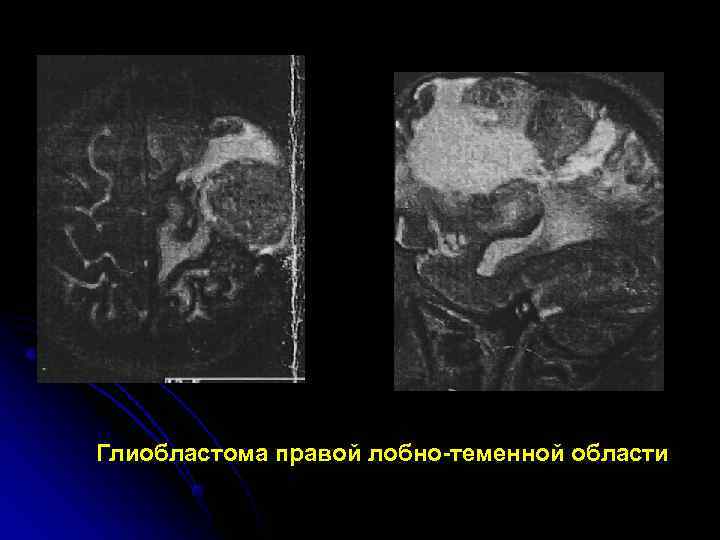
Глиобластома правой лобно-теменной области
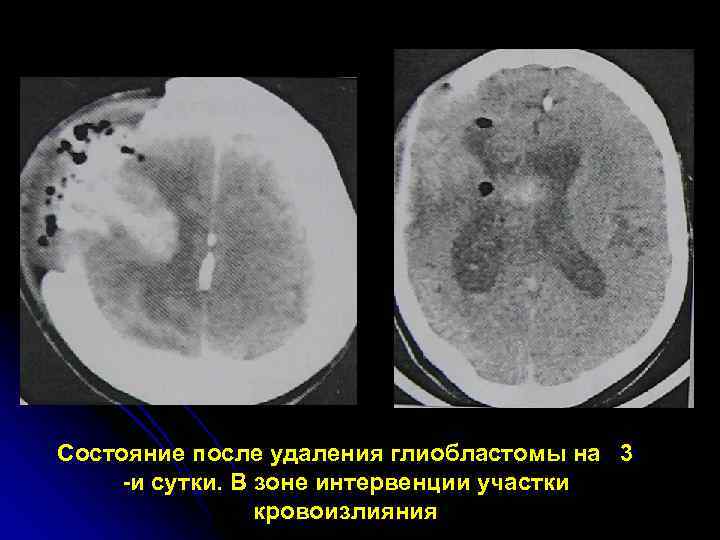
Состояние после удаления глиобластомы на 3 -и сутки. В зоне интервенции участки кровоизлияния

Средняя выживаемость больных l Gr 3 – до 24 месяцев l Gr 4 – не превышает 6 -10 месяцев на фоне комплексного лечения l Без лечения 4 -6 месяцев l 5 летняя выживаемость 3 -5. 5% (для сравнения: в общей онкологии показатель 5 - летней выживаемости больных раком составляет 60%)

ОСНОВНЫМ СТАНДАРТОМ ЛЕЧЕНИЯ ВНУТРИМОЗГОВЫХ ОПУХОЛЕЙ ЯВЛЯЕТСЯ ХИРУРГИЧЕСКИЙ, при этом предполагается максимально-обоснованное удаление опухолевого очага (что возможно лишь в 34 -45% , чаще парциальное или субтотальное удаление патологической ткани) Стандарты адъювантного лечения включают: lлучевую терапию l. Химиотерапию (темозоломид, фотемустин) Современные методы: l. Цитолитические вирусы (заражают клетки опухоли) l. Внедрение в опухолевые клетки генов, кодирующих белки, которые вызывают гибель клетки

Микрохирургия может обеспечить удаление до 75 -92% объема опухолевой ткани l Оставшаяся порция опухоли (8 -24 грамма) подвергается общему химиолучевому воздействию l Химиолучевая стандартная терапия эффективна лишь в отношении очень малой части оставшейся опухоли (2 -4 грамма в весовом эквиваленте), а в отношении остальной порции опухоли способствует формированию химиорадиорезистентного клеточного клона, не реагирующего на дальнейшее лечение.
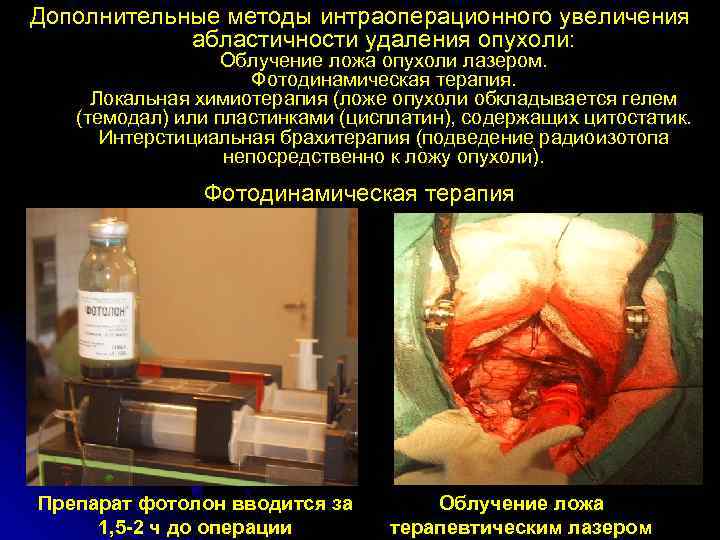
Дополнительные методы интраоперационного увеличения абластичности удаления опухоли: Облучение ложа опухоли лазером. Фотодинамическая терапия. Локальная химиотерапия (ложе опухоли обкладывается гелем (темодал) или пластинками (цисплатин), содержащих цитостатик. Интерстициальная брахитерапия (подведение радиоизотопа непосредственно к ложу опухоли). Фотодинамическая терапия Препарат фотолон вводится за Облучение ложа 1, 5 -2 ч до операции терапевтическим лазером

Применение хирургических лазеров l УГЛЕКИСЛОТНЫЙ ЛАЗЕР (длина волны 10, 6 мкм), совмещенный с операционным микроскопом l ДИОДНЫЙ ЛАЗЕР «Диолаз - 810» (длина волны 810 нм)
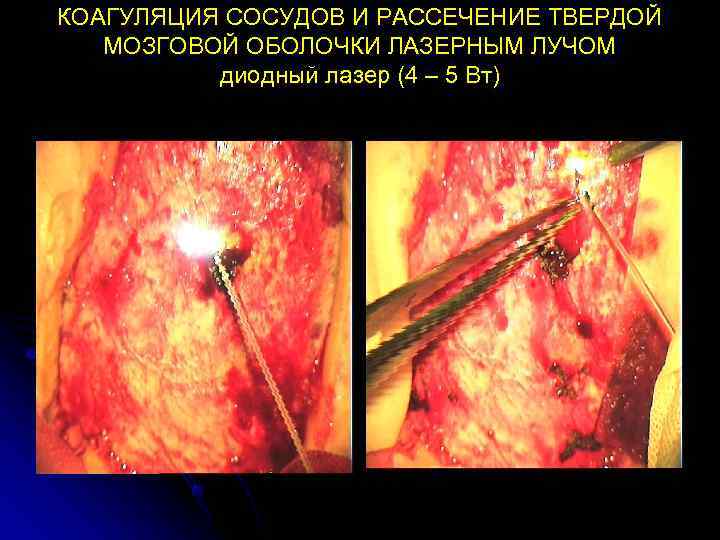
КОАГУЛЯЦИЯ СОСУДОВ И РАССЕЧЕНИЕ ТВЕРДОЙ МОЗГОВОЙ ОБОЛОЧКИ ЛАЗЕРНЫМ ЛУЧОМ диодный лазер (4 – 5 Вт)
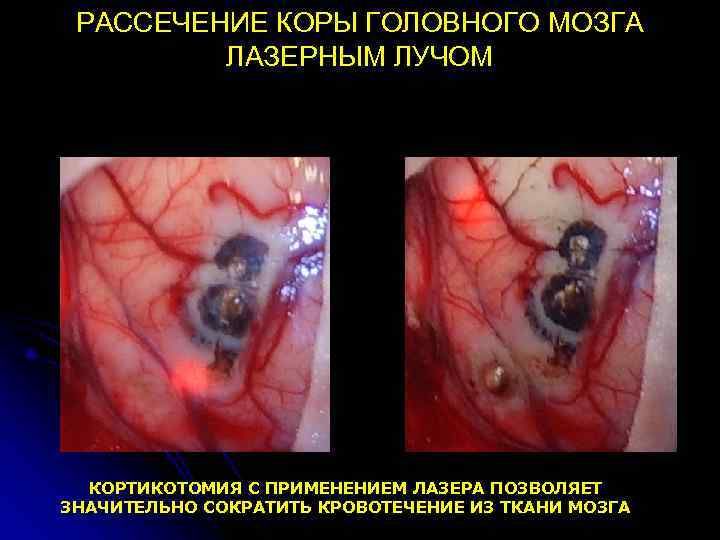
РАССЕЧЕНИЕ КОРЫ ГОЛОВНОГО МОЗГА ЛАЗЕРНЫМ ЛУЧОМ КОРТИКОТОМИЯ С ПРИМЕНЕНИЕМ ЛАЗЕРА ПОЗВОЛЯЕТ ЗНАЧИТЕЛЬНО СОКРАТИТЬ КРОВОТЕЧЕНИЕ ИЗ ТКАНИ МОЗГА
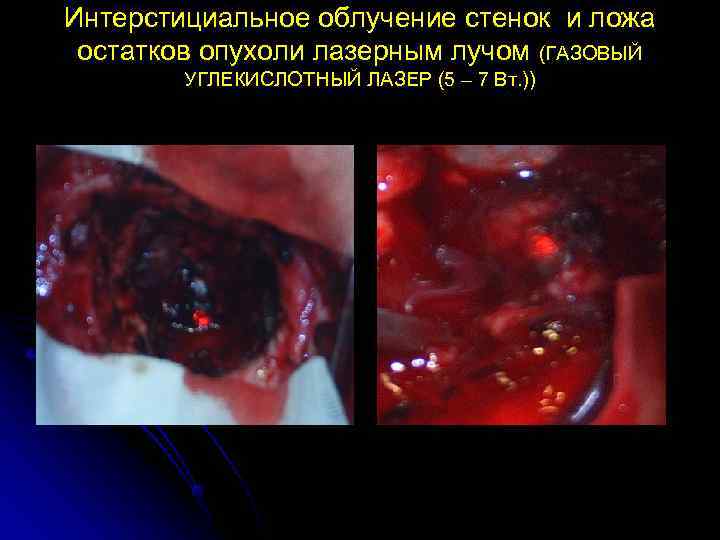
Интерстициальное облучение стенок и ложа остатков опухоли лазерным лучом (ГАЗОВЫЙ УГЛЕКИСЛОТНЫЙ ЛАЗЕР (5 – 7 Вт. ))
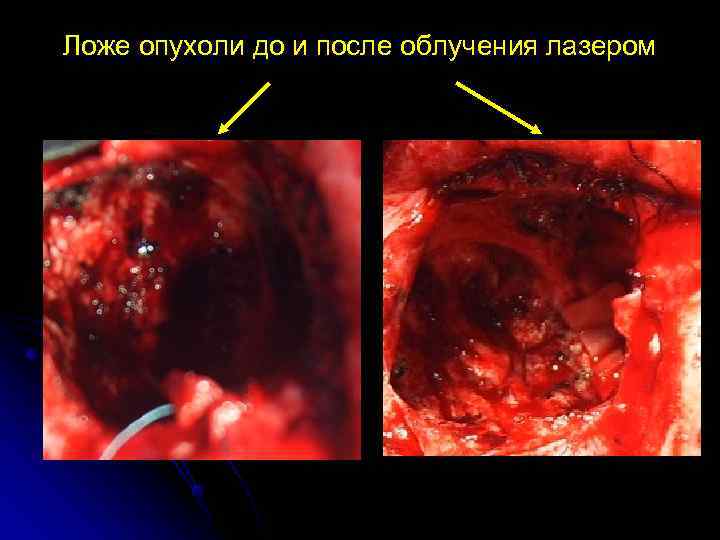
Ложе опухоли до и после облучения лазером
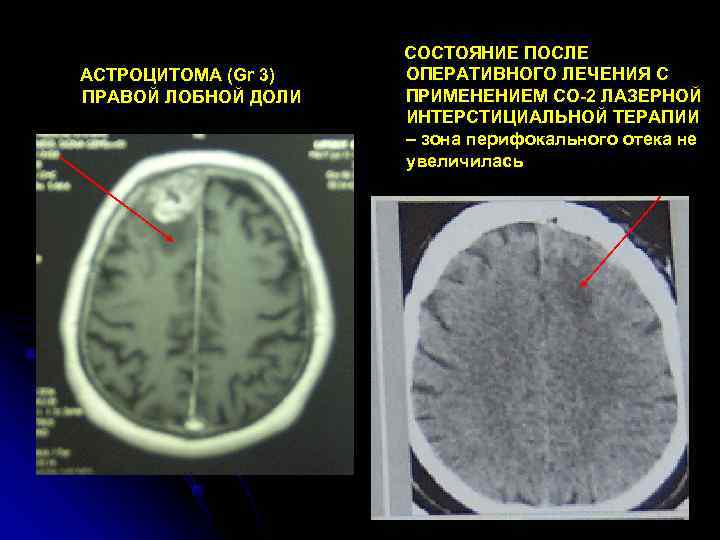
СОСТОЯНИЕ ПОСЛЕ АСТРОЦИТОМА (Gr 3) ОПЕРАТИВНОГО ЛЕЧЕНИЯ С ПРАВОЙ ЛОБНОЙ ДОЛИ ПРИМЕНЕНИЕМ CO-2 ЛАЗЕРНОЙ ИНТЕРСТИЦИАЛЬНОЙ ТЕРАПИИ – зона перифокального отека не увеличилась
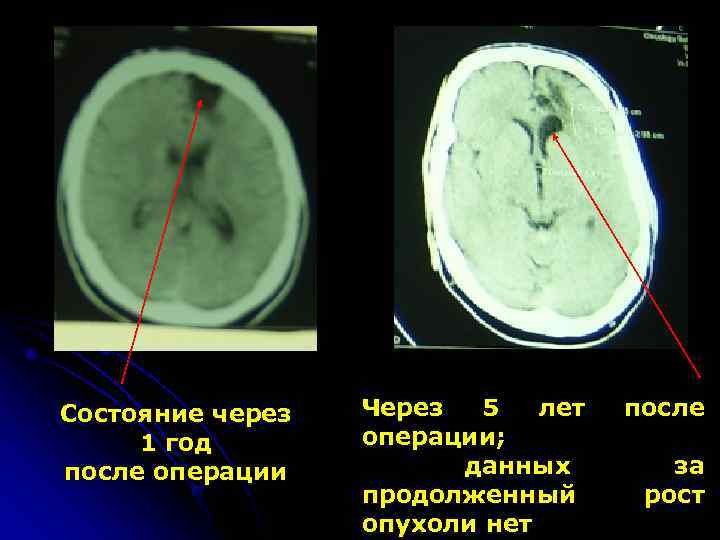
Состояние через Через 5 лет после 1 год операции; после операции данных за продолженный рост опухоли нет
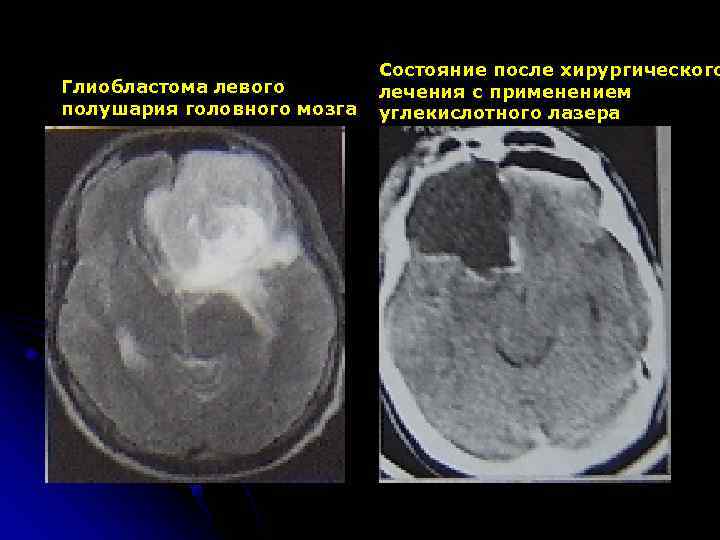
Состояние после хирургического Глиобластома левого лечения с применением полушария головного мозга углекислотного лазера

МЕНИНГИОМЫ ГОЛОВНОГО МОЗГА l Менингиомы головного мозга встречаются в 25 -35% случаях всех внутричерепных новообразований, уступая по частоте только опухолям нейроэктодермального ряда l Выделяют 16 видов доброкачественных менингиом, а также атипичные менингиомы ( Gr III) и менингосаркомы (Gr IV)

l Первым и основным этапом лечения этих в большинстве доброкачественных и медленно растущих опухолей является хирургическое удаление или энуклеация l Успешное радикальное удаление способствует практическому выздоровлению больных при минимуме рецидивов и продолженного роста ( не более 5 -6%)

По локализации менингиомы делятся на 4 группы % 40 37, 1 32 25, 7 22, 9 16 14, 3 12 По данным нейрохирургического отделения 9 -ой ГКБ
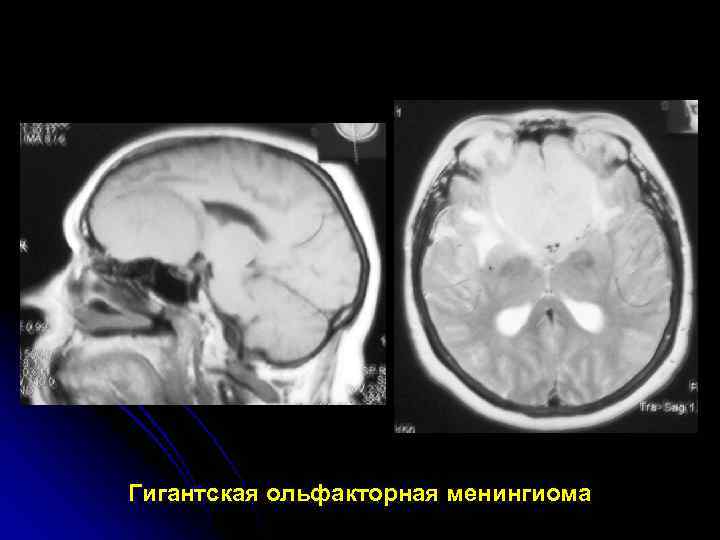
Гигантская ольфакторная менингиома
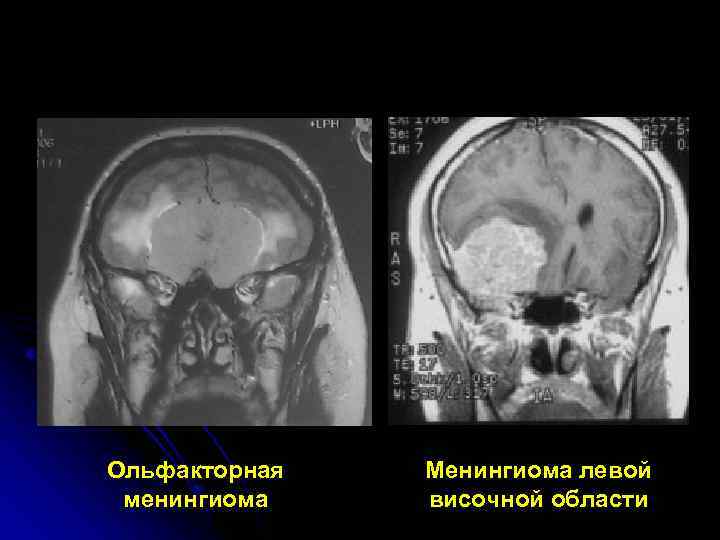
Ольфакторная Менингиома левой менингиома височной области
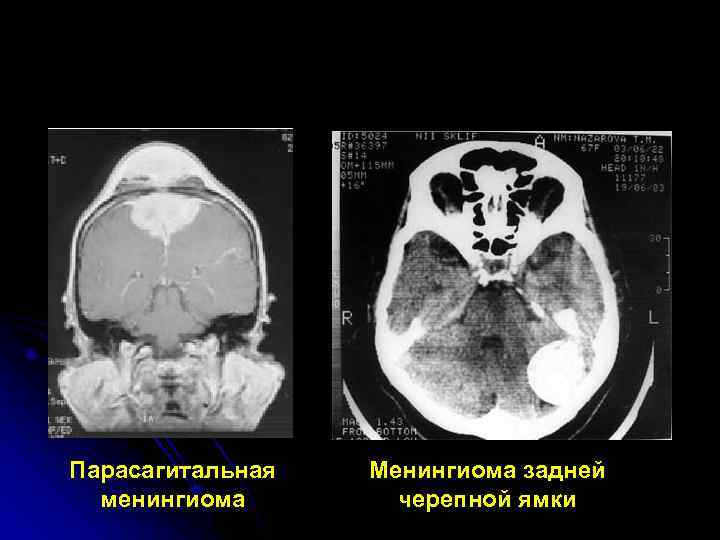
Парасагитальная Менингиома задней менингиома черепной ямки
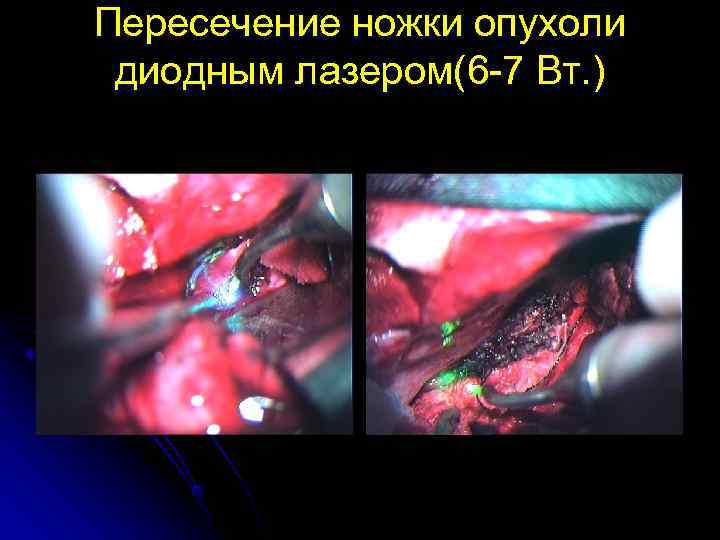
Пересечение ножки опухоли диодным лазером(6 -7 Вт. )
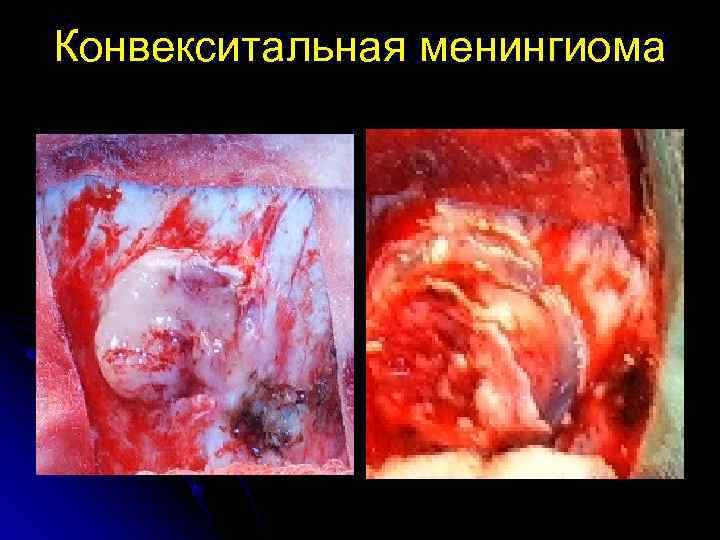
Конвекситальная менингиома
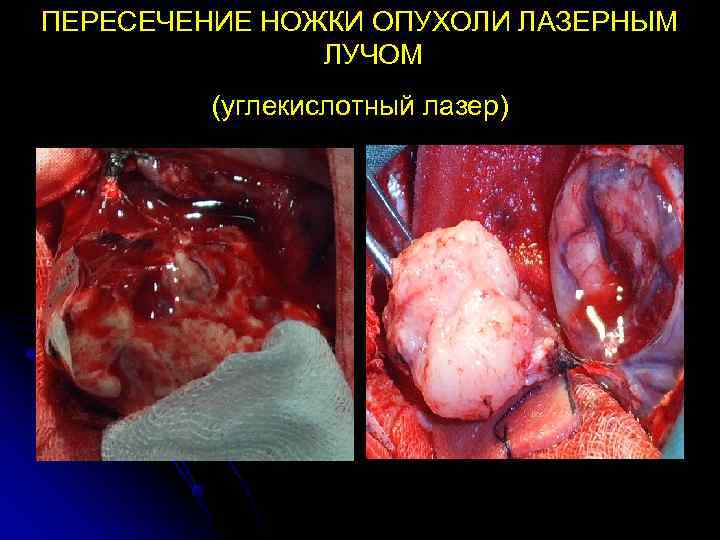
ПЕРЕСЕЧЕНИЕ НОЖКИ ОПУХОЛИ ЛАЗЕРНЫМ ЛУЧОМ (углекислотный лазер)

Радикальность удаления опухоли (по данным нейрохирургического отделения 9 -ой ГКБ)
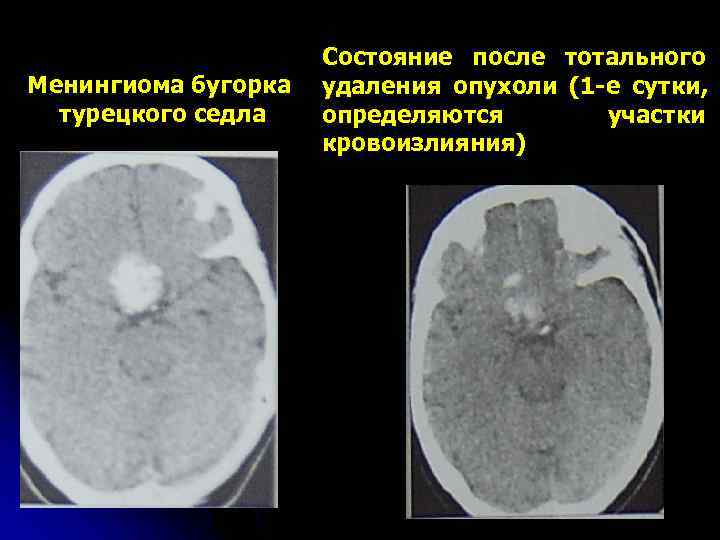
Состояние после тотального Менингиома бугорка удаления опухоли (1 -е сутки, турецкого седла определяются участки кровоизлияния)

АДЕНОМЫ ГИПОФИЗА

Аденомы гипофиза l. Занимают 3 -е место (6 -10 % всех внутричерепных опухолей); l. Чаще встречаются у лиц молодого и среднего возраста; l. Разделяют на гормонально-активные ( соматотропиномы (20 -25 %), пролактиномы (40 %), кортикотропиномы (7 %), тиреотропиномы (3 %)) и гормонально-неактивные аденомы гипофиза в 25 -30 %; l. Основной симптом гормонально-активных – гормональные нарушения, гормонально-неактивных – нарушение зрения; l. Гормональные нарушения – гиперпролактинемия , акромегалия, синдром Иценко-Кушинга , гипертиреоидизм
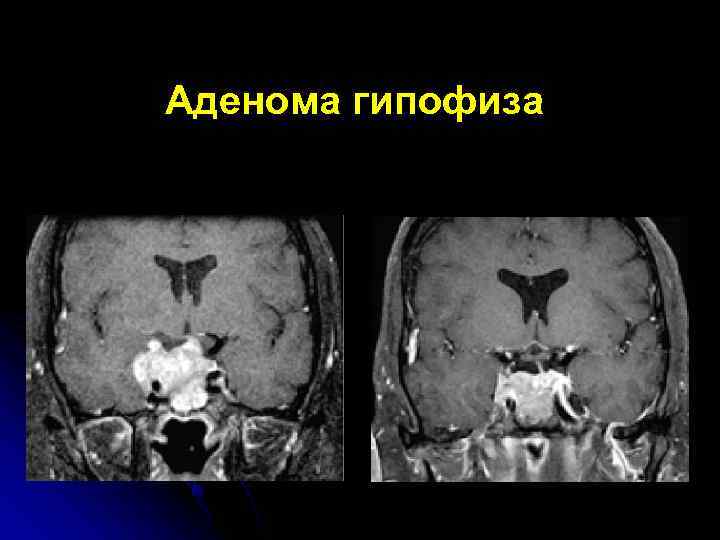
Аденома гипофиза
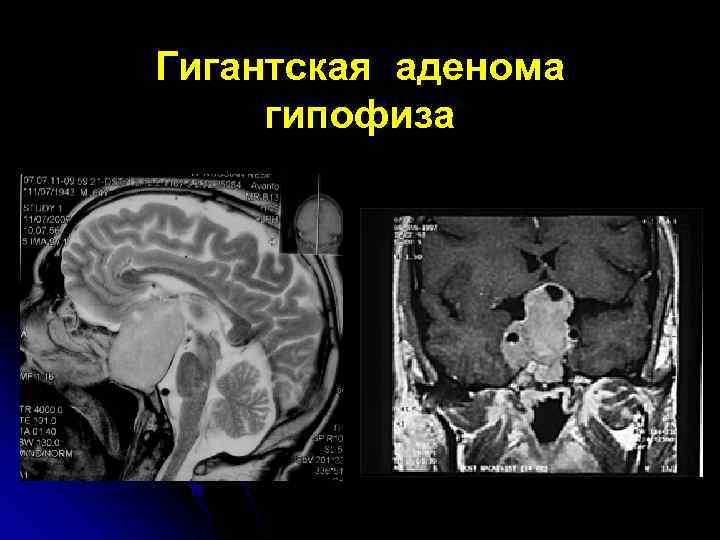
Гигантская аденома гипофиза
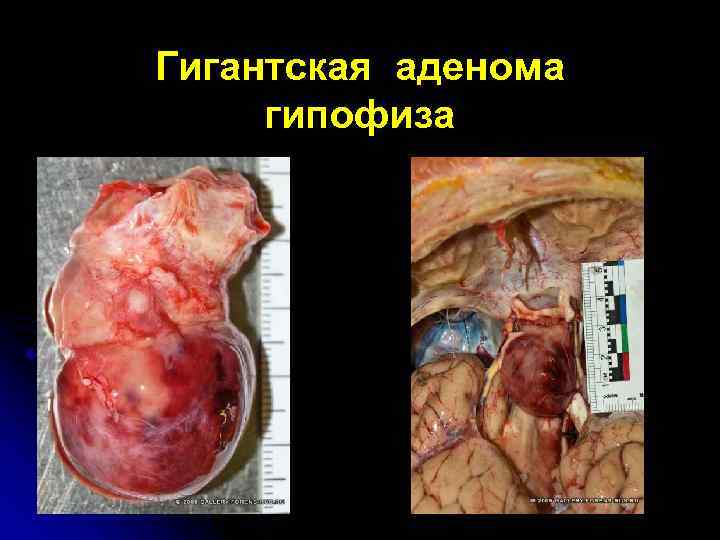
Гигантская аденома гипофиза

Аденома гипофиза Нарушение зрения
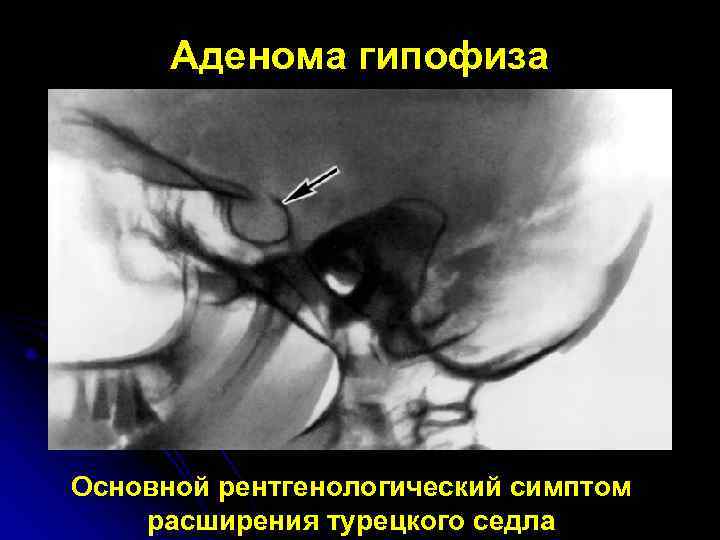
Аденома гипофиза Основной рентгенологический симптом расширения турецкого седла
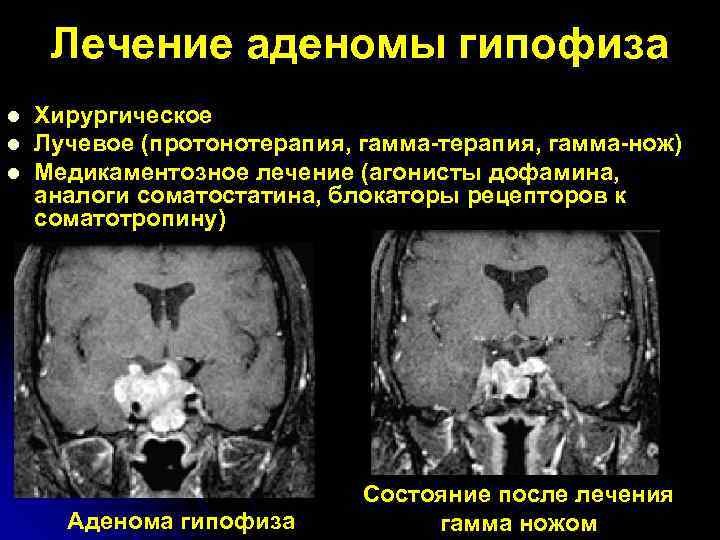
Лечение аденомы гипофиза l Хирургическое l Лучевое (протонотерапия, гамма-нож) l Медикаментозное лечение (агонисты дофамина, аналоги соматостатина, блокаторы рецепторов к соматотропину) Состояние после лечения Аденома гипофиза гамма ножом
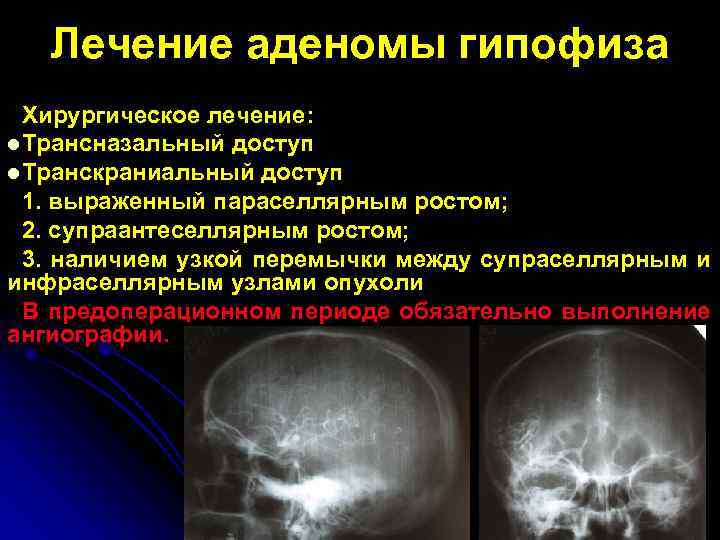
Лечение аденомы гипофиза Хирургическое лечение: l Трансназальный доступ l Транскраниальный доступ 1. выраженный параселлярным ростом; 2. супраантеселлярным ростом; 3. наличием узкой перемычки между супраселлярным и инфраселлярным узлами опухоли В предоперационном периоде обязательно выполнение ангиографии.

Лечение аденомы гипофиза Трансназальный доступ
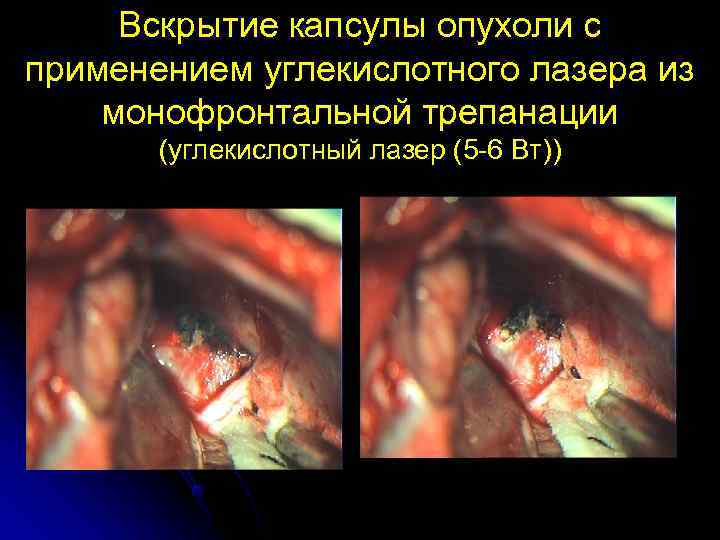
Вскрытие капсулы опухоли с применением углекислотного лазера из монофронтальной трепанации (углекислотный лазер (5 -6 Вт))
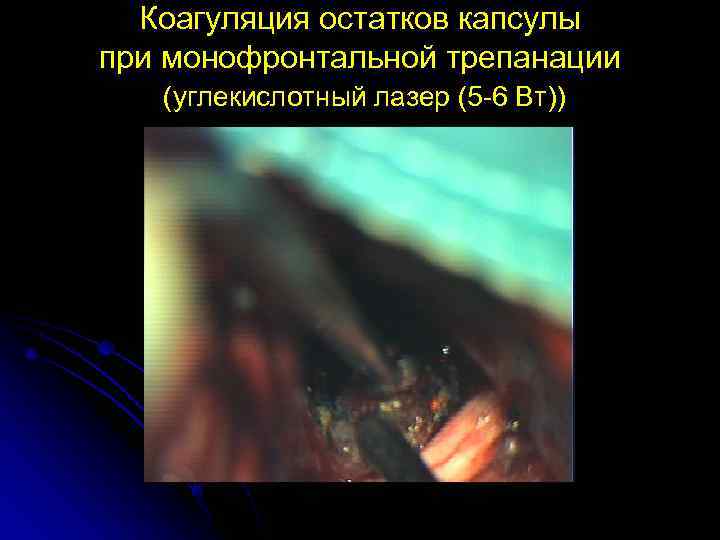
Коагуляция остатков капсулы при монофронтальной трепанации (углекислотный лазер (5 -6 Вт))

Создание окна в клиновидной пазухе, применяя диодный лазер (мощность 10 -15 Вт)
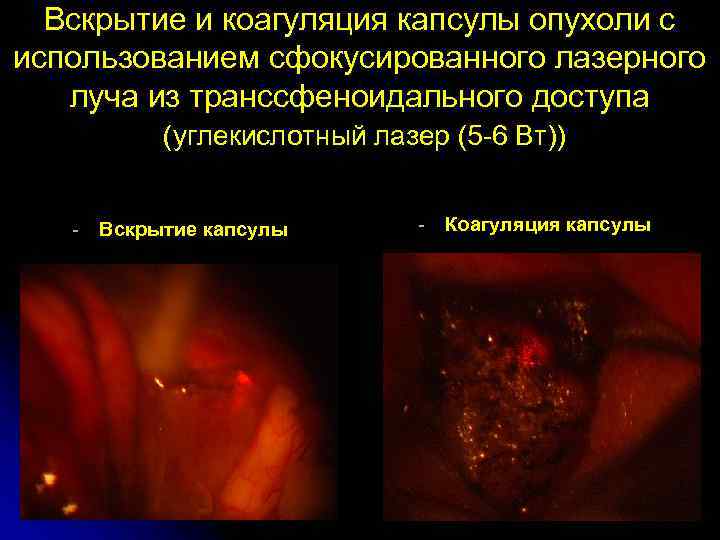
Вскрытие и коагуляция капсулы опухоли с использованием сфокусированного лазерного луча из транссфеноидального доступа (углекислотный лазер (5 -6 Вт)) - Вскрытие капсулы - Коагуляция капсулы
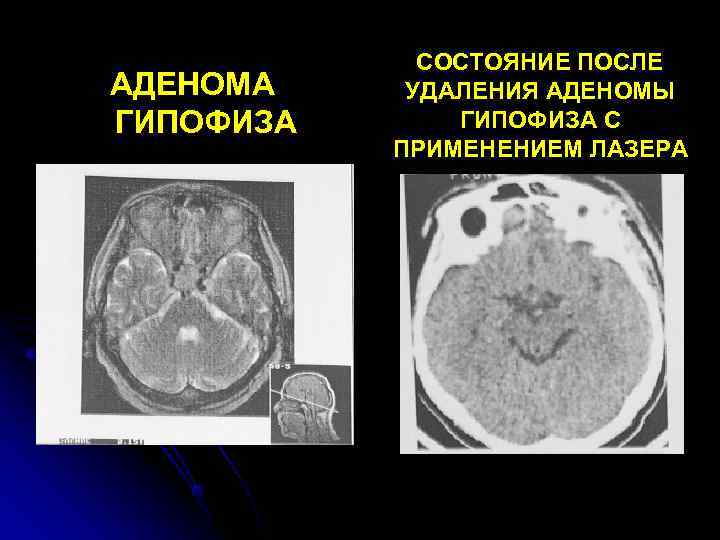
СОСТОЯНИЕ ПОСЛЕ АДЕНОМА УДАЛЕНИЯ АДЕНОМЫ ГИПОФИЗА С ПРИМЕНЕНИЕМ ЛАЗЕРА
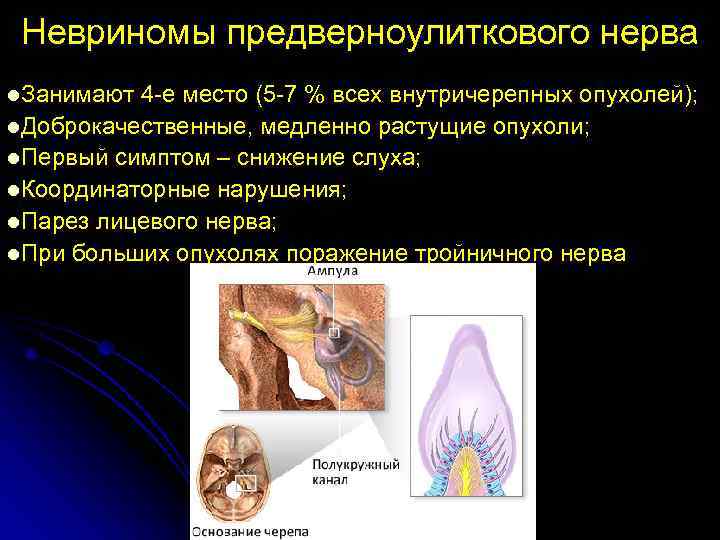
Невриномы предверноулиткового нерва l. Занимают 4 -е место (5 -7 % всех внутричерепных опухолей); l. Доброкачественные, медленно растущие опухоли; l. Первый симптом – снижение слуха; l. Координаторные нарушения; l. Парез лицевого нерва; l. При больших опухолях поражение тройничного нерва
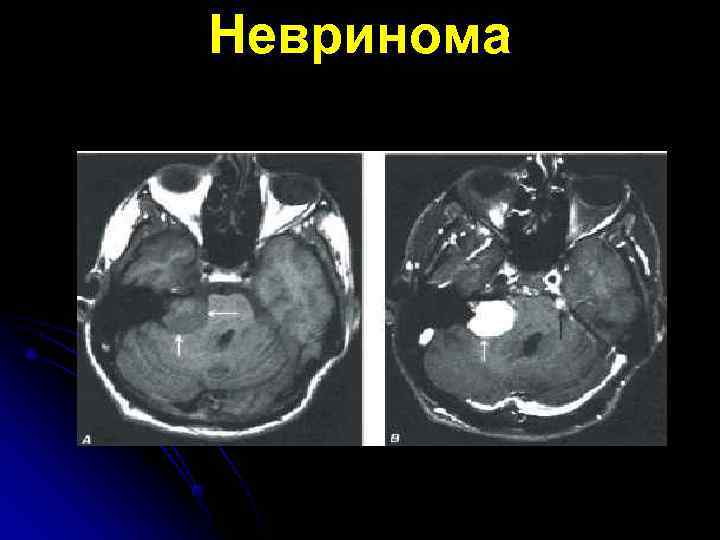
Невринома
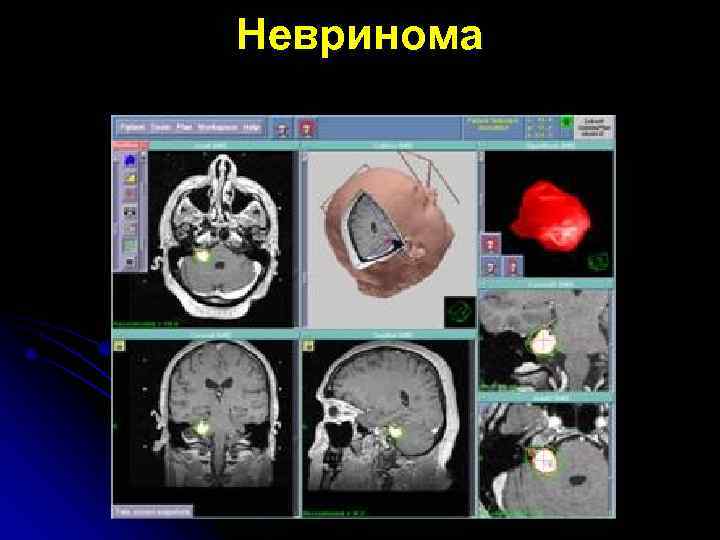
Невринома
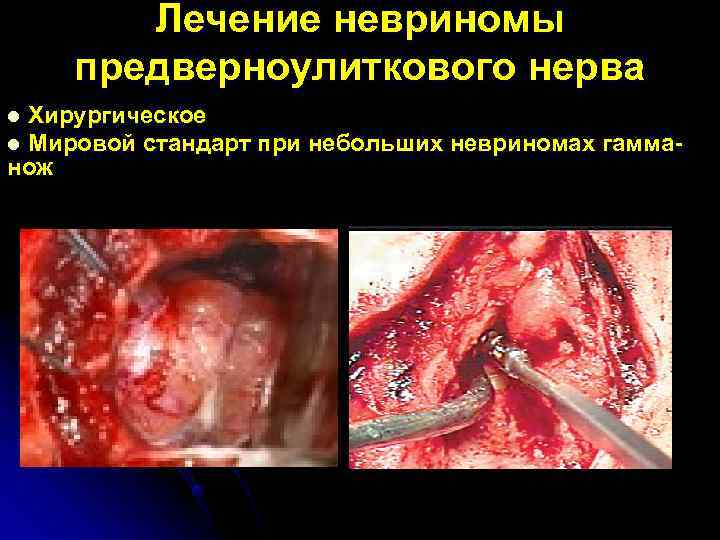
Лечение невриномы предверноулиткового нерва l Хирургическое l Мировой стандарт при небольших невриномах гамма- нож
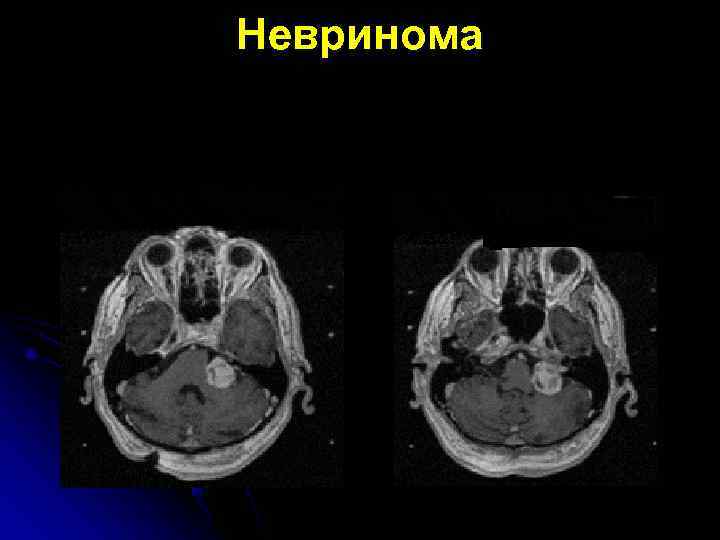
Невринома
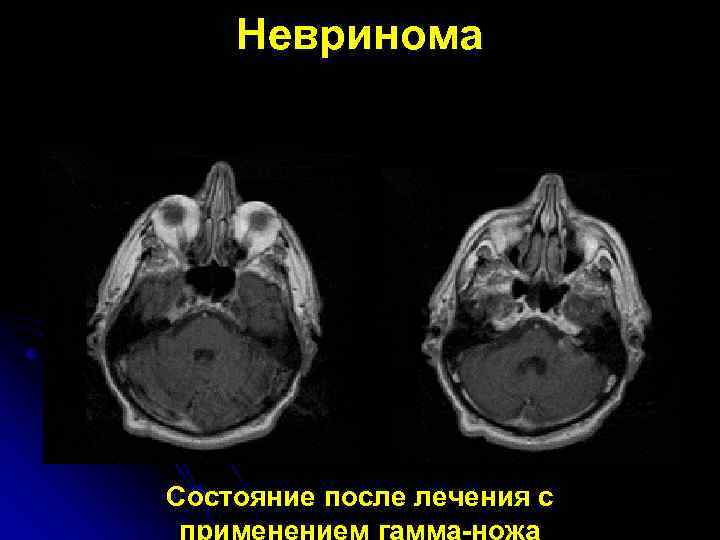
Невринома Состояние после лечения с применением гамма-ножа

Спасибо за внимание

