вывихи и переломы.ppt
- Количество слайдов: 21
 Признаки вывиха и перелома
Признаки вывиха и перелома
 Вывих: Вывихом называется смещение суставных концов костей. Классификация :
Вывих: Вывихом называется смещение суставных концов костей. Классификация :
 По степени смещения: Вывих может быть полным (полное расхождение суставных концов) и неполными — подвывих (суставные поверхности остаются в частичном соприкосновении). Вывихнутой считается дистальная часть конечности(дальняя от туловища).
По степени смещения: Вывих может быть полным (полное расхождение суставных концов) и неполными — подвывих (суставные поверхности остаются в частичном соприкосновении). Вывихнутой считается дистальная часть конечности(дальняя от туловища).
 Исключения составляют: позвоночник — вывихнутым считается вышележащий позвонок. ключица (различают вывихи стернального и акромиального конца ключицы, но не вывих лопатки). плеча различают передний и задний. В зависимости от смещений кости.
Исключения составляют: позвоночник — вывихнутым считается вышележащий позвонок. ключица (различают вывихи стернального и акромиального конца ключицы, но не вывих лопатки). плеча различают передний и задний. В зависимости от смещений кости.
 По происхождению: Различают врождённые и приобретённые вывихи: Врождённые - возникают в результате неправильного внутриутробного развития плода- недоразвитие суставной впадины и головки бедра (дисплазия). Приобретённые - возникают при травме - травматические или при заболеваниях (остеомиелит, полиомиелит и др. )- патологические, или самопроизвольные.
По происхождению: Различают врождённые и приобретённые вывихи: Врождённые - возникают в результате неправильного внутриутробного развития плода- недоразвитие суставной впадины и головки бедра (дисплазия). Приобретённые - возникают при травме - травматические или при заболеваниях (остеомиелит, полиомиелит и др. )- патологические, или самопроизвольные.
 Для постановки диагноза вывих в первую очередь расспрашивают пострадавшего об обстоятельствах случившегося. Признаками вывиха являются жалобы на боль в суставе, а также болезненность движения, вследствие чего движения ограничены. В отдельных случаях присутствует онемение конечности, которое возникает за счет сдавления нервов и мышечных сокращений. Положение конечности при этом вынужденное, а также присутствует деформация сустава. Суставной конец кости определяется путем прощупывания в необычном для него месте. При попытке определить возможность движений в суставе возникает ощущение пружинящей фиксации. Кость при ее помещении в правильное положение возвращается обратно за счет сокращенных мышц. Подобная тенденция и считается признаком вывиха.
Для постановки диагноза вывих в первую очередь расспрашивают пострадавшего об обстоятельствах случившегося. Признаками вывиха являются жалобы на боль в суставе, а также болезненность движения, вследствие чего движения ограничены. В отдельных случаях присутствует онемение конечности, которое возникает за счет сдавления нервов и мышечных сокращений. Положение конечности при этом вынужденное, а также присутствует деформация сустава. Суставной конец кости определяется путем прощупывания в необычном для него месте. При попытке определить возможность движений в суставе возникает ощущение пружинящей фиксации. Кость при ее помещении в правильное положение возвращается обратно за счет сокращенных мышц. Подобная тенденция и считается признаком вывиха.
 Первая помощь Фиксация повреждённой конечности косынкой, шиной и т. п. (иммобилизация). Холод на область поражения. Небольшие вывихи могут быть вправлены самостоятельно, если есть уверенность в отсутствии повреждения костей. Вправление осуществляется обратно механизму травмы. Вправление суставных концов производится только врачом во избежание дополнительной травматизации тканей сразу же после установления диагноза с последующей иммобилизацией; в дальнейшем —функциональное лечение (гимнастика, массаж и т. д. ). При застарелых вывихах (3 недели после повреждения) — хирургическая операция. При патологических вывихах — лечение заболевания, приведшего к вывиху. Для восстановления функции иногда необходима хирургическая операция.
Первая помощь Фиксация повреждённой конечности косынкой, шиной и т. п. (иммобилизация). Холод на область поражения. Небольшие вывихи могут быть вправлены самостоятельно, если есть уверенность в отсутствии повреждения костей. Вправление осуществляется обратно механизму травмы. Вправление суставных концов производится только врачом во избежание дополнительной травматизации тканей сразу же после установления диагноза с последующей иммобилизацией; в дальнейшем —функциональное лечение (гимнастика, массаж и т. д. ). При застарелых вывихах (3 недели после повреждения) — хирургическая операция. При патологических вывихах — лечение заболевания, приведшего к вывиху. Для восстановления функции иногда необходима хирургическая операция.
 Способы вправления чем мельче вправляемый сустав , тем проще. Существует несколько наиболее распространённых методик вправления вывихов. 1. Способ Гиппократа — Купера. 2. Способ Кохера. 3. Способ Джанелидзе.
Способы вправления чем мельче вправляемый сустав , тем проще. Существует несколько наиболее распространённых методик вправления вывихов. 1. Способ Гиппократа — Купера. 2. Способ Кохера. 3. Способ Джанелидзе.
 Порядок реабилитационных мероприятий определяется врачом, в зависимости от тяжести травмы. Как правило назначается физиолечение. Прописываются иглоукалывание, СВЧ лучи, массаж мышц электрическими разрядами. Следует полностью пройти курс лечения, он займет не больше месяца. Прогноз заболевания благоприятный. При адекватной терапии происходит полное восстановление трудоспособности.
Порядок реабилитационных мероприятий определяется врачом, в зависимости от тяжести травмы. Как правило назначается физиолечение. Прописываются иглоукалывание, СВЧ лучи, массаж мышц электрическими разрядами. Следует полностью пройти курс лечения, он займет не больше месяца. Прогноз заболевания благоприятный. При адекватной терапии происходит полное восстановление трудоспособности.
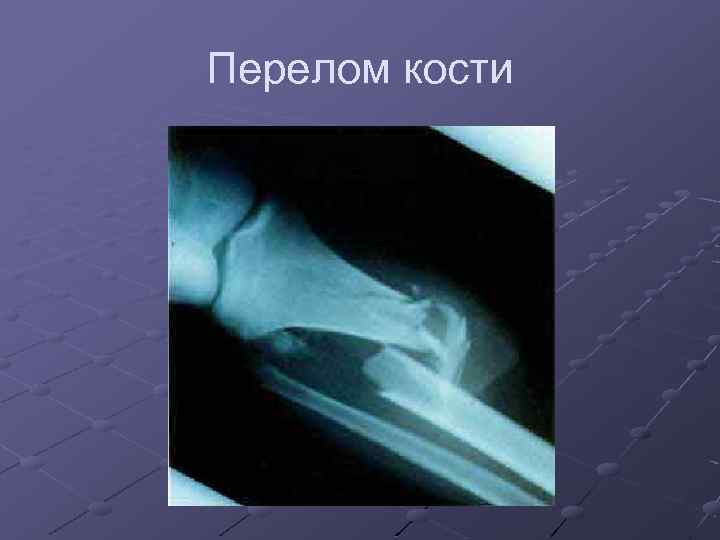 Перелом кости
Перелом кости
 Перелом кости — полное или частичное нарушение целостности кости при нагру зке, превышающей прочность травмируемого участка скелета. Переломы могут возникать как вследствие травмы, так и в результате различных заболеваний, сопровождающихся изменениями в прочностных характеристиках костной ткани.
Перелом кости — полное или частичное нарушение целостности кости при нагру зке, превышающей прочность травмируемого участка скелета. Переломы могут возникать как вследствие травмы, так и в результате различных заболеваний, сопровождающихся изменениями в прочностных характеристиках костной ткани.
 Признаки переломов делятся на достоверные и вероятные: Достоверные признаки подразумевают: 1. Изменение длины травмированного сегмента (Это связано со смещением костных фрагментов по оси) 2. Патологическая подвижность в зоне перелома (Потеря целостности кости) 3. Крепитация костных отломков (Определяется на слух)
Признаки переломов делятся на достоверные и вероятные: Достоверные признаки подразумевают: 1. Изменение длины травмированного сегмента (Это связано со смещением костных фрагментов по оси) 2. Патологическая подвижность в зоне перелома (Потеря целостности кости) 3. Крепитация костных отломков (Определяется на слух)
 К вероятным признакам переломов относятся: 1. 2. 3. 4. 5. 6. Деформация в зоне перелома (За счет смещения костных фрагментов, отека или гематомы) Возникновение или усиление локальной боли при пальпации Боль в зоне перелома при осевой нагрузке (По оси конечности) Нефизиологическое положение конечности Отек предполагаемого места перелома (Может обусловливать ложную деформацию, даже при сохранении целостности кости при неполном переломе) Наличие гематомы или кровоизлияния (Следует учитывать, что локализация перелома и гематомы могут отличаться. Это связано с тем, что распространение кровоподтека происходит по межфасциальным пространствам и щелям).
К вероятным признакам переломов относятся: 1. 2. 3. 4. 5. 6. Деформация в зоне перелома (За счет смещения костных фрагментов, отека или гематомы) Возникновение или усиление локальной боли при пальпации Боль в зоне перелома при осевой нагрузке (По оси конечности) Нефизиологическое положение конечности Отек предполагаемого места перелома (Может обусловливать ложную деформацию, даже при сохранении целостности кости при неполном переломе) Наличие гематомы или кровоизлияния (Следует учитывать, что локализация перелома и гематомы могут отличаться. Это связано с тем, что распространение кровоподтека происходит по межфасциальным пространствам и щелям).
 Классификация. 1. По причине возникновения Травматические — вызванные внешним воздействием. Патологические — возникающие при минимальном внешнем воздействии вследствие разрушения кости каким-нибудь патологическим процессом (например, туберкулёзным, опухолевым или другим). 2. По тяжести поражения Полные. n n Без смещения (например, под надкостницей). Со смещением отломков. Неполные — трещины и надломы.
Классификация. 1. По причине возникновения Травматические — вызванные внешним воздействием. Патологические — возникающие при минимальном внешнем воздействии вследствие разрушения кости каким-нибудь патологическим процессом (например, туберкулёзным, опухолевым или другим). 2. По тяжести поражения Полные. n n Без смещения (например, под надкостницей). Со смещением отломков. Неполные — трещины и надломы.
 3. По форме и направлению перелома Поперечные — линия перелома условно перпендикулярна оси трубчатой кости. Продольные — линия перелома условно параллельна оси трубчатой кости. Косые — линия перелома проходит под острым углом к оси трубчатой кости. Винтообразные — происходит вращение костных отломков, костные отломки «повёрнуты» относительно своего нормального положения. Оскольчатые — нет единой линии перелома, кость в месте повреждения раздроблена на отдельные отломки. Клиновидные — как правило возникает при переломах позвоночника, когда одна кость вдавливается в другую, образуя клиновидную деформацию. Вколоченные — костные отломки смещаются проксимальней по оси трубчатой кости или располагаются вне основной плоскости губчатой кости. Компрессионные — костные отломки мелкие, чёткой, единой линии перелома нет.
3. По форме и направлению перелома Поперечные — линия перелома условно перпендикулярна оси трубчатой кости. Продольные — линия перелома условно параллельна оси трубчатой кости. Косые — линия перелома проходит под острым углом к оси трубчатой кости. Винтообразные — происходит вращение костных отломков, костные отломки «повёрнуты» относительно своего нормального положения. Оскольчатые — нет единой линии перелома, кость в месте повреждения раздроблена на отдельные отломки. Клиновидные — как правило возникает при переломах позвоночника, когда одна кость вдавливается в другую, образуя клиновидную деформацию. Вколоченные — костные отломки смещаются проксимальней по оси трубчатой кости или располагаются вне основной плоскости губчатой кости. Компрессионные — костные отломки мелкие, чёткой, единой линии перелома нет.
 4. По целостности кожных покровов. Закрытые — не сопровождаются ранениями тканей, проникающих к месту перелома, и не сообщаются с внешней средой. Единичные — если один перелом одного сегмента опорно-двигательного аппарата. Множественные — если перелом в пределах одного сегмента или различных сегментов опорнодвигательного аппарата. Открытые — (огнестрельные и неогнестрельные), переломы костей сопровождающиеся ранениями мягких тканей и сообщающиеся с внешней средой. Сочетанные — если перелом сочетается с травмой внутренних органов, черепа. Комбинированные — если поражение в одной анатомической области или в разных анатомических областях.
4. По целостности кожных покровов. Закрытые — не сопровождаются ранениями тканей, проникающих к месту перелома, и не сообщаются с внешней средой. Единичные — если один перелом одного сегмента опорно-двигательного аппарата. Множественные — если перелом в пределах одного сегмента или различных сегментов опорнодвигательного аппарата. Открытые — (огнестрельные и неогнестрельные), переломы костей сопровождающиеся ранениями мягких тканей и сообщающиеся с внешней средой. Сочетанные — если перелом сочетается с травмой внутренних органов, черепа. Комбинированные — если поражение в одной анатомической области или в разных анатомических областях.
 5. По осложнениям. *Осложнённые: -травматическим шоком. -повреждением внутренних органов. -кровотечением. -жировой эмболией. -раневой инфекцией , остеомиелитом, сепсисом. *Неосложнённые.
5. По осложнениям. *Осложнённые: -травматическим шоком. -повреждением внутренних органов. -кровотечением. -жировой эмболией. -раневой инфекцией , остеомиелитом, сепсисом. *Неосложнённые.
 Первая доврачебная помощь. Оценить тяжесть состояния пострадавшего и локализацию повреждений. При наличии кровотечения — остановить его. Определить, возможно ли перемещение пострадавшего, до прибытия квалифицированного медицинского персонала. Не рекомендуется переносить или передвигать больного при травмах позвоночника и множественных переломах. При изолированной травме иммобилизовать повреждённый участок, наложить шину. Шиной может служить любой предмет, который предотвратит движения в повреждённой конечности (захватывая суставы выше и ниже места перелома). При отсутствии противопоказаний к перемещению пострадавшего транспортируют в медицинское учреждение. Если доступ медицинского персонала затруднён или невозможен и имеются противопоказания к перемещению пострадавшего, обеспечивают по возможности полную иммобилизацию повреждённых участков, после чего используются носилки с твёрдым основанием, к которым надёжно фиксируется пострадавший.
Первая доврачебная помощь. Оценить тяжесть состояния пострадавшего и локализацию повреждений. При наличии кровотечения — остановить его. Определить, возможно ли перемещение пострадавшего, до прибытия квалифицированного медицинского персонала. Не рекомендуется переносить или передвигать больного при травмах позвоночника и множественных переломах. При изолированной травме иммобилизовать повреждённый участок, наложить шину. Шиной может служить любой предмет, который предотвратит движения в повреждённой конечности (захватывая суставы выше и ниже места перелома). При отсутствии противопоказаний к перемещению пострадавшего транспортируют в медицинское учреждение. Если доступ медицинского персонала затруднён или невозможен и имеются противопоказания к перемещению пострадавшего, обеспечивают по возможности полную иммобилизацию повреждённых участков, после чего используются носилки с твёрдым основанием, к которым надёжно фиксируется пострадавший.
 Первая врачебная помощь Первая врачебная помощь может быть оказана как на месте, так и в травмпункте или стационаре. В этот момент важно оценить тяжесть состояния пострадавшего, предотвратить или облегчить осложнениями травмы, определить объём дальнейшего лечения. Тактика врача: Если врач подозревает перелом у пострадавшего, он проводит следующие мероприятия: Оценивает тяжесть состояния пострадавшего. В случае возникновения осложнений в первую очередь начинает бороться с наиболее опасными для жизни. Наиболее частые осложнения — шок и кровопотеря. Проводит дифференциальный диагноз, убеждается, что имеющаяся травма является именно переломом, а не вывихом, растяжением или ушибом. При клиническом подтверждении диагноза и купировании состояний, угрожающих жизни, проводит максимально эффективную в существующих условиях иммобилизацию повреждённого участка. После осуществления адекватной иммобилизации принимает решение о необходимости госпитализации пострадавшего в стационар или о проведении амбулаторного лечения.
Первая врачебная помощь Первая врачебная помощь может быть оказана как на месте, так и в травмпункте или стационаре. В этот момент важно оценить тяжесть состояния пострадавшего, предотвратить или облегчить осложнениями травмы, определить объём дальнейшего лечения. Тактика врача: Если врач подозревает перелом у пострадавшего, он проводит следующие мероприятия: Оценивает тяжесть состояния пострадавшего. В случае возникновения осложнений в первую очередь начинает бороться с наиболее опасными для жизни. Наиболее частые осложнения — шок и кровопотеря. Проводит дифференциальный диагноз, убеждается, что имеющаяся травма является именно переломом, а не вывихом, растяжением или ушибом. При клиническом подтверждении диагноза и купировании состояний, угрожающих жизни, проводит максимально эффективную в существующих условиях иммобилизацию повреждённого участка. После осуществления адекватной иммобилизации принимает решение о необходимости госпитализации пострадавшего в стационар или о проведении амбулаторного лечения.
 Иммобилизационные (фиксационные) — использование гипсовых повязок (или полимерных аналогов) после закрытой репозиции или без репозиции, если перелом без смещения. При формировании иммобилизирующей повязки выделяют следующие этапы: Подготовка гипсовых бинтов или их аналогов — бинт, пропитанный гипсом или его полимерным аналогом, выкладывается в непосредственной близости от места проведения иммобилизации. Подготавливается вода для их последующего смачивания. Гипсовый бинт смачивают предварительно, полимерный в процессе формирования лонгеты. Формирование гипсовой лонгеты — на ровную чистую поверхность выкладывают слой за слоем бинт определённой, заранее измеренной длины. Для различных частей тела количество слоев гипсовой лонгеты различно. Для предплечья, плеча — 5 -6 слоёв, для голени — 8 -10 слоёв, для бедра — 10 -12 слоёв. Наложение повязки — после обработки ссадин раствором антисептика на все костные выступы, попадающие под иммобилизирующую повязку, укладываются кусочки ваты или ткани для предотвращения возникновения пролежней. Затем на конечность устанавливают гипсовую лонгету или её полимерный аналог, осуществляют циркулярное бинтование.
Иммобилизационные (фиксационные) — использование гипсовых повязок (или полимерных аналогов) после закрытой репозиции или без репозиции, если перелом без смещения. При формировании иммобилизирующей повязки выделяют следующие этапы: Подготовка гипсовых бинтов или их аналогов — бинт, пропитанный гипсом или его полимерным аналогом, выкладывается в непосредственной близости от места проведения иммобилизации. Подготавливается вода для их последующего смачивания. Гипсовый бинт смачивают предварительно, полимерный в процессе формирования лонгеты. Формирование гипсовой лонгеты — на ровную чистую поверхность выкладывают слой за слоем бинт определённой, заранее измеренной длины. Для различных частей тела количество слоев гипсовой лонгеты различно. Для предплечья, плеча — 5 -6 слоёв, для голени — 8 -10 слоёв, для бедра — 10 -12 слоёв. Наложение повязки — после обработки ссадин раствором антисептика на все костные выступы, попадающие под иммобилизирующую повязку, укладываются кусочки ваты или ткани для предотвращения возникновения пролежней. Затем на конечность устанавливают гипсовую лонгету или её полимерный аналог, осуществляют циркулярное бинтование.
 The end… Шелипов Сергей Алексеевич 382 М
The end… Шелипов Сергей Алексеевич 382 М


