Заболевания зрительного нерва.ppt
- Количество слайдов: 62

ПРИОБРЕТЕННЫЕ ЗАБОЛЕВАНИЯ ЗРИТЕЛЬНОГО НЕРВА Докладчик: Андрейчук Е. В.

Структура ЗН 1. 2. 3. 4. 5. Приводящие волокна - 1. 2 млн, отростки ганглиозных клеток сетчатки, собраны в пучки по 2000 волокон, отделены друг от друга соединительнотканными перемычками. Олигодендроциты – обеспечивают миелинизацию нервных волокон. Микроглия – иммуноактивные клетки. Астроциты – занимают пр-во между аксонами и др. структурами. Оболочки ЗН – мягкая, субарахноидальная, твердая.

Нервные волокна сетчатки • • Папилломакулярный пучок Волокна от носовой части сетчатки к носовой части ДЗН • Волокна от височной стороны имеют дугообразный ход, обходят папилломакулярный пучок и следуют к ДЗН Дугообразно идущие волокна, входящие в ДЗН с верхневисочной и нижневисочной сторон, наиболее чувствительны для глаукоматозного поражения, а волокна папилломакулярного пучка – наиболее устойчивы.

Анатомические отделы зрительного нерва • Зрительный нерв от глазного яблока до хиазмы имеет длину 50 мм и подразделяется на 4 сегмента: 1. Внутриглазной – 1 мм (при вертикальном диаметре 1. 5 мм). Поражения – воспаление (папиллит), отек ДЗН, друзы ДЗН, глаукомная нейропатия. 2. Внутриглазничный (интраорбитальный) - 25 -30 мм – от глазного яблока до вершины орбиты, приобретает миелиновую оболочку, диаметр 3 -4 мм, S-образный ход. Поражения ретробульбарный неврит. 3. Интраканаликулярный – в канале зрительного нерва – 6 мм, плотно фиксирован волокнами твердой мозговой оболочки к надкостнице 4. Интракраниальный – 5 -16 мм. Уязвим для сдавления внутричерепными образованиями.
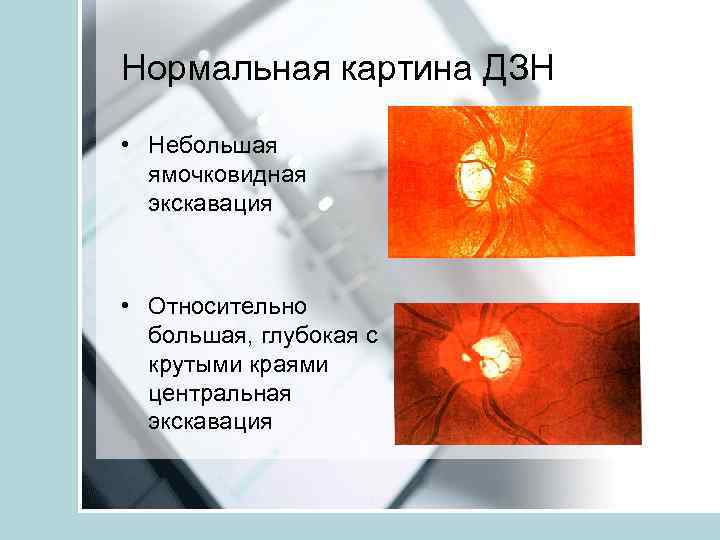
Нормальная картина ДЗН • Небольшая ямочковидная экскавация • Относительно большая, глубокая с крутыми краями центральная экскавация
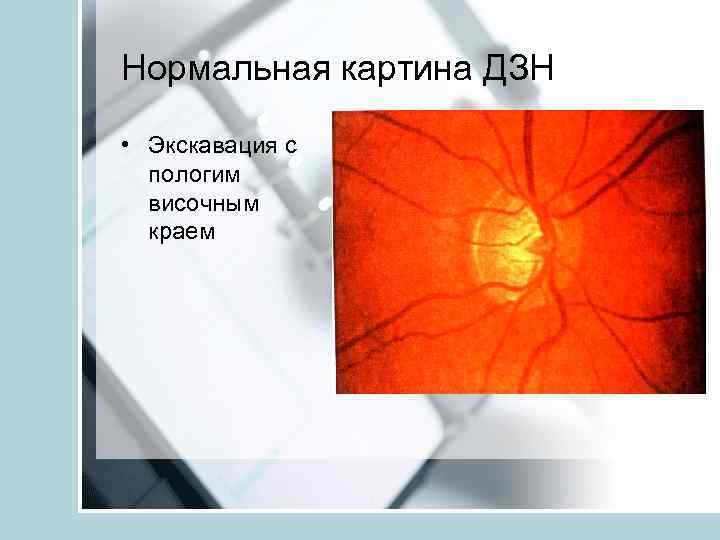
Нормальная картина ДЗН • Экскавация с пологим височным краем

Отношение экскавация / диск зрительного нерва • Показатель размера экскавации выражается как отношение диаметра эксккавации к диаметру диска • В среднем не превышает 0. 3 • Отношение больше 0. 7 и ассиметрия на парных глазах больше 0. 2 является основанием подозревать глаукому Большая физиологическая экскавация обусловлена несоответствием между размером склерального канала и количеством проходящих через него волокон. Патологическая экскавация возникает вследствие необратимой утраты нервных волокон, глии и кровеносных сосудов.
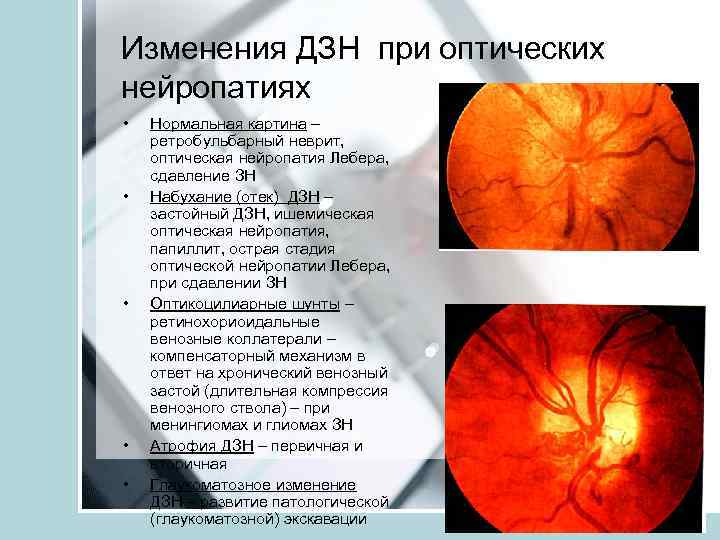
Изменения ДЗН при оптических нейропатиях • • • Нормальная картина – ретробульбарный неврит, оптическая нейропатия Лебера, сдавление ЗН Набухание (отек) ДЗН – застойный ДЗН, ишемическая оптическая нейропатия, папиллит, острая стадия оптической нейропатии Лебера, при сдавлении ЗН Оптикоцилиарные шунты – ретинохориоидальные венозные коллатерали – компенсаторный механизм в ответ на хронический венозный застой (длительная компрессия венозного ствола) – при менингиомах и глиомах ЗН Атрофия ДЗН – первичная и вторичная Глаукоматозное изменение ДЗН – развитие патологической (глаукоматозной) экскавации

Первичная атрофия ДЗН • • Возникает без предшествующего отека нервных волокон, при поражении зрительных путей от ретроламинарной части ЗН до латерального коленчатого тела (до хиазмы – односторонняя атрофия, вовлечение хиазмы или зрительного тракта – двусторонняя) Признаки: бледный, плоский ДЗН с четкими краями, количество мелких сосудов на поверхности диска уменьшено (признак Кастенбаума), сужение перипапиллярных сосудов, истончение слоя нервных волокон Атрофия м. б. полной (диффузной) или частичной (секторальной). Височная деколорация ДЗН указывает на атрофию папилломакулярного пучка. Причины: ретробульбарный неврит, сдавление ЗН или зрительных путей опухолью или аневризмой, наследственные оптические нейропатии, токсические и нутритивные нейропатии.
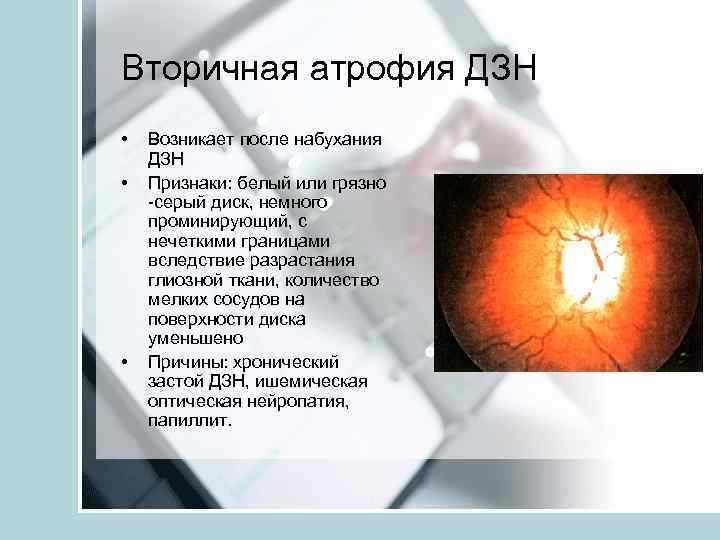
Вторичная атрофия ДЗН • • • Возникает после набухания ДЗН Признаки: белый или грязно -серый диск, немного проминирующий, с нечеткими границами вследствие разрастания глиозной ткани, количество мелких сосудов на поверхности диска уменьшено Причины: хронический застой ДЗН, ишемическая оптическая нейропатия, папиллит.
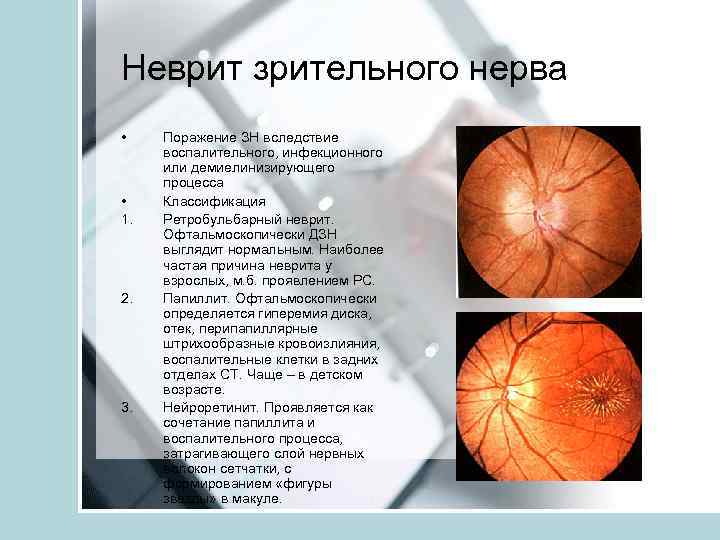
Неврит зрительного нерва • • 1. 2. 3. Поражение ЗН вследствие воспалительного, инфекционного или демиелинизирующего процесса Классификация Ретробульбарный неврит. Офтальмоскопически ДЗН выглядит нормальным. Наиболее частая причина неврита у взрослых, м. б. проявлением РС. Папиллит. Офтальмоскопически определяется гиперемия диска, отек, перипапиллярные штрихообразные кровоизлияния, воспалительные клетки в задних отделах СТ. Чаще – в детском возрасте. Нейроретинит. Проявляется как сочетание папиллита и воспалительного процесса, затрагивающего слой нервных волокон сетчатки, с формированием «фигуры звезды» в макуле.

Этиология невритов ЗН • Демиелинизирующий – в большинстве случаев. • Параинфекционный – после перенесенной вирусной инфекции или вакцинации. • Инфекционный – при воспалении придаточных пазух носа, болезни кошачьей царапины, сифилисе, герпесе, боррелиозе (болезни Лайма), криптококковом менингите у ВИЧинфицированных. • Неинфекционные причины – саркоидоз, системные аутоиммунные заболевания (СКВ, узелковый полиартериит, другие васкулиты)

Неврит ЗН, связанный с демиелинизирующим процессом • Демиелинизация – патологический процесс, при к-м нервные волокна теряют миелиновую оболочку. Происходит фагоцитоз миелина микроглией и макрофагами, после чего астроциты заполняют образовавшееся пространство соединительной тканью (бляшка). В результате нарушается проводимость нервных волокон в белом веществе головного мозга, стволе ГМ и в спинном мозге. Периферическая НС в патологический процесс не вовлекается

Демиелинизирующие заболевания • Изолированный неврит ЗН • Рассеяный склероз • Болезнь Девика (оптикомиелит) – редкое заболевание, встречается в любом возрасте. Характеризуется двустронним невритом ЗН с последующим развитием в течение нескольких дней, недель поперечного или восходящего миелита. • Болезнь Шильдера – редкое заболевание, характеризующееся неуклонным прогрессированием, начало до 10 л, летальный исход в течение 1 -2 лет. Может сопровождаться двусторонним невритом, протекающим без ремиссии.

Нейроофтальмологические проявления при демиелинизирующих заболеваниях • Поражение зрительного пути – наиболее часто выражается в вовлечении зрительного нерва, реже хиазмы и еще реже – зрительный тракт и пучок Грациоле • Поражение на уровне ствола ГМ – межъядерная офтальмоплегия, паралич глазодвигательного, тройничного, лицевого нервов, нистагм.
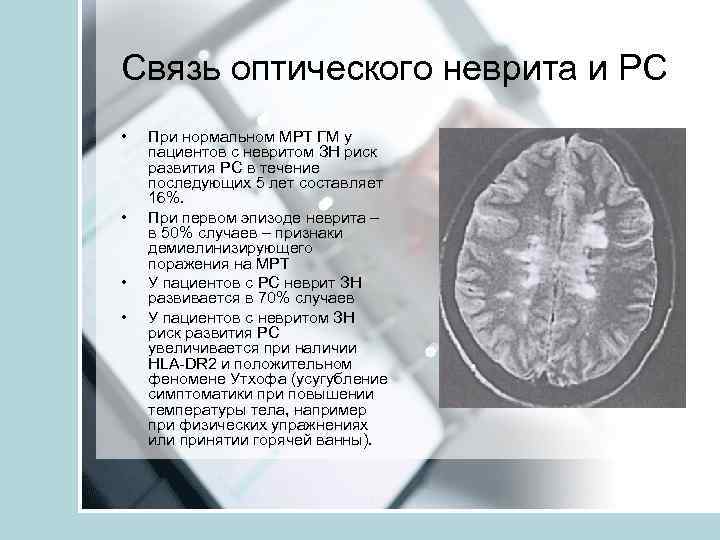
Связь оптического неврита и РС • • При нормальном МРТ ГМ у пациентов с невритом ЗН риск развития РС в течение последующих 5 лет составляет 16%. При первом эпизоде неврита – в 50% случаев – признаки демиелинизирующего поражения на МРТ У пациентов с РС неврит ЗН развивается в 70% случаев У пациентов с невритом ЗН риск развития РС увеличивается при наличии HLA-DR 2 и положительном феномене Утхофа (усугубление симптоматики при повышении температуры тела, например при физических упражнениях или принятии горячей ванны).

Клиника неврита ЗН • Возраст 20 -50 лет (Ср. 30 лет) • Подострое одностороннее снижение зрения • Появление фосфенов (энтоптических феноменов) в виде точечных белых или цветных вспышек или искр света • Ретробульбарные боли или дискомфорт, усиливающиеся при движении глаза • Иногда головные боли или боли при движении глазного яблока
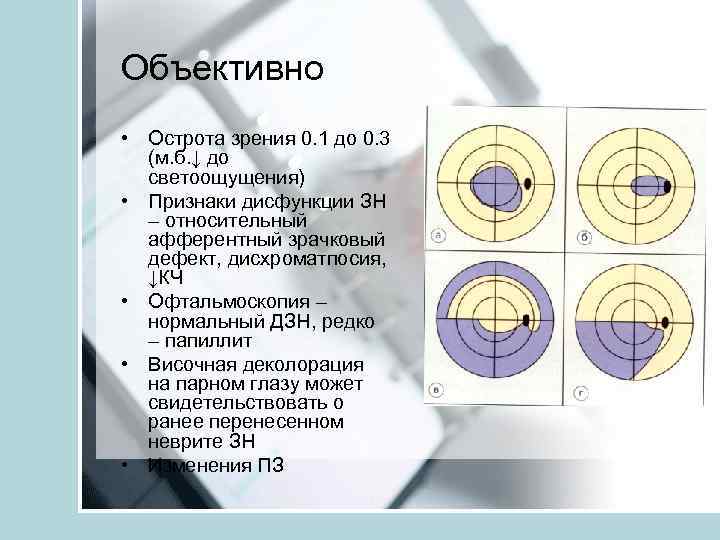
Объективно • Острота зрения 0. 1 до 0. 3 (м. б. ↓ до светоощущения) • Признаки дисфункции ЗН – относительный афферентный зрачковый дефект, дисхроматпосия, ↓КЧ • Офтальмоскопия – нормальный ДЗН, редко – папиллит • Височная деколорация на парном глазу может свидетельствовать о ранее перенесенном неврите ЗН • Изменения ПЗ

Течение заболевания • Ухудшение зрительных функций продолжается от нескольких дней до 2 недель, затем в течение 2 -4 нед. Происходит быстрое начальное улучшение зрения. В дальнейшем восстановление зрения медленно продолжается еще 6 -12 мес. • Прогноз ↑Visus до 0. 7 и ↑ - 75% ↑Visus до 0. 5 и ↑ - 85% Несмотря на ↑Visus цветовосприятие, контрастная чувствительность, световая чувствительность остаются сниженными 10% - хронический неврит

Лечение • Терапия позволяет ускорить «выздоровление» до 2 -3 нед, но не влияет на конечную остроту зрения • Схема: вв метилпреднизолон в дозе 1 г сутки – 3 дня, затем перорально преднизолон в дозе 1 мгкгсутки – 11 дней с постепенной 3 -х дневной отменой. Вм введение интерферона β-1 a при первом эпизоде неврита позволяет снизить риск демиелинизирующего заболевания в теч. Последующих 3 лет.

Параинфекционный оптический неврит • Чаще вирусная инфекция – корь, ветрянка, свинка, краснуха, инфекционный мононуклеоз • Может развится после вакцинации • Чаще у детей

Клиника • Развивается через 1 -3 нед после вирусной инфекции • Двустороннее снижение зрения • Сопутствующая неврологическая симптоматика (головная боль, атаксия, припадки, симптомы менингоэнцефалита) • Объективно – часто двусторонний папиллит, реже – нейроретинит, очень редко – нормальный ДЗН Лечение обычно не требуется, но при выраженном двустороннем поражении и при поражении единственного глаза – показано внутривенное введение стероидов.

Неврит ЗН при инфекционных заболеваниях • При заболеваниях придаточных пазух носа – проявляется эпизодами одностороннего снижения зрения, сильными головными болями и признаками синусита. Патогенез – непосредственное распространение инфекции на ЗН, окклюзивный васкулит и костные дефекты стенок пазух носа. Терапия – местное и системное применение антибиотиков, иногда – оперативное вмешательство • Болезнь кошачьей царапины (доброкачественный лимфоретикулез) – Bartonella henselae, quintana. Проявляется симптомами нейроретинита.

Неврит ЗН при инфекционных заболеваниях • Сифилис – при первичном или вторичном – острый папиллит или нейроретинит, одно- или двустороннее поражение. Неврит сочетается с вялотекущим витреитом. • Боррелиоз – при укусе клеща – м. б. симптомы нейроретинита, реже ретробульбарного неврита+неврологические проявления. Лечение вв цефтриаксон по 2 гсутки в течение 14 дней. • Криптококовый менингит – м. б. симптомы одно- или двустороннего неврита зрительного нерва • Вирус герпеса – чаще симптомы папиллита, возникающие вследствие распространения на диск воспаления окружающей сетчатки (острый некроз сетчатки, прогрессирующий некроз сетчатки), редко – первичный неврит ЗН вследствие реактивации вируса по ходу глазной ветви тройничного нерва (herpes zoster ophthalmicus).

Неврит при неинфекционных заболеваниях • Саркоидоз – 5% нейросаркоидоз – клиника сходна с невритом при демиелинизирующих заб-х, м. б. появление узла в толще ДЗН, клеточная реакция в СТ. Быстрый ответ на ГКС. Лечение ГКС и/или метотрексат. • Аутоиммунные поражения – ретробульбарный неврит или передняя ишемическая нейропатия.

Нейроретинит • 25% - идиопатический нейроретинит Лебера • 60% - болезнь кошачьей царапины • 15% - сифилис, болезнь Лайма, свинка, лептоспироз • Начало – постепенное одностороннее безболезненное ухудшение остроты зрения в основном за счет макулярного отека (признаки поражения ДЗН слабо выражены). • Офтальмоскопия – папиллит с массивным перипапиллярным и макулярным отеком + м. б. венозный застой и штрихообразные кровоизлияния. В центральной зоне формируется «фигура звезды» в основе которой отложения твердых экссудатов. • Периметрия – центральная или цекоцентральная скотома. • ФАГ – экстравазация флуоресцеина из поверхностных сосудов ДЗН. Лечение – зависит от причины заболевания, идиопатический нейроретинит с рецидивирующим течением может потребовать назначения стероидной терапии иили азатиоприна.

Ишемическая оптическая нейропатия • Неартериитная передняя ИОН Встречается у пожилых, в основе – частичный или полный инфаркт ДЗН, вызванный окклюзией коротких задних цилиарных артерий. Факторы риска – небольшой ДЗН с небольшой экскавацией, ГБ, СД, ↑ХС, коллагенозы, АФС, гипергомоцистеинемия, внезапные гипотензивные состояния, экстракция катаракты, прием препарата «виагра» . Клиника: внезапное одностороннее ↓ зрения, чаще утром. Периметрия – горизонтальная нижняя скотома, возможны центральные, парацентральные, квадрантные и дугообразные дефекты ПЗ. М. б. нарушения цветовосприятия. Офтальмоскопия – побледнение ДЗН с диффузным или секторальным его отеком. М. б. штрихообразные кровоизлияния вокруг ДЗН. По мере ↓ отека – становиться заметным побледнение ДЗН.
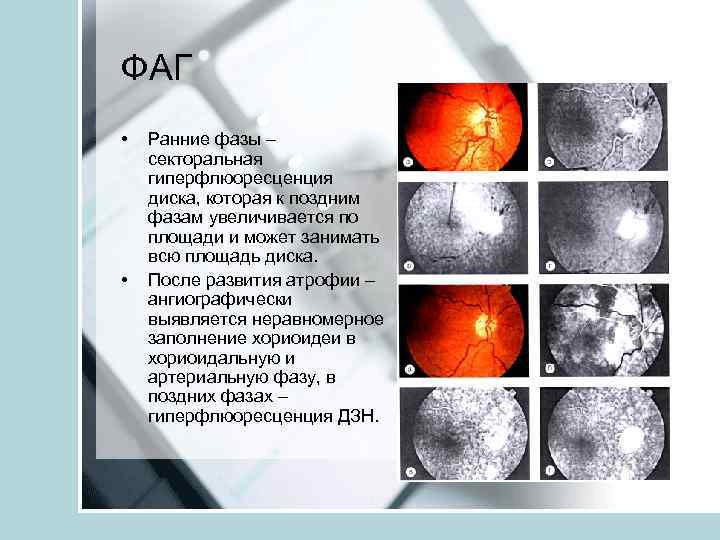
ФАГ • • Ранние фазы – секторальная гиперфлюоресценция диска, которая к поздним фазам увеличивается по площади и может занимать всю площадь диска. После развития атрофии – ангиографически выявляется неравномерное заполнение хориоидеи в хориоидальную и артериальную фазу, в поздних фазах – гиперфлюоресценция ДЗН.

Дополнительные исследования • • Серологические исследования Определение липидного профиля Гликемический профиль Исключение аутоиммунных заболеваний и гигантоклеточного артериита. • При наличии атрофии ЗН на одном глазу и отека ДЗН на другом глазу – исключить синдром Фостера-Кеннеди.

Лечение • • • Массаж глазного яблока Вм 2% папаверин 2. 0, 1% дибазол 1. 0, 1% р-р никотиновой кислоты 1. 0 -5. 0 Вв струйно 2. 4% р-р эуфиллина 10. 0 Карбогенотерапия Пб 0. 5 мл 0. 1% р-ра атропина Вв кап реополиглюкин 200 -400 мл, пентоксифиллин 5. 0 (на 200 мл физ. Р-ра), мексидол 200 -300 мг первые 3 дня, затем по 100 мг. Ацетазоламид внутрь по 250 мг. Пб дексаметазон + гепарин по 500 ЕД, чередовать с эмоксипином Пкон урокиназа 1250 МЕ, проурокиназа (гемаза), коллализин по 30 МЕ Пб Стрептодеказа по 30 -45 тыс МЕ Тромбо. АСС 0. 1 – 0. 05 г Вм аскорбиновая кислота 2. 0, пиридоксин 1. 0, рибофлавин 1. 0, тиамин 1. 0.
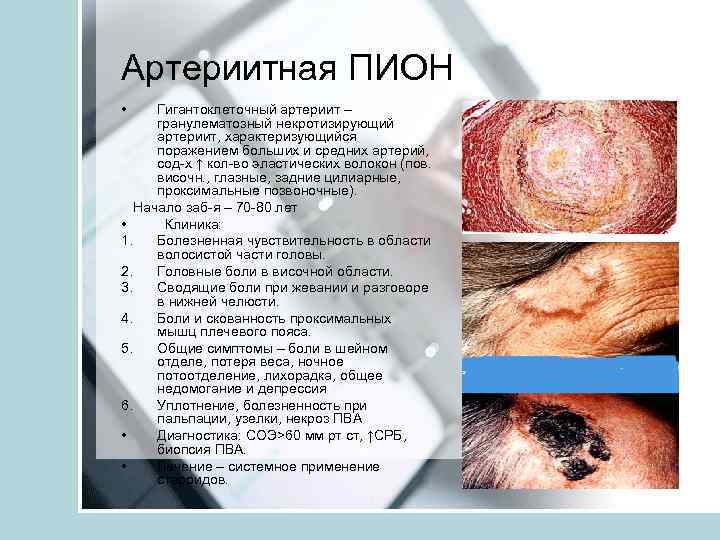
Артериитная ПИОН • Гигантоклеточный артериит – гранулематозный некротизирующий артериит, характеризующийся поражением больших и средних артерий, сод-х ↑ кол-во эластических волокон (пов. височн. , глазные, задние цилиарные, проксимальные позвоночные). Начало заб-я – 70 -80 лет • Клиника: 1. Болезненная чувствительность в области волосистой части головы. 2. Головные боли в височной области. 3. Сводящие боли при жевании и разговоре в нижней челюсти. 4. Боли и скованность проксимальных мышц плечевого пояса. 5. Общие симптомы – боли в шейном отделе, потеря веса, ночное потоотделение, лихорадка, общее недомогание и депрессия 6. Уплотнение, болезненность при пальпации, узелки, некроз ПВА • Диагностика: СОЭ>60 мм рт ст, ↑СРБ, биопсия ПВА. • Лечение – системное применение стероидов.

Глазные проявления • • • Артериитная ПИОН, реже – задняя Ватообразные очаги Окклюзия цилиоретинальной артерии Окклюзия ЦАС Глазной ишемический синдром Диплопия на фоне поражения экстраокулярных мышц Клиника артериитной ПИОН: резкое одностороннее выраженное снижение зрения, которое может сопровождаться болью, иногда этому предшествуют вспышки света и затуманивание зрения.
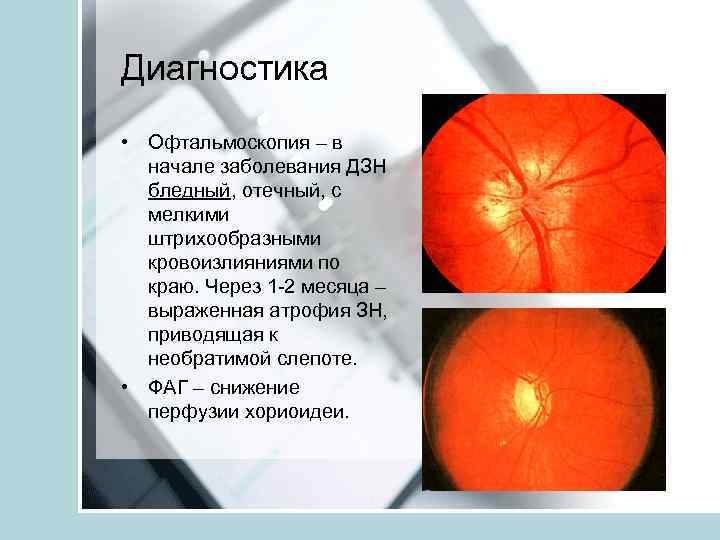
Диагностика • Офтальмоскопия – в начале заболевания ДЗН бледный, отечный, с мелкими штрихообразными кровоизлияниями по краю. Через 1 -2 месяца – выраженная атрофия ЗН, приводящая к необратимой слепоте. • ФАГ – снижение перфузии хориоидеи.

Лечение – предотвращение потери зрения на парном глазу! • Вв метилпреднизолон 1 гсут. в теч. 3 дней + перорально 80 мг преднизолона ежедневно, через 3 дня по 60 мг преднизолона, еще через 7 дней по 50 мг/сут. Затем плавно снижают на 5 мг/сут до 10 мгсут – как поддерживающая доза. • Стероидсберегающий режим с применением азатиоприна.

Задняя ишемическая оптическая нейропатия • Возникает вследствие ишемии ретроламинарной части зрительного нерва, получающей кровоснабжение из капиллярного сплетения мягкой мозговой оболочки. Диагноз ЗИОН выносится после исключения других возможных причин поражения ретробульбарной части ЗН (воспаление или сдавление). • Причины: 1. Послеоперационная – после операций на позвоночнике. 2. ЗИОН, связанная С ГКА. 3. Другие системные причины, как при ПИОН.
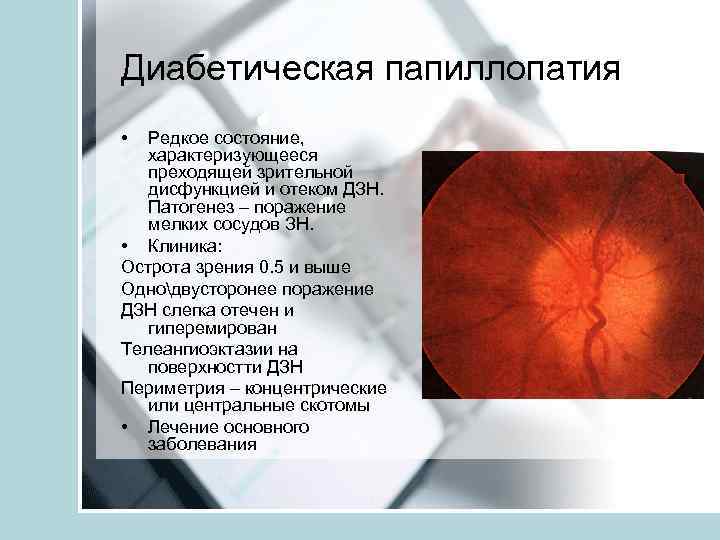
Диабетическая папиллопатия • Редкое состояние, характеризующееся преходящей зрительной дисфункцией и отеком ДЗН. Патогенез – поражение мелких сосудов ЗН. • Клиника: Острота зрения 0. 5 и выше Однодвусторонее поражение ДЗН слегка отечен и гиперемирован Телеангиоэктазии на поверхностти ДЗН Периметрия – концентрические или центральные скотомы • Лечение основного заболевания
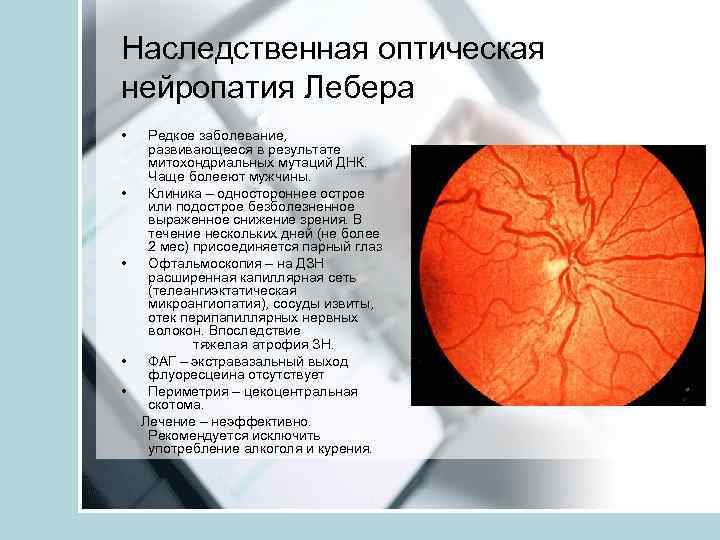
Наследственная оптическая нейропатия Лебера • • • Редкое заболевание, развивающееся в результате митохондриальных мутаций ДНК. Чаще болееют мужчины. Клиника – одностороннее острое или подострое безболезненное выраженное снижение зрения. В течение нескольких дней (не более 2 мес) присоединяется парный глаз Офтальмоскопия – на ДЗН расширенная капиллярная сеть (телеангиэктатическая микроангиопатия), сосуды извиты, отек перипапиллярных нервных волокон. Впоследствие тяжелая атрофия ЗН. ФАГ – экстравазальный выход флуоресцеина отсутствует Периметрия – цекоцентральная скотома. Лечение – неэффективно. Рекомендуется исключить употребление алкоголя и курения.

Наследственные атрофии ЗН – гетерогенная группа очень редких заболеваний, характеризующихся развитием двусторонней атрофии ЗН • Синдром Кьера Аутосомно-доминантный тип наследования Манифестирует на 1 декаде жизни постепенным снижением зрения Офтальмоскопия: умеренное побледнение височной половины ДЗН или диффузная атрофия • Синдром Бера Аутосомно-рецессивный тип наследования Манифестирует на 1 декаде жизни постепенным снижением зрения, после чего зрение стабилизируется Сочетается с нистагмом • Синдром Вольфрама – характеризуется несахарным диабетом, атрофией ЗН и глухотой Аутосомно-рецессивный тип наследования Начало между 5 и 21 годами Офтальмоскопия – диффузная атрофия ЗН Другие системные заболевания – аносмия, атаксия, снижение умственного развития, уменьшение длины тела, эндокринные нарушения, повышение уровня белка в спинномозговой жидкости

Токсическая оптическая нейропатия • Нутритивная (алкогольно-табачная) развивается на фоне злоупотребления алкоголем, курением сигар и трубки из-за дефицита белков и витаминов группы В. Клиника: постепенное прогрессирующее двустороннее симметричное снижение зрения, сопровождающееся дисхроматопсией. Офтальмоскопия: ДЗН не изменен или височная деколорация, м. б. отек и штрихообразные кровоизлияния вокруг. Периметрия: двусторонние симметричные цекоцентральные скотомы (красный объект) Лечение: еженедельное введение 1000 ЕД гидроксикобаламина в течение 10 нед + прием поливитаминов + сбалансированная диета + отказ от алкоголя и курения.

Токсическая оптическая нейропатия Лекарственная • Этамбутол (25 мгкг, редко при 15 мгкг) • Изониазид Симптомы –как при нутритивной, лечение – отмена препарата • Амиодарон (субкапсулярные помутнения, множ. халязионы, синдром сухого глаза, вортексная кератопатия, оптическая нейропатия) Симптомы – постепенное одно- или двусторонннеее снижение зрения, двусторонний отек ДЗН, сохр-ся несколько месяцев после отмены, дефекты поля зрения от умеренных и обратимых до выраженных и постоянных. • Вигабатрин – антиэпилептическое ЛС. Если доза превышает 1500 г, развиваются дисхроматопсии и концентрическое сужение поля зрения. Поражение носит необратимый характер, даже при немедленной отмене. Контроль – периметрия каждые 6 месяцев.

Глаукоматозная оптическая нейропатия Поражаются • Слой нервных волокон сетчатки • Перипапиллярная область • Диск зрительного нерва

Изменения нервных волокон сетчатки • Появление щелевидных дефектов при биомикроофтальмоскопи и на шелевой лампе с использованием зеленого светофильтра • Область со сниженным количеством нервных волокон приобретает более темный цвет за счет просвечивания ретинального пигментного эпителия, в этой зоне более отчетливо видны сосуды сетчатки.

Изменения перипапиллярной области • Две зоны Внутренняя – «бета» Внешняя – «альфа» В зоне «бета» отмечается хориоретинальная атрофия с просвечиванием склеры и крупных сосудов хориоидеи В зоне «альфа» отмечается более или менее выраженная неравномерная гиперили гипопигментация.

Изменения ДЗН • От локального истончения слоя нервных волокон с формированием дефекта нейроретинального кольца в виде зазубрины до диффузного концентрического расширения экскавации с изменением хода сосудов на диске.
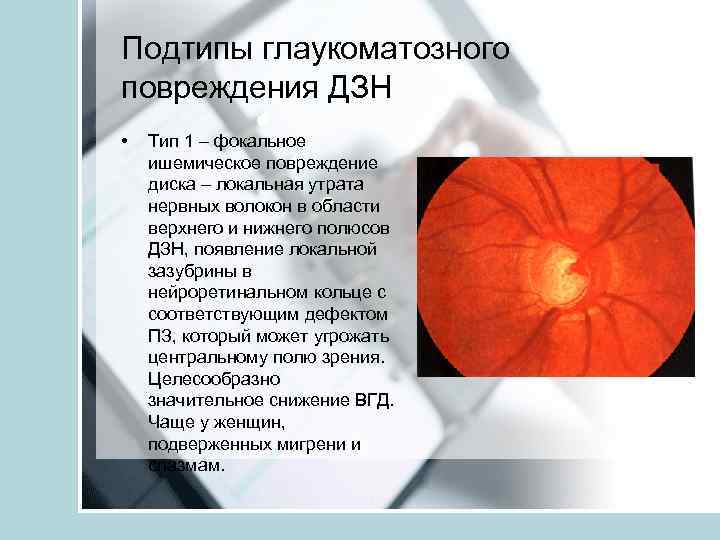
Подтипы глаукоматозного повреждения ДЗН • Тип 1 – фокальное ишемическое повреждение диска – локальная утрата нервных волокон в области верхнего и нижнего полюсов ДЗН, появление локальной зазубрины в нейроретинальном кольце с соответствующим дефектом ПЗ, который может угрожать центральному полю зрения. Целесообразно значительное снижение ВГД. Чаще у женщин, подверженных мигрени и спазмам.

Подтипы глаукоматозного повреждения ДЗН • Тип 2 – миопический глаукоматозный ДЗН – локальное истончение нейроретинального кольца в области верхнего и нижнего полюсов + наличие перипапиллярной атрофии с височной стороны при отсутствии признаков миопической дегенерации. Это сопровождается плотными дефектами в верхней и нижней половинах поля зрения, которые угрожают центральному полю зрения в 50%. Поражение ДЗН может очень быстро прогрессировать. Чаще у мужчин молодого возраста.
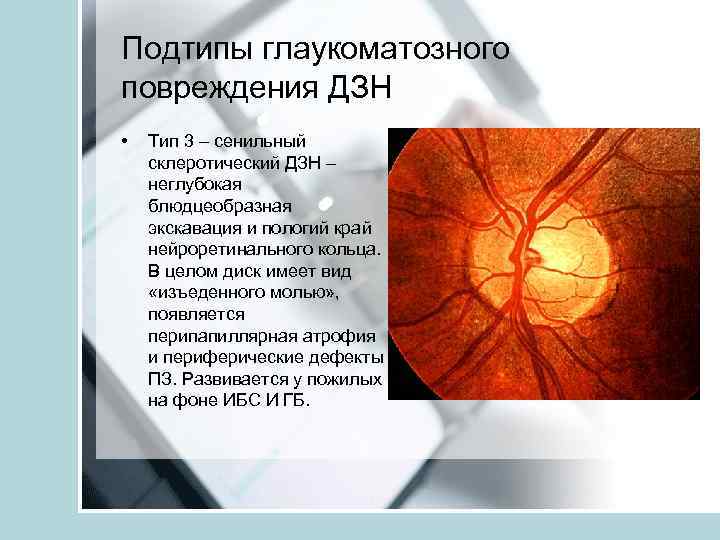
Подтипы глаукоматозного повреждения ДЗН • Тип 3 – сенильный склеротический ДЗН – неглубокая блюдцеобразная экскавация и пологий край нейроретинального кольца. В целом диск имеет вид «изъеденного молью» , появляется перипапиллярная атрофия и периферические дефекты ПЗ. Развивается у пожилых на фоне ИБС И ГБ.
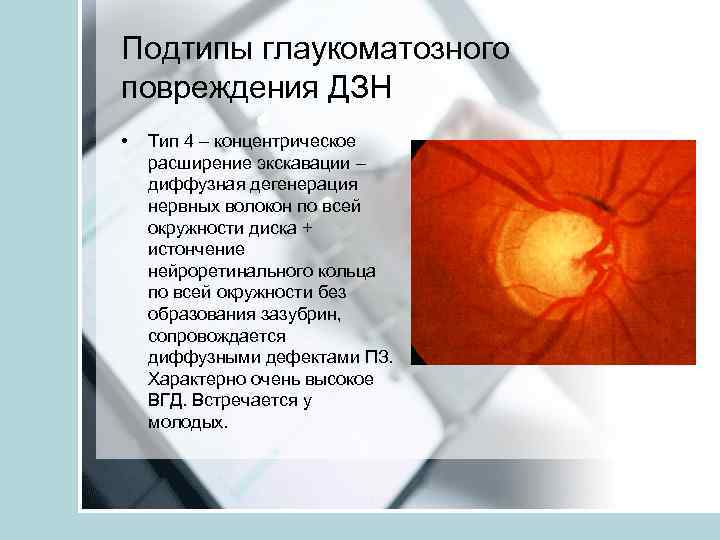
Подтипы глаукоматозного повреждения ДЗН • Тип 4 – концентрическое расширение экскавации – диффузная дегенерация нервных волокон по всей окружности диска + истончение нейроретинального кольца по всей окружности без образования зазубрин, сопровождается диффузными дефектами ПЗ. Характерно очень высокое ВГД. Встречается у молодых.

Подтипы глаукоматозного повреждения ДЗН • Смешанный тип – встречается в 23 случаев, имеет смешаннную клиническую картину.
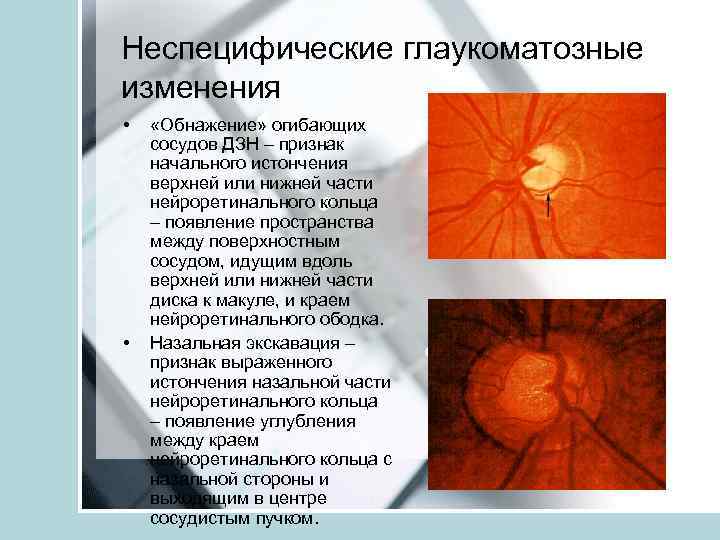
Неспецифические глаукоматозные изменения • • «Обнажение» огибающих сосудов ДЗН – признак начального истончения верхней или нижней части нейроретинального кольца – появление пространства между поверхностным сосудом, идущим вдоль верхней или нижней части диска к макуле, и краем нейроретинального ободка. Назальная экскавация – признак выраженного истончения назальной части нейроретинального кольца – появление углубления между краем нейроретинального кольца с назальной стороны и выходящим в центре сосудистым пучком.
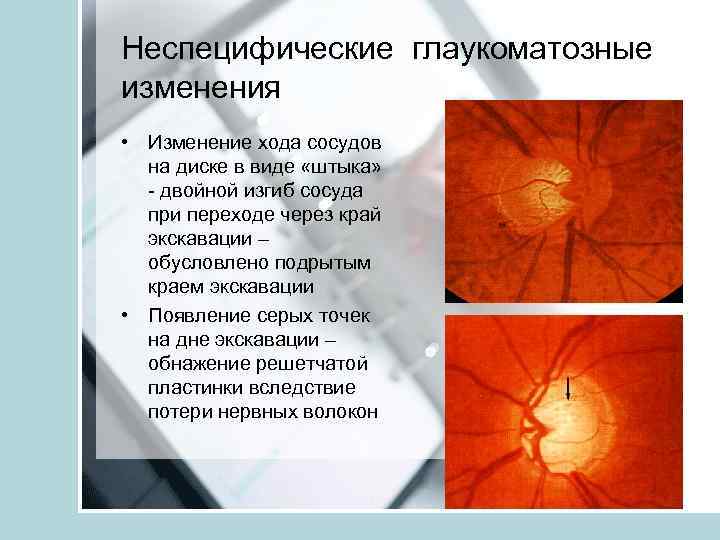
Неспецифические глаукоматозные изменения • Изменение хода сосудов на диске в виде «штыка» - двойной изгиб сосуда при переходе через край экскавации – обусловлено подрытым краем экскавации • Появление серых точек на дне экскавации – обнажение решетчатой пластинки вследствие потери нервных волокон
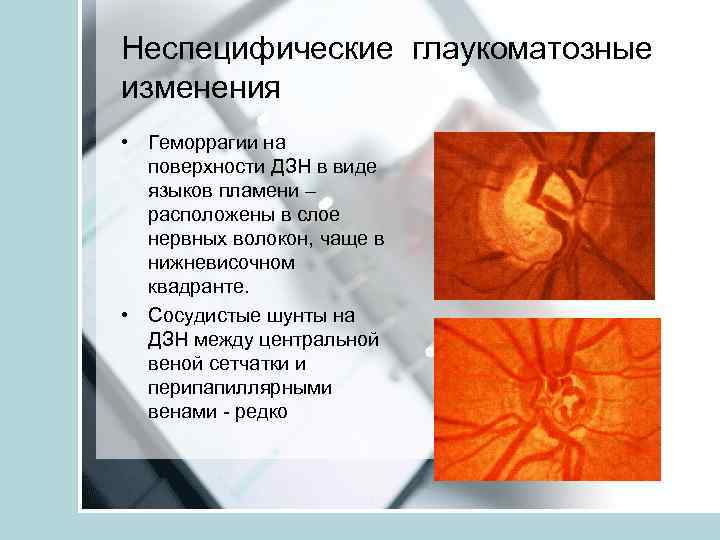
Неспецифические глаукоматозные изменения • Геморрагии на поверхности ДЗН в виде языков пламени – расположены в слое нервных волокон, чаще в нижневисочном квадранте. • Сосудистые шунты на ДЗН между центральной веной сетчатки и перипапиллярными венами - редко

Терминальное поражение ДЗН • Характеризуется тотальной экскавацией с практически полным исчезновением нейроретинального кольца

Застойный ДЗН • Характеризуется набуханием (отеком) ДЗН, развивающимся на фоне повышения ВЧД. Почти всегда двусторонний. • Всегда нужно исключать внутричерепные новообразования. Как правило, опухоли больших полушарий дают картину застоя на глазном дне значительно позже, чем опухоли, расположенные в задней черепной ямке. • У пациентов с имевшимися в прошлом застойными дисками в дальнейшем существенное повышение ВЧД может протекать без явного застоя дисков, что связано с образованием глиальных спаек по ходу зрительного нерва.
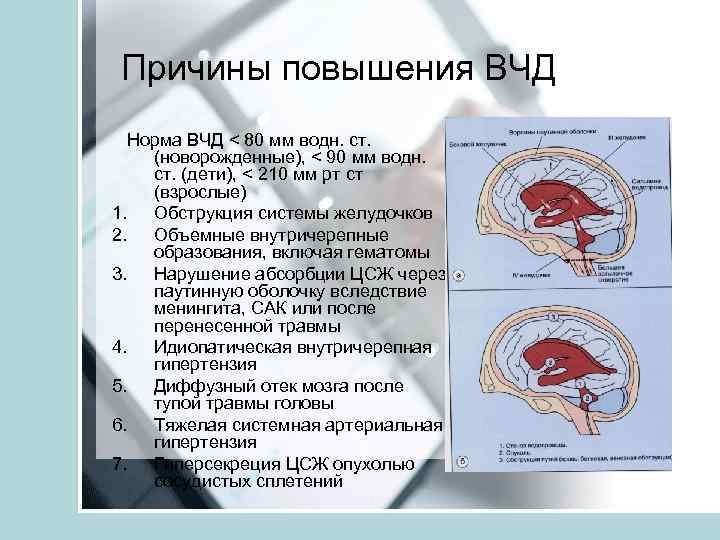
Причины повышения ВЧД Норма ВЧД < 80 мм водн. ст. (новорожденные), < 90 мм водн. ст. (дети), < 210 мм рт ст (взрослые) 1. Обструкция системы желудочков 2. Объемные внутричерепные образования, включая гематомы 3. Нарушение абсорбции ЦСЖ через паутинную оболочку вследствие менингита, САК или после перенесенной травмы 4. Идиопатическая внутричерепная гипертензия 5. Диффузный отек мозга после тупой травмы головы 6. Тяжелая системная артериальная гипертензия 7. Гиперсекреция ЦСЖ опухолью сосудистых сплетений

Клиника • • Головные боли (чаще утренние) Внезапная тошнота и рвота, которая может ослаблять головную боль • Нарушение сознания (сонливость) • Зрительные нарушения 1. Преходящие эпизоды помутнения зрения 2. Горизонтальная диплопия (парез VI) 3. Снижение остроты зрения как следствие развившейся атрофии ЗН

Стадии застойного ДЗН • Начальная Зрительные симптомы отсутствуют, острота зрения не изменена ДЗН гиперемирован и несколько приподнят. Его границы (вначале носовая, затем верхняя, нижняя и височная) стушеваны, развивается набухание нервных волокон сетчатки в перипапиллярной зоне. Исчезает венозная пульсация.

Стадии застойного ДЗН • Стадия полного развития Преходящие помутнения зрения на одном или обоих глазах длительностью несколько секунд Острота зрения не изменена или несколько снижена На глазном дне выявляются выраженная гиперемия и умеренная проминенция ДЗН, а также нечеткость его границ. Экскавация и мелкие сосуды диска скрыты. Признаки венозного застоя, штрихообразные геморрагии и ватообразные очаги. По мере увеличения степени набухания диск кажется увеличенным в размере, с височной стороны иногда формируются циркулярные складки сетчатки. В МЛ области могут быть твердые экссудаты в виде радиальных лучей, расходящихся из фовеа в сторону диска (фигура макулярного веера или неполная фигура макулярной звезды с отсутствующей височной частью). При периметрии – расширение слепого пятна.
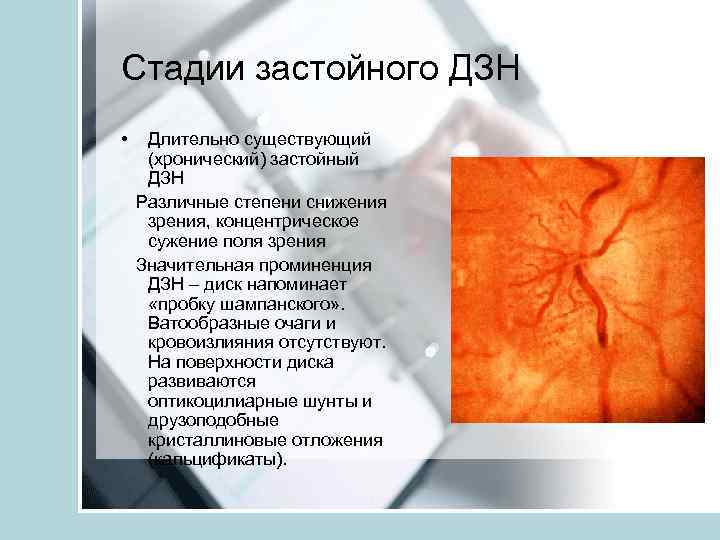
Стадии застойного ДЗН • Длительно существующий (хронический) застойный ДЗН Различные степени снижения зрения, концентрическое сужение поля зрения Значительная проминенция ДЗН – диск напоминает «пробку шампанского» . Ватообразные очаги и кровоизлияния отсутствуют. На поверхности диска развиваются оптикоцилиарные шунты и друзоподобные кристаллиновые отложения (кальцификаты).
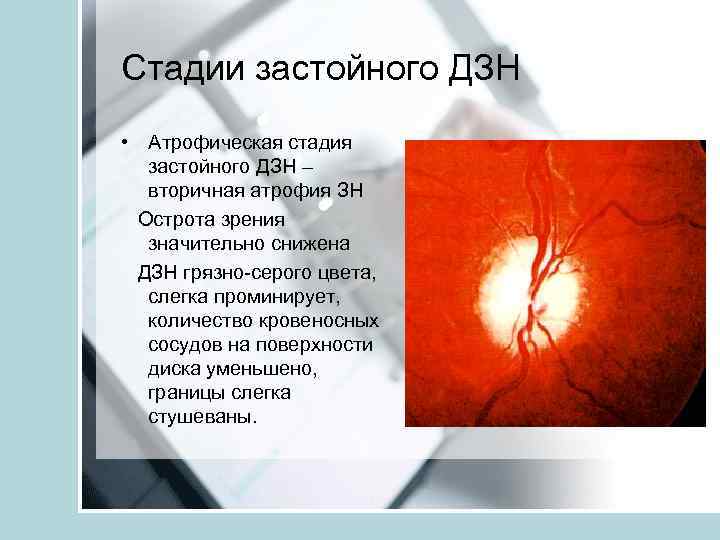
Стадии застойного ДЗН • Атрофическая стадия застойного ДЗН – вторичная атрофия ЗН Острота зрения значительно снижена ДЗН грязно-серого цвета, слегка проминирует, количество кровеносных сосудов на поверхности диска уменьшено, границы слегка стушеваны.

Дифференциальная диагностика застойного ДЗН • Двусторонняя проминенция ДЗН – гиперметропия высокой степени, друзы ДЗН • Двусторонний отек ДЗН – злокачественная артериальная гипертензия, двусторонний папиллит, двусторонняя эндокринная офтальмопатия, двусторонняя одновременная передняя ишемическая офтальмопатия, двустороннее нарушение оттока в венозной системе (тромбз ЦВС, каротидно-кавернозное соустье).

• Спасибо за внимание
Заболевания зрительного нерва.ppt