Приобретенные пороки сердца.ppt
- Количество слайдов: 162

Приобретенные пороки сердца Ревматизм

ревматическая лихорадка постинфекционное осложнение Астрептококкового фарингита (ангины) у предрасположенных лиц в связи с развитием аутоиммунного ответа на эпитопы стрептококка и перекрестной реактивности со схожими эпитопами тканей человека (в коже, суставах, сердце и мозге). Столлерман (1997)

Эпидемиология Связь с эмидемиологией стрептококковой инфекции верхних дыхательных путей С появлением антибиотиков заболеваемость стала значительно снижаться В мире около 12 млн человек Развивающиеся страны, Китай (150 на 100 тыс человек)

Причины вспышек ОРЛ Ослабление настороженности врачей Недостаточное знание клинической симптоматики Неполное обследование Неполное лечение больных со стрептококковым фарингитом Изменение вирулентности стрептококка Возможно малосимптомное начало

Этиология, патогенез В-гемолитический стрептококк группы А (ангина, фарингит) Предраспологающие факторы: переохлаждение, молодой возраст, наследственность

Предрасполагающие факторы наличие ревматизма или диффузных болезней соединительной ткани, а также врожденной неполноценности соединительной ткани у родственников первой степени родства; женский пол; возраст 7 -15 лет; перенесенная острая стрептококковая инфекция и частые носоглоточные инфекции; носительство В-клеточного маркера Da/n У здоровых лиц и, в первую очередь, у родственников пробанда.

Патогенез токсико-иммунологическая теория. Стрептококк вырабатывает вещества, обладающие выраженным кардиотоксическим действием и способные подавлять фагоцитоз, повреждать лизосомальные мембраны, основное вещество соединительной ткани: М-протеин, пептидогликан, стрептолизин-0 и S, гиалуронидазу, стрептокиназу, дезоксирибонуклеазу. Существует определенная иммунологическая взаимосвязь между антигенами стрептококка' и тканями миокарда.

Патогенез появлению аутоантител к миокарду, формированию иммунных комплексов и усугублению воспаления повышении титров антистрептолизина-0 (АСЛ-О), антистрептогиалуронидазы (АСГ), антистрептокиназы (АСК), дисиммуноглобулинемии, и т. д. Выход в кровь медиаторов воспаления гистамин, серотонин, брадикинины и др.

Стадии иммунного воспалительного процесса Мукоидное набухание (обратимый патологический процесс, разволокнение соединительной ткани); деполимеризация основного вещества соединительной ткани с накоплением преимущественно кислых мукополисахаридов. Фибриноидный некроз (необратимый' процесс, дезорганизация коллагеновых волокон, набуханием их, отложением фибриноида, глыбчатым распадом коллагена). Формирование специфических ревматических гранулем вокруг очагов фибриноидного некроза (ашоф-талалаевских гранулем); гранулема представлена крупными базофильными гистиоцитами, лимфоцитами, миоцитами, тучными и плазматическими клетками. Истинная ревматическая гранулема локализуется только в сердце. Стадия склероза — исход гранулемы. Ревматический процесс проделывает указанный цикл в течение 6 мес.

Клиническая картина Протекает в виде ревматических атак У 70% больных атака стихает в течении 812 недель У 5% больных – более 6 месяцев, т. е. принимает затяжной или хронический характер

Клиника начинается в школьном и подростковом возрасте спустя 1 -2 недели после перенесенной острой или обострения хронической стрептококковой инфекции (ангины, фарингита). «латентный» период (продолжительностью от 1 до 3 недель), характеризующийся бессимптомным течением или легким недомоганием, артралгиями, иногда субфебрильной температурой тела. кардит, полиартрит, другие симптомы и изменения лабораторных показателей.

Ревматический полиартрит 80 -90% больных сильные боли в крупных и средних суставах (симметрично), Острое возникновение чаще коленных и голеностопных, припухлость, гиперемия кожи в области суставов, резкое ограничение движений летучий характер болей, быстрый купирующий эффект нестероидных противовоспалительных препаратов отсутствие остаточных суставных явлений.

Ревмокардит 50 -70% одновременное поражение миокарда и эндокарда (эндомиокардит), иногда в сочетании с перикардитом (панкардит), возможно изолированное поражение миокарда (миокардит). выраженная одышка, сердцебиение, перебои и боли в области сердца, появлением кашля при физической нагрузке Появление систолического шума на верхушке сердца, диастолического вдоль левого края грудины, шум трения перикарда, расширение границ сердца.

Эхокардиография: утолщение и «лохматость» эхо-сигнала от створок и хорд клапана, ограничение подвижности задней створки клапана, уменьшение систолической экскурсии сомкнутых митральных створок, небольшое пролабирование створок. Митральный клапан: краевое булавовидное утолщение передней митральной створки; гипокинезия задней створки; митральная регургитация; куполообразный изгиб передней митральной створки. При вальвулите аортального клапана утолщение эхосигнала от створок аортального клапана, ограниченное краевое утолщение аортального клапана; переходящий пролапс створок; При допплерэхокардиографии аортальная регургитация.

Исход ревмокардита формирования пороков сердца после перенесенного первичного ревмокардита составляет 20 -25%. Доказано, что частота формирования пороков сердца зависит от степени тяжести ревмокардита

Нейроревматизм Характеризуется церебральным ревмоваскулитом, энцефалопатией (снижение памяти, головная боль, эмоциональная лабильность, преходящие нарушения черепномозговых нервов), гипоталамическим синдромом (вегстососудистая дистония, длительная субфебрильная температура тела, сонливость, жажда, вагоинсулярные или симпатоадреналовые кризы), хорея.

Малая хорея (хорея Сиденгама, пляска «святого Витта» встречается у 12 -17% больных (до 36%), преимущественно девочки до 20 лет. Эмоциональная лабильность (капризы, раздражительность, суетливость, возбуждение, нарушение сна и памяти) Некоординированные движение Мышечная слабость

Малая хорея (хорея Сиденгама, пляска «святого Витта» Гиперкинезы — беспорядочные, насильственные движения различных мышечных групп (мышц лица, шеи, конечностей, туловища), что сопровождается гримасничаньем, вычурными движениями, нарушением почерка, невнятностью речи; ребенку трудно есть, пить (он роняет кружку, не может донести ложку ко рту, не расплескав суп). Гиперкинезы чаще двусторонние, усиливаются при волнениях, исчезают во время сна. Ребенок не может выполнить координационную пальце -носовую пробу.

Малая хорея 2. Мышечная дистония с выраженным преобладанием гипотонии вплоть до дряблости мышц (при ослаблении гиперкинезов). Резкая мышечная гипотония может привести даже к ликвидации гиперкинезов и развитию «паралитической» или «мягкой» формы хореи. Характерен симптом «дряблых плеч» — голова глубоко погружается в плечи. 3. Нарушение статики и координации при движениях (пошатывание при ходьбе, неустойчивость в позе Ромберга). 4. Выраженная сосудистая дистония. 5. Психопатологические проявления. Купируется за 1 -2 месяца на фоне терапии

Ревматизм кожи и подкожной клетчатки Проявляется кольцевидной эритемой (бледно-розовые, кольцевидные высыпания в области туловища, шее, конечностях). Изменяют форму во времени, проходят через 3 -5 дней без лечения, не оставляя следов. 3 -6 % больных Подкожные ревматические узелки (округлые, плотные, безболезненные узелки в области разгибательной поверхности коленных, локтевых, плюснефаланговых, пястно-фаланговых суставов размером 0, 5 -2 см количеством 3 -4, до 20). Узелки возникают редко и чаще всего сочетаются с кардитом. 3 -6 % больных


Исходы ревматизма Формирование РПС после первой атаки 20 -25% случаев Преобладают изолированные пороки сердца (митральная недостаточность) Повторные атаки могут протекать скрыто, увеличивая частоту формирования пороков сердца до 60 -70% Даже гемодинамически незначимое повреждение клапанов увеличивает риск эндокардита

ППС Органические изменения клапанного аппарата (створок клапанов, фиброзного кольца, хорд, папиллярных мышц), атриовентрикулярных отверстий или отходящих от сердца сосудов, возникшие вследствие различных заболеваний или травм и приводящие к нарушениям внутрисердечной и системной гемодинамики.

ППС Изолированные поражения одного клапана (стеноз или недостаточность) Сочетанные (поражение одного клапана) стеноз +недостаточность с преобладанием Комбинированные (поражение нескольких клапанов)

ППС Частота среди населения 0, 5 -1%, Различная частота встречаемости ППС в зависимости от уровня социальноэкономического развития, климатических условий (вакцинация против стрептококка) 20 -25% органических заболеваний ССС Среди всех пороков 98% - ППС, 2% - ВПС Пороки митрального клапана составляют более 50% Пороки аортального клапана 10 -20%

ППС, причины Острая ревматическая лихорадка 20 -25% ИЭ (аорт. кл – 6 -65% случаев, митр. кл. 14 -50% случаев, трик. Кл 5%, комбинированные поражения – 13%) Системные заболевания соединительной ткани Антифосфолипидный синдром Поражение клапанов выявляют у 30 -80% больных Атеросклероз Сифилис Дегенеративные изменения (кальцификация створок клапанов) Травмы

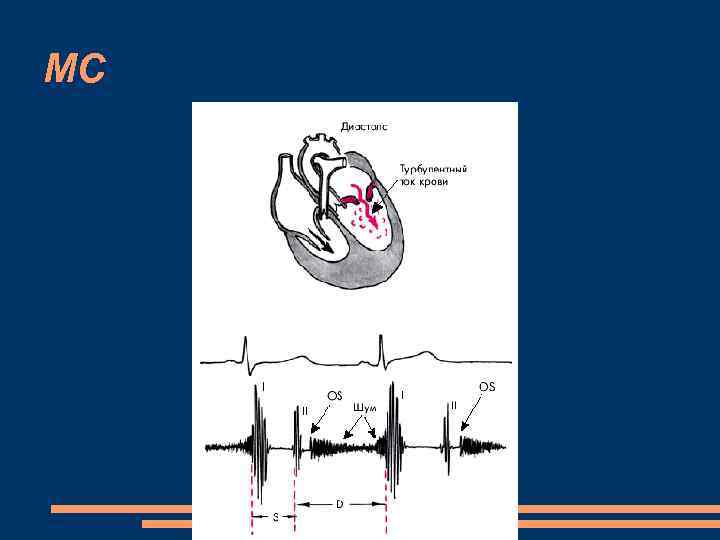
Митральный стеноз — это сужение левого атриовентрикулярного отверстия, которое приводит к затруднению опорожнения левого предсердия (ЛП) и увеличению градиента диастолического давления между ЛП и левым желудочком (ЛЖ)

МС Этиология 600 -800 случаев на 1000 населения Ревматизм: формирование порока после первой ревматической атаки составляет у детей 20 -25% случаев, среди подростков – 33%, у взрослых -45% Чистый МС – у 25 -30% больных, у остальных – сочетанные поражения Эндокардит – очень редко Врожденный МС – очень редко

МС Характеризуется - утолщением створок митрального клапана (воспалительный отек с последующим развитием фиброзной ткани); - сращением комиссур; - сращением и укорочением хорд клапана; - развитием кальциноза створок, фиброзного кольца и подклапанных структур и другими признаками. При длительном существовании порока
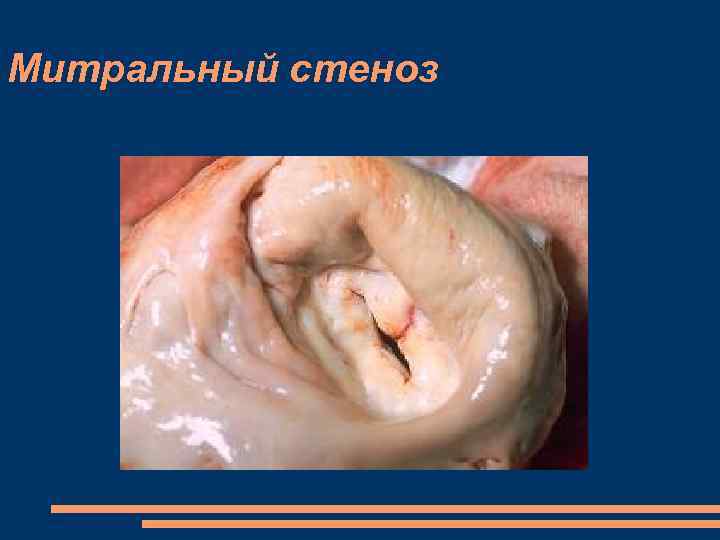
Митральный стеноз

МС, патогенез 1. Гипертрофия и дилатация левого предсердия. В норме площадь левого предсердно-желудочкового отверстия составляет 4– 6 см 2. Уменьшение площади отверстия до 4 см 2 и менее создает препятствие диастолическому току крови из ЛП в ЛЖ (так называемый “первый барьер”). Повышение давления в ЛП приводит к формированию его гипертрофии, а затем и дилатации. 2. Легочная гипертензия. “Венозная” (“пассивная”) легочная гипертензия. “Артериальная” (“активная”) легочная гипертензия. (спазм легочных артериол (рефлекс Китаева), в результате которого уменьшается приток крови к легочным капиллярам из ПЖ, но одновременно резко возрастает давление в легочной артерии). 3. Гипертрофия и дилатация правого желудочка 4. “Фиксированный” ударный объем

МС, патогенез фибрилляция и трепетание предсердий образование внутрисердечных тромбов и возникновение тромбоэмболий относительная недостаточность трехстворчатого клапана относительная недостаточность клапана легочной артерии периферическая вазоконстрикция, нарушающая перфузию органов и тканей; активации САС с развитием тахикардии и других последствий такой активации; задержке натрия и воды с формированием отечного синдрома; гипертрофии и фиброза миокарда предсердий и ПЖ и т. д.

Этапы компенсации гемодинамики: спазм легочных артериол; гипертрофия правого желудочка; тоногенная дилатация правого желудочка.

МС, клиника Женщины составляют 60 -75% Сроки проявления митрального стеноза после ревматической атаки могут колебаться от 10 до 20 лет. легкий митральный стеноз — площадь отверстия от 2, 0 см 2 до 4, 0 см 2; умеренный митральный стеноз — площадь отверстия от 1, 0 см 2 до 2, 0 см 2; тяжелый митральный стеноз — площадь отверстия меньше 1, 0 см 2.

МС, жалобы Одышка – проходит красной нитью через всю жизнь ортопноэ, приступы удушья Сухой кашель, сердечная астма, кровохарканье Повышенная утомляемость, мышечная слабость, резкое снижение работоспособности (фиксированный МО) Сердцебиение, перебои в работе сердца (синусовая тахикардия, аритмии) Боли в области сердца (расширение ствола ЛА, ПЖ) тупые, не купируются нитроглицерином Стенокардитические боли Отеки, тяжесть в правом подреберье Головные боли, головокружение Похудение

Мс, осмотр При развитии в детском и юношеском возрасте – отставание в развитии Взрослые больные астеничны, как правило, со сниженной массой тела и слабым развитием мускулатуры, выглядят моложе своих лет. (хроническая артериальная гипоксия замедляет процессы разрушения коллагена) периферический цианоз (акроцианоз) — губы, кончик носа, мочки ушей, ушные раковины, кисти, стопы цианотичные и холодные на ощупь. Митральное лицо (fades mitralis) — цианотично-румяные щеки на фоне бледной кожи лица митральная бабочка с цианотичными губами и цианозом кончика носа и ушных раковин. диффузный пепельно-серый цианоз


Мс, осмотр Одышка вынужденное, сидячее или полусидячее положение в постели набухание шейных вен, утолщение шеи, отеки на ногах и в области поясницы и увеличение живота в объеме за счет асцита - правожелудочковая недостаточность

Осмотр области сердца ォсердечный горбサ (при формировании порока в деском и юношеском возрасте) усиленную пульсацию во 2 межреберьеслева, обусловленную расширением ствола легочной артерии Эпигастральная пульсация
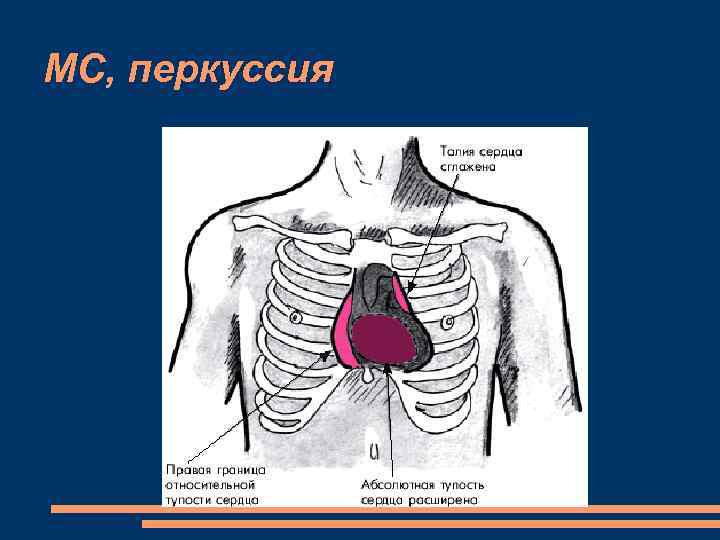
МС, перкуссия

Пальпация области сердца Диастолическое дрожание ォкошачье мурлыкание サ Для выявления этого признака следует положить ладонь на область верхушки сердца, и рука будет воспринимать в диастоле дрожание, напоминающее ощущение, возникающее, если приложить руку к спине мурлыкающей кошки. Соотвествует диастолическому шуму Не определяетя при резком МС, МА, сердечной недостаточности
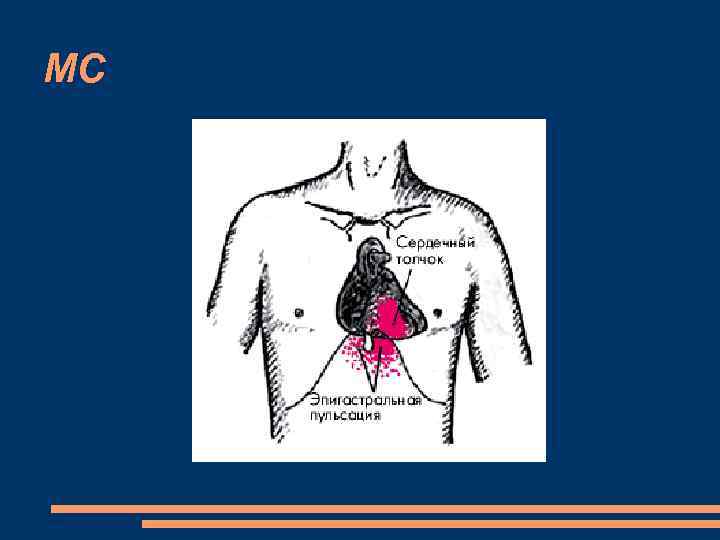
МС

МС, обследование Все аускультативные симптомы лучше выявляются в положении на левом боку Усиленный, хлопающий I тон на верхушке (звук хлопающего на ветру флага или звук, издаваемый детской хлопушкой). - недостаточное наполнение левого желудочка кровью во время диастолы - значительная экскурсиея створок митрального клапана; - хлопающий I тон теряет свое усиление при а) резкое обызвествление митрального клапана; б) сопутствующая митральная недостаточность; в) выраженная легочная гипертензия; г) тромбоз левого предсердия. Акцент и расщепление II тона на ЛА (повышение давления в ЛА) Щелчок открытия митрального клапана, диастолическое куполообразное выпячивание створок митрального клапана через 0. 06— 1 0. 1 с после второго тона
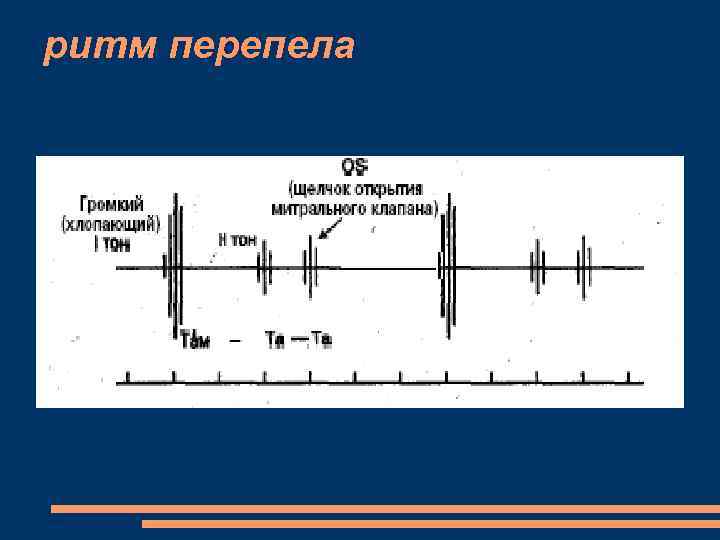
ритм перепела

МС, обследование Диастолический с пресистолическим усилением шум на верхушке (не всегда, при тахисистоличекой форме МА, незначительном или резко выраженном стенозе может отсутствовать, ожирене, эмфизема легких) лучше выслушивается в положении на левом боку с задержкой дыхания на выдохе

МС, обследование Систолический шум на верхушке сердца (обизиствление клапанов) Проводной с трикуспидального клапана Колебание сухожильных нитей Шум Грэхэма-Стилла при Рла=Рао Имеет высокочастотный, мягкий, дующий, убывающий характер, начинается сразу после II тона, но лучше всего выслушивается во II межреберье слева от грудины, а по направлению к III—IV межреберью интенсивность шума снижается Систолический шум относительной трикуспидальной недостаточности локализуется премущественно в области мечевидного отростка или IV межреберья у левого края грудины, усиливается на вдохе

Пульс Малый (parvus) Аритмичный (pulsus irregularis) симптом Савельева-Попова — асимметрия пульса на лучевых артериях: амплитуда пульсовой волны на левой лучевой артерии снижена по сравнению с правой, что обусловлено сдавлением левой подключичной артерии увеличенным левым предсердием (pulsus differens) При мерцательной аритмии определяется дефицит пульса (pulsus deficiens) АД нормальное, сниженное, повышенное

Исследование легких При развитии застоя в легких может определяться укорочение перкуторного звука в нижних отделах обоих легких. При интерстициальном отеке легких в нижних отделах прослушиваются мелкопузырчатые хрипы при альвеолярном отеке — обильная крепитация, мелко-и среднепузырчатые хрипы застойный бронхит, при этом в легких прослушиваются сухие хрипы и жесткое дыхание.
МС
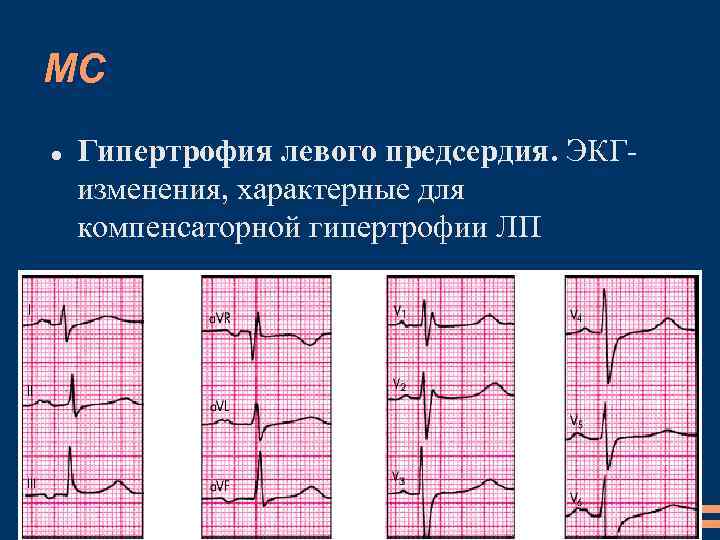
МС Гипертрофия левого предсердия. ЭКГизменения, характерные для компенсаторной гипертрофии ЛП
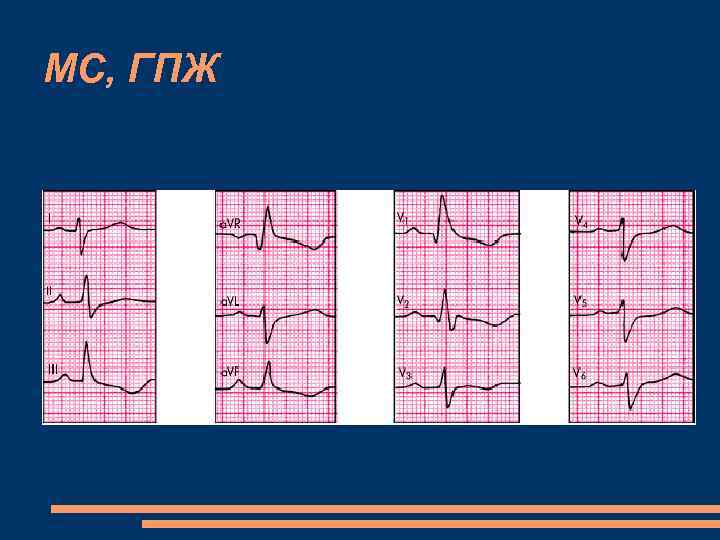
МС, ГПЖ

МС Нарушения ритма и проводимости при митральном стенозе чаще всего представлены ЭКГ-признаками: фибрилляции предсердий (чаще крупноволнистая форма); наджелудочковой экстрасистолии; пароксизмальной наджелудочковой тахикардии; блокады правой ножки пучка Гиса.

МС, рентгенография Дилятация ПЖ Дилятация ЛП Увеличение дуги легочной артерии Легочная артериальная гипертензия, обусловленная повышением легочного сосудистого сопротивления Сглаженная талия

венозная пассивная легочная гипертензия (венозный застой в легких) периваскулярный отек и усиление легочного рисунка; • перераспределение кровотока в пользу верхних отделов легких; . • расширение корней легких, которые дают гомогенную тень с нерезкими, нечеткими границами; • расширение легочных вен и их разветвление в области легочных корней, средних и верхних легочных полей с образованием грубой сети с широкими петлями, состоящими из расширения легочных вен; • появление линий Керля типа (горизонтальные плотные линейные тени, располагающиеся параллельно, преимущественно в латеральных частях легочных полей около реберно-диафрагмалышх синусов, достигающие ширины 1 мм и длины около 2 мм);
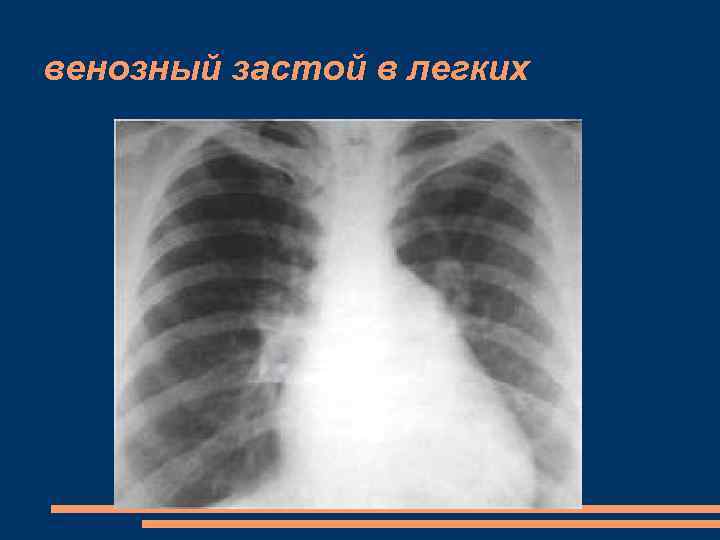
венозный застой в легких

активная легочная гипертензия расширение и усиленная пульсация ствола легочной артерии и ее ветвей (выраженное выбухание второй дуги левого контура сердечной тени в прямой проекции); • обеднение легочного рисунка на периферии обоих легких за счет выраженного сужения мелких артерий; • интенсивное гомогенное затемнение и выраженное расширение корней легких и нечеткость их контуров; симптом ォампутации корнейサ — внезапный обрыв расширенных ветвей легочной артерии вместо постепенного их перехода в мелкие ветви (симптом обусловлен сужением мелких ветвей легочной артерии).
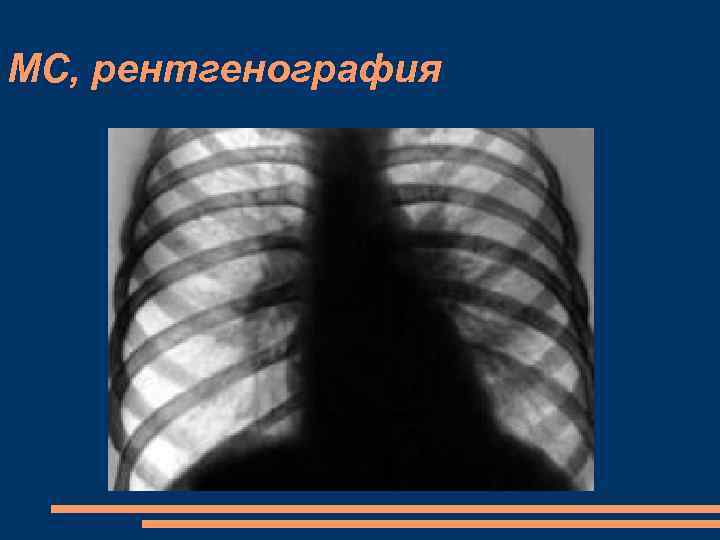
МС, рентгенография

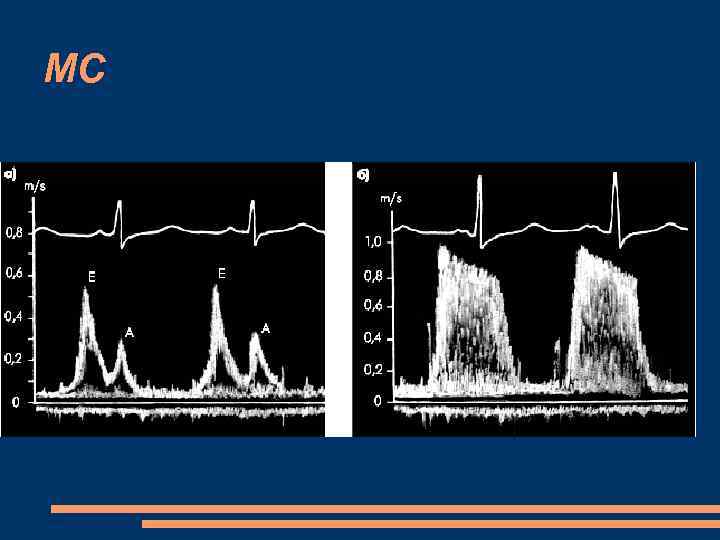
МС, ЭХОКГ М-режим значительное снижение скорости диастолического прикрытия передней створки митрального клапана; однонаправленное движение передней и задней створок клапана диастолическое выбухание передней створки митрального клапана в полость ЛЖ, в сторону МЖП — “парусение”. П-образная форма кривой (уплощение кривой) диастолического движения передней створки митрального клапана (в норме М-образная форма), что обусловлено кровотоком постоянной интенсивности через левое атриовентрикулярное отверстие. значительное увеличение размеров ЛП, полости ПЖ.
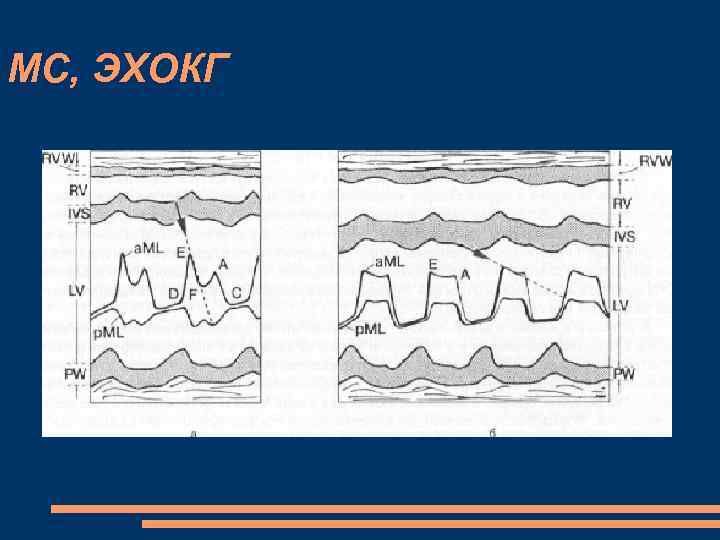
МС, ЭХОКГ
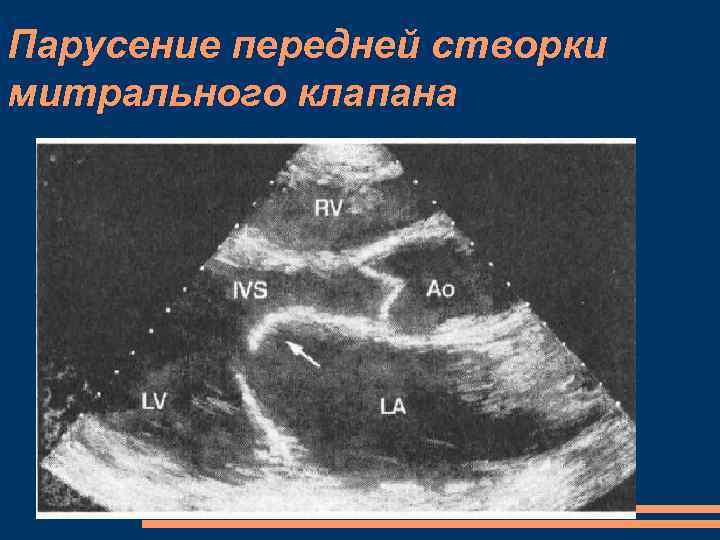
Парусение передней створки митрального клапана
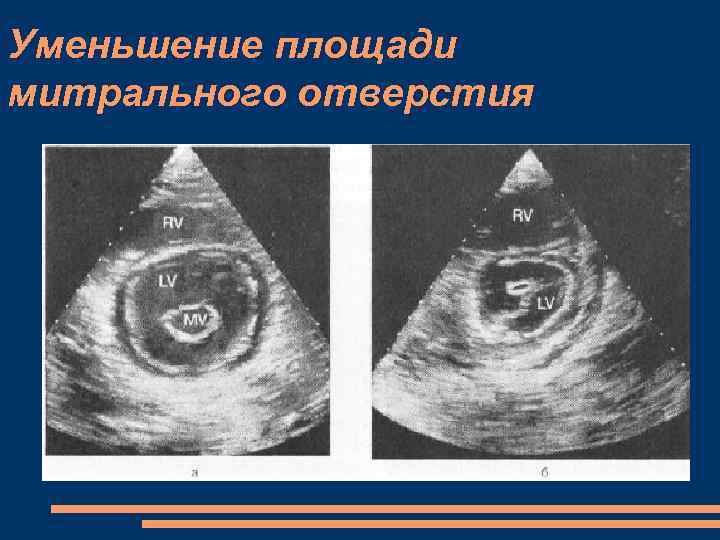
Уменьшение площади митрального отверстия
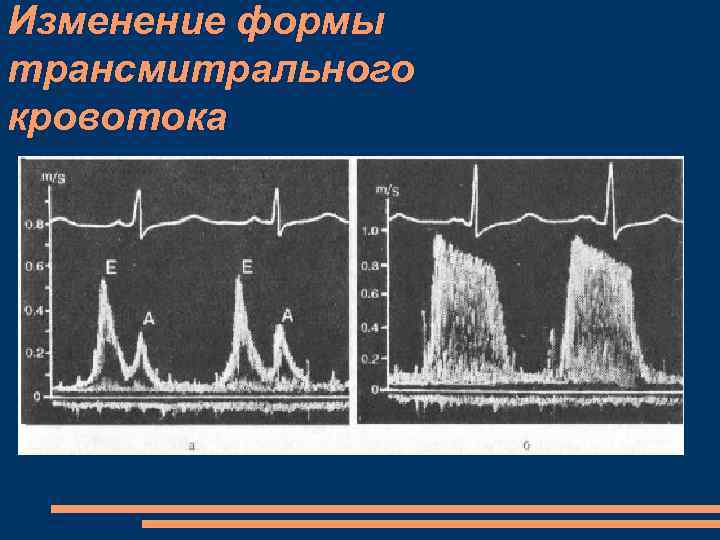
Изменение формы трансмитрального кровотока

МС, ЭХОКГ двухмерное исследование из парастернального доступа по короткой оси - уменьшение диастолического расхождения створок клапана и площади митрального отверстия, которое чаще всего приобретает форму эллипсоида или щели (рыбий рот, пуговичная петля) Утолщение створок митрального клапана прогибание передней створки митрального клапана в диастолу в сторону левого желудочка увеличение максимальной линейной скорости раннего трансмитрального кровотока до 1, 6– 2, 5 м/с (в норме — около 1, 0 м/с); замедление спада скорости диастолического наполнения (уплощение спектограммы); значительная турбулентность движения крови
МС
МС
МС

• незначительный стеноз — 3 -4 см 2; • умеренный стеноз — 2. 9 -2 см 2; • выраженный стеноз — 1. 9— 1. 1 см 2; • критический стеноз—менее 1. 0 см 2.

Течение митрального стеноза Стадии МС по Бакулеву-Дамир 1 стадия бессимптомная 2 – одышка при значительной физической нагрузке 3 – одышка при умеренной нагрузке 4 – одышка при незначительной физической нагрузке, мерцательная аритмия, увеличение печени, поддающееся медикаментозной терапии 5 – увеличение печени, отеки на нижних конечностях

Недостаточность митрального клапана (митральная недостаточность) — это неполное смыкание створок клапана во время систолы желудочков, сопровождающееся регургитацией крови из ЛЖ в ЛП. Изолированная недостаточность митрального клапана составляет примерно 5– 10% от общего числа пороков сердца. Митральная недостаточность несколько чаще встречается у мужчин.

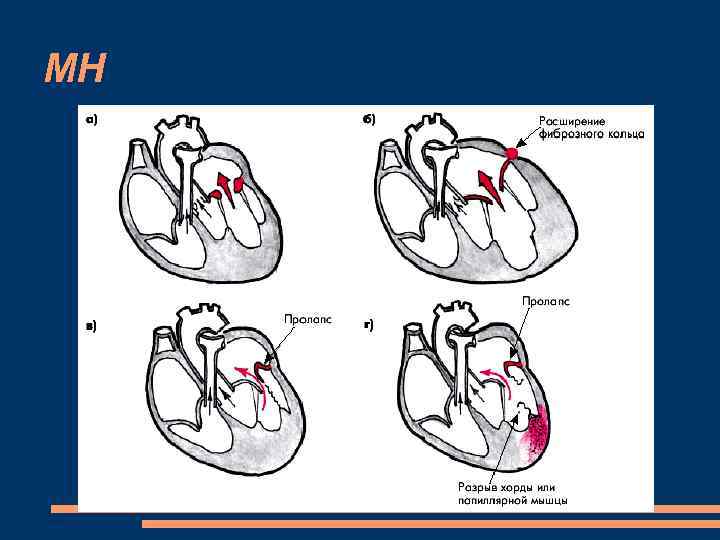
Органическая недостаточность характеризуется сморщиванием и укорочением створок клапана, отложением в них кальция и поражением подклапанных структур. ревматизм (около 75% случаев); Миксоматозная трансформация Инфекционный эндокардит атеросклероз; системные заболевания соединительной ткани Митральная комиссуротомия ИМ с отрывом хорд МК - острая митральная недостаточность Врожденная МН

Функциональная митральная недостаточность обусловлена нарушением структуры и функции клапанного аппарата (фиброзного кольца, папиллярных мышц, хорд) при неизмененных створках самого клапана. Заболевания ЛЖ, сопровождающиеся его выраженной гемодинамической перегрузкой, расширением фиброзного кольца митрального клапана и дисфункцией клапанного аппарата артериальные гипертензии; аортальные пороки сердца (“митрализация”); ВПС дилатационная кардиомиопатия (ДКМП); ИБС, особенно постинфарктный кардиосклероз и др. Проляпс митрального клапана Дисфункция папиллярных мышц Разрыв хорд Обструктивная форма ГКМП Первичный идеопатический кальциноз митр. клапана
МН
МН
МН
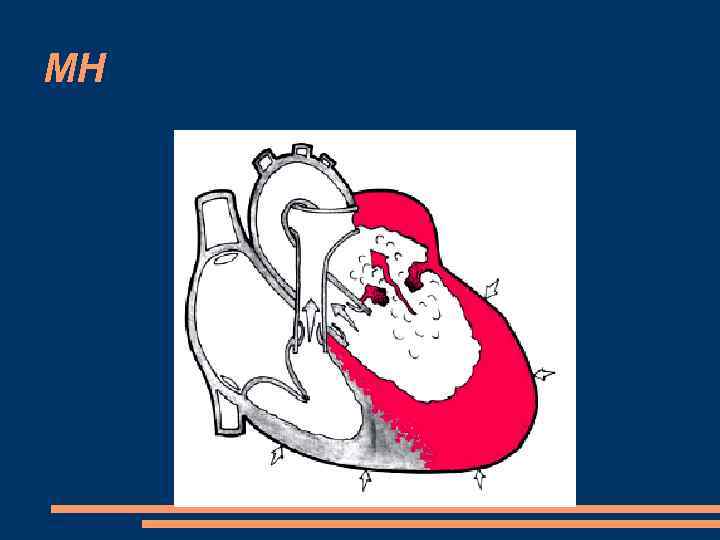
МН

МН, гемодинамика Остаточный объем крови, который выбрасывается в ЛП, затем снова попадает в ЛЖ Гипертрофия и дилятация ЛП и ЛЖ. Объемная перегрузка, эксцентрическая гипертрофия – гипертрофия миокарда в сочетании с тоногенной дилятацией. Компенсаторный характер. ЛГ умеренная ПЖ недостаточность на поздних стадиях

Острая МН При острой митральной недостаточности (ИМ) эластичность, способность левого предсердия к растяжению относительно низкая и внезапно возникшая регургитация крови из левого желудочка в левое предсердие приводит к быстрому и значительному повышению давления в левом предсердии. Это в свою очередь обусловливает высокое давление в легочных венах и развитие клинической картины отека легких

МН, гемодинамика Снижение эффективного сердечного выброса. Зависит от величины ОПС. I степень — митральная регургитация менее 15% от УО ЛЖ; II степень — 15– 30% от УО; III степень — 30– 50% от УО; IV степень — более 50%. Легочная гипертензия незначительная

МН, клиника Протекает в течении длительного времени бессимптомно. Компенсирующий отдел – ЛЖ, до развития дистрофических изменений в нем (снижение сократимости) НК не развивается. Быстрая утомляемость, слабость, одышка при физической нагрузке Учащение пульса В период декомпенсации – сердечная астма, отеки на нижних конечностях и т. д.

МН, обследование Внешние изменения отсутствуют. Признаки НК в далеко зашедших стадиях

Осмотр области сердца ォсердечный горбサ —при развитии недостаточности митрального клапана в детском возрасте сердечный толчек усилен и разлитой (его площадь превышает 2 см 2), располагается в 5 -м межреберье (при резко выраженной дилатации левого желудочка — даже в 6 -м межреберье) кнаружи от среднеключичной линии

Перкуссия смещение кнаружи от среднеключичной линии левой границы относительной тупости сердца смещение кверху верхней границы относительной тупости сердца в связи с выраженной дилатацией левого предсердия Сглаженная талия сердца в сочетании с дилатацией левого предсердия и обоих желудочков - шаровидная или митральная конфигурации сердца.
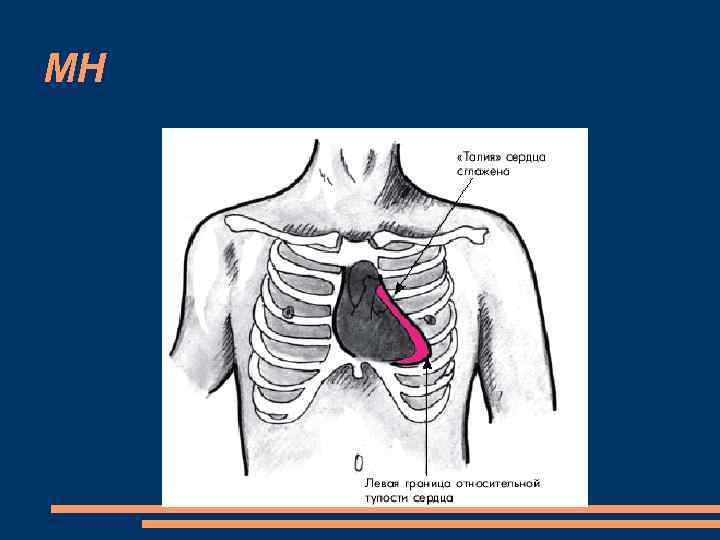
МН

Аускультация 1 тон сердца значительно ослаблен отсутствие полного смыкания створок митрального клапана Систолический шум выслушивается в области верхушки сердца, в 3 -м, 4 -м, 5 -м межреберных промежутках кнаружи от левого края грудины шум проводится в левую подмышечную впадину во II межреберье слева акцент и расщепление II тона, патологический III тон в области верхушки обусловлен объемной перегрузкой левого желудочка (протодиастолический ритм галопа)

Систолический шум Интенсивность систолического шума различна и зависит от степени выраженности порока. шум интенсивный, громкий, грубый, негромкий, дующий шум приобретает музыкальный характер, т. е. своеобразный тембр (свистящий, пищащий, скребущий), раннее возникновение, т. е. вместе с I тоном сердца или сразу же после его окончания функциональный мезодиастолический шум Кумбса. Нарушения ритма
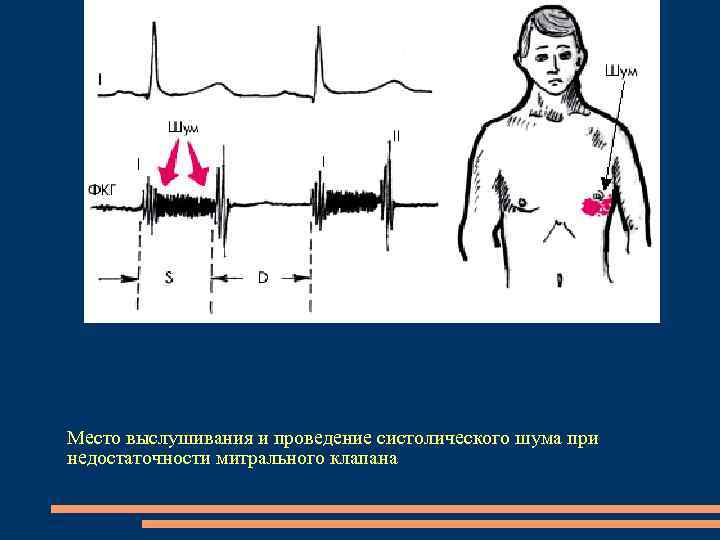
Место выслушивания и проведение систолического шума при недостаточности митрального клапана


МН, ЭКГ Гипертрофия ЛП ЭКГ-признаки левожелудочковой гипертрофии нарушения сердечного ритма и проводимости

Рентген дилятация ЛЖ, ЛП, сглаживание талии удлинение нижней дуги левого контура сердца Верхушка сердца смещается влево или влево и вниз и погружается в тень диафрагмы. выравнивание левого контура сердца и сглаживание “талии” сердца, обусловленное дилатацией ЛП (митральная конфигурация).
МН

ЭХОКГ увеличение размеров ЛП; гиперкинезия задней стенки ЛП; увеличение общего ударного объема (по методу Simpson); гипертрофия миокарда и дилатация полости ЛЖ. Допплер: При 1 -й степени митральной регургитации последняя выявляется сразу за створками митрального клапана, при 2 -й степени — распространяется на 20 мм от створок вглубь ЛП, при 3 -й степени — примерно до середины ЛП и при 4 -й степени — достигает противоположной стенки предсердия.
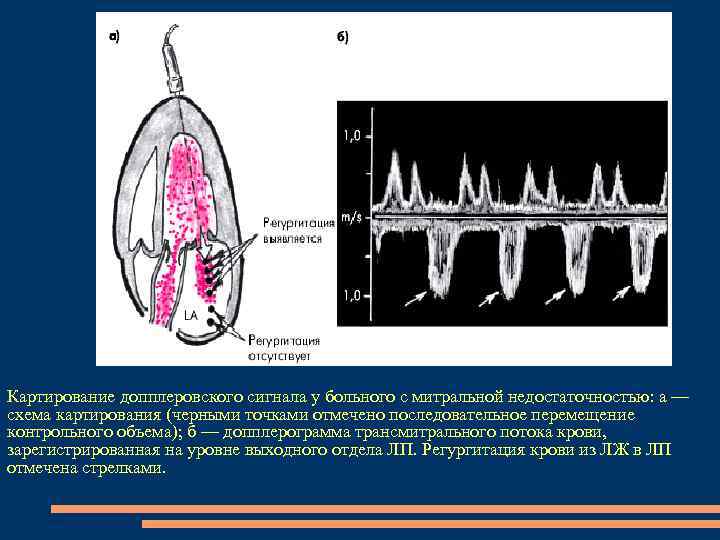
Картирование допплеровского сигнала у больного с митральной недостаточностью: а — схема картирования (черными точками отмечено последовательное перемещение контрольного объема); б — допплерограмма трансмитрального потока крови, зарегистрированная на уровне выходного отдела ЛП. Регургитация крови из ЛЖ в ЛП отмечена стрелками.

Цветное допплеровское сканирование минимальная степень регургитирующий поток имеет небольшой диаметр на уровне створок левого атриовентрикулярного клапана, объем не превышает 20% от общего объема предсердия. умеренная митральнай регургитация обратный систолический поток крови на уровне створок клапана становится шире и достигает противоположной стенки ЛП, занимая около 50 — 60% объема предсердия. Тяжелая степень значительный диаметр регургитирующего потока крови уже на уровне створок митрального клапана. Обратный поток крови занимает практически весь объем предсердия и иногда заходит даже в устье легочных вен.
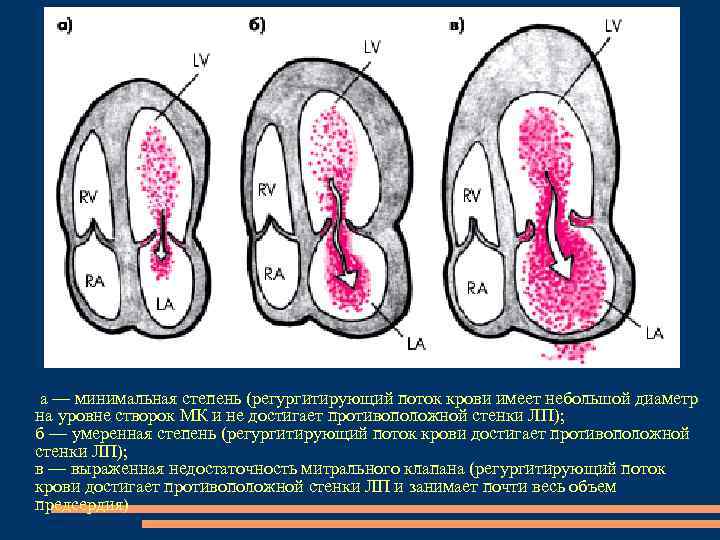
а — минимальная степень (регургитирующий поток крови имеет небольшой диаметр на уровне створок МК и не достигает противоположной стенки ЛП); б — умеренная степень (регургитирующий поток крови достигает противоположной стенки ЛП); в — выраженная недостаточность митрального клапана (регургитирующий поток крови достигает противоположной стенки ЛП и занимает почти весь объем предсердия)

Допплерэхокг объем митральной регургитации • нет регургитации — фракция регургитации < 20%; • незначительная регургитация — фракция регургитации 20 -40%; ; • умеренная регургитация — фракция регургитации 40— 60%; • тяжелая регургитация — фракция регургитации > 60%.

Недостаточность трехстворчатого клапана (трикуспидальная недостаточность) обусловлена неплотным смыканием створок клапана во время систолы желудочков, что вызывает патологическую регургитацию крови из ПЖ в ПП у 60– 90% здоровых лиц при ЭХОКГ выявляется небольшая физиологическая регургитация крови в ПП.

Органическая недостаточность характеризуется грубыми морфологическими изменениями створок трикуспидального клапана (их уплотнением, сморщиванием, деформацией и обызвествлением) и чаще всего развивается при ревматизме и инфекционном эндокардите. Врожденная (аномалия Эбштейна)

Функциональная недостаточность грубые морфологические изменения створок клапана отсутствуют, а неполное их смыкание обусловлено нарушением функции клапанного аппарата (фиброзного кольца, сухожильных нитей, папиллярных мышц).

Функциональная недостаточность Заболевания с высокой гипертензией малого круга кровообращения, сопровождающейся дилатацией ПЖ и растяжением фиброзного кольца клапана: митральные пороки сердца (МС); хроническое легочное сердце; хроническая сердечная недостаточность первичная легочная гипертензия; ТЭЛА врожденные пороки сердца ИМ правого желудочка Поражение папиллярных мышц и сухожильных хорд тупая травма грудной клетки с разрывом хорды или папиллярной мышцы; ИМ правого желудочка с поражением папиллярной мышцы;

Изменения гемодинамики Во время сокращения ПЖ часть крови возвращается в ПП, которое в это время получает кровь из полых вен. Предсердие переполняется кровью, в результате чего значительно возрастает давление в нем и в полых венах. Дилятация ПП. В диастолу увеличенный объем крови устремляется в ПЖ и также растягивает его. объемная перегрузка, гипертрофия и дилатация ПП и ПЖ. . эксцентрическая гипертрофия ПЖ и ПП (гипертрофия + дилатация этих отделов сердца).


Изменения гемодинамики 2. Выраженный и рано наступающий застой крови в венозном русле большого круга кровообращения. 3. Возникновение обратной пульсовой волны в верхней и нижней полых венах (при выраженном дефекте трехстворчатого клапана). 4. Снижение сердечного выброса, нарушающее или усугубляющее перфузию периферических органов и тканей. 5. Временная гемодинамическая разгрузка малого круга кровообращения у больных с исходно высокой легочной гипертензией (митральный стеноз, легочное сердце и другие заболевания, осложненные застоем крови в легких).

Клиника органической недостаточности тр. клапана • • • Некоторое время бессимптомно, подобно МН Период компенсации короче, чем при МН Декомпенсация кровообращения по большому кругу

Жалобы при функциональной недостаточности Возникновение на фоне высокой легочной гипертензии - появление или усугубление признаков застоя крови в большом круге кровообращения, быстрое нарастание отеков, тяжести в правом подреберье, появление асцита. При возникновении дефекта трикуспидального клапана одышка уменьшается, она не усиливается в горизонтальном положении больного, уменьшается частота приступов удушья. Разгрузка малого круга кровообращения. Увеличение общей слабости и быстрой утомляемости при выполнении минимальной нагрузки, которая недавно была под силу больному.

Осмотр Тяжелое общее состояние больного горизонтальное положение в постели с низким изголовьем, выраженный акроцианоз, иногда с желтушным оттенком, Лицо одутловато, кожа желтовато-бледная со значительным цианозом губ, кончика носа, ушей; рот полуоткрыт, глаза тусклые (лицо Корвизара). Вены шеи набухшие даже в вертикальном положении больного. пульсация вен шеи, совпадающая с систолой желудочков (“положительный венный пульс” ) отечный синдром, асцит, гидроторакс. Печень увеличена, уплотнена, умеренно болезненная при пальпации, ее край закруглен. кардиальный фиброз печени - становится плотной, край заостряется. Пульсация печени — “печеночный пульс” (симптом Фридрейхса).

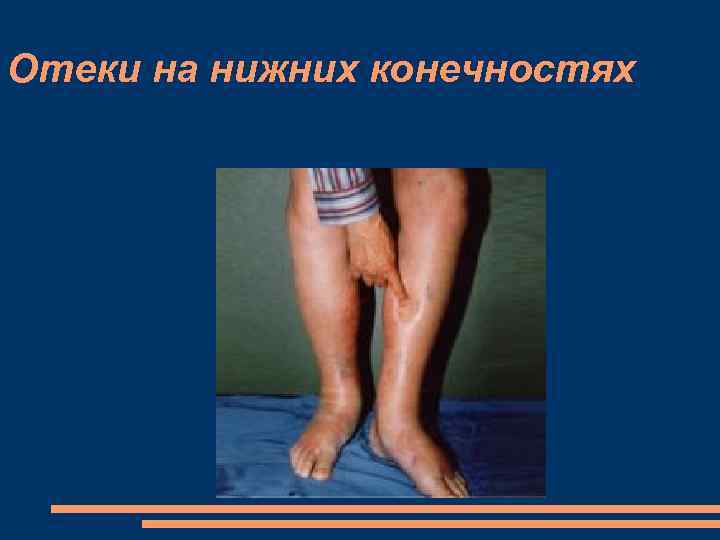
Отеки на нижних конечностях
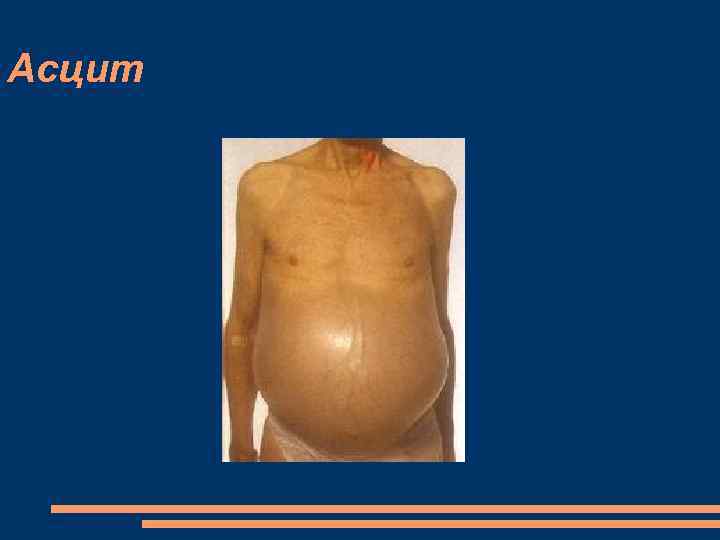
Асцит
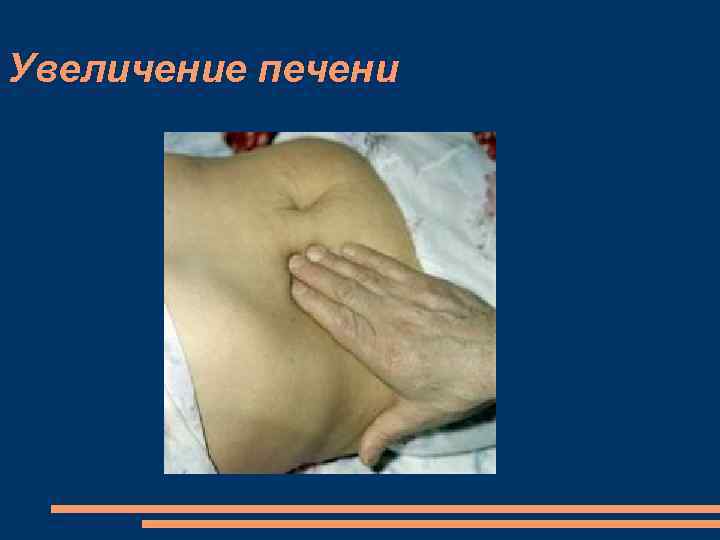
Увеличение печени

Осмотр, пальпация и перкуссия сердца выраженная разлитая прекардиальная пульсация, обусловленная значительной гипертрофией и дилатацией ПЖ. усиленный и разлитой сердечный толчок и распространяется на эпигастральную область. ротация сердца вокруг продольной оси по часовой стрелке Правая граница относительной тупости сердца смещена вправо за счет дилатированного ПП и ПЖ. значительное расширение абсолютной тупости сердца, отражающее дилатацию ПЖ.
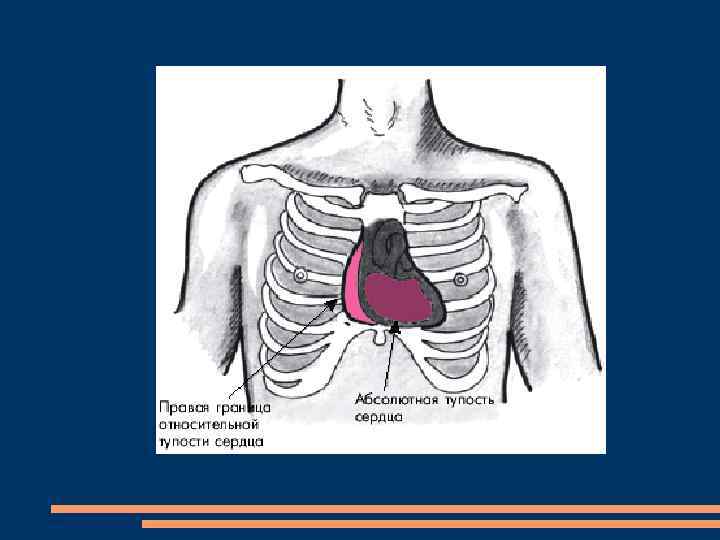

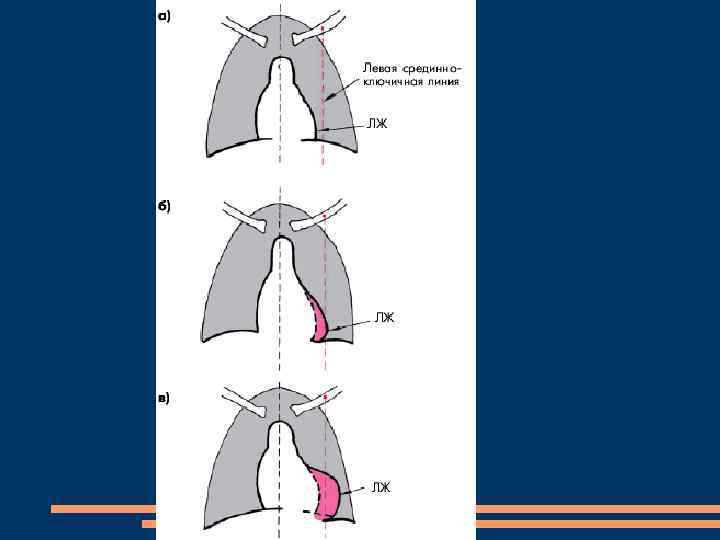
Аускультация I тон сердца ослаблен в связи с негерметичным смыканием створок клапана и отсутствием периода замкнутых клапанов. Систолический шум, лучше выслушивается в области между левым краем грудины и левой срединно-ключичной линией, в V–VI межреберьях. (гипертрофией и дилатацией правых отделов и значительным поворотом сердца вокруг продольной оси по часовой стрелке). Изменения II тона. Уменьшение акцента Патологический III тон сердца.

Аускультация При незначительной регургитации шум проводится не выше IV ребра. Выраженная регургитация крови может способствовать распространению систолического шума до II ребра, а иногда и до I ребра. шум усиливается на вдохе, что связано с увеличением венозного притока к правому сердцу и степени регургитации (признак Риверо– Корвалло). Систолический шум занимает обычно всю систолу или большую ее часть и всегда начинается одновременно с І тоном. Шум, как правило, становится тише к концу систолы, но иногда может не меняться в течение всей систолы или приобретать нарастающий характер.
Рентгенологическое исследование

Эхокардиография При М-модальном и двухмерном эхокардиографическом — дилатация и гипертрофия ПЖ и ПП, парадоксальные движения МЖП и систолическая пульсация нижней полой вены. допплеровское исследование. В зависимости от степени недостаточности струя трикуспидальной регургитации выявляется в правом предсердии на различной его глубине, достигая нижней полой вены и печеночных вен. у 60– 80% здоровых лиц выявляется незначительная регургитация крови из ПЖ в ПП, максимальная скорость обратного тока крови не превышает 1 м/с.


Степени тр. недостаточности • I степень — струя регургитации едва заметная (может быть в норме); • II степень — струя регургитации регистрируется на расстоянии 2 см от трехстворчатого клапана; • III степень — струя регургитации определяется на расстоянии более 2 см от трехстворчатого клапана; • IV степень — поток регургитации регистрируется на большом протяжении в полости правого предсердия.

Течение и прогноз Течение и прогноз выраженной недостаточности трехстворчатого клапана неблагоприятны, если она развивается на фоне тяжелых митральных, аортальных пороков, артериальной гипертензии, кардиомиопатий и других тяжело протекающих заболеваний. Период компенсации недостаточности трехстворчатого клапана обычно непродолжителен. Выраженная правожелудочковая недостаточность резко сокращает продолжительность жизни больных.

Стеноз устья аорты (аортальный стеноз) — это сужение выносящего тракта ЛЖ в области аортального клапана, ведущее к затруднению оттока крови из ЛЖ и резкому возрастанию градиента давления между ЛЖ и аортой Стеноз устья аорты выявляется у 20– 25% лиц, страдающих пороками сердца, причем у мужчин он встречается в 3– 4 раза чаще, чем у женщин.

Ао. Ст, этиология основные формы аортального стеноза клапанная (врожденная или приобретенная); подклапанная (врожденная или приобретенная); надклапанная (врожденная). Причины ревматическое поражение створок клапана (наиболее частая причина) Возрастной идиопатический дегенеративный кальциноз аортального клапана атеросклероз аорты; инфекционный эндокардит Врожденный Ао. Ст
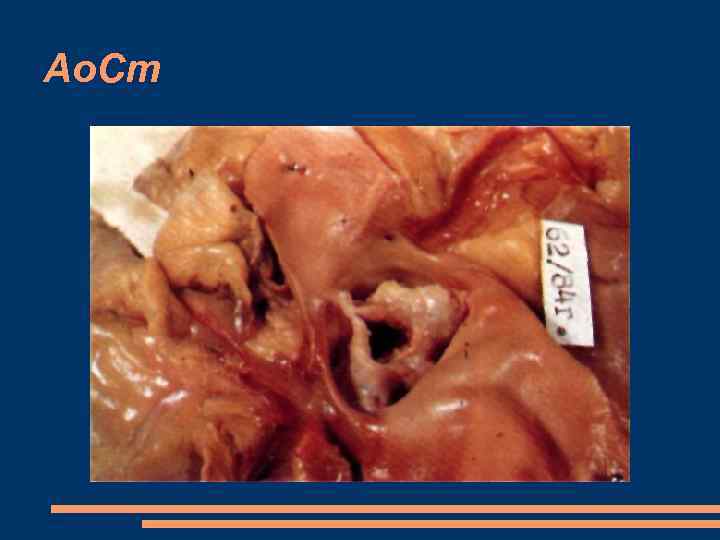
Ао. Ст

Ао. СТ, гемодинамика Концентрическая гипертрофия левого желудочка. (т. е. возникновение на пути кровотока так называемого “третьего барьера”) приводит к значительному росту систолического градиента давления между ЛЖ и аортой. Резко возрастает систолическое давление в ЛЖ и внутримиокардиальное напряжение. Значительное и длительное увеличение постнагрузки приводит к развитию выраженной концентрической гипертрофии миокарда ЛЖ. При этом полость желудочка не увеличивается в размерах.
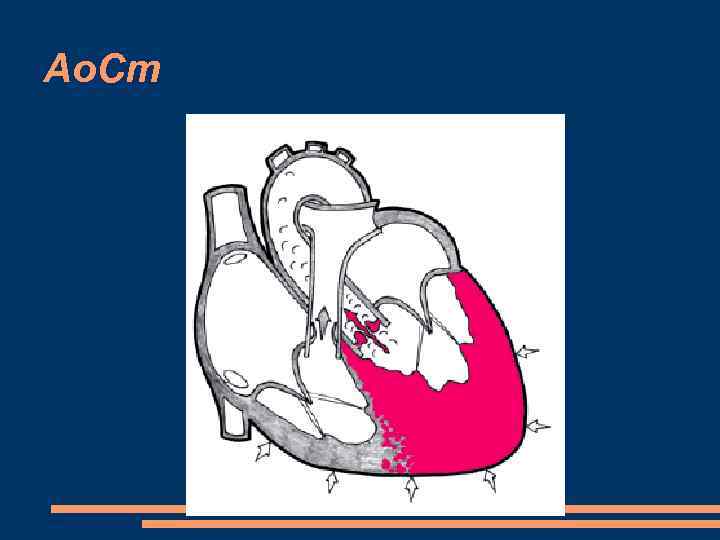
Ао. Ст

Ао. СТ, гемодинамика В течение длительного времени (до 15– 20 лет) порок остается полностью компенсированным: несмотря на высокий градиент давления, гипертрофированный ЛЖ обеспечивает нормальный сердечный выброс и уровень АД (по крайней мере, в покое). Этому способствуют также характерные для аортального стеноза брадикардия и компенсаторное удлинение систолы ЛЖ.

Ао. Ст, гемодинамика 2. Диастолическая дисфункция. 3. Фиксированный ударный объем. 4. Нарушения коронарной перфузии выраженной гипертрофией миокарда ЛЖ и относительным преобладанием мышечной массы над количеством капилляров (относительная коронарная недостаточность); повышением КДД в гипертрофированном ЛЖ и, соответственно, уменьшением диастолического градиента между аортой и желудочком, под действием которого во время диастолы и осуществляется коронарный кровоток; сдавлением субэндокардиальных сосудов гипертрофированным миокардом ЛЖ. 5. Декомпенсация сердца правожелудочковая недостаточность малохарактерна для больных аортальным стенозом

Ао. Ст, жалобы Длительное время отсутствуют Появляются при сужении аорты до 50% Головокружения, обморочные состояния Типичные приступы стенокардии Утомляемость, слабость при физической нагрузке Одышка Отеки, боли в пр. подреберье – редко, при сочетании с митр. Пороками.

Ао. Ст Бледность кожных покровов Систолическое дрожание над аортой, в яремной вырезке Ослабление I тона на верхушке II тон над аортой ослаблен, расщеплен IV патологический тон Систолический шум во втором межреберье у правого края грудины, прводится на сосуды шеи, дистанционный характер Pulsus parvus, tardus et rarus Уменьшение систолического и пульсового АД
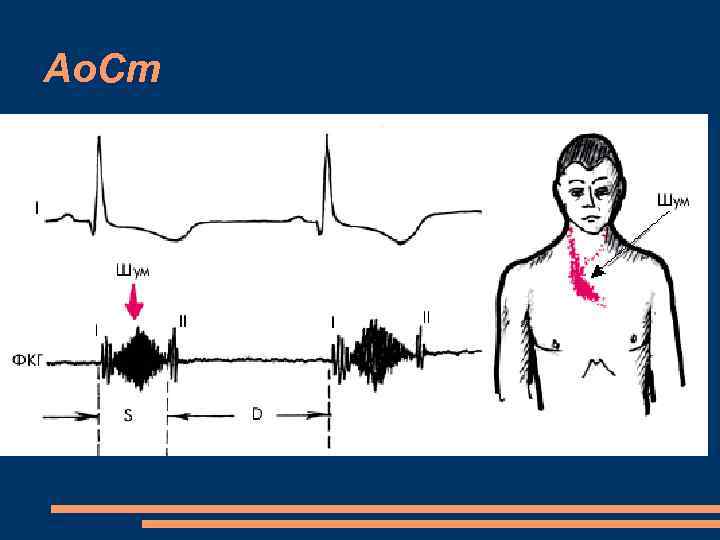
Ао. Ст

Ао. Ст ЭКГ Выраженные признаки гипертрофии ЛЖ с его систолической перегрузкой (депрессия сегмента RS–Т и двухфазный или отрицательный зубец Т в левых грудных отведениях). 2. При выраженном аортальном стенозе, особенно при “митрализации” порока, увеличиваются амплитуда и продолжительность зубцов Р в левых грудных отведениях. 3. Признаки полной или неполной блокады левой ножки пучка Гиса (не всегда). Рентген– аортальная конфигурация
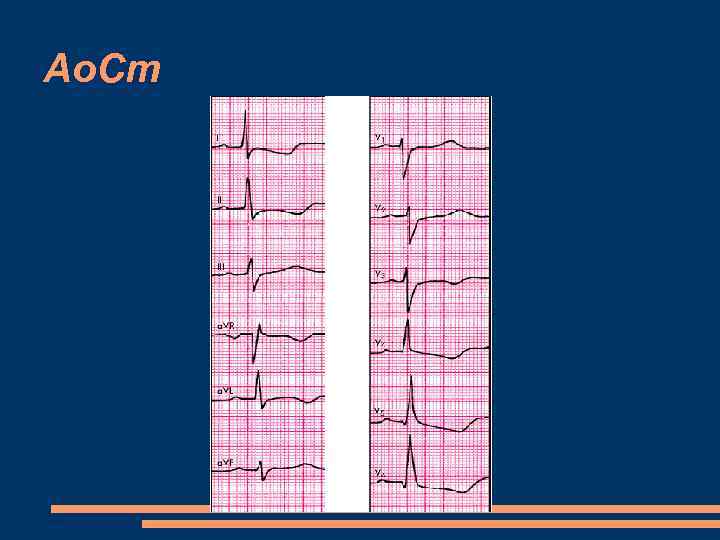
Ао. Ст
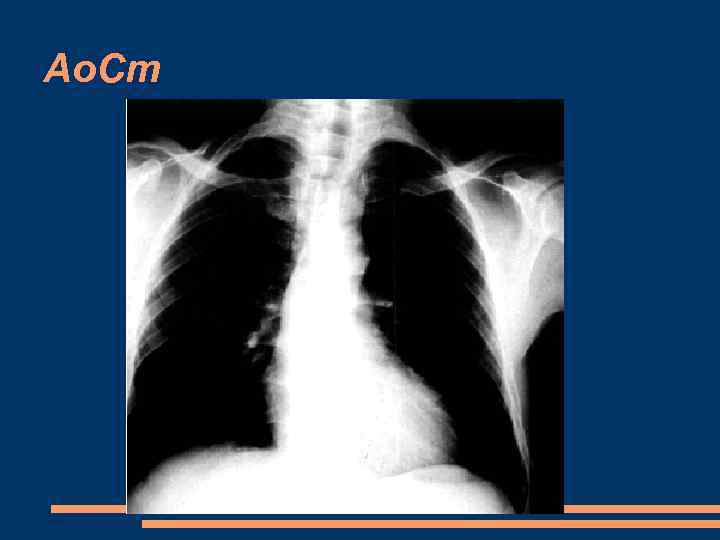
Ао. Ст

ЭХОКГ Ао. Ст уменьшение степени расхождения створок аортального клапана менее 8 мм – тяжелый стеноз, 8 -12 мм – различная степень Систолический прогиб створок клапана в сторону аорты Выраженная гипертрофия миокарда ЛЖ Постстенотическое расширение аорты кальциноз створок аортального клапана и корня аорты допплер-эхокардиография максимальная линейная скорость кровотока в аорте 4 м/с (DР больше 64 мм рт. ст. ) -тяжелая степень стеноза максимальная линейная скорость кровотока менее 3 м/с (DР меньше 36 мм рт. ст. ) -умеренное сужение

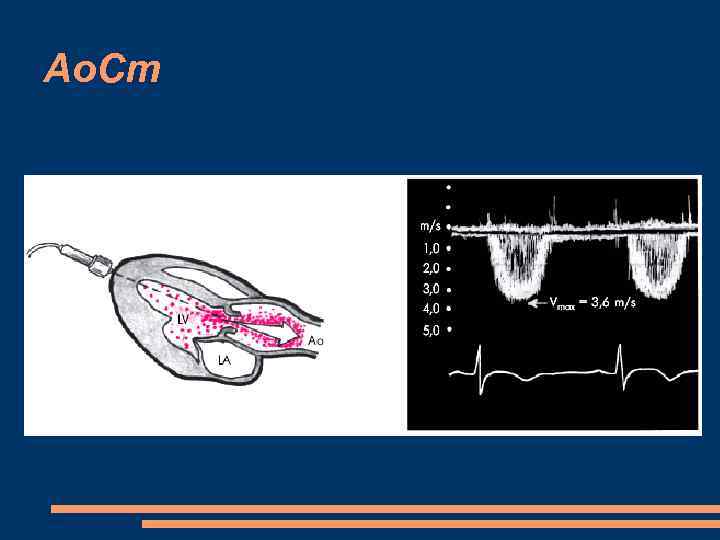
Ао. Ст


Зондирование сердца Ао. Ст Катетеризация левых отделов сердца производится с целью предоперационной верификации диагноза и прямого измерения градиента давления между ЛЖ и аортой, который косвенно характеризует степень сужения аортального отверстия при незначительном стенозе (площадь аортального отверстия от 1, 3 см 2 до 2 см 2) градиент давления не превышает 30 мм рт. ст. ; при умеренном стенозе (площадь аортального отверстия от 0, 75 см 2 до 1, 3 см 2) градиент давления составляет от 30 до 50 мм рт. ст. ; при выраженном стенозе (площадь отверстия менее 0, 75 см 2) градиент давления превышает 50– 60 мм рт. ст. При катетеризации левых отделов сердца у лиц старше 50 лет, одновременно проводят коронароангиографию с целью выявления атеросклеротического сужения коронарных артерий, часто сопутствующего стенозу устья аорты.

Осложнения, течение, прогноз Для аортального стеноза характерен длительный период компенсации порока, который может составить 10 -15 лет и даже больше средняя выживаемость больных после появления приступов стенокардии составляет 5 лет, после наступления синкопальных состояний — 3 года, а после развития сердечной недостаточности — 2 года, мерцательной аритмии — 6 мес. у больных с выраженными клиническими проявлениями наступает внезапная сердечная смерть от фибрилляции или трепетания желудочков

Недостаточность аортального клапана (аортальная недостаточность) характеризуется неполным смыканием створок клапана во время диастолы, что приводит к возникновению обратного диастолического тока крови из аорты в ЛЖ

Ао. Н органическая недостаточность аортального клапана ревматизм (около 70% случаев заболевания) Инфекционный эндокардит Атеросклероз Сифилис системная красная волчанка ревматоидный артрит Относительная недостаточность аортального клапана артериальные гипертензии Аневризмы аорты любого генеза анкилозирующий ревматоидный спондилит врожденный дефект аортального клапана
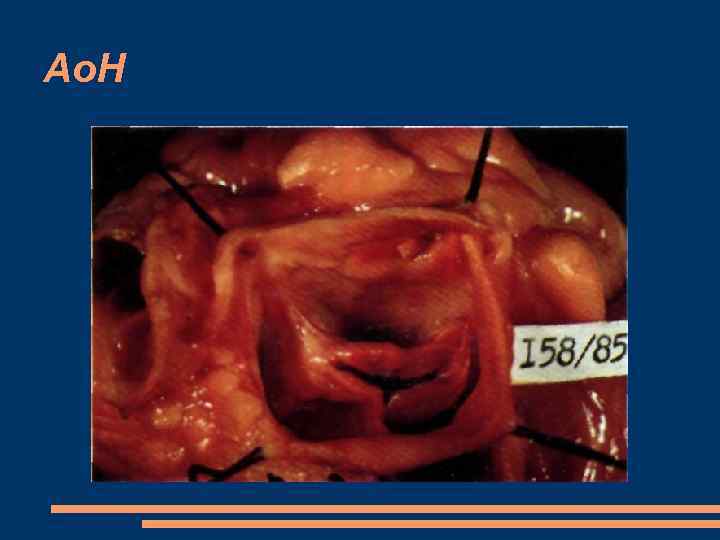
Ао. Н

Ао. Н, гемодинамика 1. Эксцентрическая гипертрофия левого желудочка. объемная перегрузка ЛЖ и увеличению КДО желудочка (гипертрофия миокарда + дилатация полости желудочка). Тахикардия - укорочению диастолы и некоторое ограничению регургитации крови из аорты. 2. Сердечная декомпенсация. снижение систолической функции ЛЖ и, несмотря на продолжающийся рост КДО желудочка, его ударный объем больше не увеличивается или даже уменьшается, повышается КДД в ЛЖ, давление наполнения и, соответственно, давление в ЛП и венах малого круга кровообращения. застой крови в легких при возникновении систолической дисфункции ЛЖ (левожелудочковая недостаточность)
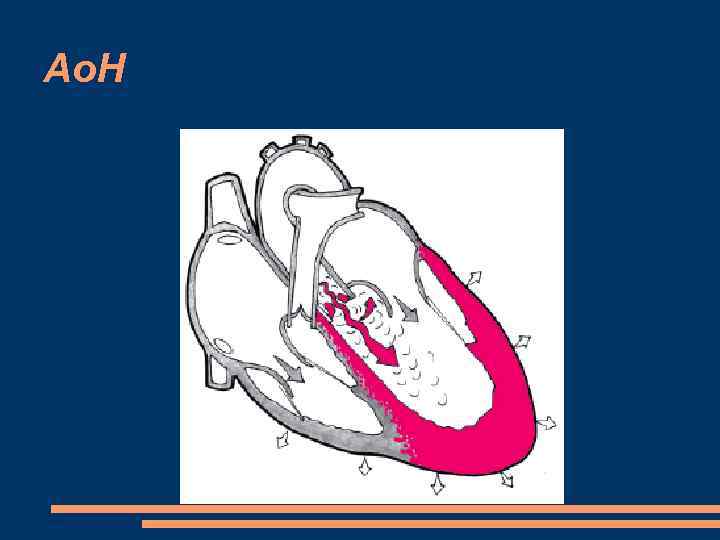
Ао. Н

Ао. Н, гемодинамика 3. особенности заполнения кровью артериального русла Снижение диастолического давления в аорте Выраженное увеличение пульсового давления в аорте 4. “Фиксированный” сердечный выброс. 5. Нарушение перфузии периферических органов и тканей. 6. Недостаточность коронарного кровообращения. Низкое диастолическое давление в аорте. Высокое внутримиокардиальное напряжение стенки ЛЖ

Ао. Н, клиника Сформировавшаяся недостаточность аортального клапана в течение длительного времени (10– 15 лет) может не сопровождаться субъективными клиническими проявлениями и не привлекать внимание больного и врача Усиленная пульсация в голове Сердцебиение Обмороки Стенокардия Левожелудочковая недостаточность

Ао. Н, осмотр Бледность кожи (недостаточный периферический кровоток) усиленная пульсация сонных артерий (“пляска каротид”), видимая на глаз пульсация в области всех поверхностно расположенных крупных артерий симптом де Мюссе — ритмичное покачивание головы вперед и назад в соответствии с фазами сердечного цикла симптом Квинке “капиллярный пульс”, — попеременное покраснение (в систолу) и побледнение (в диастолу) ногтевого ложа у основания ногтя при достаточно интенсивном надавливании на его верхушку. симптом Ландольфи — пульсация зрачков в виде их сужения и расширения; симптом Мюллера — пульсация мягкого неба.

Ао. Н разлитое и энергичное сотрясение (содрогание, пульсация) грудной стенки в области сердца, что обусловлено резко увеличенным и гипертрофированным левым желудочком смещение сердечного толчка влево от среднеключичной линии (иногда до средней подмышечной линии) и книзу — в VI, VII межреберные промежутки за счет выраженной дилатации левого желудочка; медленное, но весьма энергичное куполообразное выпячивание межреберного промежутка и приподнимание ребер в области верхушки сердца

Ао. Н Перкуторно резкое смещение левой границы относительной тупости сердца влево. аортальная конфигурация с подчеркнутой “талией” сердца диастолический шум на аорте и в точке Боткина, проводится на верхушку, протодиастола, ослабление II и I тонов сердца систолический шум на аорте функционального характера Патологический III тон Шум Флинта – пресистолический шум на верхушке функциональный систолический шум относительного стеноза устья аорты.

Ао. Н Двойной шум Дюрозье при сдавливании стетоскопом бедренной артерии у больных с недостаточностью клапана аорты выслушивается не один, как у здоровых людей, а два шума: один — продолжительный и громкий, второй — более короткий и слабый диастолический Двойной тон Траубе выслушивается на крупных артериях (плечевой, бедренной), но чаще всего на бедренной артерии. без сдавления артерии стетоскопом Повышение систолического и снижение диастолического АД Pulsus celer, altus, magnus et freguens ( скорый, высокий, большой, быстрый)
Ао. Н
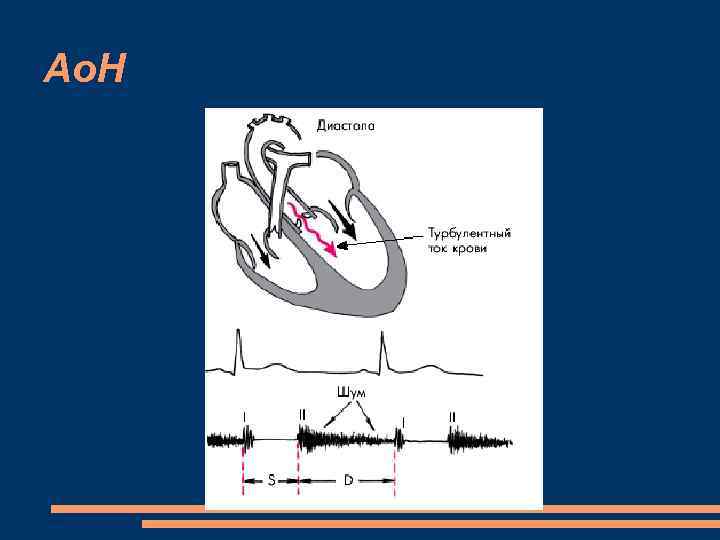
Ао. Н
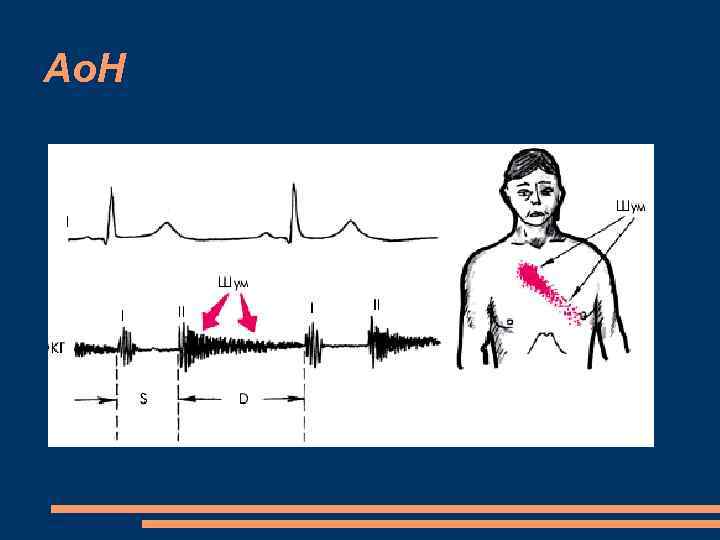
Ао. Н

Ао. Н ЭКГ – признаки гипертрофии миокарда ЛЖ Рентген – увеличение ЛЖ ЭХОКГ при одномерной эхокардиографии М-режим является диастолическое дрожание передней створки митрального клапана несмыкание створок аортального клапана в диастолу допплер. ЭХОКГ, с помощью которой по изменению времени полуспада (Т 1/2) диастолического градиента давления между аортой и ЛЖ возможно количественное определение степени аортальной недостаточности При двухмерной ЭХОКГ выявляется значительное расширение ЛЖ
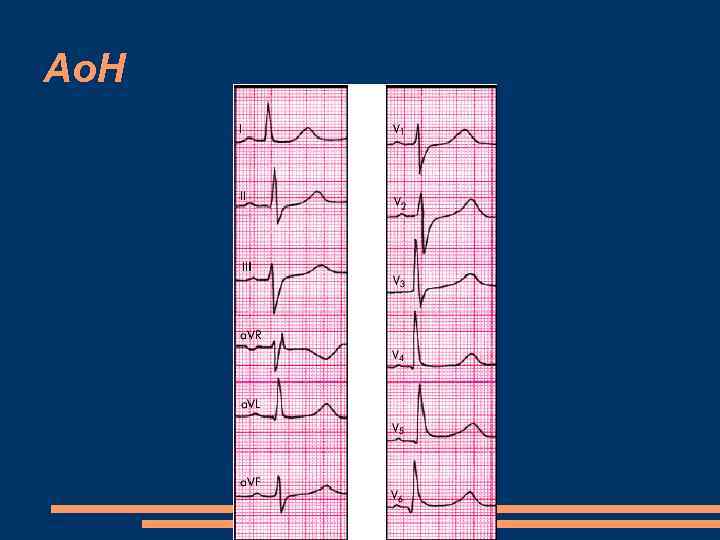
Ао. Н
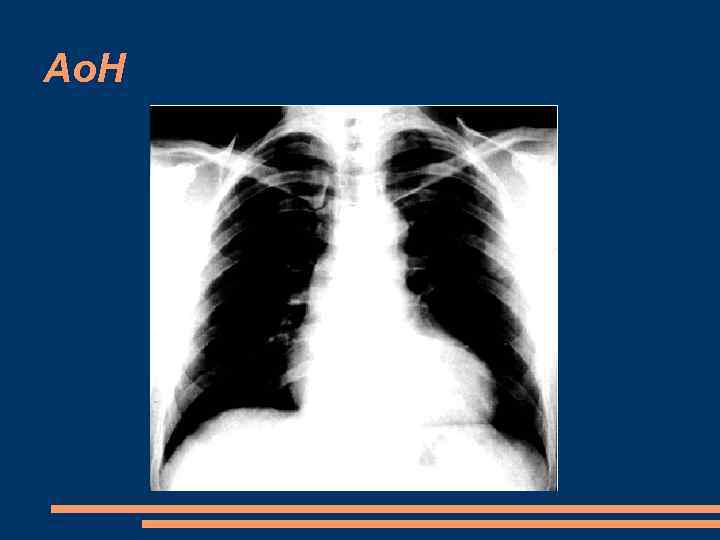
Ао. Н

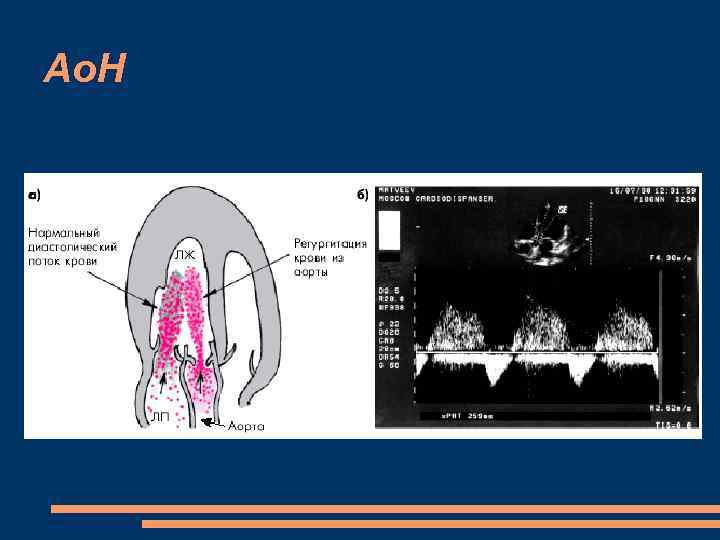
Ао. Н

Степени Ао. Н I степень — непосредственно под створками аортального клапана; II степень — до конца передней створки митрального клапана; III степень — до концов папиллярных мышц; Г/ степень — до верхушки левого желудочка.

Степени Ао. Н I (незначительная степень) — отношение площади струи регургитации к площади выносящего тракта левого желудочка составляет 25%; II (умеренная степень) — 25— 45%; III (значительная степень) — 45 -63%; IV (выраженная степень) — более 63%.

Прогноз при отсутствии хирургического лечения смерть больных с недостаточностью клапана наступает приблизительно через 4 года после развития стенокардии и через 2 года после появления сердечной недостаточности
Приобретенные пороки сердца.ppt