Приобретенные пороки сердца.ppt
- Количество слайдов: 72

Приобретенные пороки сердца

Определение Нарушения структуры и функции клапанов, возникающие после окончания эмбриогенеза.

Патологические процессы, приводящие к клапанным порокам сердца. 1. Вальвулит фиброз : ревматизм, инфекционный эндокардит, диффузные заболевания соединительной ткани (СКВ, ССД), сифилис 2. Старческий кальциноз 3. Врожденная дисплазия соединительной ткани (миксоматоз) 4. Отрыв створок: травма грудной клетки, инфаркт миокарда, инфекционный эндокардит 5. Опухоли сердца: миксомы.

Частота поражения клапанов при формировании ревматического порока Митральный – 75 -80%, Аортальный – 30% (редко без одновременного поражения МК), Трёхстворчатый и лёгочной артерии – 5% случаев. Типы порока Стеноз – препятствие для тока крови из камеры с большим давлением в камеру с меньшим давлением Недостаточность – клапан пропускает кровь в двух направлениях, т. е. имеется регургитация. Практический врач встречается с 4 видами приобретенных пороков: МС, МН, АС, АН или их сочетанием.

Клиника любого приобретенного клапанного порока сердца состоит из: 1. Клинических проявлений патологического процесса, приведшего к пороку; 2. Симптомов клапанного поражения; 3. Осложнений порока сердца: нарушения гемодинамики, ремоделирования сердца, аритмий, тромбоэмболий, присоединения инфекционного эндокардита.

Инструментальная диагностика приобретенных пороков сердца. 1. Фонокардиография 2. Электрокардиография 3. Ультразвуковая диагностика (М-, 2 Д- и допплерэхокардиография), ТЭЭ, эндовазальная 4. Рентгенография грудной клетки 5. Спиральная КТ, ЭЛКТ, МРТ 6. Ангиография и зондирование камер сердца

Митральные пороки сердца

Митральный стеноз. Этиология : • ревматизм – 95% случаев • врожденное сужение левого венозного устья – 5% Наличие МС – основной критерий диагностики хронической ревматической болезни.
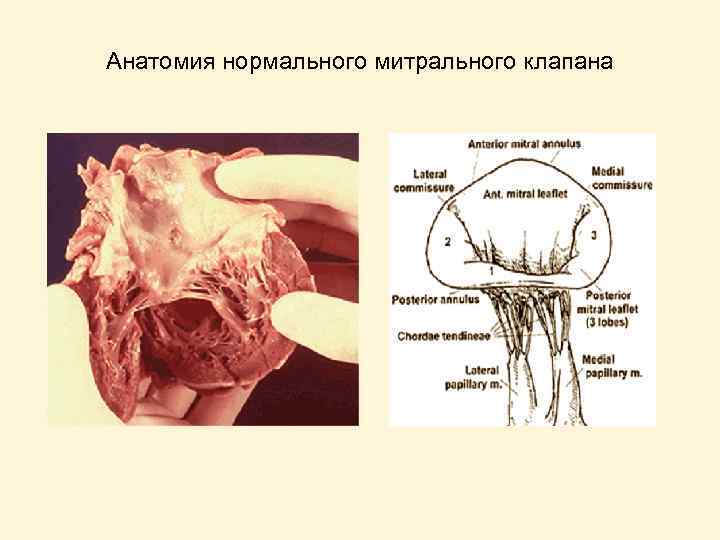
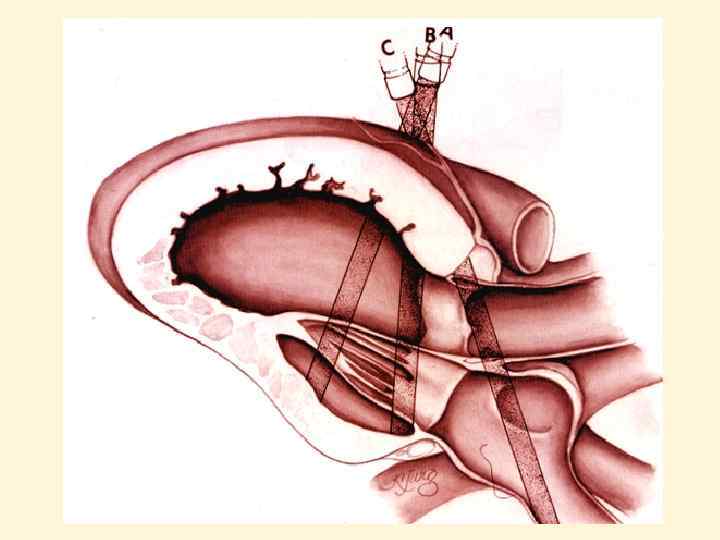
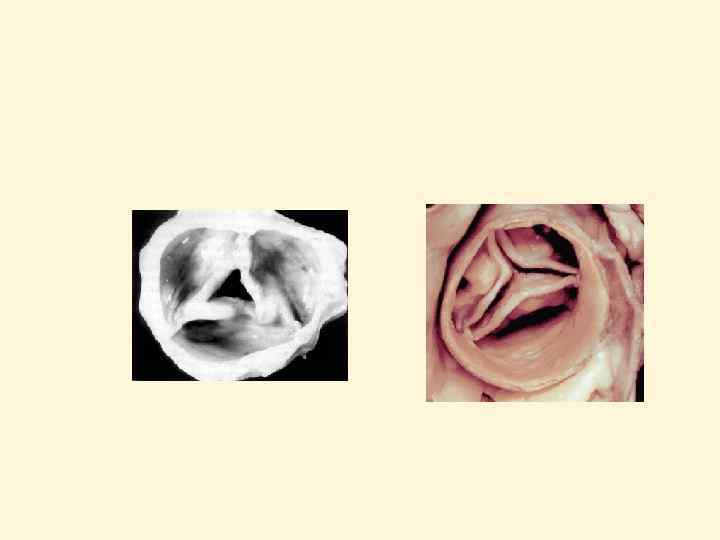
Анатомия нормального митрального клапана
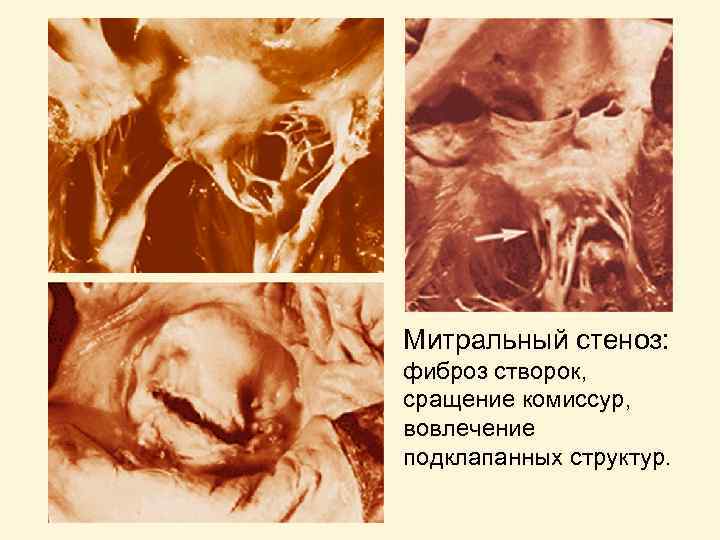
Митральный стеноз: фиброз створок, сращение комиссур, вовлечение подклапанных структур.
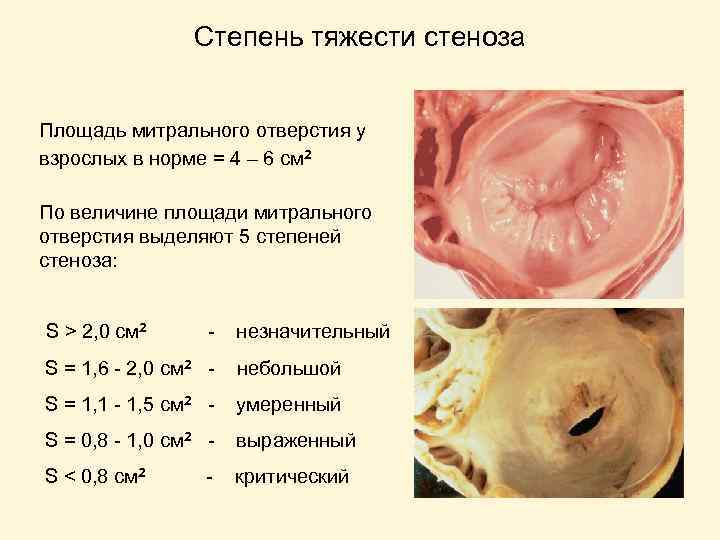
Степень тяжести стеноза Площадь митрального отверстия у взрослых в норме = 4 – 6 см 2 По величине площади митрального отверстия выделяют 5 степеней стеноза: S > 2, 0 см 2 - незначительный S = 1, 6 - 2, 0 см 2 - небольшой S = 1, 1 - 1, 5 см 2 - умеренный S = 0, 8 - 1, 0 см 2 - выраженный S < 0, 8 см 2 критический -
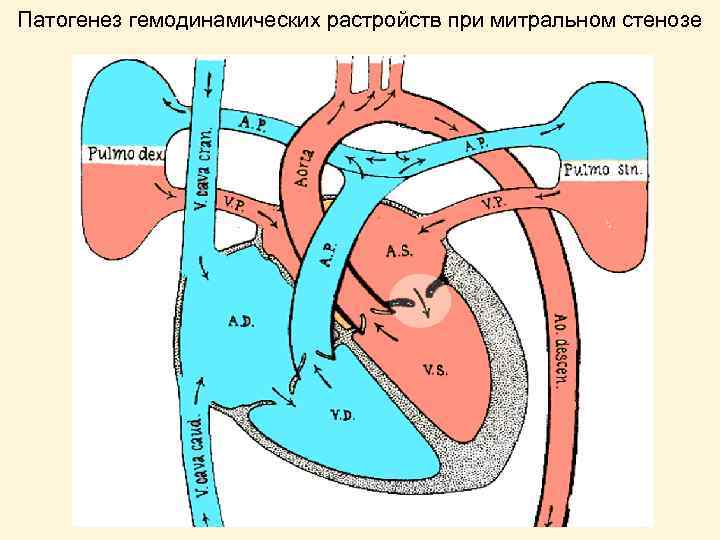
Патогенез гемодинамических растройств при митральном стенозе

Митральный стеноз: патогенез гемодинамических расстройств. Сужение площади митрального отверстия < 2, 5 см 2 высокий градиент давления ЛП/ЛЖ пассивная венозная легочная гипертензия интерстициальный отек легких открытие бронхо-пульмональных анастомозов констрикция легочных артериол реактивная артериальная легочная гипертензия гипертрофия правого желудочка высокое ЦВД, застой в большом круге

Прямые признаки митрального стеноза. 1. Аускультативные: • усиление 1 -го тона • диастолический шум • щелчок открытия МК 2. Ультразвуковые: • однонаправленное и платообразное движение створок МК • морфологические изменения и ограничение подвижности створок МК • увеличение скорости диастолического кровотока и градиента давления на МК
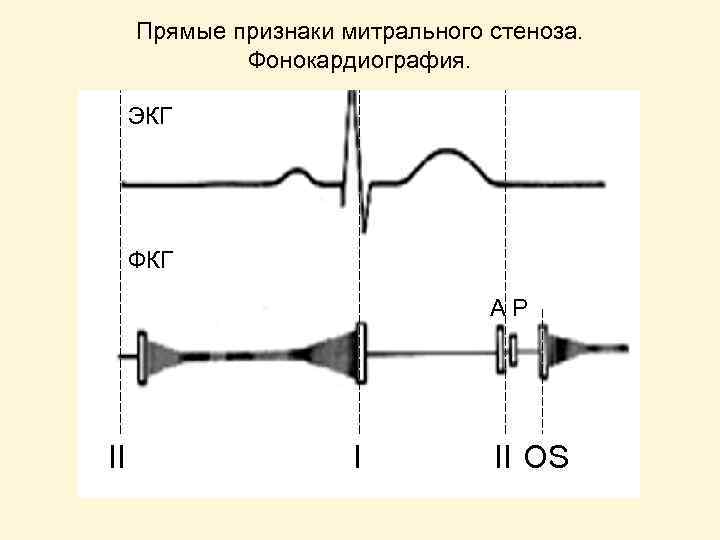
Прямые признаки митрального стеноза. Фонокардиография. ЭКГ ФКГ АР II I II OS
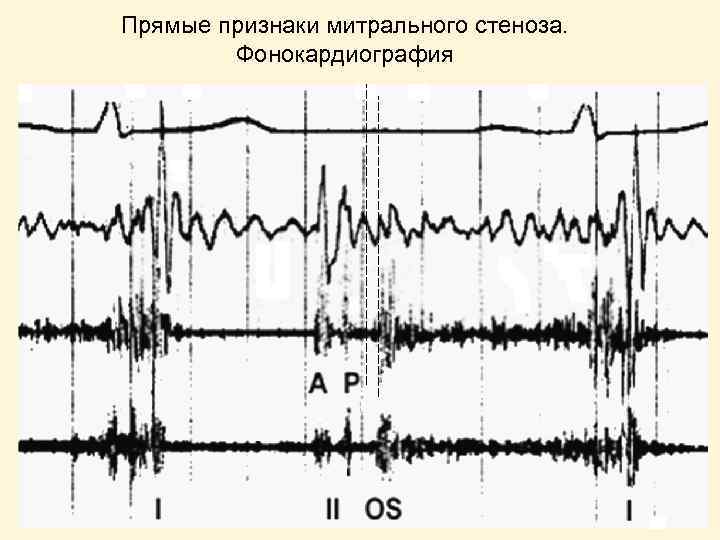
Прямые признаки митрального стеноза. Фонокардиография
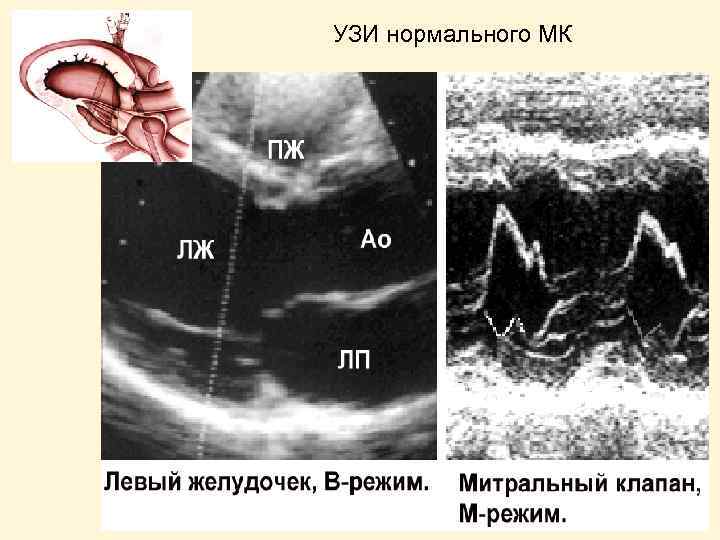
УЗИ нормального МК
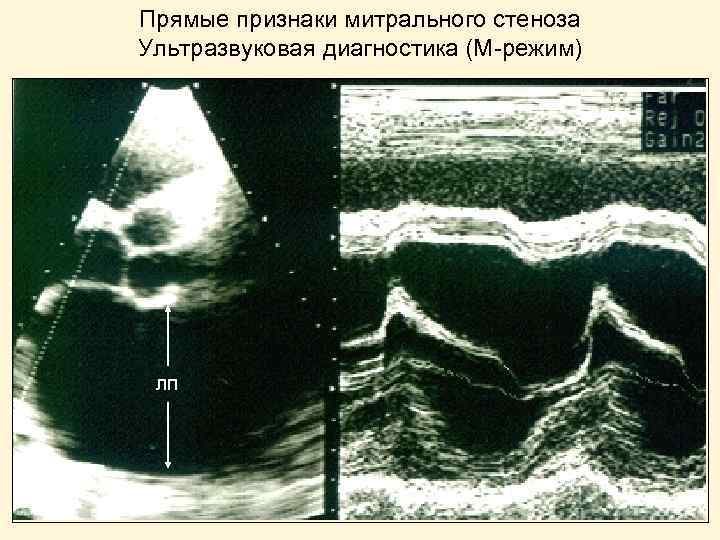
Прямые признаки митрального стеноза Ультразвуковая диагностика (М-режим) ЛП
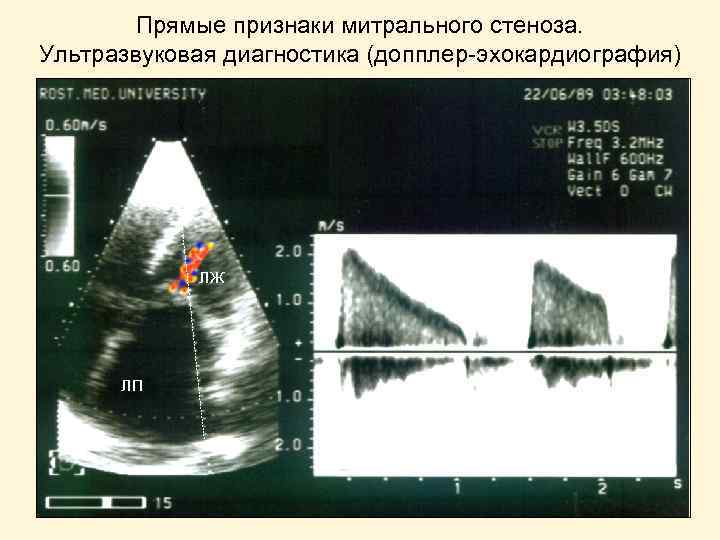
Прямые признаки митрального стеноза. Ультразвуковая диагностика (допплер-эхокардиография) ЛЖ ЛП
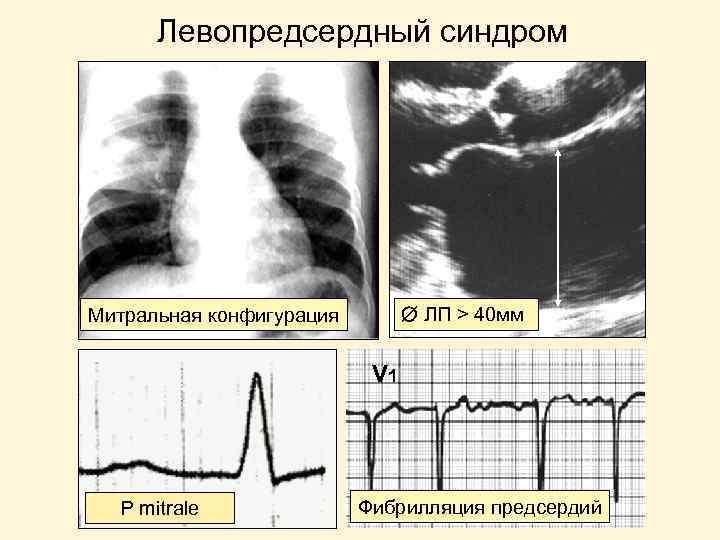
Левопредсердный синдром ЛП > 40 мм Митральная конфигурация V 1 P mitrale Фибрилляция предсердий
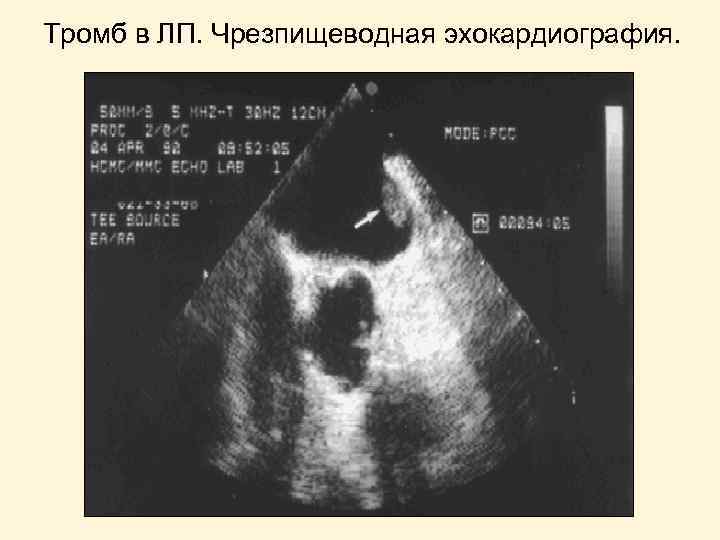
Тромб в ЛП. Чрезпищеводная эхокардиография.

Лечение мерцательной аритимии 1. Восстановление синусового ритма после 3 -х недель антикоагулянтной терапии при: диаметре ЛП < 45 мм. недавнем взникновении аритмии 2. Урегулирование числа желудочковых сокращений: дигоксин, бета-блокаторы. 3. Варфарин независимо от восстановления ритма
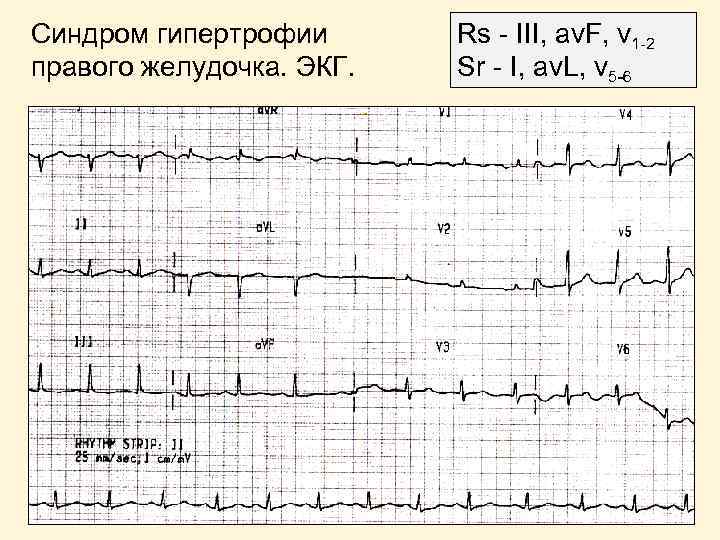
Синдром гипертрофии правого желудочка. ЭКГ. Rs - III, av. F, v 1 -2 Sr - I, av. L, v 5 -6

Митральный стеноз. Синдром венозной и артериальной легочной гипертензии Пассивная венозная: • Одышка и кашель при физ. нагрузке, ортопноэ • Кровохаркание • Влажные хрипы в нижних отделах легких • Признаки застоя на рентенограмме грудной клетки Реактивная артериальная: • Одышка и слабость при физ. нагрузке Усиление и расщепление 2 -го тона на ЛА • Увеличение среднего давления в ЛА при допплерэхокардиографии

Синдром застоя в большом круге Набухание яремных вен Водянка полостей (асцит, гидроторакс, гидроперикардиум) Гепатомегалия, сердечный цирроз печени Отёки нижних конечностей Вместе с венозной легочной гипертензией формирует синдром тотальной сердечной недостаточности.

Показания к хирургическому лечению МС: 1. Наличие клинической симптоматики: • Неконтролируемая одышка и рецедивирующий отёк легких, несмотря на урегулирование частоты желудочковых сокращений (дигоксин, бета-блокаторы) и применение мочегонных • Легочная гипертензия с гипертрофией правого желудочка и кровохарканием • Рецедивирующие эпизоды тромбоэмболии, несмотря на терапию варфарином 2. Площадь митрального отверстия < 1, 0 см 2
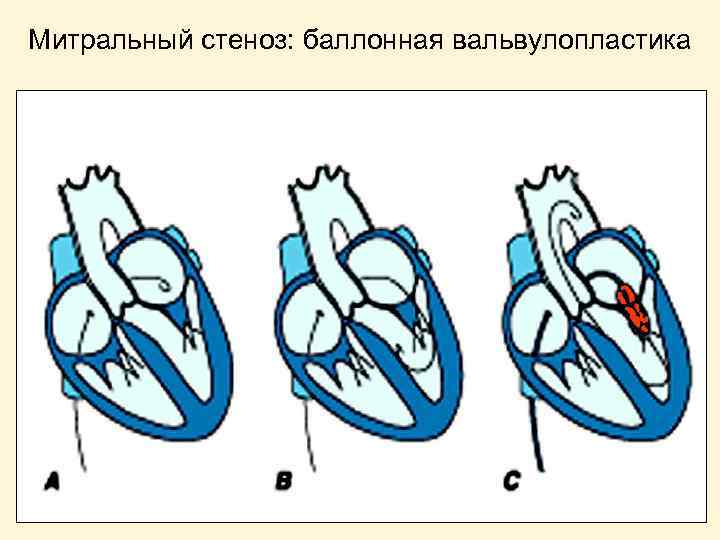
Митральный стеноз: баллонная вальвулопластика
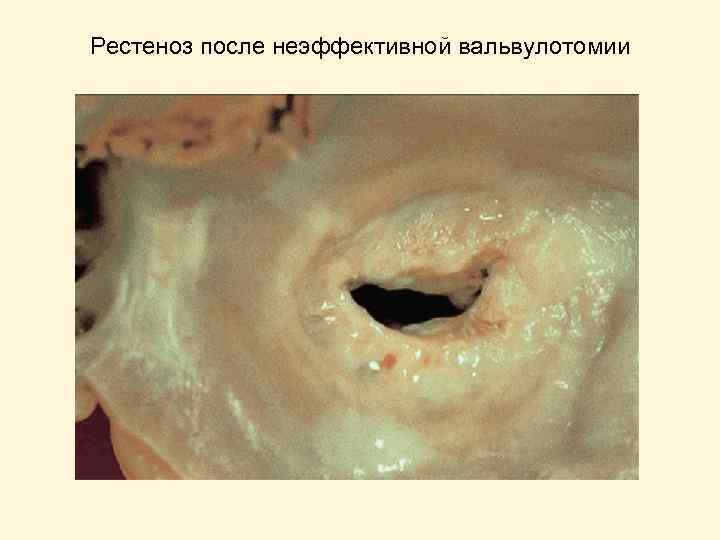
Рестеноз после неэффективной вальвулотомии

Причины митральной недостаточности Клапанные • воспалительные (ревматизм, инфекционный эндокардит, СКВ, склеродермия), • миксоматоз (пролапс МК), • старческий кальциноз Подклапанные • Дисфункция сосочковых мышц: ишемия, дилатация ЛЖ • Отрыв хорд: ОИМ, ИЭ (острая МН) Другие: гипертрофическая КМП, миксома предсердия (редко)
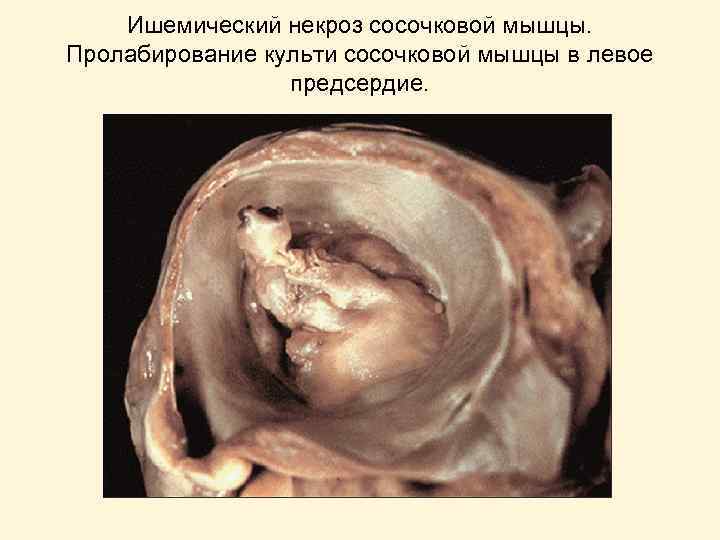
Ишемический некроз сосочковой мышцы. Пролабирование культи сосочковой мышцы в левое предсердие.
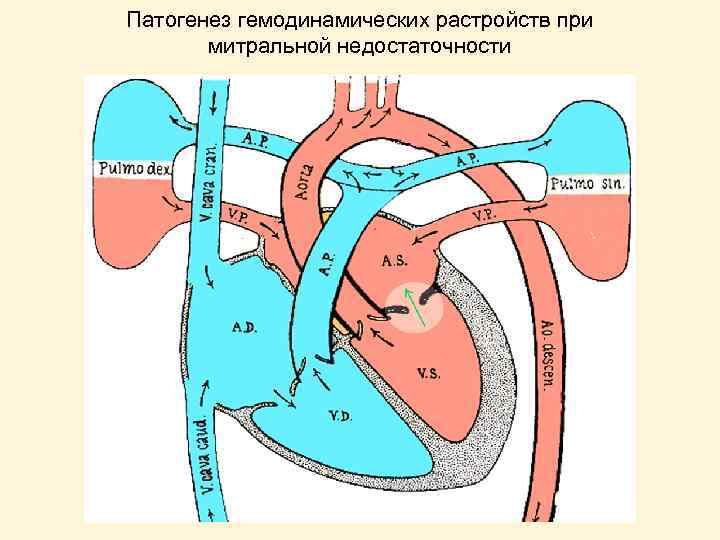
Патогенез гемодинамических растройств при митральной недостаточности

Прямые признаки митральной недостаточности 1. Аускультативные: • ослабление 1 -го тона • систолический шум 2. Ультразвуковые (допплер-Эхо. КГ): • регургитация на МК
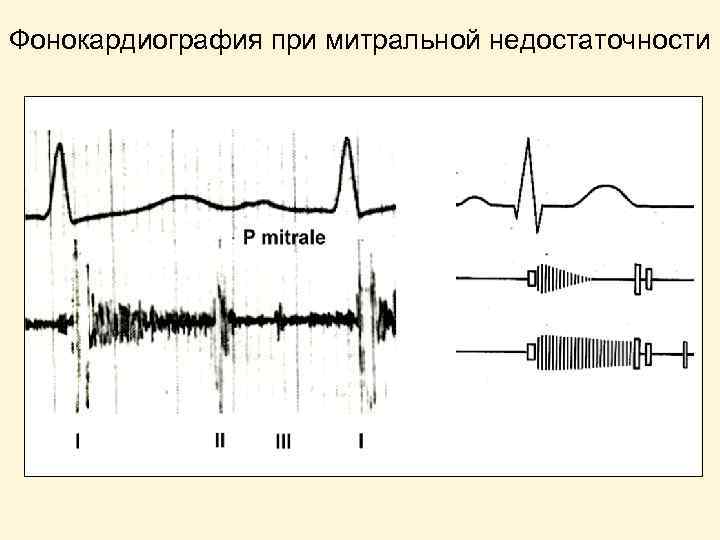
Фонокардиография при митральной недостаточности
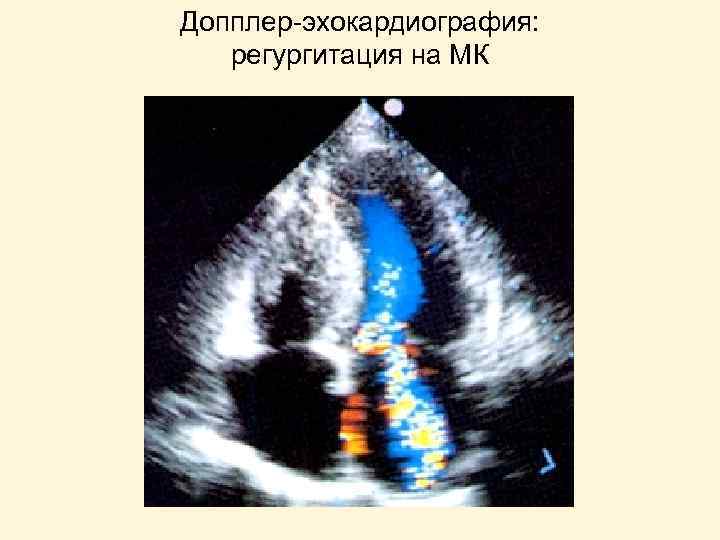
Допплер-эхокардиография: регургитация на МК

Медикаментозное лечение ХСН при митральной недостаточности Ограничение соли, диуретики и. АПФ Дигоксин Антикоагулянты

Показания к хирургическому лечению митральной недостаточности 1. Наличие сердечной недостаточности 2. При отсутствии симптоматики: • ФВ < 50 - 55% • Дилатация ЛЖ – КСД > 50 мм

Причины аортального стеноза Клапанный стеноз: • Ревматизм • Сиарческий кальциноз • Врожденный дефект – двустворчатый АК Подклапанный стеноз (обструкция выходного тракта ЛЖ) • Гипертрофическая КМП • Врожденный дискретный подклапанный стеноз (подклапанная фиброзная диафрагма) Надклапанный • Сужение восходящей аорты (надклапанная фиброзная диафрагма)
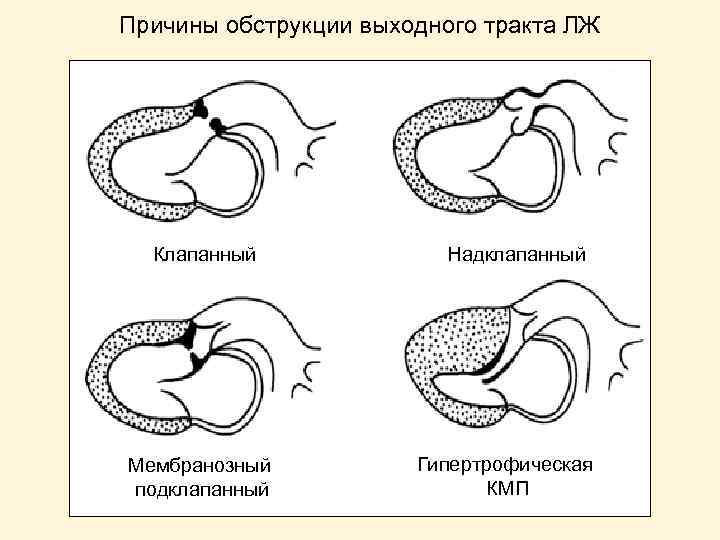
Причины обструкции выходного тракта ЛЖ Клапанный Мембранозный подклапанный Надклапанный Гипертрофическая КМП

Характер поражения створок аортального клапана при различных причинах стеноза Норма 2 -ств. АК без кальциноза 2 -ств. АК с кальцинозом Стенозирующий кальциноз АК Ревматический стеноз АК
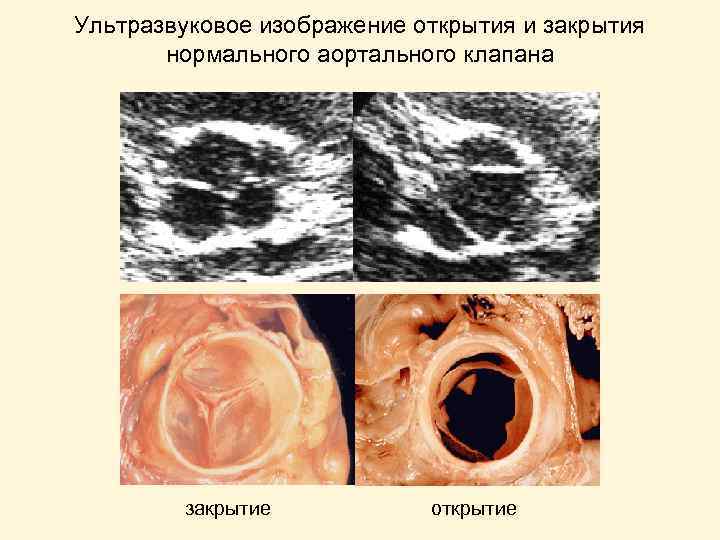
Ультразвуковое изображение открытия и закрытия нормального аортального клапана закрытие открытие
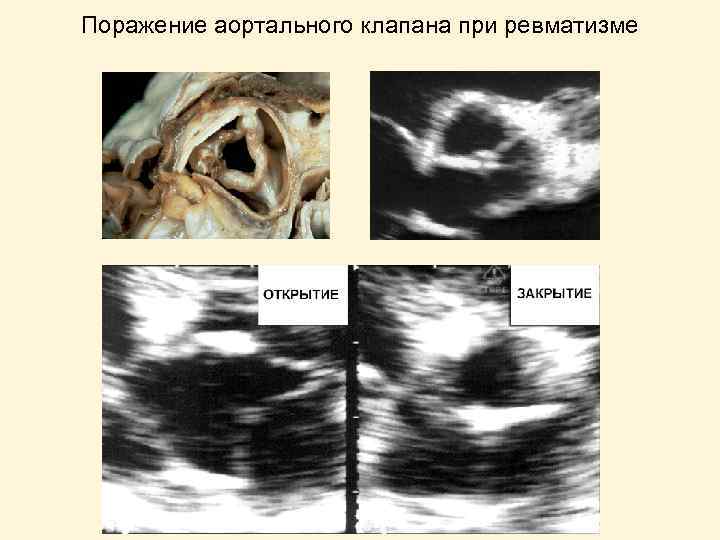
Поражение аортального клапана при ревматизме
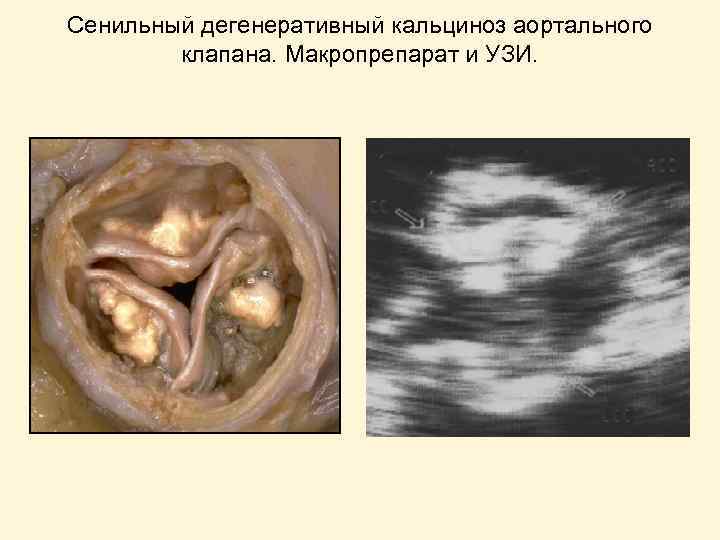
Сенильный дегенеративный кальциноз аортального клапана. Макропрепарат и УЗИ.
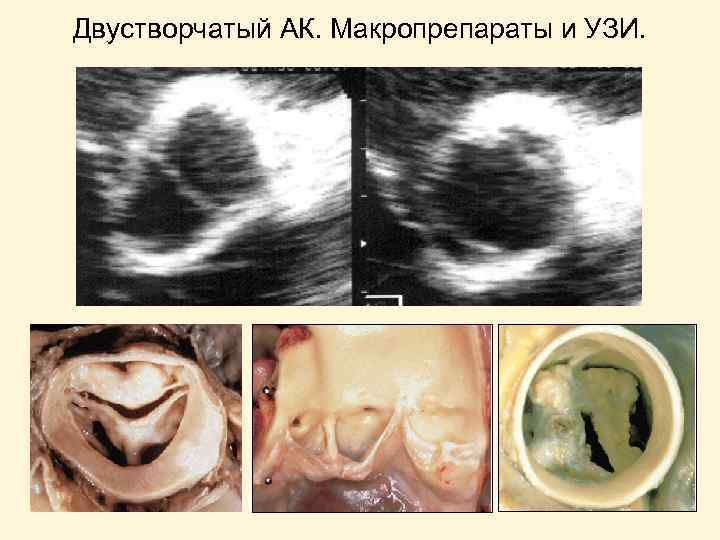
Двустворчатый АК. Макропрепараты и УЗИ. закрытие открытие
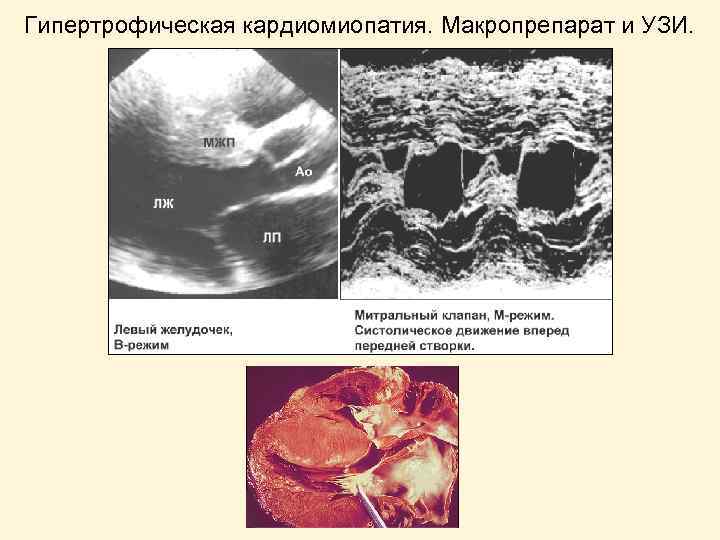
Гипертрофическая кардиомиопатия. Макропрепарат и УЗИ.
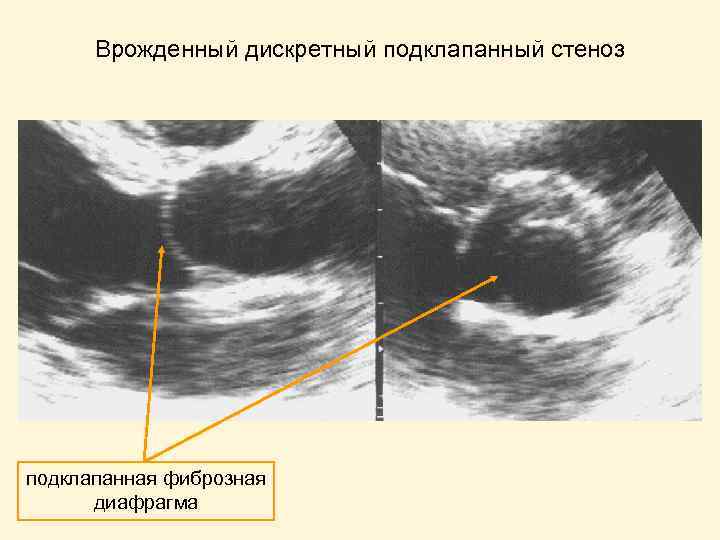
Врожденный дискретный подклапанный стеноз подклапанная фиброзная диафрагма
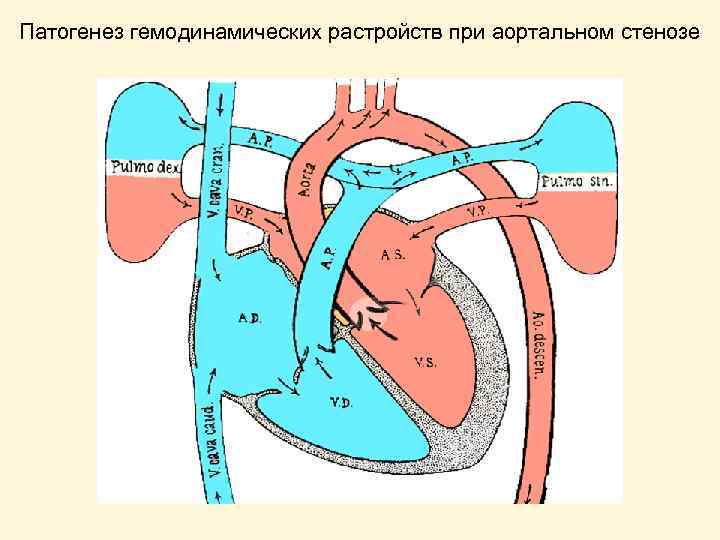
Патогенез гемодинамических растройств при аортальном стенозе

Прямые признаки аортального стеноза 1. Аускультативные: • систолический шум над аортой с иррадиацией на сонную артерию • ослабление 2 -го тона над аортой • пальпаторное систолическое дрожание на основании грудины 2. Ультразвуковые (допплер-Эхо. КГ): • увеличение скорости систолического кровотока и наличие градиента на АК
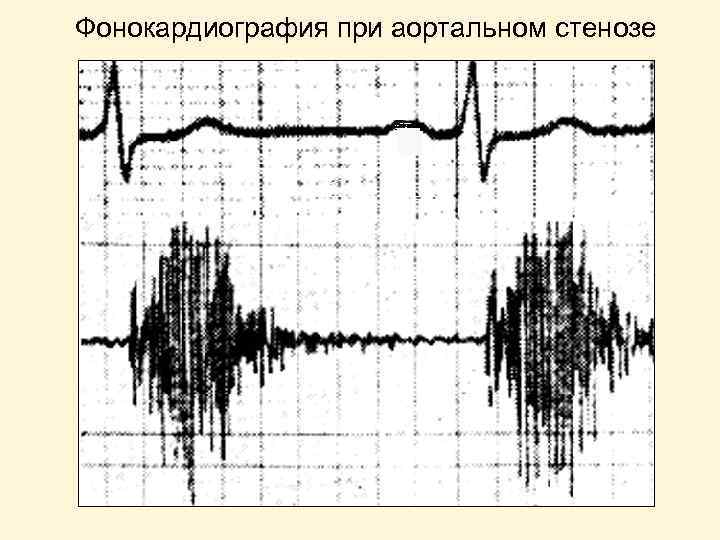
Фонокардиография при аортальном стенозе
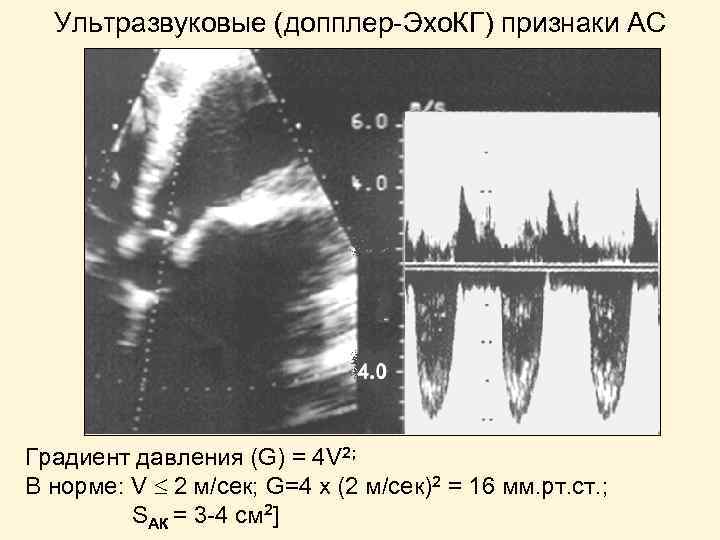
Ультразвуковые (допплер-Эхо. КГ) признаки АС Градиент давления (G) = 4 V 2; В норме: V 2 м/сек; G=4 х (2 м/сек)2 = 16 мм. рт. ст. ; SАК = 3 -4 см 2]

Основные клинические синдромы при АС 1. Гипертрофия ЛЖ 2. Левожелудочковая недостаточность (при SАК < 0, 8 см 2) – продолжительность жизни 2 года. 3. Коронарная недостаточность (вследствие увеличения массы миокарда и сдавления коронарных сосудов) – продолжительность жизни 3 года. 4. Синкопальные состояния (вследствие аритмий, гипотонии, снижения церебрального кровотока за счет увеличения кровотока в мышцах при физ. нагрузке) – продолжительность жизни 3 года. 5. Внезапная смерть (ФЖ).
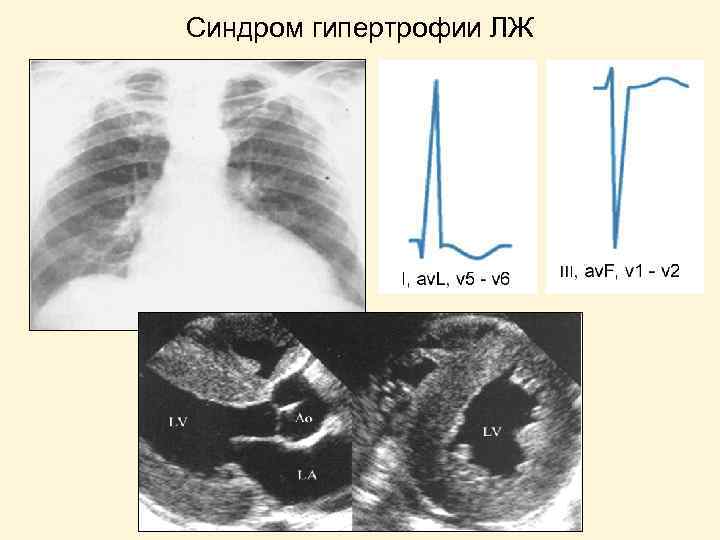
Синдром гипертрофии ЛЖ

Лечение АС Медикаментозная терапия: • ограничение соли, • диуретики с осторожностью • дигоксин • и. АПФ – не показаны Показания к хирургическому лечению: • наличие клинической симптоматики (СН, стенокардия, синкопе). • при отсутствии симптомов – наличие выраженной ГЛЖ, снижения ФВ, градиента > 80 мм. рт. ст. , SАК 0, 7 см 2. Основная операция – имплантация искусственного клапана. Балонная вальвулопластика показана детям и молодым пациентам без кальциноза и как временная процедура у пациентов с тяжелой СН.

Причины аортальной недостаточности Патология клапанов: • Ревматизм • Инфекционный эндокардит • Врожденные дефекты – двустворчатый АК, фенестрация створок • Отрыв створок при тупой травме грудной клетки Дилатация корня аорты: • Цистомедиальный некроз при синдроме Марфана • Артериальная гипертензия • Расслаивающая аневризма аорты • Сифилис • Болезнь Бехтерева
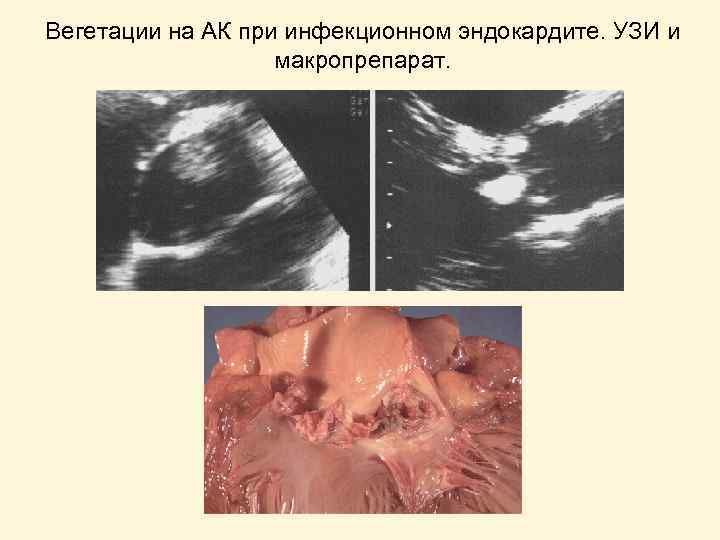
Вегетации на АК при инфекционном эндокардите. УЗИ и макропрепарат.
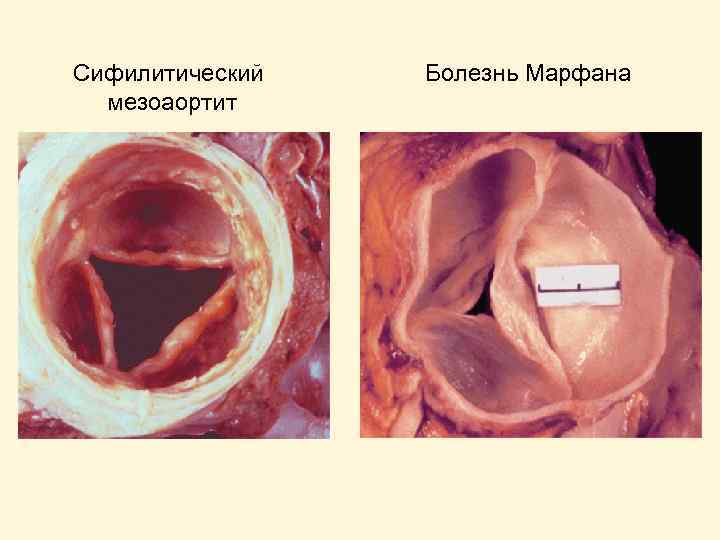
Сифилитический мезоаортит Болезнь Марфана
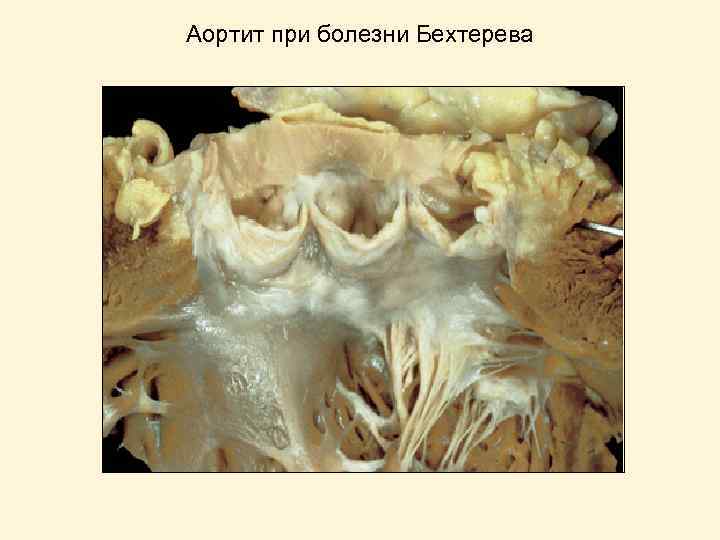
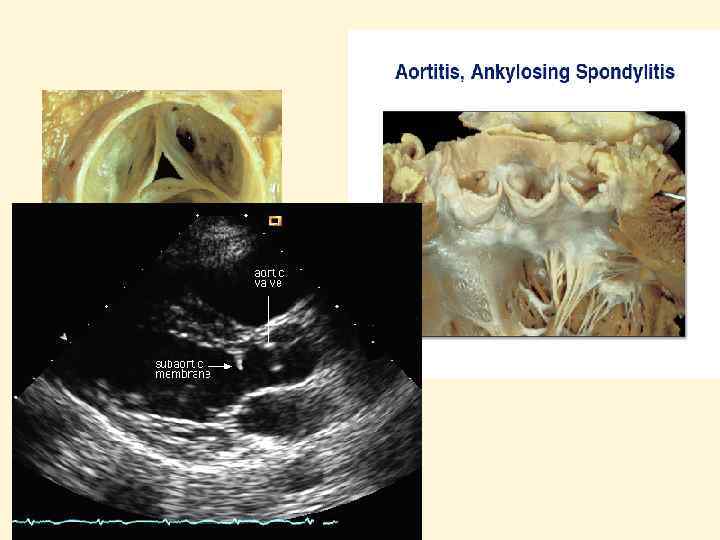
Аортит при болезни Бехтерева
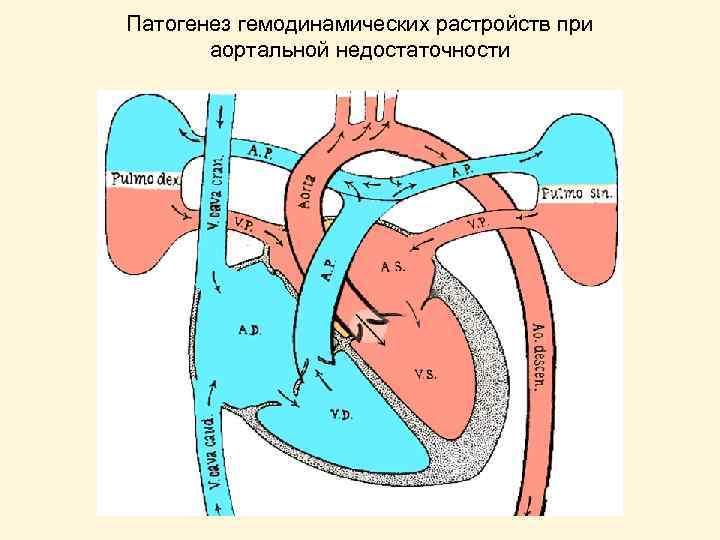
Патогенез гемодинамических растройств при аортальной недостаточности

Прямые признаки аортальной недостаточности 1. Аускультативные: • диастолический шум во 2 -ом межреберье справа (дилатация корня аорты) или 3 -ем слева (патология клапана) • ослабление 2 -го тона над аортой 2. Ультразвуковые (допплер-Эхо. КГ): • выявление регургитации на АК
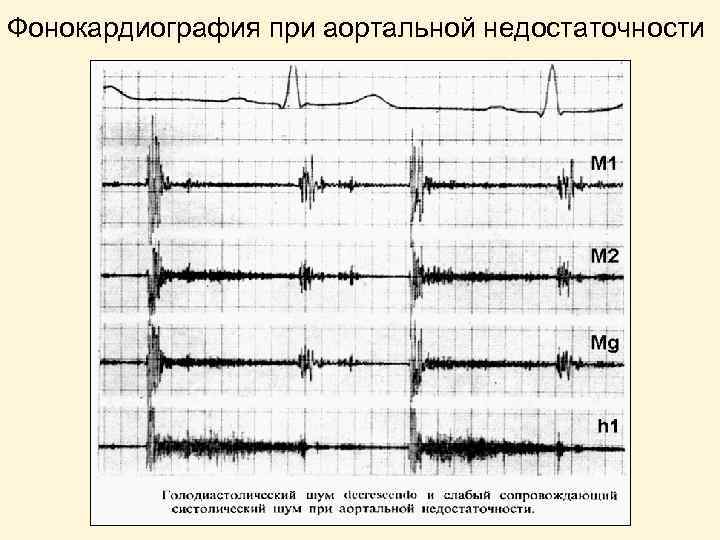
Фонокардиография при аортальной недостаточности
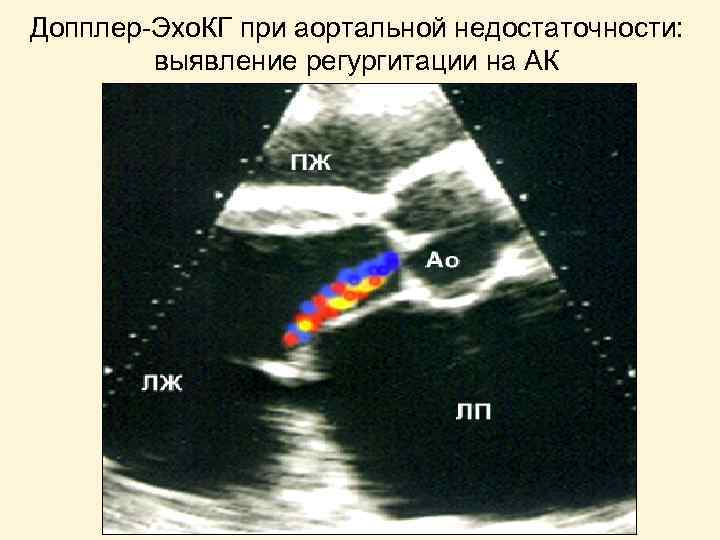
Допплер-Эхо. КГ при аортальной недостаточности: выявление регургитации на АК
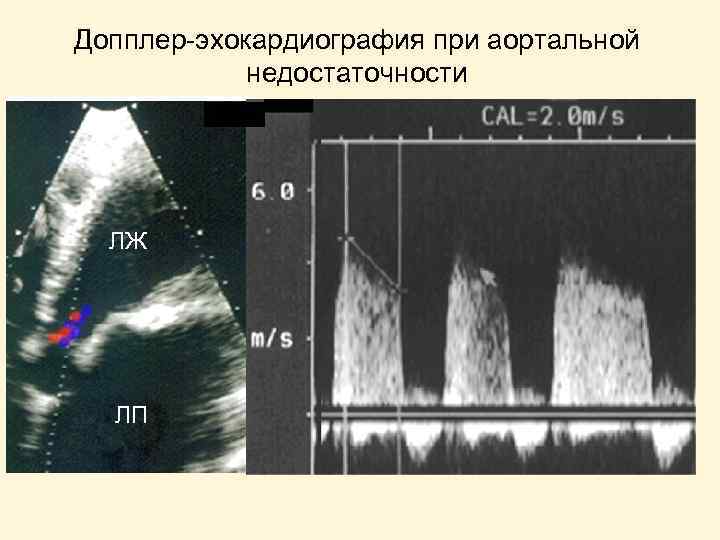
Допплер-эхокардиография при аортальной недостаточности ЛЖ ЛП
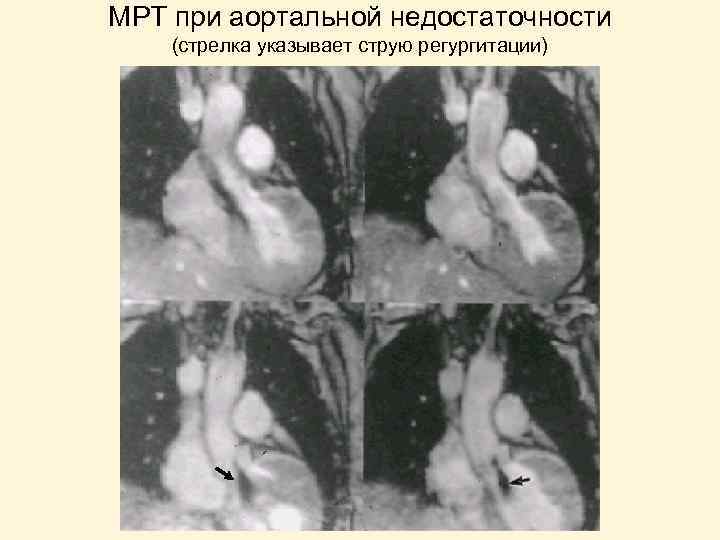
МРТ при аортальной недостаточности (стрелка указывает струю регургитации)
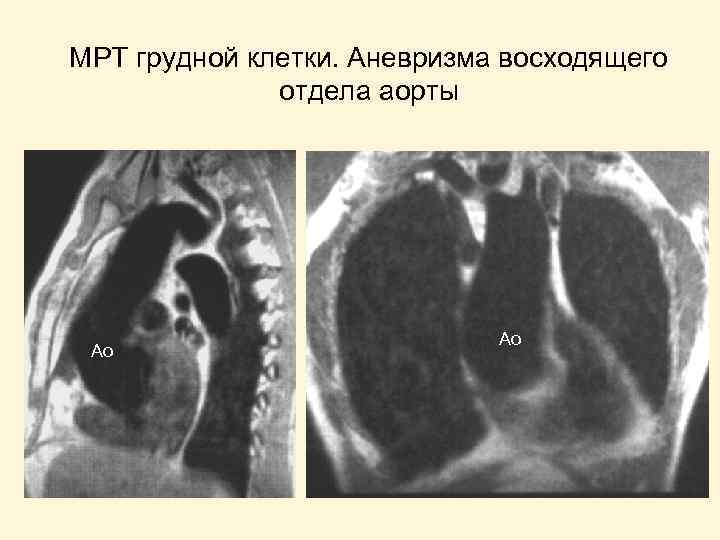
МРТ грудной клетки. Аневризма восходящего отдела аорты Ао Ао

Основные клинические синдромы аортальной недостаточности 1. Тоногенная дилатация ЛЖ 2. Левожелудочковая недостаточность 3. Коронарная недостаточность (вследствие увеличения массы миокарда и уменьшения коронарного кровотока в диастолу). 4. Синкопальные состояния - редко. 5. Артериальная гипертензия и увеличение пульсового АД (симптом Квинке, шум Дюрозье).

Лечение аортальной недостаточности Медикаментозная терапия: • ограничение соли • диуретики • дигоксин • и. АПФ Показания к хирургическому лечению: • наличие дисфункции ЛЖ при отсутствии симптомов тяжелой СН • при отсутствии симптомов – снижение ФВ < 55% и увеличение индекса КСО > 55 мл/м 2 – «правило 5555» . Основная операция – имплантация искусственного клапана. Операция не восстанавливает полностью функцию ЛЖ!


Причины клапанных пороков сердца 1. Врожденные синдром врожденной дисплазии с/т. врожденные аномалии 2. Воспаление Ревматизм СПИД Сифилис Болезнь Кавасаки Небактериальный тромботический эндокардит Инфекционный эндокардит Диффузные заболевания с/т 3. Дисфункция миокарда ДКМП ГКМП ИБС 4. Патология других органов ХПН Карциноид 5. Возраст Стенозирующий кальциноз АК Митрально-анулярный кальциноз 6. Постинтервенционные поражения клапанов Вальвулотомия Вальвулопластика Протезирование клапана 7. Лекарственное и физическое воздействие Длительный прием эрготамина Лучевая терапия Травма
Приобретенные пороки сердца.ppt