Пороки сердца - октябрь 2015.ppt
- Количество слайдов: 119

Приобретенные пороки сердца Е. Н. Данковцева Кафедра терапии, кардиологии, функциональной диагностики с курсом нефрологии 2015 г.

Приобретенные пороки сердца - заболевания, в основе которых лежат морфологические и/или функциональные нарушения клапанного аппарата, развившиеся в результате острых или хронических заболеваний и травм, нарушающие функцию клапанов и вызывающие изменения внутрисердечной гемодинамики

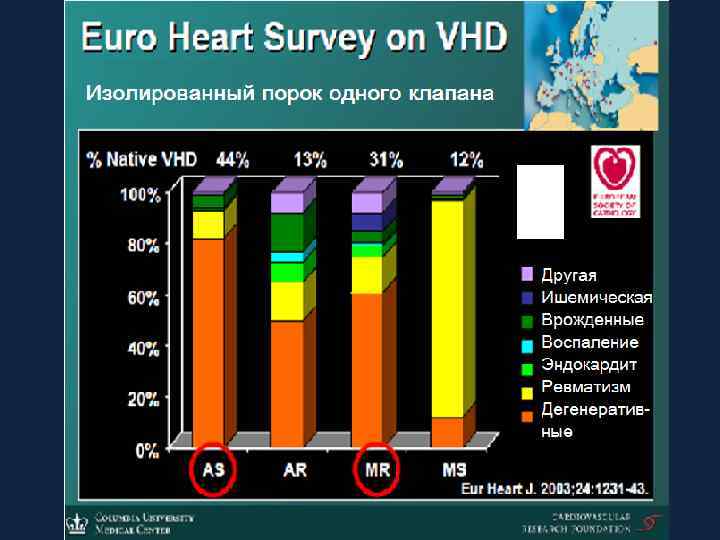
Эпидемиология приобретенных пороков сердца • 92 лечебных учреждения в 25 странах • 5001 больных включены с апреля по июль 2001 г. Euro Heart Survey on Valvular heart disease Eur Heart J. 2003; 24: 1231 -43
МИТРАЛЬНЫЕ ПОРОКИ СЕРДЦА
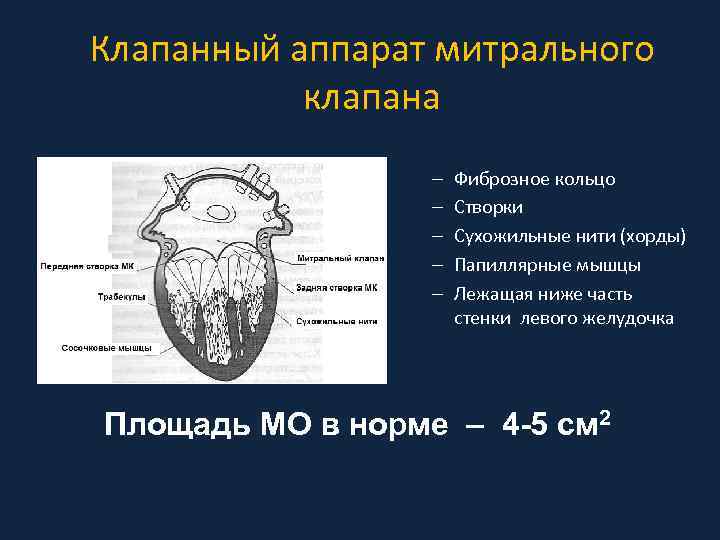
Клапанный аппарат митрального клапана – – – Фиброзное кольцо Створки Сухожильные нити (хорды) Папиллярные мышцы Лежащая ниже часть стенки левого желудочка Площадь МО в норме – 4 -5 см 2

Митральная недостаточность неполное смыкание створок клапана во время систолы желудочков, сопровождающееся обратным забросом крови из ЛЖ в ЛП

Изменение гемодинамики при митральной недостаточности § § § Перегрузка объемом ЛП и ЛЖ § § Застой в малом круге кровообращения Гипертрофия ЛП и ЛЖ Снижение эффективного сердечного выброса Легочная гипертензия Гипертрофия и дилатация ПЖ Застой в большом круге кровообращения Г. Е. Ройтберг, А. В. Струтынский. Внутренние болезни.

Этиология митральной недостаточности Органическая митральная регургитация – – – – Ревматизм Инфекционный эндокардит Системные заболевания соединительной ткани (СКВ, системная склеродермия, РА и др. ) Провисание створок МК Дегенеративные изменения створок МК (часто в сочетании с кальцинозом) Нарушение целостности хордального аппарата МК (травма сердца, ИМ и т. д. ) Осложнение митральной вальвулопластики Прием некоторых диетических препаратов (фентермин + фенфлурамин) Функциональная митральная регургитация – – – Дилатация ЛЖ и расширение фиброзного кольца МК (артериальная гипертензия, коарктация аорты, пороки АК, миокардиты, ДКМП, аневризма ЛЖ) Дисфункция папиллярных мышц (ишемия, сморщивание, склероз) Нарушение локальной сократимости задней стенки ЛЖ→ нарушение подвижности задней створки МК ГКМП Дисфункция протеза МК (митральная регургитация >2 ст. ) Миксоматозное поражение митрального клапана
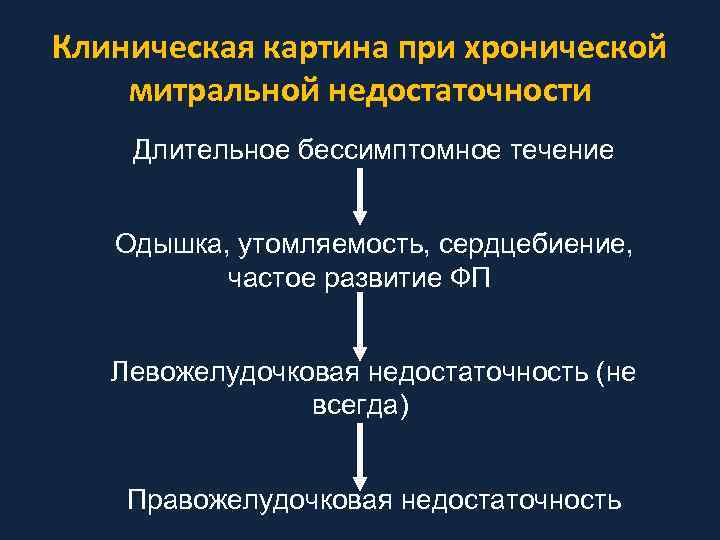
Клиническая картина при хронической митральной недостаточности Длительное бессимптомное течение Одышка, утомляемость, сердцебиение, частое развитие ФП Левожелудочковая недостаточность (не всегда) Правожелудочковая недостаточность

Острая митральная недостаточность возникает при внезапном отрыве папиллярной мышцы или хорды § Кардиогенный шок § Отек легких

Обследование больного с митральной недостаточностью • Пальпация – Усиленный, разлитой верхушечный толчок, смещение его влево – Систолическое дрожание на верхушке сердца • Перкуссия – Смещение границы относительной тупости сердца влево • Аускультация – Ослабление I тона на верхушке – Систолический шум на верхушке сердца • ЭКГ – Перегрузка ЛП (P mitrale) – Мерцательная аритмия

ЭХО-КГ диагностика митральной недостаточности Допплеровское исследование – выявление митральной регургитации В и М-режимы • Дилатация левых отделов сердца • Дилатация левого фиброзного АВ кольца • Кальциноз левого фиброзного АВ кольца • Нарушение целостности хордального аппарата • Патологические изменения створок МК • Нарушение систолической функции ЛЖ


Физиологическая МР


Оценка тяжести МР • Специфичные параметры – – Структурные признаки поражения МК Ширина Vena contracta Радиус проксимальной части струи регургитации (PISA) Кровоток в легочных венах • Вспомогательные признаки – Структурные изменения ЛЖ и ЛП – Постоянно-волновой допплер – Импульсно-волновой допплер • Количественные данные – Объем регургитации – Фракция регургитации – Площадь отверстия регургитации
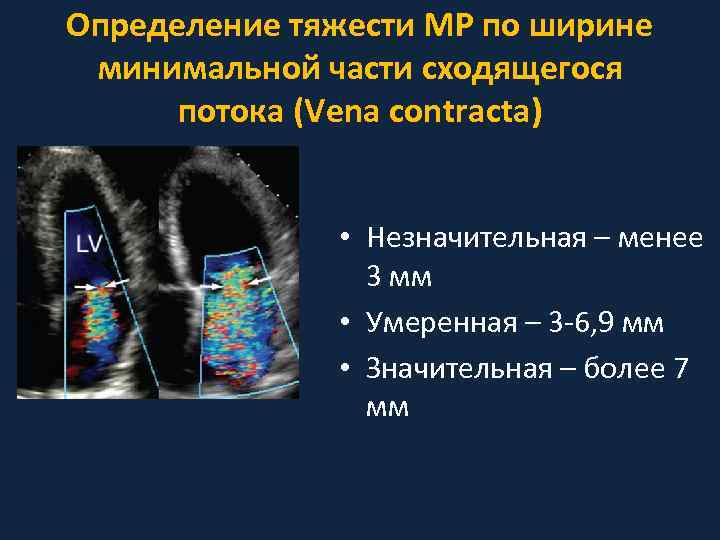
Определение тяжести МР по ширине минимальной части сходящегося потока (Vena contracta) • Незначительная – менее 3 мм • Умеренная – 3 -6, 9 мм • Значительная – более 7 мм

Измерение радиуса проксимальной части струи регургитации (PISA r)

• PISA r < 5 мм → незначительная МР • PISA r 6 -9 мм → умеренная МР • PISA r > 10 мм → значительная МР

Объем МР = УО МК – УО ВТЛЖ Фракция МР = Объем МР / УО МК

Оценка степени МР по эффективной площади отверстия регургитации (ЭПОР, EROA) 1. Определить площадь ПИП 2. Пиковая скорость потока регургитации (Vmax reg) при упрощенном методе принимается за 500 см/с 3. Скорость, при которой появляется феномен разворота спектра (предел Найквиста) – Vа - установить на 40 см/с ЭПОР= (2πr 2 х Va) / Vmax reg ЭПОР= (2 х 3, 412 х r 2 х 40) / 500 = r 2 х 0, 5 = r 2 /2
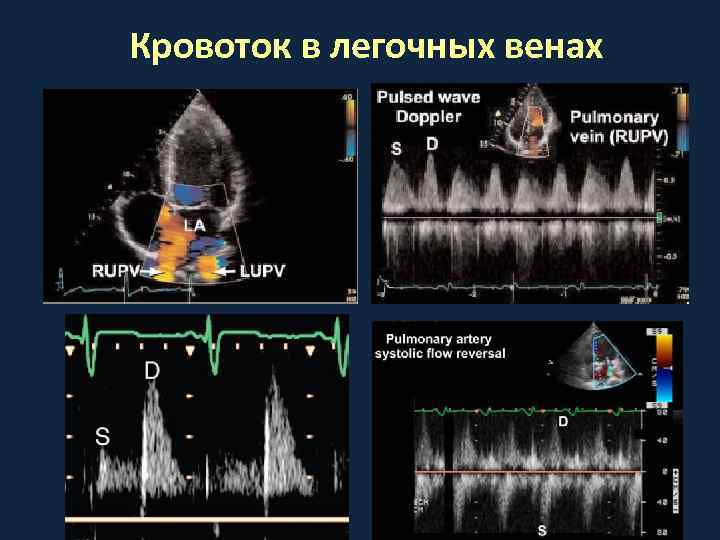
Кровоток в легочных венах
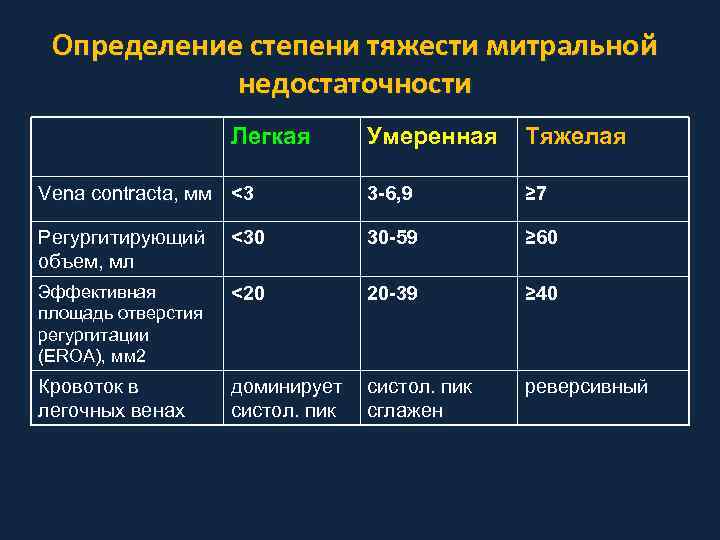
Определение степени тяжести митральной недостаточности Легкая Умеренная Тяжелая Vena contracta, мм <3 3 -6, 9 ≥ 7 Регургитирующий объем, мл <30 30 -59 ≥ 60 Эффективная площадь отверстия регургитации (EROA), мм 2 <20 20 -39 ≥ 40 Кровоток в легочных венах доминирует систол. пик сглажен реверсивный

Травматический отрыв створки МК. Больной Г. , 57 лет


Некардиальные хирургические вмешательства МН • При незначительной МР – риск низкий • Тяжелая МР и сохраненная функция ЛЖ – риск низкий • Тяжелая МР и ФВ ЛЖ <30% - операция проводится только по жизненным показанием после предварительной компенсации СН (вазодилататоры)

Показания к оперативному лечению тяжелой хронической МР (ESC-2012) Симптомов нет Нет ФВ ЛЖ ≤ 60% или КСР ≥ 45 мм Развитие МА или СДЛА >50 мм Hg Да Да Нет Высокая вероятность успешной пластики клапана, низкий операционный риск, наличие факторов риска Нет Наблюдение Да Оперативное лечение

Показания к оперативному лечению тяжелой хронической МР (ESC-2012) Симптомы есть ФВ ЛЖ >30%, Да Рефрактерность к терапии Да Высокая вероятность успешной пластики клапана, мало сопутствующих заболеваний Оперативное лечение Да Нет «Расширенное» лечение СН Нет Медикаментозная терапия

Mitra. Clip System

Mitra. Clip System – результаты регистра ACCECC EUROPE 14 центров, 257 больных Средний возраст – 73 года 65% мужчин Степень митральной недостаточности >3+ - 99% • Сердечная недостаточность III -IV ф. кл. по NYHA – 84% • •

Митральный стеноз Сужение левого АВ отверстия, которое приводит к затруднению опорожнения ЛП и увеличению градиента диастолического давления между ЛП и ЛЖ

Этиология митрального стеноза • • • Ревматизм Дегенеративная кальцификация АВ кольца Обызвествление МК Инфекционный эндокардит Хронический вальвулит (РА, СКВ) Инфильтративное поражение клапана (карциноидный синдром, мукополисахаридозы) • Обструкция опухолью (миксомой)

Изменение гемодинамики при митральном стенозе I этап - Увеличение давления в полости левого предсердия (с 5 до 25 мм Hg) - Удлинение систолы левого предсердия II этап 1. Ретроградное увеличение давления в легочных венах (пассивная легочная гипертензия) 2. Развитие активной легочной гипертензия (за счет спазма артериол рефлекс Китаева) III этап Гипертрофия и дилатация правого желудочка «Фиксированный» ударный объем Г. Е. Ройтберг, А. В. Струтынский. Внутренние болезни.

Клиническая картина n. Одышка n. Сухой кашель n. Кровохарканье n. Повышенная утомляемость n. Боль в области сердца n. Сердцебиения n. Осиплость голоса (симптом Ортнера) n. Мерцательная аритмия При декомпенсации – признаки правожелудочковой недостаточности

Физикальное обследование больного с МС • «Habitus gracilis» • «Facies mitralis» • Пальпация – сниженный или нормальный верхушечный толчок – сердечный толчок по правой границе грудины • Аускультация - «ритм перепела» – – Усиленный “хлопающий” I тон Акцент и расщепление II тона на легочной артерии Тон (щелчок) открытия митрального клапана Диастолический шум на верхушке
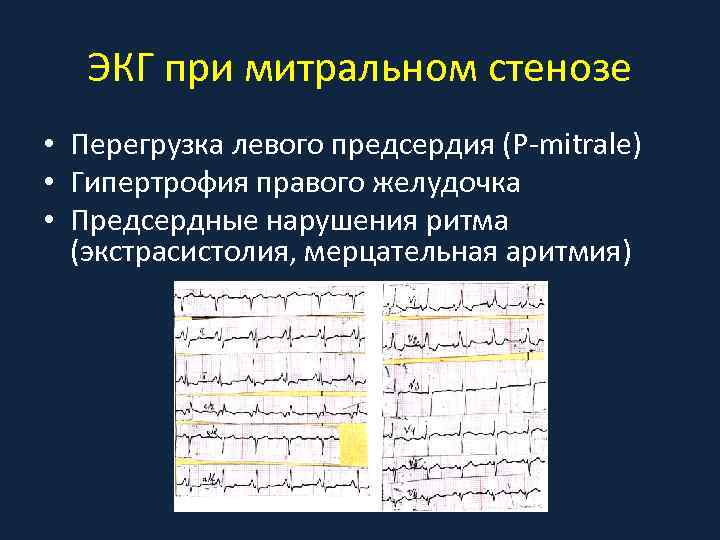
ЭКГ при митральном стенозе • Перегрузка левого предсердия (P-mitrale) • Гипертрофия правого желудочка • Предсердные нарушения ритма (экстрасистолия, мерцательная аритмия)
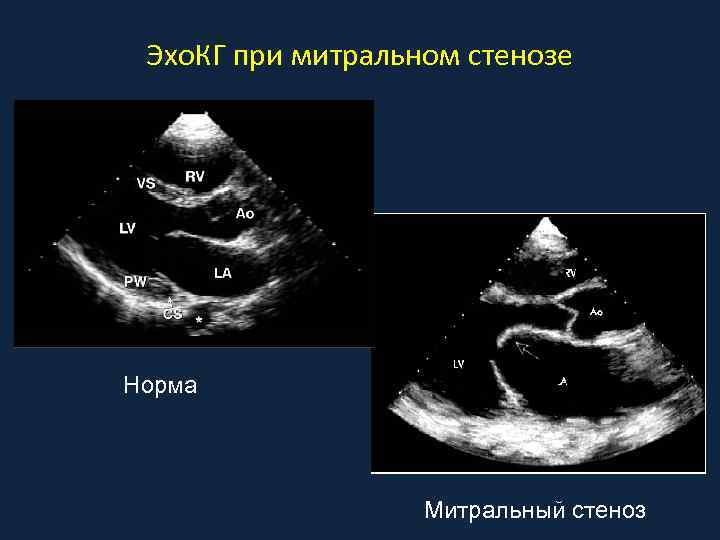
Эхо. КГ при митральном стенозе Норма Митральный стеноз


Норма Митральный стеноз
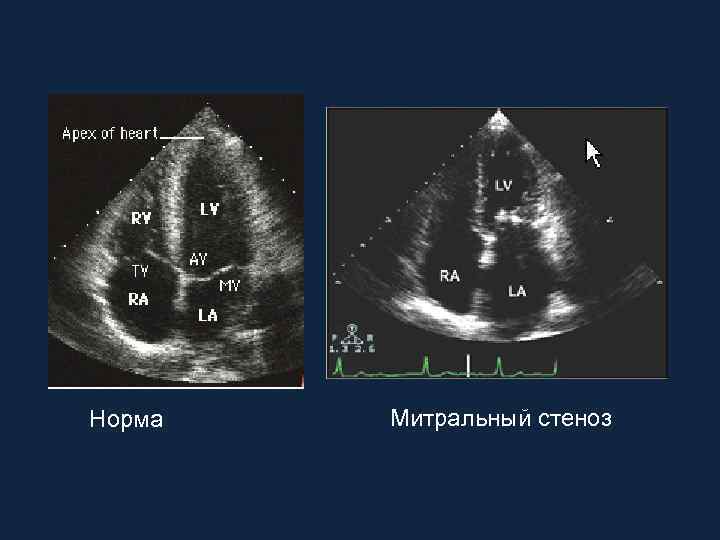
Норма Митральный стеноз
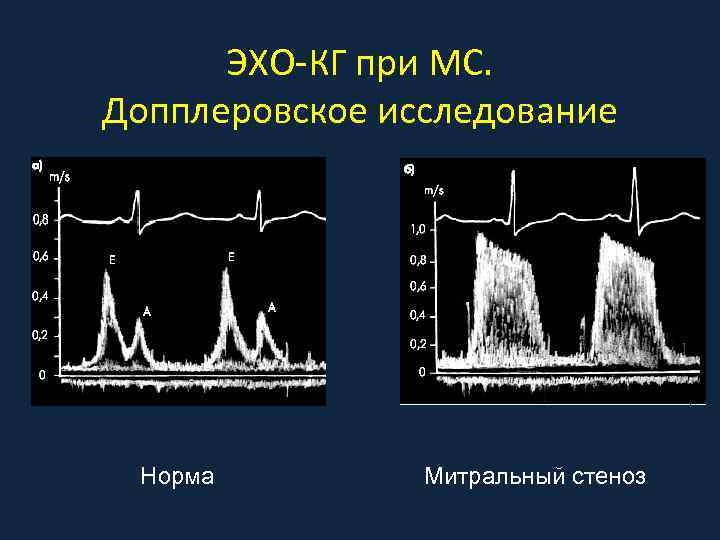
ЭХО-КГ при МС. Допплеровское исследование Норма Митральный стеноз

Больная Ф. , 36 лет, ревматизм

Больная А. , 42 года, ревматизм

Больная Б, 78 лет, ревматизм

Больной Н. , 34 года, ревматизм

Определение тяжести МС. 1. Планиметрический метод
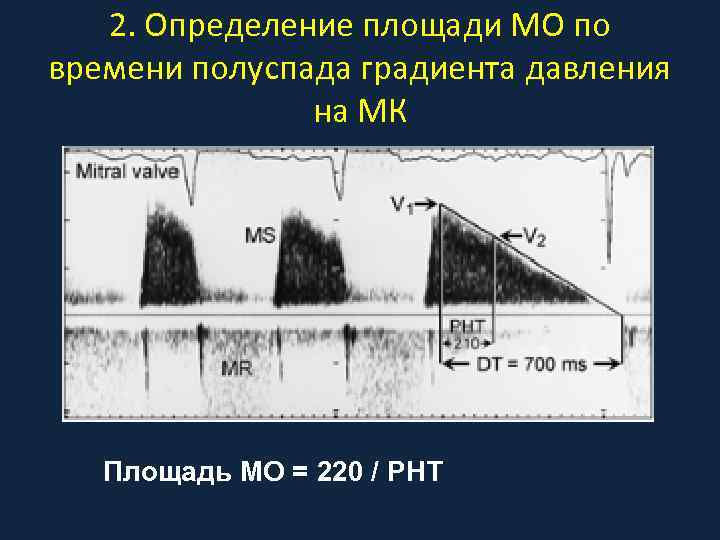
2. Определение площади МО по времени полуспада градиента давления на МК Площадь МО = 220 / PHT

3. Определение площади МО по уравнению непрерывности потока Определить ударный объем по диаметру LVOT (D) и интегралу скорости кровотока (TVI). Площадь МО = TVI (LVOT) х D (LVOT) TVI на МК

Определение тяжести МС по среднему градиенту давления на МК
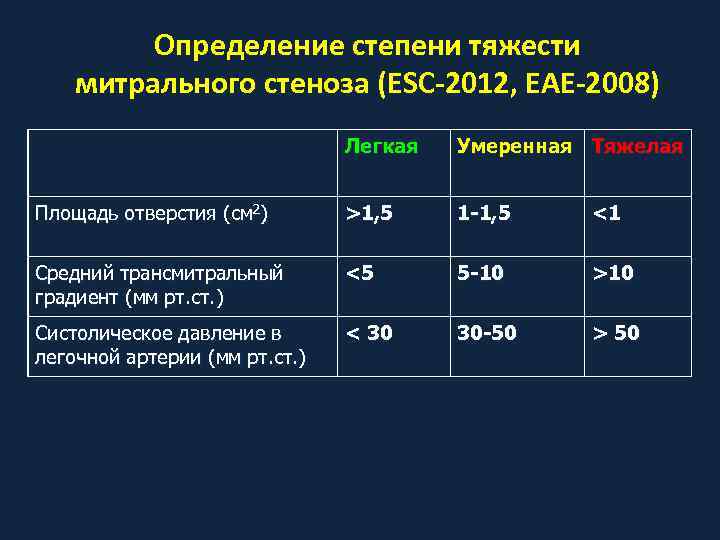
Определение степени тяжести митрального стеноза (ESC-2012, EAE-2008) Легкая Умеренная Тяжелая Площадь отверстия (см 2) >1, 5 1 -1, 5 <1 Средний трансмитральный градиент (мм рт. ст. ) <5 5 -10 >1 0 Систолическое давление в легочной артерии (мм рт. ст. ) < 30 30 -50 > 50

Прогноз при митральном стенозе • Длительное бессимптомное течение (20 -40 лет) • Средняя 10 -летняя выживаемость с момента установления диагноза – 50 -60% • 10 -летняя выживаемость с момента диагностики у бессимптомных пациентов – 80% • 10 -летняя выживаемость с момента развития инвалидизирующих симптомов – 0 -15% • При формировании тяжелой легочной гипертензии – не более 3 лет

Некардиальные хирургические вмешательства при МС • Если площадь МО >1, 5 см 2, риск низкий • При значимом МС и систолическом давлении в ЛА < 50 мм рт. ст. , риск низкий • При значимом МС и систолическом давлении в ЛА > 50 мм рт. ст. , коррекция МС крайне желательна до операции

Хирургическое лечение митрального стеноза – Протезирование митрального клапана – Чрескожная митральная баллонная вальвулопластика (ЧМБК) – Закрытая комиссуротомия – Открытая комиссуротомия

Баллонная вальвулопластика • Операция выбора для больных с сохранной морфологией створок МК • Противопоказано: – Больным с выраженной митральной регургитацией – Тромбозом ЛП

Предикторы успешной баллонной вальвулопластики • Хорошая подвижность передней створки МК • Минимальное вовлечение хордального аппарата • Митральная регургитация не более чем легкой степени • Отсутствие кальциноза комиссур • Отсутствие тромбов в ЛП (по ЧП Эхо. КГ)

Противопоказания к проведению баллонной вальвулопластики Площадь митрального отверстия > 1, 5 см 2 Тромб левого предсердия Умеренная и тяжелая МР Тяжелая или бикомиссуральная кальцификация Тяжелое сопутствующее поражение АК или тяжелый комбинированный стеноз и недостаточность ТК • Сопутствующая ИБС, требующая проведения АКШ • • •

Лечение митрального стеноза (ESC-2012) Площадь митрального отверстия <1, 5 см 2 Нет симптомов Высокий риск тромбоэмболий или декомпенсации СН Нет Да Противопоказания к ЧМБВ Нет ЧМБВ Симптомы Проба с физ. нагрузкой Нет симптомов Есть Наблюдение

Лечение митрального стеноза (ESC-2012) Площадь митрального отверстия <1, 5 см 2 Есть симптомы Нет Противопоказания к оперативному лечению или высокий операционный риск Да ЧМБВ Противопоказания к ЧМБВ Нет Да Благоприятная анатомия МК Да Нет Оперативное лечение
Аортальные пороки сердца

Аортальный стеноз - сужение выносящего тракта ЛЖ в области аортального клапана, ведущее к затруднению оттока крови из ЛЖ и резкому возрастанию градиента давления между ЛЖ и аортой

Этиология приобретенного клапанного АС – Дегенеративные изменения, кальциноз створок аортального клапана (65 -80 лет) – 82% – Ревматизм (40 -60 лет) – 11% – Инфекционный эндокардит – Другие причины: ревматоидный артрит, болезнь Педжета, терминальная почечная недостаточность – Двухстворчатый аортальный клапана

Изменение гемодинамики при АС § § § § § Повышение давления в полости ЛЖ Концентрическая гипертрофия миокарда левого желудочка, удлинение систолы ЛЖ, усиление сокращений ЛП Диастолическая дисфункция ЛЖ Дилатация полости ЛЖ и нарушение его систолической функции Возникновение патологической митральной регургитации Дилатация левого предсердия Снижение ФВ ЛЖ и УО Левожелудочковая недостаточность Легочная гипертензия Гипертрофия ПЖ и правожелудочковая недостаточность Г. Е. Ройтберг, А. В. Струтынский. Внутренние болезни.

Кальцификация АК Ревматическое поражение АК

Клиническая картина при аортальном стенозе § Длительное бессимптомное течение (15 -20 лет) § Жалобы: Ø Одышка Ø Стенокардия Ø Обмороки Ø Нарушения АВ проводимости

Физикальное обследование больного с аортальным стенозом • Пальпация – Резкое усиление верхушечного толчка – Систолическое дрожание на верхушке сердца, в яремной вырезке, на сонных артериях • Аускультация – Грубый систолический шум над аортой – Ослабление I тона на верхушке сердца • Изменения пульса - pulsus parvus, tardus et rarus (малый, низкий и редкий) • Снижение САД и ДАД

ЭКГ при аортальном стенозе • Гипертрофия левого желудочка • Увеличение левого предсердия • «Псевдоинфарктная» ЭКГ в грудных отведениях • Мерцательная аритмия (реже) • Нарушения АВ и внутрижелудочковой проводимости

ЭХО-КГ признаки аортального стеноза • • • Утолщение и уплотнение створок АК Уменьшение открытия створок АК (<14 мм) Гипертрофия стенок ЛЖ Дилатация левого предсердия Увеличение скорости потока на АК в систолу Постстенотическое расширение аорты

Норма Аортальный стеноз
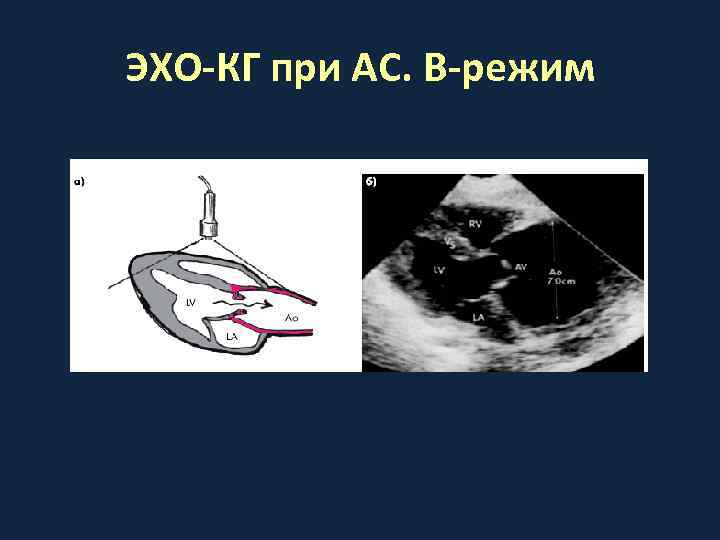
ЭХО-КГ при АС. B-режим
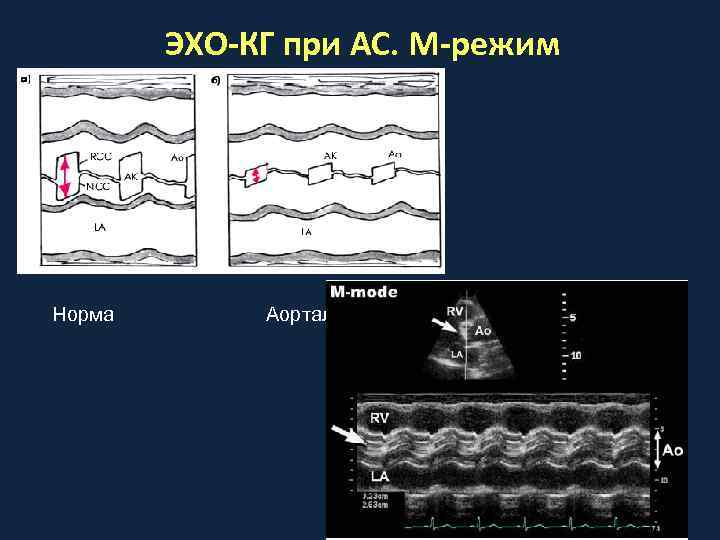
ЭХО-КГ при АС. М-режим Норма Аортальный стеноз

ЭХО-КГ при АС. CW.

Больной Ч. , 53 года
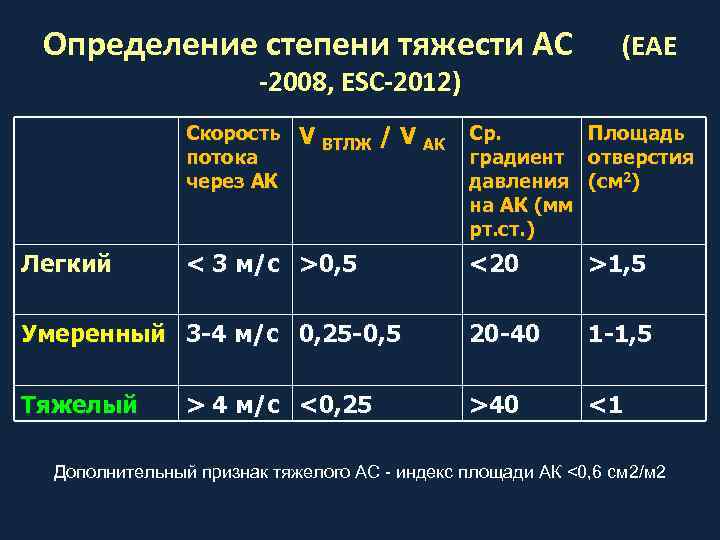
Определение степени тяжести АС (EAE -2008, ESC-2012) Скорость потока через АК Легкий V ВТЛЖ / V АК Ср. < 3 м/с >0, 5 Площадь градиент отверстия давления (см 2) на АК (мм рт. ст. ) <20 >1, 5 Умеренный 3 -4 м/с 0, 25 -0, 5 2 0 -4 0 1 -1, 5 Тяжелый >4 0 <1 > 4 м/с <0, 25 Дополнительный признак тяжелого АС - индекс площади АК <0, 6 см 2/м 2

Аортальный стеноз: дополнительные методы обследования • Проба с физической нагрузкой (рискстратификация бессимптомных пациентов + прогноз) • Стресс-ЭХО-КГ (установление тяжести стеноза + оценка резерва систолической функции ЛЖ) • Коронароангиография (обязательна для мужчин >40 лет и женщин в постменопаузе)

Прогноз при АС Ни одна группа препаратов не способна повлиять на необходимость хирургического вмешательства при АС

Показания к оперативному лечению АС (ESC-2012) Бессимптомный тяжелый АС (<1 см 2 или 0, 6 см 2/м 2) ФВ ЛЖ ≤ 50% Нет Больной физически активен Да Да Протезирование АК Тест с физ. нагрузкой Нет Симптомы или снижение АД Да Нет Факторы риска неблагопр. прогноза и низкий или промежут. операционный риск. Повторная оценка через 6 месяцев Да

Особенности медикаментозного лечения СН при АС • Сердечные гликозиды – только при увеличении объема ЛЖ (КСО ≥ 50 мл) или снижении ФВ ЛЖ ≤ 35% • Диуретики – с осторожностью (гиповолемия при водит к снижению сердечного выброса и гипотензии) • β-адреноблокаторы противопоказаны при тяжелом АС (S АО <1 см 2) • При отеке легких – нитропруссид под строгим контролем гемодинамики

Факторы риска неблагоприятного прогноза при АС • Операция показана, если – максимальная скорость потока на АК >5, 5 м/с; – тяжелый кальциноз АК + прирост максимальной скорости потока на АК ≥ 0, 3 м/с в год • Операция обсуждается, если – значительное повышение уровня BNP – Увеличение среднего градиента на АК при нагрузке более чем на 20 мм рт. ст – выраженная гипертрофия ЛЖ

Показания к оперативному лечению АС (ESC-2012) Тяжелый АС (<1 см 2 или 0, 6 см 2/м 2) с клиническими симптомами Противопоказания к протезированию АК Нет Высокий риск при протезировании Да Низкая ожидаемая продолжительность жизни Да Нет Протезирование или TAVI Нет Протезирование АК TAVI Да Медикаментозная терапия

Варианты хирургического лечения стеноза АК • Баллонная вальвулопластика • Протезирование • Транскатетерная имплантация АК – Ретроградный доступ - через бедренную или подключичную артерию – Антеградный (апикальнй) доступ - через верхушку ЛЖ (используется боковая миниторакотомия)
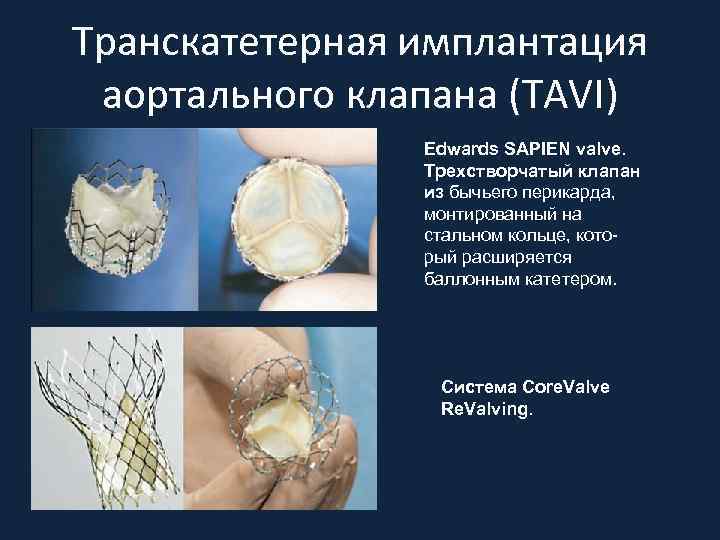
Транскатетерная имплантация аортального клапана (TAVI) Edwards SAPIEN valve. Трехстворчатый клапан из бычьего перикарда, монтированный на стальном кольце, который расширяется баллонным катетером. Система Core. Valve Re. Valving.

Недостаточность аортального клапана - неполное смыкание створок клапана во время диастолы, приводящее к возникновению обратного диастолического тока крови из аорты в ЛЖ

Этиология АН • • Поражение клапана • • • Ревматизм Инфекционный эндокардит Дегенеративная кальцификация створок АК Миксоматозная дегенерация створок АК Вальвулит Травма сердца Поражение корня аорты • • • Аневризма восходящего отдела аорты Расслаивание аорты Артериальная гипертензия Сифилитическое поражение стенок и клапанов аорты Системные заболевания соединительной ткани

Изменение гемодинамики при аортальной недостаточности 1. Аортальная регургитация 2. Эксцентрическая гипертрофия ЛЖ 3. Дилатация ЛЖ 4. Нарушение систолической функции ЛЖ 5. Снижение эффективного ударного объема при увеличенном общем объеме 6. Легочная гипертензия, гипертрофия ПЖ Г. Е. Ройтберг, А. В. Струтынский. Внутренние болезни.

Клиническая картина при АН Хроническая аортальная недостаточность • Длительное (10 -15 лет) бессимптомное течение • Жалобы: • ощущение усиленной пульсации в области шеи и головы • Сердцебиение • Обмороки • боль в сердце • При декомпенсации – симптомы левожелудочковой недостаточности Острая аортальная недостаточность проявляется отеком легких, часто в сочетании с артериальной гипотонией (расслаивающая аневризма аорты, инфекционный эндокардит)

Физикальное обследование больного с аортальной недостаточностью • Осмотр – – «пляска каротид» симптом де Мюссе (покачивание головы вперед и назад) симптом Квинке ( «капиллярный пульс» ) Признак Хилла (САД на голени на ≥ 20 мм рт. ст. выше, чем на плече) • Пальпация – Усиленный, разлитой верхушечный толчок – Систолическое дрожание на основании сердца • Аускультация – Диастолический шум на аорте и в т. Боткина – Ослабление I и II тонов • Повышение САД и снижение ДАД • «Pulsus celer, altus, magnus et frequens» (пульс скорый, высокий, большой и быстрый)

ЭХО-КГ при АН. Допплеровское исследование

Больной Н. , 34 года, сифилис

Больной К. , 36 лет

Определение степени АР (PW) I ст. – непосредственно под створками АК II ст. – до конца передней створки МК III ст. – до концов папиллярных мышц IV ст. – до верхушки ЛЖ

Определение степени АР по % соотношению площади струи АР и площади LVOT (цветовой допплер) • • I ст. – менее 25% II ст. – 25 -45% III ст. – 45 -65% IV ст. – более 65%

Определение степени АР по ширине Vena contracta n n n Менее 3 мм – незначительная АР 3 -6 мм – умеренная АР Более 6 мм – тяжелая АР По отношению Vena contracta / диаметр LVOT n n n 10 -24% – незначительная АР 25 -65% – умеренная АР Более 65% – тяжелая АР

Определение тяжести АР по времени полуспада градиента давления (PHT) PHT более 500 мсек - I и II ст. PHT более 200 -500 мсек - I и II ст. → оценить степень дилатации и нарушения систолической функции ЛЖ PHT менее 200 мсек - III и IV ст.

Незначительная АР Умеренная АР Значительная АР

Определение объема и фракции регургитации Объем регургитации = УО (АК) – УО (МК) Фракция регургитации = УО (АК) – УО (МК) УО (АК)

Определение эффективной площади отверстия регургитации (ЭПОР, EROA) ЭПОР = Объем регургитации VTI AR

Определение степени тяжести АР (ESC-2012, EAE-2010) Легкая Умеренная Тяжелая Vena contracta, мм PHT, мсек <3 3 -6 >6 >500 200 -500 <200 Эффективная площадь <10 отверстия регургитации (EROA), мм 2 10 -19 20 -29 ≥ 30 Объем регургитации, мл <30 30 -44 45 -59 ≥ 60

Прогноз при аортальной недостаточности Бессимптомные пациенты с нормальной систолической функцией ЛЖ • Появление симптомов и/или ухудшение систол. функции ЛЖ <6% в год • Присоединение бессимптомного нарушения систол. функции ЛЖ <3, 5% в год • Внезапная смерть <0, 2% в год Бессимптомные пациенты с нарушением систол. функции ЛЖ • Появление симптомов >25% в год Пациенты, имеющие симптомы • Смертность >10% в год
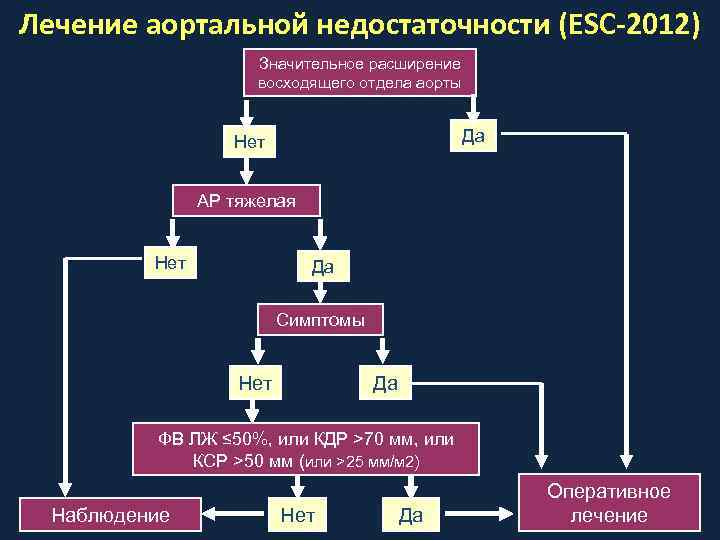
Лечение аортальной недостаточности (ESC-2012) Значительное расширение восходящего отдела аорты Да Нет АР тяжелая Нет Да Симптомы Нет Да ФВ ЛЖ ≤ 50%, или КДР >70 мм, или КСР >50 мм (или >25 мм/м 2) Наблюдение Нет Да Оперативное лечение

• Операция показана, если диаметр корня аорты ≥ 50 мм при синдроме Марфана • Возможность операции обсуждается, если диаметр корня аорты: • ≥ 45 мм при синдроме Марфана и наличии факторов риска (расслоение аорты у членов семьи, увеличение размера <2 мм /год, тяжелая АР или МР, планирующаяся беременность) • ≥ 50 мм у больных с 2 -створчатым АК и факторами риска (коарктация аорты, АГ, расслоение аорты у членов семьи, увеличение размера <2 мм /год) • ≥ 55 мм у остальных больных

Общие принципы лечения приобретенных пороков сердца

Провоцирующие факторы декомпенсации СН у больных с клапанными пороками • Физические нагрузки • Эмоциональный стресс • Фибрилляция предсердий • Беременность • Инфекции • Анемия

• Лечение основного заболевания • Профилактика рецидива острой ревматической лихорадки (при ревматической этиологии порока) • Профилактика инфекционного эндокардита (в группах высокого риска) • Профилактика развития фибрилляции предсердий • Лечение сердечной недостаточности • Своевременная оценка возможности хирургического вмешательства • Профилактика тромбоэмболических осложнений

Продолжительность профилактики ревматической лихорадки (ACC, 2006): Не менее 10 лет от последнего эпизода ревматической лихорадки и до достижения возраста не менее 40 лет
АНТИТРОМБОТИЧЕСКАЯ ТЕРАПИЯ У БОЛЬНЫХ С ПОРОКАМИ СЕРДЦА

РЕВМАТИЧЕСКИЙ ПОРОК МИТРАЛЬНОГО КЛАПАНА И СИНУСОВЫЙ РИТМ • Если размер ЛП > 55 мм, даже при синусовом ритме, показана терапия непрямыми антикоагулянтами [МНО 2, 5 (2, 0 -3, 0)] (2 С) • Если размер ЛП < 55 мм + синусовый ритм, то терапия непрямыми антикоагулянтами показана только в особых случаях –наличие тромба в УЛП, ТЭО в анамнезе и др. (2 С) ACCP 9 th consensus, Chest 2012; 141; e 576 S-e 600 S

ТАКТИКА АНТИТРОМБОТИЧЕСКОЙ ТЕРАПИИ – МЕХАНИЧЕСКИЕ ПРОТЕЗЫ (1) • Наличие механического протеза клапана – показание к терапии непрямыми антикоагулянтами • Непосредственно после операции рекомендовано дополнительное назначение в/в НФГ или НМГ до тех пор, пока значения МНО не окажутся в терапевтическом диапазоне в 2 последовательных анализах ACCP 9 th consensus, Chest 2012; 141; e 576 S-e 600 S

ТАКТИКА АНТИТРОМБОТИЧЕСКОЙ ТЕРАПИИ – МЕХАНИЧЕСКИЕ ПРОТЕЗЫ (2) Тип клапана Позиция Факторы риска Целевое МНО Двухстворчатый АК Нет 2, 5 (2, 0 -3, 0) Монодисковый откидной АК Нет 2, 5 (2, 0 -3, 0) Двухстворчатый МК Не имеет значения 3, 0 (2, 5 -3, 5) Монодисковый откидной МК Не имеет значения 3, 0 (2, 5 -3, 5) Шаровые и полушаровые Не имеет значения 3, 0 (2, 5 -3, 5) ACCP 9 th consensus, Chest 2012; 141; e 576 S-e 600 S

ТАКТИКА АНТИТРОМБОТИЧЕСКОЙ ТЕРАПИИ – МЕХАНИЧЕСКИЕ ПРОТЕЗЫ (3) • Если у больного имеются дополнительные факторы риска ТЭО – мерцательная аритмия, инфаркт миокарда (передний с подъемом ST), увеличение ЛП, снижение ФВ ЛЖ, гиперкоагуляция – независимо от типа протеза, независимо от локализации (МК, АК, МК+АК) – целевое МНО 3, 0 (2, 5 -3, 5) (1 В) ACCP 9 th consensus, Chest 2012; 141; e 576 S-e 600 S
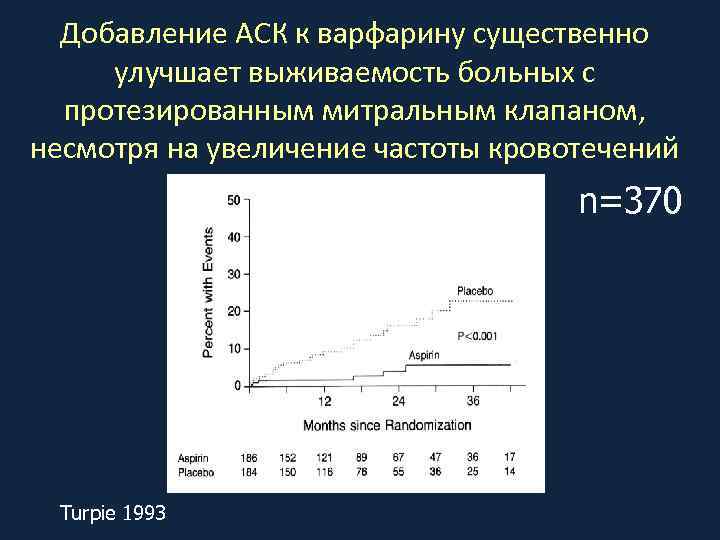
Добавление АСК к варфарину существенно улучшает выживаемость больных с протезированным митральным клапаном, несмотря на увеличение частоты кровотечений n=370 Turpie 1993
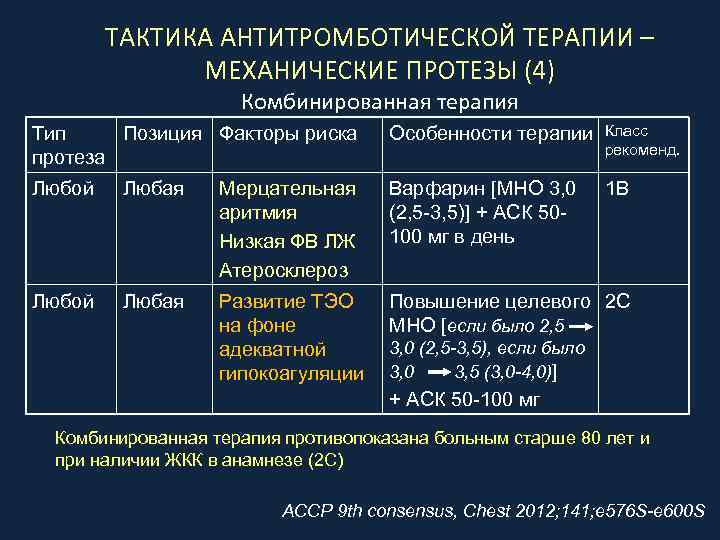
ТАКТИКА АНТИТРОМБОТИЧЕСКОЙ ТЕРАПИИ – МЕХАНИЧЕСКИЕ ПРОТЕЗЫ (4) Комбинированная терапия Тип Позиция Факторы риска протеза Особенности терапии Класс рекоменд. Любой Любая Мерцательная аритмия Низкая ФВ ЛЖ Атеросклероз Варфарин [МНО 3, 0 (2, 5 -3, 5)] + АСК 50100 мг в день 1 В Любой Любая Развитие ТЭО на фоне адекватной гипокоагуляции Повышение целевого 2 С МНО [если было 2, 5 3, 0 (2, 5 -3, 5), если было 3, 0 3, 5 (3, 0 -4, 0)] + АСК 50 -100 мг Комбинированная терапия противопоказана больным старше 80 лет и при наличии ЖКК в анамнезе (2 С) ACCP 9 th consensus, Chest 2012; 141; e 576 S-e 600 S

ТАКТИКА АНТИТРОМБОТИЧЕСКОЙ ТЕРАПИИ – БИОЛОГИЧЕСКИЕ ПРОТЕЗЫ МИТРАЛЬНОГО КЛАПАНА • В течение первых 3 месяцев после операции – варфарин [целевое МНО 2, 5 92, 0 -3, 0] (2 С) • Через 3 месяца после операции, при отсутствии других показаний для антикоагулянтов, варфарин заменяют на АСК 50 -100 мг/день (2 С) ПРОТЕЗЫ АОРТАЛЬНОГО КЛАПАНА • Если у больного нет дополнительных показаний к терапии антикоагулянтами, сразу после операции назначается АСК в дозе 50 -100 мг в день ACCP 9 th consensus, Chest 2012; 141; e 576 S-e 600 S

Биологические протезы: дополнительные показания к назначению варфарина • Системные эмболии в анамнезе – варфарин [МНО 2, 5 (2, 03, 0] в течение 3 месяцев после операции, затем по необходимости (1 С) • При обнаружении интраоперационно тромба в ЛП – варфарин [МНО 2, 5 (2, 0 -3, 0] до полного растворения тромба (1 С) • При наличии МА, низкой ФВ ЛЖ, склонности к гиперкоагуляции – длительная терапия варфарином [МНО 2, 5 (2, 0 -3, 0], независимо от позиции протеза (1 С) ACCP 9 th consensus, Chest 2012; 141; e 576 S-e 600 S

Тромбоз протезированного клапана

ТРОМБОЗ ПРОТЕЗИРОВАННОГО КЛАПАНА ЛЕЧЕНИЕ Показания для тромболитической терапии: • Тромбоз протеза ТК – большие размеры тромба или сердечная недостаточность III-IV ФК NYHA (1 С) • Тромбоз протеза МК или АК – тромб маленького размера (менее 0, 8 см 2) (2 С) Показания к экстренной операции • Тромбоз протеза МК или АК – тромб большого размера (более 0, 8 см 2) (2 С) ACCP 9 th consensus, Chest 2012; 141; e 576 S-e 600 S

ТАКТИКА АНТИТРОМБОТИЧЕСКОЙ ТЕРАПИИ ПОСЛЕ ТРОМБОЗА ПРОТЕЗА МИТРАЛЬНЫЙ КЛАПАН • Варфарин [целевое МНО 4, 0 (3. 5 -4, 5)] + АСК 50 -100 мг (2 С) АОРТАЛЬНЫЙ КЛАПАН • Варфарин [целевое МНО 3, 5 (3. 0 -4, 0)] + АСК 50 -100 мг (2 С) ACCP 9 th consensus, Chest 2012; 141; e 576 S-e 600 S
Протезированные клапаны сердца Ревматический порок клапана Любые «новые» пероральные антикоагулянты противопоказаны!

Пороки сердца - октябрь 2015.ppt