атеросклероз (1).ppt
- Количество слайдов: 102
 Принципы лечения атеросклероза Доц. каф. фармаколог ии к. м. н. Е. В. Коноплева
Принципы лечения атеросклероза Доц. каф. фармаколог ии к. м. н. Е. В. Коноплева
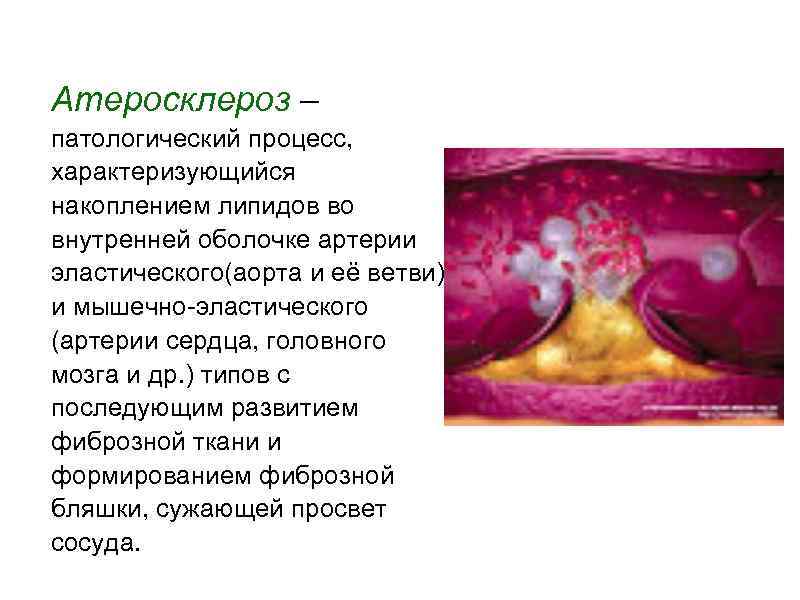 Атеросклероз – патологический процесс, характеризующийся накоплением липидов во внутренней оболочке артерии эластического(аорта и её ветви) и мышечно-эластического (артерии сердца, головного мозга и др. ) типов с последующим развитием фиброзной ткани и формированием фиброзной бляшки, сужающей просвет сосуда.
Атеросклероз – патологический процесс, характеризующийся накоплением липидов во внутренней оболочке артерии эластического(аорта и её ветви) и мышечно-эластического (артерии сердца, головного мозга и др. ) типов с последующим развитием фиброзной ткани и формированием фиброзной бляшки, сужающей просвет сосуда.
 • Необратимые: Факторы риска o Возраст o Пол (мужчины болеют чаще) o Генетическая предрасположенность - положительный семейный анамнез преждевременного развития атеросклероза. • Обратимые: o Табакокурение o Артериальная гипертензия o Ожирение. • Потенциально или частично обратимые: o Гиперлипидемия (гиперхолестеринемия или триглицеридемия) o Низкие уровни липопротеидов высокой плотности. o Гипергликемия и сахарный диабет • Другие возможные факторы: o Низкая физическая активность (гиподинамия) o Эмоциональный стресс или тип личности.
• Необратимые: Факторы риска o Возраст o Пол (мужчины болеют чаще) o Генетическая предрасположенность - положительный семейный анамнез преждевременного развития атеросклероза. • Обратимые: o Табакокурение o Артериальная гипертензия o Ожирение. • Потенциально или частично обратимые: o Гиперлипидемия (гиперхолестеринемия или триглицеридемия) o Низкие уровни липопротеидов высокой плотности. o Гипергликемия и сахарный диабет • Другие возможные факторы: o Низкая физическая активность (гиподинамия) o Эмоциональный стресс или тип личности.
 Липидный обмен в норме • Пища o 55 % энергии должно приходиться на УВ o 30 % энергии должно приходиться на жиры o 15% энергии должно приходиться на белки Сбалансированная диета составляет у взрослого человека 2500 ккал
Липидный обмен в норме • Пища o 55 % энергии должно приходиться на УВ o 30 % энергии должно приходиться на жиры o 15% энергии должно приходиться на белки Сбалансированная диета составляет у взрослого человека 2500 ккал
 Углеводы • Источник энергии - простые сахара, легко усвояемые - сложные, трудно усвояемые
Углеводы • Источник энергии - простые сахара, легко усвояемые - сложные, трудно усвояемые
 Белки • Основная функция - строительная Имеются различия между белками животными и растительными по содержанию АК
Белки • Основная функция - строительная Имеются различия между белками животными и растительными по содержанию АК
 Липиды выполняют две основные функции: - энергетический источник (запасы энергии) - строительная функция (мембраны клеток) Существуют два типа жиров: - Животный жир (насыщенные ЖК и холестерин)
Липиды выполняют две основные функции: - энергетический источник (запасы энергии) - строительная функция (мембраны клеток) Существуют два типа жиров: - Животный жир (насыщенные ЖК и холестерин)
 Поговорим о липидах…в норме • Энергия: жиры самые энергоемкие, в отличие от белков и углеводов, которые высвобождают только 4 ккал энергии • Энергия жиров содержится в жировой ткани. Избыточное поступление жиров может привести к атеросклерозу и СС заболеваниям 1 г жиров дает 9 Ккал Энергия
Поговорим о липидах…в норме • Энергия: жиры самые энергоемкие, в отличие от белков и углеводов, которые высвобождают только 4 ккал энергии • Энергия жиров содержится в жировой ткани. Избыточное поступление жиров может привести к атеросклерозу и СС заболеваниям 1 г жиров дает 9 Ккал Энергия
 История изучения ХС в мире • На протяжении XX столетия за изучение холестерина были присуждены 13 Нобелевских премий • Заслуга открытия холестерина всецело принадлежит французским химикам. В 1769 году Пулетье де ла Саль получил из желчных камней плотное белое вещество ( «жировоск» ), обладавшее свойствами жиров • В чистом виде холестерин был выделен химиком, членом национального Конвента и министром просвещения А. Фуркруа в 1789 году • И лишь в 1815 году Мишель Шеврель, также выделивший это соединение, неудачно окрестил его холестерином ( «холе» —
История изучения ХС в мире • На протяжении XX столетия за изучение холестерина были присуждены 13 Нобелевских премий • Заслуга открытия холестерина всецело принадлежит французским химикам. В 1769 году Пулетье де ла Саль получил из желчных камней плотное белое вещество ( «жировоск» ), обладавшее свойствами жиров • В чистом виде холестерин был выделен химиком, членом национального Конвента и министром просвещения А. Фуркруа в 1789 году • И лишь в 1815 году Мишель Шеврель, также выделивший это соединение, неудачно окрестил его холестерином ( «холе» —
 История ХС в России • В начале ХХ века несколько русских ученых во главе с Н. Н. Аничковым проводили эксперименты на кроликах, скармливая им пищу животного происхождения • Спустя какое-то время травоядные кролики от такого рациона погибли в результате закупорки коронарных артерий • Отложения на стенках коронарных артерий содержали сгустки жира, холестерина и солей кальция (атероматозные бляшки), напоминающие атеросклеротические повреждения сосудов человека
История ХС в России • В начале ХХ века несколько русских ученых во главе с Н. Н. Аничковым проводили эксперименты на кроликах, скармливая им пищу животного происхождения • Спустя какое-то время травоядные кролики от такого рациона погибли в результате закупорки коронарных артерий • Отложения на стенках коронарных артерий содержали сгустки жира, холестерина и солей кальция (атероматозные бляшки), напоминающие атеросклеротические повреждения сосудов человека
 Вывод Аничкова • Был вынесен следующий вердикт: вещества, содержащие холестерин, приводят к возникновению атеросклероза. • На волне этого открытия пошли разговоры, что холестерин — яд, что он смертельно опасен для организма. Его сочли главным виновником атеросклероза и тут же сформулировали постулат: чтобы уберечь себя от атеросклероза и заболеваний, им обусловленных, достаточно отказаться от продуктов, богатых холестерином.
Вывод Аничкова • Был вынесен следующий вердикт: вещества, содержащие холестерин, приводят к возникновению атеросклероза. • На волне этого открытия пошли разговоры, что холестерин — яд, что он смертельно опасен для организма. Его сочли главным виновником атеросклероза и тут же сформулировали постулат: чтобы уберечь себя от атеросклероза и заболеваний, им обусловленных, достаточно отказаться от продуктов, богатых холестерином.
 Мифы от Аничкова • Удивительно, что результаты базовых экспериментов, имевших совершенно неверную установку (травоядные кролики на мясной диете не являются адекватной моделью для экспериментального атеросклероза у всеядного человека), дали жизнь «холестериновой» теории возникновения атеросклероза, в основе
Мифы от Аничкова • Удивительно, что результаты базовых экспериментов, имевших совершенно неверную установку (травоядные кролики на мясной диете не являются адекватной моделью для экспериментального атеросклероза у всеядного человека), дали жизнь «холестериновой» теории возникновения атеросклероза, в основе
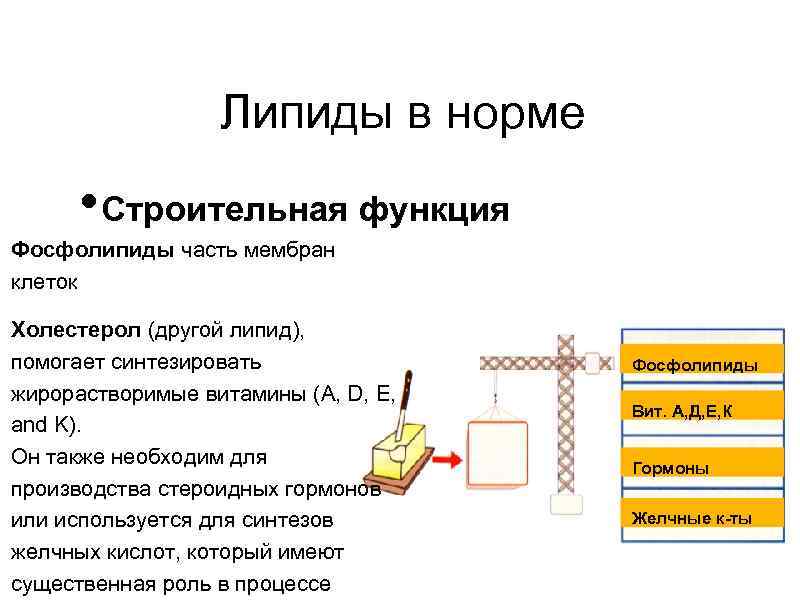 Липиды в норме • Строительная функция Фосфолипиды часть мембран клеток Холестерол (другой липид), помогает синтезировать жирорастворимые витамины (A, D, E, and K). Он также необходим для производства стероидных гормонов или используется для синтезов желчных кислот, который имеют существенная роль в процессе Фосфолипиды Вит. А, Д, Е, К Гормоны Желчные к-ты
Липиды в норме • Строительная функция Фосфолипиды часть мембран клеток Холестерол (другой липид), помогает синтезировать жирорастворимые витамины (A, D, E, and K). Он также необходим для производства стероидных гормонов или используется для синтезов желчных кислот, который имеют существенная роль в процессе Фосфолипиды Вит. А, Д, Е, К Гормоны Желчные к-ты
 Различия между липидами • Главные липиды, циркулирующие в крови включают в себя: общий ХС (свободный и этерефицированнный), свободные ЖК, триглицериды и фосфолипиды Простые липиды: • ЖК представляют собой поликарбонатные цепи, и имеют • • остаток кислоты (СООН) Триглицериды – эфир глицерина и трех ЖК. Это главный жир в жировой ткани и основной источник энергии для клетки Холестерол - эфир жирной кислоты (спирт). Общий холестерол= свободный ХС + этерифицированный ХС
Различия между липидами • Главные липиды, циркулирующие в крови включают в себя: общий ХС (свободный и этерефицированнный), свободные ЖК, триглицериды и фосфолипиды Простые липиды: • ЖК представляют собой поликарбонатные цепи, и имеют • • остаток кислоты (СООН) Триглицериды – эфир глицерина и трех ЖК. Это главный жир в жировой ткани и основной источник энергии для клетки Холестерол - эфир жирной кислоты (спирт). Общий холестерол= свободный ХС + этерифицированный ХС
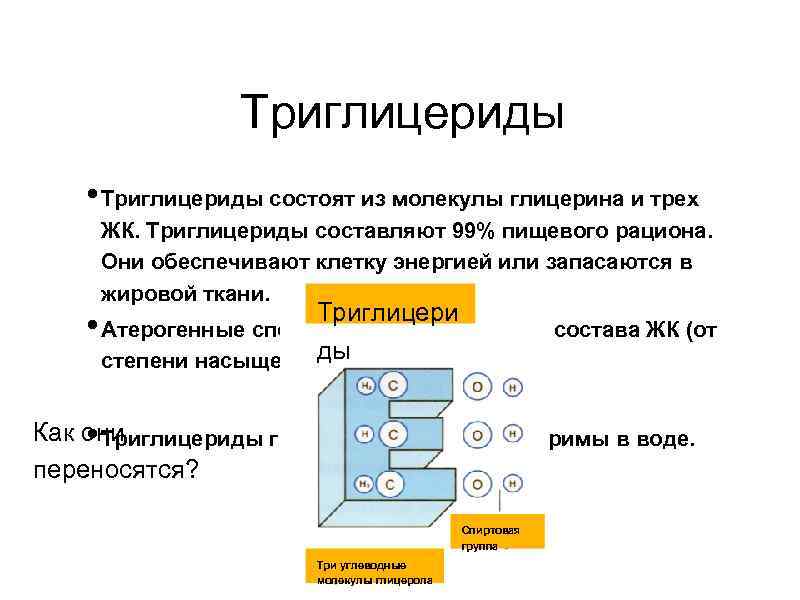 Триглицериды • Триглицериды состоят из молекулы глицерина и трех ЖК. Триглицериды составляют 99% пищевого рациона. Они обеспечивают клетку энергией или запасаются в жировой ткани. Триглицери • Атерогенные способности ТГ зависят от состава ЖК (от ды степени насыщенности) Как они • Триглицериды гидрофобны и не растворимы в воде. переносятся? Спиртовая группа Три углеводные молекулы глицерола
Триглицериды • Триглицериды состоят из молекулы глицерина и трех ЖК. Триглицериды составляют 99% пищевого рациона. Они обеспечивают клетку энергией или запасаются в жировой ткани. Триглицери • Атерогенные способности ТГ зависят от состава ЖК (от ды степени насыщенности) Как они • Триглицериды гидрофобны и не растворимы в воде. переносятся? Спиртовая группа Три углеводные молекулы глицерола
 Фософолипиды • Присоединение фосфорной кислоты вместо ЖК, дает начало другому липиду (фосфолипид). • В отличие от ТГ, фосфолипиды биполярны. Гидрофильная головка находится снаружи, а гидрофобный хвост внутри клетки. Так образуется липопротеид – переносчик жиров в Фософоли крови. пид Глицер ол Фосфорная кта
Фософолипиды • Присоединение фосфорной кислоты вместо ЖК, дает начало другому липиду (фосфолипид). • В отличие от ТГ, фосфолипиды биполярны. Гидрофильная головка находится снаружи, а гидрофобный хвост внутри клетки. Так образуется липопротеид – переносчик жиров в Фософоли крови. пид Глицер ол Фосфорная кта
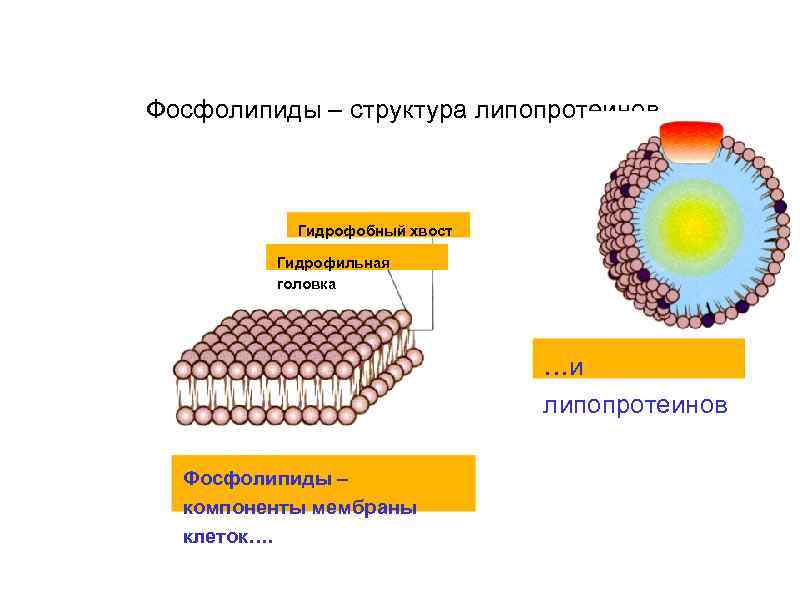 Фосфолипиды – структура липопротеинов Гидрофобный хвост Гидрофильная головка …и липопротеинов Фосфолипиды – компоненты мембраны клеток….
Фосфолипиды – структура липопротеинов Гидрофобный хвост Гидрофильная головка …и липопротеинов Фосфолипиды – компоненты мембраны клеток….
 • Поступающая жирная пища в основном состоит из ТГ (98% или около 150 г в сутки), холестерина (0, 5 г в сутки) и фосфолипидов (2%) • В желудке желудочный сок отделяет жиры от белков. Затем жиры в виде крупных частиц поступает в 12 -п кишку • В 12 -п кишке по влиянием желчных солей из крупных жировых частиц образуются более мелкие. На них в
• Поступающая жирная пища в основном состоит из ТГ (98% или около 150 г в сутки), холестерина (0, 5 г в сутки) и фосфолипидов (2%) • В желудке желудочный сок отделяет жиры от белков. Затем жиры в виде крупных частиц поступает в 12 -п кишку • В 12 -п кишке по влиянием желчных солей из крупных жировых частиц образуются более мелкие. На них в
 Тонкий кишечник и жиры • При контакте со слизистой тонкого кишечника СЖК, глицерол, моноацилглицериды также хорошо как и холестерол поглощаются в верхней части тонкого кишечника • Напротив, ди- и триглицериды не всасываются…. • Ресинтез ТГ происходит в энтероцитах (клетки слизистой тонкого кишечника) из глицерола, жирных кислот и моноглицеридов. • Энтероцит также синтезирует белковую фракцию (аполипопротеин), который связывается с липидной фракцией. Это соединение называется хиломикроном. • Хиломикроны через лимфатические сосуды и вены поступают в кровоток
Тонкий кишечник и жиры • При контакте со слизистой тонкого кишечника СЖК, глицерол, моноацилглицериды также хорошо как и холестерол поглощаются в верхней части тонкого кишечника • Напротив, ди- и триглицериды не всасываются…. • Ресинтез ТГ происходит в энтероцитах (клетки слизистой тонкого кишечника) из глицерола, жирных кислот и моноглицеридов. • Энтероцит также синтезирует белковую фракцию (аполипопротеин), который связывается с липидной фракцией. Это соединение называется хиломикроном. • Хиломикроны через лимфатические сосуды и вены поступают в кровоток
 Продолжение… • Другая часть липидов пищи поступает напрямую через воротную вену в печень (только короткоцепочечные ЖК). Они не участвуют в построении хиломикронов и циркулируют в плазме в виде СЖК. • Энтероциты также участвуют в производстве ЛПОНП (около 10% от их общего кол-ва, основная часть синтезируется печенью) • Энтероциты также захватывают свободный ХС, который затем подвергается реэтерификации и участвует в построении ЛПОНП и хиломикронов
Продолжение… • Другая часть липидов пищи поступает напрямую через воротную вену в печень (только короткоцепочечные ЖК). Они не участвуют в построении хиломикронов и циркулируют в плазме в виде СЖК. • Энтероциты также участвуют в производстве ЛПОНП (около 10% от их общего кол-ва, основная часть синтезируется печенью) • Энтероциты также захватывают свободный ХС, который затем подвергается реэтерификации и участвует в построении ЛПОНП и хиломикронов
 Роль печени в метаболизме липидов. Липолиз Печень является важнейшей метаболической фабрикой в организме и играет существенную роль в метаболизме липидов • В печень поступают: ЖК из жировой ткани, ЖК напрямую из пищи или косвенно через хиломикроны • В гепатоците хиломикроны под
Роль печени в метаболизме липидов. Липолиз Печень является важнейшей метаболической фабрикой в организме и играет существенную роль в метаболизме липидов • В печень поступают: ЖК из жировой ткани, ЖК напрямую из пищи или косвенно через хиломикроны • В гепатоците хиломикроны под
 Печень. Липогенез. • Наоборот из глицерина, уксусной кислоты и ацетил-Ко. А в печени синтезируются ТГ, фосфолипиды или холестерол. • Этот процесс носит название печеночный липогенез (запас для строительства и энергии) • В печени также продуцируются
Печень. Липогенез. • Наоборот из глицерина, уксусной кислоты и ацетил-Ко. А в печени синтезируются ТГ, фосфолипиды или холестерол. • Этот процесс носит название печеночный липогенез (запас для строительства и энергии) • В печени также продуцируются
 Холестерин. Итак, вся правда о НЁМ! • Холестерин часто путают с жирами. В отличие от жиров, холестерин не используется организмом для получения калорий и не имеет отношения к ожирению • Холестерин — жироподобное органическое вещество из группы стеринов животного происхождения. Его молекулярная формула — С 27 Н 46 О. С химической точки зрения, это ненасыщенный спирт • Характерное химическое свойство — способность к образованию молекулярных комплексов со многими солями, кислотами, аминами, белками и др. • Большая часть холестерина в тканях животных присутствует в виде эфиров жирных кислот N. B. ! В растениях ХС нет ни в каком виде!!!
Холестерин. Итак, вся правда о НЁМ! • Холестерин часто путают с жирами. В отличие от жиров, холестерин не используется организмом для получения калорий и не имеет отношения к ожирению • Холестерин — жироподобное органическое вещество из группы стеринов животного происхождения. Его молекулярная формула — С 27 Н 46 О. С химической точки зрения, это ненасыщенный спирт • Характерное химическое свойство — способность к образованию молекулярных комплексов со многими солями, кислотами, аминами, белками и др. • Большая часть холестерина в тканях животных присутствует в виде эфиров жирных кислот N. B. ! В растениях ХС нет ни в каком виде!!!
 Для чего нужен ХС? • Нормальное функционирование целого ряда жизненно важных • • • систем организма человека невозможно без холестерина. Холестерин совершенно необходим в качестве строительного материала для клеточных мембран при делении клеток. От количества холестерина в мембране в известной степени зависит прочность клетки, ее способность к выживанию. Он защищает внутриклеточные структуры от разрушительного действия свободных кислородных радикалов, которые образуются при обмене веществ и под влиянием внешних факторов Материнское молоко богато холестерином. Грудные и растущие дети нуждаются в богатых жирами и холестерином продуктах, в том числе для полноценного развития мозга и нервной системы. В печени из холестерина синтезируются желчные кислоты, необходимые для эмульгирования и всасывания жиров в тонком кишечнике. На эти цели уходит 60 -80% ежедневно образующегося в организме холестерина .
Для чего нужен ХС? • Нормальное функционирование целого ряда жизненно важных • • • систем организма человека невозможно без холестерина. Холестерин совершенно необходим в качестве строительного материала для клеточных мембран при делении клеток. От количества холестерина в мембране в известной степени зависит прочность клетки, ее способность к выживанию. Он защищает внутриклеточные структуры от разрушительного действия свободных кислородных радикалов, которые образуются при обмене веществ и под влиянием внешних факторов Материнское молоко богато холестерином. Грудные и растущие дети нуждаются в богатых жирами и холестерином продуктах, в том числе для полноценного развития мозга и нервной системы. В печени из холестерина синтезируются желчные кислоты, необходимые для эмульгирования и всасывания жиров в тонком кишечнике. На эти цели уходит 60 -80% ежедневно образующегося в организме холестерина .
 Для чего нужен ХС? • Холестерин необходим для нормальной деятельности серотониновых рецепторов в мозге. Серотонин — вещество, ответственное за хорошее настроение. Низкий уровень холестерина связывают с депрессией, агрессивным поведением и тенденцией к суициду. • Химическим сигналом, с помощью которого глиальные клетки мозга побуждают нейроны к образованию новых синапсов, оказался холестерин. • Как показали результаты, полученные учеными из Гарвардского университета, высокое содержание холестерина, связанного с «хорошими» липопротеидами высокой плотности (ЛПВП), на 30– 40% снижает риск развития болезни Альцгеймера по сравнению с людьми той же возрастной группы со среднестатистическим уровнем холестерина.
Для чего нужен ХС? • Холестерин необходим для нормальной деятельности серотониновых рецепторов в мозге. Серотонин — вещество, ответственное за хорошее настроение. Низкий уровень холестерина связывают с депрессией, агрессивным поведением и тенденцией к суициду. • Химическим сигналом, с помощью которого глиальные клетки мозга побуждают нейроны к образованию новых синапсов, оказался холестерин. • Как показали результаты, полученные учеными из Гарвардского университета, высокое содержание холестерина, связанного с «хорошими» липопротеидами высокой плотности (ЛПВП), на 30– 40% снижает риск развития болезни Альцгеймера по сравнению с людьми той же возрастной группы со среднестатистическим уровнем холестерина.
 Откуда организм берет ХС? • Холестерин в организме находится в двух видах: • Экзогенный (пищи) 1/3 от необходимого • Эндогенный (синтезированный) 2/3 от необходимого. Особенно много его образуется в печени (80%), в стенке тонкой кишки (10%) и коже (5%). • Ежедневно в организме человека синтезируется 0, 7– 1 г холестерина — в два раза больше, чем те примерно 0, 3– 0, 5 г, которые поступают с пищей. Относительно небольшой избыток или недостаток холестерина в рационе организм
Откуда организм берет ХС? • Холестерин в организме находится в двух видах: • Экзогенный (пищи) 1/3 от необходимого • Эндогенный (синтезированный) 2/3 от необходимого. Особенно много его образуется в печени (80%), в стенке тонкой кишки (10%) и коже (5%). • Ежедневно в организме человека синтезируется 0, 7– 1 г холестерина — в два раза больше, чем те примерно 0, 3– 0, 5 г, которые поступают с пищей. Относительно небольшой избыток или недостаток холестерина в рационе организм
 История открытия путей синтеза ХС • Биохимик Конрад Блох и его сотрудники в 1942 г. показали, что синтез холестерина начинается с уксусной кислоты, и открыли основные звенья биосинтеза холестерина: ацетат — холестерин — жирные кислоты — половые гормоны. • 1964 году К. Блох вместе с Ф. Линеном стал лауреатом Нобелевской премии по физиологии и медицине за открытия, касающиеся механизмов и регуляции обмена холестерина и жирных кислот.
История открытия путей синтеза ХС • Биохимик Конрад Блох и его сотрудники в 1942 г. показали, что синтез холестерина начинается с уксусной кислоты, и открыли основные звенья биосинтеза холестерина: ацетат — холестерин — жирные кислоты — половые гормоны. • 1964 году К. Блох вместе с Ф. Линеном стал лауреатом Нобелевской премии по физиологии и медицине за открытия, касающиеся механизмов и регуляции обмена холестерина и жирных кислот.
 Транспорт холестерина… • Будучи гидрофобным соединением, холестерин нерастворим в воде и плазме крови • Он может переноситься с током крови только в составе так называемых транспортных форм — липопротеидов (белково-липидных комплексов), которые представляют собой
Транспорт холестерина… • Будучи гидрофобным соединением, холестерин нерастворим в воде и плазме крови • Он может переноситься с током крови только в составе так называемых транспортных форм — липопротеидов (белково-липидных комплексов), которые представляют собой
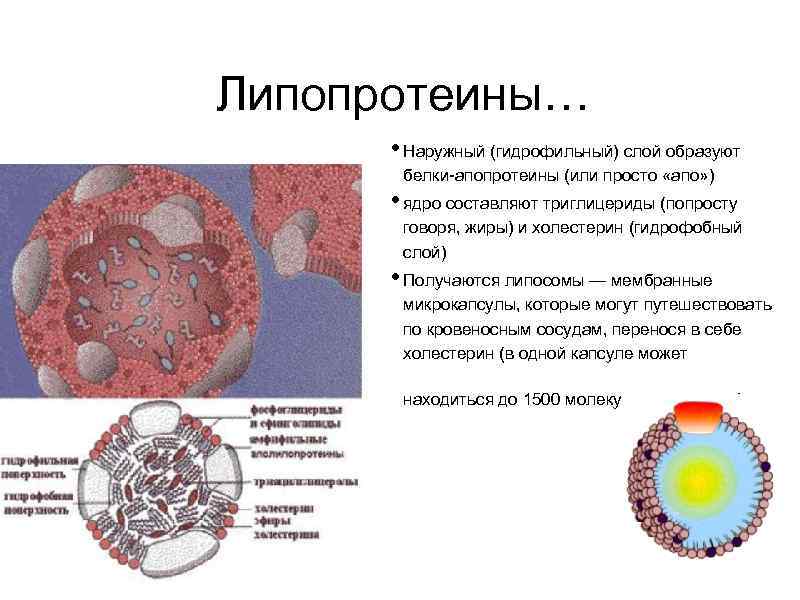 Липопротеины… • Наружный (гидрофильный) слой образуют белки-апопротеины (или просто «апо» ) • ядро составляют триглицериды (попросту говоря, жиры) и холестерин (гидрофобный слой) • Получаются липосомы — мембранные микрокапсулы, которые могут путешествовать по кровеносным сосудам, перенося в себе холестерин (в одной капсуле может находиться до 1500 молекул холестерина)
Липопротеины… • Наружный (гидрофильный) слой образуют белки-апопротеины (или просто «апо» ) • ядро составляют триглицериды (попросту говоря, жиры) и холестерин (гидрофобный слой) • Получаются липосомы — мембранные микрокапсулы, которые могут путешествовать по кровеносным сосудам, перенося в себе холестерин (в одной капсуле может находиться до 1500 молекул холестерина)
 Классы липопротеинов • Выделяют пять основных классов липопротеидов, отличающихся по размеру, плотности, подвижности при электрофорезе, содержанию холестерина и триглицеридов и составу апопротеидов: ХМ — хиломикроны ЛПОНП — липопротеиды очень низкой плотности ЛППП — липопротеиды промежуточной
Классы липопротеинов • Выделяют пять основных классов липопротеидов, отличающихся по размеру, плотности, подвижности при электрофорезе, содержанию холестерина и триглицеридов и составу апопротеидов: ХМ — хиломикроны ЛПОНП — липопротеиды очень низкой плотности ЛППП — липопротеиды промежуточной
 Характеристика ЛП • ХМ — самые крупные липопротеидные частицы — транспортируют экзогенные (пищевые) жиры и холестерин из кишечника в печень и периферические ткани. Они образуются в эндоплазматическом ретикулуме кишечника, секретируются в лимфу и затем через грудной проток попадают в кровь. Период полужизни ХМ составляет 5– 20 минут. 90 % ТГ (ресинтезированного из посупившей пищи), • 5 % ФЛ, • 3 % сободный и эфиры ХС,
Характеристика ЛП • ХМ — самые крупные липопротеидные частицы — транспортируют экзогенные (пищевые) жиры и холестерин из кишечника в печень и периферические ткани. Они образуются в эндоплазматическом ретикулуме кишечника, секретируются в лимфу и затем через грудной проток попадают в кровь. Период полужизни ХМ составляет 5– 20 минут. 90 % ТГ (ресинтезированного из посупившей пищи), • 5 % ФЛ, • 3 % сободный и эфиры ХС,
 Характеристика ЛП • ЛПОНП (их называют также пре-беталипопротеидами) являются транспортной формой эндогенных триглицеридов, на их долю приходится около 50– 70% массы всех липопротеидных частиц. • 90% синтезируется в печени • 10% синтезируется в энтероците • Это основная транспортная форма ТГ в ткани • Состав: o ТГ (66 %), o ФЛ (17%), o ХС (17%), o АРО B 100, apo CII and apo E.
Характеристика ЛП • ЛПОНП (их называют также пре-беталипопротеидами) являются транспортной формой эндогенных триглицеридов, на их долю приходится около 50– 70% массы всех липопротеидных частиц. • 90% синтезируется в печени • 10% синтезируется в энтероците • Это основная транспортная форма ТГ в ткани • Состав: o ТГ (66 %), o ФЛ (17%), o ХС (17%), o АРО B 100, apo CII and apo E.
 Характеристика ЛП • ЛПНП (их называют также бета-липопротеидами) являются • • основным переносчиком эндогенного холестерина в крови (около 70% общего холестерина плазмы). Липидное ядро ЛПНП почти полностью состоит из эфиров холестерина. Период полужизни ЛПНП в крови — 2, 5 дня. За это время до 75% из них захватывается клетками печени, а остальные 25% попадают в другие органы. Для того чтобы холестерин попал в печень, ее клетки должны «выхватить» ЛПНП из кровяного русла. Для этого на поверхности каждой частицы находятся сигнальные апобелки, а на поверхности клетки-захватчицы — соответствующие им рецепторы. Общее количество рецепторов ЛПНП на поверхности одной клетки может достигать 40 000 и более. Рецепторы имеют
Характеристика ЛП • ЛПНП (их называют также бета-липопротеидами) являются • • основным переносчиком эндогенного холестерина в крови (около 70% общего холестерина плазмы). Липидное ядро ЛПНП почти полностью состоит из эфиров холестерина. Период полужизни ЛПНП в крови — 2, 5 дня. За это время до 75% из них захватывается клетками печени, а остальные 25% попадают в другие органы. Для того чтобы холестерин попал в печень, ее клетки должны «выхватить» ЛПНП из кровяного русла. Для этого на поверхности каждой частицы находятся сигнальные апобелки, а на поверхности клетки-захватчицы — соответствующие им рецепторы. Общее количество рецепторов ЛПНП на поверхности одной клетки может достигать 40 000 и более. Рецепторы имеют
 ЛПНП образуются в результате разрушения ЛПОНП под действием липопротеинлипазы Состав ЛПНП: • 45 % ХС • 10% ТГ • 20 - 25% ФЛ • 20 - 24% белки, основной маркер Apo B 100.
ЛПНП образуются в результате разрушения ЛПОНП под действием липопротеинлипазы Состав ЛПНП: • 45 % ХС • 10% ТГ • 20 - 25% ФЛ • 20 - 24% белки, основной маркер Apo B 100.
 ЛПНП метаболизм • 1 путь: рецептор-опосредованный путь. С его помощью удаляется около 75% ХС. Рецепторы находятся на поверхности клеток, надпочечников и других органов. ХС сам регулирует плотность рецепторов – при избытке эндогенного ХС количество рецепторов уменьшается и наоборот. • 2 путь: окисление. ЛПНП, которые подверглись свободнорадикальному окислению слабо распознаются рецепторами, но активно распознаются макрофагами. • Макрофаги превращаются в пенистые клетки – компоненты жировых пятен.
ЛПНП метаболизм • 1 путь: рецептор-опосредованный путь. С его помощью удаляется около 75% ХС. Рецепторы находятся на поверхности клеток, надпочечников и других органов. ХС сам регулирует плотность рецепторов – при избытке эндогенного ХС количество рецепторов уменьшается и наоборот. • 2 путь: окисление. ЛПНП, которые подверглись свободнорадикальному окислению слабо распознаются рецепторами, но активно распознаются макрофагами. • Макрофаги превращаются в пенистые клетки – компоненты жировых пятен.
 ЛПВП • ЛПВП — самые мелкие липопротеидные частицы • Их также называют альфа-липопротеидами. На их долю приходится 20 -30% общего холестерина крови, но из всех липопротеидов именно эти частицы содержат наибольшее количество фосфолипидов и белка. • Основная функция ЛПВП — обеспечение обратного транспорта холестерина, то есть
ЛПВП • ЛПВП — самые мелкие липопротеидные частицы • Их также называют альфа-липопротеидами. На их долю приходится 20 -30% общего холестерина крови, но из всех липопротеидов именно эти частицы содержат наибольшее количество фосфолипидов и белка. • Основная функция ЛПВП — обеспечение обратного транспорта холестерина, то есть
 ЛПВП Синтез их очень интересен: 1. Естественный синтез в печени и возможно в желчном пузыре 2. Гидролиз ЛОНП и ХМ под действием ЛПЛ 3. Состав o 50 % апопротиены, o 25 % фосфолипиды, o 20 % ХС o 5 % ТГ
ЛПВП Синтез их очень интересен: 1. Естественный синтез в печени и возможно в желчном пузыре 2. Гидролиз ЛОНП и ХМ под действием ЛПЛ 3. Состав o 50 % апопротиены, o 25 % фосфолипиды, o 20 % ХС o 5 % ТГ
 Различия липопротеинов по степени участия в атерогенезе • Атерогенность липопротеидов частично зависит от размера частиц. • Самые мелкие липопротеиды, такие как ЛПВП, легко проникают в стенку сосуда, но так же легко ее покидают, не вызывая образования атеросклеротической бляшки. За это их и называют «хорошими» липопротеидами. • ЛПНП, липопротеиды промежуточной плотности и мелкие ЛПОНП достаточно малы, и в случае окисления легко задерживаются в сосудистой стенке. ЛПНП — наиболее атерогенные
Различия липопротеинов по степени участия в атерогенезе • Атерогенность липопротеидов частично зависит от размера частиц. • Самые мелкие липопротеиды, такие как ЛПВП, легко проникают в стенку сосуда, но так же легко ее покидают, не вызывая образования атеросклеротической бляшки. За это их и называют «хорошими» липопротеидами. • ЛПНП, липопротеиды промежуточной плотности и мелкие ЛПОНП достаточно малы, и в случае окисления легко задерживаются в сосудистой стенке. ЛПНП — наиболее атерогенные
 Дилипидемии. Атеросклероз. • «История изучения атеросклероза — это история творчества нескольких поколений врачей и ученых. Труд десятков, сотен исследователей «по камешкам» , как фундамент здания, формировал истину о механизмах развития и лечения атеросклероза. Мы до сих пор не можем ответить достаточно на сакраментальный вопрос медицины — что же все-таки представляет собой атеросклероз? Вероятно, мы были бы ближе к выяснению сути этого процесса, если бы долгие годы не оставались под гипнозом авторитета школы Н. Аничкова и не верили слепо в «инфильтративную» теорию его развития. Конечно, Аничков — великий ученый, который навсегда останется в истории медицины как первый исследователь, связавший развитие атеросклероза с холестерином. Однако вопросов, которые возникали в связи с «инфильтративной» теорией формирования атеросклероза и его «кроличьей» моделью,
Дилипидемии. Атеросклероз. • «История изучения атеросклероза — это история творчества нескольких поколений врачей и ученых. Труд десятков, сотен исследователей «по камешкам» , как фундамент здания, формировал истину о механизмах развития и лечения атеросклероза. Мы до сих пор не можем ответить достаточно на сакраментальный вопрос медицины — что же все-таки представляет собой атеросклероз? Вероятно, мы были бы ближе к выяснению сути этого процесса, если бы долгие годы не оставались под гипнозом авторитета школы Н. Аничкова и не верили слепо в «инфильтративную» теорию его развития. Конечно, Аничков — великий ученый, который навсегда останется в истории медицины как первый исследователь, связавший развитие атеросклероза с холестерином. Однако вопросов, которые возникали в связи с «инфильтративной» теорией формирования атеросклероза и его «кроличьей» моделью,
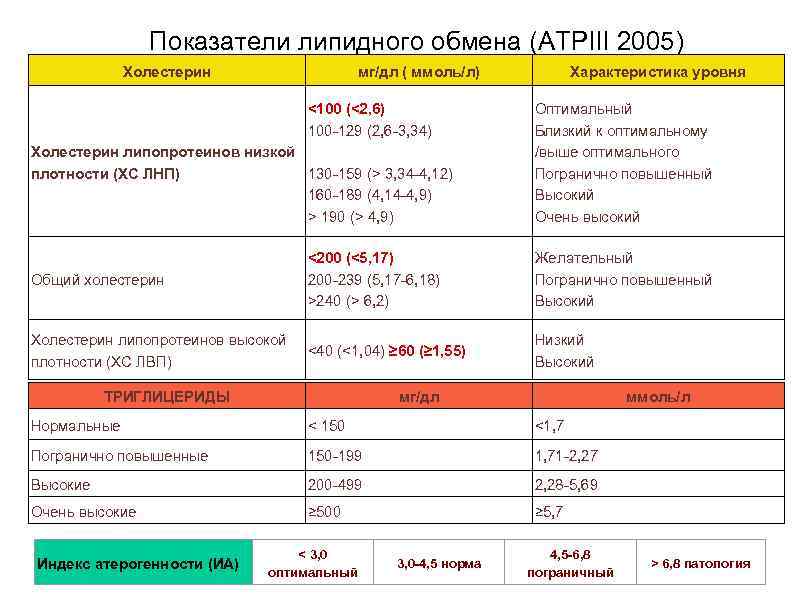 Показатели липидного обмена (ATPIII 2005) Холестерин мг/дл ( ммоль/л) <100 (<2, 6) 100 -129 (2, 6 -3, 34) Холестерин липопротеинов низкой 130 -159 (> 3, 34 -4, 12) плотности (ХС ЛНП) 160 -189 (4, 14 -4, 9) > 190 (> 4, 9) Характеристика уровня Оптимальный Близкий к оптимальному /выше оптимального Погранично повышенный Высокий Очень высокий Общий холестерин <200 (<5, 17) 200 -239 (5, 17 -6, 18) >240 (> 6, 2) Желательный Погранично повышенный Высокий Холестерин липопротеинов высокой плотности (ХС ЛВП) <40 (<1, 04) ≥ 60 (≥ 1, 55) Низкий Высокий ТРИГЛИЦЕРИДЫ мг/дл ммоль/л Нормальные < 150 <1, 7 Погранично повышенные 150 -199 1, 71 -2, 27 Высокие 200 -499 2, 28 -5, 69 Очень высокие ≥ 500 ≥ 5, 7 Индекс атерогенности (ИА) < 3, 0 оптимальный 3, 0 -4, 5 норма 4, 5 -6, 8 пограничный > 6, 8 патология
Показатели липидного обмена (ATPIII 2005) Холестерин мг/дл ( ммоль/л) <100 (<2, 6) 100 -129 (2, 6 -3, 34) Холестерин липопротеинов низкой 130 -159 (> 3, 34 -4, 12) плотности (ХС ЛНП) 160 -189 (4, 14 -4, 9) > 190 (> 4, 9) Характеристика уровня Оптимальный Близкий к оптимальному /выше оптимального Погранично повышенный Высокий Очень высокий Общий холестерин <200 (<5, 17) 200 -239 (5, 17 -6, 18) >240 (> 6, 2) Желательный Погранично повышенный Высокий Холестерин липопротеинов высокой плотности (ХС ЛВП) <40 (<1, 04) ≥ 60 (≥ 1, 55) Низкий Высокий ТРИГЛИЦЕРИДЫ мг/дл ммоль/л Нормальные < 150 <1, 7 Погранично повышенные 150 -199 1, 71 -2, 27 Высокие 200 -499 2, 28 -5, 69 Очень высокие ≥ 500 ≥ 5, 7 Индекс атерогенности (ИА) < 3, 0 оптимальный 3, 0 -4, 5 норма 4, 5 -6, 8 пограничный > 6, 8 патология
 КЛАССИФИКАЦИЯ ДИСЛИПОПРОТЕИНЕМИЙ Международная классификация по Фридрексену базируется на основании повышения определенных типов липопротеинов в плазме крови Выделяют 6 типов дислипопротеинемий : • 4 связаны с повышением только ОДНОГО липопротеина : Type I Гиперхиломикронемия < 1 % повышены ХМ триглицеридов (ТГ) Type IIa Эссенциальная гиперхолестеринемия 25 % повышены ЛПНП (10%) – повышение содержания холестерина Type III Дисбеталипопротеинемия < 1 % повышены ЛППП (– повышение содержания ТГ, холестерина Type IV Эндогенная гипертриглицеридемия 30 % повышены ЛОНП (ТГ) (45%) - повышение содержания ТГ • два типа связаны с повышением ДВУХ липопротеинов : Type IIb Смешанная гиперлипидемия 40 % повышены ЛОНП (ТГ) и ЛНП– повышение содержания холестерина, ТГ Type V Экзогенная гипертриглицеридемия < 5 % повышены ХМ и ЛОНП – повышение содержания ТГ
КЛАССИФИКАЦИЯ ДИСЛИПОПРОТЕИНЕМИЙ Международная классификация по Фридрексену базируется на основании повышения определенных типов липопротеинов в плазме крови Выделяют 6 типов дислипопротеинемий : • 4 связаны с повышением только ОДНОГО липопротеина : Type I Гиперхиломикронемия < 1 % повышены ХМ триглицеридов (ТГ) Type IIa Эссенциальная гиперхолестеринемия 25 % повышены ЛПНП (10%) – повышение содержания холестерина Type III Дисбеталипопротеинемия < 1 % повышены ЛППП (– повышение содержания ТГ, холестерина Type IV Эндогенная гипертриглицеридемия 30 % повышены ЛОНП (ТГ) (45%) - повышение содержания ТГ • два типа связаны с повышением ДВУХ липопротеинов : Type IIb Смешанная гиперлипидемия 40 % повышены ЛОНП (ТГ) и ЛНП– повышение содержания холестерина, ТГ Type V Экзогенная гипертриглицеридемия < 5 % повышены ХМ и ЛОНП – повышение содержания ТГ
 Гиперлипопротеинемия: классификация, принятая ВОЗ Тип I - <1% Холестерин плазмы Повышен Холестерин Триглицериды Нарушения ЛПНП плазмы липопротеинов Понижен или в норме Повышены Избыток хиломикрон IIa – 25% Повышен или в норме Повышен В норме Избыток ЛПНП IIb – 40% Повышены Избыток ЛПНП и ЛПОНП Повышены Избыток ремнантов хиломикрон и ЛППП Повышены Избыток ЛПОНП Повышены Избыток хиломикрон и ЛПОНП Понижен или в норме III < 1% Повышен IV - 30% Повышен или в норме V - <5% Повышен В норме
Гиперлипопротеинемия: классификация, принятая ВОЗ Тип I - <1% Холестерин плазмы Повышен Холестерин Триглицериды Нарушения ЛПНП плазмы липопротеинов Понижен или в норме Повышены Избыток хиломикрон IIa – 25% Повышен или в норме Повышен В норме Избыток ЛПНП IIb – 40% Повышены Избыток ЛПНП и ЛПОНП Повышены Избыток ремнантов хиломикрон и ЛППП Повышены Избыток ЛПОНП Повышены Избыток хиломикрон и ЛПОНП Понижен или в норме III < 1% Повышен IV - 30% Повышен или в норме V - <5% Повышен В норме
 Почему возникает атеросклероз? Атеросклероз возникает, если богатые ХС липопротеины (ЛПНП) остаются долго в кровотоке • 45 % ХС • 10% ТГ Если ЛПНП не захватываются рецепторами печени, то их утилизация идет по пути окисления и они поглощаются макрофагами в сосудистой стенке. Макрофаг, поглотивший ЛПНП называется «пенной» клеткой – родоначальницей атеросклеротической бляшки…
Почему возникает атеросклероз? Атеросклероз возникает, если богатые ХС липопротеины (ЛПНП) остаются долго в кровотоке • 45 % ХС • 10% ТГ Если ЛПНП не захватываются рецепторами печени, то их утилизация идет по пути окисления и они поглощаются макрофагами в сосудистой стенке. Макрофаг, поглотивший ЛПНП называется «пенной» клеткой – родоначальницей атеросклеротической бляшки…
 • Триглицеридами богаты ХМ и ЛПОНП • Гидролиз ХМ и ЛПОНП с последующей отдачей ТГ адипоцитам происходит под действием липопротеинлипазы • Липопротеинлипаза, ее активность зависит от гормона инсулина Активность ЛПЛ может снизиться при состояниях, связанных с низкой чувствительностью к инсулину: - Инсулинорезистентность (абдоминальное ожирение)
• Триглицеридами богаты ХМ и ЛПОНП • Гидролиз ХМ и ЛПОНП с последующей отдачей ТГ адипоцитам происходит под действием липопротеинлипазы • Липопротеинлипаза, ее активность зависит от гормона инсулина Активность ЛПЛ может снизиться при состояниях, связанных с низкой чувствительностью к инсулину: - Инсулинорезистентность (абдоминальное ожирение)
 СД 2 тип, ИР – особенности атеросклероза Интересные факты: При эпидемиологических исследованиях больных СД 2 типа часто обнаруживают гиперхолестеринемию, обусловленную повышением ХС ЛПНП. По данным ряда исследований, повышение ХС плазмы крови выявляется у 54– 77% больных. Однако частота гиперхолестеринемии при СД 2 типа и у населения, не имеющего его, является идентичной. Большинство исследователей считают, что повышение ХС ЛПНП у больных СД 2 типа обусловлено в основном генетическими причинами, а не связано непосредственно с его наличием. Коррекция гликемии сопровождается снижением общего ХС и ХС ЛПНП. Не найдено связи между инсулинорезистентностью и уровнем ХС ЛПНП (И. И. Дедов)
СД 2 тип, ИР – особенности атеросклероза Интересные факты: При эпидемиологических исследованиях больных СД 2 типа часто обнаруживают гиперхолестеринемию, обусловленную повышением ХС ЛПНП. По данным ряда исследований, повышение ХС плазмы крови выявляется у 54– 77% больных. Однако частота гиперхолестеринемии при СД 2 типа и у населения, не имеющего его, является идентичной. Большинство исследователей считают, что повышение ХС ЛПНП у больных СД 2 типа обусловлено в основном генетическими причинами, а не связано непосредственно с его наличием. Коррекция гликемии сопровождается снижением общего ХС и ХС ЛПНП. Не найдено связи между инсулинорезистентностью и уровнем ХС ЛПНП (И. И. Дедов)
 СД 2 типа особенности атеросклероза ВЫВОД: • Важны не только количественные, но и качественные изменения происходящие в ЛПНП. • Качественные изменения происходят под влиянием ТГ
СД 2 типа особенности атеросклероза ВЫВОД: • Важны не только количественные, но и качественные изменения происходящие в ЛПНП. • Качественные изменения происходят под влиянием ТГ
 Качественные изменения ЛПНП при СД 2 тип и при абдоминальном ожирении • При ИР в печень поступает большое количество • • • ЖК из висцерального жира, потому что инсулин не может в полной мере обеспечивать липогенез Печень переполняется ЖК и начинает синтезировать ЛПОНП, которые насыщены ТГ ЛПОНП не подвергаются расщеплению ЛПЛ и начинают циркулировать в крови, отдавая ТГ – ЛПП, ЛПНП и ЛПВП В результате снижается активность ЛПВП и их антиатерогенная роль
Качественные изменения ЛПНП при СД 2 тип и при абдоминальном ожирении • При ИР в печень поступает большое количество • • • ЖК из висцерального жира, потому что инсулин не может в полной мере обеспечивать липогенез Печень переполняется ЖК и начинает синтезировать ЛПОНП, которые насыщены ТГ ЛПОНП не подвергаются расщеплению ЛПЛ и начинают циркулировать в крови, отдавая ТГ – ЛПП, ЛПНП и ЛПВП В результате снижается активность ЛПВП и их антиатерогенная роль
 Атерогенная Дислипидемия: обычно ассоциирована с Метаболическим Синдромом • Атерогенная Дислипидемия o Триглицеридов o ЛПОНП o Маленькие, плотные частицы ЛПНП o ЛПВП
Атерогенная Дислипидемия: обычно ассоциирована с Метаболическим Синдромом • Атерогенная Дислипидемия o Триглицеридов o ЛПОНП o Маленькие, плотные частицы ЛПНП o ЛПВП
 Дислипидемия при СД 2 типа • ВЫВОД: Дилипидемия при СД 2 типа характеризуется в основном - повышенным уровнем ТГ - нормальным или слегка сниженным уровнем ОХС - нормальный уровень ХС ЛПНП
Дислипидемия при СД 2 типа • ВЫВОД: Дилипидемия при СД 2 типа характеризуется в основном - повышенным уровнем ТГ - нормальным или слегка сниженным уровнем ОХС - нормальный уровень ХС ЛПНП
 Патогенез 1. Жировая полоска - появление во внутренней оболочке артерий макрофагов и гладкомышечных клеток, аккумуляция ими липидов и превращение их в пенистые клетки 1. Образование фиброзной бляшки – располагающаяся во внутренней оболочку артерии фиброзная бляшка растет эксцентрично, уменьшая просвет сосудов; она имеет плотную капсулу и мягкое ядро, содержащее эфиры и кристаллы холестерина, поступающего из крови 1. Формирование тромбов происходит при активации тромбоцитов из-за нарушения целостности фиброзной бляшки(трещины, язвы, разрывы), что приводит к нарушению кровотока в пораженных сосудах
Патогенез 1. Жировая полоска - появление во внутренней оболочке артерий макрофагов и гладкомышечных клеток, аккумуляция ими липидов и превращение их в пенистые клетки 1. Образование фиброзной бляшки – располагающаяся во внутренней оболочку артерии фиброзная бляшка растет эксцентрично, уменьшая просвет сосудов; она имеет плотную капсулу и мягкое ядро, содержащее эфиры и кристаллы холестерина, поступающего из крови 1. Формирование тромбов происходит при активации тромбоцитов из-за нарушения целостности фиброзной бляшки(трещины, язвы, разрывы), что приводит к нарушению кровотока в пораженных сосудах
 Путь к инфаркту миокарда: Повреждение эндотелия Повреждение и воспаление эндотелия вследствие повышенного артериального давления, диабета, курения и т. д.
Путь к инфаркту миокарда: Повреждение эндотелия Повреждение и воспаление эндотелия вследствие повышенного артериального давления, диабета, курения и т. д.
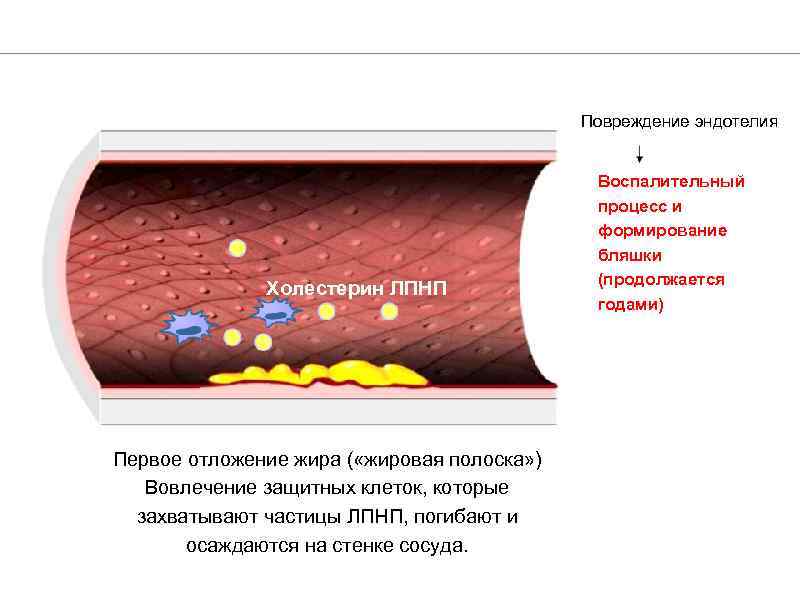 Повреждение эндотелия Холестерин ЛПНП Первое отложение жира ( «жировая полоска» ) Вовлечение защитных клеток, которые захватывают частицы ЛПНП, погибают и осаждаются на стенке сосуда. Воспалительный процесс и формирование бляшки (продолжается годами)
Повреждение эндотелия Холестерин ЛПНП Первое отложение жира ( «жировая полоска» ) Вовлечение защитных клеток, которые захватывают частицы ЛПНП, погибают и осаждаются на стенке сосуда. Воспалительный процесс и формирование бляшки (продолжается годами)
 Повреждение эндотелия Воспалительный процесс и формирование бляшки (продолжается годами) Решающее значение для возникновения риска имеет не величина бляшки, а стабильность капсулы! Миграция гладкомышечных клеток в эндотелий сосуда под влиянием факторов роста. Образование соединительнотканной капсулы.
Повреждение эндотелия Воспалительный процесс и формирование бляшки (продолжается годами) Решающее значение для возникновения риска имеет не величина бляшки, а стабильность капсулы! Миграция гладкомышечных клеток в эндотелий сосуда под влиянием факторов роста. Образование соединительнотканной капсулы.
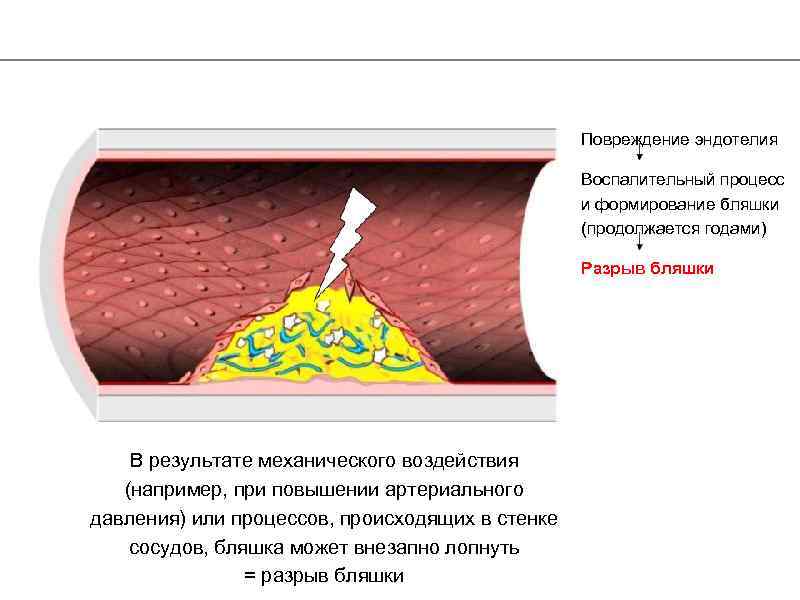 Повреждение эндотелия Воспалительный процесс и формирование бляшки (продолжается годами) Разрыв бляшки В результате механического воздействия (например, при повышении артериального давления) или процессов, происходящих в стенке сосудов, бляшка может внезапно лопнуть = разрыв бляшки
Повреждение эндотелия Воспалительный процесс и формирование бляшки (продолжается годами) Разрыв бляшки В результате механического воздействия (например, при повышении артериального давления) или процессов, происходящих в стенке сосудов, бляшка может внезапно лопнуть = разрыв бляшки
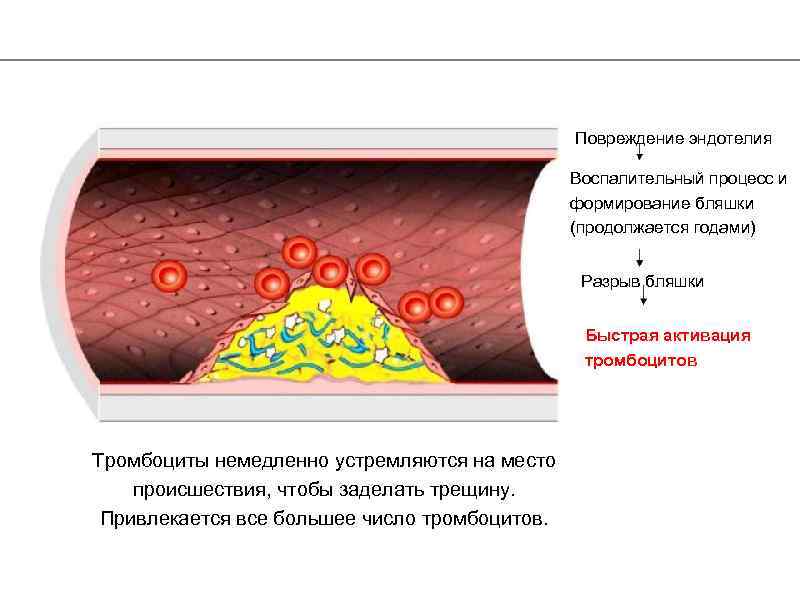 Повреждение эндотелия Воспалительный процесс и формирование бляшки (продолжается годами) Разрыв бляшки Быстрая активация тромбоцитов Тромбоциты немедленно устремляются на место происшествия, чтобы заделать трещину. Привлекается все большее число тромбоцитов.
Повреждение эндотелия Воспалительный процесс и формирование бляшки (продолжается годами) Разрыв бляшки Быстрая активация тромбоцитов Тромбоциты немедленно устремляются на место происшествия, чтобы заделать трещину. Привлекается все большее число тромбоцитов.
 Повреждение эндотелия Воспалительный процесс и формирование бляшки (продолжается годами) Разрыв бляшки Немедленная активация тромбоцитов В результате агрегации тромбоцитов образуется кровяной сгусток (тромб), который закупоривает сосуд. Возникает серьезная угроза для сердца, поскольку без терапевтического вмешательства ткань миокарда очень быстро отмирает. Образование тромба с последующей закупоркой сосуда: инфаркт миокарда!
Повреждение эндотелия Воспалительный процесс и формирование бляшки (продолжается годами) Разрыв бляшки Немедленная активация тромбоцитов В результате агрегации тромбоцитов образуется кровяной сгусток (тромб), который закупоривает сосуд. Возникает серьезная угроза для сердца, поскольку без терапевтического вмешательства ткань миокарда очень быстро отмирает. Образование тромба с последующей закупоркой сосуда: инфаркт миокарда!
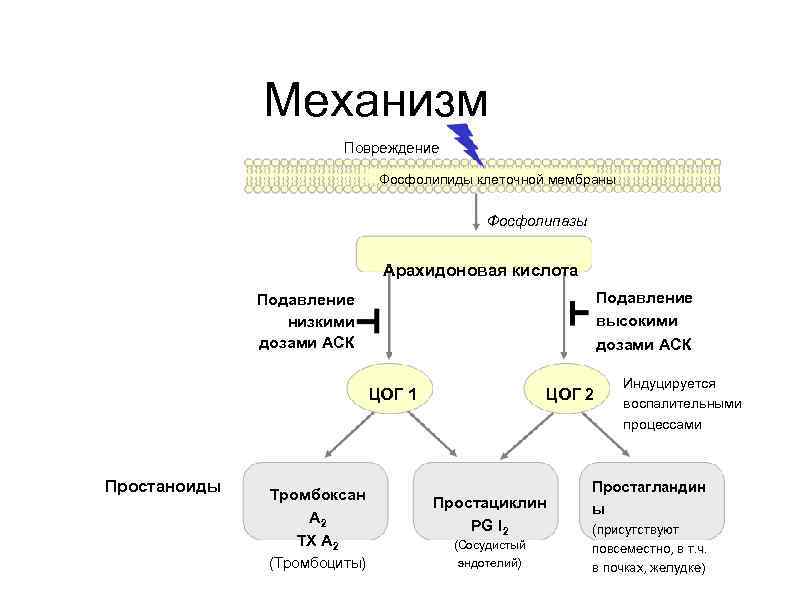 Механизм Повреждение Фосфолипиды клеточной мембраны Фосфолипазы Арахидоновая кислота Подавление высокими дозами АСК Подавление низкими дозами АСК ЦОГ 1 Простаноиды Тромбоксан A 2 TX A 2 (Тромбоциты) ЦОГ 2 Простациклин PG I 2 (Сосудистый эндотелий) Индуцируется воспалительными процессами Простагландин ы (присутствуют повсеместно, в т. ч. в почках, желудке)
Механизм Повреждение Фосфолипиды клеточной мембраны Фосфолипазы Арахидоновая кислота Подавление высокими дозами АСК Подавление низкими дозами АСК ЦОГ 1 Простаноиды Тромбоксан A 2 TX A 2 (Тромбоциты) ЦОГ 2 Простациклин PG I 2 (Сосудистый эндотелий) Индуцируется воспалительными процессами Простагландин ы (присутствуют повсеместно, в т. ч. в почках, желудке)
 Лечение 1. Изменение образа жизни, диета: уменьшение высококалорийных и содержащих холестерин продуктов, увеличение в в рационе аминокислот глицина и аланина, ненасыщенных жирных кислоти, лецитина, витаминов гр В, Е, С, микроэлемнтов 2. Назначение гиполипидэмических средств
Лечение 1. Изменение образа жизни, диета: уменьшение высококалорийных и содержащих холестерин продуктов, увеличение в в рационе аминокислот глицина и аланина, ненасыщенных жирных кислоти, лецитина, витаминов гр В, Е, С, микроэлемнтов 2. Назначение гиполипидэмических средств
 Классификация 1. Препараты, тормозящие в основном всасывание желчных кислот и холестерина из кишечника (секвестранты желчных кислот) 2. Препараты, тормозящие перенос триглицеридов и снижающие уровень атерогенных ЛП o Фибраты o Препараты никотиновой кислоты o Ингибиторы b-ГМГ-Ко. А редуктазы (Статины) 3. Вспомогательные средства o Антиоксиданты o Ангиопротекторы o Желчегонные средства
Классификация 1. Препараты, тормозящие в основном всасывание желчных кислот и холестерина из кишечника (секвестранты желчных кислот) 2. Препараты, тормозящие перенос триглицеридов и снижающие уровень атерогенных ЛП o Фибраты o Препараты никотиновой кислоты o Ингибиторы b-ГМГ-Ко. А редуктазы (Статины) 3. Вспомогательные средства o Антиоксиданты o Ангиопротекторы o Желчегонные средства
 Секвестранты желчных кислот • ХОЛЕСТИРАМИН (квестран) — 24 г/день (по 2 • пакетика препарата 3 раза в день). КОЛЕСТИПОЛ (колестид) — гранулы по 5 г в упаковке; 2 раза в день по 5— 10 г; предварительно готовится суспензия на воде, соке, молоке. ХЬЮАРОВАЯ СМОЛА (гуарем) • • ПОЛИСПОНИН • ТРИАСПОНИН
Секвестранты желчных кислот • ХОЛЕСТИРАМИН (квестран) — 24 г/день (по 2 • пакетика препарата 3 раза в день). КОЛЕСТИПОЛ (колестид) — гранулы по 5 г в упаковке; 2 раза в день по 5— 10 г; предварительно готовится суспензия на воде, соке, молоке. ХЬЮАРОВАЯ СМОЛА (гуарем) • • ПОЛИСПОНИН • ТРИАСПОНИН
 Фармакологическая характеристика Механизм их действия заключается в связывании желчных кислот, необходимых для синтеза холестерина, и выведении их. Таким образом активируется синтез желчных кислот в печени и увеличивается потребность в холестерине и увеличивается скорость удаления ЛПНП из плазмы
Фармакологическая характеристика Механизм их действия заключается в связывании желчных кислот, необходимых для синтеза холестерина, и выведении их. Таким образом активируется синтез желчных кислот в печени и увеличивается потребность в холестерине и увеличивается скорость удаления ЛПНП из плазмы
 Побочные действия 68% больных при лечении секвестрантами испытывают те или иные неприятные ощущения в виде: • запора (39%), • скопления газов в животе (32%), • отрыжки (27%), • боли в животе (15%), • поноса (10%), • тошноты (16%). • иногда отмечается снижение уровня каротина в крови. Они имеют ряд недостатков, которые делают их малопривлекательными (неприятный вкус, большая доза, необходимость 2 -3 -кратного приема в день, частые побочные эффекты).
Побочные действия 68% больных при лечении секвестрантами испытывают те или иные неприятные ощущения в виде: • запора (39%), • скопления газов в животе (32%), • отрыжки (27%), • боли в животе (15%), • поноса (10%), • тошноты (16%). • иногда отмечается снижение уровня каротина в крови. Они имеют ряд недостатков, которые делают их малопривлекательными (неприятный вкус, большая доза, необходимость 2 -3 -кратного приема в день, частые побочные эффекты).
 Эзетимиб • Эзетимиб (ЭЗЕТРОЛ) – блокатор всасывания холестерина • Влияет в основном на общий ХС и на ХС ЛНП (снижает на 18%) • На ЛВП и ТГ не влияет • Рекомендован в дополнение к диете или в комбинации со статинами • При МС практически не применяется изолированно • Позиционирован на комбинацию со статином
Эзетимиб • Эзетимиб (ЭЗЕТРОЛ) – блокатор всасывания холестерина • Влияет в основном на общий ХС и на ХС ЛНП (снижает на 18%) • На ЛВП и ТГ не влияет • Рекомендован в дополнение к диете или в комбинации со статинами • При МС практически не применяется изолированно • Позиционирован на комбинацию со статином
 Препараты, влияющие на липидный обмен • Ингибиторы ГМГ-Ко-А редуктазы (статины) • Дериваты фиброевой кислоты (фибраты) • Ингибиторы абсорбции холестерина (эзетимиб) • Никотиновая кислота • Секвестранты желчных кислот
Препараты, влияющие на липидный обмен • Ингибиторы ГМГ-Ко-А редуктазы (статины) • Дериваты фиброевой кислоты (фибраты) • Ингибиторы абсорбции холестерина (эзетимиб) • Никотиновая кислота • Секвестранты желчных кислот
 Фибраты – производные фиброевой кислоты • 1962 введение Клофибрата (1 поколение) в клиническую практику • 1968 – 1974 появление Безафибрата (2 поколение) и Гемфиброзила (негалогенированный фибрат) • 1975 - синтезирован Фенофибрат (3 поколение) • 1992 – выпущен микронизированный Фенофибрат • 1995 – выход на рынок Ципрофибрата • 2003 – появление таблетированной сверхбиодоступной формы Фенофибрата
Фибраты – производные фиброевой кислоты • 1962 введение Клофибрата (1 поколение) в клиническую практику • 1968 – 1974 появление Безафибрата (2 поколение) и Гемфиброзила (негалогенированный фибрат) • 1975 - синтезирован Фенофибрат (3 поколение) • 1992 – выпущен микронизированный Фенофибрат • 1995 – выход на рынок Ципрофибрата • 2003 – появление таблетированной сверхбиодоступной формы Фенофибрата
 История фибратов в СССР • Фибраты (производные фиброевой кислоты) используются в клинической практике уже 40 лет • В СССР фибраты применялись с середины 70 -х: клофибрат (Мисклерон) – первое лекарственное средство в России для лечения атеросклероза. Каждый пациент в СССР с ИБС и после ИМ принимал Мисклерон. • В начале 80 -х годов в СССР обсуждалось добавление производных фиброевой кислоты в питьевую воду для профилактики атеросклероза • Гемфиброзил – еще один фибрат выпускался в СССР. • С середины 80 -х годов применение лекарственных средств, в том числе и фибратов в СССР заканчивается…
История фибратов в СССР • Фибраты (производные фиброевой кислоты) используются в клинической практике уже 40 лет • В СССР фибраты применялись с середины 70 -х: клофибрат (Мисклерон) – первое лекарственное средство в России для лечения атеросклероза. Каждый пациент в СССР с ИБС и после ИМ принимал Мисклерон. • В начале 80 -х годов в СССР обсуждалось добавление производных фиброевой кислоты в питьевую воду для профилактики атеросклероза • Гемфиброзил – еще один фибрат выпускался в СССР. • С середины 80 -х годов применение лекарственных средств, в том числе и фибратов в СССР заканчивается…
 Фибраты в России • В начале 90 -х в России появляется фенофибрат (Липантил 200 М) компании Fournier • В 1999 г после дефолта права на продвижение Липантила получил дистрибьютор «PRESPHARM» . 22 МП 4 визита к кардиологам в год при отсутствии промоции для других групп врачей Цитата из статьи д. м. н М. Н. Мамедова (заведующий лабораторией дислипидемий и МС ГНИЦ): «Во всем мире производные фиброевой кислоты являются широко используемыми гиполипидемическими препаратами. В нашей стране их применяет узкий круг “продвинутых” специалистов, тогда как преобладающее большинство
Фибраты в России • В начале 90 -х в России появляется фенофибрат (Липантил 200 М) компании Fournier • В 1999 г после дефолта права на продвижение Липантила получил дистрибьютор «PRESPHARM» . 22 МП 4 визита к кардиологам в год при отсутствии промоции для других групп врачей Цитата из статьи д. м. н М. Н. Мамедова (заведующий лабораторией дислипидемий и МС ГНИЦ): «Во всем мире производные фиброевой кислоты являются широко используемыми гиполипидемическими препаратами. В нашей стране их применяет узкий круг “продвинутых” специалистов, тогда как преобладающее большинство
 Ф и б р а т ы • Клофибрат (0, 25 – 0, 5, по • • • 2 -3 капсулы 3 раза в день (после еды) Этафибрат Безафибрат(200 мг 2 раза в сутки) Фенофибрат(100 мг 3 раза в сутки) Ципрофибрат(100 мг 1 раз в сутки) Гемифиброзил (600 мг 2
Ф и б р а т ы • Клофибрат (0, 25 – 0, 5, по • • • 2 -3 капсулы 3 раза в день (после еды) Этафибрат Безафибрат(200 мг 2 раза в сутки) Фенофибрат(100 мг 3 раза в сутки) Ципрофибрат(100 мг 1 раз в сутки) Гемифиброзил (600 мг 2
 Фармакологическая характеристика Все фибраты увеличивают активность липопротеин липаз и гидролиз триглицеридов, особенно при их высоких исходных значениях; они умеренно снижают уровень ХС ЛПНП и также умеренно повышают уровень ЛПВП
Фармакологическая характеристика Все фибраты увеличивают активность липопротеин липаз и гидролиз триглицеридов, особенно при их высоких исходных значениях; они умеренно снижают уровень ХС ЛПНП и также умеренно повышают уровень ЛПВП
 Эффекты фенофибрата Действие фибратов при лечении липидных нарушений и инсулинорезистентности у больных с МС и СД типа 2 патогенетично. Дериваты фиброевой кислоты у больных с МС и ИНСД действуют на несколько звеньев патогенеза: • снижают уровни свободных жирных кислот и ЛОНП, • увеличивают уровень апо-А-1 и апо-А-2, что приводит к повышению уровня ХС ЛВП до 50%, • активируют липопротеиновую липазу, нормализуют
Эффекты фенофибрата Действие фибратов при лечении липидных нарушений и инсулинорезистентности у больных с МС и СД типа 2 патогенетично. Дериваты фиброевой кислоты у больных с МС и ИНСД действуют на несколько звеньев патогенеза: • снижают уровни свободных жирных кислот и ЛОНП, • увеличивают уровень апо-А-1 и апо-А-2, что приводит к повышению уровня ХС ЛВП до 50%, • активируют липопротеиновую липазу, нормализуют
 Механизм действия фенофибрата Сравнительно недавно были описаны молекулярные механизмы действия фибратов через активацию транскрипции генов пероксомальных пролифераторактивированных рецептров (PPAR альфа). Активация этих рецепторов “включает” те гены, которые отвечают за метаболизм жирных кислот и триглицерид-богатых частиц. В итоге снижаются продукция ЛОНП и уровень Тг. Кроме того, активация PPAR-рецепторов стимулирует активность липопротеиновой липазы. Наиболее важный эффект активации нуклеарных рецепторов – увеличение синтеза антиатерогенных белков апо-А-1 и апо-А-2 (ЛПВП) PPAR-рецепторы влияют не только на метаболизм липидов, но и вовлечены в регуляцию активности воспаления сосудистой
Механизм действия фенофибрата Сравнительно недавно были описаны молекулярные механизмы действия фибратов через активацию транскрипции генов пероксомальных пролифераторактивированных рецептров (PPAR альфа). Активация этих рецепторов “включает” те гены, которые отвечают за метаболизм жирных кислот и триглицерид-богатых частиц. В итоге снижаются продукция ЛОНП и уровень Тг. Кроме того, активация PPAR-рецепторов стимулирует активность липопротеиновой липазы. Наиболее важный эффект активации нуклеарных рецепторов – увеличение синтеза антиатерогенных белков апо-А-1 и апо-А-2 (ЛПВП) PPAR-рецепторы влияют не только на метаболизм липидов, но и вовлечены в регуляцию активности воспаления сосудистой
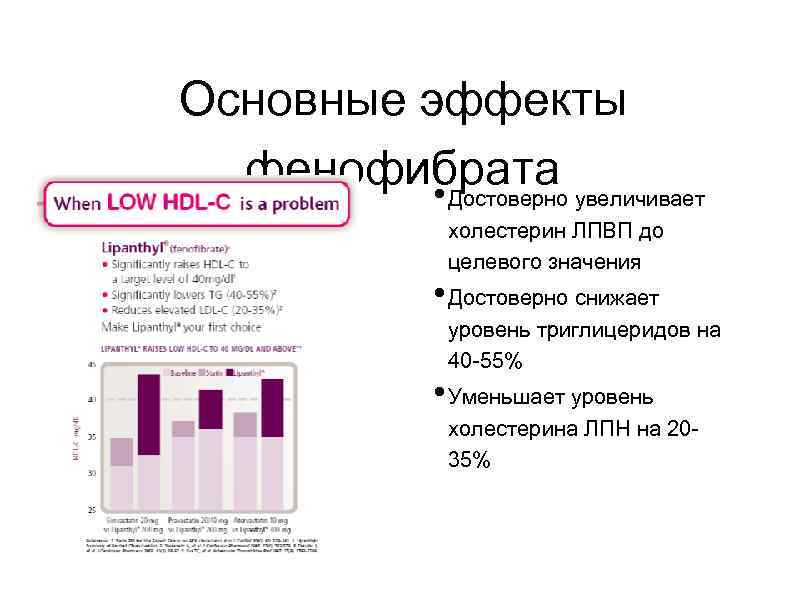 Основные эффекты фенофибрата • Достоверно увеличивает холестерин ЛПВП до целевого значения • Достоверно снижает уровень триглицеридов на 40 -55% • Уменьшает уровень холестерина ЛПН на 2035%
Основные эффекты фенофибрата • Достоверно увеличивает холестерин ЛПВП до целевого значения • Достоверно снижает уровень триглицеридов на 40 -55% • Уменьшает уровень холестерина ЛПН на 2035%
 Показания • Изолированные первичные гипертриглицеридемии, включая такие генетически обусловленные виды как гиперлипидемия IV и V типов; • Вторичные гипертриглицеридемии, особенно при сахарном диабете II типа; • Смешанные гиперлипидемии (IIb тип); • Изолированное и смешанное снижение уровня ХС ЛПВП; • Узловой ксантоматоз; • Лечение и профилактика атеросклеротического поражения сердца, периферических артерий на фоне указанных выше расстройств метаболизма липидов.
Показания • Изолированные первичные гипертриглицеридемии, включая такие генетически обусловленные виды как гиперлипидемия IV и V типов; • Вторичные гипертриглицеридемии, особенно при сахарном диабете II типа; • Смешанные гиперлипидемии (IIb тип); • Изолированное и смешанное снижение уровня ХС ЛПВП; • Узловой ксантоматоз; • Лечение и профилактика атеросклеротического поражения сердца, периферических артерий на фоне указанных выше расстройств метаболизма липидов.
 Рекомендации ADA по лечению дислипидемии у больных с сахарным диабетом • Улучшение только гликемического контроля не снижает риск ИБС • Наиболее частые нарушения при ИНСД- низкий ЛВП и высокий уровень Тг • ХС-ЛВП наилучший предиктор сосудистых осложнений при сахарном диабете • У больных с ИБС начало терапии для снижения ХСЛНП с 130 до 100 mg/dl ( 3, 1 2, 6 ммоль/л) • Оптимальный уровень ХС-ЛВП > 1, 1 ммоль/л, начало терапии: ЛВП < 40 mg/dl • Фибраты –приоритет при низком уровне ЛВП, вторая линия терапии при повышении уровня ХС-ЛНП.
Рекомендации ADA по лечению дислипидемии у больных с сахарным диабетом • Улучшение только гликемического контроля не снижает риск ИБС • Наиболее частые нарушения при ИНСД- низкий ЛВП и высокий уровень Тг • ХС-ЛВП наилучший предиктор сосудистых осложнений при сахарном диабете • У больных с ИБС начало терапии для снижения ХСЛНП с 130 до 100 mg/dl ( 3, 1 2, 6 ммоль/л) • Оптимальный уровень ХС-ЛВП > 1, 1 ммоль/л, начало терапии: ЛВП < 40 mg/dl • Фибраты –приоритет при низком уровне ЛВП, вторая линия терапии при повышении уровня ХС-ЛНП.
 Фенофибрат в России • Липантил входит в Национальные рекомендации ВНОК по ведению больных с нарушением липидного обмена
Фенофибрат в России • Липантил входит в Национальные рекомендации ВНОК по ведению больных с нарушением липидного обмена
 Место фибратов Дислипидемия и сердечнососудистый риск Фибраты Первичная профилактика +++ Сахарный диабет 2 типа +++ Метаболический синдром ++++
Место фибратов Дислипидемия и сердечнососудистый риск Фибраты Первичная профилактика +++ Сахарный диабет 2 типа +++ Метаболический синдром ++++
 Побочные действия • Наиболее реальным осложнением при лечении фибратами • считается опасность образования камней в желчном пузыре. Усиление литогенности желчи, видимо, общегрупповое свойство этих препаратов. Следующие по частоте побочные эффекты, связаны собственно с желудочно-кишечным трактом: o боли в области желудка, метеоризм, изжога — встречаются часто, но практически не препятствуют продолжению лечения; o диарея, тошнота и рвота — встречаются менее часто и также практически не служат причиной прекращения лечения. • К редким осложнениям относятся также кожная сыпь, необычная • усталость. К очень серьезным, но редким осложнениям относятся миопатия различной выраженности, нефротоксическое действие, лейкопения и анемия.
Побочные действия • Наиболее реальным осложнением при лечении фибратами • считается опасность образования камней в желчном пузыре. Усиление литогенности желчи, видимо, общегрупповое свойство этих препаратов. Следующие по частоте побочные эффекты, связаны собственно с желудочно-кишечным трактом: o боли в области желудка, метеоризм, изжога — встречаются часто, но практически не препятствуют продолжению лечения; o диарея, тошнота и рвота — встречаются менее часто и также практически не служат причиной прекращения лечения. • К редким осложнениям относятся также кожная сыпь, необычная • усталость. К очень серьезным, но редким осложнениям относятся миопатия различной выраженности, нефротоксическое действие, лейкопения и анемия.
 Противопоказания к применению фибратов • первичный билиарный цирроз печени (применение • • • фибратов может увеличивать уровень холестерина); желчно-каменная болезнь (повышен риск осложений); нарушение функции печени; гипотиреоз (может способствовать развитию миопатии); язвенная болезнь желудка и двенадцатиперстной кишки; нарушение функции почек; таким больным нужно рекомендовать более низкие дозы фибратов. повышенная чувствительность к фибратам; беременность и лактация.
Противопоказания к применению фибратов • первичный билиарный цирроз печени (применение • • • фибратов может увеличивать уровень холестерина); желчно-каменная болезнь (повышен риск осложений); нарушение функции печени; гипотиреоз (может способствовать развитию миопатии); язвенная болезнь желудка и двенадцатиперстной кишки; нарушение функции почек; таким больным нужно рекомендовать более низкие дозы фибратов. повышенная чувствительность к фибратам; беременность и лактация.
 Препараты никотиновой кислоты • Endur-Acin (США) — таблетки никотиновой кислоты, заключенные в восковую матрицу по 0, 5 г. Доза препарата еженедельно увеличивается по 1 таблетке до достижения 3 -4 таблеток /день (1, 5 -2, 0 г). • Никобид • Слоу-найасин
Препараты никотиновой кислоты • Endur-Acin (США) — таблетки никотиновой кислоты, заключенные в восковую матрицу по 0, 5 г. Доза препарата еженедельно увеличивается по 1 таблетке до достижения 3 -4 таблеток /день (1, 5 -2, 0 г). • Никобид • Слоу-найасин
 Фармакологическая характеристика Гиполипидемический механизм действия никотиновой кислоты заключается в подавлении активности липаз в жировых депо, торможении синтеза ЛПОНП и ЛПНИ и усилении выведения из крови триглицеридов; препарат увеличивает пул ЛПВП за счет снижения скорости их распада. Снижение уровня ЛП(а)
Фармакологическая характеристика Гиполипидемический механизм действия никотиновой кислоты заключается в подавлении активности липаз в жировых депо, торможении синтеза ЛПОНП и ЛПНИ и усилении выведения из крови триглицеридов; препарат увеличивает пул ЛПВП за счет снижения скорости их распада. Снижение уровня ЛП(а)
 Никотиновая кислота • Блокирует высвобождение ЖК из адипоцитов • Уменьшает ТГ, ЛПОНП в печени • Липидснижающим действием обладают только очень высокие дозы 3 г в день • Из-за высокого числа побочных эффектов применяется редко, только
Никотиновая кислота • Блокирует высвобождение ЖК из адипоцитов • Уменьшает ТГ, ЛПОНП в печени • Липидснижающим действием обладают только очень высокие дозы 3 г в день • Из-за высокого числа побочных эффектов применяется редко, только
 Показания Никотиновая кислота показана при гиперлипидемиях IIb и IV типов, при изолированном снижении уровня ХС ЛПВП в крови, при высоком уровне липопротеина (а). Клинические показания: • все хронические формы ИБС; • церебральный атеросклероз и энцефалопатия; • атеросклероз артерий нижних конечностей с • явлениями хронической артериальной недостаточности I-II степени; возможно ее назначение при диабетической ангиопатии.
Показания Никотиновая кислота показана при гиперлипидемиях IIb и IV типов, при изолированном снижении уровня ХС ЛПВП в крови, при высоком уровне липопротеина (а). Клинические показания: • все хронические формы ИБС; • церебральный атеросклероз и энцефалопатия; • атеросклероз артерий нижних конечностей с • явлениями хронической артериальной недостаточности I-II степени; возможно ее назначение при диабетической ангиопатии.
 Побочные действия • К наиболее частым побочным эффектам никотиновой кислоты относится o расширение сосудов кожи, сопровождающееся покраснением лица, шеи, реже — верхней части корпуса, иногда — чувством жара и покалыванием. Эти явления предупреждаются предварительным (за 1 час) приемом аспирина в дозе 0, 25 -0, 35 г. • Другой относительно частой группой побочных эффектов являются • желудочно-кишечные: o тошнота, o понос, o реже — изжога, o рвота, o повышение или понижение аппетита. К серьезным осложнениям относятся нарушение функции печени и повышение уровня глюкозы в крови. Все эти побочные явления проходят после отмены или снижения дозы препарата.
Побочные действия • К наиболее частым побочным эффектам никотиновой кислоты относится o расширение сосудов кожи, сопровождающееся покраснением лица, шеи, реже — верхней части корпуса, иногда — чувством жара и покалыванием. Эти явления предупреждаются предварительным (за 1 час) приемом аспирина в дозе 0, 25 -0, 35 г. • Другой относительно частой группой побочных эффектов являются • желудочно-кишечные: o тошнота, o понос, o реже — изжога, o рвота, o повышение или понижение аппетита. К серьезным осложнениям относятся нарушение функции печени и повышение уровня глюкозы в крови. Все эти побочные явления проходят после отмены или снижения дозы препарата.
 Противопоказания • язвенная болезнь желудка и 12 -перстной кишки; • гастрит в стадии обострения; • подагра и гиперурикемия; • сахарный диабет (с учетом замечаний, высказанных выше); • хронический гепатит или цирроз печени; • повышенная чувствительность к
Противопоказания • язвенная болезнь желудка и 12 -перстной кишки; • гастрит в стадии обострения; • подагра и гиперурикемия; • сахарный диабет (с учетом замечаний, высказанных выше); • хронический гепатит или цирроз печени; • повышенная чувствительность к
 Ингибиторы b-ГМГ-Ко. А редуктазы (Статины) • Ловастатин 40 -80 мг/сут • Правастатин 10 -40 мг/сут • Симвастатин 10 -40 мг/сут • Флувастатин 10 -40 мг/сут • Атровастатин 10 -80 мг/сут • Церивастатин 0, 05 -0, 3 мг/сут
Ингибиторы b-ГМГ-Ко. А редуктазы (Статины) • Ловастатин 40 -80 мг/сут • Правастатин 10 -40 мг/сут • Симвастатин 10 -40 мг/сут • Флувастатин 10 -40 мг/сут • Атровастатин 10 -80 мг/сут • Церивастатин 0, 05 -0, 3 мг/сут
 Фармакологическая характеристика Конкурентно ингибирует ГМГ-коэнзим А рудуктазу, что приводит к уменьшению синтеза холестерина, особенно в печени, что по механизму обратной связи ведет к увеличению количества рецепторов ЛПНП в гепатоцитах и, как следствие, захвату ЛПНП из плазмы крови и снижению его уровня
Фармакологическая характеристика Конкурентно ингибирует ГМГ-коэнзим А рудуктазу, что приводит к уменьшению синтеза холестерина, особенно в печени, что по механизму обратной связи ведет к увеличению количества рецепторов ЛПНП в гепатоцитах и, как следствие, захвату ЛПНП из плазмы крови и снижению его уровня
 Эффекты статинов • Уменьшается количество ХС, который содержится в основном в ЛПНП • При снижении ХС по механизму обратной связи увеличивается количество рецепторов к ХС и ЛПНП начинают утилизироваться • ЛПВП повышаются очень умеренно • ТГ не меняются
Эффекты статинов • Уменьшается количество ХС, который содержится в основном в ЛПНП • При снижении ХС по механизму обратной связи увеличивается количество рецепторов к ХС и ЛПНП начинают утилизироваться • ЛПВП повышаются очень умеренно • ТГ не меняются
 Показания к применению Первичная и вторичная профилактика атеросклеротических заболеваний и их осложнений. Соответственно этим целям статины назначаются на многие годы, беспрерывно. Учитывается характер и выраженность нарушений липидного обмена — классическим показанием является гиперлипидемия IIа и IIb
Показания к применению Первичная и вторичная профилактика атеросклеротических заболеваний и их осложнений. Соответственно этим целям статины назначаются на многие годы, беспрерывно. Учитывается характер и выраженность нарушений липидного обмена — классическим показанием является гиперлипидемия IIа и IIb
 Статины показания и побочные эффекты При дислипидемии II a и IIb Побочные эффекты: головная боль, миозит, гастралгии, кожные высыпания, миалгии, повышение трансаминаз и рабдомиолиз Противопоказаны: заболевания печени, повышения трансаминаз, беременность и лактация
Статины показания и побочные эффекты При дислипидемии II a и IIb Побочные эффекты: головная боль, миозит, гастралгии, кожные высыпания, миалгии, повышение трансаминаз и рабдомиолиз Противопоказаны: заболевания печени, повышения трансаминаз, беременность и лактация
 Побочное действие Главное осложнение применении статинов — миопатия, выражающаяся сильными мышечными болями, резкой слабостью и иногда острой почечной недостаточностью. Вероятность этого осложнения повышается с увеличением дозы препарата, присоединении к лечению фибратов, реже — никотиновой кислоты, циклоспоринов, макролидных антибиотиков и противогрибковых средств.
Побочное действие Главное осложнение применении статинов — миопатия, выражающаяся сильными мышечными болями, резкой слабостью и иногда острой почечной недостаточностью. Вероятность этого осложнения повышается с увеличением дозы препарата, присоединении к лечению фибратов, реже — никотиновой кислоты, циклоспоринов, макролидных антибиотиков и противогрибковых средств.
 Противопоказания • Активные заболевания печени, • Повышенная чувствительность к какому-либо статину, • Беременность или период кормления грудью. • Относительные противопоказания: o заболевания печени в анамнезе, o хронический алкоголизм, o почечная недостаточность (клиренс креатинина менее 30 мл/мин. ). Больным с выраженным нарушением функции почек дозы свыше 20 мг в сутки следует назначать с осторожностью.
Противопоказания • Активные заболевания печени, • Повышенная чувствительность к какому-либо статину, • Беременность или период кормления грудью. • Относительные противопоказания: o заболевания печени в анамнезе, o хронический алкоголизм, o почечная недостаточность (клиренс креатинина менее 30 мл/мин. ). Больным с выраженным нарушением функции почек дозы свыше 20 мг в сутки следует назначать с осторожностью.
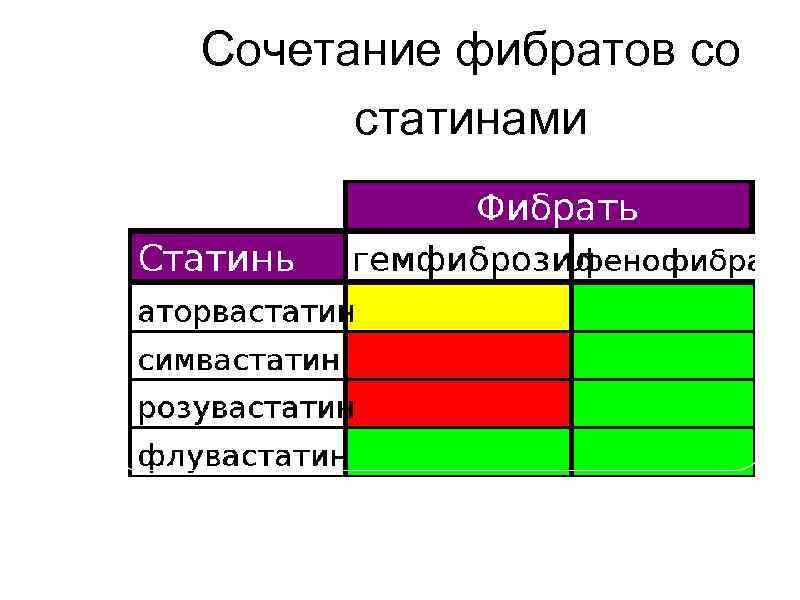 Сочетание фибратов со статинами
Сочетание фибратов со статинами
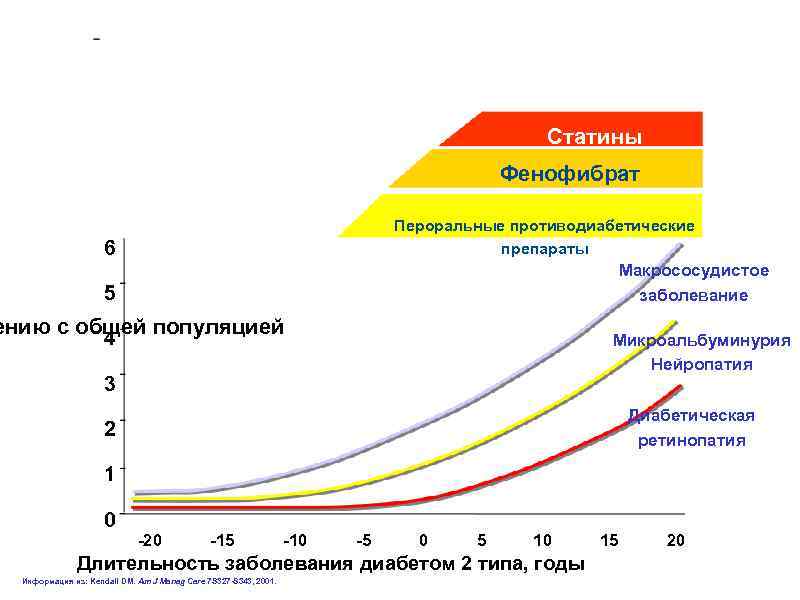 Статины Фенофибрат Пероральные противодиабетические препараты 6 Макрососудистое заболевание 5 ению с общей популяцией 4 Микроальбуминурия Нейропатия 3 Диабетическая ретинопатия 2 1 0 -20 -15 -10 -5 0 5 10 Длительность заболевания диабетом 2 типа, годы Информация из: Kendall DM. Am J Manag Care 7 S 327 -S 343, 2001. 15 20
Статины Фенофибрат Пероральные противодиабетические препараты 6 Макрососудистое заболевание 5 ению с общей популяцией 4 Микроальбуминурия Нейропатия 3 Диабетическая ретинопатия 2 1 0 -20 -15 -10 -5 0 5 10 Длительность заболевания диабетом 2 типа, годы Информация из: Kendall DM. Am J Manag Care 7 S 327 -S 343, 2001. 15 20
 Антиоксиданты – природные или идентичные природным соединения, препятствующие окислению активных химических соединений в клетках организма человека, что снижает риск развития различных заболеваний, в том числе связанных с действием химических, физических, радиационных, бактериологических и других факторов окружающей среды. К антиоксидантам относится ряд витаминов (С, А, бетакаротин, Е), минеральных элементов (селен, кальций) и органических соединений (индолы овощей, относящихся к крестоцветным, – например, различных видов капусты, а также виноградных косточек и оболочек их ягод и др. ).
Антиоксиданты – природные или идентичные природным соединения, препятствующие окислению активных химических соединений в клетках организма человека, что снижает риск развития различных заболеваний, в том числе связанных с действием химических, физических, радиационных, бактериологических и других факторов окружающей среды. К антиоксидантам относится ряд витаминов (С, А, бетакаротин, Е), минеральных элементов (селен, кальций) и органических соединений (индолы овощей, относящихся к крестоцветным, – например, различных видов капусты, а также виноградных косточек и оболочек их ягод и др. ).
 Ангиопротекторы Улучшают микроциркуляцию, нормализуют проницаемость сосудов, уменьшают отечность тканей сосудов и улучшают метаболические процессы в стенках сосудов. Механизм действия ангиопротекторов различен. Определенную роль играют ингибирующее влияние на активность гиалуронидазы, торможение биосинтеза простагландинов, антибрадикининовое действие и другие факторы. Ангиопротекторное (или капилляропротекторное) действие оказывают препараты группы витамина Р, аскорбиновая кислота, противовоспалительные вещества, особенно нестероидные, и др. В настоящее время используют: • пармидин, • этамзилат, • кальция добезилат, • трибенозил, • эскузан, • эсфлазид,
Ангиопротекторы Улучшают микроциркуляцию, нормализуют проницаемость сосудов, уменьшают отечность тканей сосудов и улучшают метаболические процессы в стенках сосудов. Механизм действия ангиопротекторов различен. Определенную роль играют ингибирующее влияние на активность гиалуронидазы, торможение биосинтеза простагландинов, антибрадикининовое действие и другие факторы. Ангиопротекторное (или капилляропротекторное) действие оказывают препараты группы витамина Р, аскорбиновая кислота, противовоспалительные вещества, особенно нестероидные, и др. В настоящее время используют: • пармидин, • этамзилат, • кальция добезилат, • трибенозил, • эскузан, • эсфлазид,
 Диоскорея ниппонская • Отвар и порошок корневищ обладают • • антисклеротическим и мочегонным действием, снижают артериальное давление, усиливают выделение желчи и уменьшают свертываемость крови Применяют при атеросклерозе различного происхождения и локализации в качестве лечебного и профилактического средства Положительное действие диоскореи связано с торможением всасывания холестерина в кишечнике, что сопровождается снижением его
Диоскорея ниппонская • Отвар и порошок корневищ обладают • • антисклеротическим и мочегонным действием, снижают артериальное давление, усиливают выделение желчи и уменьшают свертываемость крови Применяют при атеросклерозе различного происхождения и локализации в качестве лечебного и профилактического средства Положительное действие диоскореи связано с торможением всасывания холестерина в кишечнике, что сопровождается снижением его
 Лук репчатый • Лук и сок из него используют как лечебное питание для усиления двигательной и секреторной активности желудочнокишечного тракта, стимуляции сердечно- • Лук полезен больным, страдающим сахарным диабетом в сочетании с атеросклерозо м, а также пожилым людям с высоким содержанием
Лук репчатый • Лук и сок из него используют как лечебное питание для усиления двигательной и секреторной активности желудочнокишечного тракта, стимуляции сердечно- • Лук полезен больным, страдающим сахарным диабетом в сочетании с атеросклерозо м, а также пожилым людям с высоким содержанием
 Орех грецкий • Отвары и настои листьев и околоплодников применяют при атеросклерозе, авитаминозах. Истощении, при желудочных и гинекологических заболеваниях. Болезнях почек и • Ядра орехов рекомендуют для восстановительного питания после болезней и для улучшения пищеварения. Свежее масло из них способствует заживлению язв и поражений кожи, используют как
Орех грецкий • Отвары и настои листьев и околоплодников применяют при атеросклерозе, авитаминозах. Истощении, при желудочных и гинекологических заболеваниях. Болезнях почек и • Ядра орехов рекомендуют для восстановительного питания после болезней и для улучшения пищеварения. Свежее масло из них способствует заживлению язв и поражений кожи, используют как
 Клевер луговой • Сумма флавоноидов, • содержащихся в клевере, предупреждает накопление холестерина в крови, поэтому отвар, настой и настойка из травы и цветков показаны для предупреждения атеросклероза. Кроме этого препараты клевера используют при малокровии, болезненных менструациях, воспалении мочевого пузыря, бронхитах, бронхиальной астме и
Клевер луговой • Сумма флавоноидов, • содержащихся в клевере, предупреждает накопление холестерина в крови, поэтому отвар, настой и настойка из травы и цветков показаны для предупреждения атеросклероза. Кроме этого препараты клевера используют при малокровии, болезненных менструациях, воспалении мочевого пузыря, бронхитах, бронхиальной астме и
 Клюква четырехлепестная, или болотная • Помимо профилактики и лечения • • • атеросклероза, свежие ягоды, сок, морс, кисель, варенье используют для лечения гастритов с пониженной кислотностью и при воспалении поджелудочной железы. Большой спектр биологически активных веществ предполагает использование вытяжек из клюквы при многих заболеваниях. Предупреждают камнеобразование. Оказывают жаропонижающий
Клюква четырехлепестная, или болотная • Помимо профилактики и лечения • • • атеросклероза, свежие ягоды, сок, морс, кисель, варенье используют для лечения гастритов с пониженной кислотностью и при воспалении поджелудочной железы. Большой спектр биологически активных веществ предполагает использование вытяжек из клюквы при многих заболеваниях. Предупреждают камнеобразование. Оказывают жаропонижающий
 Фасоль обыкновенная • Благодаря тому, что фасоль • содержит большое количество калия (до 530 мг на 100 г зерна), ее назначают при атеросклерозе и нарушениях ритма сердца. Отвар бобов фасоли эффективен при лтеках почечного и сердечного происхождения, при воспалительных заболеваниях мочевого пузыря, ревматизме и подагре.
Фасоль обыкновенная • Благодаря тому, что фасоль • содержит большое количество калия (до 530 мг на 100 г зерна), ее назначают при атеросклерозе и нарушениях ритма сердца. Отвар бобов фасоли эффективен при лтеках почечного и сердечного происхождения, при воспалительных заболеваниях мочевого пузыря, ревматизме и подагре.
 Омела белая • Настой омелы обладает • • антиатеросклеротическим, противовоспалительным, обезболивающим, мочегонным. Вяжущим, кровоостанавливающим и слабительным действием. Понижает кровяное давление С древних времен использовали для лечения опухолевых заболеваний
Омела белая • Настой омелы обладает • • антиатеросклеротическим, противовоспалительным, обезболивающим, мочегонным. Вяжущим, кровоостанавливающим и слабительным действием. Понижает кровяное давление С древних времен использовали для лечения опухолевых заболеваний


