общее лечение пиодермий,Малинина,24.ppt
- Количество слайдов: 15

Принципы и методы общего лечения пиодермий Выполнила: студентка 4 курса лечебного факультета 24 группы Малинина А. А.

Основные принципы общего лечения Соблюдения правил личной гигиены Лечение сопутствующих заболеваний Диета Неспецифическая иммунотерапия 2

Соблюдение правил личной гигиены: Частая смена нижнего и постельного белья; Индивидуальные предметы обихода (полотенце, гребень и т. д. ); Регулярное подстригание ногтей; дважды в день их обрабатывают 2% спиртовым раствором йода; Короткое подстригание волос в области расположения пиодермических элементов (не брить!); Запрещается мытье, особенно с мылом. При локализованных формах заболевания не рекомендуется мыть лишь кожу в очаге поражения и вблизи него; при распространенном процессе и в множественных очагах запрещено общее мытье. 3

Лечение сопутствующих болезней, влияющих на течение пиодермии, таких как: Сахарный диабет; Психические заболевания; Кожные заболевания. 4

Диета: Регулярное и полноценное питание, богатое витаминами; Резкое ограничение количества соли и углеводов; Полное исключение алкоголя. 5

Неспецифическая иммунотерапия (для повышения защитных свойств организма): Аутогемотерапия; Адаптогены: Ø Заманиха Ø Прополис Ø Настойка китайского лимонника 6
Методы общего лечения Медикаментозная терапия Эфферентная терапия Физиотерапия Хирургическое лечение 7

Медикаментозная терапия: Антибиотики; Сульфаниламидные препараты; Нитрофураны; Иммунотерапия; Антигистаминные препараты; Витаминотерапия. 8

Антибиотики применяют при длительном хроническом течение процесса, большой распространенности, наличии общих явлений (лихорадка, головные боли и т. д. ) и регионарных осложнений (лимфаденит, лимфангит), локализации глубоких форм на коже лица. Прежде чем начинать лечение, необходимо (по возможности) определить возбудителя, выделить его в чистом виде и высеять на питательную среду. Если получится выделить возбудителя в чистом виде, то можно определить чувствительность данного возбудителя к антибиотикам, подобрать максимально эффективный препарат. ü Макролиды (азитромицин и кларитромицин) ü Пенициллины (амоксициллин и аугментин) ü Цефалоспорины 9

При непереносимости антибиотиков применяют сульфаниламидные препараты. В настоящее время используют пролонгированные сульфаниламидные средства: бактрим (бисептол, септрин), сульфадиметоксин (мадрибон), сульфален (келфизин), сульфатон, которые менее эффективны и нередко вызывают токсидермии. Для лечения пиодермитов, устойчивых к антибиотикам и сульфаниламидным препаратам, используют препараты нитрофуранов (фурадонин, фуразолидон). 10

Иммунотерапия К средствам активной специфической иммунотерапии относятся: Стафилококковый анатоксин нативный вводится в возрастающих дозах — от 0, 1 до 2, 0 мл у взрослых и от 0, 1 до 1, 0 мл у детей в возрасте 1— 2 лет под кожу нижнего угла лопатки с интервалом в 3— 5 дней. Очередную дозу вводят после полного угасания реакции от предыдущего введения. Стафилококковый анатоксин очищенный адсорбированный вводится подкожно в дозе 0, 2— 0, 5 мл с интервалом 30— 45 дней в количестве трех инъекций. Стафилококковый бактериофаг вводят внутрикожно, подкожно или внутримышечно в дозе 0, 1 — 2, 0 мл через 1— 3 дня в зависимости от реакции на предыдущую инъекцию. Стафилококковый антифагин вводят под кожу в дозе от 0, 2 до 1, 0 мл также через 2— 3 дня после исчезновения реакции от предыдущей инъекции. При упорных рецидивирующих формах гнойничковых болезней кожи антифагин комбинируют с нативным стафилококковым анатоксином. Бактериофаг стрептококковый жидкий вводят подкожно или внутримышечно в дозах 0, 5; 1, 0; 1, 5 и 2, 0 мл через 3— 4 дня. Последующая инъекция вводится не ранее угасания местной реакции. Вакцина стафилококковая применяется для лечения гнойничковых процессов только у взрослых. Вакцину можно вводить подкожно, внутримышечно или внутривенно, начиная с дозы 0, 05— 0, 1 мл, постепенно увеличивая дозу каждой инъекции на 0, 1— 0, 2 мл до 2, 0 мл. Курс лечения 10— 12 инъекций. Вакцина стрептококковая и аутовакцина вводятся внутрикожно или подкожно, начиная с дозы 100— 200 млн. микробных тел и до 2 млрд. микробных тел, с учетом переносимости и характера местной реакции. *У больных с наличием экзематизации, вторичных аллергических высыпаний (пиоаллергидов) вакцины (стрепто- и стафилококковые), а также аутовакцину разводят стерильным изотоническим раствором хлорида натрия в 10— 100 раз непосредственно перед употреблением. 11

При наличии у больных с пиодермией тяжелых сопутствующих заболеваний внутренних органов проводят иммуностимуляцию: Антистафилококковый гамма-глобулин вводят внутримышечно в 1 прием (120 ME) с интервалом 3— 5 дней, на курс 3— 5 инъекций. Плазма гипериммунная антистафилококковая (одногруппная) вводится внутривенно капельно из расчета 4— 5 мл/кг массы тела. Детям доза плазмы определяется из расчета 10— 12 мл/кг массы тела. Курс лечения состоит из 3— 6 вливаний, производимых с 3— 4— 5 дневными интервалами. Антигистаминные препараты (при наличии зуда): - димедрол; - диазолин; - тавегил. Витаминотерапия. При всех хронических, вялотекущих формах пиодермии показаны пивные дрожжи 12

Методы эфферентной терапии: Применяются при тяжелых формах пиодермии. Эти методы обеспечивают удаление токсинов возбудителей и продуктов воспаления. К методам эфферентной терапии относят внутривенные вливания гемодеза и прием полифепана. Использование этих средств особенно показано при карбункуле, злокачественном фурункуле, некротических эктимах, а также при осложнении пиодермии. 13

Физиотерапия: УФО (в стадии заживления); УВЧ (в стадии инфильтрации); Ультразвук; Электрофорез; Фонофорез; Лазеротерапия; 14
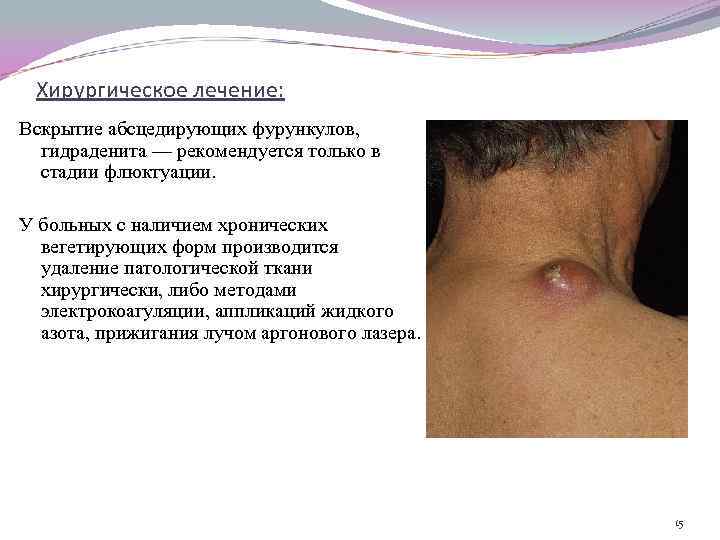
Хирургическое лечение: Вскрытие абсцедирующих фурункулов, гидраденита — рекомендуется только в стадии флюктуации. У больных с наличием хронических вегетирующих форм производится удаление патологической ткани хирургически, либо методами электрокоагуляции, аппликаций жидкого азота, прижигания лучом аргонового лазера. 15
общее лечение пиодермий,Малинина,24.ppt