c84e4544e61bd5c242898d2dc6914396.ppt
- Количество слайдов: 56

Principes d’inhalothérapie en pédiatrie Christian Héroux B. pharm, M. Sc. Centre Mère-Enfant CHUL du CHUQ Janvier 2012

Objectifs Ø Connaître les particularités physiopathologiques affectant la prise de médicaments par inhalation Ø Connaître les caractéristiques différents dispositifs d’inhalation Ø Discuter des critères à considérer lors du choix d’un dispositif d’inhalation Ø Discuter des problèmes souvent rencontrés dans l’utilisation de dispositifs d’inhalation

Plan de la présentation Ø Physiopathologie de la déposition broncho pulmonaire Ø Dispositifs d’inhalation: l Aérosols doseurs (AD) l Chambres d’espacement (CE) l Poudres sèches (PS) l Nébulisation (Néb) Ø Les différents consensus Ø L’enseignement
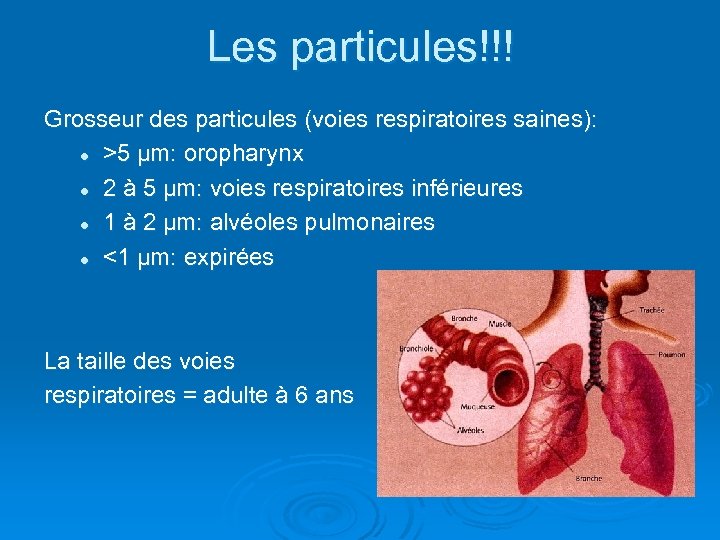
Les particules!!! Grosseur des particules (voies respiratoires saines): l >5 µm: oropharynx l 2 à 5 µm: voies respiratoires inférieures l 1 à 2 µm: alvéoles pulmonaires l <1 µm: expirées La taille des voies respiratoires = adulte à 6 ans
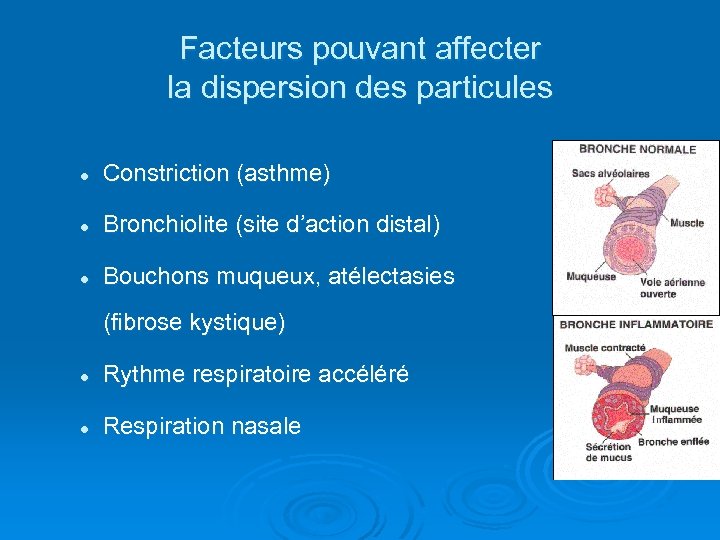
Facteurs pouvant affecter la dispersion des particules l Constriction (asthme) l Bronchiolite (site d’action distal) l Bouchons muqueux, atélectasies (fibrose kystique) l Rythme respiratoire accéléré l Respiration nasale

Débit inspiratoire (DI) en fonction de l’âge ge DI maximal (L/min) DI moyen (L/min) 3 10 -40 30 7 40 -100 60 10 60 -140 120 16 100 -200 180 Adulte >200 Attention: données pour fonction respiratoire normale Le Clinicien, avril 1991
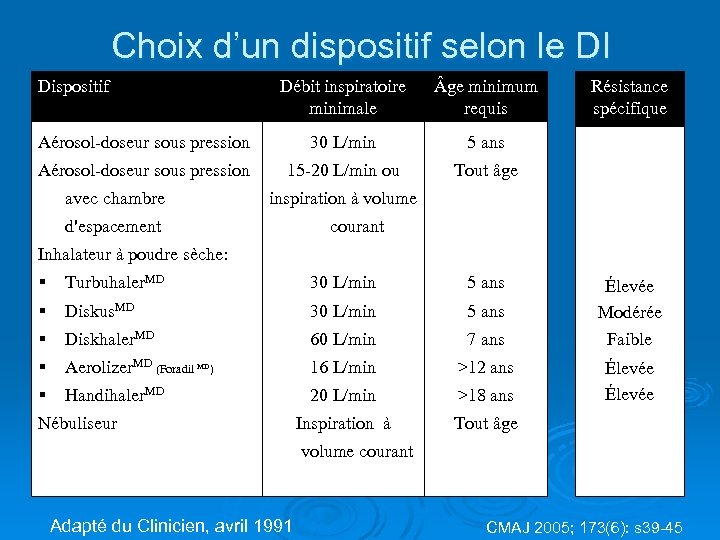
Choix d’un dispositif selon le DI Dispositif Débit inspiratoire minimale ge minimum requis Aérosol-doseur sous pression 30 L/min 5 ans Aérosol-doseur sous pression 15 -20 L/min ou Résistance spécifique Tout âge avec chambre inspiration à volume d'espacement courant Inhalateur à poudre sèche: Turbuhaler. MD 30 L/min 5 ans Diskus. MD 30 L/min 5 ans Élevée Modérée Diskhaler. MD 60 L/min 7 ans Faible Aerolizer. MD (Foradil MD) 16 L/min >12 ans Handihaler. MD 20 L/min >18 ans Élevée Inspiration à Tout âge Nébuliseur volume courant Adapté du Clinicien, avril 1991 CMAJ 2005; 173(6): s 39 -45

Mesure du débit inspiratoire Ø Turbutester: l l Ø Turbuhaler placebo muni d’un sifflet Calibrer pour siffler à DI ≥ 45 L/min In-check DIAL: l l Simule la résistance des différents inhalateurs http: //www. alliancetechmedical. com

Quel dispositif d’inhalation est le plus efficace? Ø Aucune étude n’a réussi à démontrer la supériorité d’un dispositif Vs aérosol doseur seul utilisé adéquatement. Ø Le principal défi et au niveau de la manipulation et de l’observance D Brocklebank et al. BMJ 2001, 323: 896 -900 FSF Ram et al. BMJ 2001, 323: 901 -905 MB Dolovich et al. Chest 2005; 127: 335 -71

Aérosol doseur Alvesco 100 et 200 mcg Zenhale/ mometasone + formoterol (50/5, 100/5, 200/5)
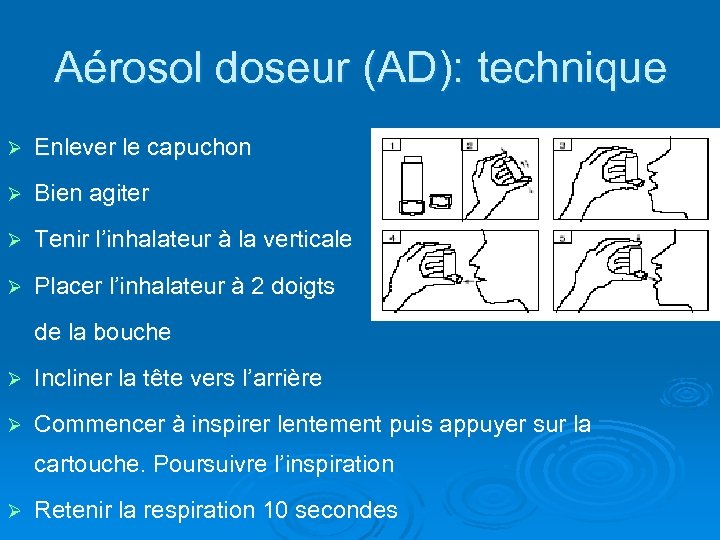
Aérosol doseur (AD): technique Ø Enlever le capuchon Ø Bien agiter Ø Tenir l’inhalateur à la verticale Ø Placer l’inhalateur à 2 doigts de la bouche Ø Incliner la tête vers l’arrière Ø Commencer à inspirer lentement puis appuyer sur la cartouche. Poursuivre l’inspiration Ø Retenir la respiration 10 secondes

Aérosol doseur (AD): principaux problèmes 27% Coordination inhalation activation 26% Inhalation trop courte 19% Inhalation trop rapide 13% N’agite pas 4% Activation en fin d’inhalation Difficile même pour professionnels de la santé Mc. Fadden et al. J Allergy Clin Immunol 1995; 96(2): 278 -83.

Aérosol doseur Ø Agiter la cartouche pour savoir s’il reste de la médication!? ! l Très peu précis l Quantité restante surestimée de 40 doses dans 1 étude l Privilégier décompte des doses (+ facile pour cortico) Compteur de doses sur Advair et Zenhale Respirology. 2005 Jan; 10(1): 105 -6

QVar, Airomir, Alvesco QVar et Alvesco: solutions Ø Airomir: suspension Ø Ø 2 x plus de petites particules Ø Vitesse 40% Ø Volume 65% Ø Déposition ad 50% Barry et al. Eur Respir J 1997; 10: 1345– 8

QVar, Airomir, Alvesco Ø Technique de la bouche fermée serait acceptable!? ! Ø Problème de coordination moindre mais demeure Ø Embout rond s’adapte mal aux CE Ø Moindre mal si pas de CE
L’ajout d’une chambre d’espacement (CE) Ø ↓ besoin de coordination Ø ↓ déposition oropharyngée Ø ↑ déposition pulmonaire Ø ↓ EI locaux et systémiques Rau JL et al. Respir Care 2005; 50(3): 367 -82.

Chambre d’espacement (CE) Ø Mettre embout dans bouche ou masque sur visage avant d’appuyer sur AD: l Ø Délais de 20 sec = perte de 50 -70% de la dose Attendre 1 minute entre 2 doses l Jusqu`à 50% petites particules si vaporisations multiples l 2 aire au délai avant début d’inhalation

Chambre d’espacement (CE) avec masque Ø Effet de titration de la dose l Déposition pulmonaire proportionnelle à l’âge: • 2% chez nourrisson Vs 10 -20% chez adulte Ø Impact du masque sur déposition inconnu avec AD + CE: l Ø Doit être hermétique: l Ø Nébulisation: masque 67% déposition Espace de 0, 5 cm 2 = déposition Consensus Canadien l Passer du masque à l’embout buccal dès que la collaboration de l’enfant le permet Esposito-Festen JE et al. J Aerosol Med 2004; 17(1): 1 -6.
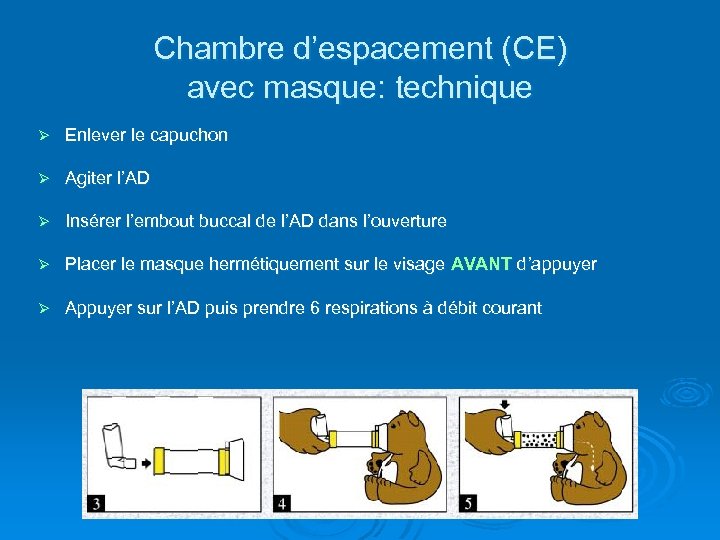
Chambre d’espacement (CE) avec masque: technique Ø Enlever le capuchon Ø Agiter l’AD Ø Insérer l’embout buccal de l’AD dans l’ouverture Ø Placer le masque hermétiquement sur le visage AVANT d’appuyer Ø Appuyer sur l’AD puis prendre 6 respirations à débit courant

Chambre d’espacement (CE) avec masque: technique Décompte des respirations: l Mouvements du clapet: doit ouvrir! l Mouvements de la valve (MAX) l Mouvement de la cage thoracique: • Asseoir l’enfant à cheval sur sa cuisse, son dos contre votre ventre • D’une main manipuler la CE et de l’autre retenir ses bras et suivre les mouvements du thorax Ø Nourrisson: position à 45º

Chambre d’espacement (CE) avec masque: technique Ø Enfant qui pleure = déposition l l Démonstration avec toutou l Devant un miroir l Ø Permettre d’apprivoiser la CE Renforcement positif Ne pas donner lors de sommeil l Ø 69% se réveillent 75% paniquent!!! Éviter suce!!!

Chambre d’espacement (CE) avec embout buccal: technique Ø Enlever le capuchon Ø Agiter l’AD Ø Insérer l’embout buccal de l’AD dans l’ouverture Ø Placer les dents puis les lèvres sur l’embout buccal de la CE Ø Appuyer sur l’AD puis: l Prendre 1 grande respiration et la retenir 10 secondes l Ou prendre 6 respirations à débit courant
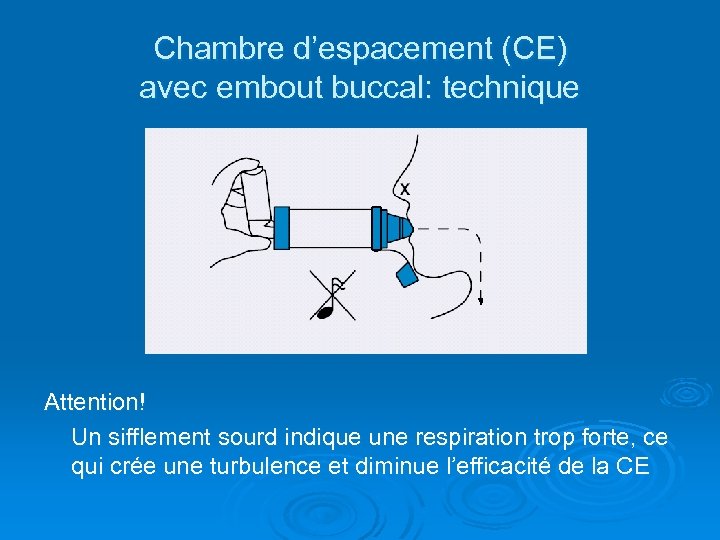
Chambre d’espacement (CE) avec embout buccal: technique Attention! Un sifflement sourd indique une respiration trop forte, ce qui crée une turbulence et diminue l’efficacité de la CE

Choix d’une CE Ø Volume de 100 à 700 m. L l Pour les plus grosses CE • temps d’administration plus long • Attention aux petits poumons Ø Longueur minimale de 10 à 13 cm Ø Plastique propice à la statique (moins propice si givré) Ø Présence de valves: essentiel si respiration à volume courant car permet d’expirer sans repousser le médicament Ø Masque adapté: l’essayer!!! Ø Adaptateur à AD: compatible?

Chambre d’espacement: entretien Ø ≥ 1 fois par semaine, le soir Ø Retirer adaptateur d’AD seulement (Détacher embout de la MAX) Ø Quelques gouttes de savon à vaisselle dans plat propre (pas de bac à vaisselle) Ø Faire tremper et agiter doucement Ø Rincer? Ø Ne pas essuyer, laisser sécher Ø Changer après 1 à 2 ans

La fameuse statique Ø Ø AD: chargé négativement CE: chargé positivement Ø Diminue la statique: l l Ø Savon ionique (à vaisselle) Ne pas rincer Laisser sécher Polymère opaque Augmente la statique: l Séchage manuel

Washing plastic spacers in household detergent reduces electrostatic charge and greatly improves delivery Étude in vitro Ø Salbutamol + Ventahaler Ø Groupe expérimental: l l Ø 4 savons dont Palmolive et Sunlight! 6 dilutions (1: 125 à 1: 10 000) Groupe contrôle: l Nouvelle CE lavée et rincée F. Pierârt et al. Eur Respir J 1999; 13: 673 -8.

Étude in vitro Ø Savon non rincé charges électrostatiques (<1. 2 Vs >5 µC/m 2) Ø Particules de petite taille (<6. 8 µm): l l l Non rincé: 50. 1 -53. 1% Nouveau : 36. 2% (p<0. 001) Rincé : 37. 6% (p<0. 002) Ø Effet maintenu pendant 4 semaines F. Pierârt et al. Eur Respir J 1999; 13: 673 -8.
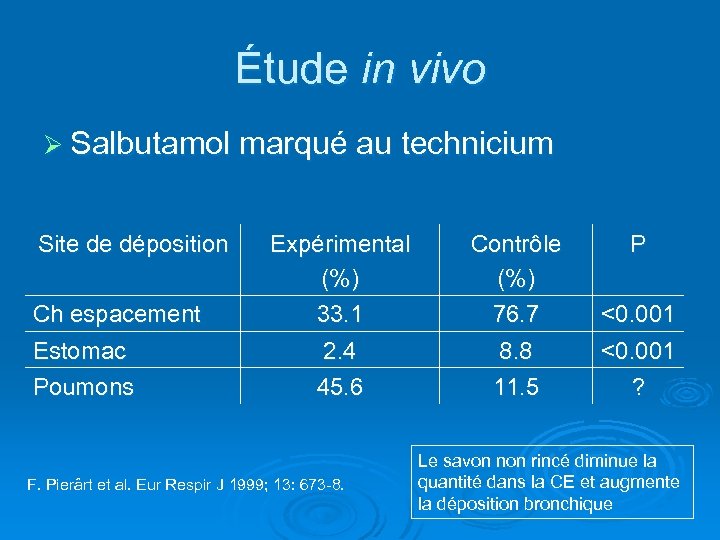
Étude in vivo Ø Salbutamol marqué au technicium Site de déposition Ch espacement Estomac Poumons Expérimental (%) 33. 1 Contrôle (%) 76. 7 2. 4 45. 6 8. 8 11. 5 F. Pierârt et al. Eur Respir J 1999; 13: 673 -8. P <0. 001 ? Le savon non rincé diminue la quantité dans la CE et augmente la déposition bronchique

« Priming » de la CE Ø Efficace pour réduire statique: l 20 vaporisations: déposition pulmonaire ad 10% Ø Perte importante de Rx (coûts) Ø N’est pas recommandé

Efficacité de l’Aérochambre MAX à réduire l’électricité statique Ø Étude in vitro Ø Aérochambre Max lavée, rincée Vs Opti-Chamber lavée, non rincée Ø 2 doses de fluticasone 125 mcg Ø Quantités recueillies dans le filtre: l Aérochambre MAX: 55, 1 mcg l Opti-Chamber: 19, 4 mcg AL Coates et al. Pediatric Chest, October 2004 L’Aérochambre MAX est plus efficace à réduire la statique le savon à vaisselle non rincé

CE: autres problèmes CE utilisée par plusieurs personnes: l Excellent vecteur d’infections l Dispositif non adapté

Sélection d’une CE en fonction de l’âge Couleur de la chambre ge conseillé Orange Théorie: 0 -18 mois Fait: 0 -7 mois Attention aux prématurés Jaune Théorie: 1 -4 ans Fait: 6 mois- 5 ans Bleu avec embout buccal Dès que possible 5 ans et plus Limité par incompréhension de respirer par la bouche Bleu avec masque Favoriser les pièces buccales Utile pour AVC, encéphalopathie, paralysie ou incapacité de tenir l’embout buccal dans la bouche

Poudres sèches = moins d’erreurs? NON! 35% Position du dispositif 24% N’expire pas avant 23% Ne retient pas/pas assez son souffle 20% Expire dans dispositif après inhalation 19% Souffle dans dispositif 17% Inspiration trop faible/lente Melani AS et al. Ann Allergy Asthma Immunol 2004; 93(5): 439 -46.

Turbuhaler

Turbuhaler: technique Ø Dévisser le couvercle Ø Tenir à la verticale Ø Tourner la base au bout à droite puis à gauche (clic!!!) Ø Expirer à l’opposé du Turbuhaler Ø Placer les dents puis les lèvres sur l’embout et inspirer profondément Ø Retenir sa respiration 10 secondes

Turbuhaler Ø 1 dose à la fois Ø Attention, couvercles interchangeables! Se fier à la couleur de la base Ø La plupart des patients ne goûtent pas la poudre Ø Craint l’humidité (Ziploc) Ø Ne nécessite aucun entretien spécifique Ø Décompte des doses: l Bricanyl, Pulmicort, Oxeze: • Ligne rouge en haut = 20 doses • Ligne rouge en bas = 0 dose l Symbicort: décompte numérique l Ne jamais se fier au bruit de poudre (dessiccateur)

Diskus

Diskus: technique Ø Ouvrir le boîtier en le faisant pivoter Ø Garder le Diskus à l’horizontale Ø Pousser le levier (clic!!!) Ø Expirer à l’opposé du Diskus Ø Placer les dents puis les lèvres sur l’embout et inspirer profondément Ø Retenir sa respiration 10 secondes

Diskus Ø 1 dose à la fois Ø La plupart des patients goûtent la poudre Ø Craint l’humidité (Ziploc) Ø Ne nécessite aucun entretien spécifique Ø Décompte des doses

Diskus Vs Turbuhaler Constance de la dose et masse des particules Grosseur des particules Pourcentage de la dose nominale Diskus Turbuhaler 4 ans 8 ans >4, 7 µm 72% 71% 35% 30% <4, 7 µm 15% 18% 21% 32% <2, 1 µm 2% 2% 7% 12% H. Bisgaard et al. Eur Respir J 1998; 11: 1111– 1115. >% avec Turbuhaler mais importante variabilité
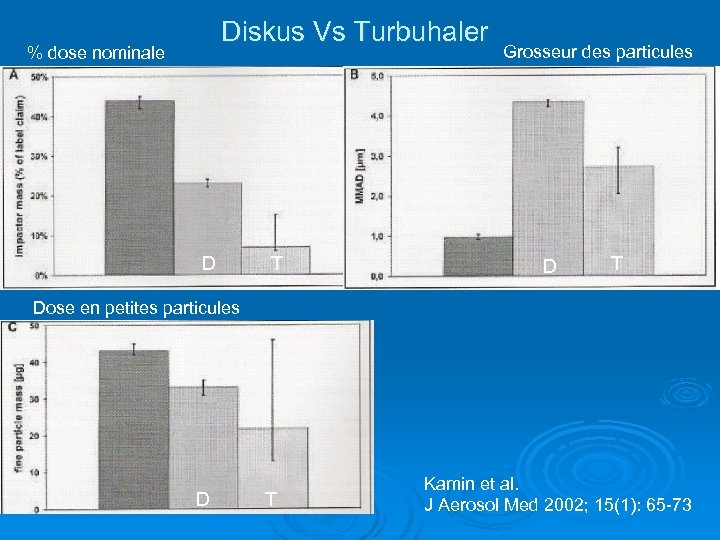
Diskus Vs Turbuhaler % dose nominale D T Grosseur des particules D T Dose en petites particules D T Kamin et al. J Aerosol Med 2002; 15(1): 65 -73

Diskus Vs Turbuhaler Ø Diskus: l Dose plus constante Vs débit inspiratoire l Alvéoles de poudre (↓ risque Vs humidité) l Ventolin Diskus = médicament d’exception à la RAMQ Ø Turbuhaler: l Réservoir de poudre l Particules plus petites Ø Aucune comparaison d’efficacité clinique Ø Impliquer le patient dans la décision En pratique sont jugés équivalents

Les poudres sèches dans les situations cliniques aiguës Enfants de 6 -16 ans (10, 5 ans) admis à l’urgence pour crise d’asthme l n = 112 l Crise modérée à sévère l VEMS : 25 -60% l Terbutaline via AD + CE Vs Turbuhaler l Même bénéfice sur VEMS (même à VEMS = 25%) l 4% avaient DI <30 L/min l VEMS n’est pas lié à DI S Drblik et al. Arch Dis Child 2003; 88: 319– 323

La nébulisation a-t-elle encore sa place? Ø ACA à l’urgence: l Efficacité • = AD + CE chez adulte, enfant, nourrisson l Tolérance • Tachycardie: Nébul > AD + CE l Dose équivalente • 5: 1 (Néb: AD)
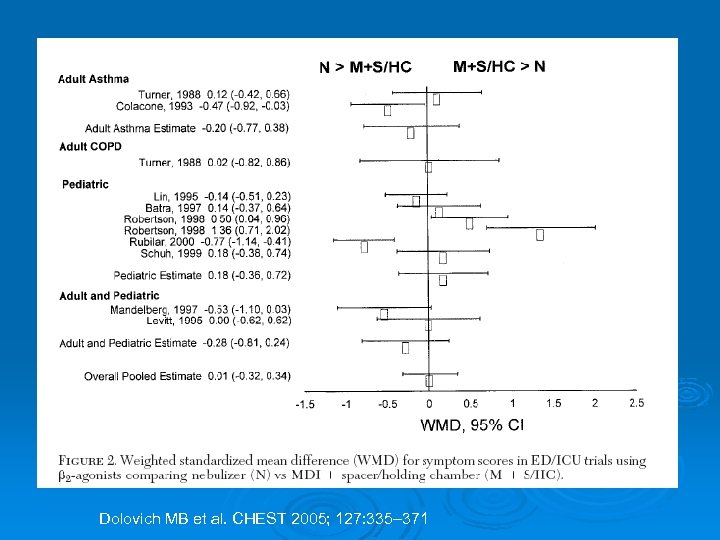
Dolovich MB et al. CHEST 2005; 127: 335– 371

Nébulisation POUR Ø Habitude Ø Confiance Ø CONTRE Ø Variabilité entre appareils Matériel réutilisable Ø Coûts Ø Moins de temps inf. Ø Grosseur Ø Universel Ø Durée d’administration Ø Rx particuliers (FK) Ø Entretien

1 seul dispositif (si possible) Ø Confusion existe déjà entre indications Ø PS: respiration rapide Vs AD: respiration lente

Par quoi on commence? Le corticostéroïde ou le β 2 -agoniste? Ø La croyance: le β 2 -agoniste « ouvre » les bronches pour permettre au corticostéroïde d’aller plus loin Ø Les faits: cette consigne a tendance à créer de la confusion l l Doit-on toujours prendre la pompe bleue avant la orange? De nombreux patients sautent la 2 e pompe… Ø Insister plutôt sur le rôle de chacun indépendamment de l’ordre d’administration Ø Consensus Canadien: utiliser la médication la plus importante en 1 er

Consensus Canadien sur l’asthme l Le dispositif convenant le plus aux besoins du patient doit être choisi l Avec un enseignement approprié, les adultes et enfants (plus vieux) peuvent utiliser n’importe quel dispositif l Les AD + CE peuvent être considérer à tout âge l Les professionnels de la santé doivent faire l’enseignement lorsqu’un dispositif est prescrit ou servi l La technique d’inhalation doit être évaluée et renforcie périodiquement CMAJ 1999; 161(suppl. 11): S 1 -62

Consensus Canadien sur l’asthme pédiatrique l La technique d’inhalation devrait être révisée à chaque contact avec un professionnel de la santé l Les AD devraient être accompagnés d’une CE, avec embout buccal si possible l Les dispositifs à PS offrent une option plus simple pour le traitement d’entretien chez l’enfant de > 5 ans CMAJ 2005; 173(6): S 39 -45

GINA: Global Strategy for asthma management and prevention 2010 Choix d’un dispositif d’inhalation chez l’enfant atteint d’asthme ge 1 er choix Alternative < 4 ans AD + CE avec masque Nébulisation avec masque 4 -6 ans AD + CE avec embout buccal Nébulisation avec embout buccal >6 ans PS ou AD + CE avec embout buccal Nébulisation avec embout buccal http: //www. ginasthma. com

Enseignement Technique améliorée par instructions répétées: l Enseignement unique Vs répété 3 x • 57% Vs 98% adéquate 1 l Enseignement par MD uniquement Vs MD + Ph répété • 39% Vs 79%2 1. Kamps AW et al. Acta Paediatr 2002; 91(2): 159 -63 2. Kamps AW et al. Pediatr Pulmonol. 2000 Jan; 29(1): 39 -42

Enseignement Succès affecté par: l Démonstration pratique l Réévaluation de la technique • Particulièrement si démonstration par le patient l Lecture de feuillet d’informations Succès non affecté par: l Explications initiales verbales seulement l Durée des explications Sestini P et al. J Aerosol Med 2006; 19(2): 127 -36.

Conclusion Ø Pas de dispositif idéal Ø Adapter son choix au patient Ø Faire participer le patient à la décision Ø Être explicite dans ses explications

Liens utiles Ø Le Réseau québécois de l’asthme et de la MPOC http: //www. rqam. ca/ Ø Calgary Health Region: Control Asthma Now http: //www. ucalgary. ca/icancontrolasthma/ Ø Trudell Medical International http: //www. trudellmed. com/ Ø Gina guidelines http: //www. ginasthma. com Ø Respiratory Inhaler Identification Chart http: //www. alpha 1 canadianregistry. com/content/devices_poster. pdf
c84e4544e61bd5c242898d2dc6914396.ppt