Алгоритмы_27_Пиелонефриты.ppt
- Количество слайдов: 5
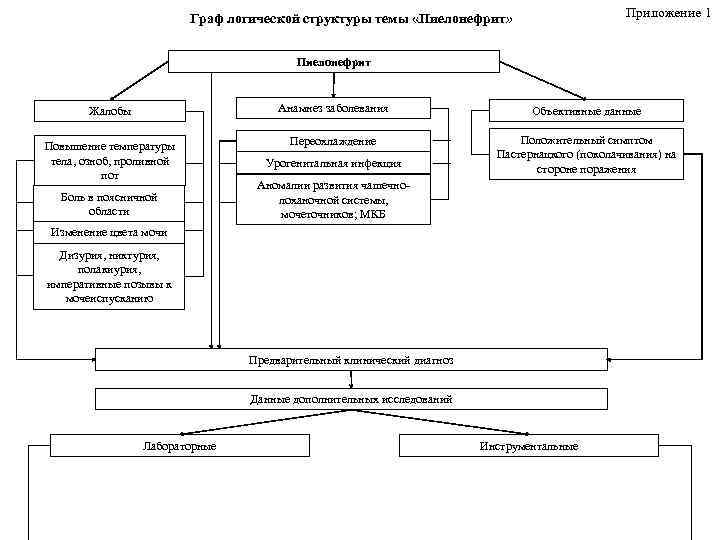 Приложение 1 Граф логической структуры темы «Пиелонефрит» Пиелонефрит Жалобы Анамнез заболевания Объективные данные Повышение температуры тела, озноб, проливной пот Переохлаждение Положительный симптом Пастернацкого (поколачивания) на стороне поражения Боль в поясничной области Урогенитальная инфекция Аномалии развития чашечнолоханочной системы, мочеточников; МКБ Изменение цвета мочи Дизурия, никтурия, полакиурия, императивные позывы к мочеиспусканию Предварительный клинический диагноз Данные дополнительных исследований Лабораторные Инструментальные
Приложение 1 Граф логической структуры темы «Пиелонефрит» Пиелонефрит Жалобы Анамнез заболевания Объективные данные Повышение температуры тела, озноб, проливной пот Переохлаждение Положительный симптом Пастернацкого (поколачивания) на стороне поражения Боль в поясничной области Урогенитальная инфекция Аномалии развития чашечнолоханочной системы, мочеточников; МКБ Изменение цвета мочи Дизурия, никтурия, полакиурия, императивные позывы к мочеиспусканию Предварительный клинический диагноз Данные дополнительных исследований Лабораторные Инструментальные
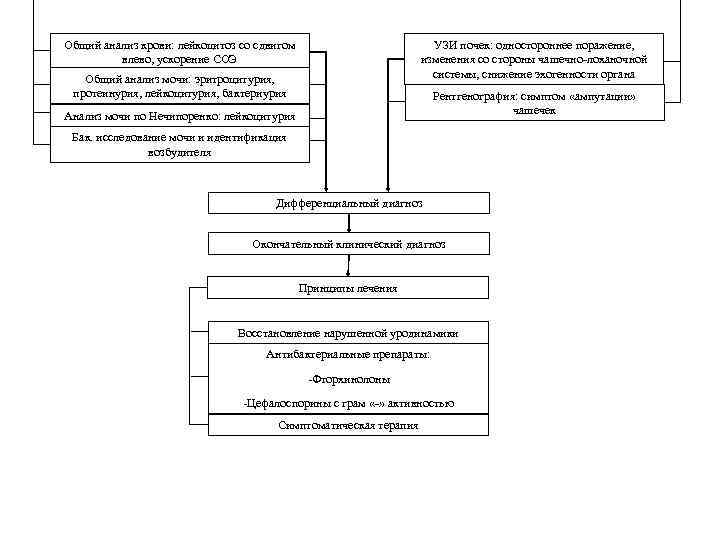 Общий анализ крови: лейкоцитоз со сдвигом влево, ускорение СОЭ УЗИ почек: одностороннее поражение, изменения со стороны чашечно-лоханочной системы, снижение эхогенности органа Общий анализ мочи: эритроцитурия, протеинурия, лейкоцитурия, бактериурия Рентгенография: симптом «ампутации» чашечек Анализ мочи по Нечипоренко: лейкоцитурия Бак. исследование мочи и идентификация возбудителя Дифференциальный диагноз Окончательный клинический диагноз Принципы лечения Восстановление нарушенной уродинамики Антибактериальные препараты: -Фторхинолоны -Цефалоспорины с грам «-» активностью Симптоматическая терапия
Общий анализ крови: лейкоцитоз со сдвигом влево, ускорение СОЭ УЗИ почек: одностороннее поражение, изменения со стороны чашечно-лоханочной системы, снижение эхогенности органа Общий анализ мочи: эритроцитурия, протеинурия, лейкоцитурия, бактериурия Рентгенография: симптом «ампутации» чашечек Анализ мочи по Нечипоренко: лейкоцитурия Бак. исследование мочи и идентификация возбудителя Дифференциальный диагноз Окончательный клинический диагноз Принципы лечения Восстановление нарушенной уродинамики Антибактериальные препараты: -Фторхинолоны -Цефалоспорины с грам «-» активностью Симптоматическая терапия
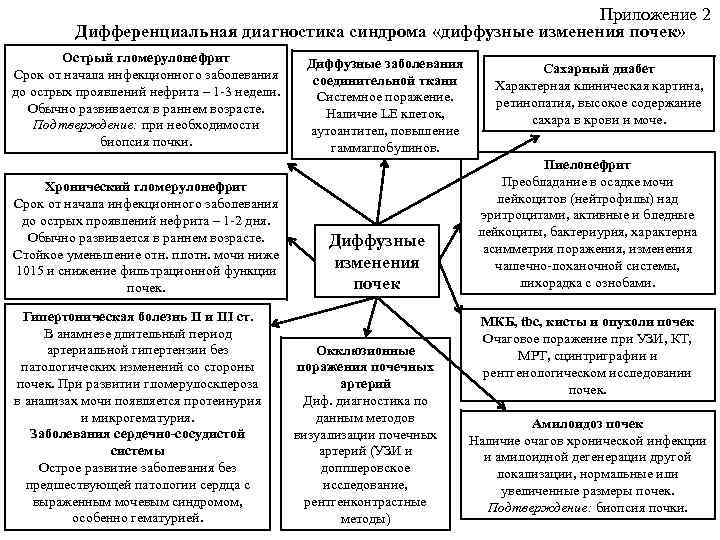 Приложение 2 Дифференциальная диагностика синдрома «диффузные изменения почек» Острый гломерулонефрит Срок от начала инфекционного заболевания до острых проявлений нефрита – 1 -3 недели. Обычно развивается в раннем возрасте. Подтверждение: при необходимости биопсия почки. Хронический гломерулонефрит Срок от начала инфекционного заболевания до острых проявлений нефрита – 1 -2 дня. Обычно развивается в раннем возрасте. Стойкое уменьшение отн. плотн. мочи ниже 1015 и снижение фильтрационной функции почек. Гипертоническая болезнь II и III ст. В анамнезе длительный период артериальной гипертензии без патологических изменений со стороны почек. При развитии гломерулосклероза в анализах мочи появляется протеинурия и микрогематурия. Заболевания сердечно-сосудистой системы Острое развитие заболевания без предшествующей патологии сердца с выраженным мочевым синдромом, особенно гематурией. Диффузные заболевания соединительной ткани Системное поражение. Наличие LE клеток, аутоантител, повышение гаммаглобулинов. Диффузные изменения почек Окклюзионные поражения почечных артерий Диф. диагностика по данным методов визуализации почечных артерий (УЗИ и допплеровское исследование, рентгенконтрастные методы) Сахарный диабет Характерная клиническая картина, ретинопатия, высокое содержание сахара в крови и моче. Пиелонефрит Преобладание в осадке мочи лейкоцитов (нейтрофилы) над эритроцитами, активные и бледные лейкоциты, бактериурия, характерна асимметрия поражения, изменения чашечно-лоханочной системы, лихорадка с ознобами. МКБ, tbc, кисты и опухоли почек Очаговое поражение при УЗИ, КТ, МРТ, сцинтриграфии и рентгенологическом исследовании почек. Амилоидоз почек Наличие очагов хронической инфекции и амилоидной дегенерации другой локализации, нормальные или увеличенные размеры почек. Подтверждение: биопсия почки.
Приложение 2 Дифференциальная диагностика синдрома «диффузные изменения почек» Острый гломерулонефрит Срок от начала инфекционного заболевания до острых проявлений нефрита – 1 -3 недели. Обычно развивается в раннем возрасте. Подтверждение: при необходимости биопсия почки. Хронический гломерулонефрит Срок от начала инфекционного заболевания до острых проявлений нефрита – 1 -2 дня. Обычно развивается в раннем возрасте. Стойкое уменьшение отн. плотн. мочи ниже 1015 и снижение фильтрационной функции почек. Гипертоническая болезнь II и III ст. В анамнезе длительный период артериальной гипертензии без патологических изменений со стороны почек. При развитии гломерулосклероза в анализах мочи появляется протеинурия и микрогематурия. Заболевания сердечно-сосудистой системы Острое развитие заболевания без предшествующей патологии сердца с выраженным мочевым синдромом, особенно гематурией. Диффузные заболевания соединительной ткани Системное поражение. Наличие LE клеток, аутоантител, повышение гаммаглобулинов. Диффузные изменения почек Окклюзионные поражения почечных артерий Диф. диагностика по данным методов визуализации почечных артерий (УЗИ и допплеровское исследование, рентгенконтрастные методы) Сахарный диабет Характерная клиническая картина, ретинопатия, высокое содержание сахара в крови и моче. Пиелонефрит Преобладание в осадке мочи лейкоцитов (нейтрофилы) над эритроцитами, активные и бледные лейкоциты, бактериурия, характерна асимметрия поражения, изменения чашечно-лоханочной системы, лихорадка с ознобами. МКБ, tbc, кисты и опухоли почек Очаговое поражение при УЗИ, КТ, МРТ, сцинтриграфии и рентгенологическом исследовании почек. Амилоидоз почек Наличие очагов хронической инфекции и амилоидной дегенерации другой локализации, нормальные или увеличенные размеры почек. Подтверждение: биопсия почки.
 Тактика ведения больных с ХПН Приложение 3 ХПН Дезинтоксикационная терапия: промывание желудка 2% раствором гидрокарбоната натрия, сифонные клизмы. Состав жидкости, используемой для промывания, определяется концентрацией электролитов в плазме крови и эритроцитах. Гипонатриемия — введение солей натрия в виде изотонического (200– 250 мл) или 10% гипертонического (10– 15 мл) растворов хлорида натрия. Обменные переливания крови (при артериальной гипотонии противопоказаны). При отсутствии выраженной сердечно-сосудистой недостаточности и высокой гипертонии показан гемодиализ. Дегидратация и метаболический ацидоз — в/в капельное введение 300– 500 мл 5% раствора глюкозы и 200– 400 мл 2– 4% раствора гидрокарбоната натрия; 50– 100 мл 4% раствора гидрокарбоната натрия и 50– 100 мл 20% раствора глюкозы с инсулином (из расчета 1 ЕД инсулина на 4 г глюкозы). Общин объем переливаемой жидкости при анурии не должен превышать 500 мл в сутки. При упорной рвоте и поносах объем переливаемых растворов должен быть на 200– 300 мл больше выделяемый жидкости. Гипонатриемия — вводят в/в 10 мл 10% раствора хлорида натрия, а при гиперкалиемии — 20– 30 мл 10% раствора глюконата кальция. Артериальная гипертензия (только при угрозе инсульта) — введение дибазола, папаверина, но-шпы, платифиллина, эуфиллина, препаратов раувольфии, индерала, обзидана, гуанетидина, допегида, мочегонных препаратов — альдактона, верошпирона, фуросемида, гипотиазида. Больным противопоказано назначение сернокислой магнезии (из-за гипермагниемия) и ртутные мочегонные. При отсутствии анемии — кровопускание в объеме 200– 400 мл. При выраженном психомоторном возбуждении, судорожном синдроме и рвоте — назначают в/м или п/к 2 мл седуксена, 1 мл торекана, 50 мл 3% раствора хлоралгидрата в клизме. При сердечной недостаточности — сердечные гликозиды малыми дозами (не более 0, 25– 0, 5 мл 0, 06% раствора коргликона) в связи с наличием гиперкалиемии. Для коррекции белкового обмена — анаболические гормональные препараты (1 мл 5% раствора ретаболила в/м однократно или по 0, 02– 0, 03 г неробола в сутки). Для улучшения микроциркуляции — введение дезагрегантов (гепарин в дозе 10000 ЕД 3 раза в день в/м, контрикал или трасилол 20000– 40000 ЕД на физиологическом растворе в/в капельно ежедневно).
Тактика ведения больных с ХПН Приложение 3 ХПН Дезинтоксикационная терапия: промывание желудка 2% раствором гидрокарбоната натрия, сифонные клизмы. Состав жидкости, используемой для промывания, определяется концентрацией электролитов в плазме крови и эритроцитах. Гипонатриемия — введение солей натрия в виде изотонического (200– 250 мл) или 10% гипертонического (10– 15 мл) растворов хлорида натрия. Обменные переливания крови (при артериальной гипотонии противопоказаны). При отсутствии выраженной сердечно-сосудистой недостаточности и высокой гипертонии показан гемодиализ. Дегидратация и метаболический ацидоз — в/в капельное введение 300– 500 мл 5% раствора глюкозы и 200– 400 мл 2– 4% раствора гидрокарбоната натрия; 50– 100 мл 4% раствора гидрокарбоната натрия и 50– 100 мл 20% раствора глюкозы с инсулином (из расчета 1 ЕД инсулина на 4 г глюкозы). Общин объем переливаемой жидкости при анурии не должен превышать 500 мл в сутки. При упорной рвоте и поносах объем переливаемых растворов должен быть на 200– 300 мл больше выделяемый жидкости. Гипонатриемия — вводят в/в 10 мл 10% раствора хлорида натрия, а при гиперкалиемии — 20– 30 мл 10% раствора глюконата кальция. Артериальная гипертензия (только при угрозе инсульта) — введение дибазола, папаверина, но-шпы, платифиллина, эуфиллина, препаратов раувольфии, индерала, обзидана, гуанетидина, допегида, мочегонных препаратов — альдактона, верошпирона, фуросемида, гипотиазида. Больным противопоказано назначение сернокислой магнезии (из-за гипермагниемия) и ртутные мочегонные. При отсутствии анемии — кровопускание в объеме 200– 400 мл. При выраженном психомоторном возбуждении, судорожном синдроме и рвоте — назначают в/м или п/к 2 мл седуксена, 1 мл торекана, 50 мл 3% раствора хлоралгидрата в клизме. При сердечной недостаточности — сердечные гликозиды малыми дозами (не более 0, 25– 0, 5 мл 0, 06% раствора коргликона) в связи с наличием гиперкалиемии. Для коррекции белкового обмена — анаболические гормональные препараты (1 мл 5% раствора ретаболила в/м однократно или по 0, 02– 0, 03 г неробола в сутки). Для улучшения микроциркуляции — введение дезагрегантов (гепарин в дозе 10000 ЕД 3 раза в день в/м, контрикал или трасилол 20000– 40000 ЕД на физиологическом растворе в/в капельно ежедневно).
 При наличии инфекционного процесса — применяются антибиотики группы пенициллина не чаще 2– 3 раз в сутки (натриевой, но не калиевой соли бензилпенициллина по 200 000– 300 000 ЕД; ампициллин или пентрексил 500000 в/м). Следует избегать антибиотиков, обладающих нефротоксическими свойствами. Для борьбы с анемией назначают препараты железа, кобальта, эритропоэтин. При кровотечениях — препараты кальция и витамин К в сочетании с аминокапроновой кислотой. Рационально применение витаминов С, В 12, К, РР (для уменьшения явлений геморрагического диатеза). Заместительная почечная терапия — гемодиализ, перитонеальный экстракорпоральный диализ и трансплантация почки.
При наличии инфекционного процесса — применяются антибиотики группы пенициллина не чаще 2– 3 раз в сутки (натриевой, но не калиевой соли бензилпенициллина по 200 000– 300 000 ЕД; ампициллин или пентрексил 500000 в/м). Следует избегать антибиотиков, обладающих нефротоксическими свойствами. Для борьбы с анемией назначают препараты железа, кобальта, эритропоэтин. При кровотечениях — препараты кальция и витамин К в сочетании с аминокапроновой кислотой. Рационально применение витаминов С, В 12, К, РР (для уменьшения явлений геморрагического диатеза). Заместительная почечная терапия — гемодиализ, перитонеальный экстракорпоральный диализ и трансплантация почки.


