терапия. ОДА. Голованова Екатерина.pptx
- Количество слайдов: 31

ПРИ ЗАБОЛЕВАНИЯХ ОПОРНОДВИГАТЕЛЬНОГО АППАРАТА Выполнила Голованова Екатерина С 121 (В)

Диагностика заболеваний костей и суставов складывается из клинической картины, лабораторного и инструментального обследования пациента. Однако каждый из этих методов имеет свои пределы и возможности.

1. Лабораторные методы исследования
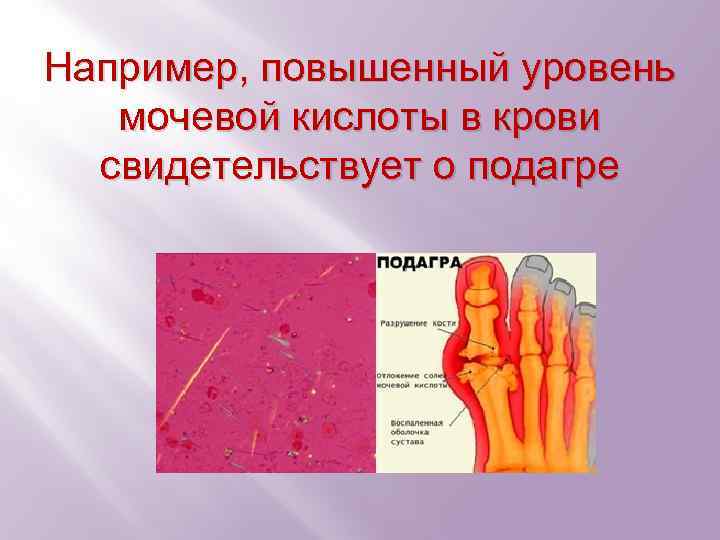
Например, повышенный уровень мочевой кислоты в крови свидетельствует о подагре
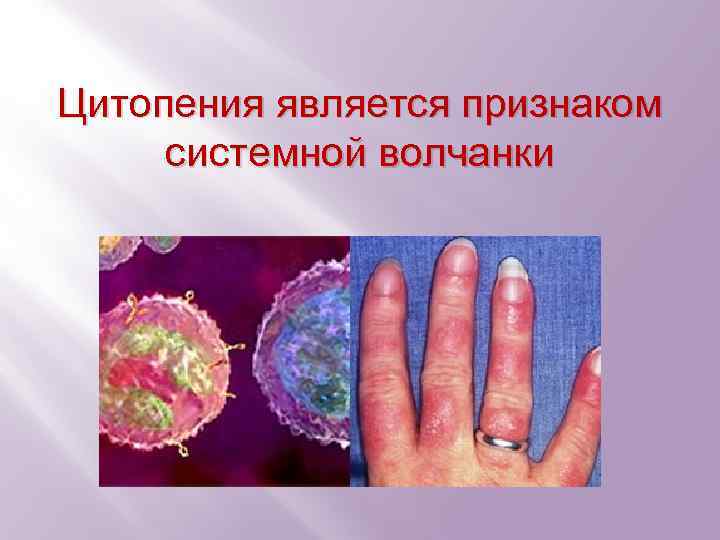
Цитопения является признаком системной волчанки
Бактериологический анализ синовиальной жидкости на флору и чувствительность к антибактериальным препаратам

2. Инструментальные методы исследования: 2. 1. Рентгенография 2. 2. Компьютерная томография (КТ) 2. 3. Магнитно-резонансная томография (МРТ) 2. 4. Ультразвуковое сканирование (сонография) 2. 5. Артроскопия 2. 6. Электромиография 2. 7. Артропневмография 2. 8. Сцинтиграфия 2. 9. Денситометрия

2. 1. Рентгенография выявит изменения позвоночника, которые вызваны спондилоартропатией, признаки артрита, деформирующего остеоартроза и др.
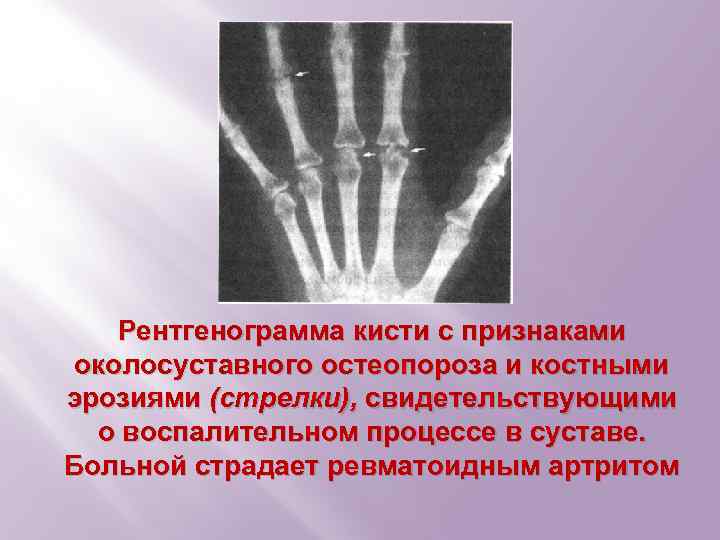
Рентгенограмма кисти с признаками околосуставного остеопороза и костными эрозиями (стрелки), свидетельствующими о воспалительном процессе в суставе. Больной страдает ревматоидным артритом
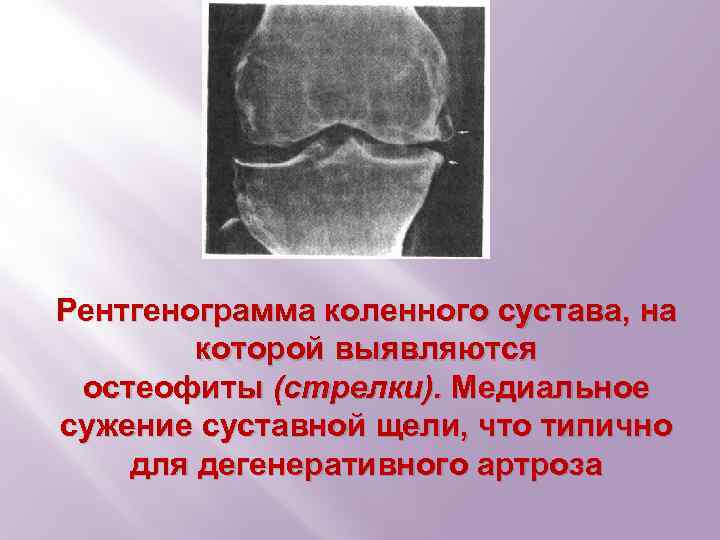
Рентгенограмма коленного сустава, на которой выявляются остеофиты (стрелки). Медиальное сужение суставной щели, что типично для дегенеративного артроза
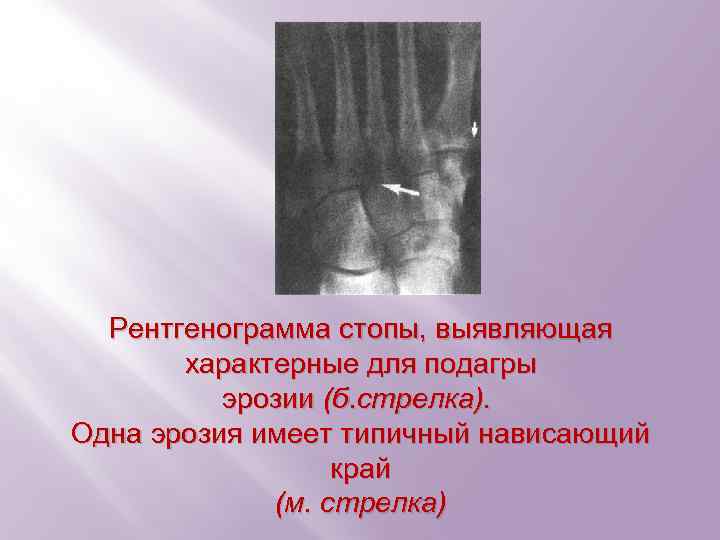
Рентгенограмма стопы, выявляющая характерные для подагры эрозии (б. стрелка). Одна эрозия имеет типичный нависающий край (м. стрелка)

При исследовании скелетно-мышечной патологии стандартная рентгенография должна выполняться до КТ и МРТ, и если стандартные рентгенограммы не позволяют охарактеризовать патологические изменения, то КТ и МРТ могут дать дополнительную информацию.

2. 2. КТ и 2. 3. МРТ Это методы, с помощью которых можно получить послойные изображения анатомического среза органа, подробную информацию о его расположении, размере, составе тканей. В основе КТ лежит рентгеновское излучение. Лучше всего распознает костные структуры. Для диагностики с помощью КТ используется контрастное вещество, которое может спровоцировать аллергическую реакцию. В основе МРТ лежит магнитное поле. Более четко визуализирует мягкие ткани. Объемные изображения мягких тканей и сосудов в МРТ можно получить без применения контрастного вещества. Использование МРТ ограничено для пациентов с металлическими и электромагнитными имплантатами. Обследование таких больных проводят с помощью КТ.
Компьютерная томография — это максимально продвинутая версия рентгена: для нее используются все те же рентгеновские лучи, что и при обычном рентгенографическом исследовании. Разница лишь в том, что при компьютерной томографии томограф как бы „шинкует“ сустав серией рентгеновских снимков, и в результате изображение получается более объемным и подробным, чем при рентгенографии. Но оно все равно на порядок уступает по информативности магнитно-резонансной томограмме. Поэтому КТ используется только в тех случаях, когда нельзя провести пациенту магнитно-резонансную томографию (например, если стоит кардиостимулятор)
Метод магнитнорезонансной томографии очень точен: он помогает обнаружить самые ранние изменения хрящевой ткани (которые еще не видны на обычном рентгеновском снимке), а также позволяет увидеть повреждения менисков и связок колена.
2. 4. УЗИ С помощью ультразвука можно обнаружить истончение хрящевой ткани при артрозе или увеличение количества суставной жидкости, позволяет увидеть изменения мягких тканей сустава, кости при артрите; можно выявить повреждение менисков в колене, и т. д. Однако метод имеет существенный недостаток — он весьма субъективен, и полученные данные целиком зависят от квалификации специалиста, проводящего исследование.
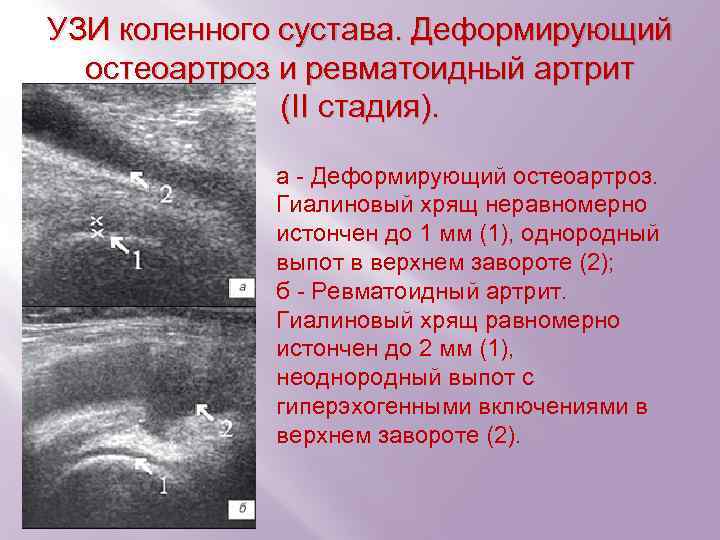
УЗИ коленного сустава. Деформирующий остеоартроз и ревматоидный артрит (II стадия). a - Деформирующий остеоартроз. Гиалиновый хрящ неравномерно истончен до 1 мм (1), однородный выпот в верхнем завороте (2); б - Ревматоидный артрит. Гиалиновый хрящ равномерно истончен до 2 мм (1), неоднородный выпот с гиперэхогенными включениями в верхнем завороте (2).
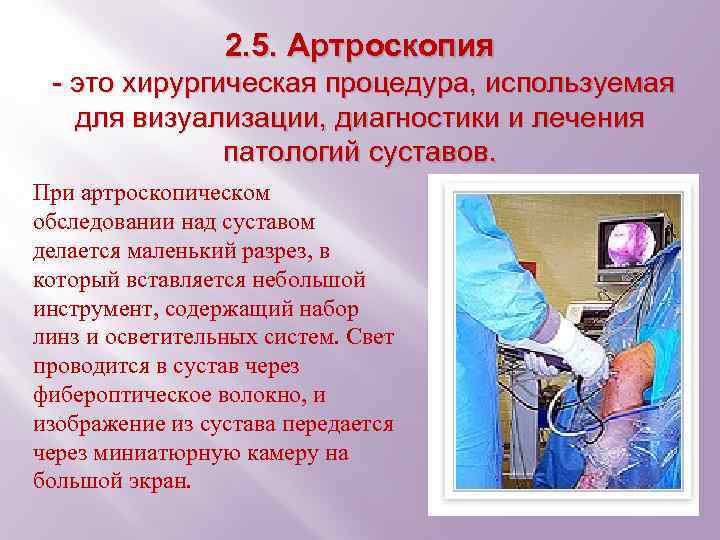
2. 5. Артроскопия - это хирургическая процедура, используемая для визуализации, диагностики и лечения патологий суставов. При артроскопическом обследовании над суставом делается маленький разрез, в который вставляется небольшой инструмент, содержащий набор линз и осветительных систем. Свет проводится в сустав через фибероптическое волокно, и изображение из сустава передается через миниатюрную камеру на большой экран.
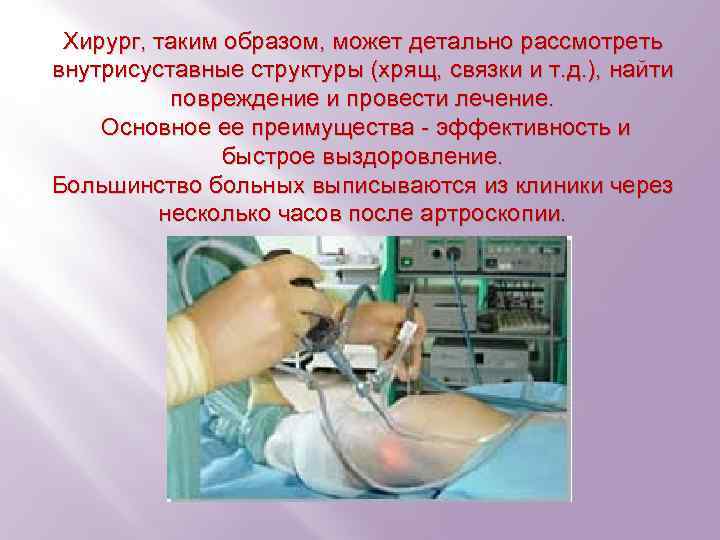
Хирург, таким образом, может детально рассмотреть внутрисуставные структуры (хрящ, связки и т. д. ), найти повреждение и провести лечение. Основное ее преимущества - эффективность и быстрое выздоровление. Большинство больных выписываются из клиники через несколько часов после артроскопии.
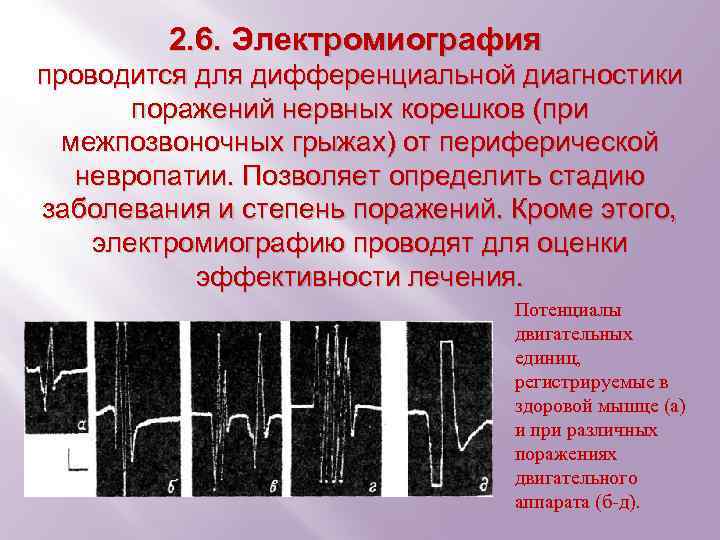
2. 6. Электромиография проводится для дифференциальной диагностики поражений нервных корешков (при межпозвоночных грыжах) от периферической невропатии. Позволяет определить стадию заболевания и степень поражений. Кроме этого, электромиографию проводят для оценки эффективности лечения. Потенциалы двигательных единиц, регистрируемые в здоровой мышце (а) и при различных поражениях двигательного аппарата (б-д).

2. 7. Артропневмография. Методика введения кислорода в коленный сустав не сложна и заключается в пункции коленного сустава тонкой иглой с последующим введением медленно под давлением 120 мм. рт. ст. медицинского кислорода в объеме от 60 до 120 мл. Рентгеновский снимок выполняют в ближайшие 10 - 15 минут после манипуляции. Методика артрографии коленного сустава позволяет оценить состояние суставной капсулы, наличие так называемых кист Беккера.
2. 8. Сцинтиграфия – это процедура, которая проводится на гамматомографе - диагностическом радиологическом устройстве – после введения небольшого количества радиоактивного вещества.
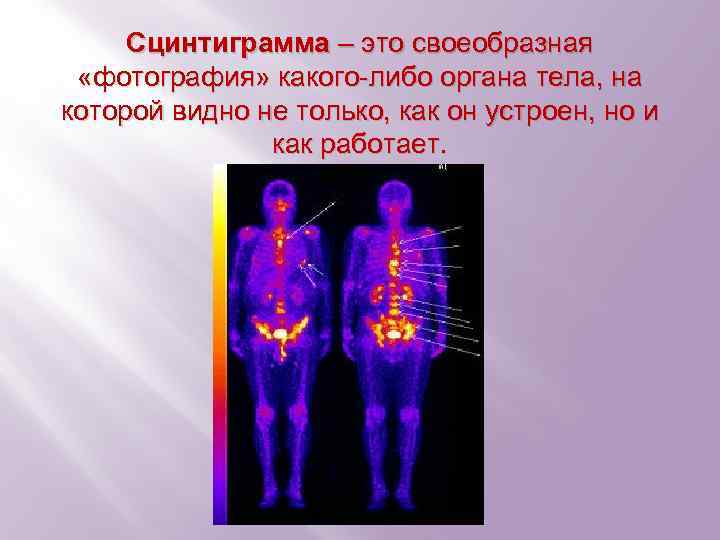
Сцинтиграмма – это своеобразная «фотография» какого-либо органа тела, на которой видно не только, как он устроен, но и как работает.
Преимущества сцинтиграфии облучение не наносит никакого вреда пациенту, в крайне редких случаях бывают небольшие аллергические реакции. Единственное противопоказание к обследованию беременность; незначительное облучение позволяет проводить сцинтиграфию скелета каждый месяц, сцинтиграфия показывает не только строение органа, но и его функцию; дает возможность количественно оценить степень поражения; обычно не требует никакой подготовки.
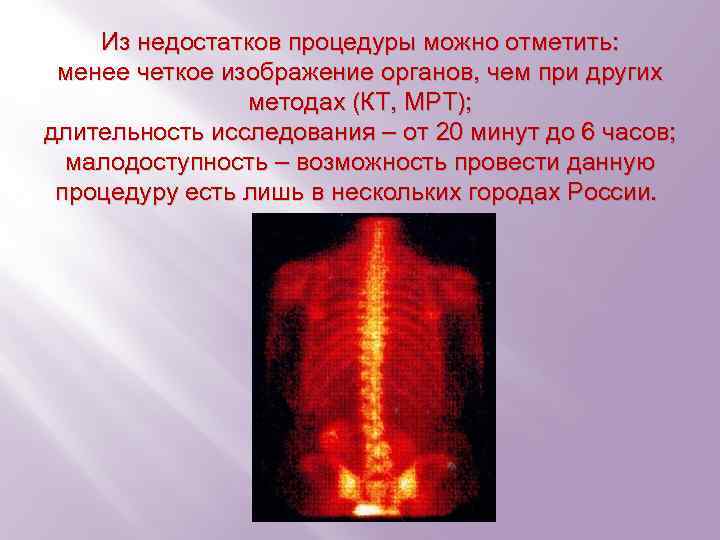
Из недостатков процедуры можно отметить: менее четкое изображение органов, чем при других методах (КТ, МРТ); длительность исследования – от 20 минут до 6 часов; малодоступность – возможность провести данную процедуру есть лишь в нескольких городах России.
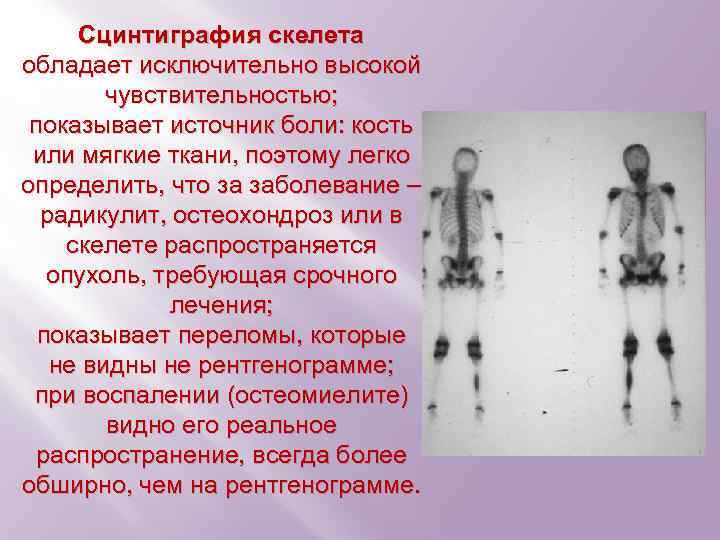
Сцинтиграфия скелета обладает исключительно высокой чувствительностью; показывает источник боли: кость или мягкие ткани, поэтому легко определить, что за заболевание – радикулит, остеохондроз или в скелете распространяется опухоль, требующая срочного лечения; показывает переломы, которые не видны не рентгенограмме; при воспалении (остеомиелите) видно его реальное распространение, всегда более обширно, чем на рентгенограмме.
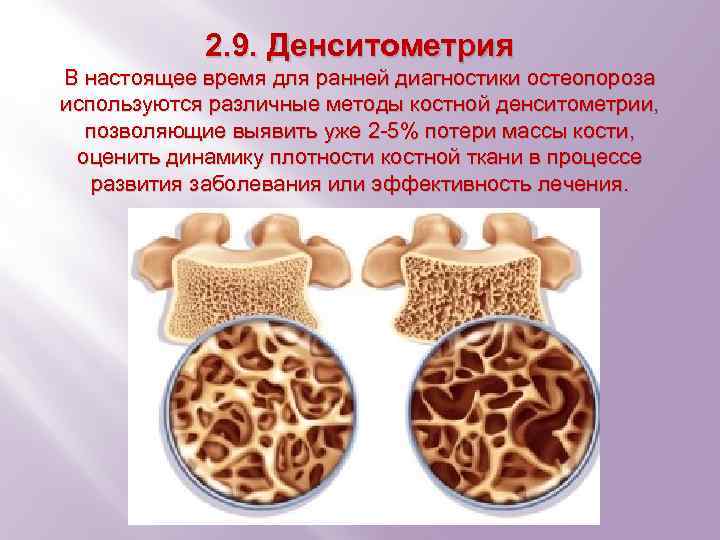
2. 9. Денситометрия В настоящее время для ранней диагностики остеопороза используются различные методы костной денситометрии, позволяющие выявить уже 2 -5% потери массы кости, оценить динамику плотности костной ткани в процессе развития заболевания или эффективность лечения.
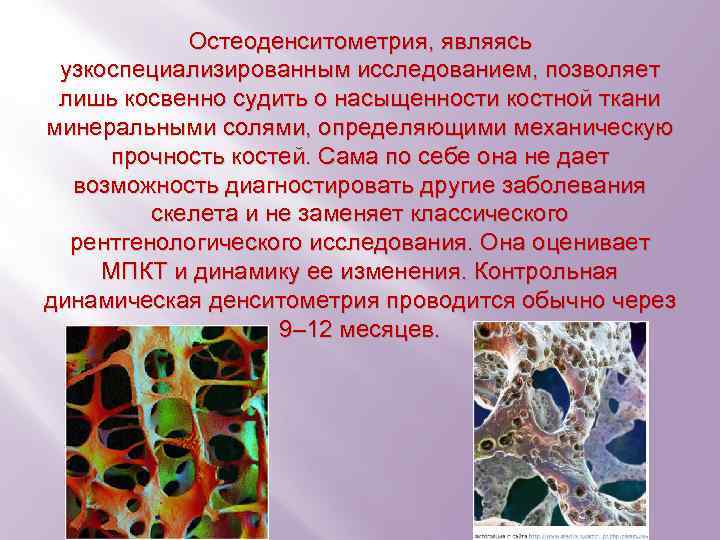
Остеоденситометрия, являясь узкоспециализированным исследованием, позволяет лишь косвенно судить о насыщенности костной ткани минеральными солями, определяющими механическую прочность костей. Сама по себе она не дает возможность диагностировать другие заболевания скелета и не заменяет классического рентгенологического исследования. Она оценивает МПКТ и динамику ее изменения. Контрольная динамическая денситометрия проводится обычно через 9– 12 месяцев.

В любом случае исследование опорно-двигательного аппарата начинается с осмотра, который должен проводиться при хорошем освещении и включать обследование больного в положении стоя, лежа, сидя и во время ходьбы.

Далее проводят пальпацию суставов, позволяющую выявить: - гипертермию; - болезненность (чувствительность); - припухлость; - скопление жидкости; - наличие уплотнений, узелков в мягких тканях и увеличенных бурс; - болезненность по ходу сухожилий и в местах их прикрепления к костям. Пальпация спокоя уставов проводится в состоянии и во время активных и пассивных движений. Пальпируют сначала здоровый, затем пораженный сустав.

Вывод На данный момент ни один инструментальный или лабораторный метод не является специфичным для конкретного заболевания опорно-двигательного аппарата. Данные, которые получены в результате обследования, должны быть связаны с клинической картиной заболевания.
терапия. ОДА. Голованова Екатерина.pptx