zabolevaniy_sist_krovi.pptx
- Количество слайдов: 46

ПРЕЗЕНТАЦИЯ ПО ТЕРАПИИ НА ТЕМУ: «ЗАБОЛЕВАНИЯ КРОВИ И КРОВЕТВОРНОЙ СИСТЕМЫ»

Известно несколько видов заболеваний крови и кроветворной системы, но подробнее хотелось бы остановиться на таких как: Ø анемии; Ø гемобластозы; Ø геморрагические диатезы.

Анемия это патологическое состояние, характеризующееся снижением эритроцитов и/или содержанием гемоглобина в единице объема крови (1 л)

Анемия может быть самостоятельным заболеванием или симптомом другого заболевания. Но при всех анемиях в организме больного возникает гипоксия тканей, т. к. кислород к тканям доставляет гемоглобин.

Классификация: 1. По происхождению: 1) анемии, связанные с кровопотерей (постгеморрагические): Ø острые; Ø хронические; 2) анемии, вследствие нарушения кровообразования: ü железодефицитные; ü В 12 - фолиеводефицитные; ü гипопластические и апластические; 3) анемии, в следствии повышенного кроверазрушения (гемолитические): a) наследственные; b) приобретенные.

2. 1) 2) 3) По цветовому показателю: нормохромные анемии: ЦП=0, 8 -1, 0; ↓ эритроцитов; гемоглобин-в норме. гипохромные анемии: ЦП<0, 8; ↓ гемоглобин; эритроциты-↓/в норме. гиперхромные анемии: ЦП>1, 0; гемоглобин - ↑/в норме; эритроциты - ↓/в норме.

3. По форме и размеру эритроцитов: 1) нормоцитарные; 2) микроцитарные; 3) макроцитарные.

Железодефицитные анемии. Возникают при дефиците железа в организме, который необходим для построения гемоглобина. Они всегда гипохромные. Этиология: 1) хронические кровопотери, как проявление заболеваний: Ø Ø 2) 3) 4) 5) 6) легких (туберкулез, рак); ЖКТ (рак, язвы, полипы); матки и придатков (эндометриоз, фибромиома); частые носовые кровотечения. недостаточное поступление железа с пищей; однообразное питание (при молочном вскармливании у детей); повышенная потребность организма в железе; наличие хронических инфекций, опухоли. нарушение всасывания железа (при заболеваниях ЖКТ).

В клинической картине различают: циркуляторно гипоксический синдром; Слабость, одышка при физических нагрузках, головные боли, головокружение. синдром поражения эпителиальных тканей; Изменения кожи: сухость, трещины; изменения волос: истончение, выпадение; поражение ногтей: тускление, истончение, расслаивание. Поражение слизистых оболочек: стоматиты, глосситы с атрофией сосочков языка и трещинами языка. гематологически й синдром. Происходят изменения в крови: уменьшение содержания эритроцитов и гемоглобина, а также цветового показателя.

Диагностика: общий анализ крови: ↓ гемоглобина и ↓ эритроцитов, ↓ЦП до 0, 5 -0, 4; микроцитоз, ↓ретикулоцитов. Øбиохимический анализ крови: исследование содержания в сыворотке крови свободного железа (норма=12, 5 -30, 5 мк моль/л) Ø

Лечение: 1. Лечебное питание - т. е. лечебная диета, богатая железом; 2. Воздействие на этиологические факторы;
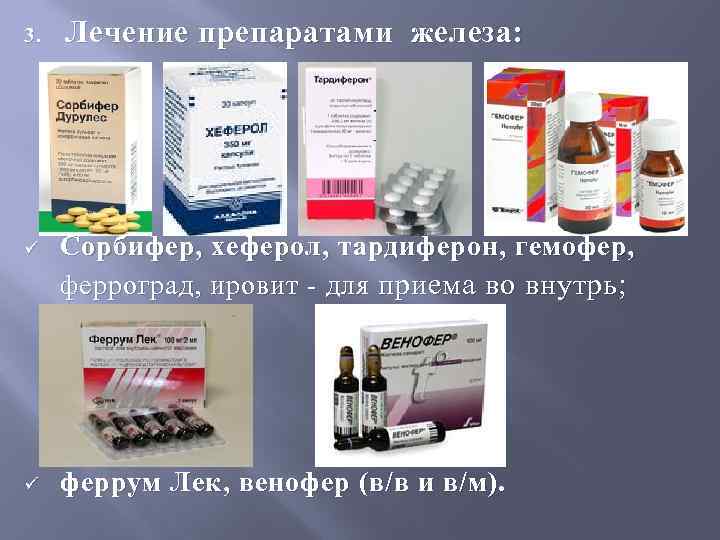
3. Лечение препаратами железа: ü Сорбифер, хеферол, тардиферон, гемофер, ферроград, ировит - для приема во внутрь; ü феррум Лек, венофер (в/в и в/м).
В тяжелых случаях - проводят переливание эритроцитарной массы или цельной крови.

В 12 - фолиево-дефицитная анемия. Развивается при дефиците в организме витамина В 12 и фолиевой кислоты. Это приводит к нарушению образования ДНК нарушение кроветворения и патологическим изменениям со стороны ЖКТ и ЦНС.

Этиология: 1) 2) 3) 4) нарушение образования особого белка (гастромукопротеина) - это специальный белок, который защищает витамин В 12 от действия соляной кислоты и пепсина и необходимый для всасывания витамина в кишечнике. нарушение всасывания витамина В 12; повышенный расход витамина В 12 - при дисбактериозе, глистной инвазии. прием некоторых лекарственных препаратов (противотуберкулезные; противосудорожные).
Клиника складывается из 4 -х синдромов: 1. циркуляторно – гипоксический (слабость, головокружение, увеличение печени и селезенки, возможно ↑ t о , тахикардия);
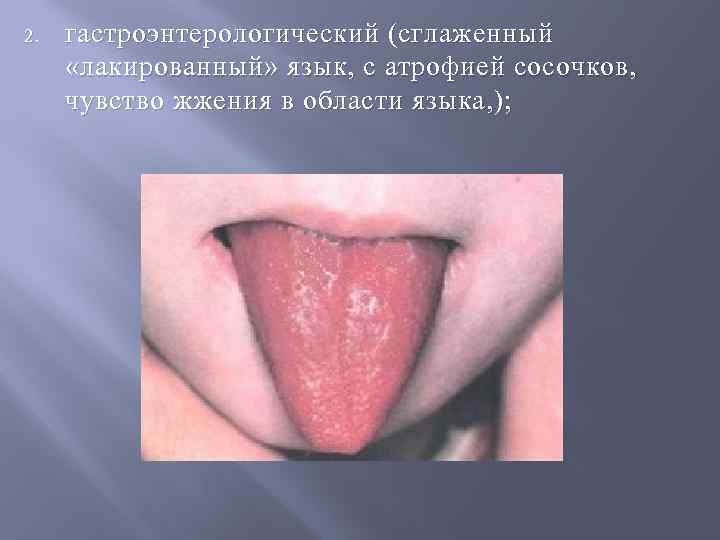
2. гастроэнтерологический (сглаженный «лакированный» язык, с атрофией сосочков, чувство жжения в области языка, );
3. неврологический (чувство онемения, покалывания ног, «ползание мурашек» , атрофия мышц нижних конечностей ); 4. гематологический - макроцитоз, пойкилоцитоз, появление гиперсегментарных нейтрофилов, гиперхромность.

Диагностика: 1) Общий анализ крови: ↓эритроцитов, ↓гемоглобина (незначительное), ↑ЦП>1, 0 (гиперхромная анемия), ↑СОЭ, тромбоцитопения. 2) Биохимия крови: в сыворотке крови ↑ содержание свободного железа или норма.

3) Стернальная пункция - диф. диагностика с другими заболеваниями крови. игла для стернальной пункции

Лечение: 1) 2) 3) воздействие на этиологический фактор; сбалансированное питание с достаточным количеством витаминов, белка, исключить алкоголь. патогенетическая терапия - проводится после установления диагноза с помощью миелограммы. Витамин В 12 вводят ежедневно или через день по 400 -500 мк грамм до наступления ремиссии.

Гипопластические и апластические анемии - это заболевание, при котором происходит резкое угнетение костно - мозгового кроветворения. Это сопровождается ↓ в крови эритроцитов, лейкоцитов, тромбоцитов. Причины: 1. a) b) c) 2. Внешние факторы : ионизирующая радиация; прием цитостатических препаратов (при химиотерапии); некоторые лекарственные средства (левомицетин, НПВП). Эндогенные факторы - это влияние на кроветворение токсических веществ.

Клиника зависит от степени угнетения 1. Ø кроветворения и складывается из 3 -х основных симптомов: анемический (церкуляторно - гипоксический) постепенно нарастающая общая слабость,

головокружение Ø Ø обморок ярко - красный «лакированный» язык, чувство жжения кончика языка, сглаженность сосочков языка, ↓ аппетита, онемения пальцев ног и рук, парестезии; увеличение печени и селезенки.
ü геморрагический (дефицит тромбоцитов) бледность кожных покровов, ü геморрагии ü петехии 2.

3. Ø Ø Ø септико – некротический (дефицит лейкоцитов) полиневриты, стоматиты, эрозии и изъязвления на слизистых оболочках ротовой полости;
Принципы лечения: 1) глюкокортикоиды (преднизолон); 2) цитостатики (винкристин); 3) анаболические стероиды

4) переливание крови. 5) в тяжелых случаях пересадка костного мозга.

ГЕМОЛИТИЧЕСКИЕ АНЕМИИ Гемолитические анемии - группа анемий, характеризующихся синдромом гемолиза повышенным разрушением эритроцитов. В норме эритроциты живут около 120 дней, затем они разрушаются - фагоцитируются макрофагами преимущественно селезенки. При гемолитических анемиях укорочена продолжительность жизни эритроцитов до 12 -14 дней.

ПРИЧИНАМИ гемолиза эритроцитов могут быть: • механическое повреждение эритроцитов /искусственные клапаны сердца, травма; • термическое повреждение; • Микроангиопатии; • гиперспленизм, ауто- и изоиммунные анемии; • отравления грибами; • болезнь Вильсона /повышается уровень меди в крови; • инфекционные заболевания; • нарушение структуры мембраны эритроцитов, гемоглобина, ферментопатии. Отсюда все гемолитические анемии делятся по принципу уточнения фактора, вызвавшего гемолиз Клиника Больные жалуются на общую слабость, головокружение, одышку, сердцебиение, желтушность кожи, боли в левом подреберье. Больные периодически замечают потемнение мочи, повышение температуры тела. При осмотре больных находят желтуху различной интенсивности, гепатоспленомегалию.

Лабораторные данные. 1. ОАК - микросфероцитоз, ретикулоцитоз, снижение осмотической резистентности эритроцитов. В норме минимальный гемолиз наступает в 0, 48 -0, 46 % растворе хлористого натрия, а максимальный гемолиз - в растворе 0, 34 -0, 32% раствора хлористого натрия. 2. ОАМ - уробилинурия. 3. ОА кала - много стеркобилина 4. БАК гиперобилирубинемия с преобладанием неконьюгированной его фракции. 5. УЗИ органов брюшной полости - гепатоспленомегалия, нередко - камни в желчном пузыре.

Лечение. • Единственным эффективным методом лечения является спленэктомия, которая показана при тяжелой анемии и частых гемолитических кризах. • При глубокой анемии с циркуляторными нарушениями с заместительной целью переливают эритроцитарную массу. • Санитарно-курортное лечение противопоказано. Экспертиза временной нетрудоспособности: • Больной нетрудоспособен до нормализации показателей ретикулоцитов и гемоглобина. На МСЭК направляются при: • тяжелой гемолитической анемии с частыми кризами; • состоянии после операции спленэктомии; • стойкой некоррегируемой панцитопении. Прогноз • у больных с наследственной микросфероцитарной анемией благоприятный. Профилактика- заключается в медико-генетической консультации семей с отягощенным анамнезом.

Гематобластозы это опухолевые заболевания кроветворной ткани. Различают: ü лейкозы; ü гематосаркомы.

Лейкозы Это опухоли из кроветворной ткани с первичной локализацией в костном мозге. Различают : острые и хронические лейкозы. Деление происходит по степени незрелости опухолевых клеток. Острый лейкоз. Это опухолевое заболевание кроветворной системы, основой которого являются бластные незрелые клетки. В зависимости от преобладания какого-либо ростка, кроветворение острые лейкозы называются соответственно миелобластным, лимфобластным, монобластным и т. п

Этиология. Причина не известна. Факторы риска: 1. Ионизирующее излучение 2. Воздействие химических веществ 3. Вирусная инфекция 4. Наследственность 1. Ионизирующее излучение : А) облучение относительно высокими дозами; Б) облучение низкими дозами при Rh обследовании; В) фоновое облучение. А) облучение относительно высокими дозами - несомненно вызывает лейкоз у человека Доказательства: - высокая частота лейкозов среди рентгенологов, в прежние годы, когда не соблюдались должные меры предосторожности; - высокая частота лейкозов среди больных анкилозированным спондилитом, которые получали лучевую терапию позвоночника; - высокая частота лейкозов у переживших атомные взрывы (Хиросима, Нагасаки, Чернобыль). Б) облучение низкими дозами при Rh обследовании - результаты исследований противоречивы и не все учёные усматривают связь между заболеваемостью лейкозами и рентгенологической диагностикой

В) фоновое облучение - предполагают, что она вызывает 1/8 всех лейкозов в возрастной группе от 15 до 39 лет. 2. Воздействие химических веществ - тех, которые способны угнетать к/м кроветворения: - бензол; - продукты перегонки нефти; - цитостатические препараты; - другие группы лекарственных средств. Есть данные о таких побочных эффектах у бутадиона и левомицетина; 3. Вирусная инфекция - установлена вирусная природа лейкоза у кур, мышей, крыс, кошек и других животных. Но! По отношению к человеку вирусная гипотеза остаётся недоказанной. В пользу вирусной теории приводятся случаи, когда в семьях заболевают некровные родственники. Проще всего объяснить эти случаи с позиций заражения вирусом. Но нельзя сбрасывать со счетов действие других мутагенных факторов, которые могли действовать в доме, где проживали эти люди (излучение и химические мутагены). 4. Роль наследственности: её можно распознать лишь у самого небольшого числа больных. Случаи, когда лейкозами болеют кровные родственники чрезвычайно редки. Но! Существуют наследственные заболевания, которые сами по себе не имеют отношения к опухолевым заболеваниям, но предрасполагают к развитию лейкозов.

Клиника: 1. Гиперпластический синдром - связан с метастазированием лейкозных клеток в другие органы, размножением и увеличением этого органа. Наиболее подвержены печень (гепатомегалия), селезёнка (спленомегалия), лимфоузлы (лимфоаденопатия), на втором месте кожа (кожные инфильтраты), мозговые оболочки ( нейролейкоз), почки, миокард, лёгкие. (увеличение лимфатических узлов в средостении, что сопровождается одышкой, отечностью шеи и грудной клетки, набуханием и пульсацией сосудов; увеличение печени и селезенки, боли в костях, суставах. );

2. Анемический - связан с тем, что клон лейкозных клеток вытесняет и подавляет эритроидный росток, следовательно падает количество эритроцитов и гемоглобин в крови. (нарастающая общая слабость, быстрая, утомляемость, головокружение, анорексия).
3. Геморрагический - связан с тем, что клон лейкозных клеток вытесняет и подавляет мегакариоцитарный росток, следовательно падает количество тромбоцитов и появляется наклонность к кровотечениям. (кровоизлияния на коже и слизистых оболочках, кровотечения из десен, маточные, носовые, иногда желудочные); 4. интоксикационный синдром (↑ t o , озноб, ↑потливость, ознобы, головная боль, похудание ). боль,

5. Склонность к инфекциям (бактерии, вирусы, грибки) связана с подавлением гранулоцитарного или лимфоидного ростка, следовательно выпадает специфическая (иммунитет) и неспецифическая (фагоцитоз) защита. Причём, инфекции могут быть одной из причин смерти таких больных. (боли во рту и горле при глотании). Объективно: • бледность, • геморрагии на коже, • увеличение подчелюстных, шейных, подмышечных, паховых лимфоузлов. • язвенно-некротическая ангина, стоматит. • увеличение печени и селезенки. • тоны сердца приглушены, функциональный систолический шум по всем точкам за счет анемии.

При хроническом лейкозе (ХЛ) - субстрат опухоли составляют созревающие и зрелые клетки. При ХЛ лейкозные клетки характеризуются меньшей степенью анаплазии. Их созревание приостанавливается на более поздних этапах развития и опухолевые клетки по степени зрелости всё таки ближе к зрелым, нормальным клеткам. Отсюда их способность выполнять некоторые функции зрелых клеток, хотя и не в полной мере. Пример: при ХМЛ нейтрофилы частично сохраняют функцию фагоцитоза, а при ОМЛ эту функцию нейтрофилы утрачивают полностью, т. к. нейрофилов нет как таковых, а есть их ранние предшественники миелобласты. • «Острый лейкоз без лечения приводит к смертельному исходу в течении нескольких недель или месяцев, протекает тяжелее, чем ХЛ» • «ХЛ протекает легче, больные без лечения живут в течении нескольких месяцев и даже лет» Но практически можно встретить и бурную стремительную динамики ХЛ и длительное течение ОЛ (особенно на фоне современной терапии) Т. о. : деление лейкозов на ОЛ и ХЛ опирается только (!) на степень зрелости опухолевых клеток, Ане на продолжительность болезни.

1. 2. • • • 1. 2. Дополнительная диагностика: основной признак - наличие в крови опухолевых незрелых клеток. В ОАК: признаки анемии, ретикулоцитопения, тромбоцитопения, увеличение СОЭ. Количество лейкоцитов нормальное. Если количество лейкоцитов снижено - алейкемический вариант лейкоза. Если выявляется лейкоцитоз – лейкемический вариант лейкоза. В лейкоциторной формуле находят лейкемический провал (hiatus leycemicus) - лейкоциты представлены самыми молодыми и зрелыми формами гранулоцитов с отсутствием переходных форм. Обычно отмечается отсутствие эозинофилов и базофилов. пунктат костного мозга - ↑бластных клеток; Ro - графия и томография.

Хронические лейкозы - это опухолевые заболевания кроветворной ткани, основной субстрат которых составляют созревающие и зрелые клетки. Хронический миелолейкоз. Субстрат его составляют преимущественно созревающие и зрелые клетки гранулоциторного ряда – миелоциты, метамиелоциты, палочко-ядерные и сегментноядерные гранулоциты. Клинические симптомы. жалобы на боли в костях, суставах, быструю утомляемость при малейшем напряжении, потливость, субфебрильную температуру, потерю массу тела, кровоточивость, бледность, геморрагии на коже. Объективно: увеличение печени и селезенки. У 50% больных развивается инфаркт селезенки – острые боли в левом подреберье с иррадиацией в левый бок, левое плечо и усиливающимися при глубоком вдохе. Диагностика: • В ОАК - анемия, увеличение СОЭ. Количество лейкоцитов увеличено до 200 -400 х109 /л со сдвигом влево до промиелоцитов. Обычно имеются все переходные формы к зрелым гранулоцитам. • пункционная трепанобиопсия с оценкой миелограммы- для точной диагностики лейкоза

Хронический лимфолейкоз – вариант лейкоза, при котором морфологическим субстратом являются зрелые и созревающие лимфоциты, функционально неполноценные и не выполняющие своих основных иммунологических защитных функций. Течение: • Доброкачественное • отсутствие признаков опухолевой прогрессии. • На основании этого хронический лимфолейкоз относят к доброкачественным опухолям кроветворной системы. Клинические симптомы. • В начальном периоде заболевания самочувствие у б/х. удовлетворительное. • могут обнаруживаться увеличенные периферические лимфоузлы. • в развернутый период хронического лимфолейкоза выявляется генерализованное увеличение лимфоузлов, селезенки, а также забрюшинных, мезентериальных, медиастинальных лимфоузлов. • Переферические лимфоузлы при пальпации безболезненные, мягкие. • Выявляется увеличение печени. • У больных отмечается тяжелая интоксикация, слабость, потливость, похудание, анорексия, повышение температуры тела, боли в костях, кожный зуд.

Лабораторные данные. • В ОАК - лейкоцитоз, резкое увеличение количества лимфоцитов, пролимфоциты, лимфобласты, увеличение СОЭ, анемия. • биопсия увеличенных лимфоузлов -с диагностической целью; • УЗИ печени, селезенки, лимфоузлов в брюшной полости; • рентгенологическое исследование органов грудной клеткидля оценки состояния загрудинных, паратрахеальных лимфоузлов.

Лечение: 1. химиотерапия цитостатиками ; (Рубомицин, Цитозар, Винкристин, преднизолон) по схеме. 2. 3. симптоматическая терапия в тяжелых случаях - пересадка костного мозга.
zabolevaniy_sist_krovi.pptx