Радиационные и химические поражения.pptx
- Количество слайдов: 53

Презентация на тему: Комбинированные радиационные и химические поражения. Кафедра травматологии и ортопедии Студентки 514 группы Лечебного вечернего факультета Горячевой Ю. В.

Комбинированные радиационные поражения Возникают в результате одновременного или последовательного воздействия поражающих факторов ядерного взрыва – комбинации острых лучевых поражений с ожогами и механическими повреждениями.
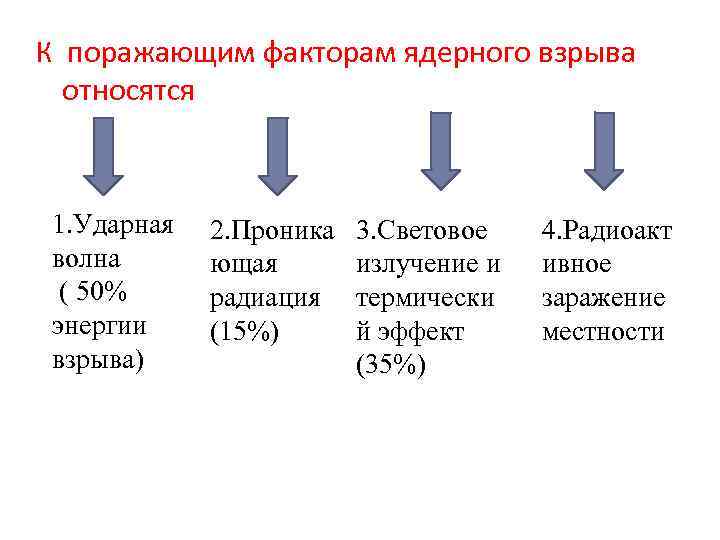
К поражающим факторам ядерного взрыва относятся 1. Ударная волна ( 50% энергии взрыва) 2. Проника ющая радиация (15%) 3. Световое излучение и термически й эффект (35%) 4. Радиоакт ивное заражение местности

Ударная волна- скачок уплотнения в среде, который движется со сверхзвуковой скоростью. На биологический объект действует давление сжатого плотного скоростного напора воздуха , его избыточное давление во фронте ударной волны и «отрицательное давление» после ее прохождения. Различают три вида механических повреждений : • Травмы, полученные в результате воздействия только взрывной волны • Закрытые травмы и ранения вторичными факторами , приведенными в действие взрывной волной • Травмы, полученные в результате метательного эффекта взрывной волны

Повреждения, вызванные действием избыточного/отрицательного давления : баротравма ушей, закрытая травма головного и спинного мозга, органов груди и живота. Повреждения, вызванные метательным эффектом и вторичными поражающими факторами : множественные и сочетанные травмы, сопровождающиеся кровопотерей и шоком. Повреждения, вызванные инфразвуковыми и звуковыми колебаниями : острая акустическая травма и реактивные психические расстройства.

Световое излучение - это электромагнитное излучение в ультрафиолетовой , видимой и инфракрасной областях спектра. Повреждения, вызванные действием светового излучения: 1. Профильные ожоги – подвержена незащищенная кожа, обращённая к эпицентру взрыва. 2. Контактные ожоги – на участках, где одежда плотно прилегает к телу – результат усиленного поглощения светового потока темным рисунком ткани или ее возгоранием.

3. Поражение органов зрения различной тяжести: • Временное ослепление (дезадаптация) – наступает сразу же после взрыва , через некоторое время начинает восстанавливаться. • Ядерная офтальмия (острый кератоконъюктивит) – возникает через несколько часов после взрыва. проявляется болью в глазах , светобоязнью и слезотечением. Объективно: гиперемия, отёк конъюктивы век и глазного яблока, иногда- язва роговицы и ее помутнение. • Ожоги глазного дна (хореоретинальные ожоги) – ожог соска зрительного нерва , жёлтого телаприводит к полной утрате зрения.

Проникающая радиация и радиоактивное заражение местности: Основная патологическая роль принадлежит гамма-лучам и нейтронам с их высокой проникающей способностью. Альфа и бета-лучи опасны при непосредственном попадании на рану, внутрь дыхательных путей или пищеварительного тракта, незащищенную кожу.

Особой чувствительностью обладают клетки с высокой митотической активностью – клетки крови. Может развиться аплазия костного мозга , а функция кроветворения нарушается вплоть до панцитопении – Тромбоцитопенический и геморрагический синдром. Характеризуется возникновением многочисленных кровоизлияний на коже, слизистых оболочках, во внутренних органах. Нарушаются процессы метаболизма и регенерации- накапливаются недоокисленные продукты обмена и свободные радикалы. Выраженные изменения претерпивают все звенья гомеостаза. Наступает угнетение иммунитета и неэффективность неспецифических механизмов защиты организма, что способствует развитию инфекционных осложнений.

Степень тяжести радиационного поражения определяется дозой полученного облучения: 1. Лёгкая степень острой лучевой болезни развивается при дозе радиации 1 -2 Гр. 2. Средняя – при 3 -4 Гр. 3. Тяжелая- при 4 -6 Гр. 4. Крайне тяжелая – свыше 5 Гр. Средняя летальная доза для человека при облучении всего тела составляет 3, 5 Гр –в течении 6 недель погибает 50% облучённых.

• При высоких дозах ( порядка 30 Гр) на первый план происходит поражение ЦНС – тремор, судороги, дискординация движений, угнетение сознания. Поражённые с церебральной формой ОЛБ погибают в течение 1 -2 суток. • При дозах 5 -10 Гр доминируют признаки расстройства функции желудочно-кишечного тракта: тошнота, рвота, диарея. Такие поражённые погибают в течение 1 -2 недель. • При меньших дозах радиации (от 1 до 5 Гр) развивается костно-мозговая форма ОЛБ.

Комбинации поражений: • Радиационномеханические • Механо-термические • Радиационнотермические

Клиническое течение ОЛБ. 4 периода: • В начальном периоде выраженность симптомов первичной реакции позволяет судить о тяжести радиационного поражения и прогнозе. • В латентный периоде ( мнимого благополучия) происходит ремиссия клинических симптомов. • В периоде разгара все клинические проявления радиационной патологии выражены в максимальной степени. • Период выздоровления- наступает если поражённый переживает все три ранее периода- период разрешения с частичным восстановлением.

Особенности КРП: 1. Наличие у поражённого признаков 2 -х или более патологий и развитие пёстрой клиники в результате сочетания ранних и поздних клинических проявлений радиационной патологии с местными и общими симптомами травмы. 2. Преобладание «ведущего компонента» - одного более тяжелого и выраженного в конкретный момент патологического процесса. В динамике КРП может меняться. 3. Взаимное отягощение нелучевых и лучевых компонентов КРП, проявляющееся в виде более тяжелого течения патологического процесса. Суммирование всех видов повреждений в едином организме приводит к утяжелениею общего состояния пораженного.

Патогенез КРП заключается в феномене взаимного отягощения. Совпадение ряда биохимических и патофизиологических нарушений, характерные как для лучевых, так и для нелучевых поражений ( анемия , ацидоз, интоксикация ) приводит к взаимному отягощению клинических проявлений каждого из повреждений. Основной патогенетический механизм ФВО – ограничение или утрата способности противостоять инфекции и токсическим субстратам различного происхождения. ФВО при ЛБ проявляется утяжелением неврологических , кардиоваскулярных и обменно – дистрофических расстройств. ФВО при травматической и ожоговой болезни проявляется более выраженными нарушениями функций жизненно важных органов, увеличением зоны некроза ран, замедлением фаз раневого процесса, генерализацией раневой инфекции.

Клинические проявления ФВО : • Более частое возникновение и более тяжелое течение травматического и ожогового шока , осложнений травматической болезни. • Более раннее развитие и более тяжелое течение основных синдромов периода разгара ОЛБ – панцитопенического , геморрагического , инфекционного. • Увеличение частоты ИО , повышенная склонность к генерализации инфекции. • Замедленное и осложненное течение заживления поврежденных органов и тканей.
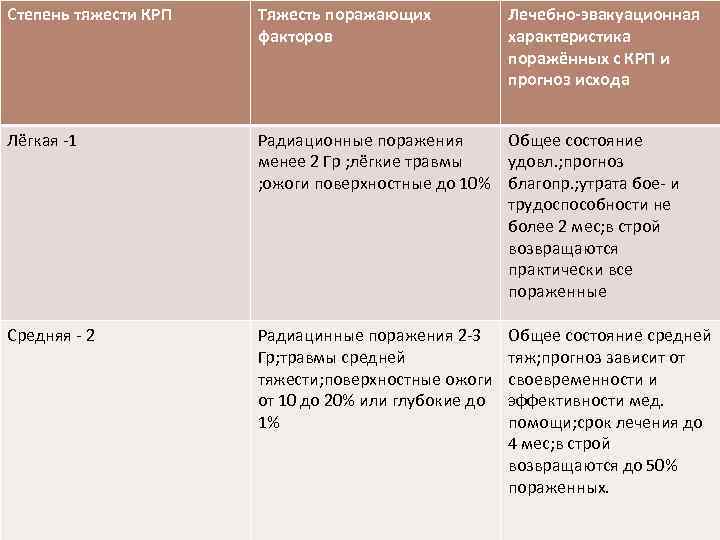
Степень тяжести КРП Тяжесть поражающих факторов Лечебно-эвакуационная характеристика поражённых с КРП и прогноз исхода Лёгкая -1 Радиационные поражения Общее состояние менее 2 Гр ; лёгкие травмы удовл. ; прогноз ; ожоги поверхностные до 10% благопр. ; утрата бое- и трудоспособности не более 2 мес; в строй возвращаются практически все пораженные Средняя - 2 Радиацинные поражения 2 -3 Гр; травмы средней тяжести; поверхностные ожоги от 10 до 20% или глубокие до 1% Общее состояние средней тяж; прогноз зависит от своевременности и эффективности мед. помощи; срок лечения до 4 мес; в строй возвращаются до 50% пораженных.
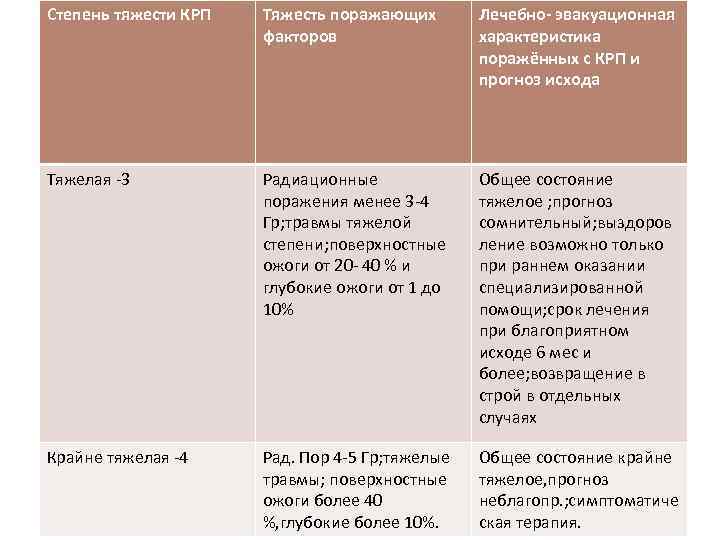
Степень тяжести КРП Тяжесть поражающих факторов Лечебно- эвакуационная характеристика поражённых с КРП и прогноз исхода Тяжелая -3 Радиационные поражения менее 3 -4 Гр; травмы тяжелой степени; поверхностные ожоги от 20 - 40 % и глубокие ожоги от 1 до 10% Общее состояние тяжелое ; прогноз сомнительный; выздоров ление возможно только при раннем оказании специализированной помощи; срок лечения при благоприятном исходе 6 мес и более; возвращение в строй в отдельных случаях Крайне тяжелая -4 Рад. Пор 4 -5 Гр; тяжелые травмы; поверхностные ожоги более 40 %, глубокие более 10%. Общее состояние крайне тяжелое, прогноз неблагопр. ; симптоматиче ская терапия.

Периоды клинического течения КРП: 1. Начальный или период первичных лучевых и нелучевых реакций (первые часы или сутки после поражения). В клинической картине на первом плане проявление нелучевых травм: болевой синдром, травматический или ожоговый шок, острая кровопотеря, острые расстройства дыхания и гемодинамики. Гематологические сдвиги: нейтрофильный лейкоцитоз, анемия( при массивной кровопотере), гемоконцентрация( при обширных ожогах или СДС). Признаки первичной реакции лучевого поражения : тошнота, рвота, гиподинамия. Абсолютная лимфопенияважный диагностический признак КРП.

2. Период преобладания нелучевых компонентов: соответствует 2 и 3 периодам травматической болезни и периоду острой ожоговой токсемии ожоговой болезни. Продолжительность его зависит от дозы облучения ( 3 -4 нед 1 -2 Гр, 1 -2 нед при более 4 Гр). Вследствии ФВО наблюдаются и тяжело протекают характерные для этого периода инфекционные и неинфекционные осложнения. Выраженная постгеморрагическая анемия , лейкоцитоз сменяется лейкопенией.

3. Период преобладания лучевого компонента: (критический период , роазвивается ПОН) доминирование симптомов, характерных для ОЛБ, максимальное проявление ФВО. Усугубляются признаки лучевого панцитопенического синдрома и кровоточивости. Увеличивается выраженность нелучевых компонентов: развитие раневой инфекции на фоне замедления регенерации ран , вероятность вторичных кровотечений, повышенная ранимость тканей при операциях и манипуляциях , увеличение зон раневых ожогов. Вероятность развития сепсиса.

4. Период восстановления: постепенная активация регенеративных процессов , восстановление иммуной реактивности, появление положительной динамики заживления ран, ожогов, переломов. Неудовлетворительные результаты лечения и увеличение срока нетрудоспособности поражённого в результате сохранения в течение длительного времени последствий нелучевых травм ( трофические язвы, остеомиелит, ложные суставы, контрактуры, рубцовые деформации) поскольку протекают в условиях гемо и имуннопоэза.

Принципы диагностики КРП: Важным признаком КРП является несоответствие клинической симптоматики и общей тяжести состояния характеру и степени тяжести нелучевых травм. 1. Характер, локализация поражений. 2. Оценка степени тяжести механической и ожоговой травм. 3. Выявление степени тяжести радиационного поражения.

Индикация лучевого поражения осуществляется: 1) Из данных анамнеза: нахождение поражённого в зоне действия поражающих факторов ядерного взрыва или радиационной катастрофы; времени появления и выраженности симптомов первичной реакции , особенно рвоты. 2) Выявленный симптомокомплекс при первичном осмотре поражённого – спутанное сознание, холодный пот, признаки ОДН, снижение АД, не соответствующее морфологическим проявлениям нелучевых травм. 3) Гематологические показатели: лимфопения, лейкопения. 4) Кардиологические и цитологические исследования.

Лечение КРП: Заключается в комплексном применении средств и методов лечения лучевых и нелучевых травм. КРМП следует рассматривать как специфический вид травматической болезни. 1. Всех пораженных с КРП при жизнеугрожающих механических повреждениях первоначально следует лечить так, как если бы не было радиационного воздействия – использование скрытого периода ОЛБ для проведения хирургических мероприятий. 2. Срочные и отсроченные оперативные вмешательства должны быть выполнены в максимально ранние сроки ( до 2 суток) , т. е. до развития ИО.

3. Интенсивная терапия КРМП должна начинаться максимально рано, быть патогенетически обоснованной , включать методы и средства лечения лучевых и нелучевых травм. 4. Профилактическое использование антибиотиков при тяжелых КРП должно строиться по принципу « деэскалационной» антибиотикотерапии. В последующем антибиотикотерапия проводится непрерывно до завершения периода разгара лучевой болезни. 5. Дезинтоксикационная терапия , проводимая в комплексном лечении КРП, должна включать все имеющиеся средства. 6. Содержание и последовательность проводимых лечебных мероприятий должны учитывать возможные смены ведущего компонента КРП.

В начальном периоде основные силы должны быть направлены на ликвидацию последствий нелучевых повреждений и профилактику их осложнений: восстановление внешнего дыхания, окончательную остановку кровотечения, обезболивание, лечебную иммобилизацию переломов, профилактику раневой инфекции. При тяжелых травмах , сопровождающихся шоком – противошоковая терапия. Хирургические вмешательства по неотложным и срочным показаниям. При имеющихся признаках первичной реакции на облучение – купирование противорвотными препаратами.

В периоде преобладания нелучевых компонентов: значительно расширяется содержание хирургической помощи при радиационно - механических поражениях. В максимально ранние сроки (до 2 суток) должна быть проведена ПХО ран и открытых переломов, а также все мероприятия квалифицированной и специализированной хирургической помощи – пораженные с КРП в последующих периодах переносят хирургические вмешательства гораздо хуже.

Период преобладания лучевого компонента: проведение мероприятий по борьбе с панцитопеническим и геморрагическим синдромами (замещающая терапия), инфекционными осложнениями , а также на проведение дезинтоксикационной и симптоматической терапии. Основной хирургический аспект мероприятий- профилактика и лечение раневой инфекции. Хирургические вмешательства только по жизненным показаниям ( наружные и внутренние кровотечения , перфорация полых органов). Обязательные мероприятия при хир. вмешательстве: 1. Тщательный гемостаз ( предварительное пережатие сосудов на протяжении , электро-, термо-, и аргоновая коагуляция, применение гемостатической губки «Гемасепт» . 2. Повышение свертываемости крови ( препараты кальция, эпсилон-аминокапроновая кислота, викасол, дицинон, переливание донорской свежезаготовленной крови и плазмы).

Период восстановления: патогенетическая и симптоматическая терапия остаточных явлений лучевого поражения и последствий нелучевых травм. Оперативное лечение глубоких и обширных ожогов – пластическое замещение кожных покровов , необходимые реконструктивно – восстановительные операции по поводу последствий механических травм и их осложнений , а также комплекс мероприятий медицинской реабилитации ( лечебная физкультура, физиотерапия).

Помощь при КРП на этапах медицинской эвакуации: • 1) 2) 3) 4) 5) 6) 7) 8) На этапах первой и доврачебной помощи ( МПБ) наличие радиационного поражения не сказывается на обычном объёме мероприятий. Дополнительно проводится частичная санитарная обработка. Временная остановка кровотечения Наложение асептической повязки на раны Транспортная иммобилизация Борьба с асфиксией Искусственное дыхание Наложение окклюзионной повязки Введение обезболивания А/б

• На этапе первой врачебной помощи ( МПП) проводятся мероприятия для устранения угрозы жизни больного и предотвращение тяжелых осложнений. Дозиметрический контроль, осуществляет санитар дозиметрист на входе на сортировочный пост. Сортировка , выделение поражённых радиоактивными веществами и проведение санитарной обработки.

Неотложные мероприятия: Отсроченные мероприятия: 1. Остановка кровотечения ( зажим, лигатура, наложение жгута) 2. Устранение асфиксии ( интубация, коникотомия, окклюзионная повязка) 3. Пункция плевральной полости ( иглой Дюфо) 4. Введение кровезаменителей 5. Введение обезболивающего 6. Транспортная иммобилизация 7. НМС и ИВЛ 8. Отсечение конечности на лоскуте 9. Парантеральное введение а/б 1. Введение кровезаменителей 2. Исправление недостатков повязок и шин 3. Введение антибиотиков и ПСС или ПСЧИ 4. Обезболивание

• На этапе квалифицированной медицинской помощи оказывают: 1. Хирургическую помощь в операционной ( проникающее ранение живота, черепа, груди, компрессией головного мозга). 2. Нуждающимся в противошоковой терапии ( шок, ожоговая болезнь, внутренние кровотечения). 3. Нуждающиеся в хирургической помощи в перевязочной с наружным кровотечением, открытым пневмотораксом, необратимой ишемией конечностей, ожоговым струпом. 4. С анаэробными болезнями

• На этапе специализированной помощи медицинская сортировка пораженных с КРП с разделением по степени тяжести : 1. Пораженные с КРП легкой степени тяжести – не нуждаются в специализированном лечении в ВПМГ или ВПНх. Г и переводятся в военно полевой госпиталь для легкораненных. 2. Пораженные с КРП средней и тяжелой степени тяжести – нуждающиеся в специализированном хирургическом лечении в ВПМГ или ВПНх. Г. 3. Пораженные с крайне тяжелыми КРП – нуждаются лишь в симптоматическом лечении.

В госпиталях выполняется завершение хирургического лечения ПХО ран, внешний остеосинтез открытых переломов. Длительность лечения 4 -6 месяцев, поэтому пораженных с КРП средней и тяжелой степени в периоде временной стабилизации состояния переводят в ТГЗ. Особенности хирургического лечения пораженных , имеющие раны , зараженные РВ: • Уровень заражения раны обычно сочетается с дозой общего облучения пораженного. • С помощью дозиметрического контроля выделяются в отдельный поток. В составе ОСО разворачивают перевязочную для смены повязок, зараженных РВ. • Оказание медицинской помощи и лечение проводится в отдельных помещениях с соблюдением мер профилактики вторичного загрязнения РВ других раненых и медперсонала. Хирурги во время оперативного вмешательства должны быть одеты в длинный клеенчатый фартук, двух халатов, резиновых сапог, двух пар перчаток, многослойных масок , специальных очков. После дозиметрический контроль.

Особенности ПХО раны , зараженной РВ: Обеспечение благоприятных условий для заживления раны и максимальное удаление РВ из раны. Иссечение проводят радикальнее обычного – в пределах здоровых тканей, загрязненных РВ выше допустимых норм. В случае сохранения опасного уровня загрязнения Рв следует провести дополнительное иссечение тканей. Рану часто и обильно промывают растворами антисептиков. По завершению хирургической обработки , рана рыхло заполняется тампонами с гипертоническим раствором или адсорбирующими повязками для удаления раневого отделяемого ( вместе с отделяемым из раны выходят и РВ , оставшиеся после обработки). Своевременно и радикально проведеная ПХО ран , загрязненных РВ, обеспечивает возможность их гладкого заживления , снижает риск развития ИО, уменьшает опасность внутреннего облучения.

Комбинированные химические поражения. Являются результатом одновременного или последовательного воздействия ОВТВ и механической либо термической травмы. Отравляющие и высокоактивные вещества оказывают отрицательное влияние на течение раневого процесса , что требует от хирургов значительных усилий и определенной тактики лечения этой формы комбинированных поражений.

Комбинации при воздействии ОВТВ на раненых с травмами , ранениями, ожогами: • Ранение или ожог , при которых ядом заражена только рана • Ранение, при котором , помимо зараженной раны имеется и воздействие ОВТВ вследствие его попадания на неповрежденный кожный покров, в органы дыхания. • Ранение , при котором яд не поник в рану , но поражение ОВ произошло другими путями.

Патогенез КХП: В основе ФВО – поражение ОВТВ ухудшает течение и прогноз ранения , закрытой травмы или ожога , а последние отягощают проявления и исход химического поражения. Результат действия различных поражающих факторов на организм проявляется не простым суммированием ожидаемой реакции от каждого компонента , а их аддитивным или потенцирующим действием. Как следствие более тяжелое проявление воздействия каждого из них. При КХП имеет значение как последовательность действия поражающих факторов , так и место приложения.

Диагностика КХП: Необходимо обращать внимание на : • Признаки отравления , однотипные у всех пораженных • В области ранения могут быть схожие изменения в тканях • Присутствие в ране , на коже, на обмундировании следов ОВТВ • Несоответствие выраженных болевых ощущений и размеров раны • Присутствие в необычного запаха, кровоточивости или наоборот сухости раны • Своеобразный отек и некроз тканей

Идентификация ОВТВ попавших в рану проводится на основании : 1. Клинической диагностики- основанной на характерных клинических признаках интоксикации 2. Химико-аналитическом или микроскопическом исследовании иссеченных в ходе хирургической обработки раны тканей 3. Рентгенография областей тела , где располагаются раны с подозрением на заражение кожно-нарывным ОВТВ.

Фосфорорганические соединения. ОВ нервнопаралитического действия Инсектициды БОВ • • • Табун Зарин Зоман Циклон Б Паракват Пестициды • • • Паратион-Метил Хлорофос Карбофос Дихлофос

Пути поступления: ингаляционный, чрескожный, пероральный. Клиника : сначала возбуждение, затем истощение нервного проведения ( паралич нервного происхождения) Степени : 1. Лёгкая степень – миотическая форма : Чувство стеснения и сдавления в груди , неприятные ощущения в глазах , гиперемия склер, чувство страха, состояние возбуждения , гиперсаливация, бронхорея, бронхоспазм.

2. Средняя степень (бронхоспастическая форма)- усиление бронхоспазма , приступы удушья, тошнота, рвота, диарея, фибриллярные подергивания мышц лица , головы, переходящие на конечности присоединяется спутанность сознания , неустойчивость пульса и АД. Судороги могут стать генерализованными. 3. Тяжелая степень – бурное развитие клоникотонических судорог , которые прекращаются в агональном периоде. Дыхание вначале шумное, в агональном периоде поверхностное. Смерть от паралича дыхательного центра.

Синдромы при отравлении ОВ нервно - паралитического действия: 1. Психотический : головная боль, головокружение, паника, агрессивность, потеря сознания, клонические судороги. 2. Мускариноподобный или бронхоспастический: результат действия на М-, Н-хр. Бронхорея, ринорея, гиперсаливация, спастические боли в желудке, рвота, непроизвольная дефекация, учащенное мочеиспускание, снижение АД, брадиаритмия. 3. Никотиноподобный: мелкие фибрилляции, мышечная слабость, снижение АД. 4. Экстрапирамидный : тремор всего тела, ригидность мышц туловища и конечностей, клонико-тонические судороги. 5. Асфиксический: расстройство дыхания, цианоз, асфиксия ( спазм гладкой мускулатуры ).

Особенности клиники в зависимости от пути поступления: • Ингаляционный путь-клиника развивается быстро, резко выражен миоз, гиперсаливация, бронхорея, бронхоспазм. • Чрескожный-волнообразное течение. • Пероральный-картина острого отравления.

Заражение ран ФОВ не вызывает изменений тканей , но сопровождается быстрым развитием общерезорбтивного действия яда, приводящего к гибели раненого в ближайшие минуты. Фибриллярные сокращения мышц в ране , обильное потоотделение на зараженном участке кожи чаще не имеет практического значения. ФОВ не влияют на репарацию, поэтому хирургическое лечение должно проводиться с общими принципами лечения огнестрельных ран. При наличии неотложных показаний хирургические вмешательства параллельно с восстановлением жизненно важных функций.

Лечение : Специфическая терапия: Неспецифическая терапия: • Введение антидотов Детоксикационная терапия, (реактиватора АХЭ): Оксигенация, ИВЛ, раствор Афин, Будаксим, АЛ Гидрокарбоната натрия 85, Тарен. 8, 4%-200 мл ( для стимуляции дыхательного • Холинолитики ( защищают органы и ткани центра), сердечные препараты, эуфиллин ( для от избытка АХ): купирования Атропин, Дипироксим, бронхоспазма), раствор Изонитрозин. Магния сульфата( для Введение дробное до профилактики отёка мозга), периатропинизации антибиотикотерапия.

Поражения ФОВ требуют проведения антидотной терапии и мероприятий, направленных на ликвидацию интоксикации, восстановление жизненно важных функций организма. • На этапе первой и доврачебной помощи- кроме мероприятий, направленных на лечение ранения, травмы или ожога выполняются: 1. Надевание противогаза 2. Введение лечебного антидота из Аи 3. Частичная санитарная обработка содержимым индивидуального противохимического пакета 4. Вынос из очага поражения

• На этапе первой врачебной помощи – на сортировочном посту деление на 2 группы: представляющие и не представляющие опасности для окружающих. Представители 1 группы отправляются нп площадку специальной обработки для ЧСО(дегазация капельно-жидких ОВТВ, попавших на открытые участки тела и обмундирование). Для пораженных с КХП разворачивают отдельную перевязочную, где медперсонал работает в СИЗ. В перевязочной обработка раны: обработка кожи вокруг раны смесью 8 % двууглекислой соды и 5 % раствором перекиси водорода, а самой раны 5 %двууглекислой соды.

• На этапе квалифицированной помощи ( ОМО) – 1 группа пораженных проходит полную санитарную обработку ( раздевание, обмывание тела водой с мылом, дегазация зараженных участков тела, смена белья и обмундирования. Изменяется структура развертывания и содержание работы функциональных подразделений ОМБ – отделяется палата для интенсивной терапии, развернутая дополнительная операционная Основная особенность квалифицированной помощи – необходимость выполнить хирургическую обработку раны в первые часы после поражения. Проведение антидотной, детоксикационной терапии.

• На этапе Специализированной медицинской помощи: В ВПМГ в зависимости от характера и степени выраженности компонентов поражения. В определении лечебной тактики участвуют хирург, комбустиолог, травматолог, терапевттоксиколог. Лечение направлено на снятие токсического воздействия ОВ и его последствий , коррекцию нарушенных функций организма , восстановление иммунологического статуса, профилактику ИО, стимуляцию репаративных процессов.
Радиационные и химические поражения.pptx