4813.ppt
- Количество слайдов: 38
 Презентация На тему: «Коматозные состояния. Смерть мозга» Подготовила: Кронова Маргарита Игоревна 4 курс, 10 группа, ЛФ Гродно 2016
Презентация На тему: «Коматозные состояния. Смерть мозга» Подготовила: Кронова Маргарита Игоревна 4 курс, 10 группа, ЛФ Гродно 2016
 Эпидемиология Диагностируется у 5% пациентов, поступающих в отделения реанимации и интенсивной терапии Смертность в течение 1 года после комы, обусловленной причинами, не связанными с ЧМТ – 88% У пострадавших с ЧМТ – 25%
Эпидемиология Диагностируется у 5% пациентов, поступающих в отделения реанимации и интенсивной терапии Смертность в течение 1 года после комы, обусловленной причинами, не связанными с ЧМТ – 88% У пострадавших с ЧМТ – 25%
 КОМАТОЗНЫЕ СОСТОЯНИЯ Оглушение (сомноленция) — угнетение сознания с сохранением ог раниченного словесного контакта на фоне повышения порога воспри ятия внешних раздражителей и снижения собственной психической активности. Сопор — глубокое угнетение сознания с сохранением координиро ванных защитных реакций и открывания глаз в ответ на болевые, звуковые и другие раздражители. Возможно выведение больного из этого состояния на короткое время. Ступор — состояние глубокого патологического сна или ареактив ности, из которого больной может быть выведен только при использова нии сильных (надпороговых) и повторных стимулов. После прекращения стимуляции вновь наступает состояние ареактивности. Кома — состояние, характеризующееся невосприимчивостью к внешним раздражителям. У больного отсутствуют сознательные реакции на внешние и внутренние стимулы и признаки, характеризующие психи ческую деятельность.
КОМАТОЗНЫЕ СОСТОЯНИЯ Оглушение (сомноленция) — угнетение сознания с сохранением ог раниченного словесного контакта на фоне повышения порога воспри ятия внешних раздражителей и снижения собственной психической активности. Сопор — глубокое угнетение сознания с сохранением координиро ванных защитных реакций и открывания глаз в ответ на болевые, звуковые и другие раздражители. Возможно выведение больного из этого состояния на короткое время. Ступор — состояние глубокого патологического сна или ареактив ности, из которого больной может быть выведен только при использова нии сильных (надпороговых) и повторных стимулов. После прекращения стимуляции вновь наступает состояние ареактивности. Кома — состояние, характеризующееся невосприимчивостью к внешним раздражителям. У больного отсутствуют сознательные реакции на внешние и внутренние стимулы и признаки, характеризующие психи ческую деятельность.
 Кома l состояние глубокого угнетения функций ЦНС, проявляющееся утратой сознания, реакции на внешние раздражители и расстройством регуляции жизненно важных функций организма.
Кома l состояние глубокого угнетения функций ЦНС, проявляющееся утратой сознания, реакции на внешние раздражители и расстройством регуляции жизненно важных функций организма.
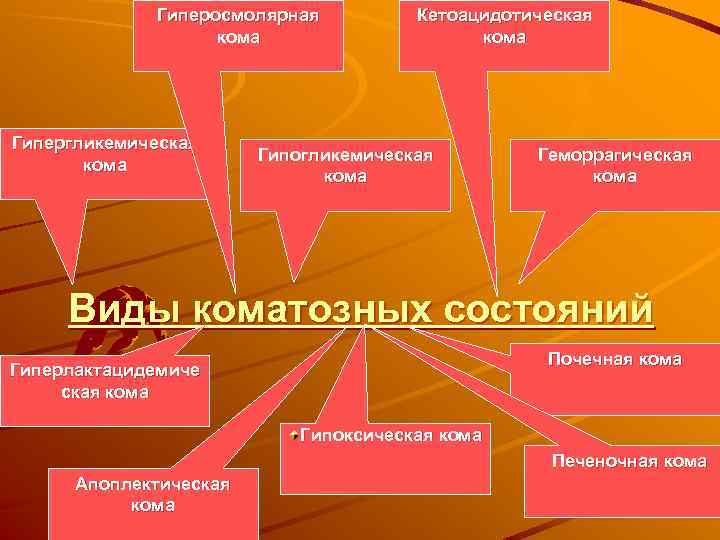 Гиперосмолярная кома Гипергликемическая кома Кетоацидотическая кома Гипогликемическая кома Геморрагическая кома Виды коматозных состояний Почечная кома Гиперлактацидемиче ская кома Гипоксическая кома Печеночная кома Апоплектическая кома
Гиперосмолярная кома Гипергликемическая кома Кетоацидотическая кома Гипогликемическая кома Геморрагическая кома Виды коматозных состояний Почечная кома Гиперлактацидемиче ская кома Гипоксическая кома Печеночная кома Апоплектическая кома
 Патогенез коматозных состояний Основное значение имеют: токсическое повреждение клеток центральной нервной системы. нарушения кровообращения в головном мозге Чаще всего коматозные состояния наблюдаются при острых нарушениях мозгового кровообращения, сахарном диабете, хроническом нефрите, нарастающей печеночной недостаточности, тяжелых отравлениях ядами.
Патогенез коматозных состояний Основное значение имеют: токсическое повреждение клеток центральной нервной системы. нарушения кровообращения в головном мозге Чаще всего коматозные состояния наблюдаются при острых нарушениях мозгового кровообращения, сахарном диабете, хроническом нефрите, нарастающей печеночной недостаточности, тяжелых отравлениях ядами.
 Апоплектическая кома следствие острого нарушения мозгового кровообращения встречается наиболее часто. Развивается довольно быстро или молниеносно при разрыве сосуда и кровоизлияний в мозг или в мозговые оболочки (геморрагический инсульт).
Апоплектическая кома следствие острого нарушения мозгового кровообращения встречается наиболее часто. Развивается довольно быстро или молниеносно при разрыве сосуда и кровоизлияний в мозг или в мозговые оболочки (геморрагический инсульт).
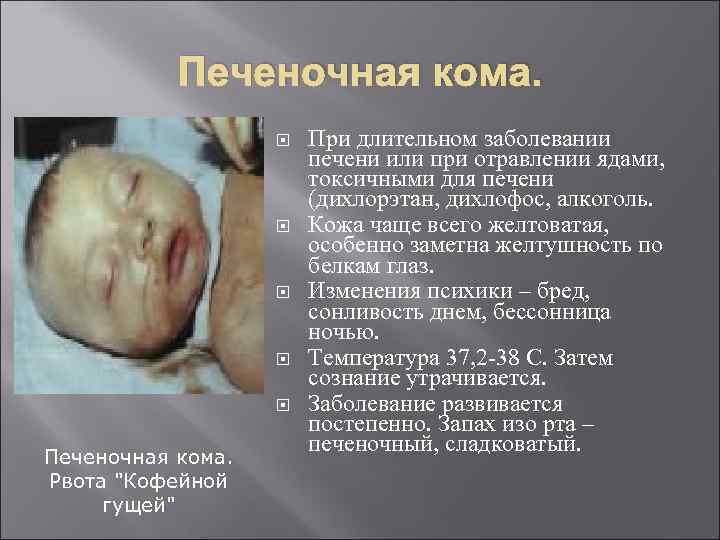 Печеночная кома. Печеночная кома. Рвота "Кофейной гущей" При длительном заболевании печени или при отравлении ядами, токсичными для печени (дихлорэтан, дихлофос, алкоголь. Кожа чаще всего желтоватая, особенно заметна желтушность по белкам глаз. Изменения психики – бред, сонливость днем, бессонница ночью. Температура 37, 2 38 С. Затем сознание утрачивается. Заболевание развивается постепенно. Запах изо рта – печеночный, сладковатый.
Печеночная кома. Печеночная кома. Рвота "Кофейной гущей" При длительном заболевании печени или при отравлении ядами, токсичными для печени (дихлорэтан, дихлофос, алкоголь. Кожа чаще всего желтоватая, особенно заметна желтушность по белкам глаз. Изменения психики – бред, сонливость днем, бессонница ночью. Температура 37, 2 38 С. Затем сознание утрачивается. Заболевание развивается постепенно. Запах изо рта – печеночный, сладковатый.
 Гипоксическая кома ¡ может развиться вследствие сердечного или кардиогенного шока при инфаркте миокарда, возникает гипоксическое состояние, обусловленное недостатком кислорода и питательных веществ. Это состояние возникает очень быстро, так клетки мозга не имеют запаса кислорода и питательных веществ и гибель их, наступает через 5 минут.
Гипоксическая кома ¡ может развиться вследствие сердечного или кардиогенного шока при инфаркте миокарда, возникает гипоксическое состояние, обусловленное недостатком кислорода и питательных веществ. Это состояние возникает очень быстро, так клетки мозга не имеют запаса кислорода и питательных веществ и гибель их, наступает через 5 минут.
 Почечная кома возникает при длительном заболевании почек (почечно каменная болезнь, пиелонефрит, гломерулонефрит), сопровождающемся хронической почечной недостаточностью (ХПН). мозг отравляется продуктами распада белка (мочевина, мочевая кислота и др. ). Кома развивается постепенно, сначала появляются слабость, кровоточивость десен, шум в голове и ушах, выраженная бледность (анемия). В какой то момент времени больной начинает бредить, а затем и вовсе теряет сознание. Изо рта появляется запах мочи или аммиака, кожа покрыта белым налетом (кристаллами соли).
Почечная кома возникает при длительном заболевании почек (почечно каменная болезнь, пиелонефрит, гломерулонефрит), сопровождающемся хронической почечной недостаточностью (ХПН). мозг отравляется продуктами распада белка (мочевина, мочевая кислота и др. ). Кома развивается постепенно, сначала появляются слабость, кровоточивость десен, шум в голове и ушах, выраженная бледность (анемия). В какой то момент времени больной начинает бредить, а затем и вовсе теряет сознание. Изо рта появляется запах мочи или аммиака, кожа покрыта белым налетом (кристаллами соли).
 Геморрагическая кома. Кома при кровопотере развивается постепенно При этом у больного, очень частый пульс, крайне низкое давление. l Если кровопотеря постепенная (часто при внутреннем кровотечении), то сознание остается долго неизмененным, но когда кровопотеря становится критической, сознание утрачивается и это очень опасный признак, так как последствия недостатка кислорода в мозге и тканях организма могут стать необратимыми. l l
Геморрагическая кома. Кома при кровопотере развивается постепенно При этом у больного, очень частый пульс, крайне низкое давление. l Если кровопотеря постепенная (часто при внутреннем кровотечении), то сознание остается долго неизмененным, но когда кровопотеря становится критической, сознание утрачивается и это очень опасный признак, так как последствия недостатка кислорода в мозге и тканях организма могут стать необратимыми. l l
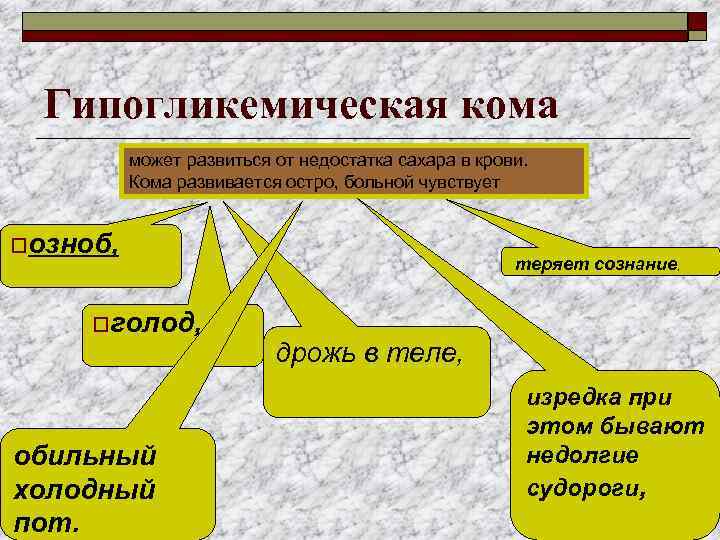 Гипогликемическая кома может развиться от недостатка сахара в крови. Кома развивается остро, больной чувствует oозноб, oголод, обильный холодный пот. теряет сознание, дрожь в теле, изредка при этом бывают недолгие судороги,
Гипогликемическая кома может развиться от недостатка сахара в крови. Кома развивается остро, больной чувствует oозноб, oголод, обильный холодный пот. теряет сознание, дрожь в теле, изредка при этом бывают недолгие судороги,
 Гипергликемическая кома • развивается постепенно • сопровождается сухостью во рту, • больной много пьет, если в этот момент взять кровь на анализ сахара, то показатели повышены. • Кома развивается обычно у больных с сахарным диабетом. • Отличительной особенностью комы является то, что кроме полной утраты сознания, кожа сухая, теплая на ощупь, изо рта запах яблок или ацетона.
Гипергликемическая кома • развивается постепенно • сопровождается сухостью во рту, • больной много пьет, если в этот момент взять кровь на анализ сахара, то показатели повышены. • Кома развивается обычно у больных с сахарным диабетом. • Отличительной особенностью комы является то, что кроме полной утраты сознания, кожа сухая, теплая на ощупь, изо рта запах яблок или ацетона.
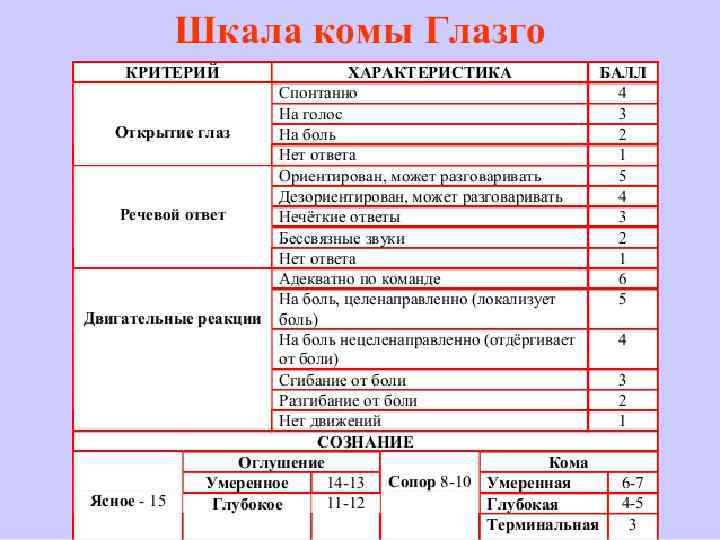
 Кома имеет 4 степени тяжести n 1 степень n 2 степень n 3 степень n 4 степень
Кома имеет 4 степени тяжести n 1 степень n 2 степень n 3 степень n 4 степень
 Кома 1 степени (легкая степень) Больной оглушен, речь смазанная, на вопросы отвечает с трудом Øглотание затруднено, фотореакция зрачков вялая, корнеальные рефлексы сохранены. Øпроизвольные движения отсутствуют Øне бывает расстройств сердечно-сосудистой системы и дыхания Øвозможны психическое беспокойство, сонливость днем, а ночью возбуждение. Øмышечный тонус и сухожильные рефлексы снижены
Кома 1 степени (легкая степень) Больной оглушен, речь смазанная, на вопросы отвечает с трудом Øглотание затруднено, фотореакция зрачков вялая, корнеальные рефлексы сохранены. Øпроизвольные движения отсутствуют Øне бывает расстройств сердечно-сосудистой системы и дыхания Øвозможны психическое беспокойство, сонливость днем, а ночью возбуждение. Øмышечный тонус и сухожильные рефлексы снижены
 Кома 2 степени (средняя степень) глубокое угнетение сознания (сопор); повышение, затем ослабление сухожильных рефлексов резкое торможение реакций на сильные раздражители, включая болевые; Тахикардия, тахипноэ, тенденция к снижению АД. расстройство функции тазовых органов, патологическое дыхание (К М, Ч С), расстройство деятельности ССС.
Кома 2 степени (средняя степень) глубокое угнетение сознания (сопор); повышение, затем ослабление сухожильных рефлексов резкое торможение реакций на сильные раздражители, включая болевые; Тахикардия, тахипноэ, тенденция к снижению АД. расстройство функции тазовых органов, патологическое дыхание (К М, Ч С), расстройство деятельности ССС.
 Кома 3 степени (атоническая, глубокая кома) глубокий сон, больные в контакт не вступают, сознание утрачено, у некоторых сохранена болевая чувствительность. Мышечная дистония, спастические сокращения отдельных групп мышц. Мочеиспускание и дефекация непроизвольные. Дыхание частое, поверхностное, аритмичное; значительная артериальная гипотензия; зрачки расширены
Кома 3 степени (атоническая, глубокая кома) глубокий сон, больные в контакт не вступают, сознание утрачено, у некоторых сохранена болевая чувствительность. Мышечная дистония, спастические сокращения отдельных групп мышц. Мочеиспускание и дефекация непроизвольные. Дыхание частое, поверхностное, аритмичное; значительная артериальная гипотензия; зрачки расширены
 Кома 4 степени (запредельная кома) Отсутствие самостоятельного дыхания, грубые нарушения деятельности серденососудистой системы на фоне полной арефлексии и отсутствия биоэлектрической активности головного мозга.
Кома 4 степени (запредельная кома) Отсутствие самостоятельного дыхания, грубые нарушения деятельности серденососудистой системы на фоне полной арефлексии и отсутствия биоэлектрической активности головного мозга.
 Особенности состояния кожных покровов больного при комах разной этиологии Розовая окраска кожи характерна для комы при отравлении угарным газом При алкогольной коме, кровоизлиянии в мозг лицо обычно гиперемировано. Влажная, покрытая потом кожа характерна для гипогликемической комы Следы старых расчесов на коже могут быть отмечены у больных диабетической, печеночной и уремической комой Желтушность кожи наблюдается обычно при печеночной коме При диабетической коме кожа всегда сухая. при уремии, тромбозе мозговых сосудов, малокровии кожа бледная.
Особенности состояния кожных покровов больного при комах разной этиологии Розовая окраска кожи характерна для комы при отравлении угарным газом При алкогольной коме, кровоизлиянии в мозг лицо обычно гиперемировано. Влажная, покрытая потом кожа характерна для гипогликемической комы Следы старых расчесов на коже могут быть отмечены у больных диабетической, печеночной и уремической комой Желтушность кожи наблюдается обычно при печеночной коме При диабетической коме кожа всегда сухая. при уремии, тромбозе мозговых сосудов, малокровии кожа бледная.
 Тургор Определенное значение имеет исследование тургора кожи. При некоторых заболеваниях, сопровождающихся обезвоживанием организма и ведущих к развитию комы, отмечается значительное снижение тургора кожи. Этот признак особенно выражен при диабетической коме. Аналогичное снижение тургора глазных яблок при диабетической коме делает их мягкими, что хорошо определяется пальпаторно.
Тургор Определенное значение имеет исследование тургора кожи. При некоторых заболеваниях, сопровождающихся обезвоживанием организма и ведущих к развитию комы, отмечается значительное снижение тургора кожи. Этот признак особенно выражен при диабетической коме. Аналогичное снижение тургора глазных яблок при диабетической коме делает их мягкими, что хорошо определяется пальпаторно.
 Отличительные особенности слизистых оболочек при комах разной этиологии Выраженные отеки подкожной клетчатки могут выявляться у больных при уремической и печеночной комах Желтушность склер обычно выявляется при печеночной коме, анемиях Для уремической комы характерна необычайная сухость языка Наличие свежих прикусов и рубцов от старых прикусов должно наводить на мысль об эпилепсии
Отличительные особенности слизистых оболочек при комах разной этиологии Выраженные отеки подкожной клетчатки могут выявляться у больных при уремической и печеночной комах Желтушность склер обычно выявляется при печеночной коме, анемиях Для уремической комы характерна необычайная сухость языка Наличие свежих прикусов и рубцов от старых прикусов должно наводить на мысль об эпилепсии
 Особенности дыхания больного при различных типах комы §Большое шумное дыхание Куссмауля нередко наблюдается при диабетической и печеночной комах. При мозговой коме обычно появляется храпящее дыхание §Нередко у больных в коме отмечается дыхание Чейна. Стокса с постепенным усилением, а затем ослаблением глубины дыхательных движений вплоть до появления паузы в дыхательных движениях (период апноэ).
Особенности дыхания больного при различных типах комы §Большое шумное дыхание Куссмауля нередко наблюдается при диабетической и печеночной комах. При мозговой коме обычно появляется храпящее дыхание §Нередко у больных в коме отмечается дыхание Чейна. Стокса с постепенным усилением, а затем ослаблением глубины дыхательных движений вплоть до появления паузы в дыхательных движениях (период апноэ).
 Особенности состояния сердечнососудистой системы при комах различной этиологии o o Брадикардия с напряжением пульса и высоким артериальным давлением отмечается при эклампсии, в начальных стадиях мозговой комы. Высокая артериальная гипертония выявляется обычно у больных уремической комой. При диабетической коме определяются низкое артериальное давление и тахикардия. Выявление грубой неврологической симптоматики в виде гемиплегии или гемипареза свидетельствует об остром нарушении мозгового кровообращения как причине комы.
Особенности состояния сердечнососудистой системы при комах различной этиологии o o Брадикардия с напряжением пульса и высоким артериальным давлением отмечается при эклампсии, в начальных стадиях мозговой комы. Высокая артериальная гипертония выявляется обычно у больных уремической комой. При диабетической коме определяются низкое артериальное давление и тахикардия. Выявление грубой неврологической симптоматики в виде гемиплегии или гемипареза свидетельствует об остром нарушении мозгового кровообращения как причине комы.
 Оказание помощи больному при диабетической (гипергликемической) коме n При диабетической коме больному вводят по назначению врача инсулин подкожно и внутривенно, гидрокарбонат натрия, физиологический раствор.
Оказание помощи больному при диабетической (гипергликемической) коме n При диабетической коме больному вводят по назначению врача инсулин подкожно и внутривенно, гидрокарбонат натрия, физиологический раствор.
 Оказание помощи больному при гипогликемической коме l Гипогликемической коме предшествует ощущение голода, слабость и дрожь во всем теле. До прихода врача больному дают сахар или сладкий чай. В вену вводят 20 -40 мл 40 % раствора глюкозы.
Оказание помощи больному при гипогликемической коме l Гипогликемической коме предшествует ощущение голода, слабость и дрожь во всем теле. До прихода врача больному дают сахар или сладкий чай. В вену вводят 20 -40 мл 40 % раствора глюкозы.
 Неотложная помощь больному при уремической коме l При уремической коме лечебные мероприятия направлены на уменьшение интоксикации. С этой целью промывают желудок, ставят очистительную клизму, капельно вводят изотонический раствор хлорида натрия и 5 % раствор глюкозы.
Неотложная помощь больному при уремической коме l При уремической коме лечебные мероприятия направлены на уменьшение интоксикации. С этой целью промывают желудок, ставят очистительную клизму, капельно вводят изотонический раствор хлорида натрия и 5 % раствор глюкозы.
 Неотложная помощь больному при печеночной коме При печеночной коме по назначению врача вводят капелью растворы глюкозы, стероидные гормоны, витамины.
Неотложная помощь больному при печеночной коме При печеночной коме по назначению врача вводят капелью растворы глюкозы, стероидные гормоны, витамины.
 Условно можно выделить 2 типа диагностических критериев клинические признаки и интерпретацию данных параклинических методов. Они тесно взаимосвязаны, их можно рассматривать только совместно. Клинические критерии общепризнанны и практически одинаковы во всём мире.
Условно можно выделить 2 типа диагностических критериев клинические признаки и интерпретацию данных параклинических методов. Они тесно взаимосвязаны, их можно рассматривать только совместно. Клинические критерии общепризнанны и практически одинаковы во всём мире.
 Основу их изучения положили работы авторов, впервые описавших смерть мозга. В то время признаки называли неврологическими критериями смерти человека: стойкий двусторонний мидриаз; полное отсутствие реакции на любые раздражители (ареактивность); отсутствие спонтанного дыхания при отсоединении от аппарата ИВЛ на 5 мин; обязательное использование вазопрессоров для поддержания артериального давления; отсутствие биоэлектрической активности мозга в течение нескольких часов.
Основу их изучения положили работы авторов, впервые описавших смерть мозга. В то время признаки называли неврологическими критериями смерти человека: стойкий двусторонний мидриаз; полное отсутствие реакции на любые раздражители (ареактивность); отсутствие спонтанного дыхания при отсоединении от аппарата ИВЛ на 5 мин; обязательное использование вазопрессоров для поддержания артериального давления; отсутствие биоэлектрической активности мозга в течение нескольких часов.
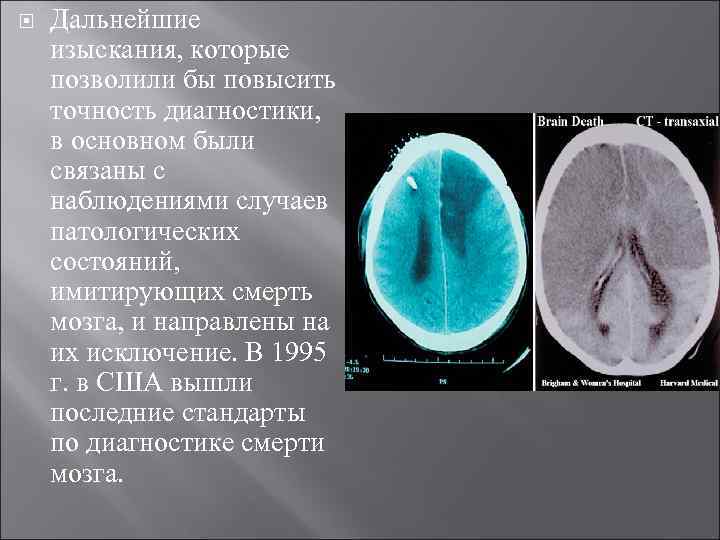 Дальнейшие изыскания, которые позволили бы повысить точность диагностики, в основном были связаны с наблюдениями случаев патологических состояний, имитирующих смерть мозга, и направлены на их исключение. В 1995 г. в США вышли последние стандарты по диагностике смерти мозга.
Дальнейшие изыскания, которые позволили бы повысить точность диагностики, в основном были связаны с наблюдениями случаев патологических состояний, имитирующих смерть мозга, и направлены на их исключение. В 1995 г. в США вышли последние стандарты по диагностике смерти мозга.
 Необходимо наличие следующих клинических признаков: 1. Причина развития этого состояния должна быть точно известна. 2. Должны быть исключены интоксикации, в том числе лекарственные, первичная гипотермия, гиповолемический шок, метаболические эндокринные комы, а также применение наркотизирующих средств и миорелаксантов. 3. Во время клинического обследования больного ректальная температура должна быть стабильно выше 32 °С, систолическое артериальное давление не ниже 90 мм рт. ст. (при более низком давлении его необходимо повысить внутривенным введением вазопрессорных препаратов). При интоксикации, установленной в результате токсикологического исследования, диагноз смерти мозга до исчезновения её признаков не рассматривают.
Необходимо наличие следующих клинических признаков: 1. Причина развития этого состояния должна быть точно известна. 2. Должны быть исключены интоксикации, в том числе лекарственные, первичная гипотермия, гиповолемический шок, метаболические эндокринные комы, а также применение наркотизирующих средств и миорелаксантов. 3. Во время клинического обследования больного ректальная температура должна быть стабильно выше 32 °С, систолическое артериальное давление не ниже 90 мм рт. ст. (при более низком давлении его необходимо повысить внутривенным введением вазопрессорных препаратов). При интоксикации, установленной в результате токсикологического исследования, диагноз смерти мозга до исчезновения её признаков не рассматривают.
 Должен присутствовать следующий комплекс клинических признаков: полное и устойчивое отсутствие сознания (кома); атония всех мышц; отсутствие реакции на сильные болевые раздражения в области тригеминальных точек и любых других рефлексов, замыкающихся выше шейного отдела спинного мозга;
Должен присутствовать следующий комплекс клинических признаков: полное и устойчивое отсутствие сознания (кома); атония всех мышц; отсутствие реакции на сильные болевые раздражения в области тригеминальных точек и любых других рефлексов, замыкающихся выше шейного отдела спинного мозга;
 отсутствие реакции зрачков на прямой яркий свет. При этом должно быть известно, что никакие препараты, расширяющие зрачки, не применялись. Глазные яблоки неподвижны; отсутствие корнеальных рефлексов; отсутствие окулоцефалических рефлексов. Эти рефлексы не исследуют при наличии травматического поражения шейного отдела позвоночника или подозрении на него; отсутствие окуловестибулярных рефлексов. Для исследования этих рефлексов проводят двустороннюю калорическую пробу. До её проведения необходимо убедиться в отсутствии перфорации барабанных перепонок;
отсутствие реакции зрачков на прямой яркий свет. При этом должно быть известно, что никакие препараты, расширяющие зрачки, не применялись. Глазные яблоки неподвижны; отсутствие корнеальных рефлексов; отсутствие окулоцефалических рефлексов. Эти рефлексы не исследуют при наличии травматического поражения шейного отдела позвоночника или подозрении на него; отсутствие окуловестибулярных рефлексов. Для исследования этих рефлексов проводят двустороннюю калорическую пробу. До её проведения необходимо убедиться в отсутствии перфорации барабанных перепонок;
 отсутствие фарингеальных и трахеальных рефлексов, определяемых путём движения эндотрахеальной трубки в трахее и верхних дыхательных путях, а также при продвижении катетера в бронхах для аспирации секрета; отсутствие самостоятельного дыхания. Отношение к проведению теста на апноэ остаётся неоднозначным. По данным ряда авторов, осложнения теста развиваются более чем в 60% случаев. . ). С другой стороны, тест на апноэ единственный клинический способ проверить функционирование продолговатого мозга, а при правильном соблюдении всех реанимационных мероприятий, предшествующих тесту, он вполне безопасен.
отсутствие фарингеальных и трахеальных рефлексов, определяемых путём движения эндотрахеальной трубки в трахее и верхних дыхательных путях, а также при продвижении катетера в бронхах для аспирации секрета; отсутствие самостоятельного дыхания. Отношение к проведению теста на апноэ остаётся неоднозначным. По данным ряда авторов, осложнения теста развиваются более чем в 60% случаев. . ). С другой стороны, тест на апноэ единственный клинический способ проверить функционирование продолговатого мозга, а при правильном соблюдении всех реанимационных мероприятий, предшествующих тесту, он вполне безопасен.
 Сложности в установлении диагноза «смерть мозга» иногда могут быть связаны с неверной интерпретацией наличия и формы спинальных автоматизмов. Особенно драматично их воспринимает средний и младший медицинский персонал, работающий в отделениях интенсивной терапии. Показано, что наличие не только сухожильных рефлексов, но и сложных двигательных автоматизмов не исключает диагноза «смерть мозга» . Распространённость этого явления составляет 25 39%, а наиболее драматичен так называемый признак Лазаря (Lazarus sign) сгибание тела на 40 60°, имитирующее вставание.
Сложности в установлении диагноза «смерть мозга» иногда могут быть связаны с неверной интерпретацией наличия и формы спинальных автоматизмов. Особенно драматично их воспринимает средний и младший медицинский персонал, работающий в отделениях интенсивной терапии. Показано, что наличие не только сухожильных рефлексов, но и сложных двигательных автоматизмов не исключает диагноза «смерть мозга» . Распространённость этого явления составляет 25 39%, а наиболее драматичен так называемый признак Лазаря (Lazarus sign) сгибание тела на 40 60°, имитирующее вставание.
 Спинальные автоматизмы и рефлексы у больных со смертью мозга Шейный отдел позвоночника Тонические шейные рефлексы: спастическая контрактура мышц шеи, сгибание в тазобедренном суставе в ответ на поворот головы, сгибание в локтевом суставе в ответ на поворот головы, опускание плеча в ответ на поворот головы, спонтанный поворот головы в сторону Верхние конечности Одностороннее разгибание пронация. Изолированное подёргивание пальцев. Сгибание и подъём плеча, описан случай с соединением рук Туловище Асимметричное опистотоническое положение тела. Сгибание туловища в пояснице, имитирующее положение сидя. Брюшные рефлексы Нижние конечности Сгибание пальцев в ответ на постукивание. Феномен тройного сгибания. Симптом Бабинского
Спинальные автоматизмы и рефлексы у больных со смертью мозга Шейный отдел позвоночника Тонические шейные рефлексы: спастическая контрактура мышц шеи, сгибание в тазобедренном суставе в ответ на поворот головы, сгибание в локтевом суставе в ответ на поворот головы, опускание плеча в ответ на поворот головы, спонтанный поворот головы в сторону Верхние конечности Одностороннее разгибание пронация. Изолированное подёргивание пальцев. Сгибание и подъём плеча, описан случай с соединением рук Туловище Асимметричное опистотоническое положение тела. Сгибание туловища в пояснице, имитирующее положение сидя. Брюшные рефлексы Нижние конечности Сгибание пальцев в ответ на постукивание. Феномен тройного сгибания. Симптом Бабинского
 Таким образом, диагноз смерти мозга устанавливается на основании клинических критериев смерти мозга и положительного теста апноэтической оксигенации. С целью преодоления трудностей в клинической диагностике и сокращения периода наблюдения возможно проведение дополнительных (подтверждающих) тестов — транскраниальной допплерографии, определение отсутствия усвоения кислорода мозговой тканью и артериовенозной разницы по парциальному давлению кислорода.
Таким образом, диагноз смерти мозга устанавливается на основании клинических критериев смерти мозга и положительного теста апноэтической оксигенации. С целью преодоления трудностей в клинической диагностике и сокращения периода наблюдения возможно проведение дополнительных (подтверждающих) тестов — транскраниальной допплерографии, определение отсутствия усвоения кислорода мозговой тканью и артериовенозной разницы по парциальному давлению кислорода.


