Чума 2 odp.ppt
- Количество слайдов: 26

Презентация на тему : «Изучение инфекционных заболеваний. Чума. Правильный уход при чуме»

Чума. Общие сведения. Чума (лат. pestis — зараза) — острое природно -очаговое инфекционное заболевание группы карантинных инфекций, протекающее с исключительно тяжёлым общим состоянием, лихорадкой, поражением лимфоузлов, лёгких и других внутренних органов, часто с развитием сепсиса. Заболевание характеризуется высокой летальностью и крайне высокой заразностью.


Формы чумы. Различают 3 формы чумы : ● Бубонную ● Септическую ● Легочную
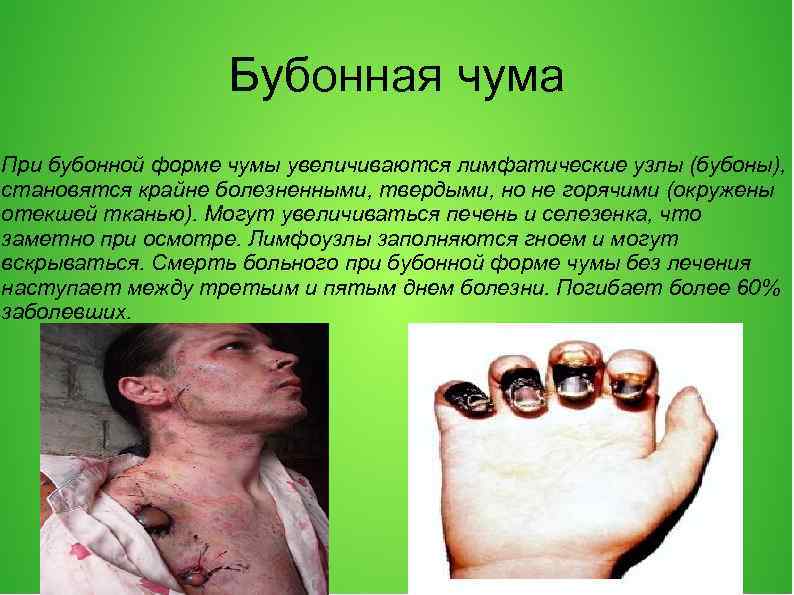
Бубонная чума При бубонной форме чумы увеличиваются лимфатические узлы (бубоны), становятся крайне болезненными, твердыми, но не горячими (окружены отекшей тканью). Могут увеличиваться печень и селезенка, что заметно при осмотре. Лимфоузлы заполняются гноем и могут вскрываться. Смерть больного при бубонной форме чумы без лечения наступает между третьим и пятым днем болезни. Погибает более 60% заболевших.
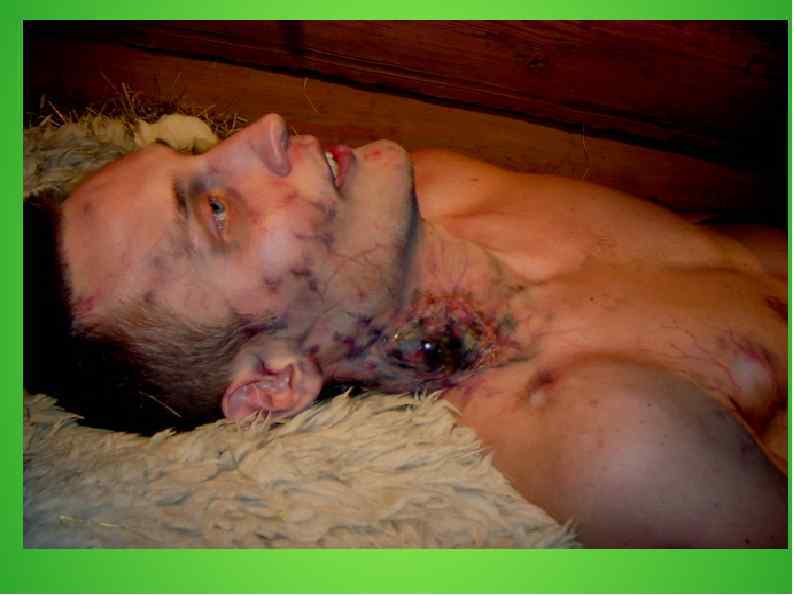
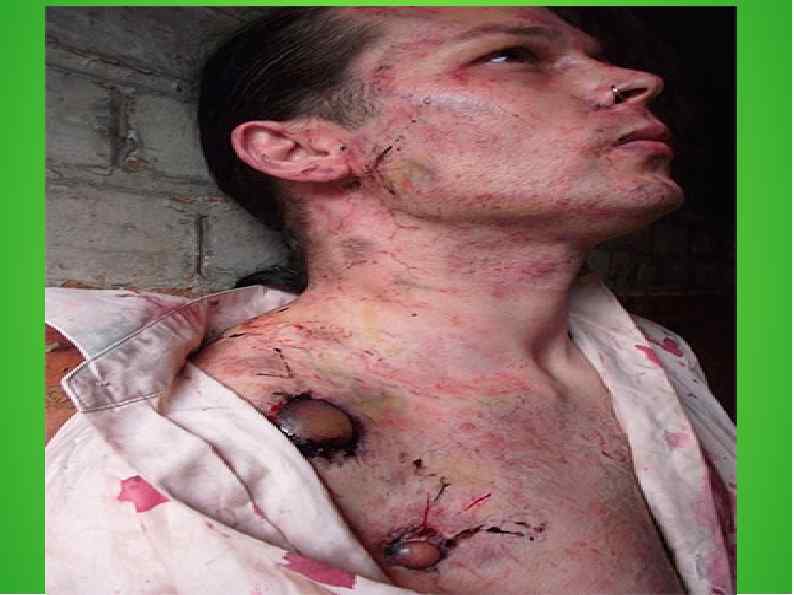
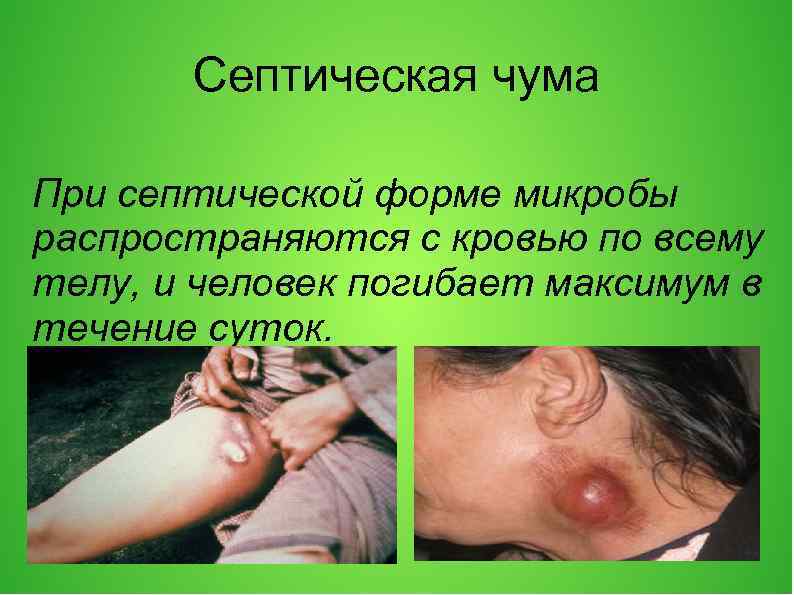
Септическая чума При септической форме микробы распространяются с кровью по всему телу, и человек погибает максимум в течение суток.
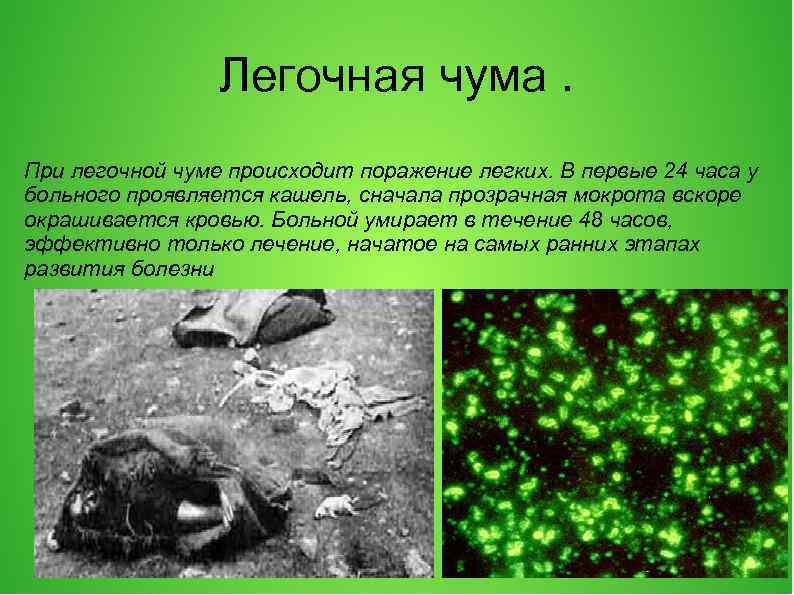
Легочная чума. При легочной чуме происходит поражение легких. В первые 24 часа у больного проявляется кашель, сначала прозрачная мокрота вскоре окрашивается кровью. Больной умирает в течение 48 часов, эффективно только лечение, начатое на самых ранних этапах развития болезни

Источники заражения. В природных очагах источниками и резервуарами возбудителя инфекции являются грызуны — сурки, суслики и песчанки, мышевидные грызуны, крысы (серая и чёрная), реже домовые, а также зайцеобразные, кошки и верблюды. Переносчики возбудителя инфекции — блохи 55 различных видов. Возбудителем является чумная палочка (лат. Yersinia pestis), открытая в июне 1894 года французом Александром Йерсеном и японцем Китасато Сибасабуро. Инкубационный период длится от нескольких часов до 3— 6 дней
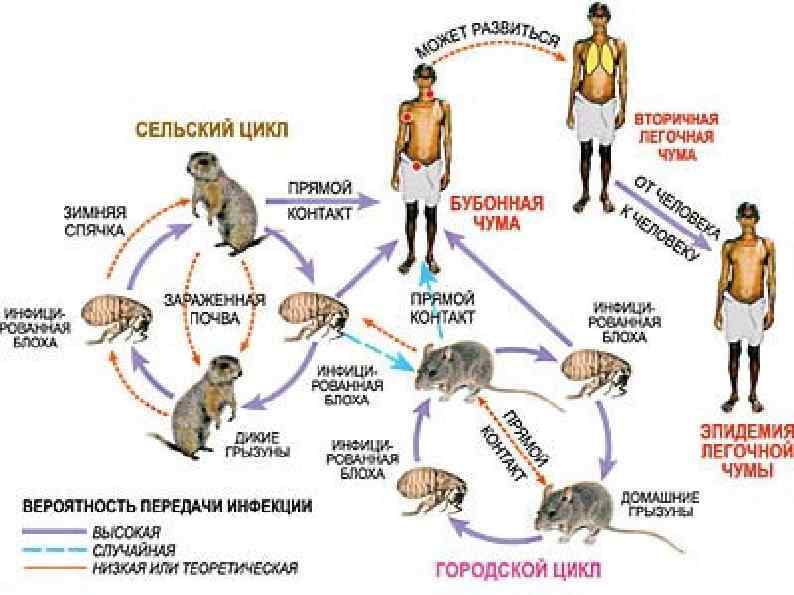

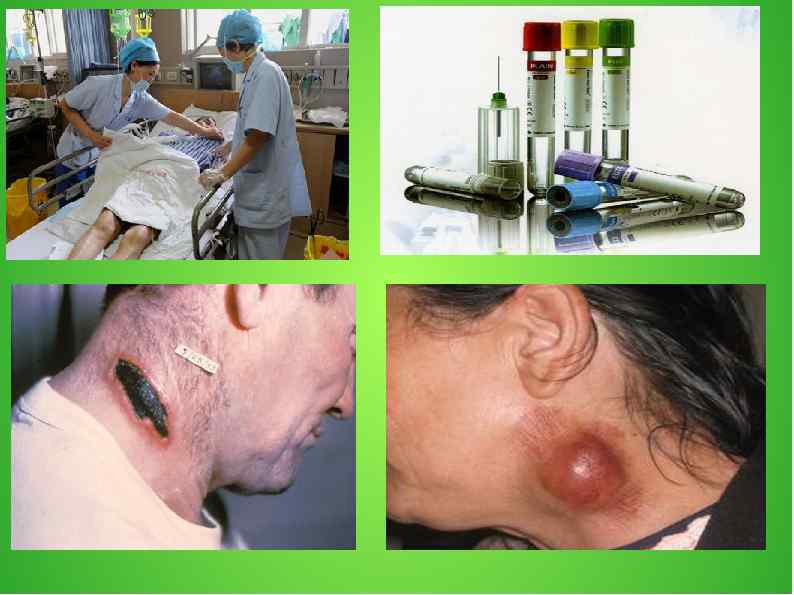
Клиническая картина чумы. Инкубационный период от нескольких часов до 10 суток, чаще 4— 5 дней. Для всех форм чумы характерны острое начало заболевания (без продрома), озноб, быстрое повышение температуры до 38— 39° и выше, головная боль, разбитость. При очень высокой температуре возможен буйный бред. При кожной форме чумы последовательно развиваются: папула, везикула, пустула, язва; возможен карбункул. При бубонной форме чумы увеличиваются шейные, подчелюстные подмышечные, чаще бедренные и паховые лимфатические узлы; они болезненны, размером до куриного яйца и более. Бубоны могут рассасываться, склерозироваться, некротизироваться и даже прорываться. Возможны двусторонние и множественные бубоны. Прогностически опаснее верхние (шейные) бубоны, а подмышечные чаще других ведут к метастазам в легкие, т. е. ко вторичной легочной чуме, проявляющейся лихорадкой, кашлем, пневмонией с выделением кровавой мокроты. У лиц, контактировавших с больными, чаще развивается первичная легочная чума — самая заразная и тяжелая форма. Чаще характерна двусторонняя долевая пневмония с высокой температурой, токсикозом, кашлем с кровавой мокротой, позже бред, буйство, асфиксия, возможна кома. Без лечения через 3— 4 дня — смерть в 100% случаев. При септической форме чумы типичны обильные геморрагии в коже и слизистых оболочках, кровавая рвота, мокрота, моча, а при кишечной форме — тяжелейший кровавый понос. Все формы чумы протекают весьма тяжело; выделения больных очень заразны. Прогноз обычно тяжелый.

Диагностика чумы. Ввиду особой опасности инфекции и крайне высокой восприимчивости к микроорганизму, выделение возбудителя производится в условиях специально оборудованных лабораторий. Забор материала производят из бубонов, карбункулов, язв, мокроты и слизи из ротоглотки. Возможно выделение возбудителя из крови. Специфическую бактериологическую диагностику производят для подтверждения клинического диагноза, либо, при продолжительной интенсивной лихорадке у больных, в эпидемиологическом очаге. Серологическая диагностика чумы может производиться с помощью РНГА, ИФА, РНАТ, РНАГ и РТПГА. Возможно выделение ДНК чумной палочки с помощью ПЦР. Неспецифические методы диагностики - анализ крови, мочи (отмечается картина острого бактериального поражения), при легочной форме рентгенография легких (отмечаются признаки пневмонии).
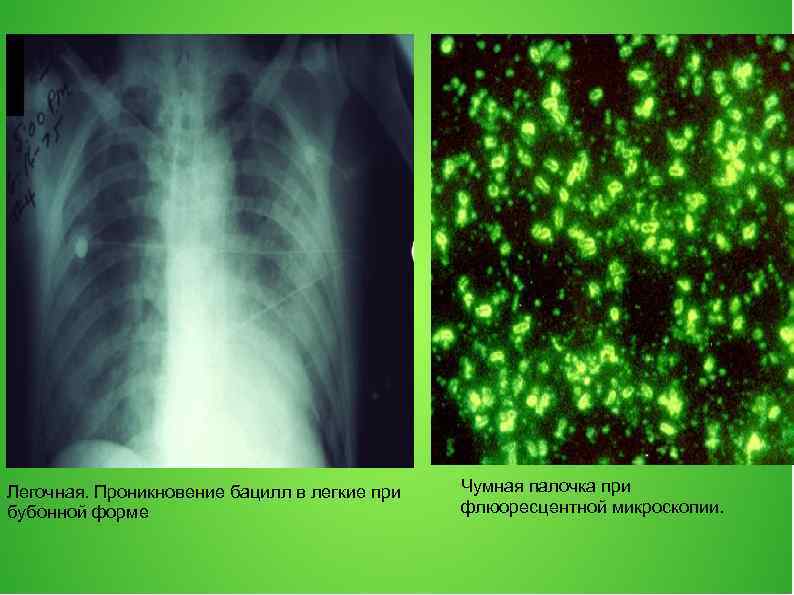
Легочная. Проникновение бацилл в легкие при бубонной форме Чумная палочка при флюоресцентной микроскопии.

Лечение чумы Основу патогенетического лечения составляет борьба с чумной интоксикацией. Эффективным средством является специфический гаммаглобулин, получаемый из противочумной сыворотки. Кроме того, представляется обоснованным применение кортикостероидных гормонов, оказывающих сильное антиэндотоксическое действие, вызывающих повышение артериального давления и улучшение общего состояния больных. Лечебная суточная доза кортикостероидных гормонов должна быть достаточно большой (не менее 60— 100 мг преднизолона или эквивалентных количеств других кортикостероидных препаратов). Эта доза должна вводиться за 3— 4 приема. Продолжительность курса 5— 6 дней. Для дезинтоксикации и восстановления кровообращения производятся внутривенные вливания различных растворов в количестве до 1000 мл и более. Это могут быть гемодез, реополиглкжин или 5% раствор глюкозы. Можно вливать также различные солевые растворы. До нормализации артериального давления и пульса указанные выше растворы вводят струйно, затем капельно. За 3— 5 дней острого периода такие вливания производятся 1— 2 раза. По показаниям назначаются сердечные и сосудистые средства, При сердечной недостаточности и появлении симптомов отека легких показано внутривенное введение коргликона или строфантина в обычных дозах, вдыхание

Лечение чумы С 1974 г. американские авторы стали применять для лечения больных бубонной и септической чумой антибиотик канамицина сульфат, к которому все чумные микробы высокочувствительны. Канамицин вводился внутримышечно в суточной дозе 15 мг/кг в течение 10 дней. Применение канамицина в такой дозе не вызывает какого-либо побочного действия. Эффективность лечения была такой же, как при стрептомицине — летальность оказалась одинаковой и составила 11%. В процессе лечения чумные палочки сохраняли высокую чувствительность к канамицину. Таким образом, как считают американские исследователи, для лечения чумы канамицин представляется более предпочтительным препаратом, чем стрептомицин. Весьма эффективны при лечении чумы тетрациклины. Комитет экспертов ВОЗ по чуме (1971 г. ) рекомендует вводить тетрациклин в дозе 4— 6 г в течение первых 2 дней. При тяжелом течении чумы часть первоначальной дозы рекомендуется ввести внутривенно. В дальнейшем, при хорошей переносимости препарата, вся доза тетрациклина дается внутрь. Курс лечения продолжается 7— 10 дней.

Методы ухода за больным чумой У больных чумой в результате токсического поражения центральной нервной системы часто развивается бред галлюцинаторного характера, возбуждение, поэтому необходимо обеспечить постоянное наблюдение за ними. При уходе за тяжелыми чумными больными следует уделять большое внимание состоянию сердечнососудистой системы, т. к. именно поражение сердца и сосудов является одной из причин смерти при чуме. У больных легочной формой очень быстро развиваются одышка, цианоз и другие явления легочной недостаточности и кислородного голодания. В связи с этим больным систематически дается кислород через носовые катетеры или с помощью маски. Ухаживая за тяжелыми чумными больными, находящимися в бессознательном состоянии, необходимо тщательно следить за чистотой ротовой полости, глотки, носовых ходов и области промежности, регулярно проводить профилактику пролежней, которые очень быстро образуются вследствие тяжелого поражения сосудов кожи. Медицинский персонал, работающий в стационаре для больных чумой, должен быть вакцинирован против этой инфекции. Во время работы в чумном стационаре надевается специальная защитная противочумная одежда – костюм 1 -го типа, который состоит из пижамы, большой косынки, длинного медицинского халата, полотенца, ватно-марлевой маски-респиратора, защитных очков, резиновых перчаток, носков, резиновых сапог. Костюм этого типа надевается при уходе за больными с легочной и септической чумой. При уходе за больными бубонными формами разрешается снимать защитные очки и маскуреспиратор, т. е. пользоваться противочумной одеждой 2 -го типа. В чумном стационаре особое внимание уделяется текущей дезинфекции, дезинсекции и дератизации.

Профилактика чумы Профилактика является важным мероприятием, направленным на недопущение распространения чумы и развития эпидемии. Выделяют неспецифическую профилактику и противоэпидемические мероприятия, в случае подозрения на чуму. Неспецифическая профилактика включает ряд мероприятий: получение и анализ информации о состоянии в отношении чумы в разных странах; медико-санитарный осмотр транспортных средств и их пассажиров, прибывающих из других стран; выявление, изоляция и лечение больных с подозрением на чуму; дезинфекция транспорта, который прибыл из стран, неблагополучных в отношении чумы. В природных очагах чумы проводится контроль численности грызунов, их исследование на выявление возбудителя чумы, больные животные уничтожаются. Противоэпидемические мероприятия проводятся в случае выявление хоть одного больного с подозрением на чуму: наложение карантина на населенный пункт, с запретом въезда и выезда населения (кроме медицинских работников) на 6 суток; медикаментозная профилактика чумы у контактных, использование антибиотиков курсом не менее 6 суток, их изоляция и наблюдение; в очаге чумы проводится тщательная дезинфекция; контактным людям вводят противочумную вакцину – накожно наносится вакцина (штамм EV), при этом иммунитет развивается в течение 1 -го месяца и держится 3 -6 месяцев.

Заключение. Стоит помнить, что чума даже при современных возможностях медицины является очень опасным инфекционным заболеванием с высокой летальностью. Циркуляция возбудителя чумы среди животных не дает возможность полностью уничтожить эту инфекцию или перевести в разряд контролируемых. Поэтому при малейших признаках чумы необходимо сразу же обращаться за медицинской помощью, ведь от того, насколько рано начато лечение зависит жизнь человека

Противочумные костюмы





Спасибо за внимание! Берегите себя и своих близких!))
Чума 2 odp.ppt