Хирургия. Осложнение инфаркта..pptx
- Количество слайдов: 49
 Презентация на тему: «Инфаркт миокарда и его осложнения» Подготовил : Мурадов Эшкин МЛ 504
Презентация на тему: «Инфаркт миокарда и его осложнения» Подготовил : Мурадов Эшкин МЛ 504
 ИНФАРКТ МИОКАРДА Инфаркт миокарда это тяжелое заболевание, характеризующееся гибелью части сократительных клеток миокарда с последующим замещением погибших (некротизированных) клеток грубой соединительной тканью (т. е. формированием постинфарктного рубца). Гибель клеток (некроз) происходит в результате продолжающейся ишемии миокарда и развитием необратимых изменений в клетках вследствие нарушения их метаболизма. Наиболее общая классификация миокарда подразумевает выделение крупно и мелкоочагового инфаркта (по размерам очагового поражения), различных вариантов локализации некротического очага инфаркта миокарда (обычно говорят локализация инфаркта миокарда), а также острого, подострого периодов и периода рубцевания (по времени и стадиям течения). Кроме этого, выделяют еще несколько критериев, по которым также проводится классификационное выделение различных форм инфаркта, но все это мы рассмотрим подробнее по ходу обсуждения. Пока же нам нужно определиться с общими закономерностями возникновения и течения инфаркта миокарда.
ИНФАРКТ МИОКАРДА Инфаркт миокарда это тяжелое заболевание, характеризующееся гибелью части сократительных клеток миокарда с последующим замещением погибших (некротизированных) клеток грубой соединительной тканью (т. е. формированием постинфарктного рубца). Гибель клеток (некроз) происходит в результате продолжающейся ишемии миокарда и развитием необратимых изменений в клетках вследствие нарушения их метаболизма. Наиболее общая классификация миокарда подразумевает выделение крупно и мелкоочагового инфаркта (по размерам очагового поражения), различных вариантов локализации некротического очага инфаркта миокарда (обычно говорят локализация инфаркта миокарда), а также острого, подострого периодов и периода рубцевания (по времени и стадиям течения). Кроме этого, выделяют еще несколько критериев, по которым также проводится классификационное выделение различных форм инфаркта, но все это мы рассмотрим подробнее по ходу обсуждения. Пока же нам нужно определиться с общими закономерностями возникновения и течения инфаркта миокарда.
 ПАТОФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ Механизм инфаркта миокарда — разрыв атеросклеротической бляшки, часто при умеренном стенозе до 70% в коронарной артерии. При этом коллагеновые волокна обнажаются, происходит активация тромбоцитов, запускается каскад реакций свертывания, что приводит к острой окклюзии коронарной артерии. Если восстановления перфузии не происходит, то развиваются некроз миокарда (начиная с субэндокардиальных отделов), дисфункция пораженного желудочка (в подавляющем большинстве случаев левого), аритмии. Инфаркт миокарда с патологическими зубцами Q и без патологических зубцов Q Инфаркт миокарда с патологическими зубцами Q тромботическая окклюзия коронарной артерии возникает у 80% больных с инфарктом миокарда и ведет к трансмуральному некрозу миокарда и появлению зубца Q на ЭКГ. Инфаркт миокарда без патологических зубцов Q чаще всего возникает при спонтанном восстановлении перфузии или хорошо развитых коллатералях. В результате размер инфаркта — меньше, функция левого желудочка страдает не столь сильно, больничная летальность — ниже. Однако в связи с тем, что такие инфаркты миокарда — «незавершенные» (то есть оставшийся жизнеспособным миокард снабжается пораженной коронарной артерией), частота повторных инфарктов миокарда больше, чем при инфаркте миокарда с патологическими зубцами Q; к концу первого года летальность уравнивается. Поэтому при инфаркте миокарда без патологических зубцов Q придерживаются более активной лечебно диагностической тактики.
ПАТОФИЗИОЛОГИЧЕСКИЕ ОСОБЕННОСТИ Механизм инфаркта миокарда — разрыв атеросклеротической бляшки, часто при умеренном стенозе до 70% в коронарной артерии. При этом коллагеновые волокна обнажаются, происходит активация тромбоцитов, запускается каскад реакций свертывания, что приводит к острой окклюзии коронарной артерии. Если восстановления перфузии не происходит, то развиваются некроз миокарда (начиная с субэндокардиальных отделов), дисфункция пораженного желудочка (в подавляющем большинстве случаев левого), аритмии. Инфаркт миокарда с патологическими зубцами Q и без патологических зубцов Q Инфаркт миокарда с патологическими зубцами Q тромботическая окклюзия коронарной артерии возникает у 80% больных с инфарктом миокарда и ведет к трансмуральному некрозу миокарда и появлению зубца Q на ЭКГ. Инфаркт миокарда без патологических зубцов Q чаще всего возникает при спонтанном восстановлении перфузии или хорошо развитых коллатералях. В результате размер инфаркта — меньше, функция левого желудочка страдает не столь сильно, больничная летальность — ниже. Однако в связи с тем, что такие инфаркты миокарда — «незавершенные» (то есть оставшийся жизнеспособным миокард снабжается пораженной коронарной артерией), частота повторных инфарктов миокарда больше, чем при инфаркте миокарда с патологическими зубцами Q; к концу первого года летальность уравнивается. Поэтому при инфаркте миокарда без патологических зубцов Q придерживаются более активной лечебно диагностической тактики.
 МОРФОЛОГИЧЕСКИЕ ОСОБЕННОСТИ Зона инфаркта в это время носит мозаичный характер, т. е. среди погибших клеток встречаются также частично или даже полностью работоспособные миоциты (сердечные клетки). На вторые сутки зона постепенно отграничивается от здоровой ткани и между ними формируется периинфарктная зона. Часто в периинфарктной зоне выделяют зону очаговой дистрофии, граничащую с некротической зоной и зону обратимой ишемии, примыкающую к участкам неповрежденного миокарда. В зоне очаговой дистрофии все структурные и функциональные изменения в большинстве случаев могут быть восстановлены (частично или даже полностью). В зоне обратимой ишемии изменения могут быть полностью обратимы. После отграничения зоны инфаркта поступает постепенное размягчение и растворение погибших миоцитов, элементов соединительной ткани, участков сосудов, нервных окончаний. Примерно на 10 сутки при крупноочаговом инфаркте миокарда на периферии очага некроза уже имеется молодая грануляционная ткань, из которой в дальнейшем будет формироваться соединительная ткань, выполняющая рубец. Заместительные процессы идут от периферии к центру, поэтому в центре очага какое то время могут еще оставаться очаги размягчения, а это участок, способный растягиваться, формируя аневризму сердца или даже разрываться при грубом несоблюдении двигательного режима или других нарушениях. Плотная рубцовая ткань в месте некроза окончательно формируется примерно через 3 4 месяца и позже. При мелкоочаговом инфаркте миокарда рубец может образовываться в более ранние сроки. Скорость рубцевания зависит не только от размеров очага некроза, но и от состояния коронарного кровообращения в миокарде вообще и в периинфарктных участках особенно. Кроме этого, имеют значение возраст больного, уровень АД, двигательный режим, состояние обменных процессов, обеспеченность пациента полноценными аминокислотами, витаминами. адекватность проводимого лечения, наличие сопутствующих заболеваний. Все это определяет интенсивность восстановительных процессов в организме вообще и в миокарде в частности. Даже сравнительно небольшая нагрузка в период формирования первичного рубца, может привести к развитию аневризмы сердца (выпячиванию стенки желудочка, формированию своеобразного мешка), а уже через месяц та же нагрузка оказывается полезной и даже необходимой для укрепления сердечной мышцы и формированию более прочного рубца. Но продолжим разговор об инфаркте.
МОРФОЛОГИЧЕСКИЕ ОСОБЕННОСТИ Зона инфаркта в это время носит мозаичный характер, т. е. среди погибших клеток встречаются также частично или даже полностью работоспособные миоциты (сердечные клетки). На вторые сутки зона постепенно отграничивается от здоровой ткани и между ними формируется периинфарктная зона. Часто в периинфарктной зоне выделяют зону очаговой дистрофии, граничащую с некротической зоной и зону обратимой ишемии, примыкающую к участкам неповрежденного миокарда. В зоне очаговой дистрофии все структурные и функциональные изменения в большинстве случаев могут быть восстановлены (частично или даже полностью). В зоне обратимой ишемии изменения могут быть полностью обратимы. После отграничения зоны инфаркта поступает постепенное размягчение и растворение погибших миоцитов, элементов соединительной ткани, участков сосудов, нервных окончаний. Примерно на 10 сутки при крупноочаговом инфаркте миокарда на периферии очага некроза уже имеется молодая грануляционная ткань, из которой в дальнейшем будет формироваться соединительная ткань, выполняющая рубец. Заместительные процессы идут от периферии к центру, поэтому в центре очага какое то время могут еще оставаться очаги размягчения, а это участок, способный растягиваться, формируя аневризму сердца или даже разрываться при грубом несоблюдении двигательного режима или других нарушениях. Плотная рубцовая ткань в месте некроза окончательно формируется примерно через 3 4 месяца и позже. При мелкоочаговом инфаркте миокарда рубец может образовываться в более ранние сроки. Скорость рубцевания зависит не только от размеров очага некроза, но и от состояния коронарного кровообращения в миокарде вообще и в периинфарктных участках особенно. Кроме этого, имеют значение возраст больного, уровень АД, двигательный режим, состояние обменных процессов, обеспеченность пациента полноценными аминокислотами, витаминами. адекватность проводимого лечения, наличие сопутствующих заболеваний. Все это определяет интенсивность восстановительных процессов в организме вообще и в миокарде в частности. Даже сравнительно небольшая нагрузка в период формирования первичного рубца, может привести к развитию аневризмы сердца (выпячиванию стенки желудочка, формированию своеобразного мешка), а уже через месяц та же нагрузка оказывается полезной и даже необходимой для укрепления сердечной мышцы и формированию более прочного рубца. Но продолжим разговор об инфаркте.
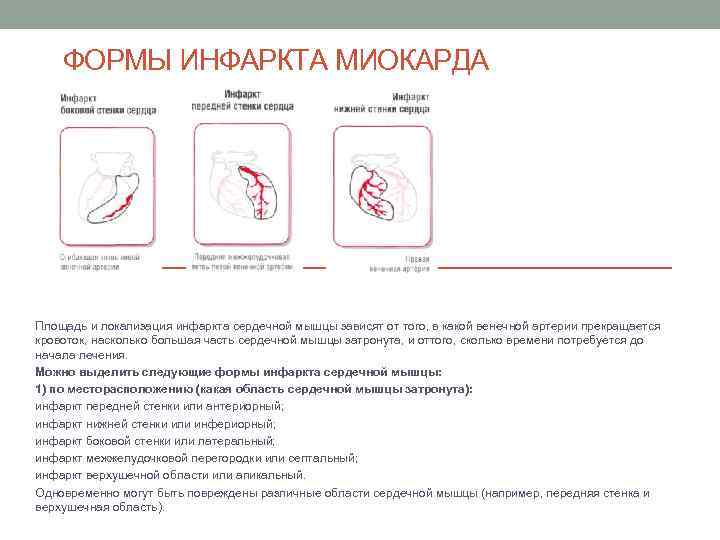 ФОРМЫ ИНФАРКТА МИОКАРДА Площадь и локализация инфаркта сердечной мышцы зависят от того, в какой венечной артерии прекращается кровоток, насколько большая часть сердечной мышцы затронута, и оттого, сколько времени потребуется до начала лечения. Можно выделить следующие формы инфаркта сердечной мышцы: 1) по месторасположению (какая область сердечной мышцы затронута): инфаркт передней стенки или антериорный; инфаркт нижней стенки или инфериорный; инфаркт боковой стенки или латеральный; инфаркт межжелудочковой перегородки или септальный; инфаркт верхушечной области или апикальный. Одновременно могут быть повреждены различные области сердечной мышцы (например, передняя стенка и верхушечная область).
ФОРМЫ ИНФАРКТА МИОКАРДА Площадь и локализация инфаркта сердечной мышцы зависят от того, в какой венечной артерии прекращается кровоток, насколько большая часть сердечной мышцы затронута, и оттого, сколько времени потребуется до начала лечения. Можно выделить следующие формы инфаркта сердечной мышцы: 1) по месторасположению (какая область сердечной мышцы затронута): инфаркт передней стенки или антериорный; инфаркт нижней стенки или инфериорный; инфаркт боковой стенки или латеральный; инфаркт межжелудочковой перегородки или септальный; инфаркт верхушечной области или апикальный. Одновременно могут быть повреждены различные области сердечной мышцы (например, передняя стенка и верхушечная область).
 ФОРМЫ ИНФАРКТА МИОКАРДА 2) по степени тяжести повреждения сердечной мышцы: проникающий или трансмуральный инфаркт. Сердечная мышца в области инфаркта погибает и постепенно замещается соединительной тканью. Причиной этого является полное прекращение кровотока в венечной артерии. На «сердечном фильме» или электрокардиограмме (ЭКГ) и в анализах крови наблюдаются изменения, типичные для инфаркта сердечной мышцы. непроникающий или нетрансмуральный инфаркт. Повреждение сердечной мышцы несколько меньшего объема. Поэтому такой инфаркт называется иногда микроинфарктом. Кровоток в венечной артерии прекра щен не полностью, а частично восстановился (или эффект оказала кровь, полу ченная из дополнительных кровеносных сосудов). В анализах крови наблюдаются типичные для инфаркта сердечной мышцы изменения, однако ЭКГ отличается от таковой при проникающем инфаркте. Также и тактика лечения при инфаркте сердечной мышцы зависит от его размера.
ФОРМЫ ИНФАРКТА МИОКАРДА 2) по степени тяжести повреждения сердечной мышцы: проникающий или трансмуральный инфаркт. Сердечная мышца в области инфаркта погибает и постепенно замещается соединительной тканью. Причиной этого является полное прекращение кровотока в венечной артерии. На «сердечном фильме» или электрокардиограмме (ЭКГ) и в анализах крови наблюдаются изменения, типичные для инфаркта сердечной мышцы. непроникающий или нетрансмуральный инфаркт. Повреждение сердечной мышцы несколько меньшего объема. Поэтому такой инфаркт называется иногда микроинфарктом. Кровоток в венечной артерии прекра щен не полностью, а частично восстановился (или эффект оказала кровь, полу ченная из дополнительных кровеносных сосудов). В анализах крови наблюдаются типичные для инфаркта сердечной мышцы изменения, однако ЭКГ отличается от таковой при проникающем инфаркте. Также и тактика лечения при инфаркте сердечной мышцы зависит от его размера.
 КЛИНИЧЕСКАЯ КАРТИНА ИНФАРКТА МИОКАРД Самым характерным симптомом инфаркта миокарда является боль. Боли в типичных случаях локализуются в левой части грудной клетки, за грудиной, иногда в верхней части живота или под лопаткой. Классическим случаем считается сильная загрудинная боль, длительностью более 30 минут, не снимающаяся нитроглицерином. Иногда вместо болей появляется чувство жжения, умеренного давления, сжатия за грудиной, в грудной клетке. Часто боли протекают волнообразно, длительно, то несколько ослабевая, даже прекращаясь, то снова усиливаясь. Часто боли не имеют четких границ и носят разлитой, распространенный характер. Считается, что боли при инфаркте не должны быть связаны с актом дыхания. Однако это бывает не всегда и, увы, зачастую приводит к запоздалой диагностике инфаркта миокарда, так как врачи не ассоциируют эти боли с сердечной патологией. Это тем более огорчительно, что подобная симптоматика бывает, как правило, при обширных и глубоких инфарктах миокарда и объясняется возникающим реактивным раздражением плевры. Помимо болевого синдрома для инфаркта миокарда характерны и другие признаки, такие как снижение АД (в ряде случаев инфаркт миокарда может протекать при повышенном давлении, особенно у гипертоников относительно молодого возраста, но это встречается реже, и в этом случае падение АД происходит отсроченно, через несколько часов и даже дней). Снижение АД зависит от падения сократительной способности сердца, когда участки миокарда, попавшие в инфарктную зону, теряют свою способность к сокращению и перестают работать. Отсюда понятно, что чем больше зона инфаркта, тем выраженное будет падение сократимости сердца и тем значительнее будет снижение АД. Такое грозное осложнение инфаркта миокарда, как кардиогенный шок развивается только при очень больших и глубоких инфарктах, когда из сокращения выключается до 40% и более рабочего миокарда. Чем ниже уровень АД у больного с инфарктом миокарда, тем серьезнее прогноз заболевания.
КЛИНИЧЕСКАЯ КАРТИНА ИНФАРКТА МИОКАРД Самым характерным симптомом инфаркта миокарда является боль. Боли в типичных случаях локализуются в левой части грудной клетки, за грудиной, иногда в верхней части живота или под лопаткой. Классическим случаем считается сильная загрудинная боль, длительностью более 30 минут, не снимающаяся нитроглицерином. Иногда вместо болей появляется чувство жжения, умеренного давления, сжатия за грудиной, в грудной клетке. Часто боли протекают волнообразно, длительно, то несколько ослабевая, даже прекращаясь, то снова усиливаясь. Часто боли не имеют четких границ и носят разлитой, распространенный характер. Считается, что боли при инфаркте не должны быть связаны с актом дыхания. Однако это бывает не всегда и, увы, зачастую приводит к запоздалой диагностике инфаркта миокарда, так как врачи не ассоциируют эти боли с сердечной патологией. Это тем более огорчительно, что подобная симптоматика бывает, как правило, при обширных и глубоких инфарктах миокарда и объясняется возникающим реактивным раздражением плевры. Помимо болевого синдрома для инфаркта миокарда характерны и другие признаки, такие как снижение АД (в ряде случаев инфаркт миокарда может протекать при повышенном давлении, особенно у гипертоников относительно молодого возраста, но это встречается реже, и в этом случае падение АД происходит отсроченно, через несколько часов и даже дней). Снижение АД зависит от падения сократительной способности сердца, когда участки миокарда, попавшие в инфарктную зону, теряют свою способность к сокращению и перестают работать. Отсюда понятно, что чем больше зона инфаркта, тем выраженное будет падение сократимости сердца и тем значительнее будет снижение АД. Такое грозное осложнение инфаркта миокарда, как кардиогенный шок развивается только при очень больших и глубоких инфарктах, когда из сокращения выключается до 40% и более рабочего миокарда. Чем ниже уровень АД у больного с инфарктом миокарда, тем серьезнее прогноз заболевания.
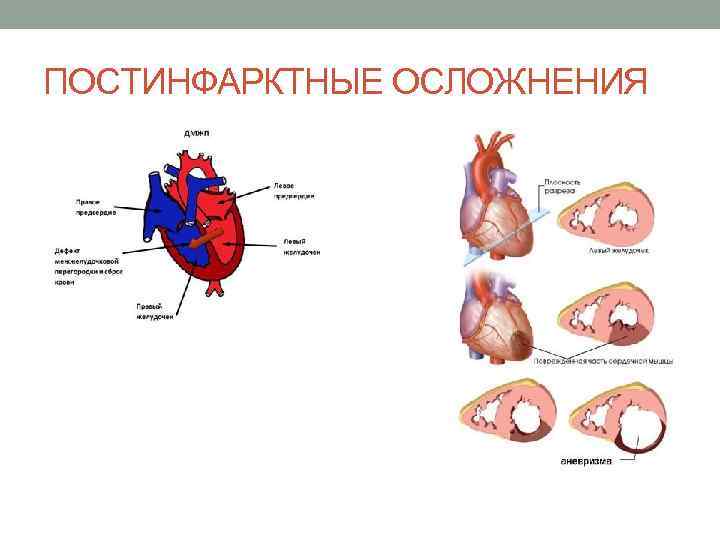 ПОСТИНФАРКТНЫЕ ОСЛОЖНЕНИЯ
ПОСТИНФАРКТНЫЕ ОСЛОЖНЕНИЯ
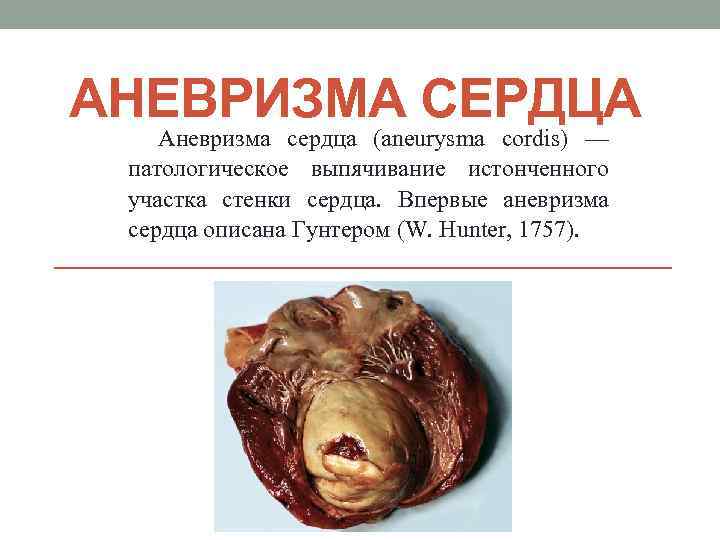 АНЕВРИЗМА СЕРДЦА Аневризма сердца (aneurysma cordis) — патологическое выпячивание истонченного участка стенки сердца. Впервые аневризма сердца описана Гунтером (W. Hunter, 1757).
АНЕВРИЗМА СЕРДЦА Аневризма сердца (aneurysma cordis) — патологическое выпячивание истонченного участка стенки сердца. Впервые аневризма сердца описана Гунтером (W. Hunter, 1757).
 Этиология и патогенез • 95% массивный трансмуральный инфаркт миокарда • Врожденные. • Инфекционные. • Травматические (в том числе послеоперационные).
Этиология и патогенез • 95% массивный трансмуральный инфаркт миокарда • Врожденные. • Инфекционные. • Травматические (в том числе послеоперационные).
 ВИДЫ ПОСТИНФАРКТНОЙ АНЕВРИЗМЫ СЕРДЦА • Острые ( до 3 нед ) • Подострые ( 3 -8 нед ) • Хронические ( от 8 нед )
ВИДЫ ПОСТИНФАРКТНОЙ АНЕВРИЗМЫ СЕРДЦА • Острые ( до 3 нед ) • Подострые ( 3 -8 нед ) • Хронические ( от 8 нед )
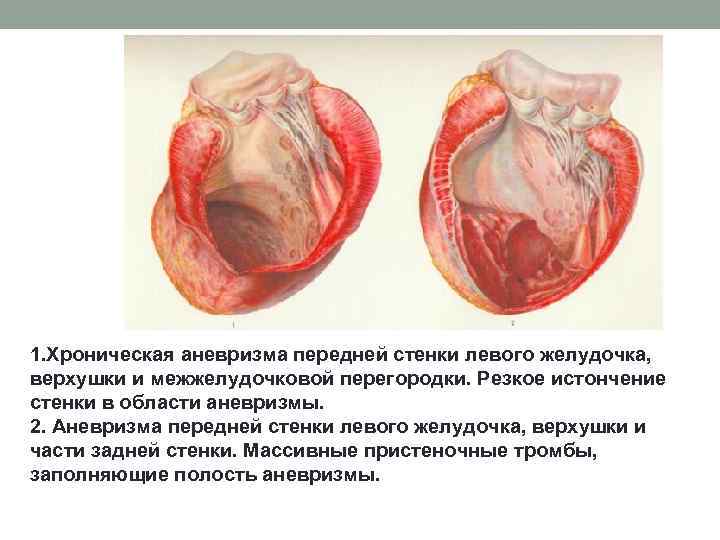 1. Хроническая аневризма передней стенки левого желудочка, верхушки и межжелудочковой перегородки. Резкое истончение стенки в области аневризмы. 2. Аневризма передней стенки левого желудочка, верхушки и части задней стенки. Массивные пристеночные тромбы, заполняющие полость аневризмы.
1. Хроническая аневризма передней стенки левого желудочка, верхушки и межжелудочковой перегородки. Резкое истончение стенки в области аневризмы. 2. Аневризма передней стенки левого желудочка, верхушки и части задней стенки. Массивные пристеночные тромбы, заполняющие полость аневризмы.
 Первый прижизненный диагноз аневризма сердца в нашей стране был поставлен казанским клиницистом А. Н. Казем-Беком в 1896 г.
Первый прижизненный диагноз аневризма сердца в нашей стране был поставлен казанским клиницистом А. Н. Казем-Беком в 1896 г.
 Для острой и подострой постинфарктной аневризмы сердца характерны: 1)инфаркт миокарда в анамнезе; 2) развитие и прогрессирование сердечной недостаточности с первых дней болезни; 3) расширение границ сердца влево и реже вправо; 4) длительно сохраняющийся лейкоцитоз; 5) длительный лихорадочный период; 6) появление прекордиальной пульсации (симптом Казем Бека); 7) «застывшая» электрокардиографическая картина острого инфаркта миокарда.
Для острой и подострой постинфарктной аневризмы сердца характерны: 1)инфаркт миокарда в анамнезе; 2) развитие и прогрессирование сердечной недостаточности с первых дней болезни; 3) расширение границ сердца влево и реже вправо; 4) длительно сохраняющийся лейкоцитоз; 5) длительный лихорадочный период; 6) появление прекордиальной пульсации (симптом Казем Бека); 7) «застывшая» электрокардиографическая картина острого инфаркта миокарда.
 Клиническая картина хронической постинфарктной аневризмы сердца : q Большинство больных жалуется на боли в области сердца или за грудиной и одышку, которые чаще наблюдаются при физической нагрузке. q Прекордиальная пульсация, определяемая при пальпации, а иногда даже на глазах. (аневризмы передне боковой стенки левого желудочка) q Надверхушечная пульсация — специфический симптом хронической аневризмы сердца q Сердечный горб - При аневризме сердца больших размеров q Упорная сердечно-сосудистая недостаточность
Клиническая картина хронической постинфарктной аневризмы сердца : q Большинство больных жалуется на боли в области сердца или за грудиной и одышку, которые чаще наблюдаются при физической нагрузке. q Прекордиальная пульсация, определяемая при пальпации, а иногда даже на глазах. (аневризмы передне боковой стенки левого желудочка) q Надверхушечная пульсация — специфический симптом хронической аневризмы сердца q Сердечный горб - При аневризме сердца больших размеров q Упорная сердечно-сосудистая недостаточность
 ДИАГНОЗ • Электрокардиография • Рентгенологическое исследование Ø Киновентрикулография Ø Коронарография.
ДИАГНОЗ • Электрокардиография • Рентгенологическое исследование Ø Киновентрикулография Ø Коронарография.
 ЭЛЕКТРОКАРДИОГРАФИЯ Электрокардиографическая картина хронической аневризмы сердца представлена застывшей монофазной кривой, характерной для трансмурального инфаркта миокарда. Соответственно месту поражения отмечается глубокий зубец Q. Зубец R низкий или чаще полностью отсутствует. Комплекс QRS принимает форму OS. Сегмент S — Т дугообразно выстоит выше изолинии, переходя в отрицательный зубец Т.
ЭЛЕКТРОКАРДИОГРАФИЯ Электрокардиографическая картина хронической аневризмы сердца представлена застывшей монофазной кривой, характерной для трансмурального инфаркта миокарда. Соответственно месту поражения отмечается глубокий зубец Q. Зубец R низкий или чаще полностью отсутствует. Комплекс QRS принимает форму OS. Сегмент S — Т дугообразно выстоит выше изолинии, переходя в отрицательный зубец Т.
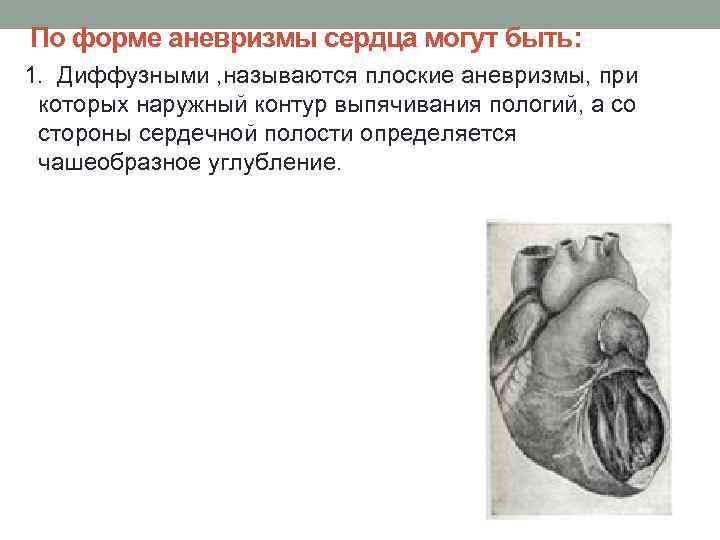 По форме аневризмы сердца могут быть: 1. Диффузными , называются плоские аневризмы, при которых наружный контур выпячивания пологий, а со стороны сердечной полости определяется чашеобразное углубление.
По форме аневризмы сердца могут быть: 1. Диффузными , называются плоские аневризмы, при которых наружный контур выпячивания пологий, а со стороны сердечной полости определяется чашеобразное углубление.
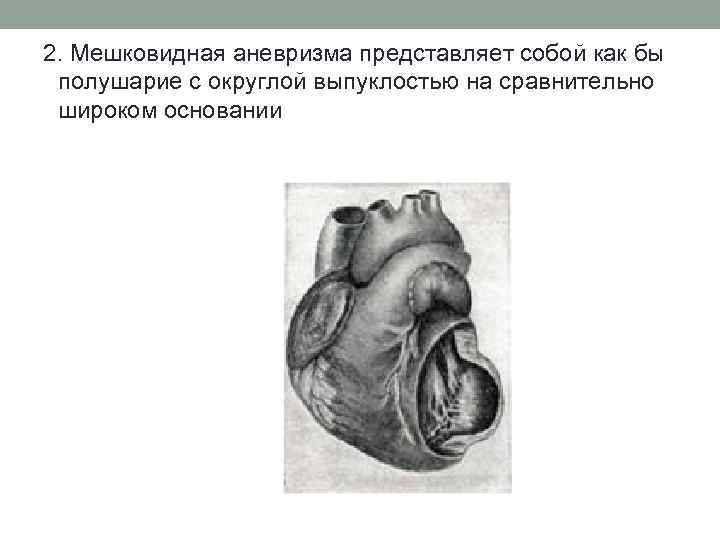 2. Мешковидная аневризма представляет собой как бы полушарие с округлой выпуклостью на сравнительно широком основании
2. Мешковидная аневризма представляет собой как бы полушарие с округлой выпуклостью на сравнительно широком основании
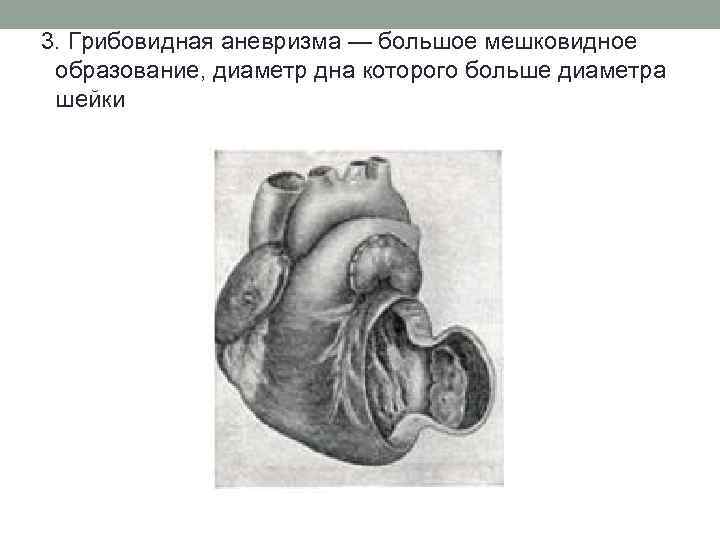 3. Грибовидная аневризма — большое мешковидное образование, диаметр дна которого больше диаметра шейки
3. Грибовидная аневризма — большое мешковидное образование, диаметр дна которого больше диаметра шейки
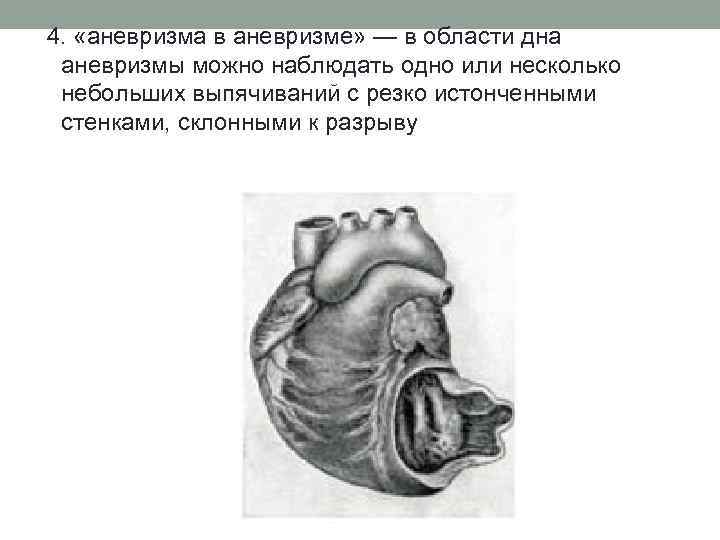 4. «аневризма в аневризме» — в области дна аневризмы можно наблюдать одно или несколько небольших выпячиваний с резко истонченными стенками, склонными к разрыву
4. «аневризма в аневризме» — в области дна аневризмы можно наблюдать одно или несколько небольших выпячиваний с резко истонченными стенками, склонными к разрыву
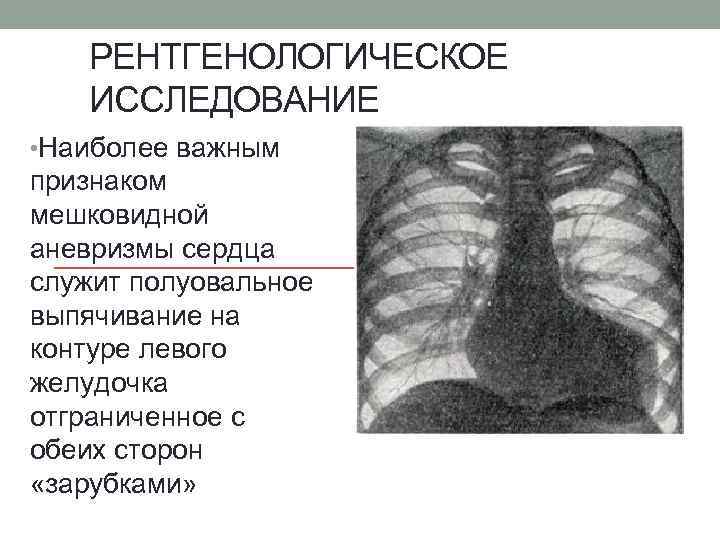 РЕНТГЕНОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ • Наиболее важным признаком мешковидной аневризмы сердца служит полуовальное выпячивание на контуре левого желудочка отграниченное с обеих сторон «зарубками»
РЕНТГЕНОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ • Наиболее важным признаком мешковидной аневризмы сердца служит полуовальное выпячивание на контуре левого желудочка отграниченное с обеих сторон «зарубками»
 Правое косое положение
Правое косое положение
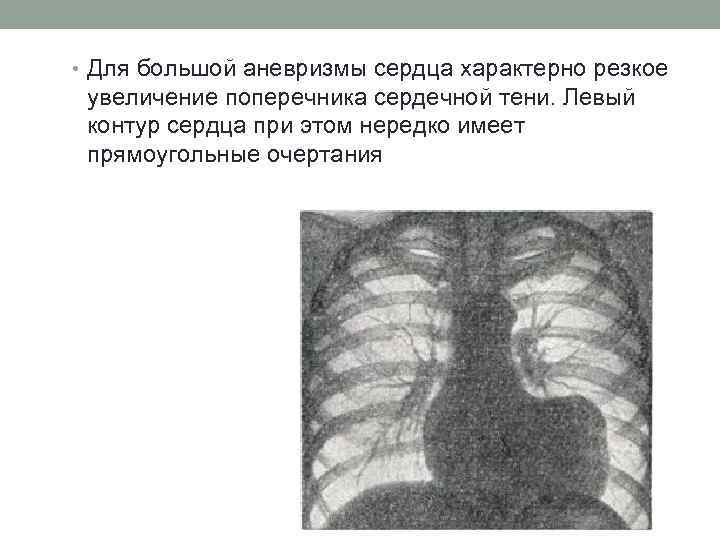 • Для большой аневризмы сердца характерно резкое увеличение поперечника сердечной тени. Левый контур сердца при этом нередко имеет прямоугольные очертания
• Для большой аневризмы сердца характерно резкое увеличение поперечника сердечной тени. Левый контур сердца при этом нередко имеет прямоугольные очертания
 Показания и методы операций 1) больные с хроническими аневризмами сердца, осложненными сердечной недостаточностью, стенокардией, аритмией, неподдающиеся консервативной терапии 2) больные с аневризмой сердца, осложненными тромбозом мешка или его прогрессивным увеличением, грозящим разрывом. 3) Резекция мешковидных аневризм сердца должна производиться не ранее чем через 3— 4 месяца после перенесенного инфаркта, Относительным противопоказанием к хирургическому лечению аневризмы сердца является возраст больных — старше 65 лет. •
Показания и методы операций 1) больные с хроническими аневризмами сердца, осложненными сердечной недостаточностью, стенокардией, аритмией, неподдающиеся консервативной терапии 2) больные с аневризмой сердца, осложненными тромбозом мешка или его прогрессивным увеличением, грозящим разрывом. 3) Резекция мешковидных аневризм сердца должна производиться не ранее чем через 3— 4 месяца после перенесенного инфаркта, Относительным противопоказанием к хирургическому лечению аневризмы сердца является возраст больных — старше 65 лет. •
 • В 1931 г. Зауэрбрух (Е. F. Sauerbruch) во время операции на грудной клетке по ошибке вскрыл аневризму правого желудочка, принятую им за опухоль средостения, ушил ее у основания и иссек • В 1942 г. Бек (С. S. Beck) укрепил свободным куском широкой фасции бедра стенку постинфарктной аневризмы левого желудочка, диагностированной дооперации • С 1944 г. при хирургическом лечении хронической аневризмы сердца применяется ряд вмешательств: 1) укрепление истонченной стенки аневризмы различными аутотрансплантатами: грудной мышцей [Д'Аллен (С D. Allen), 1956], большим сальником (В. И. Казанский, 1964), кожным лоскутом [Ниднер (F. F. Niedner), 1955] и др.
• В 1931 г. Зауэрбрух (Е. F. Sauerbruch) во время операции на грудной клетке по ошибке вскрыл аневризму правого желудочка, принятую им за опухоль средостения, ушил ее у основания и иссек • В 1942 г. Бек (С. S. Beck) укрепил свободным куском широкой фасции бедра стенку постинфарктной аневризмы левого желудочка, диагностированной дооперации • С 1944 г. при хирургическом лечении хронической аневризмы сердца применяется ряд вмешательств: 1) укрепление истонченной стенки аневризмы различными аутотрансплантатами: грудной мышцей [Д'Аллен (С D. Allen), 1956], большим сальником (В. И. Казанский, 1964), кожным лоскутом [Ниднер (F. F. Niedner), 1955] и др.
 2) погружение аневризмы швами (Б. В. Петровский, Ф. Г. Углов, А. Вишневский, 1954 — 1957); 3) погружение аневризмы швами с помощью межреберной мышцы на ножке [Шпачек (В. Spacek), 1954]; 4) резекция аневризмы закрытым способом с использованием игольчатого зажима [Бейли (С. P. Bailey), 1954]; 5) резекция аневризмы на открытом сердце в условиях искусственного кровообращения [Кули, Каткарт, Лиллихей (D. A. Cooley, R. Т. Gathcart, С. W. Lillehei), 1958; Б. В. Петровский]; 6) различные варианты диафрагмопластики — укрепление стенки сердца лоскутом диафрагмы (Б. В. Петровский, 1957).
2) погружение аневризмы швами (Б. В. Петровский, Ф. Г. Углов, А. Вишневский, 1954 — 1957); 3) погружение аневризмы швами с помощью межреберной мышцы на ножке [Шпачек (В. Spacek), 1954]; 4) резекция аневризмы закрытым способом с использованием игольчатого зажима [Бейли (С. P. Bailey), 1954]; 5) резекция аневризмы на открытом сердце в условиях искусственного кровообращения [Кули, Каткарт, Лиллихей (D. A. Cooley, R. Т. Gathcart, С. W. Lillehei), 1958; Б. В. Петровский]; 6) различные варианты диафрагмопластики — укрепление стенки сердца лоскутом диафрагмы (Б. В. Петровский, 1957).
 В СССР ПЕРВАЯ УСПЕШНАЯ ОПЕРАЦИЯ ВЫПОЛНЕНА Б. В. ПЕТРОВСКИМ, ИМ ЖЕ РАЗРАБОТАНЫ (1957) СЛЕДУЮЩИЕ ВИДЫ ОПЕРАЦИЙ: 1. пластика диафрагмальным лоскутом на ножке при диффузной аневризме сердца; 2. прошивание основания аневризмы шелковыми швами или танталовыми скобками с помощью аппарата УКЛ 60 при небольших мешковидных аневризмах без тромбоза; 3. резекция аневризмы с удалением тромботических масс из полости желудочка закрытым способом с последующей диафрагмо пластикой линии шва при мешковидных аневризмах с тромбозом
В СССР ПЕРВАЯ УСПЕШНАЯ ОПЕРАЦИЯ ВЫПОЛНЕНА Б. В. ПЕТРОВСКИМ, ИМ ЖЕ РАЗРАБОТАНЫ (1957) СЛЕДУЮЩИЕ ВИДЫ ОПЕРАЦИЙ: 1. пластика диафрагмальным лоскутом на ножке при диффузной аневризме сердца; 2. прошивание основания аневризмы шелковыми швами или танталовыми скобками с помощью аппарата УКЛ 60 при небольших мешковидных аневризмах без тромбоза; 3. резекция аневризмы с удалением тромботических масс из полости желудочка закрытым способом с последующей диафрагмо пластикой линии шва при мешковидных аневризмах с тромбозом
 Митральная недостаточность Среди различных форм поражения митрального клапана и подклапанных структур особое место занимает его постинфарктная недостаточность. Клинически эта патология представляет собой синдром, обусловленный нарушением функции клапанного аппарата и подклапанных структур ишемического генеза или перенесенным инфарктом миокарда и некрозом сосочковой мышцы.
Митральная недостаточность Среди различных форм поражения митрального клапана и подклапанных структур особое место занимает его постинфарктная недостаточность. Клинически эта патология представляет собой синдром, обусловленный нарушением функции клапанного аппарата и подклапанных структур ишемического генеза или перенесенным инфарктом миокарда и некрозом сосочковой мышцы.
 Частота • Различной степени выраженности недостаточность митрального клапана проявляется как в острой фазе инфаркта миокарда, так и в постинфарктном периоде у 20% больных [Тере N. , Edmunds L. , 1985]. Выделяют три формы митральной регургитации: • развившаяся в результате дисфункции сосочковой мышцы (без ее разрыва) [Burch G. , 1968]; • вызванная разрывом сосочковой мышцы; • возникшая в результате дилатации фиброзного кольца.
Частота • Различной степени выраженности недостаточность митрального клапана проявляется как в острой фазе инфаркта миокарда, так и в постинфарктном периоде у 20% больных [Тере N. , Edmunds L. , 1985]. Выделяют три формы митральной регургитации: • развившаяся в результате дисфункции сосочковой мышцы (без ее разрыва) [Burch G. , 1968]; • вызванная разрывом сосочковой мышцы; • возникшая в результате дилатации фиброзного кольца.
 Патоморфология • Инфаркт миокарда, локализующийся по задней стенке левого желудочка, часто приводит к некрозу задневнутренней сосочковой мышцы. Поскольку правый тип коронарного кровоснабжения доминирует примерно у 70— 80% людей, то заднебазальный инфаркт с повреждением задней сосочковой мышцы возникает чаще при поражении правой венечной артерии (рис. 5. 51). • Выделяют две формы поражения сосочковой мышцы: • некроз или фиброз без разрыва мышцы; • некроз или фиброз с ее разрывом. • Кроме того, в зависимости от локализации W. Roberts (1980) выделяет два типа поражения сосочковой мышцы: • только с вовлечением дистальной (апикальной) части мышцы; • с диффузно очаговым поражением всей мышцы. • Эти типы поражения сосочковых мышц, протекая без разрывов, часто приводят к различной по тяжести течения острой сердечной недостаточности. В табл. 5. 9. представлены анатомические формы поражения сосочковых мышц при ИБС.
Патоморфология • Инфаркт миокарда, локализующийся по задней стенке левого желудочка, часто приводит к некрозу задневнутренней сосочковой мышцы. Поскольку правый тип коронарного кровоснабжения доминирует примерно у 70— 80% людей, то заднебазальный инфаркт с повреждением задней сосочковой мышцы возникает чаще при поражении правой венечной артерии (рис. 5. 51). • Выделяют две формы поражения сосочковой мышцы: • некроз или фиброз без разрыва мышцы; • некроз или фиброз с ее разрывом. • Кроме того, в зависимости от локализации W. Roberts (1980) выделяет два типа поражения сосочковой мышцы: • только с вовлечением дистальной (апикальной) части мышцы; • с диффузно очаговым поражением всей мышцы. • Эти типы поражения сосочковых мышц, протекая без разрывов, часто приводят к различной по тяжести течения острой сердечной недостаточности. В табл. 5. 9. представлены анатомические формы поражения сосочковых мышц при ИБС.
 Патогенез недостаточности митрального клапана или дисфункции сосочковой мышцы • Появление митральной регургитации связано не только с поражением сосочковой мышцы, но и с нарушением подвижности свободной стенки левого желудочка. • Дисфункция сосочковой мышцы проявляется при разрыве тела, отрыве головок или хорд. Чаще всего митральная регургитация особенно выражена при сочетании повреждения сосочковой мышцы с дилатацией фиброзного кольца.
Патогенез недостаточности митрального клапана или дисфункции сосочковой мышцы • Появление митральной регургитации связано не только с поражением сосочковой мышцы, но и с нарушением подвижности свободной стенки левого желудочка. • Дисфункция сосочковой мышцы проявляется при разрыве тела, отрыве головок или хорд. Чаще всего митральная регургитация особенно выражена при сочетании повреждения сосочковой мышцы с дилатацией фиброзного кольца.
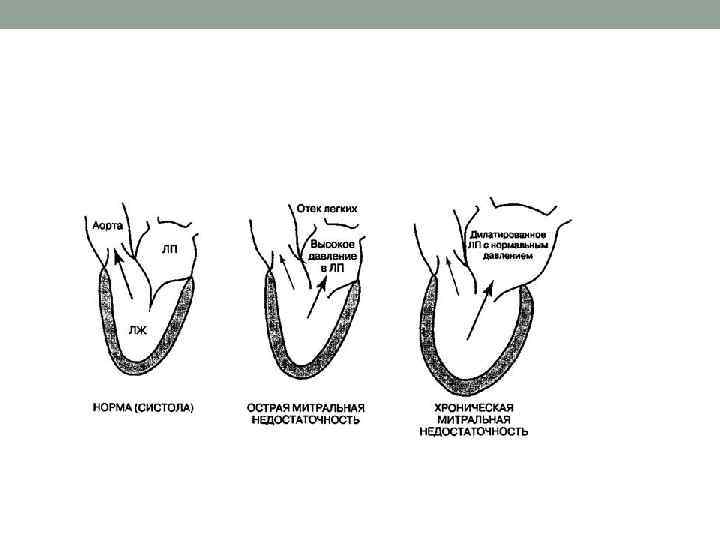
 Клиника и диагностика • Основные клинические проявления недостаточности митрального клапана: систолический шум над верхушкой сердца, влажные хрипы в легких, отек легких и симптомы развивающегося кардиогенного шока. • Регистрирующийся над сердцем пансистолический шум типа crescendo — decrescendo может проводиться к основанию шеи, что свидетельствует о дисфункции передней створки, или в подмышечную область вплоть до лопатки, что указывает на поражение задней створки [Tommaso С, Lesch M. , 1980]. • На ЭКГ выявляются характерные для острого инфаркта миокарда изменения, причем инфаркт может быть как трансмуральным, так и очаговым. Часто на ЭКГ видны признаки перегрузки левого предсердия. • Эхокардиография является основным методом диагностики митральной регургитации и дифференциаль , ной диагностики причин сердечной недостаточности при остром инфаркте миокарда. Она позволяет выявить изменение объема левых камер сердца, рассчитать показатели сократимости миокарда.
Клиника и диагностика • Основные клинические проявления недостаточности митрального клапана: систолический шум над верхушкой сердца, влажные хрипы в легких, отек легких и симптомы развивающегося кардиогенного шока. • Регистрирующийся над сердцем пансистолический шум типа crescendo — decrescendo может проводиться к основанию шеи, что свидетельствует о дисфункции передней створки, или в подмышечную область вплоть до лопатки, что указывает на поражение задней створки [Tommaso С, Lesch M. , 1980]. • На ЭКГ выявляются характерные для острого инфаркта миокарда изменения, причем инфаркт может быть как трансмуральным, так и очаговым. Часто на ЭКГ видны признаки перегрузки левого предсердия. • Эхокардиография является основным методом диагностики митральной регургитации и дифференциаль , ной диагностики причин сердечной недостаточности при остром инфаркте миокарда. Она позволяет выявить изменение объема левых камер сердца, рассчитать показатели сократимости миокарда.
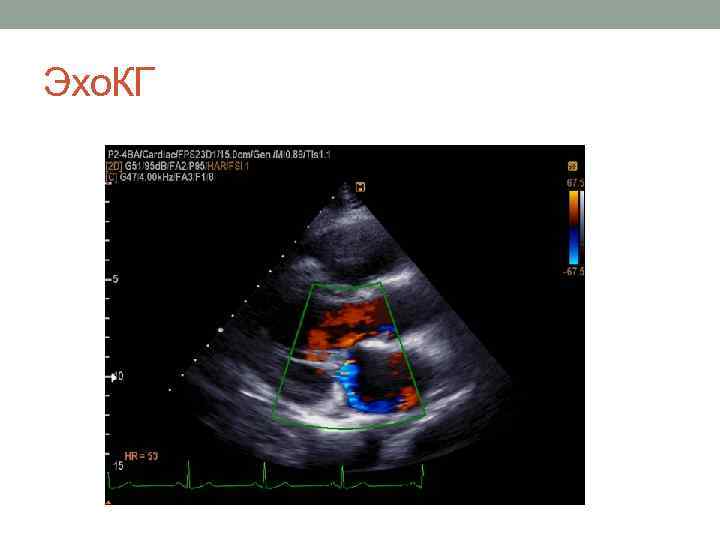 Эхо. КГ
Эхо. КГ
 Течение болезни зависит от двух основных факторов, которые ведут к развитию тяжелой недостаточности кровообращения. • 1)выраженности митральной регургитации; • 2) массы пораженного инфарктом миокарда и компенсаторных возможностей жизнеспособной части левого желудочка. • Масса пораженного миокарда у этих больных может составлять 1 — 50% от массы левого желудочка [Wei J. et al. , 1979]. Прогноз жизни больного со значительным поражением миокарда, превышающим 40% от массы левого желудочка, уже сам по себе не зависит от наличия недостаточности митрального клапана, а определяется кардиогенным шоком, приводящим больного к быстрой смерти. У остальной части больных целесообразно выделить два варианта течения: острое и хроническое. При остром течении болезни возникает необходимость в быстрой хирургической коррекции порока. При хроническом течении возможно поддержание гемодинамики и предупреждение развития сердечной недостаточности с помощью лекарственной терапии, не исключающей замещение клапана в плановом порядке.
Течение болезни зависит от двух основных факторов, которые ведут к развитию тяжелой недостаточности кровообращения. • 1)выраженности митральной регургитации; • 2) массы пораженного инфарктом миокарда и компенсаторных возможностей жизнеспособной части левого желудочка. • Масса пораженного миокарда у этих больных может составлять 1 — 50% от массы левого желудочка [Wei J. et al. , 1979]. Прогноз жизни больного со значительным поражением миокарда, превышающим 40% от массы левого желудочка, уже сам по себе не зависит от наличия недостаточности митрального клапана, а определяется кардиогенным шоком, приводящим больного к быстрой смерти. У остальной части больных целесообразно выделить два варианта течения: острое и хроническое. При остром течении болезни возникает необходимость в быстрой хирургической коррекции порока. При хроническом течении возможно поддержание гемодинамики и предупреждение развития сердечной недостаточности с помощью лекарственной терапии, не исключающей замещение клапана в плановом порядке.
 Хирургическое лечение • Первая успешная операция была выполнена • W. Austen и соавт. в 1965 г. • Основными показаниями к операции являются тяжелая недостаточность митрального клапана и стено зирующий атеросклероз коронарных артерий, а также сопутствующие механические поражения левого желудочка— постинфарктный ДМЖП и постинфарктная аневризма сердца. • Операция противопоказана в том случае, если нет условий для реваскуляризации пораженных коронарных артерий и имеется значительное рубцовое замещение массы миокарда левого желудочка.
Хирургическое лечение • Первая успешная операция была выполнена • W. Austen и соавт. в 1965 г. • Основными показаниями к операции являются тяжелая недостаточность митрального клапана и стено зирующий атеросклероз коронарных артерий, а также сопутствующие механические поражения левого желудочка— постинфарктный ДМЖП и постинфарктная аневризма сердца. • Операция противопоказана в том случае, если нет условий для реваскуляризации пораженных коронарных артерий и имеется значительное рубцовое замещение массы миокарда левого желудочка.
 Техника операции • Замещение митрального клапана протезом проводится по принципам протезирования митрального клапана у больных с ревматическим пороком сердца. Отличие заключается в отсутствии выраженного фиброза митрального кольца и малых размерах левого предсердия, что обусловливает трудности в подшивании протеза. У ряда больных с наличием аневризмы сердца доступ к митральному клапану осуществляется через полость левого желудочка после иссечения аневризмы. • Предпочтение отдается механическим протезам, а биологические клапаны используются редко. Ряд хирургов предпочитают выполнять пластические операции, которые дают меньший процент тромбоэмболии [Kay J. et al. , 1980].
Техника операции • Замещение митрального клапана протезом проводится по принципам протезирования митрального клапана у больных с ревматическим пороком сердца. Отличие заключается в отсутствии выраженного фиброза митрального кольца и малых размерах левого предсердия, что обусловливает трудности в подшивании протеза. У ряда больных с наличием аневризмы сердца доступ к митральному клапану осуществляется через полость левого желудочка после иссечения аневризмы. • Предпочтение отдается механическим протезам, а биологические клапаны используются редко. Ряд хирургов предпочитают выполнять пластические операции, которые дают меньший процент тромбоэмболии [Kay J. et al. , 1980].
 Прогноз • Послеоперационная летальность зависит от исходного состояния больных и сроков, прошедших от начала острого инфаркта миокарда. При хронической постинфарктной недостаточности митрального клапана летальность после операции достигает 8, 5%, а при острой недостаточности, сопровождающейся декомпенсацией кровообращения, — 25% [Najafi H. et al. , 1980]. • Летальность среди больных, оперированных на фоне кардиогенного шока, составляет 60% [Тере N. , Edmunds L. , 1985]. • Процент выживаемости больных в отдаленные сроки в значительной степени зависит от выполнения реваскуляризации миокарда, которая улучшает прогноз. При пластических хирургических вмешательствах на клапане в сочетании с аортокоронарным шунтированием показатель выживаемости к 7 му году составляет 81% [Kay J. et al. , 1980]. При замещении клапана протезом отдаленные показатели выживаемости оказались в 2 раза хуже. • Необходимо отметить, что при естественном течении постинфарктной недостаточности митрального клапана летальность к 5 му году составляет 90%. Это позволяет считать хирургическое лечение постинфарктной недостаточности митрального клапана в сочетании с аортокоронарным шунтированием лучшим методом.
Прогноз • Послеоперационная летальность зависит от исходного состояния больных и сроков, прошедших от начала острого инфаркта миокарда. При хронической постинфарктной недостаточности митрального клапана летальность после операции достигает 8, 5%, а при острой недостаточности, сопровождающейся декомпенсацией кровообращения, — 25% [Najafi H. et al. , 1980]. • Летальность среди больных, оперированных на фоне кардиогенного шока, составляет 60% [Тере N. , Edmunds L. , 1985]. • Процент выживаемости больных в отдаленные сроки в значительной степени зависит от выполнения реваскуляризации миокарда, которая улучшает прогноз. При пластических хирургических вмешательствах на клапане в сочетании с аортокоронарным шунтированием показатель выживаемости к 7 му году составляет 81% [Kay J. et al. , 1980]. При замещении клапана протезом отдаленные показатели выживаемости оказались в 2 раза хуже. • Необходимо отметить, что при естественном течении постинфарктной недостаточности митрального клапана летальность к 5 му году составляет 90%. Это позволяет считать хирургическое лечение постинфарктной недостаточности митрального клапана в сочетании с аортокоронарным шунтированием лучшим методом.
 Разрыв межжелудочковой перегородки • До появления тромболизиса это осложнение возникало у 1 2% больных и было причиной 5% смертей в остром периоде инфаркта миокарда. С появлением тромболизиса частота разрывов межжелудочковой перегородки значительно снизилась. Разрывы межжелудочковой перегородки чаще случаются у пожилых, у женщин, у некурящих, а также при артериальной гипертензии, передних инфарктах, высокой ЧСС и левожелудочковой недостаточности при поступлении. Раньше разрывы происходили на 2 5 сутки инфаркта, однако с появлением тромболизиса они стали возникать раньше: половина разрывов происходит в первые сутки. При этом тромболизис не повышает риск разрыва межжелудочковой перегородки. •
Разрыв межжелудочковой перегородки • До появления тромболизиса это осложнение возникало у 1 2% больных и было причиной 5% смертей в остром периоде инфаркта миокарда. С появлением тромболизиса частота разрывов межжелудочковой перегородки значительно снизилась. Разрывы межжелудочковой перегородки чаще случаются у пожилых, у женщин, у некурящих, а также при артериальной гипертензии, передних инфарктах, высокой ЧСС и левожелудочковой недостаточности при поступлении. Раньше разрывы происходили на 2 5 сутки инфаркта, однако с появлением тромболизиса они стали возникать раньше: половина разрывов происходит в первые сутки. При этом тромболизис не повышает риск разрыва межжелудочковой перегородки. •
 Клиническая картина • В начале разрыв межжелудочковой перегородки может протекать почти бессимптомно, без ортопноэ и застоя в малом круге. Возобновление боли в груди, отек легких, артериальная гипотензия и шок могут появляться позже и нарастать очень быстро. Впрочем, гемодинамика может ухудшаться и постепенно: развивается гипотензия, право и левожелудочковая недостаточность; в этом случае появление нового шума будет первым симптомом. •
Клиническая картина • В начале разрыв межжелудочковой перегородки может протекать почти бессимптомно, без ортопноэ и застоя в малом круге. Возобновление боли в груди, отек легких, артериальная гипотензия и шок могут появляться позже и нарастать очень быстро. Впрочем, гемодинамика может ухудшаться и постепенно: развивается гипотензия, право и левожелудочковая недостаточность; в этом случае появление нового шума будет первым симптомом. •
 Физикальное исследование Заподозрить разрыв межжелудочковой перегородки следует при появлении нового пансистолического шума, особенно при одновременном ухудшении гемодинамики и развитии сердечной недостаточности по обоим кругам кровообращения. Результаты физикального исследования при поступлении должны быть аккуратно записаны, чтобы в дальнейшем было с чем сравнивать. Физикальное исследование при инфаркте регулярно повторяют.
Физикальное исследование Заподозрить разрыв межжелудочковой перегородки следует при появлении нового пансистолического шума, особенно при одновременном ухудшении гемодинамики и развитии сердечной недостаточности по обоим кругам кровообращения. Результаты физикального исследования при поступлении должны быть аккуратно записаны, чтобы в дальнейшем было с чем сравнивать. Физикальное исследование при инфаркте регулярно повторяют.
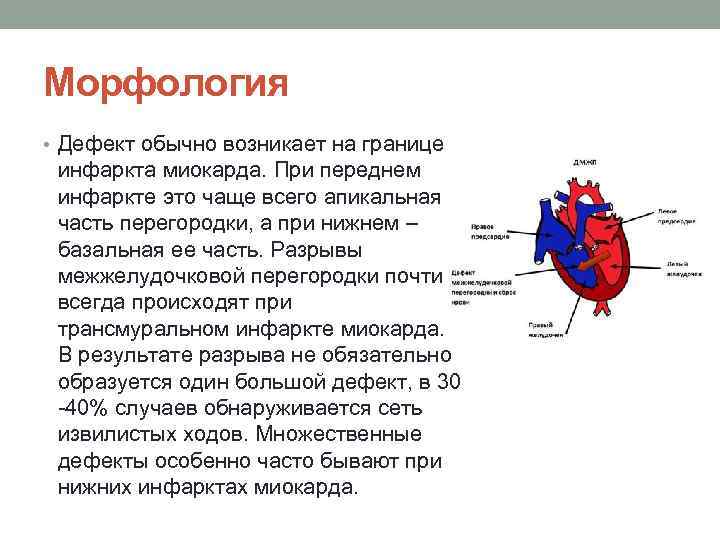 Морфология • Дефект обычно возникает на границе инфаркта миокарда. При переднем инфаркте это чаще всего апикальная часть перегородки, а при нижнем – базальная ее часть. Разрывы межжелудочковой перегородки почти всегда происходят при трансмуральном инфаркте миокарда. В результате разрыва не обязательно образуется один большой дефект, в 30 40% случаев обнаруживается сеть извилистых ходов. Множественные дефекты особенно часто бывают при нижних инфарктах миокарда.
Морфология • Дефект обычно возникает на границе инфаркта миокарда. При переднем инфаркте это чаще всего апикальная часть перегородки, а при нижнем – базальная ее часть. Разрывы межжелудочковой перегородки почти всегда происходят при трансмуральном инфаркте миокарда. В результате разрыва не обязательно образуется один большой дефект, в 30 40% случаев обнаруживается сеть извилистых ходов. Множественные дефекты особенно часто бывают при нижних инфарктах миокарда.
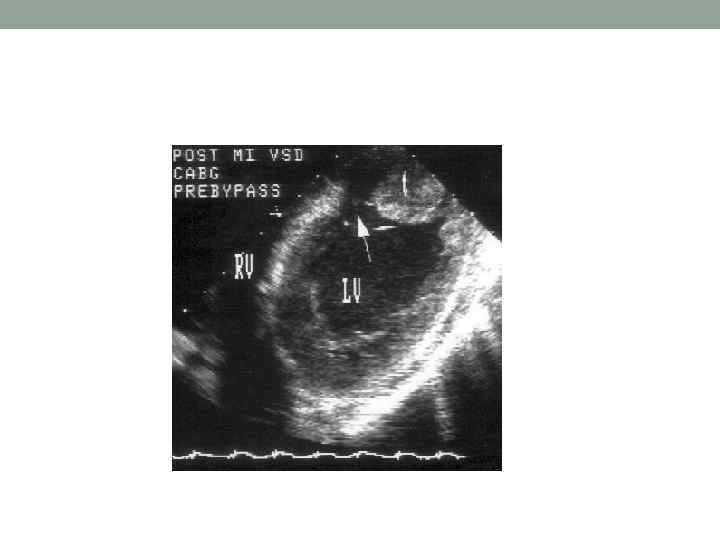
 Дополнительные методы исследования • На ЭКГ примерно в 40% случаев обнаруживается АВ-блокада или нарушения внутрижелудочковой проводимости. • Эхо. КГ • 1. Эхо. КГ с цветным доплеровским исследованием – это лучший метод диагностики разрыва межжелудочковой перегородки. • а. Базальные разрывы межжелудочковой перегородки видны из парастернального доступа по длинной оси левого желудочка с отклонением плоскости сканирования медиально и из апикального и субкостального доступов по длинной оси левого желудочка. • б. Верхушечные разрывы межжелудочковой перегородки лучше всего видны из четырех камерной позиции. • 2. Иногда для уточнения размеров дефекта проводят чреспищеводную Эхо. КГ. • 3. Эхо. КГ позволяет определить размеры дефекта и величину сброса крови слева направо. Сброс рассчитывают по соотношению кровотока через клапан легочной артерии и аортальный клапан. • 4. Кроме того, с помощью Эхо. КГ оценивают систолическую функцию желудочков, которая в значительной мере и определяет смертность.
Дополнительные методы исследования • На ЭКГ примерно в 40% случаев обнаруживается АВ-блокада или нарушения внутрижелудочковой проводимости. • Эхо. КГ • 1. Эхо. КГ с цветным доплеровским исследованием – это лучший метод диагностики разрыва межжелудочковой перегородки. • а. Базальные разрывы межжелудочковой перегородки видны из парастернального доступа по длинной оси левого желудочка с отклонением плоскости сканирования медиально и из апикального и субкостального доступов по длинной оси левого желудочка. • б. Верхушечные разрывы межжелудочковой перегородки лучше всего видны из четырех камерной позиции. • 2. Иногда для уточнения размеров дефекта проводят чреспищеводную Эхо. КГ. • 3. Эхо. КГ позволяет определить размеры дефекта и величину сброса крови слева направо. Сброс рассчитывают по соотношению кровотока через клапан легочной артерии и аортальный клапан. • 4. Кроме того, с помощью Эхо. КГ оценивают систолическую функцию желудочков, которая в значительной мере и определяет смертность.
 Лечение • Раннее хирургическое лечение показано всем больным, даже при стабильной гемодинамике. •
Лечение • Раннее хирургическое лечение показано всем больным, даже при стабильной гемодинамике. •
 Эндоваскулярные методы • Если нет выраженной аортальной недостаточности, то в ожидании операции как можно скорее начинают внутриаортальную баллонную контрпульсацию. Она уменьшает систолическое давление в аорте, фракцию сброса, увеличивает коронарный кровоток и поддерживает АД. Кроме того, появляется возможность подбора дозы вазодилататоров под инвазивным контролем гемодинамики.
Эндоваскулярные методы • Если нет выраженной аортальной недостаточности, то в ожидании операции как можно скорее начинают внутриаортальную баллонную контрпульсацию. Она уменьшает систолическое давление в аорте, фракцию сброса, увеличивает коронарный кровоток и поддерживает АД. Кроме того, появляется возможность подбора дозы вазодилататоров под инвазивным контролем гемодинамики.
 Хирургическое закрытие дефекта – лучший метод лечения, даже при стабильной гемодинамике. • 1. При кардиогенном шоке и полиорганной недостаточности летальность операции высока, что служит дополнительным доводом в пользу раннего оперативного вмешательства – до развития этих осложнений. • 2. Летальность также высока при базальных разрывах перегородки при нижних инфарктах. Она составляет 70%, а при передних инфарктах – 30%. Это связано с технической сложностью операции и часто возникающей необходимости одновременной пластики митрального клапана по поводу его недостаточности, нередкой у этих больных. • 3. У больных со стабильной гемодинамикой смертность оказалась ниже при раннем хирургическом лечении, чем при выжидательной тактике с отсроченной операцией. • 4. Хирургическое закрытие дефекта межжелудочковой перегородки – лучший метод лечения. Однако сейчас появляются эндоваскулярные методы, которые могут оказаться хорошей альтернативой хирургическому закрытию при неэффективности последнего или у очень тяжелых больных. •
Хирургическое закрытие дефекта – лучший метод лечения, даже при стабильной гемодинамике. • 1. При кардиогенном шоке и полиорганной недостаточности летальность операции высока, что служит дополнительным доводом в пользу раннего оперативного вмешательства – до развития этих осложнений. • 2. Летальность также высока при базальных разрывах перегородки при нижних инфарктах. Она составляет 70%, а при передних инфарктах – 30%. Это связано с технической сложностью операции и часто возникающей необходимости одновременной пластики митрального клапана по поводу его недостаточности, нередкой у этих больных. • 3. У больных со стабильной гемодинамикой смертность оказалась ниже при раннем хирургическом лечении, чем при выжидательной тактике с отсроченной операцией. • 4. Хирургическое закрытие дефекта межжелудочковой перегородки – лучший метод лечения. Однако сейчас появляются эндоваскулярные методы, которые могут оказаться хорошей альтернативой хирургическому закрытию при неэффективности последнего или у очень тяжелых больных. •
 Спасибо за внимание!
Спасибо за внимание!


