Muslimova_A_infek_khir.pptx
- Количество слайдов: 49

Презентация На тему : Гнойные заболевания средостения и легких. Выполнила: Муслимова А. интерн 6 курса группы 302

ХИРУРГИЯ СРЕДОСТЕНИЯ ОДНА ИЗ САМЫХ МОЛОДЫХ ОТРАСЛЕЙ ХИРУРГИИ ПОЛУЧИЛА ЗНАЧИТЕЛЬНОЕ РАЗВИТИЕ БЛАГОДАРЯ РАЗВИТИЮ ВОПРОСОВ АНЕСТЕЗИОЛОГИЧЕСКОГО ОБЕСПЕЧЕНИЯ, ТЕХНИКИ ОПЕРАТИВНЫХ ВМЕШАТЕЛЬСТВ, ДИАГНОСТИКИ РАЗЛИЧНЫХ МЕДИАСТИНАЛЬНЫХ ПРОЦЕССОВ И НОВООБРАЗОВАНИЙ. НОВЫЕ ДИАГНОСТИЧЕСКИЕ МЕТОДЫ ПОЗВОЛЯЮТ НЕ ТОЛЬКО ТОЧНО УСТАНАВЛИВАТЬ ЛОКАЛИЗАЦИЮ ПАТОЛОГИЧЕСКОГО ОБРАЗОВАНИЯ, НО И ДАЮТ ВОЗМОЖНОСТЬ ОЦЕНИТЬ СТРУКТУРУ И СТРОЕНИЕ ПАТОЛОГИЧЕСКОГО ОЧАГА, А ТАКЖЕ ПОЛУЧИТЬ МАТЕРИАЛ ДЛЯ ПАТОМОРФОЛОГИЧЕСКОЙ ДИАГНОСТИКИ. ПОСЛЕДНИЕ ГОДЫ ХАРАКТЕРИЗУЮТСЯ РАСШИРЕНИЕМ ПОКАЗАНИЙ К ОПЕРАТИВНОМУ ЛЕЧЕНИЮ ЗАБОЛЕВАНИЙ СРЕДОСТЕНИЯ, РАЗРАБОТКОЙ НОВЫХ ВЫСОКОЭФФЕКТИВНЫХ МАЛОТРАВМАТИЧНЫХ ЛЕЧЕБНЫХ МЕТОДИК, ВНЕДРЕНИЕ КОТОРЫХ УЛУЧШИЛО РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКИХ ВМЕШАТЕЛЬСТВ.

Средостение представляет собой сложное анатомическое образование, расположенное в середине грудной полости, заключенное между париетальными листками, позвоночным столбом, грудиной и внизу диафрагмой, содержащее клетчатку и органы. Анатомические взаимоотношения органов в средостении достаточно сложны, но знание их является обязательным и необходимым с позиции требований к оказанию хирургической помощи данной группе больных.

Средостение разделяется на переднее и заднее. Условной границей между ними является фронтальная плоскость, проведенная через корни легких. В переднем средостении расположены: вилочковая железа, часть дуги аорты с ветвями, верхняя полая вена с ее истоками (плечеголовные вены), сердце и перикард, грудная часть блуждающих нервов, диафрагмальные нервы, трахея и начальные отделы бронхов, нервные сплетения, лимфатические узлы. В заднем средостении расположены: нисходящая часть аорты, непарная и полунепарная вены, пищевод, грудная часть блуждающих нервов ниже корней легких, грудной лимфатический проток (грудной отдел), пограничный симпатический ствол с чревными нервами, нервные сплетения, лимфатические узлы.

Классификация заболевания средостения. Повреждения средостения: 1. Закрытая травма и ранения средостения. 2. Повреждение грудного лимфатического протока. Специфические и неспецифические воспалительные процессы в средостении: 1. Туберкулезный аденит средостения. 2. Неспецифический медиастинит: . а) передний медиастинит; . б) задний медиастинит. По клиническому течению: . а) острый негнойный медиастинит; . б) острый гнойный медиастинит; . в) хронический медиастинит. Кисты средостения. 1. Врожденные: . а) целомические кисты перикарда; . б) кистозные лимфангоиты; . в) бронхогенные кисты; . г) тератомы. д) из эмбрионального зародыша передней кишки. 2. Приобретенные: . а) кисты после гематомы в перикарде; . б) кисты, образовавшиеся в результате распада опухоли перикарда; . в) паразитарные (эхинококковые) кисты; . г) кисты средостения, исходящие из пограничных областей. Опухоли средостения:

Острый неспецифический медиастинит – воспаление клетчатки средостения, вызываемое гнойной неспецифической инфекцией. Острый медиастинит могут вызвать следующие причины: Открытые повреждения средостения. Осложнения операций на органах средостения. Контактное распространение инфекции с прилежащих органов и полостей. Метастатическое распространение инфекции (гематогенное, лимфогенное). Перфорация трахеи и бронхов. Перфорация пищевода (травматический и спонтанный разрыв, инструментальное повреждение, повреждение инородными телами, распад опухоли). Клиническая картина острого медиастинита складывается из трех основных симптомокомплексов, различная выраженность которых приводит к разнообразию его клинических проявлений. Первый симптомокомплекс отражает проявления тяжелой острой гнойной инфекции. Второй связан с местным проявлением гнойного очага. Третий симптомокомплекс характеризуется клинической картиной повреждения или заболевания, предшествующих развитию медиастинита или являвшихся его причиной. Общие проявления медиастинита: лихорадка, тахикардия (пульс - до 140 ударов в минуту), ознобы, снижение артериального давления, жажду, сухость во рту, одышка до 30 – 40 в минуту, акроцианоз, возбуждение, эйфория с переходом в апатию.

При ограниченных абсцессах заднего средостения наиболее частым симптомом является дисфагия. Может быть сухой лающий кашель вплоть до удушья (вовлечение в процесс трахеи), осиплость голоса (вовлечение возвратного нерва), а также синдром Горнера – в случае распространения процесса на симпатический нервный ствол. Положение больного вынужденное, полусидячее. Может быть отек шеи и верхнего отдела грудной клетки. При пальпации может быть крепитация за счет подкожной эмфиземы, как результат повреждения пищевода, бронха или трахеи. Местные признаки: боль в грудной клетке – наиболее ранний и постоянный признак медиастинита. Боль усиливается при глотании и запрокидывании головы назад (симптом Романова). Локализация боли в основном отражает локализацию гнойника.


При исследовании органов средостения необходимо провести тщательную перкуссию и аускультацию, определить функцию внешнего дыхания. Важными при обследовании являются электро- и фонокардиографическое исследования, данные ЭКГ, рентгенологического исследования. Рентгенография и рентгеноскопия проводятся в двух проекциях (прямой и боковой). При выявлении патологического очага выполняется томография. Исследование при необходимости дополняется пневмомедиастинографией. При подозрении на наличие загрудинного зоба или аберрантной щитовидной железы проводится ультразвуковое исследование и сцинтиграфия с I-131 и Tc-99. В последние годы при обследовании больных широко используются инструментальные методы исследования: торакоскопия и медиастиноскопия с биопсией. Они позволяют провести визуальную оценку медиастинальной плевры, частично органов средостения и выполнить забор материала для морфологического исследования. В настоящее время основными методами диагностики заболеваний средостения наряду с рентгенографией являются компьютерная томография и ядерно-магнитный резонанс.

При лечении медиастинитов используется активная хирургическая тактика с последующей интенсивной детоксикационной, антибактериальной и иммунностимулирующей терапией. Хирургическое лечение заключается в осуществлении оптимального доступа, обнажении травмированного участка, ушивании разрыва, дренировании средостения и плевральной полости (при необходимости) и наложении гастростомы. Летальность при остром гнойном медиастините составляет 20– 40%. При дренировании средостения лучше всего использовать методику Н. Н. Каншина (1973): дренирование средостения трубчатыми дренажами с последующим фракционным промыванием растворами антисептиков и активной аспирацией.


1. Обезболивание — эндотрахеальный наркоз. 2. Разрез кожи проводят вдоль переднего края m. sternocleidomastoideus от уровня подъязычной кости до места прикрепления этой мышцы к ключице (рис. 102, Б, В). 3. Послойно рассекают m. platysma с покрывающей ее поверхностной фасцией шеи (fascia colli superficialis) и поверхностный листок собственной фасции шеи (fascia colli propriae или вторая фасция по В. Н. Шевкуненко), образующий фасциальное влагалище для m. sternocleidomastoideus (рис. 102, Г, Д, Е). 4. Отодвигая крючком m. sternocleidomastoideus в латеральном направлении, отсекают переднюю ножку мышцы от места прикрепления ее к рукоятке грудины и грудинного конца ключицы (рис. 102, Ж, З, И). 5. Рассекают париетальный листок fascia endocervicalis (четвертая фасция шеи по В. Н. Шевкуненко) над введенным под него кровоостанавливающим зажимом, вскрывают влагалище сосудисто-нервного пучка. 6. Расслаивая кровоостанавливающим зажимом клетчатку сосудистонервного пучка, проникают к центру гнойно-воспалительного очага и эвакуируют гной (рис. 102, К). 7. Расслаивая клетчатку корнцангом, проникают в промежуток между трахеей и лежащими спереди от нее длинными мышцами передней поверхности шеи (m. sternothyroideus, m. thyrohyoideus), а затем, продвигаясь вниз, и в переднее средостение (рис. 102, Л).

После вскрытия гнойно-воспалительного очага в средостение вводят эластичный трубчатый дренаж, через который осуществляют промывание раны антисептическими растворами (лаваж), введение лекарственных веществ (антибиотики, ферменты) и вакуумное дренирование (рис. 102, M, H). Дренирование гнойно-воспалительного очага в переднем средостении может быть выполнено и через срединный или поперечный разрез над рукояткой грудины. В таких случаях доступ к загрудинно расположенному гнойнику осуществляется вдоль передней стенки трахеи после ее обнажения.

Методика операции дренирования заднего средостения у больных с флегмонами головы и шеи Флегмона клетчатки заднего средостения (задний медиастинит) может быть связана с одонтогенной инфекцией и является в этих случаях результатом распространения гнойно-воспалительного процесса из окологлоточного пространства (spatium parapharyngeum) вдоль глотки, пищевода в средостение (рис. 103, А, Б). В таких случаях вскрытие гнойного очага в заднем средостении (медиастинотомия) обычно осуществляется шейным доступом одновременно с операцией вскрытия флегмоны окологлоточного пространства.


1. Обезболивание — эндотрахеальный наркоз. 2. Операцию начинают со вскрытия флегмоны окологлоточного пространства поднижнечелюстным доступом. 3. С той же стороны на шее проводят разрез кожи вдоль переднего края m. sternocleidomastoideus от места прикрепления ее к рукоятке грудины до уровня нижнего края щитовидного хряща (рис. 103, В). 4. Из подчелюстного разреза вскрывают и дренируют окологлоточное пространство (рис. 103, Г-Л). 5. Вдоль грудиноключичнососцевидной мышцы (рис. 103, М) послойно рассекают m. platysma с образующей ее влагалище поверхностной фасцией шеи (fascia colli superficialis) и поверхностный листок собственной фасции шеи (fascia colli propriae или вторая фасция по В. Н. Шевкуненко), образующий фасциальное влагалище для m. sternocleidomastoideus (рис. 103, Н, О, П). 6. Отодвигают крючком m. sternocleidomastoideus в латеральном направлении (рис. 103, Р), смещают кзади сосудисто-нервный пучок шеи (общую сонную артерию, внутреннюю яремную вену и блуждающий нерв). Трахею вместе со щитовидной железой отодвигают в медиальном направлении, после чего, тупо расслаивая корнцангом околопищеводную и ретровисцеральную (позадипищеводную) клетчатку, продвигаются вниз вдоль задней стенки пищевода и проникают в заднее средостение (рис. 103, С, Т). 7. После вскрытия гнойного очага в заднее средостение вводят эластичный трубчатый дренаж, через который осуществляют промывание раны антисептическими растворами (лаваж), введение лекарственных веществ (антибиотики, ферменты и прочие) и вакуумное дренирование (рис. 103, У, Ф). При локализации гнойно-воспалительных очагов в нижнем отделе переднего и заднего средостения вскрытие их осуществляют путем медиастинотомии с использованием транс- или парастернального, паравертебрального либо трансдиафрагмального доступов в специализированных торакальных отделениях.

Бронхоэктазы – схема последовательных изменений в бронхиальном дереве, респираторной ткани и сосудах малого круга кровообращения Воспаление продуктивного типа – перестройка хрящей и слизистых желез – склероз перибронхиальных тканей – рубцовое сужение мелких бронхиальных ветвей – потеря эластичности – возрастающее во время кашля внутрибронхиальное давление – дилатация сегментарных и субсегментарных бронхов – эктазии – вторичные изменения респираторной ткани в виде эмфиземы и ателектазов – склероз сосудов – повышение давления в малом круге кровообращения – бронхогенный цирроз легкого – легочная гипертензия – кардиальная недостаточность – развитие легочного сердца.

БРОНХОЭКТАЗЫ (РАСПРЕДЕЛЕНИЕ ПО ВИДАМ И ФОРМЕ) ПЕРВИЧНЫЕ БРОНХОЭКТАЗЫ – развиваются без предшествующих изменений легочной паренхимы. ПРИОБРЕТЕННЫЕ БРОНХОЭКТАЗЫ – развиваются на фоне врожденной слабости бронхиальной стенки, повторных бронхопневмоний. ВРОЖДЕННЫЕ БРОНХОЭКТАЗЫ – как правило сочетаются с какой–либо наследственной аномалией: синдром Картагенера синдром Мунье – Куна синдром Уильямса – Кемпбелла ВТОРИЧНЫЕ БРОНХОЭКТАЗЫ – развиваются у взрослых при абсцессе легкого, хронической пневмонии, туберкулезе, эндобронхиальных опухолях, инородных телах бронхов. СМЕШАННЫЕ, ЦИЛИНДРИЧЕСКИЕ, МЕШОТЧАТЫЕ (кистовидные)

КЛИНИЧЕСКАЯ КАРТИНА БРОНХОЭКТАЗОВ находится в прямой зависимости от фазы течения и распространенности процесса В периоды ремиссии: кашель со слизистой мокротой. В фазе обострения процесса: кашель с более значительным количеством слизисто–гнойной или гнойной мокроты, лихорадка, боли в груди, одышка, слабость, утомляемость, часто кровохарканье или легочное кровотечение. Характерно многолетнее волнообразное течение заболевания, при котором периоды кратковременных вспышек сменяются периодами продолжительных ремиссий. Однако с течением времени вспышки учащаются, а ремиссии укорачиваются.

ДИАГНОСТИКА БРОНХОЭКТАЗОВ АНАМНЕЗ БОЛЕЗНИ ФИЗИКАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ РЕНТГЕНОСКОПИЯ РЕНТГЕНОГРАФИЯ КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ БРОНХОГРАФИЯ БРОНХОСКОПИЯ
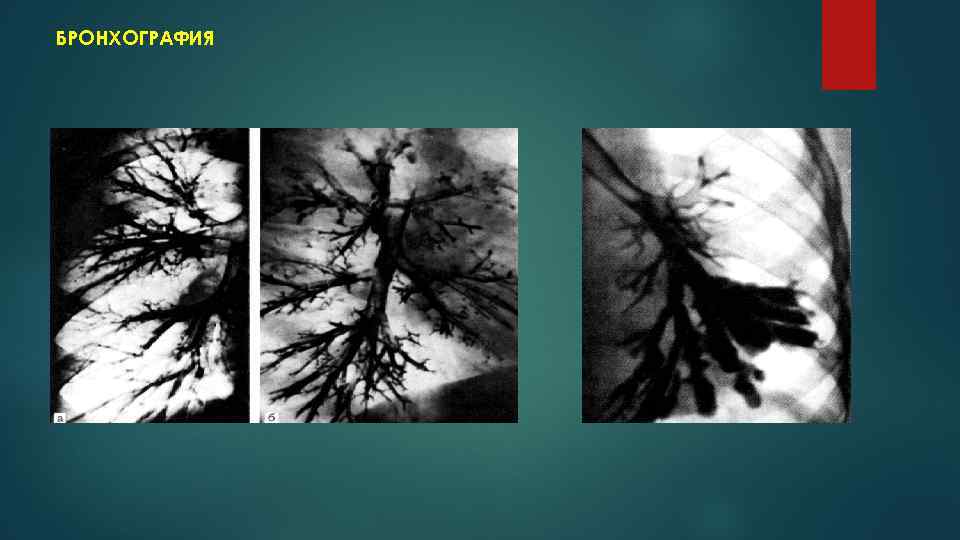
БРОНХОГРАФИЯ
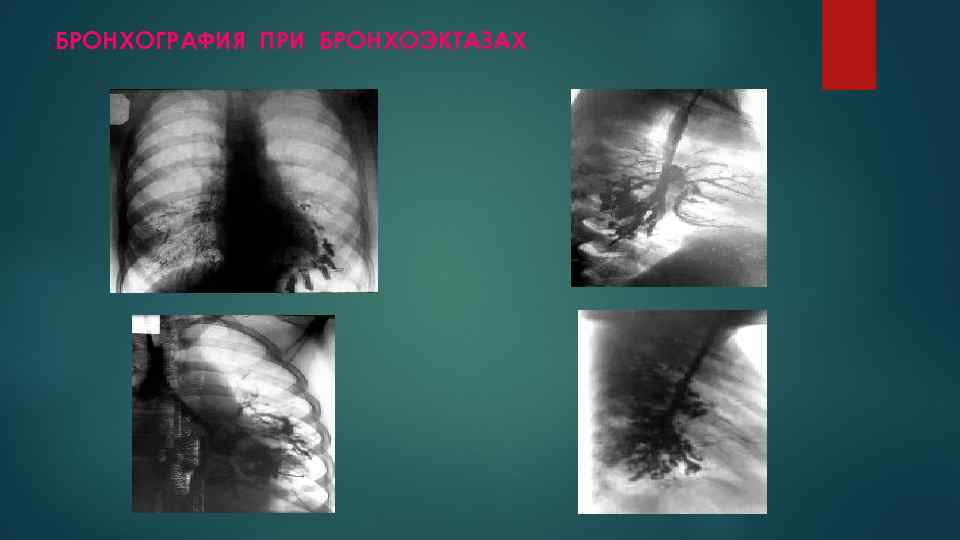
БРОНХОГРАФИЯ ПРИ БРОНХОЭКТАЗАХ

ЛЕЧЕНИЕ БОЛЬНЫХ С БРОНХОЭКТАЗАМИ В ПЕРИОД ОБОСТРЕНИЯ: антибактериальная терапия, лечебная (санационная) бронхоскопия, ингаляционная терапия, бронхография для уточнения распространенности процесса. В ПЕРИОД РЕМИССИИ: бронхография для уточнения распространенности процесса и решения вопроса об операции. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ПРИ ОТСУТСТВИИ ПРОТИВОПОКАЗАНИЙ (низкие функциональные резервы, тотальное поражение бронхиального дерева).

АБСЦЕСС ЛЕГКОГО – локальное нагноение с образованием полости в паренхиме легкого Распределение по происхождению Гематогенный (различные гнойные заболевания, сепсис, септикопиемия) Лимфогенный (при топографически близко процессах вне легкого) локализующихся Травматический (при внутрилегочной гематоме в результате травмы груди) Бронхогенный – метапневмонический и аспирационный (крупозная или вирусно–бактериальная пневмония, аспирация рвотных масс или иных инфицированных веществ) – 90 %.

КЛИНИЧЕСКАЯ КАРТИНА АБСЦЕССА ЛЕГКОГО Характерно острое начало болезни: фебрильная лихорадка ознобы боли в груди сухой кашель, переходящий в продуктивный, с выделением гнойной мокроты (иногда «полным ртом» - в момент прорыва абсцесса в дренирующий бронх)
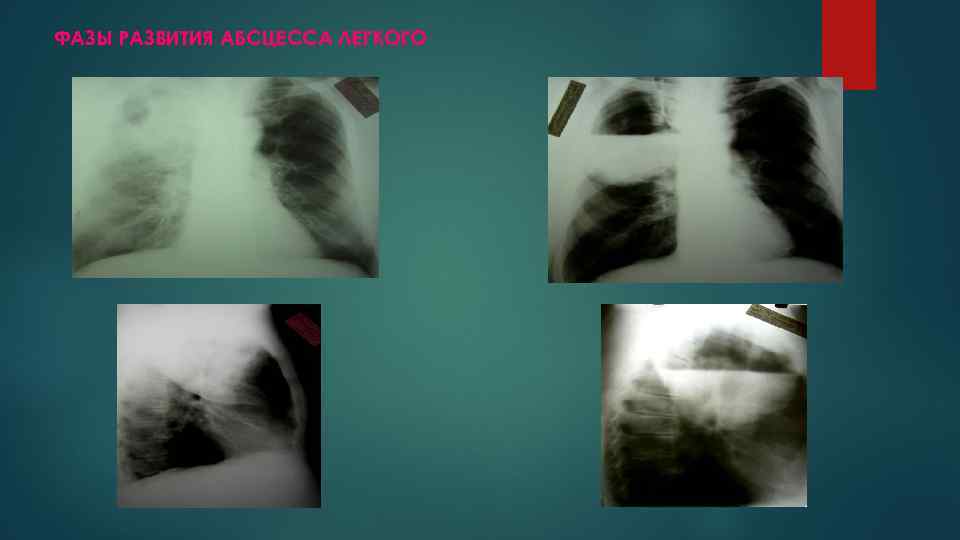
ФАЗЫ РАЗВИТИЯ АБСЦЕССА ЛЕГКОГО

СТАДИИ ТЕЧЕНИЯ АБСЦЕССА ЛЕГКОГО ОСТРЫЙ АБСЦЕСС – неспецифическая воспалительная полость с клиническими и рентгенологическими признаками активного процесса с давностью течения не более 3 месяцев. ХРОНИЧЕСКИЙ АБСЦЕСС – сроки болезни как правило превышают 3 месяца, сохраняется воспалительный процесс внутри и вокруг полости. ОЧИСТИВШИЙСЯ АБСЦЕСС или ЛОЖНАЯ КИСТА – тонкостенная полость без признаков активного воспаления.
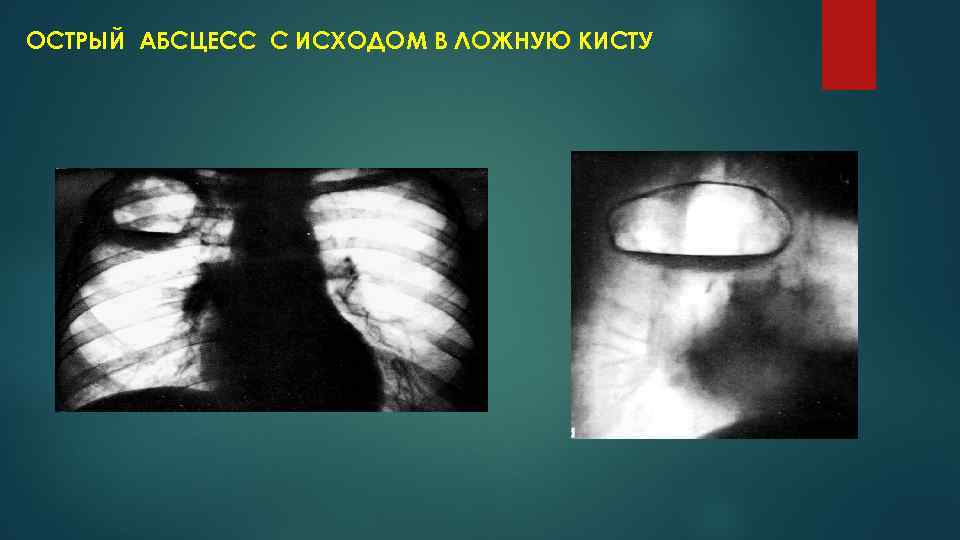
ОСТРЫЙ АБСЦЕСС С ИСХОДОМ В ЛОЖНУЮ КИСТУ

ДИАГНОСТИКА АБСЦЕССОВ ЛЕГКОГО АНАМНЕЗ ЗАБОЛЕВАНИЯ ФИЗИКАЛЬНЫЕ МЕТОДЫ ОБСЛЕДОВАНИЯ РЕНТГЕНОСКОПИЯ РЕНТГЕНОГРАФИЯ КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ БРОНХОСКОПИЯ
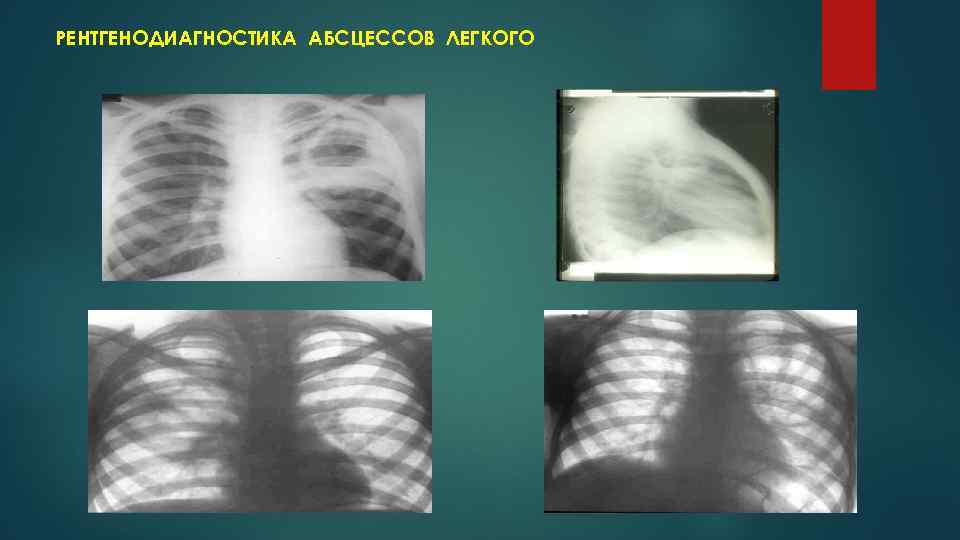
РЕНТГЕНОДИАГНОСТИКА АБСЦЕССОВ ЛЕГКОГО
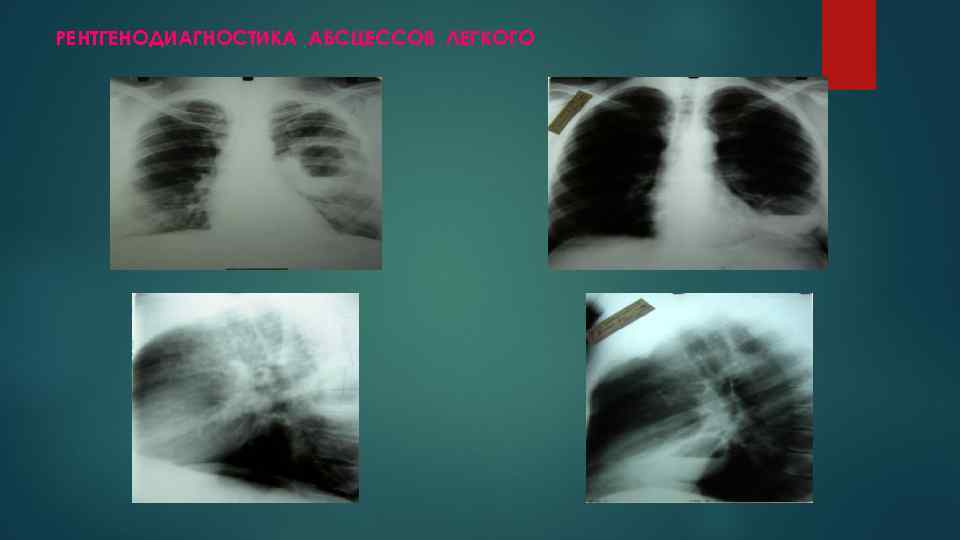
РЕНТГЕНОДИАГНОСТИКА АБСЦЕССОВ ЛЕГКОГО
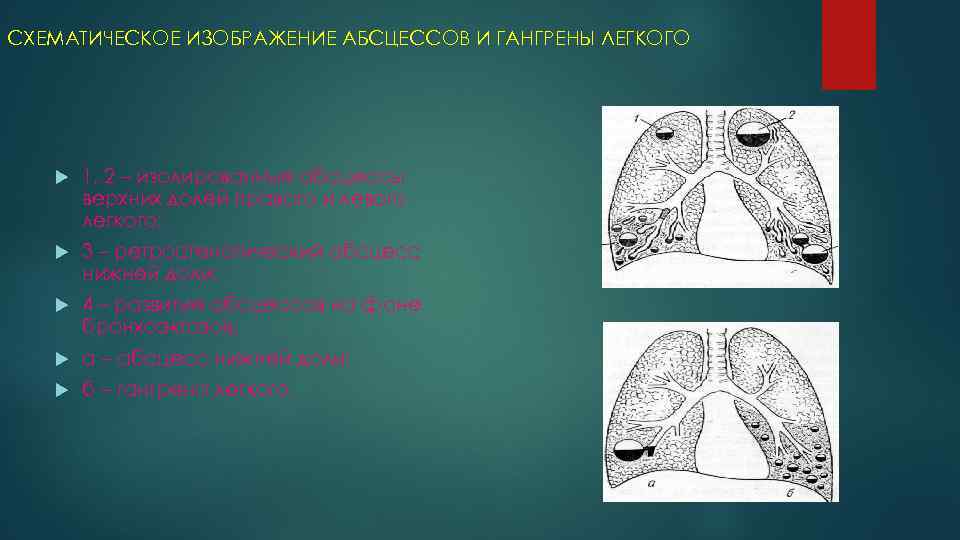
СХЕМАТИЧЕСКОЕ ИЗОБРАЖЕНИЕ АБСЦЕССОВ И ГАНГРЕНЫ ЛЕГКОГО 1, 2 – изолированные абсцессы верхних долей правого и левого легкого; 3 – ретростенотический абсцесс нижней доли; 4 – развитие абсцессов на фоне бронхоэктазов. а – абсцесс нижней доли; б – гангрена легкого.
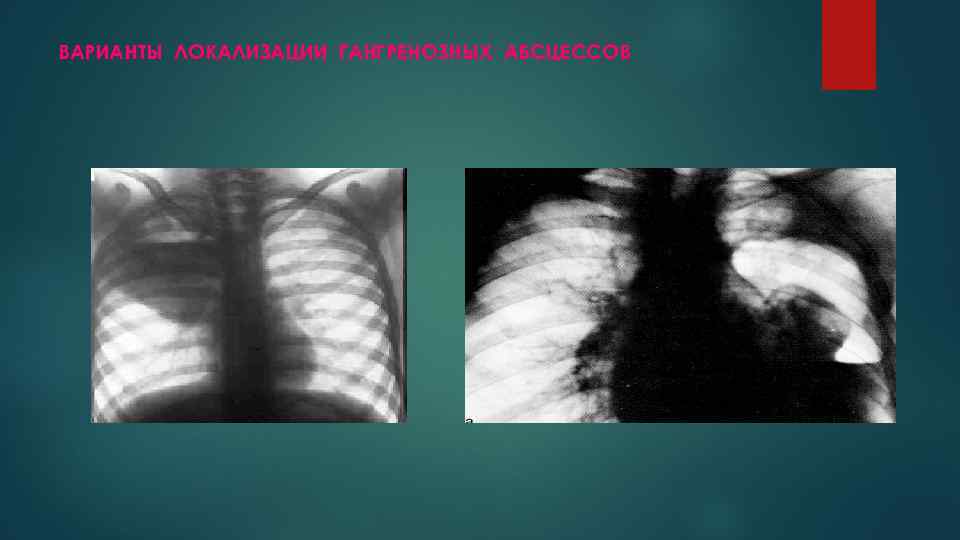
ВАРИАНТЫ ЛОКАЛИЗАЦИИ ГАНГРЕНОЗНЫХ АБСЦЕССОВ
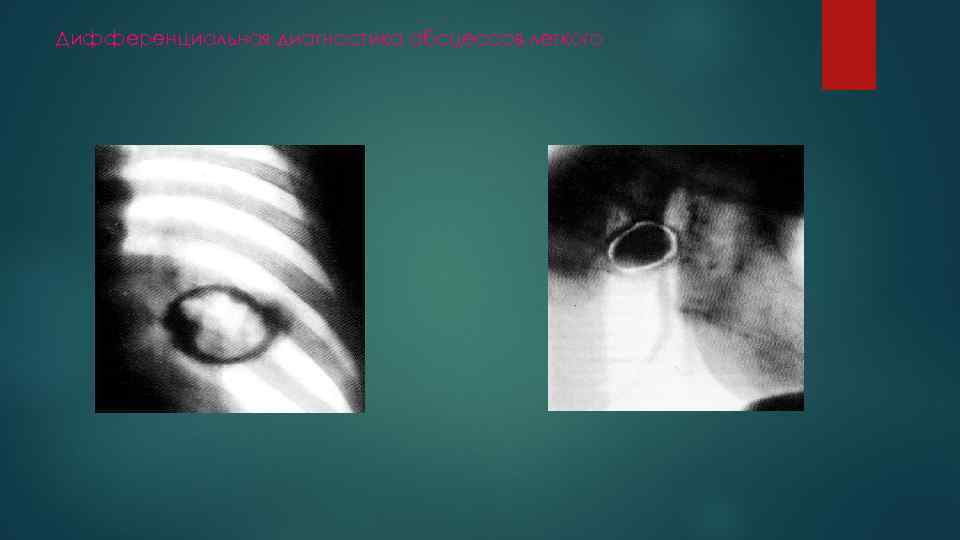
Дифференциальная диагностика абсцессов легкого
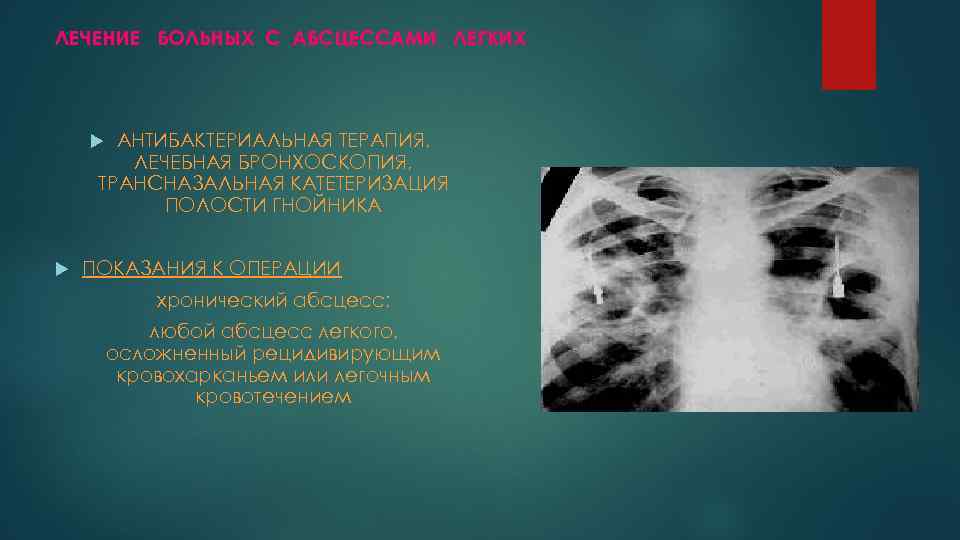
ЛЕЧЕНИЕ БОЛЬНЫХ С АБСЦЕССАМИ ЛЕГКИХ АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ, ЛЕЧЕБНАЯ БРОНХОСКОПИЯ, ТРАНСНАЗАЛЬНАЯ КАТЕТЕРИЗАЦИЯ ПОЛОСТИ ГНОЙНИКА ПОКАЗАНИЯ К ОПЕРАЦИИ хронический абсцесс; любой абсцесс легкого, осложненный рецидивирующим кровохарканьем или легочным кровотечением

ЭМПИЕМА ПЛЕВРЫ (превалирующие факторы в происхождении по данным клиники) ОСЛОЖНЕНИЕ ОСТРЫХ И ХРОНИЧЕСКИХ ГНОЙНЫХ ЗАБОЛЕВАНИЙ ЛЕГКИХ – 90 % СЛЕДСТВИЕ ТРАВМЫ И ВНЕЛЕГОЧНЫХ ПРОЦЕССОВ, ПРИВЕДШИХ К МЕТАСТАТИЧЕСКОЙ ПНЕВМОНИИ – 10 %

ЭМПИЕМА ПЛЕВРЫ (причины возникновения по данным клиники) Острая и затянувшаяся пневмония Хроническая торпидно текущая пневмония – 36, 2 % Хроническая прогрессивно текущая пневмония – 34, 1 % Гангрена легкого – 12, 5 % Абсцесс легкого – 5 % Первичные бронхоэктазы – 6, 6 % Внелегочные заболевания (сепсис, септическая пневмония, панкреатит, поддиафрагмальный абсцесс, паранефрит) – 5, 6 %
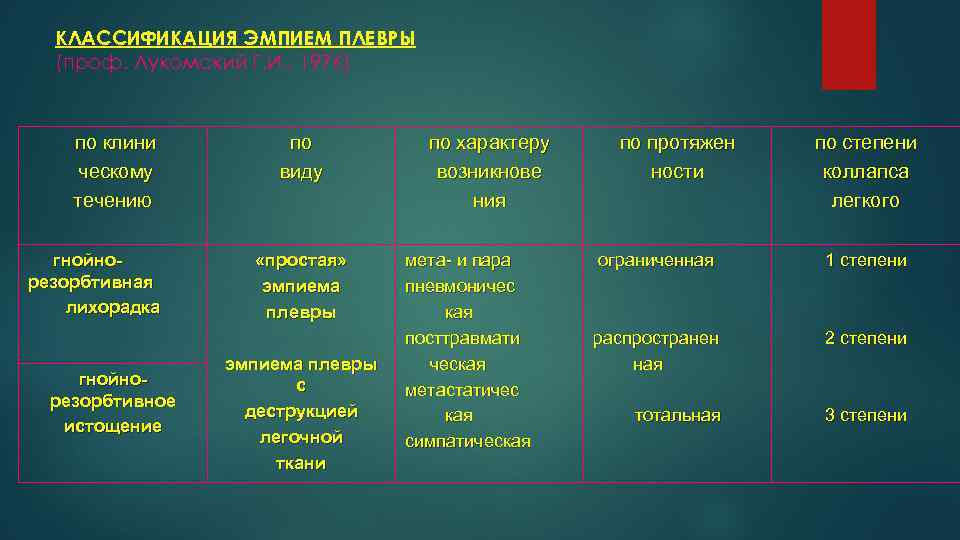
КЛАССИФИКАЦИЯ ЭМПИЕМ ПЛЕВРЫ (проф. Лукомский Г. И. , 1976) по клини ческому течению гнойнорезорбтивная лихорадка гнойнорезорбтивное истощение по виду «простая» эмпиема плевры с деструкцией легочной ткани по характеру возникнове ния мета- и пара пневмоничес кая посттравмати ческая метастатичес кая симпатическая по протяжен ности по степени коллапса легкого ограниченная 1 степени распространен ная 2 степени тотальная 3 степени

КЛИНИЧЕСКОЕ ТЕЧЕНИЕ ЭМПИЕМ ПЛЕВРЫ ГНОЙНО – РЕЗОРБТИВНАЯ ЛИХОРАДКА ФАКТОР НАГНОЕНИЯ – обусловлен наличием мертвых тканей в полости эмпиемы ФАКТОР РЕЗОРБЦИИ – обусловлен резорбцией продуктов деструкции, гнойных масс, продуктов жизнедеятельности микробов и самих микробов + ФАКТОР ПОТЕРЬ – выделение 5700 мл плеврального экссудата может быть приравнено к потере 358 г белка (Шеллок) = ГНОЙНО – РЕЗОРБТИВНОЕ ИСТОЩЕНИЕ

МОРФОЛОГИЧЕСКИЕ СТАДИИ РАЗВИТИЯ ЭМПИЕМЫ ПЛЕВРЫ 1 – СТАДИЯ ФИБРИНОЗНОГО ПЛЕВРИТА (появление на плевре фибринозного налета) 2 – СТАДИЯ ФИБРИНОЗНО–ГНОЙНОГО ПЛЕВРИТА гнойный характер) (экссудат приобретает 3 – РЕПАРАТИВНАЯ СТАДИЯ ИЛИ СТАДИЯ ОФОРМЛЕНИЯ ГРАНУЛЯЦИОННОЙ ТКАНИ (формирование пиогенной мембраны)

МОРФОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПЛЕВРЫ ПРИ НЕСПЕЦИФИЧЕСКОЙ ЭМПИЕМЕ ОСТРАЯ ЭМПИЕМА - поверхностный пиогенный слой - собственные слои плевры ХРОНИЧЕСКАЯ ЭМПИЕМА - поверхностный пиогенный слой - рубцовый слой - собственные слои плевры

ИЗМЕНЕНИЯ ЛЕГКИХ ПРИ ЭМПИЕМЕ ПЛЕВРЫ ПЕРВИЧНЫЕ (те изменения, которые осложнились, собственно, эмпиемой) ВТОРИЧНЫЕ (плеврогенный цирроз легкого)

ВАРИАНТЫ РАЗВИТИЯ ЭМПИЕМЫ ПЛЕВРЫ 1 – на исходе лечения пневмонии – вновь лихорадка, боли в груди, ознобы, признаки появления жидкости в плевральной полости 2 – казалось бы благополучное разрешение пневмонии не приводит к выздоровлению – вновь лихорадка, ознобы, признаки появления жидкости в плевральной полости 3 – параллельное развитие пневмонии или плевропневмонии с появлением гнойного экссудата в плевральной полости.

ДИАГНОСТИКА ЭМПИЕМЫ ПЛЕВРЫ АНАМНЕЗ ОСМОТР АУСКУЛЬТАЦИЯ ПЕРКУССИЯ РЕНТГЕНОСКОПИЯ РЕНТГЕНОГРАФИЯ БРОНХОСКОПИЯ
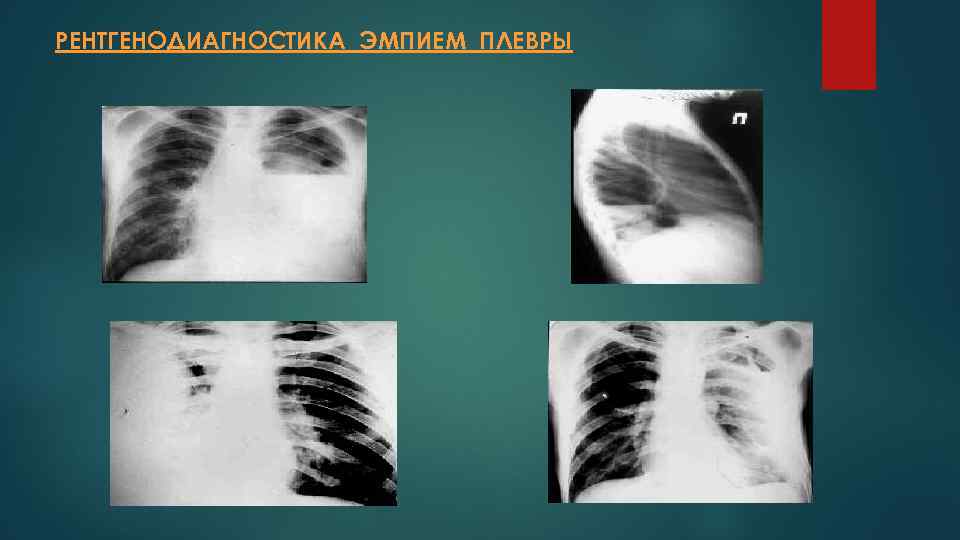
РЕНТГЕНОДИАГНОСТИКА ЭМПИЕМ ПЛЕВРЫ

ЛЕЧЕНИЕ БОЛЬНЫХ С ЭМПИЕМОЙ ПЛЕВРЫ КОРРЕКЦИЯ ФАКТОРА НАГНОЕНИЯ – пункция плевральной полости, дренирование полости эмпиемы с последующей фракционной санацией и аспирацией, бронхоскопия (для исключения эндобронхиальной патологии), торакоскопическая санация полости эмпиемы (по показаниям), операция (по показаниям) КОРРЕКЦИЯ ФАКТОРА РЕЗОРБЦИИ – экстракорпоральная детоксикация (гемосорбция, плазмаферез) КОРРЕКЦИЯ ФАКТОРА ПОТЕРЬ – вспомогательное парентеральное (белки, аминокислоты, концентрированная глюкоза, плазма) или энтеральное питание (питательные смеси)

ПОКАЗАНИЯ К ОПЕРАЦИИ ПРИ ЭМПИЕМЕ ПЛЕВРЫ РИГИДНАЯ САНИРОВАННАЯ ПОЛОСТЬ БЕЗ ТЕНДЕНЦИИ К РЕЭКСПАНСИИ ЛЕГКОГО ВЫРАЖЕННАЯ ДЕСТРУКЦИЯ ЛЕГОЧНОЙ ТКАНИ
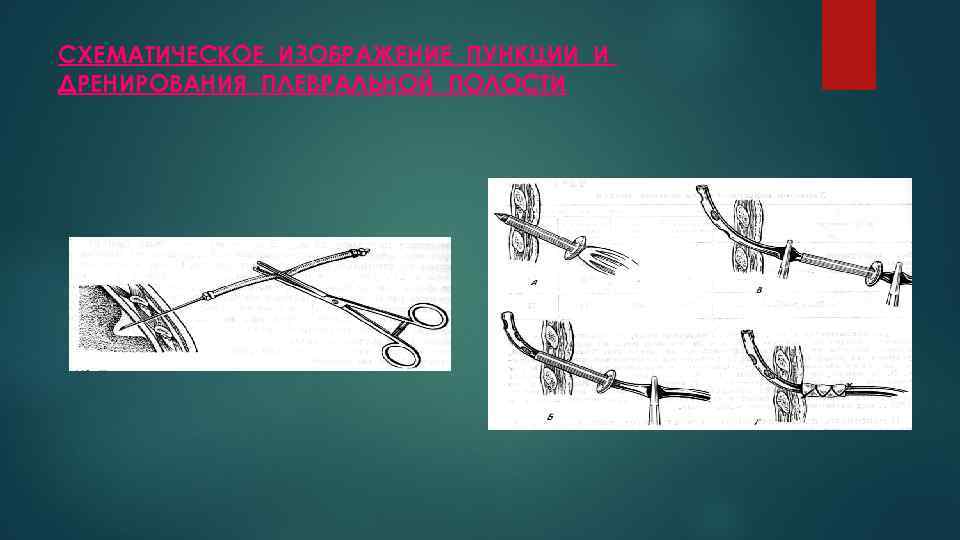
СХЕМАТИЧЕСКОЕ ИЗОБРАЖЕНИЕ ПУНКЦИИ И ДРЕНИРОВАНИЯ ПЛЕВРАЛЬНОЙ ПОЛОСТИ
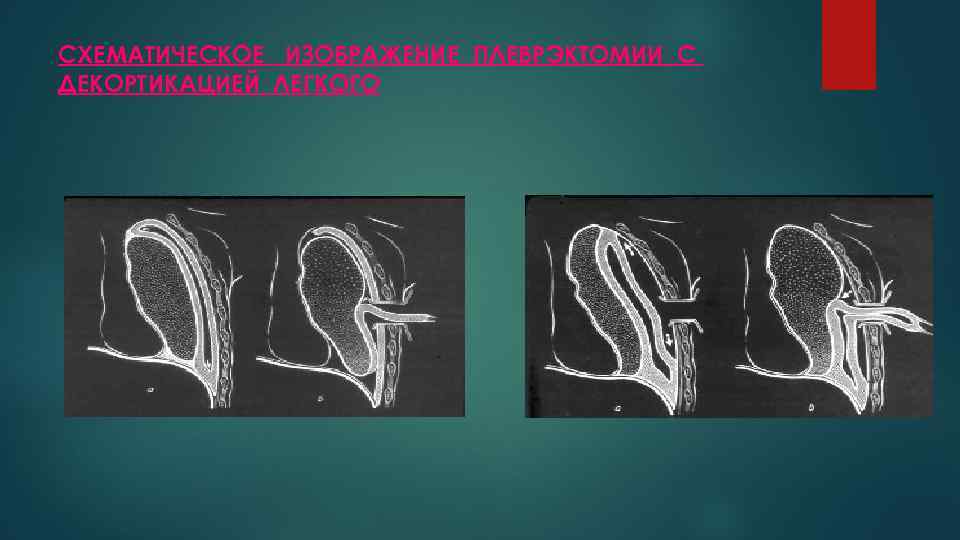
СХЕМАТИЧЕСКОЕ ИЗОБРАЖЕНИЕ ПЛЕВРЭКТОМИИ С ДЕКОРТИКАЦИЕЙ ЛЕГКОГО
Muslimova_A_infek_khir.pptx