5a61b454b407a10185b25bf182c8f933.ppt
- Количество слайдов: 25

Презентация № 3 ВНУТРИУТРОБНАЯ ИНФЕКЦИЯ

Лечение сифилиса В настоящее время в нашей стране разрешены для использования 3 схемы лечения: 1. Водорастворимый пенициллин в дозе 100 тыс Ед/кг/сут – кратность введения 6 раз в сутки – длительность лечения 28 дней. 2. Прокаин пенициллин – 100 тыс/кг/сутки х 1 раз в/м 14 дней 3. Дюрантные препараты пенициллина (экстенциллин, ретарлен) – 100 тыс Ед/кг/нед – кратность введения 1 раз в 7 дней (инъекция разделяется поровну на 2 ягодицы) – длительность лечения 21 день (всего 3 инъекции) 4. Препараты пенициллина средней дюрантности (новокаиновая соль пенициллина) – 100 тыс Ед/кг/сут – кратность введения 2 раза в сутки – длительность лечения 28 дней. 2

Ретровир – азидотимидин АЗ и ТИ для внутривенной инфузии. Зидовудин. Показания к применению: Ретровир АЗ и ТИ для в/в инфузии применяют для кратковременного лечения серьезных проявлений инфекции, вызванной вирусом иммунодефицита человека (ВИЧ), у пациентов с синдромом приобретенного иммунодефицита (СПИД) или комплексом, связанным со СПИДом, которые не могут применять Ретровир АЗ и ТИ внутрь. Дозировка у детей ü 15 -30 мг/кг каждые 6 часов в/в в 5% растворе глюкозы; ü внутрь 0. 2 мл/кг каждые 6 часов – 42 дня. Ретровир АЗ и ТИ для в/в инфузии (1%) – водный раствор, содержащий зидовудин 10 мг/кг. Во флаконе на 20 мл содержится 200 мг зидовудина. 3

Симптомы, заставляющие предположить внутриутробную инфекцию 1. 2. 3. 4. 5. 6. 7. 8. 9. Низкий вес для данного срока гестации; Микро-, гидроцефалия, внутримозговые кальцификаты; Ранняя желтуха с > прямым Вн; Гепатоспленомегалия; Анемия с явлениями гемолиза; ДВС; тромбопения; петехии; Хориоретинит, кератит, конъюнктивит, катаракта, микрофтальмия; Врожденные пороки сердца; Остеит; Везикулез или везикулопустулез. 4

Врожденная CMV 0. 4 -2. 3% случаев На всех новорожденных 10% случаев Асимптоматическое и субклиническое течение 15 -30% среди случаев Летальность США и Англия 40 -60% Взрослого населения с высоким экономическим статусом и имеют антитела к CMV 80% В группе с низким экономическим фактором Число новорожденным с врожденной инфекцией в США Врожденная цитомегалия 40000 новорожд. 1992 год Токсоплазмоз 3700 новорожд. 1990 год Врожденный сифилис 4332 новорожд. 1991 год СПИД 1800 новорожд. 1989 год Герпес 700 -1000 новорожд. 1990 год Врожденная краснуха 47 новорожд. Показания для обследования на CMV: 1. Необычная клиника (синдром токсикоза при отсутствии четких очагов); 2. Неоднократное ухудшение состояния часто с повторным гемморрагическим синдромом; 3. Общего отечного синдрома; 4. Высокая частота развития пневмонии; 5. Выраженная неврологическая симптоматика; 6. Несоответствие видимых изменений на НСГ и клиники; 7. Слабая положительная динамика на фоне традиционного лечения; 8. Ухудшение состояния матери после родов – необъяснимое; 9. Недоношенность (28 -31 неделя). 1991 год 5

Методы лабораторной диагностики 1. Обнаружение самого вируса на культуре фибробластов человека 2 -3 недели. 2. Ускоренный метод культивирования вируса с последующим применением моноклональных антител для идентификации ранних антигенов. 3. ДНК-гибридизация – 1. 5 -2 суток. (Выделяют ДНК-вирус методом RCR в моче, ликворе, молоке, лимфоцитах, сперме, соскобе цервикального канала). 4. Серологические методы: ü Иммуноферментный – ИФА определяет специфический Ig. G и Ig. M против цитомегаловирусной инфекции (специфические антитела). ü Реакция связывания комплемента – только суммарные антитела. ü Иммунофлюоресцентный – Ig. G, Ig. M, Ig. A и ЦМВ – антитела. ü Радиоиммунный – ЦМВ-Ig. M. ü Метод латекс-агглютинации. 5. Тест на специфические протеины 70 -76 КДА, 90 -95 КДА. 6. Тест на g. B (gp-протеины), который связан с каисидом вируса. 6

ДНК-тест система гибридизационной диагностики для выявления CMV-ДНК в моче, ликворе, лимфоцитах крови, молоке. Данная тест-система для проведения лабораторной диагностики заболевания CMV-этиологии. Диагностика ЦМВ-инфекции до года – сложна – использовать комплекс методов 1. Соответствующая клиника 2. Динамика уровня специфических антител – 90% 3. Обнаружение специфических Ig. M или ранних антигенов – 77% достоверности 4. ДНК-вируса – 100% достоверности 5. Вирусологические исследование – 100% достоверности Иммуноферментный метод определения специфических антител к CMV-вирусу Основан на выявлении ранних, обладающих низкой активностью вирусспецифических иммуноглобулинов, образующихся при размножении вируса в организме, начиная с 1 -2 дня после инфицирования и сохраняющихся в крови 1 -1. 5 года. Высокоавидные антитела являются показателем ранее перенесенной инфекции. О наличии антител судят по снижению оптической плотности (OH) сыворотки крови матери и ребенка. OH > 0. 2 о. ед. – расценивается как сыворотка, содержащая антитела к CMV. 1. Выявление в испытуемой сыворотке индекса авидности < 35% указывает на свежую первичную инфекцию. 2. И. А. в пределах 36 -41% - о поздней стадии первичной инфекции, если OH > 1. 0 о. ед. . 3. И. А. > 42% - указывает на анамнестический высокоавидные антитела – инфекция в прошлом или трансплацентарная передача их. 7

Врожденная CMV-инфекция Ø Острая – симптомы CMV не позже 2 -х недель после родов. Ø Хроническая – может проявляться через несколько месяцев или лет после заражения. Ø “Скрытая” – нет симптомов при рождении, но у 10 -30% в первые годы: полная или значительная задержка умственного развития, нейтросенсорная глухота, ДЦП, микро и гидроцефалия, эписиндром, атаксия, трудности в обучении, дефекты речи, нарушение поведения, слепота, паретическое косоглазие, отерогенная патология в виде кардиопатий, повышенная склонность ко вторичным бактериальным или вирусным инфекциям. Острая врожденная CMV (патология матери и беременности) Выкидыш, мертворождение 96% Хронические заболевания (1 и более) 96% Отягощенный гинекологический анамнез 98% Осложненное течение беременности: гестоз, угроза прерывания, инфекция мочевыводящих путей, острые гриппоподобные заболевания и ОРЗ 98% Патология плаценты: . Плацентиты неясной этиологии (76%), петрификаты, отслойка плаценты, гипоплазия, увеличение размеров 60% Околоплодные воды (дородовое излитие вод, многоводие, маловодие, изменение цвета и запаха) Хроническая форма CMV Врожденная CMV 0. 2 -1. 8% Дети, рожденные со стертой клинической картиной или без симптомов Остаточные проявления через 4 -7 лет 8% Ни одного ребенка умственно-отсталого Первичное CMV-инфицирование матери: Гибель плода 15% Трансплацентарные передачи 25 -75% Детей умственно-отсталых 13% Детей, рожденных с клиническими проявлениями CMV 18% Остаточные явления CMV в течение 4 -7 лет у детей 25% 0. 5 -2. 5% живорожденных младенцев: ü в/у инфицированы CMV, 4. 65% инфицированность у недоношенных, интранатальное или раннее постнатальное инфицирование в 10 раз больше, чем трансплацентарное; 8 ü еще инфицир. 5 -39% новорожденных – трансплацентарная передача: I триместр – 20%, II-III триместры – 40%.

Острая врожденная CMV Полный симптомокомплекс < чем 1 на 3000 новорожденных и обычно необратимым поражением ЦНС 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. 12. 13. 14. 15. 16. 17. 18. 19. Недоношенность – чаще 28 -33 недель Пренатальная гипотрофия – 48 -61% Незрелость – 92% Адинамия – 100% Геморрагический синдром с анемией тромбопенией – 25% Гепатит с увеличенной и уплотненной печенью – 90% Спленомегалия – 58% Затемненная желтуха смешанного характера, гемолитический компонент, внутрипеченочный холестаз Пороки развития и стигмы дисэмбриотенза – 45% (сердца – миокардиты, грыжи – различные, пороки – множественные) Поражение ЦНС – 70%: угнетение, поражение черепных нервов, микро и гидроцефалия, НСГ: перивентрикумерные ишемические очаги, ПВЛ, вентрикуломегалия, интравентрикумерные тяжи, расширение боковых желудочков, перивентрикумерные кисты, кальцификация вещества мозга. Патология ЦНС как следствие перенесенного в/у энцефалита (3%) и чаще от матерей с первичной острой инфекцией Интеротициальная пневмония – 48% Поражения почек – 34. 5% Энтероколит – 28% Шок – дестрикция надпочечников Зрение: катаракта, кератоконъюнктивит, хориоретинит, паретическое косоглазие Сепсис – 4% ВНС, кардиомиопатии, нарушения ритма Лейкограмма: моноцитарная реакция, лимфоцитоз Иммуномегия: больше уровня Ig. M. У 90 -98% новорожденных с ЦМВИ нет симптомов при рождении. 9

Особенности ЦМВИ у новорожденных и недоношенных 1. ü ü 2. 3. ü ü 4. ü ü У новорожденных с ЦМВИ нет четкой связи между клиническими проявлениями, уровнем специфич. Ig и выделен. вируса. Для постановки ЦМВИ: ДНК-гибридизация, Иммунологические методы специфич. Ig. G и Ig. M + вирусологич. Более широкое скринирующее обследование на ЦМВИ всем недоношенным (гестация 28 -31 нед. ) и детям в анамнезе матерей которых встречается 2 -3 и > неблагоприятных фактора. У новорожденных и особенно недоношенных с ЦМВИ в 90 -95% случаев отсутствует х-ный симптомокомплекс при рождении и в 1 месяц жизни рецидивирующее течение с первыми клиническими проявлениями в 2 -4 месяца, полиорганное поражение. Поэтому: Детям с бессимптомным течением ЦМВИ в возрасте 2 -4 месяца показано проведение повторных курсов терапии (Ig + иммуномодуляторы); Дети с ЦМВИ нуждаются в диспансерном наблюдении первые три года жизни с периодическим иммунологическим и вирусологическим контролем, особенно на фоне интеркуррентных заболеваний и проведением при необходимости курсов профилактической терапии. Лечение генерализованных клинически выраженных форм ЦМВИ должно быть комплексным с обязательным включением противовирусного: Препарата, специфич. Ig + иммуномодуляторы; Схема, включающая специфический Ig + иммуномодуляторы, должна рассматриваться как профилактическая. 10

Принципы терапии вирусных энцефалитов Принципы терапии I. Терапия CYTOTECT/Gancicloriz II. Иммуномодуляторы и цитокины Принципы терапии вирусных энцефалитов 1. Специфические противовирусные препараты (до лабораторного подтверждения диагноза) 2. Иммуноглобулины 3. Цитокины 4. Купирование отека мозга: ü Осмодиуретин ü Лазикс ü Дексазон – 1 -2 мг/кг только первые 3 -5 дней 11

Специфические препараты Ганцикловир (Cytorene) ациклический нуклеозид, фирма “Syntex”, Швейцария. Доза: 5 мг/кг каждые 12 часов в/в в течение 10 -14 -21 дней. Forcarner – ингибитор DNA polymerase CMV не применяется в случае врожденной CMV Механизм действия Ганцикловира (нуклеоидного аналога) Подавление Блокирует синтез ДНК-вируса цитомегалии в толерантных клетках Критическое рассмотрение Ганцикловира Преимущества Доказанная эффективность Быстрая остановка размножения вируса Не дорогой Недостатки Рецидив инфекции Резистентность к лекарству Миелотоксичен Выводы 1. Пригоден для раннего выявления и терапии. Выводы 1. Не пригоден для профилактики 2. Не пригоден для позднего введения 3. Угнетает эндогенный иммунный ответ 12

Механизм действия Cytotect I. Нейтрализация 1. Предотвращает инфицирование толерантных клеток; 2. Предотвращает размножение вируса. II. Элиминация 1. Удаляет вирус при помощи антитело-зависимой клеточной цитотоксичности; 2. Удаляет ифицирование клетки при помощи антителозависимой клеточной цитотоксичности; 3. Удаляет инфицирование клетки при помощи антителозависимой клеточной цитотоксичности. Критическое рассмотрение Цитотекта Преимущества 1. 2. 3. 4. Доказанная эффективность Нет побочных явлений Широкий спектр антител Эффект при клинически бессимптомной инфекции Недостатки 1. Дорогой 2. Отсутствие эффекта 3. Прогрессирование болезни Выводы 1. Пригоден для профилактики и раннего введения 2. Дополнительная защита от патогенов 3. Вызывает эндогенный иммунный ответ Выводы 1. Спорный результат позднего введения Критическое рассмотрение комбинации Цитотекта и Ганцикловира Преимущества Выводы Синергический эффект 2 различных механизма взаимодействия Повышенная эффективность Пониженная степень возврата инфекции Успешное позднее введение Улучшение степени выживания пациентов 13

Токсоплазмоз Герпес (ВПГ) Формы течения у новорожденных: 1. Поражение ЦНС (микро- гидроцефалия, внутричерепные кальцификаты) и/или глаз (хориоретинит, микрофтальмия, глаукома, катаракта и др. ); 2. Поражение ЦНС, глаз в сочетании с генерализованной инфекцией (анемия, судороги, прямая гипер-Bn-емия, лихорадка, гепатоспленомегалия). HSV-I – оролабильный HSV-I – генитальный Пути передачи инфекции: 1. Трансплацентарный 2. Восходящий путь – после разрыва околоплодных оболочек 3. Во время родов – при прохождении через инфицированную шейку матки и влагалище Формы: 1. Локальное поражение глаз, кожи, слизистой и ЦНС 2. Генерализованная инфекция с поражением ЦНС или без него. Скрининг на выявление ВПГ перед родами необходим у женщин: 1. С герпетической инфекцией половых органов во время беременности 2. С герпес-инфекцией половых органов в анамнезе 3. С герпес-инфекцией с локализацией ее ниже пояса во время этой беременности или до нее 4. Сексуальные партнеры которых имеют герпетическую инфекцию в анамнезе Лечение: 1. Пириметамин (1 мг/кг/сут) per os в приема 2. Сульфазиазин (трисульфатримидин) – мг/кг/сут в приема - день 3. Кортикостероиды 4. Альтернативные препараты: ü Бисептол, септрин в/в мг/кг д/н, каждые часов мг/кг ü Клиндамицин в/м мг/кг per os 10 -20 мг/кг/сут в 2 -3 приема ü Спирамицин 100 мг/кг/сут в 2 приема 14

Ветряная оспа Varicella Zoster – ВОЛ-инфекция Формы у новорожденных: 1. Ператогенная – при первичном инфицировании женщин во время беременности и трансплацентарной передаче ее плоду, особенно в 1 -ом триместре беременности. Клиника: пороки развития конечностей, поражение глаз, кожи (рубцовые изменения кожи и остаточные следы от пузырей), ЦНС (судороги, энцефалит). Лечение: матери показано введение иммуноглобулина. 2. Врожденная ВОЛ-инфекция – при инфицировании плода к концу доношенной беременности, не раньше 21 дней до родов. При рождении ребенка в первые 5 дней сыпи у матери летальность до 30%. Клиника: ü Генерализованная сыпь, при которой опасно вторичное стафилококковое или стрептококковое поражение кожи, ü Поражение легких, ü Фокальные неирды могут быть в печени, надпочечниках, кишечнике, почках, тимусе. Может развиться гломерулонефрит, миокардит, энцефалит. Лечение: ü Ацикловир, ü Трансфузия иммуноглобулина. 3. Постнатальная ВОЛ-инфекция – развивается на 10 -28 день жизни. Лечение: ü Ацикловир! ü Иммуноглобулин недоношенным менее 28 недель или масса тела < 1000 г и недоношенным от матерей, не болевших ветрянкой, ü Изоляция на 10 -21 день с момента появления сыпи. Пневмоцитоз Лечение: бисептол, септрин – 2 недели. 15

Зовиракс Таблетки: 200, 400, 800 мг Суспензии: 200 мг – 5 мл, 400 мг – 5 мл Ампулы: 125, 250, 500 мг Varicalla & Zoster ВПГ Таблетки: В/в Зовиракс Взрослые 800 мг х 5 раз – 7 дней после 6 лет 800 мг х 4 раза 2 -6 лет 400 мг х 4 раза до 2 -х лет Дети 200 мг х 4 раза или 20 мг/кг х 4 раза, не > 800 мг в день 200 мг х 5 раз через 4 часа с ночным перерывом Дети > 2 -х лет 200 мг х 5 раз Дети < 2 -х лет 100 мг х 5 раз Дети Взрослые ВПГ 10 мг/кг каждые 8 часов – 4 -10 дней ВПГ, Varicalla Zoster 250 мг/м 2 тела ч/з 8 часов Энцефалит Взрослые Новорожденные 500 мг/м 2 тела ч/з 8 часов ВПГ, Varicalla Zoster 5 мг/кг тела каждые 8 часов Энцефалит 10 мг/кг каждые 8 часов 16
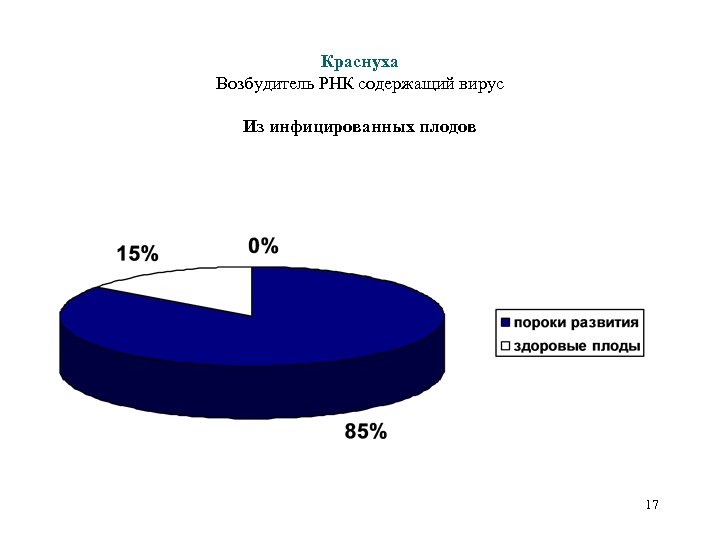
Краснуха Возбудитель РНК содержащий вирус Из инфицированных плодов 17
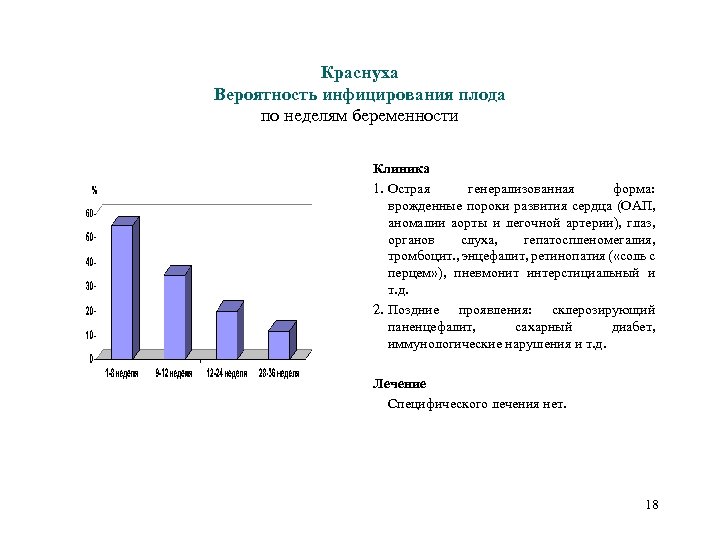
Краснуха Вероятность инфицирования плода по неделям беременности Клиника 1. Острая генерализованная форма: врожденные пороки развития сердца (ОАП, аномалии аорты и легочной артерии), глаз, органов слуха, гепатоспленомегалия, тромбоцит. , энцефалит, ретинопатия ( «соль с перцем» ), пневмонит интерстициальный и т. д. 2. Поздние проявления: склерозирующий паненцефалит, сахарный диабет, иммунологические нарушения и т. д. Лечение Специфического лечения нет. 18

Гонорея Neisseria Gonorrheal (грамотрицательный диплококк) Пути передачи: 1. Трансплацентарный 2. Интранатальный при прохождении через родовые пути или с околоплодными водами Клинические проявления: 1. Офтальмия новорожденных 2. Гонококковый артрит 3. Синдром амниотической инфекции – признаки генерализованной инфекции (гонококки в желудочном аспирате) 4. Менингит 5. Стоматит Диагноз: 1. Обследование матери 2. Ребенок: ü Окрашивание по Граму любого экссудата при его наличии; ü Посев со слизистой рото- и носоглотки, конъюнктивы, аноректальной области, крови; ü Исследование ликвора. Лечение: 1. Пенициллин; 2. Альтернативные препараты: ампициллин, аугментин, азтреонам, азитромицин, цефокситин, цефтриаксон, цефуроксим (зинацеф), цефотаксим, гентамицин. 19

Хламидиоз: Хламидийная инфекция Клиника: При контакте с хламидиями у 25 -50% конъюнктивит, у 10 -25% - пневмония (Rh-графия: гиперазрация легких и 2 -х-сторонние симметричные интерст. инфильтраты). Лечение: 1. Применение эритромициновых глазных капель или 0. 25% левомицетиновых после рождения у детей от матерей с хламидийной инфекцией. 2. Эритромицин 40 мг/кг/сут в 3 приема – 14 дней. 3. Альтернативные препараты: азитромицин, ампициллин + гентамицин, бактрим, рифампицин, левомицетин. 20

Микоплазменная инфекция (МИ) M. Hominis, M. Pneumonial, Ureaplasma urealytieum У женщин с микоплазменной инфекцией: Пути инфицирования: 1. Восходящий путь 2. Гематогенный 3. Через пищеварительный тракт и кожу (инфицированные околоплодные воды) Формы течения: 1. Генерализованная с поражением печени, легких, почек, ЦНС. 2. Возможны пороки развития. 3. Выделение микоплазм из крови у новорожденных с сепсисом. 4. Бактериемия у недоношенных при высеве из трахеи. M. Hominis в 40% и Ureplasma urealyticum в 26% случаев. 5. Развитие ПЛГ при сепсисе и пневмонии, вызванной Ureplasma urealyticum. Лечение: ü Эритромицин, линкомицин, клиндамицин, азитромицин; ü Аугментин, амоксиклав, клавацин! ü Фторхинолоны; ü Тиенам. 21

Сифилис Лихорадка, гемолитическая анемия, неврологические нарушения, генерализованная лимфоаденопатия, поражения кожи: вендикулезные, буллезные или макулезно-накулезные, лимфоцитоз, периостит, остеохондрит (метафицит, остеомиелит). Лечение: 1. Клисталлический пенициллин-G 100 -150 тыс. ед/кг х 2 -3 раза в/в – 10 -14 дней 2. Прокаин пенициллина-G 50 тыс. ед/кг х 1 раз в/м 10 -14 дней 3. Изоляция 4. Альтернативные препараты: экстенциллин 1 раз в/м, ретарпен (бензилпенициллин), ампициллин, эритромицин, цефалоспорины I поколения. Длительное наблюдение: Повтор тестов в 1, 2, 4, 6, 12 месяцев. 22

Гепатит-“А” Эпидемиология: ü Обычно не передается от матери из-за короткого периода виремии, отсутствия контакта ребенка с фекалиями матери во время родов. Клиника: У большинства новорожденных заболевание протекает бессимптомно с незначительными нарушениями функции печени. Отмечается увеличение билирубина и активности трансаминаз АЛТ, АСТ в сыворотке крови. Лечение: Гепатит-А в 3 -м триместре беременности 1. Ребенку после рождения ввести в/м 0. 02 мл/кг или в/в иммуноглобулин. 2. Изоляция новорожденного для предупреждения распространения инфекции фекально-оральным путем. Гепатит-“В” Эпидемиология: ü При заболевании женщин в 3 -м триместре вероятность инфицирования плода – 60%. Заражение – во время родов при заглатывании материнской крови или влагалищного секрета. ü При хроническом носительстве вируса гепатита – 80 -90% вероятности передачи плоду, и 85% таких новорожденных станут хроническими носителями. Клиника: 1. Легкая острая транзиторная инфекция. 2. Хронический активный гепатит с циррозом или без него. 3. Хронический персистирующий гепатит. 4. Хроническое бессимптомное носительство Hbs. Ag. 5. Фульминантный гепатит-В с летальным исходом (редко). Диагноз: 1. Увеличен уровень Bn (прямого и непрямого), АСТ, АЛТ. 2. Лабораторные тесты по выявлению гепатита. Лечение: 1. При Hbs. Ag & позитивная кровь матери – ребенку в течение 12 часов после родов в/м специфический HBJG – 0. 5 мл. 2. В течение 7 дней после родов и в возрасте 1 и 6 месяцев вводят вакцину гепатита-В в/м в дозе – 0. 5 мл. 23

СПИД Вызывается ретровирусом – вирусом иммунодефицита человека (ВИЧ) Поражаются CD 4 лимфоциты-хелперы. Возможен трансплацентарный путь передачи инфекции. Клиника: 1. Симптокомплекс СПИДа – генерализованная лимфоаденопатия, возвратная лихорадка, легкие нарушения иммунитета. 2. Симптомы: низкая масса тела при рождении, потеря веса, повторные инфекции или эпизоды среднего отита, диарея, персистирующие кандидозы, гепатоспленомегалия, лимфаденопатия, нейтропения, тромбоцитопения, интерстициальная пневмония. 3. Характерные изменения лица и черепа: ü Микроцефалия ü Выпуклый квадратный лоб ü Плоская переносица, которая в профиль выглядит запавшей 4. Легкое восходящее или нисходящее косоглазие 5. Широкие глазные щели, голубые склеры 6. Гипертелоризм 7. Короткий и уплощенный нос 8. Хорошо выраженная треугольная выемка на верхней губе по средней линии, полные губы Диагноз: 1. Положительный тест на ВИЧ-антитела 2. Изменение активности В-лимфоцитов 3. Высокие уровни Ig. G и Ig. A 4. Циркулирующие иммунные комплексы 5. Снижение CD 4, обратное соотношение CD 4 и CD 8, сниженный пролиферативный ответ на митогены 6. Наличие «болезни-маркера» , свидетельствующей о клеточном иммунодефиците: кандидоз, криптококкоз, пневмоцитоз, CMVинфекция, токсоплазмоз. 24

Нормальная флора влагалища в период беременности I. Обычно изолируемая флора: Staph. epidermis*, Enterococcus*, Lactobacillus sp. , Corynebacterium sp. , Veillonella sp. , Peptococcus, Peptostreptococcus. II. Периодически изолируемая флора: Staph. aureus*, Streptococcus*, Clostridium*, Candida sp. , B. Coli*, Proteus sp. , Klebsiella*, Actinomyces sp. , Molibuncus. III. Потенциальные патогены: Pseudomonas sp. , Strep. pneumonia, Listeria monocytogenes, Neis. gonorrhea, Chlamidia Trachomatis, Haemophilus. * - существенный патоген 25
5a61b454b407a10185b25bf182c8f933.ppt