Пренатальная диагностика пороков развития.ppt
- Количество слайдов: 44
 Пренатальная диагностика пороков развития Кафедра Детской хирургии РНИМУ им. Н. И. Пирогова S
Пренатальная диагностика пороков развития Кафедра Детской хирургии РНИМУ им. Н. И. Пирогова S
 Структура младенческой смертности, 2000 год Класс заболеваний Число на 10 000 родившихся 1 Состояния, возникшие в перинатальном периоде 67, 3 2 Врожденные аномалии развития 35, 0 3 Болезни органов дыхания 16, 7 4 Инфекционные болезни 9, 3 5 Травмы и отравления 9, 3 25%
Структура младенческой смертности, 2000 год Класс заболеваний Число на 10 000 родившихся 1 Состояния, возникшие в перинатальном периоде 67, 3 2 Врожденные аномалии развития 35, 0 3 Болезни органов дыхания 16, 7 4 Инфекционные болезни 9, 3 5 Травмы и отравления 9, 3 25%
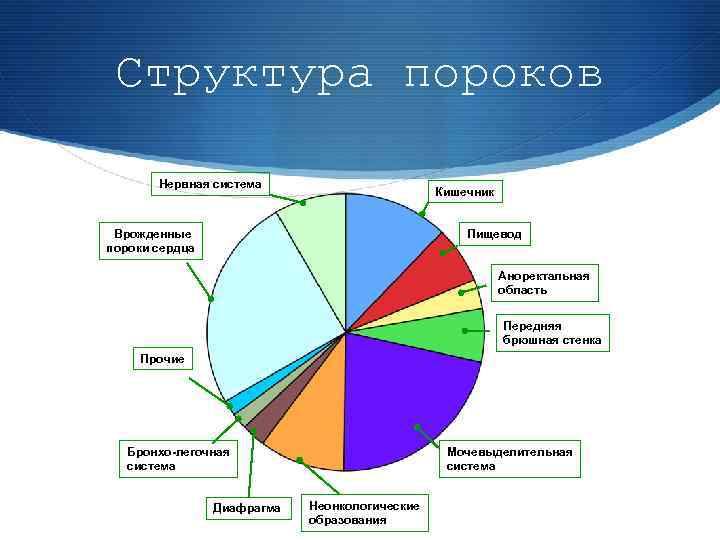 Структура пороков Нервная система Кишечник Врожденные пороки сердца Пищевод Аноректальная область Передняя брюшная стенка Прочие Мочевыделительная система Бронхо-легочная система Диафрагма Неонкологические образования
Структура пороков Нервная система Кишечник Врожденные пороки сердца Пищевод Аноректальная область Передняя брюшная стенка Прочие Мочевыделительная система Бронхо-легочная система Диафрагма Неонкологические образования
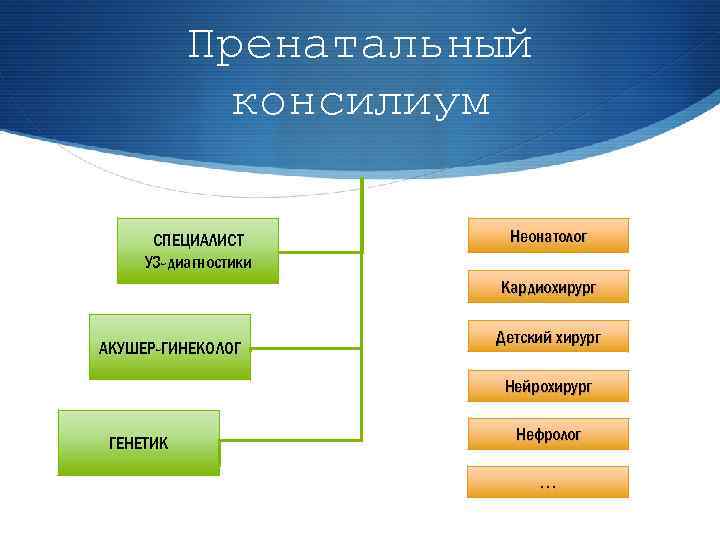 Пренатальный консилиум СПЕЦИАЛИСТ УЗ-диагностики Неонатолог Кардиохирург АКУШЕР-ГИНЕКОЛОГ Детский хирург Нейрохирург ГЕНЕТИК Нефролог …
Пренатальный консилиум СПЕЦИАЛИСТ УЗ-диагностики Неонатолог Кардиохирург АКУШЕР-ГИНЕКОЛОГ Детский хирург Нейрохирург ГЕНЕТИК Нефролог …
 О совершенствовании пренатальной диагностики в профилактике наследственных и врожденных заболеваний у детей Приказ N 457. Министерство Здравоохранения РФ 28 декабря 2000 г. 3 этапа обследования Первый этап обследования (10 -14 недель беременности) Второй этап обследования (20 -24 недели беременности) Третий этап обследования (32 -34 недели беременности) 3 уровня диагностики - женская консультация (скрининг) - специализированный уровень (комплексное обследование при выявлении патологии) - экспертный уровень (консилиум, определение тактики ведения с участием специалистов различного профиля) 6. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА
О совершенствовании пренатальной диагностики в профилактике наследственных и врожденных заболеваний у детей Приказ N 457. Министерство Здравоохранения РФ 28 декабря 2000 г. 3 этапа обследования Первый этап обследования (10 -14 недель беременности) Второй этап обследования (20 -24 недели беременности) Третий этап обследования (32 -34 недели беременности) 3 уровня диагностики - женская консультация (скрининг) - специализированный уровень (комплексное обследование при выявлении патологии) - экспертный уровень (консилиум, определение тактики ведения с участием специалистов различного профиля) 6. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА
 О совершенствовании пренатальной диагностики в профилактике наследственных и врожденных заболеваний у детей Приказ N 457. Министерство Здравоохранения РФ 28 декабря 2000 г. 3 этапа обследования Первый этап обследования (10 -14 недель беременности) Второй этап обследования (20 -24 недели беременности) Третий этап обследования (32 -34 недели беременности) 3 уровня диагностики - женская консультация (скрининг) - специализированный уровень (комплексное обследование при выявлении патологии) - экспертный уровень (консилиум, определение тактики ведения с участием специалистов различного профиля) 6. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА
О совершенствовании пренатальной диагностики в профилактике наследственных и врожденных заболеваний у детей Приказ N 457. Министерство Здравоохранения РФ 28 декабря 2000 г. 3 этапа обследования Первый этап обследования (10 -14 недель беременности) Второй этап обследования (20 -24 недели беременности) Третий этап обследования (32 -34 недели беременности) 3 уровня диагностики - женская консультация (скрининг) - специализированный уровень (комплексное обследование при выявлении патологии) - экспертный уровень (консилиум, определение тактики ведения с участием специалистов различного профиля) 6. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА
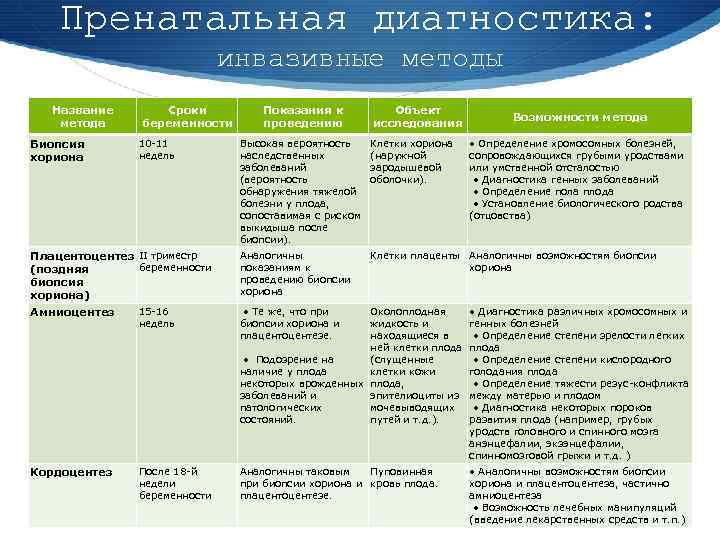 Пренатальная диагностика: инвазивные методы Название метода Биопсия хориона Сроки беременности 10 -11 недель Показания к проведению Объект исследования Возможности метода Высокая вероятность наследственных заболеваний (вероятность обнаружения тяжелой болезни у плода, сопоставимая с риском выкидыша после биопсии). Клетки хориона (наружной зародышевой оболочки). • Определение хромосомных болезней, сопровождающихся грубыми уродствами или умственной отсталостью • Диагностика генных заболеваний • Определение пола плода • Установление биологического родства (отцовства) Плацентоцентез II триместр беременности (поздняя биопсия хориона) Аналогичны показаниям к проведению биопсии хориона Клетки плаценты Аналогичны возможностям биопсии хориона Амниоцентез 15 -16 недель • Те же, что при биопсии хориона и плацентоцентезе. Околоплодная жидкость и находящиеся в ней клетки плода • Подозрение на (слущенные наличие у плода клетки кожи некоторых врожденных плода, заболеваний и эпителиоциты из патологических мочевыводящих состояний. путей и т. д. ). • Диагностика различных хромосомных и генных болезней • Определение степени зрелости легких плода • Определение степени кислородного голодания плода • Определение тяжести резус-конфликта между матерью и плодом • Диагностика некоторых пороков развития плода (например, грубых уродств головного и спинного мозга анэнцефалии, экзэнцефалии, спинномозговой грыжи и т. д. ) Кордоцентез После 18 -й недели беременности Аналогичны таковым Пуповинная при биопсии хориона и кровь плода. плацентоцентезе. • Аналогичны возможностям биопсии хориона и плацентоцентеза, частично амниоцентеза • Возможность лечебных манипуляций (введение лекарственных средств и т. п. )
Пренатальная диагностика: инвазивные методы Название метода Биопсия хориона Сроки беременности 10 -11 недель Показания к проведению Объект исследования Возможности метода Высокая вероятность наследственных заболеваний (вероятность обнаружения тяжелой болезни у плода, сопоставимая с риском выкидыша после биопсии). Клетки хориона (наружной зародышевой оболочки). • Определение хромосомных болезней, сопровождающихся грубыми уродствами или умственной отсталостью • Диагностика генных заболеваний • Определение пола плода • Установление биологического родства (отцовства) Плацентоцентез II триместр беременности (поздняя биопсия хориона) Аналогичны показаниям к проведению биопсии хориона Клетки плаценты Аналогичны возможностям биопсии хориона Амниоцентез 15 -16 недель • Те же, что при биопсии хориона и плацентоцентезе. Околоплодная жидкость и находящиеся в ней клетки плода • Подозрение на (слущенные наличие у плода клетки кожи некоторых врожденных плода, заболеваний и эпителиоциты из патологических мочевыводящих состояний. путей и т. д. ). • Диагностика различных хромосомных и генных болезней • Определение степени зрелости легких плода • Определение степени кислородного голодания плода • Определение тяжести резус-конфликта между матерью и плодом • Диагностика некоторых пороков развития плода (например, грубых уродств головного и спинного мозга анэнцефалии, экзэнцефалии, спинномозговой грыжи и т. д. ) Кордоцентез После 18 -й недели беременности Аналогичны таковым Пуповинная при биопсии хориона и кровь плода. плацентоцентезе. • Аналогичны возможностям биопсии хориона и плацентоцентеза, частично амниоцентеза • Возможность лечебных манипуляций (введение лекарственных средств и т. п. )
 Пренатальная диагностика: неинвазивные методы Название метода Сроки беременности Показания к Объект проведению исследования Возможности метода Скрининг материнских сывороточных факторов альфафетопротеин(АФП ) хорионический гонадотропин (ХГ) неконъюгированны й эстриол (НЭ) Промежуток между 15 Показан всем и 20 неделями беременным беременности. В ряде женщинам. случаев возможно более ранее проведение анализа, но после 20 недели диагностическая ценность метода невысока. Венозная кровь беременной. Диагностика: • синдрома Дауна; • некоторых уродств головного или спинного мозга (анэнцефалия, черепно-мозговые или спинномозговые грыжи) и ряда других тяжелых пороков развития у плода. Ультразвуковой (УЗ) скрининг плода, оболочек и плаценты Стандартный Показан всем акушерский УЗбеременным скрининг пороков женщинам. развития у плода проводят в два этапа: на сроках 11 -13 недель беременности и 22 -25 недель беременности. Плод и плацента • Диагностика десятков разновидностей врожденных пороков развития у плода (пороки головного и спинного мозга, сердца, почек, печени, кишечника, конечностей, лицевых структур и др. ). • Раннее (до 12 недели беременности) выявление специфических признаков синдрома Дауна у плода. Кроме того — уточнение: • характера беременности (маточная/ внематочная); • количества плодов в матке; • возраста плода (срока беременности); • наличия отставания в развитии плода; • положения плода в матке (головное или тазовое предлежание); • характера сердцебиения плода; • пола плода; • расположения и состояния плаценты; • состояния околоплодных вод; • нарушений кровотока в сосудах плаценты; • тонуса маточной мускулатуры (диагностика угрозы прерывания беременности). Сортинг фетальных клеток Между 8 -й и 20 -й неделями беременности. Аналогичны Эритробласты или Практически аналогичны возможностям биопсии таковым для лимфоциты плода, хориона, плацентоцентеза и кордоцентеза биопсии хориона, содержащиеся в плацентоцентеза и венозной крови кордоцентеза. беременной
Пренатальная диагностика: неинвазивные методы Название метода Сроки беременности Показания к Объект проведению исследования Возможности метода Скрининг материнских сывороточных факторов альфафетопротеин(АФП ) хорионический гонадотропин (ХГ) неконъюгированны й эстриол (НЭ) Промежуток между 15 Показан всем и 20 неделями беременным беременности. В ряде женщинам. случаев возможно более ранее проведение анализа, но после 20 недели диагностическая ценность метода невысока. Венозная кровь беременной. Диагностика: • синдрома Дауна; • некоторых уродств головного или спинного мозга (анэнцефалия, черепно-мозговые или спинномозговые грыжи) и ряда других тяжелых пороков развития у плода. Ультразвуковой (УЗ) скрининг плода, оболочек и плаценты Стандартный Показан всем акушерский УЗбеременным скрининг пороков женщинам. развития у плода проводят в два этапа: на сроках 11 -13 недель беременности и 22 -25 недель беременности. Плод и плацента • Диагностика десятков разновидностей врожденных пороков развития у плода (пороки головного и спинного мозга, сердца, почек, печени, кишечника, конечностей, лицевых структур и др. ). • Раннее (до 12 недели беременности) выявление специфических признаков синдрома Дауна у плода. Кроме того — уточнение: • характера беременности (маточная/ внематочная); • количества плодов в матке; • возраста плода (срока беременности); • наличия отставания в развитии плода; • положения плода в матке (головное или тазовое предлежание); • характера сердцебиения плода; • пола плода; • расположения и состояния плаценты; • состояния околоплодных вод; • нарушений кровотока в сосудах плаценты; • тонуса маточной мускулатуры (диагностика угрозы прерывания беременности). Сортинг фетальных клеток Между 8 -й и 20 -й неделями беременности. Аналогичны Эритробласты или Практически аналогичны возможностям биопсии таковым для лимфоциты плода, хориона, плацентоцентеза и кордоцентеза биопсии хориона, содержащиеся в плацентоцентеза и венозной крови кордоцентеза. беременной
 I этап скрининга 10 -14 недель Вид исследования Цель исследования Ультразвуковое обследование всех беременных женщин в женских консультациях(кабинетах) и других родовспомогательных учреждениях Установление срока и характера течения беременности. Обязательная оценка толщины воротникового пространства, состояния хориона. Формирование групп риска по хромосомной патологии и некоторым ВПР у плода Биопсия хориона (по показаниям): возраст беременной от 35 лет и старше, семейное носительство хромосомной аномалии; семейная отягощенность идентифицированным моногенным заболеванием, увеличение воротникового пространства у плода от 3 мм и более Цитогенетическая диагностика хромосомной патологии, определение пола плода. Диагностика конкретной формы моногенного заболевания методами биохимического или ДНК-анализа по клеткам плода
I этап скрининга 10 -14 недель Вид исследования Цель исследования Ультразвуковое обследование всех беременных женщин в женских консультациях(кабинетах) и других родовспомогательных учреждениях Установление срока и характера течения беременности. Обязательная оценка толщины воротникового пространства, состояния хориона. Формирование групп риска по хромосомной патологии и некоторым ВПР у плода Биопсия хориона (по показаниям): возраст беременной от 35 лет и старше, семейное носительство хромосомной аномалии; семейная отягощенность идентифицированным моногенным заболеванием, увеличение воротникового пространства у плода от 3 мм и более Цитогенетическая диагностика хромосомной патологии, определение пола плода. Диагностика конкретной формы моногенного заболевания методами биохимического или ДНК-анализа по клеткам плода
 II этап скрининга 20 -24 недели Вид исследования Цель исследования Ультразвуковое обследование Детальная оценка анатомии плода с целью обнаружения у него пороков развития, маркеров хромосомных болезней, ранних форм задержки развития плода, патологии плаценты, аномального количества околоплодных вод Допплеровское исследование маточноплацентарно- плодного кровотока Формирование группы риска по развитию гестоза, задержки развития плода и плацентарной недостаточности в 3 триместре Исследование крови матери на АФП, ХГЧ и другие сывороточные маркеры (оптимальный срок - на 16 -20 неделе беременности) Формирование группы риска по рождению детей с хромосомными болезнями и некоторыми ВПР Исследования с применением инвазивных процедур (кордоцентез, плацентоцентез, амниоцентез) Цитогенетическая диагностика хромосомных болезней у плода. Диагностика конкретного моногенного заболевания методами биохимического и ДНК-анализа
II этап скрининга 20 -24 недели Вид исследования Цель исследования Ультразвуковое обследование Детальная оценка анатомии плода с целью обнаружения у него пороков развития, маркеров хромосомных болезней, ранних форм задержки развития плода, патологии плаценты, аномального количества околоплодных вод Допплеровское исследование маточноплацентарно- плодного кровотока Формирование группы риска по развитию гестоза, задержки развития плода и плацентарной недостаточности в 3 триместре Исследование крови матери на АФП, ХГЧ и другие сывороточные маркеры (оптимальный срок - на 16 -20 неделе беременности) Формирование группы риска по рождению детей с хромосомными болезнями и некоторыми ВПР Исследования с применением инвазивных процедур (кордоцентез, плацентоцентез, амниоцентез) Цитогенетическая диагностика хромосомных болезней у плода. Диагностика конкретного моногенного заболевания методами биохимического и ДНК-анализа
 III этап скрининга 32 -34 недели Вид исследования Ультразвуковое обследование всех беременных женщин в женских консультациях (кабинетах) и других родовспомогательных учреждениях 6. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА Цель исследования Оценка темпов роста плода, выявление ВПР с поздними проявлениями. Оценка состояния развития плода
III этап скрининга 32 -34 недели Вид исследования Ультразвуковое обследование всех беременных женщин в женских консультациях (кабинетах) и других родовспомогательных учреждениях 6. ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА Цель исследования Оценка темпов роста плода, выявление ВПР с поздними проявлениями. Оценка состояния развития плода
 ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА Частота выявления пороков у плода – 1%
ПРЕНАТАЛЬНАЯ ДИАГНОСТИКА Частота выявления пороков у плода – 1%
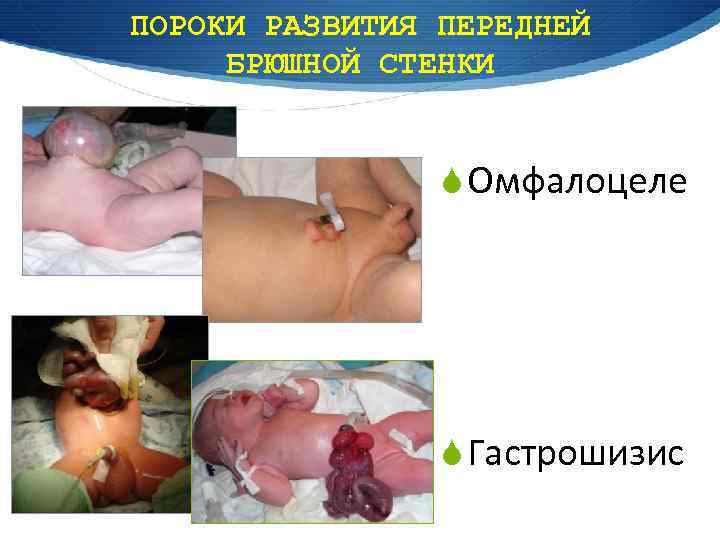 ПОРОКИ РАЗВИТИЯ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ S Омфалоцеле S Гастрошизис
ПОРОКИ РАЗВИТИЯ ПЕРЕДНЕЙ БРЮШНОЙ СТЕНКИ S Омфалоцеле S Гастрошизис
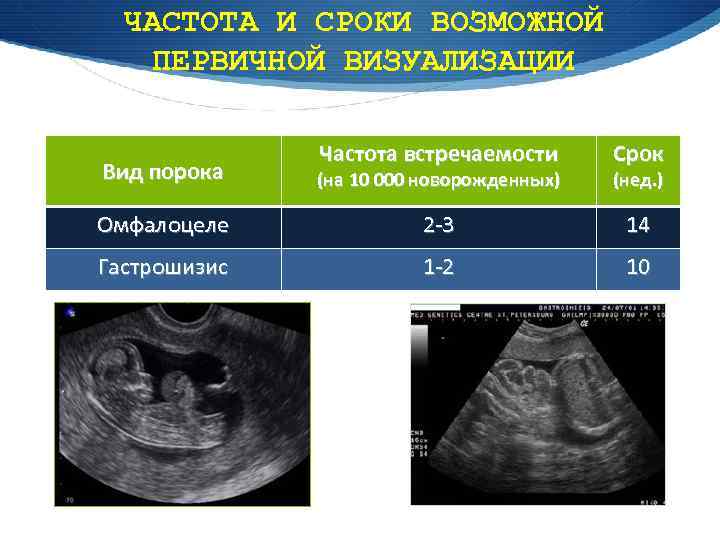 ЧАСТОТА И СРОКИ ВОЗМОЖНОЙ ПЕРВИЧНОЙ ВИЗУАЛИЗАЦИИ Частота встречаемости Срок Вид порока (на 10 000 новорожденных) (нед. ) Омфалоцеле 2 -3 14 Гастрошизис 1 -2 10 Омфалоцеле Гастрошизис
ЧАСТОТА И СРОКИ ВОЗМОЖНОЙ ПЕРВИЧНОЙ ВИЗУАЛИЗАЦИИ Частота встречаемости Срок Вид порока (на 10 000 новорожденных) (нед. ) Омфалоцеле 2 -3 14 Гастрошизис 1 -2 10 Омфалоцеле Гастрошизис
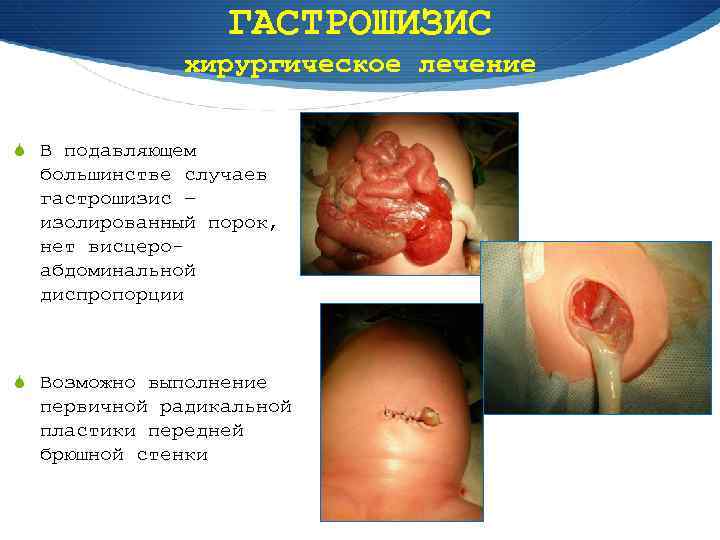 ГАСТРОШИЗИС хирургическое лечение S В подавляющем большинстве случаев гастрошизис – изолированный порок, нет висцероабдоминальной диспропорции S Возможно выполнение первичной радикальной пластики передней брюшной стенки
ГАСТРОШИЗИС хирургическое лечение S В подавляющем большинстве случаев гастрошизис – изолированный порок, нет висцероабдоминальной диспропорции S Возможно выполнение первичной радикальной пластики передней брюшной стенки
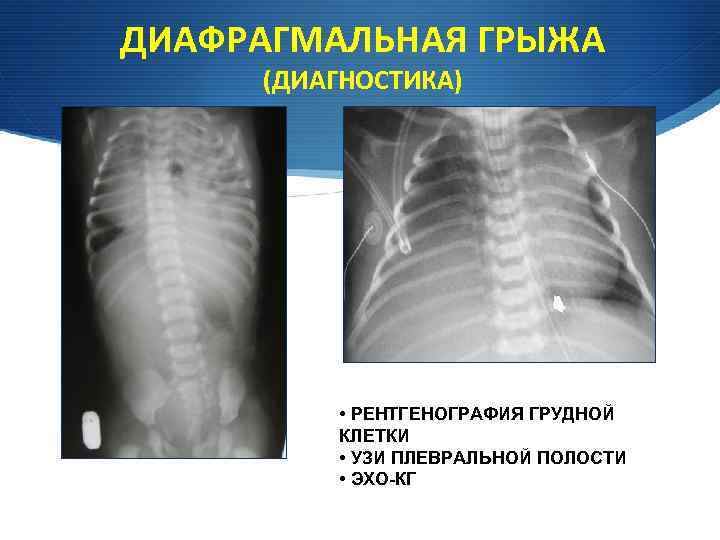 ДИАФРАГМАЛЬНАЯ ГРЫЖА (ДИАГНОСТИКА) • РЕНТГЕНОГРАФИЯ ГРУДНОЙ КЛЕТКИ • УЗИ ПЛЕВРАЛЬНОЙ ПОЛОСТИ • ЭХО-КГ
ДИАФРАГМАЛЬНАЯ ГРЫЖА (ДИАГНОСТИКА) • РЕНТГЕНОГРАФИЯ ГРУДНОЙ КЛЕТКИ • УЗИ ПЛЕВРАЛЬНОЙ ПОЛОСТИ • ЭХО-КГ
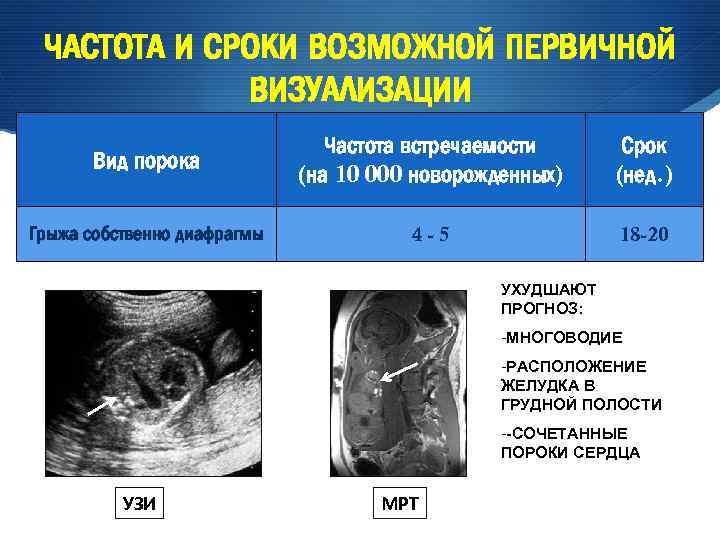 ЧАСТОТА И СРОКИ ВОЗМОЖНОЙ ПЕРВИЧНОЙ ВИЗУАЛИЗАЦИИ Вид порока Частота встречаемости (на 10 000 новорожденных) Срок (нед. ) Грыжа собственно диафрагмы 4 -5 18 -20 УХУДШАЮТ ПРОГНОЗ: -МНОГОВОДИЕ -РАСПОЛОЖЕНИЕ ЖЕЛУДКА В ГРУДНОЙ ПОЛОСТИ --СОЧЕТАННЫЕ ПОРОКИ СЕРДЦА УЗИ МРТ
ЧАСТОТА И СРОКИ ВОЗМОЖНОЙ ПЕРВИЧНОЙ ВИЗУАЛИЗАЦИИ Вид порока Частота встречаемости (на 10 000 новорожденных) Срок (нед. ) Грыжа собственно диафрагмы 4 -5 18 -20 УХУДШАЮТ ПРОГНОЗ: -МНОГОВОДИЕ -РАСПОЛОЖЕНИЕ ЖЕЛУДКА В ГРУДНОЙ ПОЛОСТИ --СОЧЕТАННЫЕ ПОРОКИ СЕРДЦА УЗИ МРТ
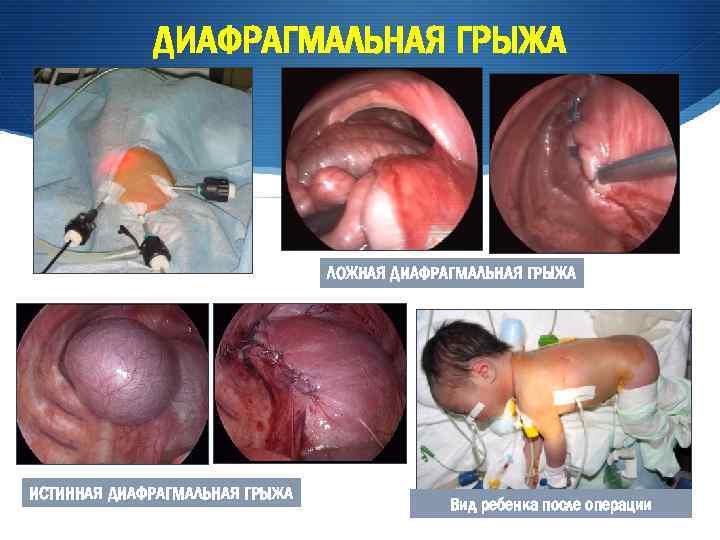 ДИАФРАГМАЛЬНАЯ ГРЫЖА ПЛАСТИКА КУПОЛА ДИАФРАГМЫ ЛОЖНАЯ ДИАФРАГМАЛЬНАЯ ГРЫЖА ИСТИННАЯ ДИАФРАГМАЛЬНАЯ ГРЫЖА Вид ребенка после операции
ДИАФРАГМАЛЬНАЯ ГРЫЖА ПЛАСТИКА КУПОЛА ДИАФРАГМЫ ЛОЖНАЯ ДИАФРАГМАЛЬНАЯ ГРЫЖА ИСТИННАЯ ДИАФРАГМАЛЬНАЯ ГРЫЖА Вид ребенка после операции
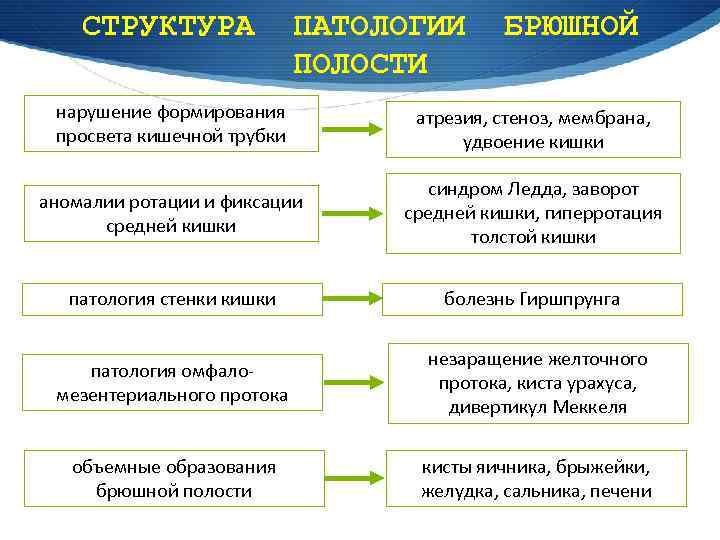 СТРУКТУРА ПАТОЛОГИИ ПОЛОСТИ БРЮШНОЙ нарушение формирования просвета кишечной трубки атрезия, стеноз, мембрана, удвоение кишки аномалии ротации и фиксации средней кишки синдром Ледда, заворот средней кишки, гиперротация толстой кишки патология стенки кишки болезнь Гиршпрунга патология омфаломезентериального протока незаращение желточного протока, киста урахуса, дивертикул Меккеля объемные образования брюшной полости кисты яичника, брыжейки, желудка, сальника, печени
СТРУКТУРА ПАТОЛОГИИ ПОЛОСТИ БРЮШНОЙ нарушение формирования просвета кишечной трубки атрезия, стеноз, мембрана, удвоение кишки аномалии ротации и фиксации средней кишки синдром Ледда, заворот средней кишки, гиперротация толстой кишки патология стенки кишки болезнь Гиршпрунга патология омфаломезентериального протока незаращение желточного протока, киста урахуса, дивертикул Меккеля объемные образования брюшной полости кисты яичника, брыжейки, желудка, сальника, печени
 ЧАСТОТА И СРОКИ ВОЗМОЖНОЙ ПЕРВИЧНОЙ ВИЗУАЛИЗАЦИИ Частота встречаемости Срок непроходимость 12 -перстной кишки 1 -2 14 непроходимость тонкой кишки 1 -2 24 -26 атрезия ануса и прямой кишки 2 -3 после 28 Вид порока (на 10 000 новорожденных) (нед. ) Мальротация антенатально не визуализируется дуоденальная непроходимость низкая кишечная непроходимость
ЧАСТОТА И СРОКИ ВОЗМОЖНОЙ ПЕРВИЧНОЙ ВИЗУАЛИЗАЦИИ Частота встречаемости Срок непроходимость 12 -перстной кишки 1 -2 14 непроходимость тонкой кишки 1 -2 24 -26 атрезия ануса и прямой кишки 2 -3 после 28 Вид порока (на 10 000 новорожденных) (нед. ) Мальротация антенатально не визуализируется дуоденальная непроходимость низкая кишечная непроходимость
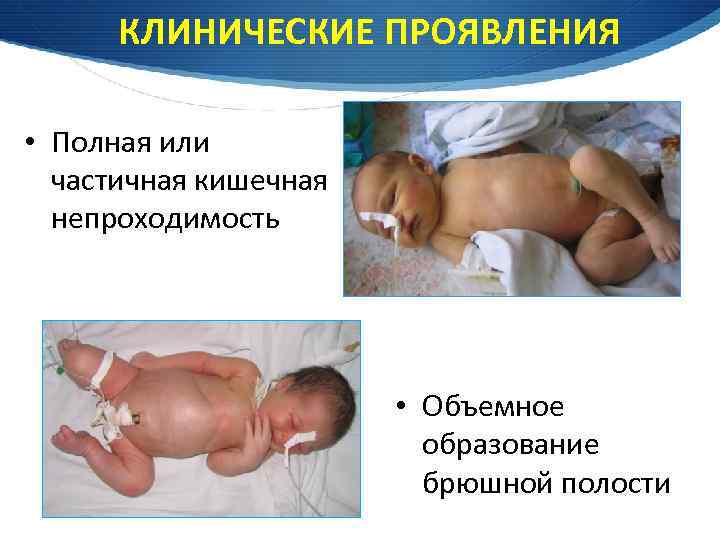 КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ • Полная или частичная кишечная непроходимость • Объемное образование брюшной полости
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ • Полная или частичная кишечная непроходимость • Объемное образование брюшной полости
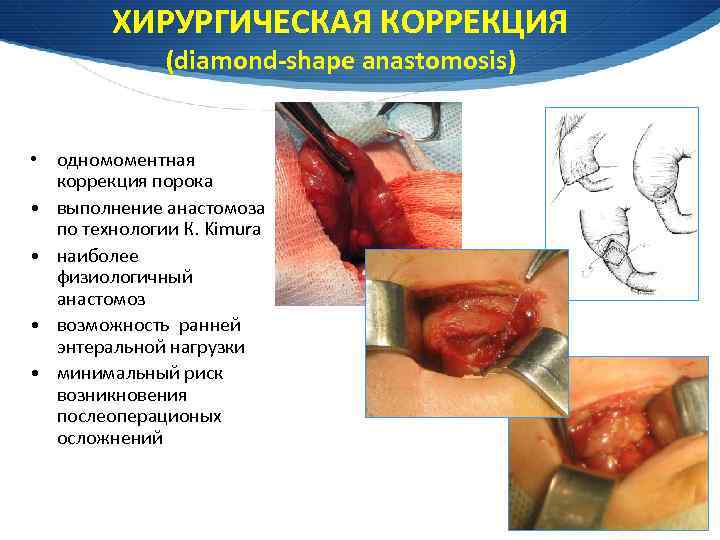 ХИРУРГИЧЕСКАЯ КОРРЕКЦИЯ (diamond-shape anastomosis) • одномоментная коррекция порока • выполнение анастомоза по технологии К. Kimura • наиболее физиологичный анастомоз • возможность ранней энтеральной нагрузки • минимальный риск возникновения послеоперационых осложнений
ХИРУРГИЧЕСКАЯ КОРРЕКЦИЯ (diamond-shape anastomosis) • одномоментная коррекция порока • выполнение анастомоза по технологии К. Kimura • наиболее физиологичный анастомоз • возможность ранней энтеральной нагрузки • минимальный риск возникновения послеоперационых осложнений
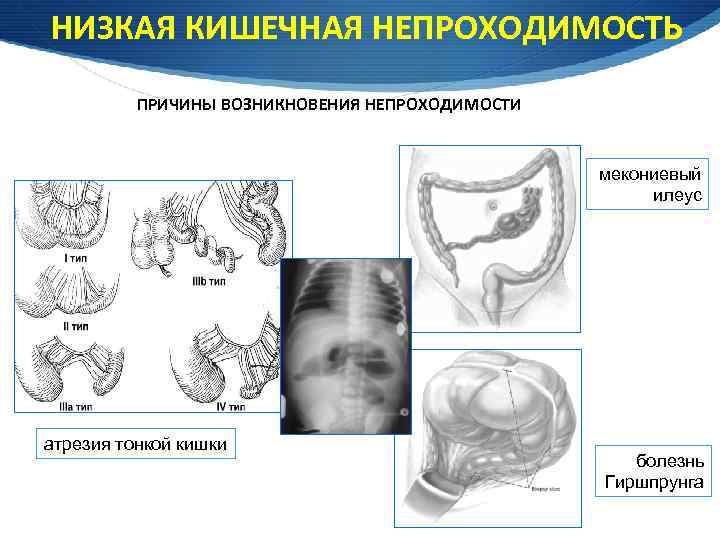 НИЗКАЯ КИШЕЧНАЯ НЕПРОХОДИМОСТЬ ПРИЧИНЫ ВОЗНИКНОВЕНИЯ НЕПРОХОДИМОСТИ мекониевый илеус атрезия тонкой кишки болезнь Гиршпрунга
НИЗКАЯ КИШЕЧНАЯ НЕПРОХОДИМОСТЬ ПРИЧИНЫ ВОЗНИКНОВЕНИЯ НЕПРОХОДИМОСТИ мекониевый илеус атрезия тонкой кишки болезнь Гиршпрунга
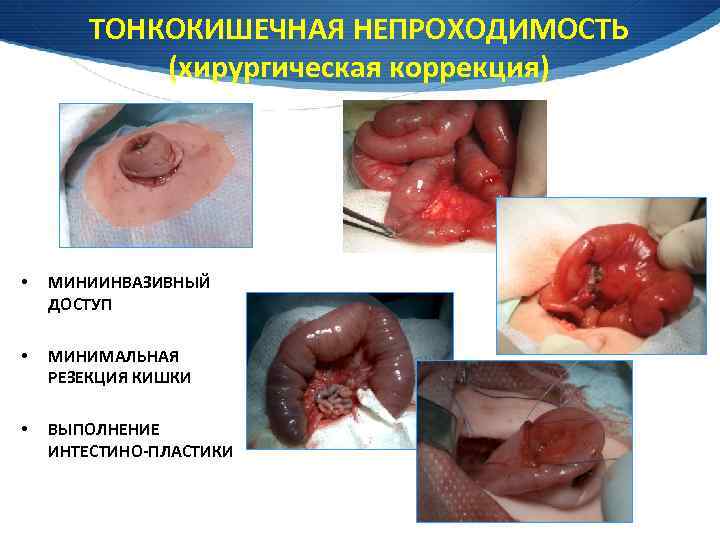 ТОНКОКИШЕЧНАЯ НЕПРОХОДИМОСТЬ (хирургическая коррекция) • МИНИИНВАЗИВНЫЙ ДОСТУП • МИНИМАЛЬНАЯ РЕЗЕКЦИЯ КИШКИ • ВЫПОЛНЕНИЕ ИНТЕСТИНО-ПЛАСТИКИ
ТОНКОКИШЕЧНАЯ НЕПРОХОДИМОСТЬ (хирургическая коррекция) • МИНИИНВАЗИВНЫЙ ДОСТУП • МИНИМАЛЬНАЯ РЕЗЕКЦИЯ КИШКИ • ВЫПОЛНЕНИЕ ИНТЕСТИНО-ПЛАСТИКИ
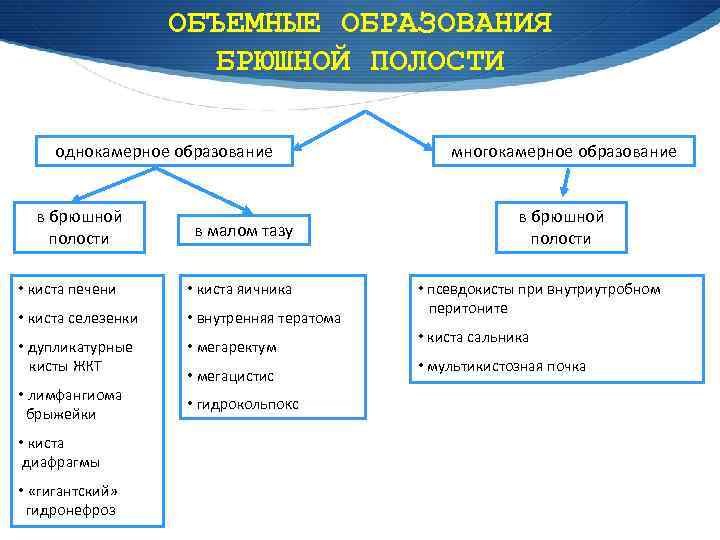 ОБЪЕМНЫЕ ОБРАЗОВАНИЯ БРЮШНОЙ ПОЛОСТИ однокамерное образование в брюшной полости в малом тазу • киста печени • киста яичника • киста селезенки • внутренняя тератома • дупликатурные кисты ЖКТ • мегаректум • лимфангиома брыжейки • киста диафрагмы • «гигантский» гидронефроз • мегацистис • гидрокольпокс многокамерное образование в брюшной полости • псевдокисты при внутриутробном перитоните • киста сальника • мультикистозная почка
ОБЪЕМНЫЕ ОБРАЗОВАНИЯ БРЮШНОЙ ПОЛОСТИ однокамерное образование в брюшной полости в малом тазу • киста печени • киста яичника • киста селезенки • внутренняя тератома • дупликатурные кисты ЖКТ • мегаректум • лимфангиома брыжейки • киста диафрагмы • «гигантский» гидронефроз • мегацистис • гидрокольпокс многокамерное образование в брюшной полости • псевдокисты при внутриутробном перитоните • киста сальника • мультикистозная почка
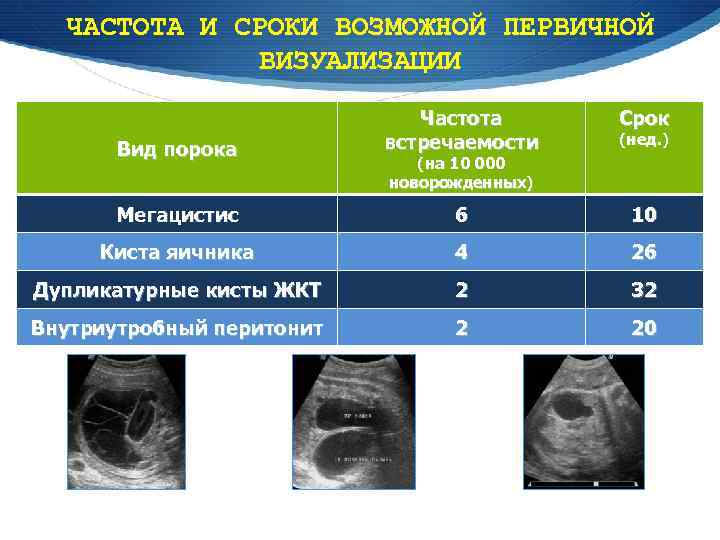 ЧАСТОТА И СРОКИ ВОЗМОЖНОЙ ПЕРВИЧНОЙ ВИЗУАЛИЗАЦИИ Срок Вид порока Частота встречаемости Мегацистис 6 10 Киста яичника 4 26 Дупликатурные кисты ЖКТ 2 32 Внутриутробный перитонит 2 20 Внутриутробный перитонит (нед. ) (на 10 000 новорожденных) Персистирующая клоака Киста печени
ЧАСТОТА И СРОКИ ВОЗМОЖНОЙ ПЕРВИЧНОЙ ВИЗУАЛИЗАЦИИ Срок Вид порока Частота встречаемости Мегацистис 6 10 Киста яичника 4 26 Дупликатурные кисты ЖКТ 2 32 Внутриутробный перитонит 2 20 Внутриутробный перитонит (нед. ) (на 10 000 новорожденных) Персистирующая клоака Киста печени
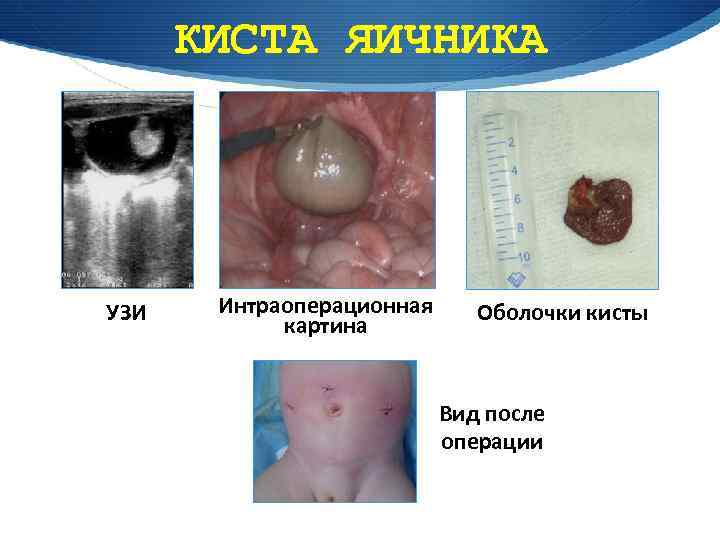 КИСТА ЯИЧНИКА УЗИ Интраоперационная картина Оболочки кисты Вид после операции
КИСТА ЯИЧНИКА УЗИ Интраоперационная картина Оболочки кисты Вид после операции
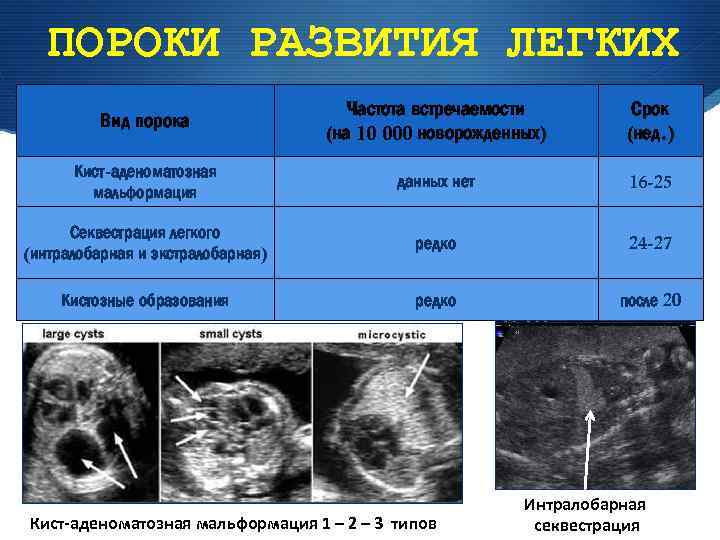 ПОРОКИ РАЗВИТИЯ ЛЕГКИХ Вид порока Частота встречаемости (на 10 000 новорожденных) Срок (нед. ) Кист-аденоматозная мальформация данных нет 16 -25 Секвестрация легкого (интралобарная и экстралобарная) редко 24 -27 Кистозные образования редко после 20 Кист-аденоматозная мальформация 1 – 2 – 3 типов Интралобарная секвестрация
ПОРОКИ РАЗВИТИЯ ЛЕГКИХ Вид порока Частота встречаемости (на 10 000 новорожденных) Срок (нед. ) Кист-аденоматозная мальформация данных нет 16 -25 Секвестрация легкого (интралобарная и экстралобарная) редко 24 -27 Кистозные образования редко после 20 Кист-аденоматозная мальформация 1 – 2 – 3 типов Интралобарная секвестрация
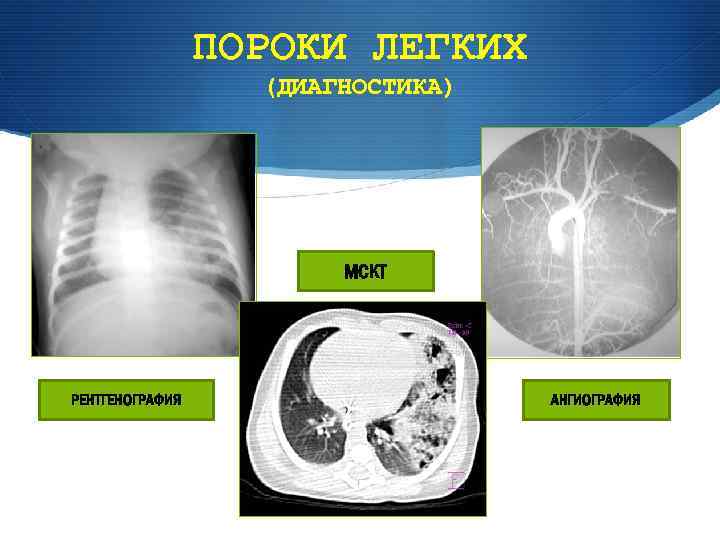 ПОРОКИ ЛЕГКИХ (ДИАГНОСТИКА) МСКТ РЕНТГЕНОГРАФИЯ АНГИОГРАФИЯ
ПОРОКИ ЛЕГКИХ (ДИАГНОСТИКА) МСКТ РЕНТГЕНОГРАФИЯ АНГИОГРАФИЯ
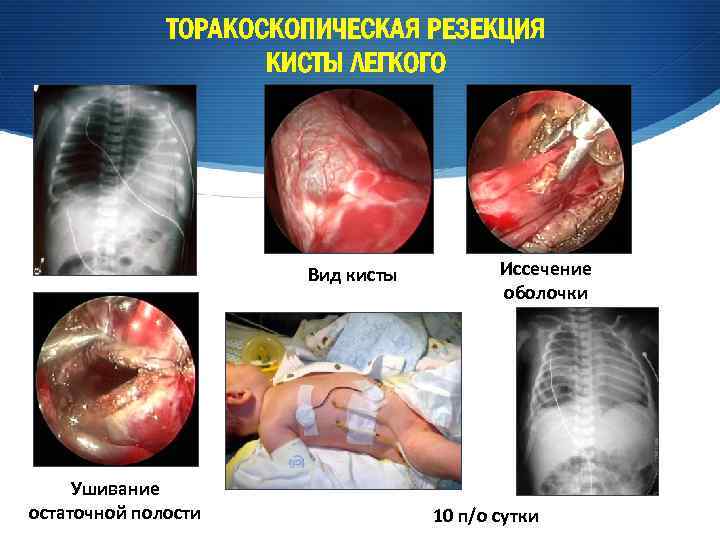 ТОРАКОСКОПИЧЕСКАЯ РЕЗЕКЦИЯ КИСТЫ ЛЕГКОГО Вид кисты Ушивание остаточной полости Иссечение оболочки 10 п/о сутки
ТОРАКОСКОПИЧЕСКАЯ РЕЗЕКЦИЯ КИСТЫ ЛЕГКОГО Вид кисты Ушивание остаточной полости Иссечение оболочки 10 п/о сутки
 АТРЕЗИЯ ПИЩЕВОДА (классификация по R. B. Gross) 1953 г. Атрезия пищевода с проксимальным и дистальным ТПС (3%) A B C D Изолированный трахеопищеводный свищ (1%) E Атрезия пищевода без ТПС (6%) Атрезия пищевода с проксимальным ТПС (1%) Атрезия пищевода с дистальным ТПС (89%) А B C D E
АТРЕЗИЯ ПИЩЕВОДА (классификация по R. B. Gross) 1953 г. Атрезия пищевода с проксимальным и дистальным ТПС (3%) A B C D Изолированный трахеопищеводный свищ (1%) E Атрезия пищевода без ТПС (6%) Атрезия пищевода с проксимальным ТПС (1%) Атрезия пищевода с дистальным ТПС (89%) А B C D E
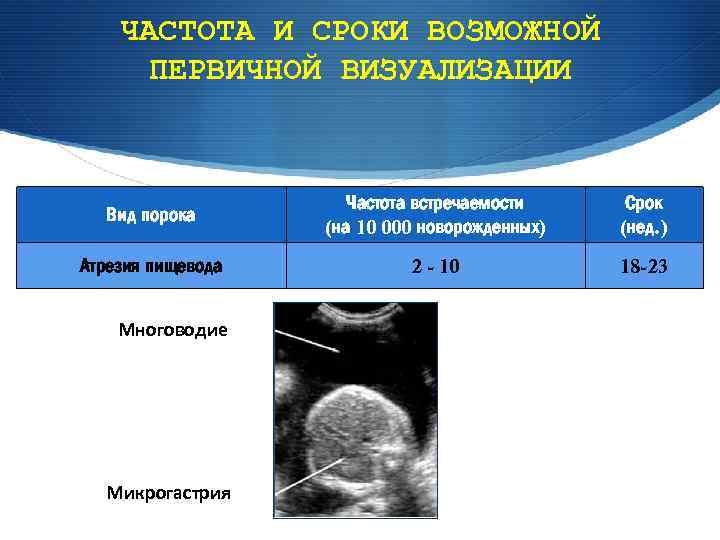 ЧАСТОТА И СРОКИ ВОЗМОЖНОЙ ПЕРВИЧНОЙ ВИЗУАЛИЗАЦИИ Вид порока Частота встречаемости (на 10 000 новорожденных) Срок (нед. ) Атрезия пищевода 2 - 10 18 -23 Многоводие Микрогастрия
ЧАСТОТА И СРОКИ ВОЗМОЖНОЙ ПЕРВИЧНОЙ ВИЗУАЛИЗАЦИИ Вид порока Частота встречаемости (на 10 000 новорожденных) Срок (нед. ) Атрезия пищевода 2 - 10 18 -23 Многоводие Микрогастрия
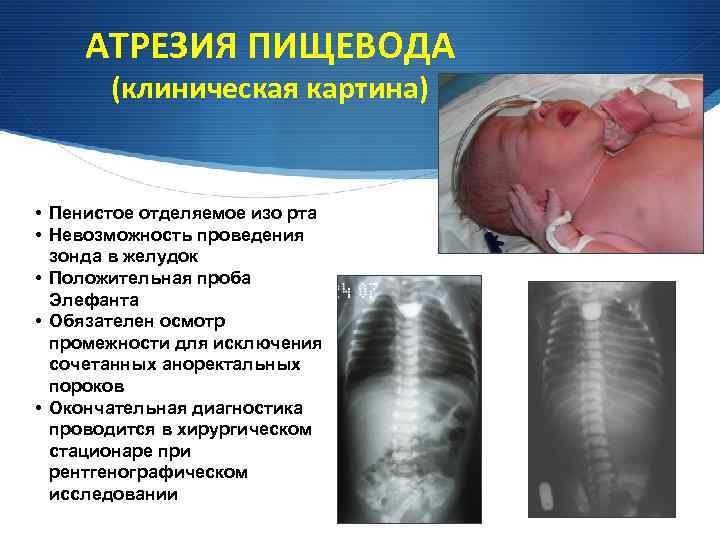 АТРЕЗИЯ ПИЩЕВОДА (клиническая картина) • Пенистое отделяемое изо рта • Невозможность проведения зонда в желудок • Положительная проба Элефанта • Обязателен осмотр промежности для исключения сочетанных аноректальных пороков • Окончательная диагностика проводится в хирургическом стационаре при рентгенографическом исследовании
АТРЕЗИЯ ПИЩЕВОДА (клиническая картина) • Пенистое отделяемое изо рта • Невозможность проведения зонда в желудок • Положительная проба Элефанта • Обязателен осмотр промежности для исключения сочетанных аноректальных пороков • Окончательная диагностика проводится в хирургическом стационаре при рентгенографическом исследовании
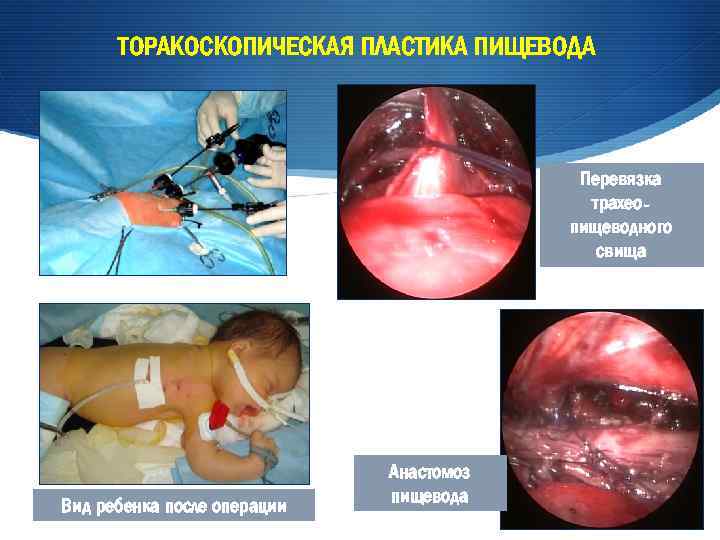 ТОРАКОСКОПИЧЕСКАЯ ПЛАСТИКА ПИЩЕВОДА Перевязка трахеопищеводного свища Вид ребенка после операции Анастомоз пищевода
ТОРАКОСКОПИЧЕСКАЯ ПЛАСТИКА ПИЩЕВОДА Перевязка трахеопищеводного свища Вид ребенка после операции Анастомоз пищевода
 УЗИ ПЛОДА: НОРМА
УЗИ ПЛОДА: НОРМА
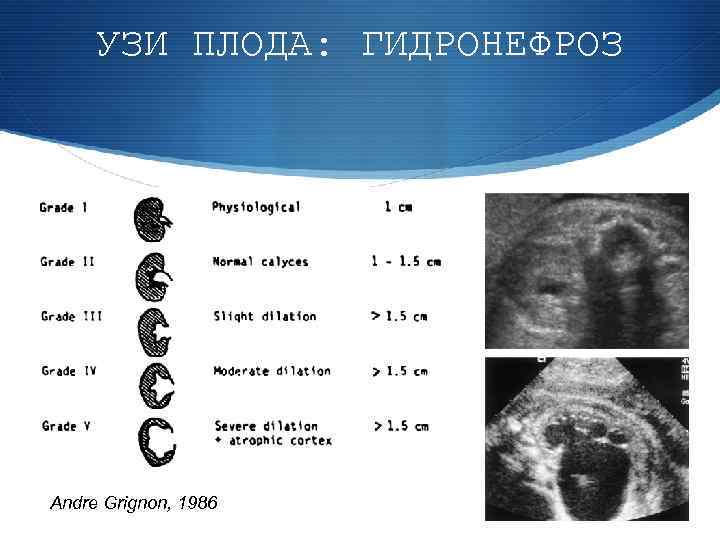 УЗИ ПЛОДА: ГИДРОНЕФРОЗ Andre Grignon, 1986
УЗИ ПЛОДА: ГИДРОНЕФРОЗ Andre Grignon, 1986
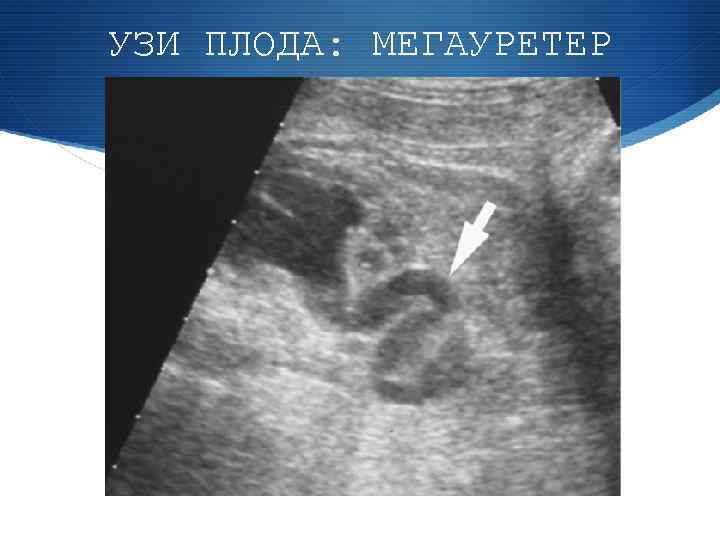 УЗИ ПЛОДА: МЕГАУРЕТЕР
УЗИ ПЛОДА: МЕГАУРЕТЕР
 УЗИ ПЛОДА: УРЕТЕРОЦЕЛЕ
УЗИ ПЛОДА: УРЕТЕРОЦЕЛЕ
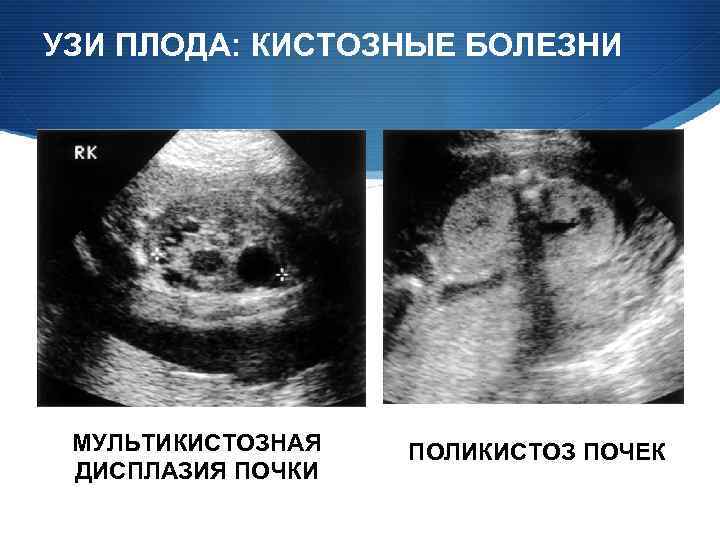 УЗИ ПЛОДА: КИСТОЗНЫЕ БОЛЕЗНИ МУЛЬТИКИСТОЗНАЯ ДИСПЛАЗИЯ ПОЧКИ ПОЛИКИСТОЗ ПОЧЕК
УЗИ ПЛОДА: КИСТОЗНЫЕ БОЛЕЗНИ МУЛЬТИКИСТОЗНАЯ ДИСПЛАЗИЯ ПОЧКИ ПОЛИКИСТОЗ ПОЧЕК
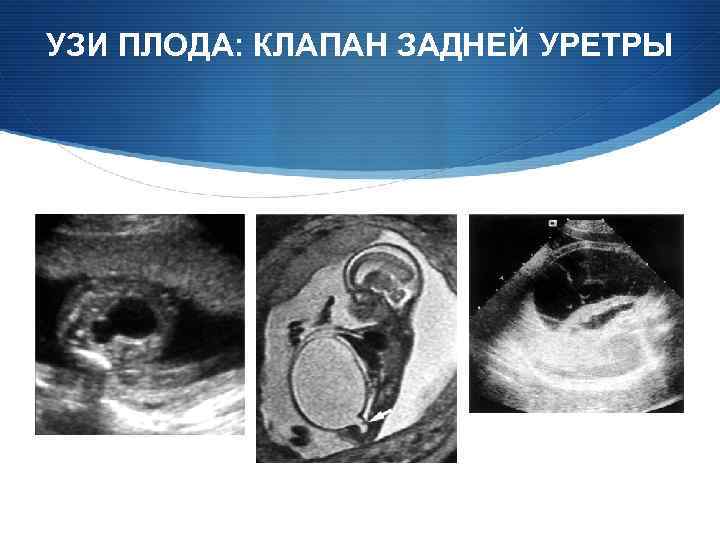 УЗИ ПЛОДА: КЛАПАН ЗАДНЕЙ УРЕТРЫ
УЗИ ПЛОДА: КЛАПАН ЗАДНЕЙ УРЕТРЫ
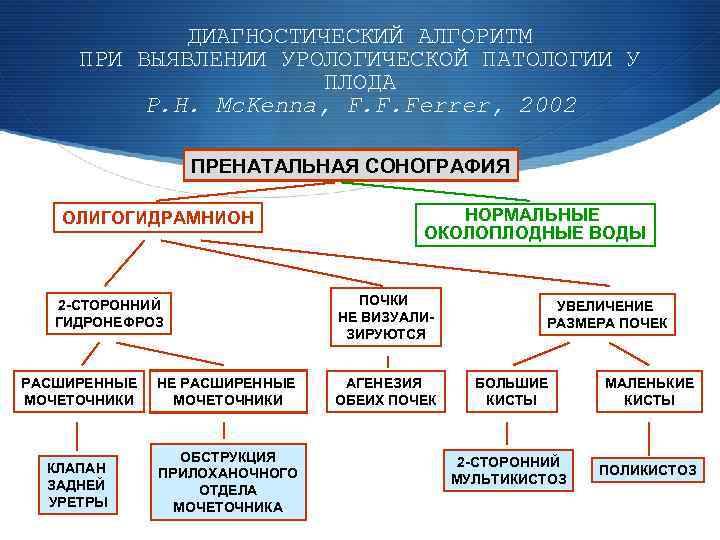 ДИАГНОСТИЧЕСКИЙ АЛГОРИТМ ПРИ ВЫЯВЛЕНИИ УРОЛОГИЧЕСКОЙ ПАТОЛОГИИ У ПЛОДА P. H. Mc. Kenna, F. F. Ferrer, 2002 ПРЕНАТАЛЬНАЯ СОНОГРАФИЯ ОЛИГОГИДРАМНИОН 2 -СТОРОННИЙ ГИДРОНЕФРОЗ РАСШИРЕННЫЕ МОЧЕТОЧНИКИ НЕ РАСШИРЕННЫЕ МОЧЕТОЧНИКИ КЛАПАН ЗАДНЕЙ УРЕТРЫ ОБСТРУКЦИЯ ПРИЛОХАНОЧНОГО ОТДЕЛА МОЧЕТОЧНИКА НОРМАЛЬНЫЕ ОКОЛОПЛОДНЫЕ ВОДЫ ПОЧКИ НЕ ВИЗУАЛИЗИРУЮТСЯ АГЕНЕЗИЯ ОБЕИХ ПОЧЕК УВЕЛИЧЕНИЕ РАЗМЕРА ПОЧЕК БОЛЬШИЕ КИСТЫ МАЛЕНЬКИЕ КИСТЫ 2 -СТОРОННИЙ МУЛЬТИКИСТОЗ ПОЛИКИСТОЗ
ДИАГНОСТИЧЕСКИЙ АЛГОРИТМ ПРИ ВЫЯВЛЕНИИ УРОЛОГИЧЕСКОЙ ПАТОЛОГИИ У ПЛОДА P. H. Mc. Kenna, F. F. Ferrer, 2002 ПРЕНАТАЛЬНАЯ СОНОГРАФИЯ ОЛИГОГИДРАМНИОН 2 -СТОРОННИЙ ГИДРОНЕФРОЗ РАСШИРЕННЫЕ МОЧЕТОЧНИКИ НЕ РАСШИРЕННЫЕ МОЧЕТОЧНИКИ КЛАПАН ЗАДНЕЙ УРЕТРЫ ОБСТРУКЦИЯ ПРИЛОХАНОЧНОГО ОТДЕЛА МОЧЕТОЧНИКА НОРМАЛЬНЫЕ ОКОЛОПЛОДНЫЕ ВОДЫ ПОЧКИ НЕ ВИЗУАЛИЗИРУЮТСЯ АГЕНЕЗИЯ ОБЕИХ ПОЧЕК УВЕЛИЧЕНИЕ РАЗМЕРА ПОЧЕК БОЛЬШИЕ КИСТЫ МАЛЕНЬКИЕ КИСТЫ 2 -СТОРОННИЙ МУЛЬТИКИСТОЗ ПОЛИКИСТОЗ
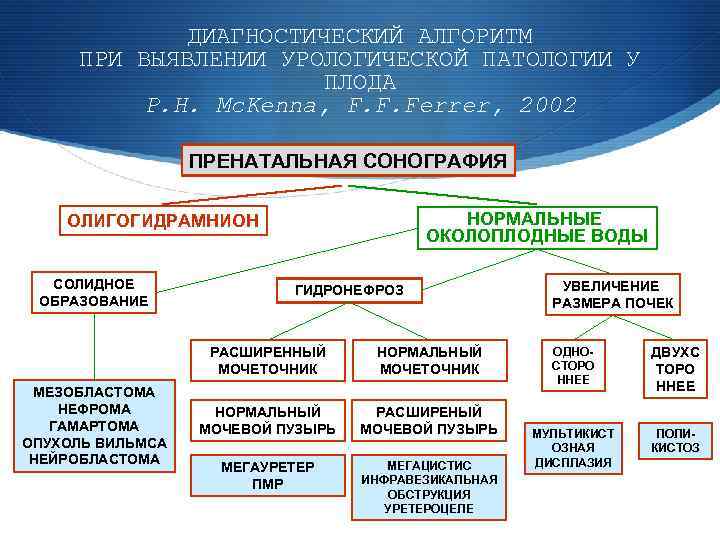 ДИАГНОСТИЧЕСКИЙ АЛГОРИТМ ПРИ ВЫЯВЛЕНИИ УРОЛОГИЧЕСКОЙ ПАТОЛОГИИ У ПЛОДА P. H. Mc. Kenna, F. F. Ferrer, 2002 ПРЕНАТАЛЬНАЯ СОНОГРАФИЯ НОРМАЛЬНЫЕ ОКОЛОПЛОДНЫЕ ВОДЫ ОЛИГОГИДРАМНИОН СОЛИДНОЕ ОБРАЗОВАНИЕ ГИДРОНЕФРОЗ РАСШИРЕННЫЙ МОЧЕТОЧНИК МЕЗОБЛАСТОМА НЕФРОМА ГАМАРТОМА ОПУХОЛЬ ВИЛЬМСА НЕЙРОБЛАСТОМА НОРМАЛЬНЫЙ МОЧЕТОЧНИК НОРМАЛЬНЫЙ МОЧЕВОЙ ПУЗЫРЬ РАСШИРЕНЫЙ МОЧЕВОЙ ПУЗЫРЬ МЕГАУРЕТЕР ПМР МЕГАЦИСТИС ИНФРАВЕЗИКАЛЬНАЯ ОБСТРУКЦИЯ УРЕТЕРОЦЕЛЕ УВЕЛИЧЕНИЕ РАЗМЕРА ПОЧЕК ОДНОСТОРО ННЕЕ ДВУХС ТОРО ННЕЕ МУЛЬТИКИСТ ОЗНАЯ ДИСПЛАЗИЯ ПОЛИКИСТОЗ
ДИАГНОСТИЧЕСКИЙ АЛГОРИТМ ПРИ ВЫЯВЛЕНИИ УРОЛОГИЧЕСКОЙ ПАТОЛОГИИ У ПЛОДА P. H. Mc. Kenna, F. F. Ferrer, 2002 ПРЕНАТАЛЬНАЯ СОНОГРАФИЯ НОРМАЛЬНЫЕ ОКОЛОПЛОДНЫЕ ВОДЫ ОЛИГОГИДРАМНИОН СОЛИДНОЕ ОБРАЗОВАНИЕ ГИДРОНЕФРОЗ РАСШИРЕННЫЙ МОЧЕТОЧНИК МЕЗОБЛАСТОМА НЕФРОМА ГАМАРТОМА ОПУХОЛЬ ВИЛЬМСА НЕЙРОБЛАСТОМА НОРМАЛЬНЫЙ МОЧЕТОЧНИК НОРМАЛЬНЫЙ МОЧЕВОЙ ПУЗЫРЬ РАСШИРЕНЫЙ МОЧЕВОЙ ПУЗЫРЬ МЕГАУРЕТЕР ПМР МЕГАЦИСТИС ИНФРАВЕЗИКАЛЬНАЯ ОБСТРУКЦИЯ УРЕТЕРОЦЕЛЕ УВЕЛИЧЕНИЕ РАЗМЕРА ПОЧЕК ОДНОСТОРО ННЕЕ ДВУХС ТОРО ННЕЕ МУЛЬТИКИСТ ОЗНАЯ ДИСПЛАЗИЯ ПОЛИКИСТОЗ
 ТАКТИКА ПРИ ВЫЯВЛЕНИИ УРОЛОГИЧЕСКОЙ ПАТОЛОГИИ У ПЛОДА (АНТЕНАТАЛЬНЫЙ ПЕРИОД) M. Cendron et al, 1994 УЗИ СОЧЕТАННЫЕ ПОРОКИ ИЗОЛИРОВАННЫЙ ПОРОК МВС ОЛИГОГИДРАМНИОН • Оценка количества околоплодных вод в динамике • Амниоцентез • УЗИ почек и МП (эхогенность паренхимы, дилатация) Срок < 24 нед. консилиум Плохой прогноз Хороший прогноз НОРМАЛЬНЫЙ ОБЪЕМ ОКОЛОПЛОДНЫХ ВОД КОНТРОЛЬ УЗИ С ИНТЕРВАЛОМ 1 мес. Уменьшение объема вод Зрелые легкие Роды в срок Прерывание Незрелые легкие Преждевременное родоразрешение Вмешательство на плоде Уровень вод в норме Роды в срок
ТАКТИКА ПРИ ВЫЯВЛЕНИИ УРОЛОГИЧЕСКОЙ ПАТОЛОГИИ У ПЛОДА (АНТЕНАТАЛЬНЫЙ ПЕРИОД) M. Cendron et al, 1994 УЗИ СОЧЕТАННЫЕ ПОРОКИ ИЗОЛИРОВАННЫЙ ПОРОК МВС ОЛИГОГИДРАМНИОН • Оценка количества околоплодных вод в динамике • Амниоцентез • УЗИ почек и МП (эхогенность паренхимы, дилатация) Срок < 24 нед. консилиум Плохой прогноз Хороший прогноз НОРМАЛЬНЫЙ ОБЪЕМ ОКОЛОПЛОДНЫХ ВОД КОНТРОЛЬ УЗИ С ИНТЕРВАЛОМ 1 мес. Уменьшение объема вод Зрелые легкие Роды в срок Прерывание Незрелые легкие Преждевременное родоразрешение Вмешательство на плоде Уровень вод в норме Роды в срок
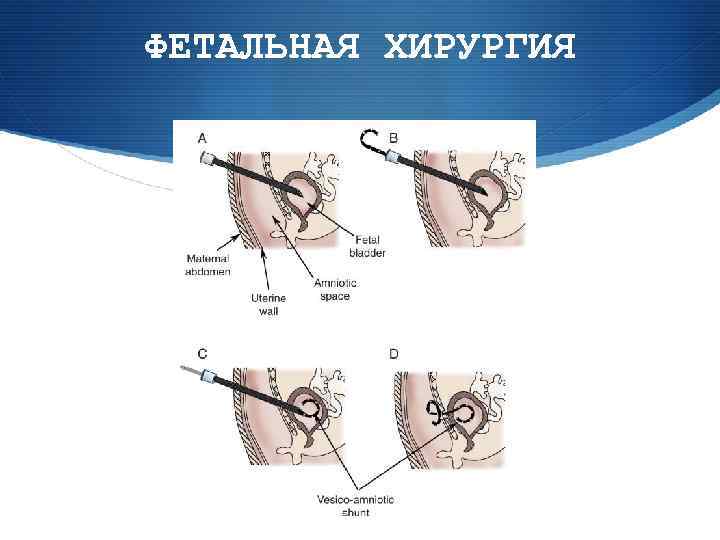 ФЕТАЛЬНАЯ ХИРУРГИЯ
ФЕТАЛЬНАЯ ХИРУРГИЯ


