Predrakovye_zabolevania_i_dobrokachestvennye_novoobrazovania_pischevoda.pptx
- Количество слайдов: 45
Предраковые заболевания и доброкачественные новообразования пищевода. Пищевод Баррета, потенциал малигнизации.
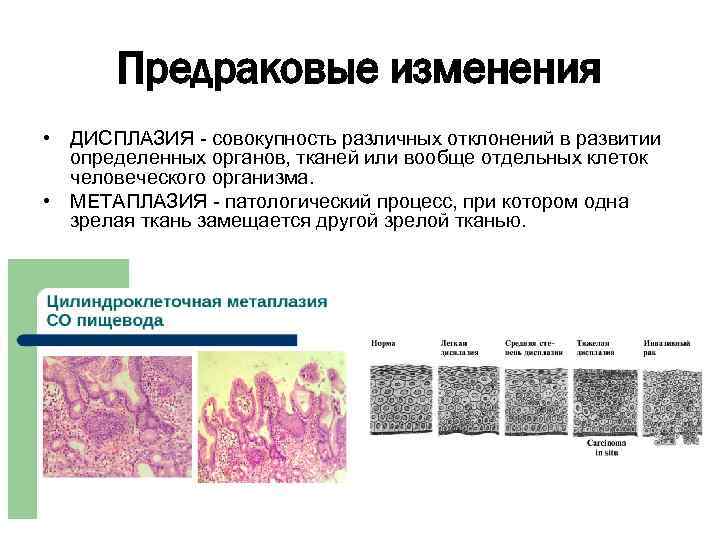
Предраковые изменения • ДИСПЛАЗИЯ - совокупность различных отклонений в развитии определенных органов, тканей или вообще отдельных клеток человеческого организма. • МЕТАПЛАЗИЯ - патологический процесс, при котором одна зрелая ткань замещается другой зрелой тканью.

Факторы риска • употребление чрезмерно горячей и холодной пищи, • употребление сырой рыбы, крепких алкогольных напитков и курение. • высокий риск развития рака пищевода связан с недостаточным потреблением пищи, богатой витаминами. • потребление чрезмерно горячего чая, опия, маринованных и соленых овощей - пищи, в которой ввиду неправильного хранения часто образуются грибы, в том числе и канцерогенные, а также канцерогенные нитрозамины Курение играет роль в развитии АП почти в 40% случаев, ожирение – в 33% случаев.

Предраковые заболевания = дистрофические изменения, которые при соответствующих условиях могут принять обратное развитие, заканчиваясь выздоровлением, а в других случаях переходят в рак Н. Н. Петров «Всякий рак имеет свой предрак, но не всякий предрак переходит в рак» В. С. Шапот

К заболеваниям, предрасполагающим к развитию рака пищевода, относятся: • хронический эзофагит • тилоз • сидеропенический синдром (Пламмера-Винсона) • рубцовые стриктуры пищевода • дивертикулы пищевода • грыжа пищеводного отверстия • папилломовирусная инфекция • лейкоплакия • гастроэзофагеальная рефлюксная болезнь

Тилоз • – редкое наследственное заболевание, передающееся из поколения в поколение аутосомнодоминантным путем. • У этих больных отмечается аномальный плоский эпителий слизистой оболочки пищевода. • Риск развития РП на фоне эзофагита у этих больных в 5– 10 раза выше, чем в обычной популяции. • При этом в аномальном эпителии был найден ген 17 q 25.

Синдром Пламмера-Винсона • Синдром Пламмера–Винсона характеризуется хроническим эзофагитом на фоне недостаточности железа, фиброзом стенки пищевода, дисфагией. • Примерно у 10% этих больных развивается РП. Патогенез рака при этом заболевании неясен. Предполагают, что в основе его развития лежит эзофагит, развивающийся на фоне хронического дефицита железа и травматизации слизистой оболочки ригидного, фиброзированного участка пищевода.

Рубцовые стриктуры пищевода = сужения просвета пищевода на разных его уровнях за счет разрастания и созревания рубцовой ткани в стенке пищевода, сопровождающиеся его деформацией • Часто формируются в местах физиологических сужений • Могут быть полными/неполными, короткими и протяженными • Вероятнее всего, рубцовая ткань нарушает нормальную трофику и иммунную регуляцию регенерации эпителия, что может приводить к возникновению ее патологии, лежащей в основе последующей атипии эпителия и малигнизации. • Наиболее эффективным методом лечения является бужирование
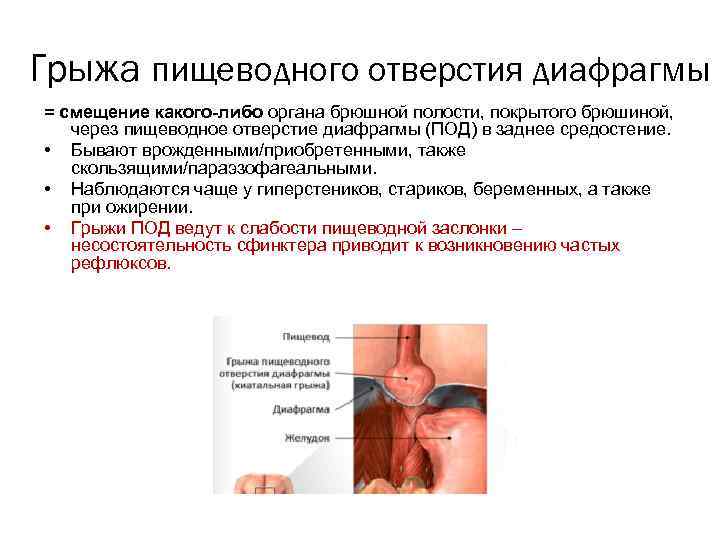
Грыжа пищеводного отверстия диафрагмы = смещение какого-либо органа брюшной полости, покрытого брюшиной, через пищеводное отверстие диафрагмы (ПОД) в заднее средостение. • Бывают врожденными/приобретенными, также скользящими/параэзофагеальными. • Наблюдаются чаще у гиперстеников, стариков, беременных, а также при ожирении. • Грыжи ПОД ведут к слабости пищеводной заслонки – несостоятельность сфинктера приводит к возникновению частых рефлюксов.
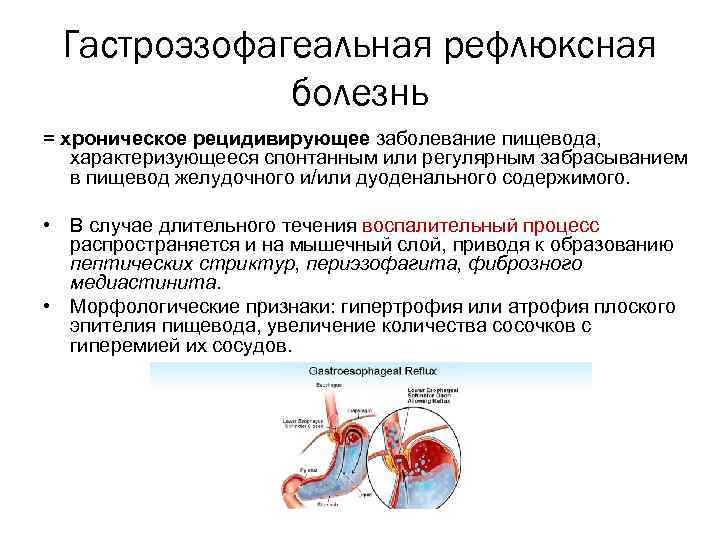
Гастроэзофагеальная рефлюксная болезнь = хроническое рецидивирующее заболевание пищевода, характеризующееся спонтанным или регулярным забрасыванием в пищевод желудочного и/или дуоденального содержимого. • В случае длительного течения воспалительный процесс распространяется и на мышечный слой, приводя к образованию пептических стриктур, периэзофагита, фиброзного медиастинита. • Морфологические признаки: гипертрофия или атрофия плоского эпителия пищевода, увеличение количества сосочков с гиперемией их сосудов.

Пищевод Баррета • В 1957 г. N. R. Barret описал патологию (синдром Баррета), при которой нижний отдел пищевода был выстлан цилиндрическим эпителием. • Существует теория врожденного и приобретенного синдрома Баррета. • Первая базируется на том факте, что у эмбриона пищевод вначале выстлан цилиндрическим эпителием (замена его плоскоклеточным эпителием происходит не полностью) • Вторая теория, согласно R. H. Adler (1963), подразумевает три пути попадания цилиндрического эпителия в пищевод: • распространение кверху из желудка; • метаплазия плоского эпителия; • развитие из кардиальных (поверхностных) желез пищевода.
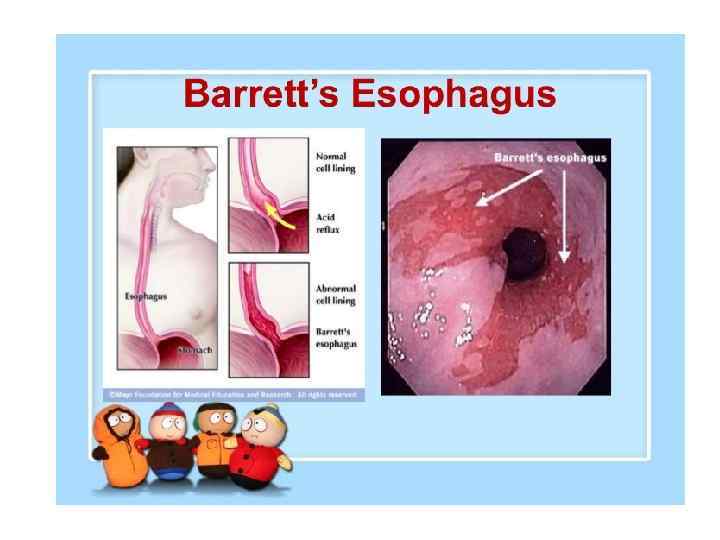

Пищевод Баррета • Является осложнением хронической ГЭРБ и характеризуется кишечной метаплазией плоского эпителия слизистой оболочки пищевода. • При пищеводе Баррета возрастает риск развития аденокарциномы пищевода. • Необходимость выявления кишечной метаплазии объясняется тем фактом, что этот признак коррелирует с риском развития рака. (О ней свидетельствует наличие бокаловидных клеток, с хорошо различимыми слизьсодержащими вакуолями) • Вариантами терапии являются резекция пищевода (эзофагэктомия) и новые методы — фотодинамическая терапия, лазерная аблация и эндоскопическое удаление участка слизистой оболочки.
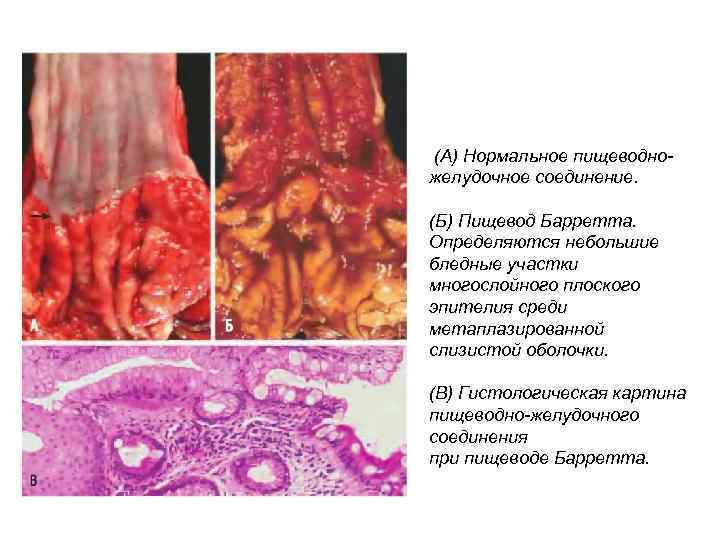
(А) Нормальное пищеводножелудочное соединение. (Б) Пищевод Барретта. Определяются небольшие бледные участки многослойного плоского эпителия среди метаплазированной слизистой оболочки. (В) Гистологическая картина пищеводно-желудочного соединения при пищеводе Барретта.
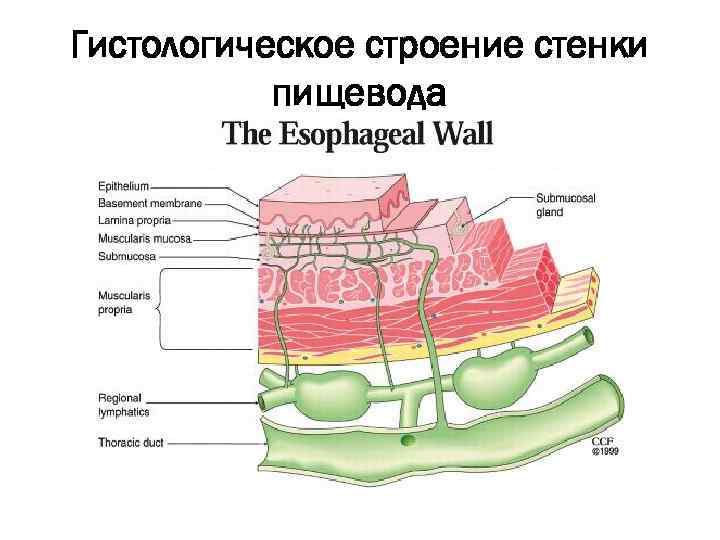
Гистологическое строение стенки пищевода

Классификация (по происхождению и гистологическому строению) • эпителиальные (аденоматозные полипы, папилломы, кисты) • неэпителиальные (лейомиомы, рабдомиомы, липомы, фибромы, гемангиомы, невромы, миксомы, хондромы, гамартомы и др. ) Наиболее часто встречающиеся доброкачественные опухоли пищевода: 1. Лейомиома 2. Киста пищевода 3. Фиброма пищевода

Классификация доброкачественных новообразований пищевода (по характеру роста) внутрипросветные (экзофитные) • Лейомиомы, кисты и сосудистые опухоли. • Обычно локализуются в нижней и средней трети пищевода. внутристеночные (эндофитные/интрамуральные) • Фибромы, липомы, аденомы, папилломы. • Растут на ножке или на широком основании. Обычно локализуются в начальном и терминальном отделе пищевода.
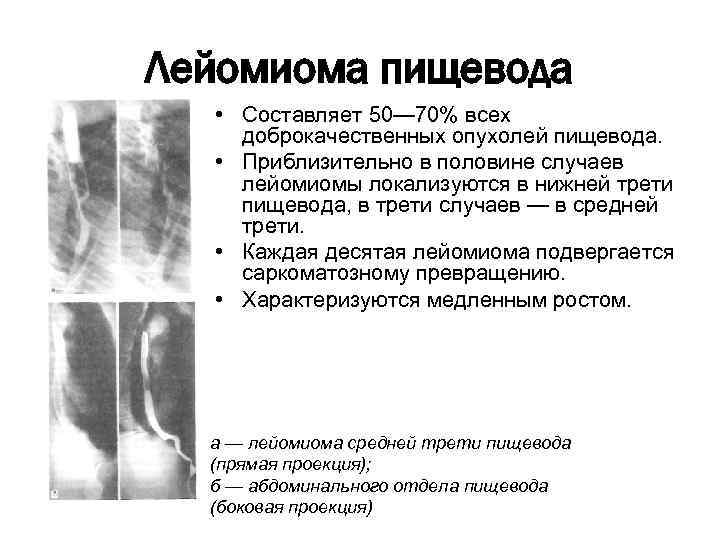
Лейомиома пищевода • Составляет 50— 70% всех доброкачественных опухолей пищевода. • Приблизительно в половине случаев лейомиомы локализуются в нижней трети пищевода, в трети случаев — в средней трети. • Каждая десятая лейомиома подвергается саркоматозному превращению. • Характеризуются медленным ростом. а — лейомиома средней трети пищевода (прямая проекция); б — абдоминального отдела пищевода (боковая проекция)
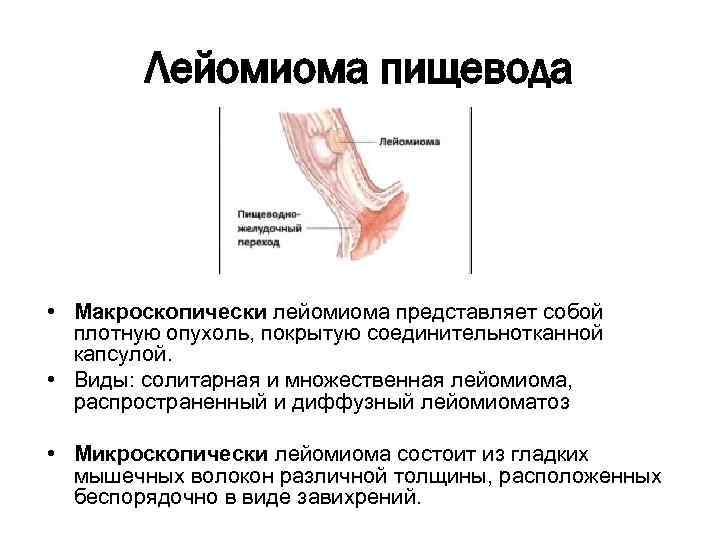
Лейомиома пищевода • Макроскопически лейомиома представляет собой плотную опухоль, покрытую соединительнотканной капсулой. • Виды: солитарная и множественная лейомиома, распространенный и диффузный лейомиоматоз • Микроскопически лейомиома состоит из гладких мышечных волокон различной толщины, расположенных беспорядочно в виде завихрений.
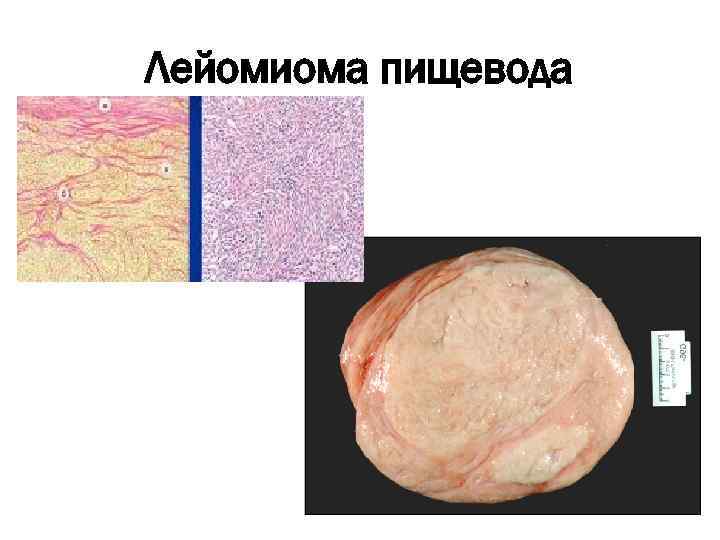
Лейомиома пищевода

Киста пищевода • Киста представляет собой тонкостенное образование округлой формы, полости которого выстланы эпителием и содержат желтоватую жидкость – детрит (асептический распад) или гной. • Располагаются в подслизистом слое. • Возможными осложнениями кист могут быть перфорация, кровотечение, нагноение, трансформация в рак. В зависимости от происхождения: 1) ретенционные кисты; 2) кистозный, или фолликулярный эзофагит; 3) редубликацнопные кисты; 4) кисты, образующиеся из островков желудочной слизистой оболочки; 5) энтерогенные кисты пищевода; 6) бронхогенные кисты пищевода; 7) дермоидные кисты; 8) паразитарные кисты.
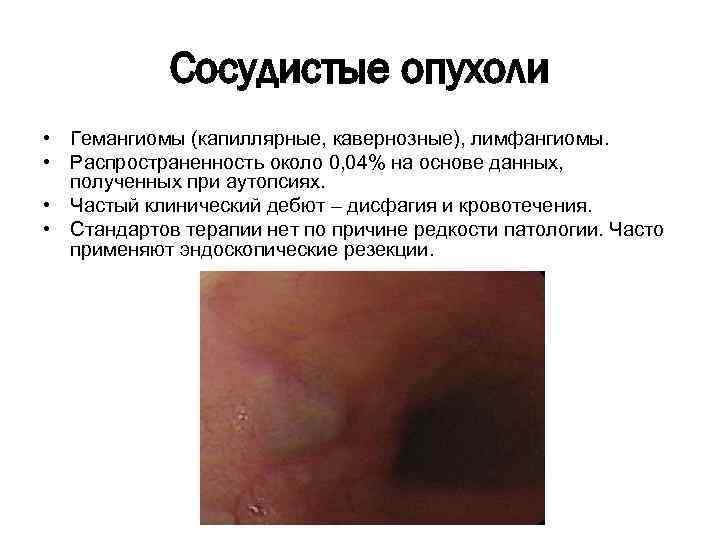
Сосудистые опухоли • Гемангиомы (капиллярные, кавернозные), лимфангиомы. • Распространенность около 0, 04% на основе данных, полученных при аутопсиях. • Частый клинический дебют – дисфагия и кровотечения. • Стандартов терапии нет по причине редкости патологии. Часто применяют эндоскопические резекции.
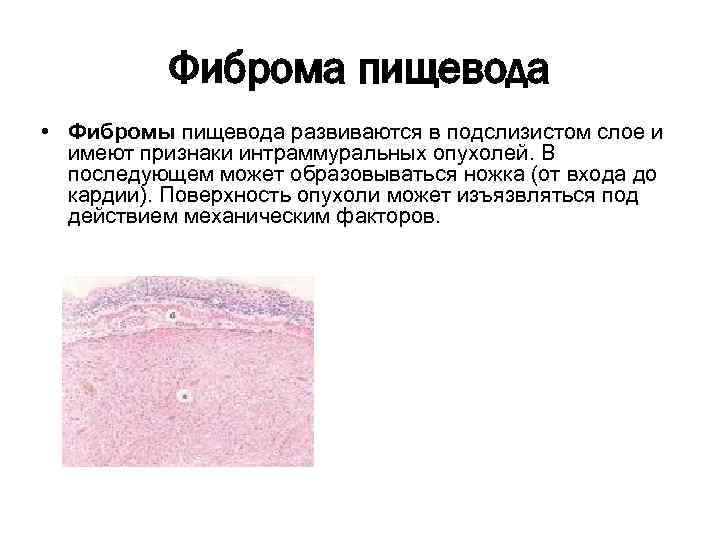
Фиброма пищевода • Фибромы пищевода развиваются в подслизистом слое и имеют признаки интраммуральных опухолей. В последующем может образовываться ножка (от входа до кардии). Поверхность опухоли может изъязвляться под действием механическим факторов.
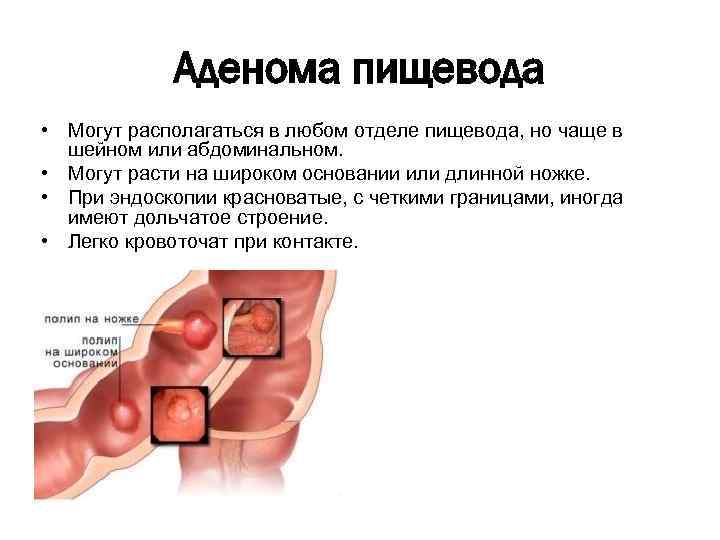
Аденома пищевода • Могут располагаться в любом отделе пищевода, но чаще в шейном или абдоминальном. • Могут расти на широком основании или длинной ножке. • При эндоскопии красноватые, с четкими границами, иногда имеют дольчатое строение. • Легко кровоточат при контакте.

Папиллома пищевода • Плоскоклеточные папилломы представляют собой образования на широком основании с центральным стержнем из соединительной ткани и фиброваскулярными сосочками, покрытыми гиперпластичным плоским эпителием. • Имеют ровные или бугристые контуры с различным рельефом – сосочковым, бородавчатым, шагреневым. Внешне напоминают цветную капусту. • Высокий индекс малигнизации! • Папилломы, вызванные HPV, называют кондиломами (вирусное повреждение плоского эпителия). • В редких случаях грануляционная ткань, растущая в виде воспалительного полипа или массы, инфильтрирующей стенку пищевода, напоминает злокачественное новообразование. Такие образования называют воспалительными псевдоопухолями.
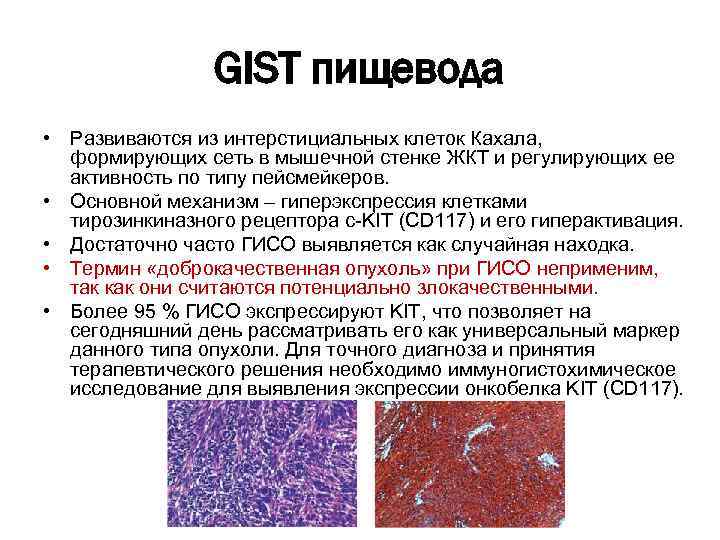
GIST пищевода • Развиваются из интерстициальных клеток Кахала, формирующих сеть в мышечной стенке ЖКТ и регулирующих ее активность по типу пейсмейкеров. • Основной механизм – гиперэкспрессия клетками тирозинкиназного рецептора с-KIT (CD 117) и его гиперактивация. • Достаточно часто ГИСО выявляется как случайная находка. • Термин «доброкачественная опухоль» при ГИСО неприменим, так как они считаются потенциально злокачественными. • Более 95 % ГИСО экспрессируют KIT, что позволяет на сегодняшний день рассматривать его как универсальный маркер данного типа опухоли. Для точного диагноза и принятия терапевтического решения необходимо иммуногистохимическое исследование для выявления экспрессии онкобелка KIT (CD 117).
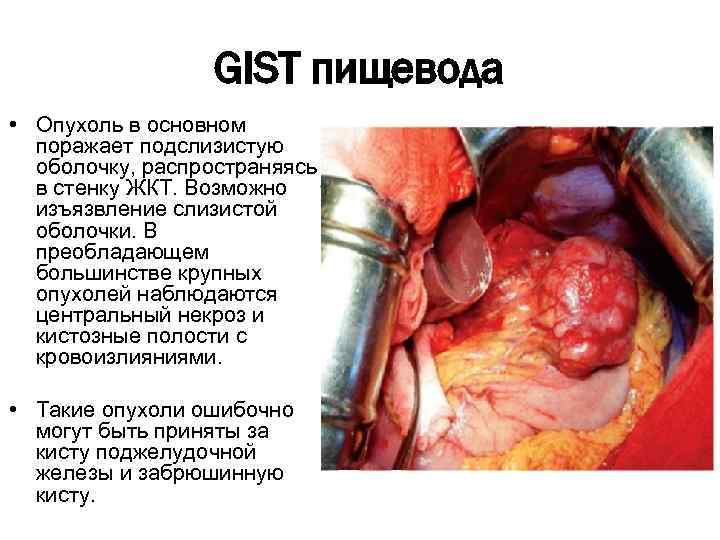
GIST пищевода • Опухоль в основном поражает подслизистую оболочку, распространяясь в стенку ЖКТ. Возможно изъязвление слизистой оболочки. В преобладающем большинстве крупных опухолей наблюдаются центральный некроз и кистозные полости с кровоизлияниями. • Такие опухоли ошибочно могут быть приняты за кисту поджелудочной железы и забрюшинную кисту.

Гранулярно-клеточная опухоль 2 -ая по частоте среди неэпителиальных опухолей пищевода Протекает зачастую бессимптомно. Злокачественный потенциал высокий при наличии некрозов, увеличении митозов, увеличения ядрышек и высокий индекс Ki 67. • Микроскопически состоит из скоплений яйцевидных или полигональных клеток, разделенные коллагеновыми волокнами.
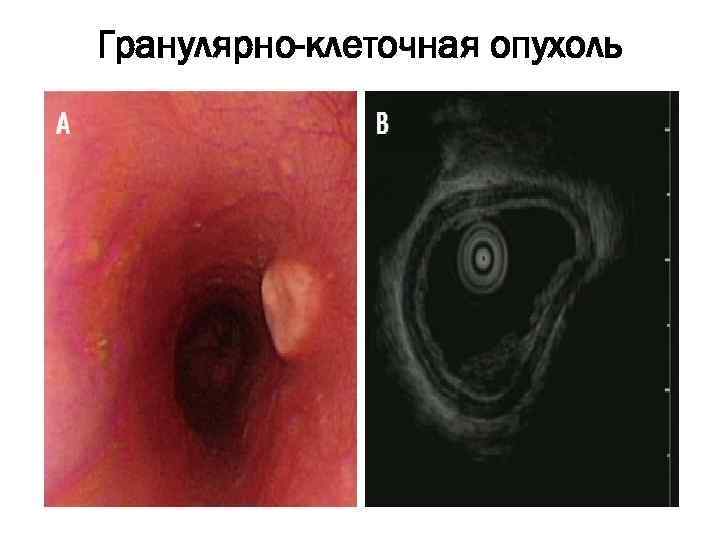
Гранулярно-клеточная опухоль

Гранулярно-клеточная опухоль Fanburg-Smith et al. предложили 6 гистологических критериев злокачественности: увеличение ядерно-цитоплазматического соотношения, полиморфизм ядер, некрозы, уменьшение опухолевых клеток, везикулярные ядра с выраженными(выпуклыми) ядрышками количество митозов больше 2 в 10 полях зрения. Они поделили гранулярно-клеточные опухоли на 3 группы: • 1. Доброкачественные (нет критериев или фокальный плейоморфизм) • 2. Атипичные (1 -2 критерия) • 3. Злокачественные (3 -6 критериев)

Гранулярно-клеточная опухоль Nasser et al. предложили более простые и практичные диагностические критерии. Они базируются на наличии некрозов (в одиночных клетках или зоне) и/или митозы (согласно Fanburg-Smith критериям). Если нет ни одного из критериев то опухоль обозначают как доброкачественную. Если есть хоть один из критериев – опухоль с неопределенным потенциалом злокачественности. Они считали метастазы единственным знаменателем, демонстрирующим злокачественные опухоли.

Клинические проявления Внутристеночные опухоли часто не дают никаких симптомов! • • • дисфагия боли за грудиной или в эпигастрии диспепсические явления респираторные нарушения регургитация потеря аппетита слюнотечение постоянное ощущение инородного тела в пищеводе респираторные симптомы (кашель, одышка, частые воспалительные заболевания бронхов и легких) • сердцебиение, боли в сердце

Диагностика - эндо. УЗИ • Чреспищеводное или эндоскопическое УЗИ (ЭУЗИ) особенно информативно при описании опухолей, ограниченных слизистоподслизистым слоем, т. е. в тех случаях, когда КТ, ЯМР, ПЭТ не могут достоверно отразить опухолевое поражение.
Диагностика - эзофагоскопия • Симптом шатра: слизистая оболочка над опухолью может быть приподнята при помощи биопсийных щипцов как шатер • Признак Шиндлера: конвергенция складок слизистой оболочки к опухоли в виде дорожек • Симптом подушки: поверхность опухоли может быть вдавлена при нажатии на нее биопсийными щипцами Иногда патология при эзофагоскопии не определяется! Это может быть обусловлено тем, что эзофагоскоп смещает опухоль и свободно проходит мимо.
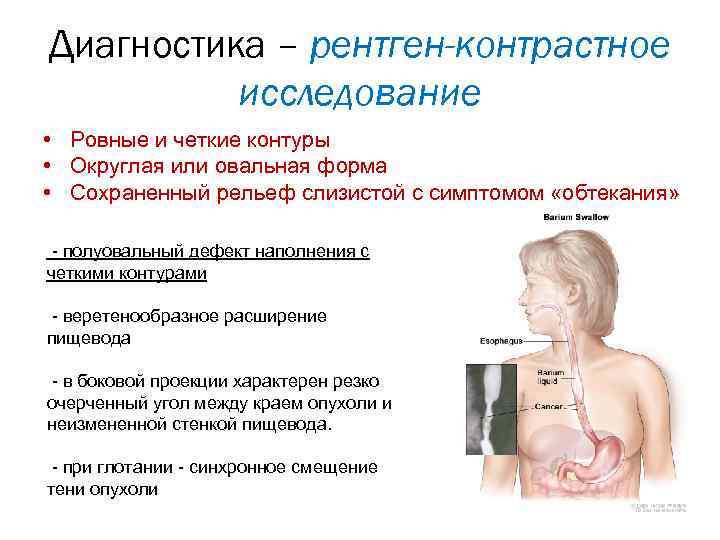
Диагностика – рентген-контрастное исследование • Ровные и четкие контуры • Округлая или овальная форма • Сохраненный рельеф слизистой с симптомом «обтекания» - полуовальный дефект наполнения с четкими контурами - веретенообразное расширение пищевода - в боковой проекции характерен резко очерченный угол между краем опухоли и неизмененной стенкой пищевода. - при глотании - синхронное смещение тени опухоли
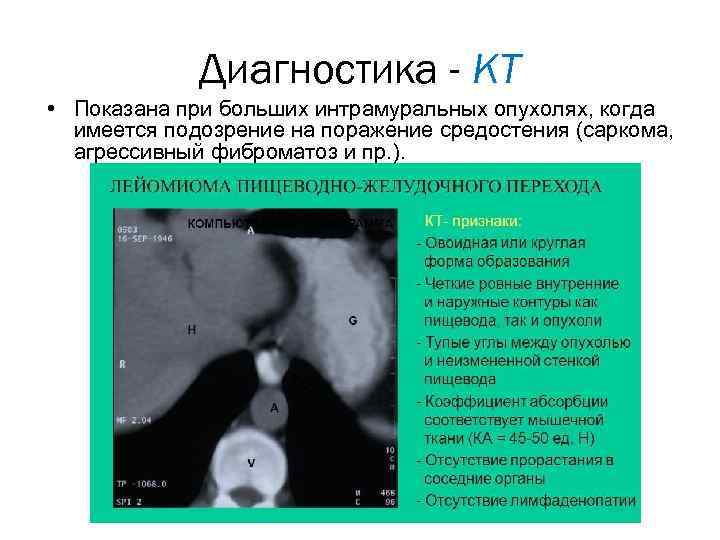
Диагностика - КТ • Показана при больших интрамуральных опухолях, когда имеется подозрение на поражение средостения (саркома, агрессивный фиброматоз и пр. ).

• Основой активного выявления является динамическое эндоскопическое наблюдение с повторными биопсиями из участков измененной слизистой оболочки. Одним из современных методов ранней диагностики рака являет ся эзофагоскопия с витальной окраской слизистой обо лочки пищевода. С этой целью используются абсорбци онные красители, к которым относятся: растворы Люго ля и метиленового синего. Раствор Люголя окрашивает в коричневый цвет нормальный, гликогенсодержащий плоский эпителий, за счет связывания йода. Патологи чески измененные участки слизистой оболочки пищево да (метаплазированный цилиндрический эпителий при ПБ, эрозии и рубцы при рефлюксэзофагите, рак) оста ются не окрашенными. Раствор метиленового синего ак тивно абсорбируется клетками при их интестинальной метаплазии, что проявляется наличием окрашенных в го лубой цвет участков на фоне бледнорозовой неизменен ной слизистой оболочки пищевода.

Лечение доброкачественных опухолей оперативное. 5 видов операций: 1) удаление опухоли через рот; 2) эндоскопическое удаление опухоли; 3) энуклеацию опухоли; 4) иссечение опухоли с участком стенки пищевода; 5) резекцию пищевода.

Удаление опухоли через рот • Данный вид операции применяют при полипах начального отдела пищевода

Эндоскопическое удаление опухоли • Прибегают при небольших полипах па узкой ножке. • Операция заключается в пересечении ножки опухоли петлей, щипцами или с помощью электрокаутера через эзофагоскоп.
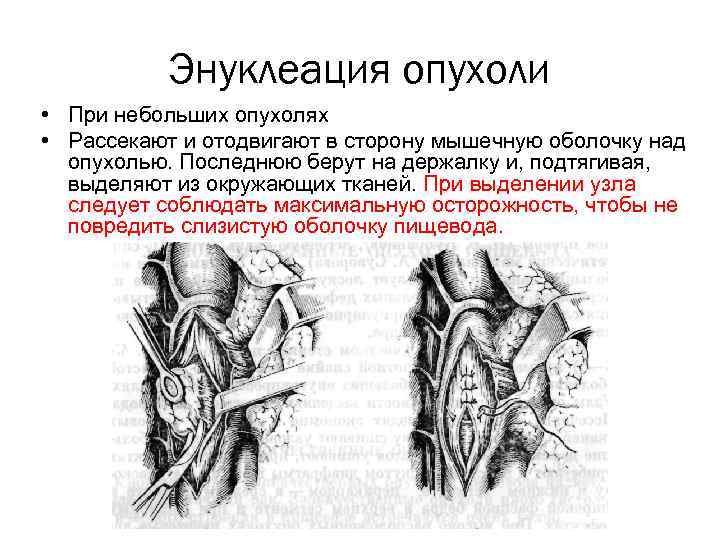
Энуклеация опухоли • При небольших опухолях • Рассекают и отодвигают в сторону мышечную оболочку над опухолью. Последнюю берут на держалку и, подтягивая, выделяют из окружающих тканей. При выделении узла следует соблюдать максимальную осторожность, чтобы не повредить слизистую оболочку пищевода.
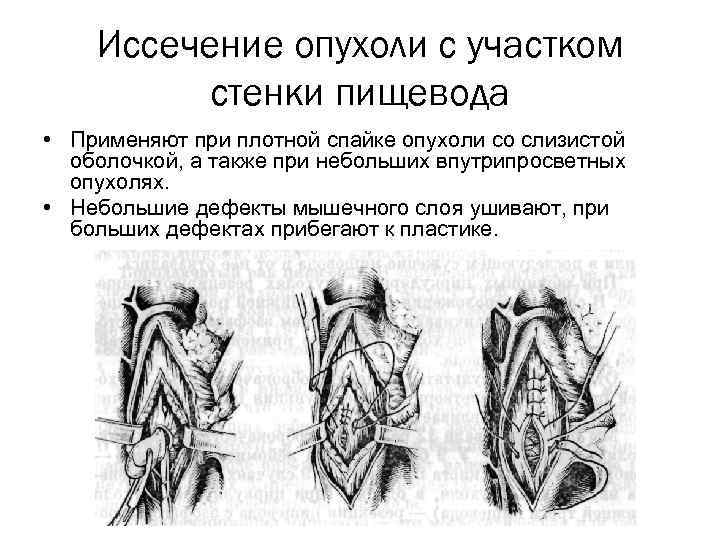
Иссечение опухоли с участком стенки пищевода • Применяют при плотной спайке опухоли со слизистой оболочкой, а также при небольших впутрипросветных опухолях. • Небольшие дефекты мышечного слоя ушивают, при больших дефектах прибегают к пластике.
Резекция пищевода • При обширных циркулярных опухолях

К осложнениям доброкачественных опухолей относятся • кровотечение вследствие изъязвления слизистой оболочки, покрывающей опухоль; • нагноение и перфорация кисты; • малигнизация опухоли.

Список литературы: • • А. Ф. Черноусов, П. М. Богопольский, Ф. С. Курбанов ХИРУРГИЯ ПИЩЕВОДА – МОСКВА "МЕДИЦИНА «, 2000 А. Д. ШАЛИМОВ, В. Ф. САЕННО, С. А. ШАЛИМОВ «Хирургия пищевода» - МОСКВА, «МЕДИЦИНА» , 1975 «Доброкачественные новобразования пищевода» , презентация студента 6 круса лечебного факультета Лысенко А. Внутренние болезни: учебник –Стрюк Р. И. , Маев И. В. 2008 ОСНОВЫ ПАТОЛОГИИ ЗАБОЛЕВАНИЙ по Роббинсу и Котрану – Москва, Логосфера, 2016 Статья А. В. Янкина, КОД «РАК ПИЩЕВОДА: ОТ СТАТИСТИКИ К ДИАГНОСТИКЕ» журнал ПРАКТИЧЕСКАЯ ОНКОЛОГИЯ • Т. 4, № 2 – 2003 Доклад Д. А. Носова «Гастроинтестинальные стромальные опухоли: новая нозологическая единица и современные возможности лечения» Онкология : учебник / М. И. Давыдов, Ш. Х. Ганцев. 2010
Predrakovye_zabolevania_i_dobrokachestvennye_novoobrazovania_pischevoda.pptx