принципы диагностики и лечения рака гениталий.ppt
- Количество слайдов: 59

Предрак и раковые заболевания женских половых органов. Cадыкова Т. Т

Актуальность n Проблемы онкологической гинекологии сохраняют большую актуальность в настоящее время в связи с высокой частотой поражений злокачественными новообразованиями женских половых органов и отсутствием тенденций к ее снижению.

n Постоянным объектом внимательного и разностороннего изучения онкологической гинекологии являются ее «три кита» рак шейки матки, эндометрия и яичников, так как они составляют 95% по отношению к общему показателю заболеваемости всеми злокачественными опухолями женских половых органов.

n Остальные пять нозологических форм онкогинекологических заболеваний, это - рак вульвы, влагалища, маточных труб, саркомы матки и трофобластическая болезнь, составляют 5%.
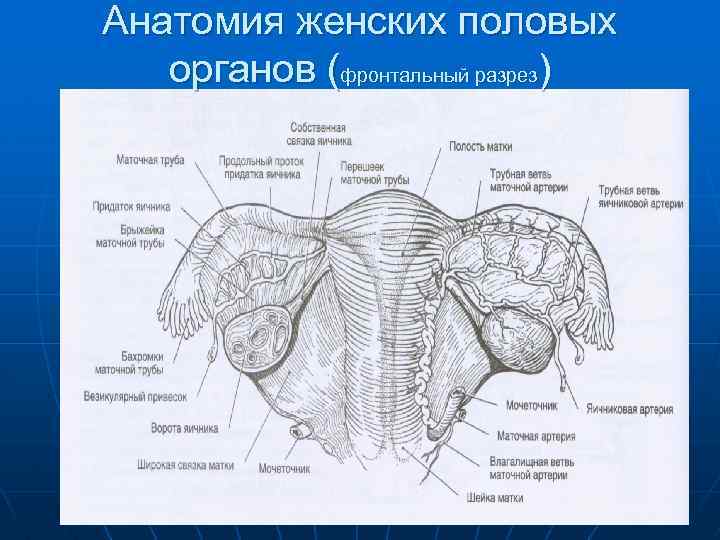
Анатомия женских половых органов (фронтальный разрез)
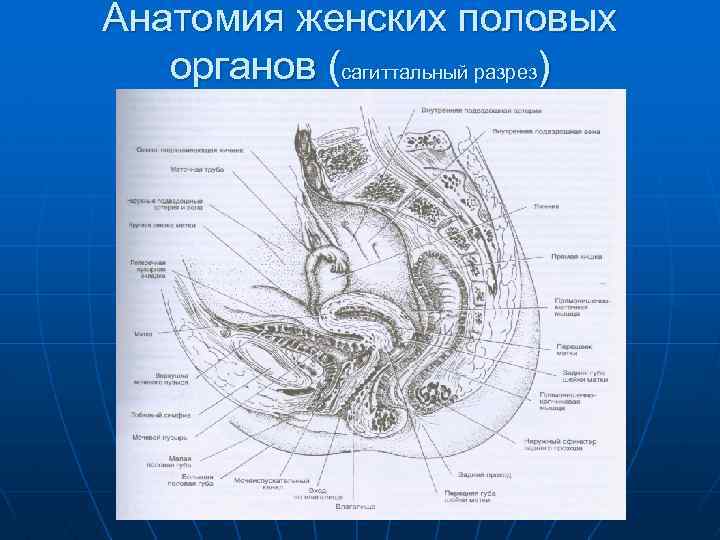
Анатомия женских половых органов (сагиттальный разрез)

n Ежегодно в мире регистрируется 851, 9 тысяч заболеваний раком половых органов. В Казахстане число таких заболеваний, выявленных вновь, в 2005 году достигло 40, 4 тысяч, составив около 17% от числа всех злокачественных опухолей.
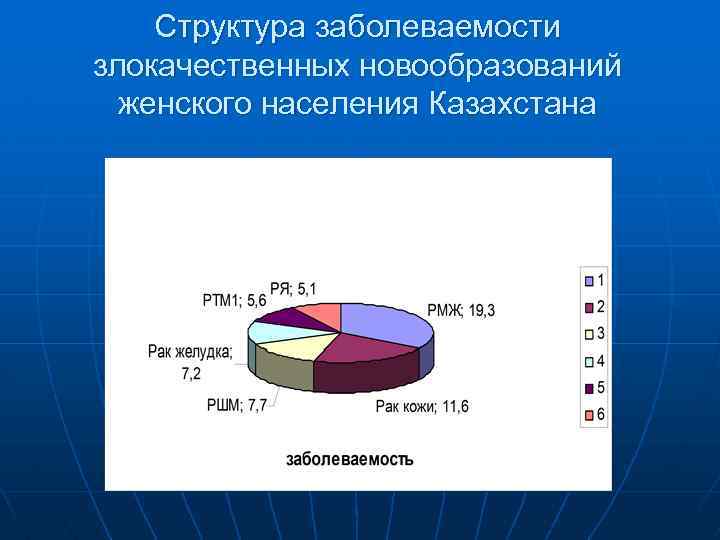
Структура заболеваемости злокачественных новообразований женского населения Казахстана

Рак шейки матки n Рак шейки матки занимает ведущее место среди онкогинекологических заболеваний во многих странах мира. Эта патология поражает 20 женщин из 100000, живущих на Земле. Эффективность лечебных мероприятий у больных раком шейки матки не может быть признана удовлетворительной, поскольку пятилетняя выживаемость пациенток составляет 65 -70%.

Рак шейки матки это: • 12 % злокачественных опухолей у женщин. Средний возраст больных колеблется от 48 до 50 лет; • Частота заболеваемости - 7, 1 на 100 тыс. населения Республике Казахстан. В сложной и разветвленной проблеме рака шейки матки (РШМ) ключевое положение занимают 3 основных направления: • патогенетическое обоснование методов профилактики и ранней диагностики; • усовершенствование методов лечения дисплазии и преинвазивного рака для предупреждения инвазивного рака; • повышение эффективности лечения инвазивного рака.

Факторы риска: • раннее начало половой жизни (с15 лет) • частая смена половых партнеров • внебрачные связи • ранняя беременность и роды (в возрасте до 18 лет) • поздняя беременность и роды (позже 28 лет) • большое количество родов и абортов • разрывы шейки матки и образовавшиеся рубцы после родов • доброкачественные фоновые патологические процессы (факультативный предрак) • предраковые дисплазии (облигатный предрак) шейки матки При нарушениях гормонального баланса и снижении функции иммунокомпетентных систем возможна малигнизация фоновых процессов.


n Основную роль в развитии рака шейки матки играет вирус папилломы человека ( HPV ), серотипы 16 и 18.

клинико-морфологическая классификация патологических процессов шейки матки: 1. Фоновые процессы: - Истинная эрозии Псевдоэрозия Эрозированный эктропион Лейкоплакия Эритроплакия Цервикоз: Полип цервикального канала Хронический энодоцервицит Папиллома Эндометриоз 2. Предраковый процесс – дисплазия: слабая, умеренная, тяжелая. 3. Преинвазивный рак (Ca in situ, внутриэпителиальный рак). 4. Микроинвазивный рак. 5. Инвазивный рак: плоскоклеточный ороговевающий, плоскоклеточный неороговевающий, аденокарцинома, диморфный железисто-плоскоклеточный (мукоэпидермоидный), низкодифференцированный.

Методы диагностики: n n Осмотр шейки матки с помощью влагалищных зеркал Расширенная кольпоскопия Задачи кольпоскопии: n n n оценить состояние эпителия шейки матки и влагалища выявить очаг поражения дифференцировать доброкачественные изменения от подозрительных в отношении злокачественности осуществить прицельное взятие мазков и биопсии, что существенно повышает информативность последних

При кольпоскопии оцениваются: n n n n n цвет; состояние сосудистого рисунка; поверхность и уровень многослойного плоского эпителия; стык эпителиев (локализация и характер); наличие и форма желез; реакция на раствор уксуса; реакция на раствор Люголя; границы образований (четкие или размытые); тип эпителия.

Дисплазия Это атипия эпителия шейки матки с нарушением «слоистости» , но без вовлечение в процесс поверхностного слоя и стромы n n n Слабая дисплазия (CIN I) – небольшие нарушения дифференцировки эпителия с умеренной пролиферацией клеток базального слоя. Изменения захватывают 1/3 толщи эпителиального пласта Умеренная дисплазия (CIN II) – более значительные атипические изменения клеток с поражением ½ толщи эпителиального пласта Тяжелая дисплазия (CIN III) - поражено 2/3 эпителиального пласта

Лечение дисплазии: n n n Дисплазия 1 -2 степени, сохраняющаяся после противовоспалительного лечения, у женщин до 40 -45 лет подлежит диатермокоагуляции, криодеструкции или лазерной вапоризации. При наличии сопутствующих дисплазии 1 -2 степени эктропиона, деформации шейки матки у женщин старше 40 лет показана конизация шейки матки: ножевая, лазерная или электроконизация. Лечение дисплазии 1 -2 степени осуществляет акушергинеколог общей лечебной сети. Кольпоскопический и цитологический контроль проводится с частотой 1 раз в 3 -6 месяцев в зависимости от степени тяжести. Снятие с учета производится после трех отрицательных результатов кольпоскопического и цитологического исследования, но не ранее чем через 2 года. При дисплазии 3 степени показана широкая и высокая конизация шейки матки (можно СО 2 - лазером) или ампутация шейки матки. У женщин старше 45 -50 лет при сглаженности влагалищных сводов, атрофических изменениях полового аппарата, что затрудняет выполнение органосохраняющих операций, объем расширяют до экстирпации матки. Лечение дисплазии 3 степени проводится онкогинекологом специализированного онкологического стационара

Преинвазивный рак Концепция дисплазии и Ca in situ – это ключевой вопрос для всей проблемы профилактики рака шейки матки. Преинвазивный рак, также как и дисплазия, не имеет патогномоничных клинических и кольпоскопических признаков. Под термином «Ca in situ» принято принимать патологию покровного эпителия шейки матки, во всей толще которого имеется гистологические признаки рака, утрата слоистости и полярности, но отсутствует инвазия в подлежащую строму.

Лечение преинвазивного рака n n Конусовидная электоэксцизия шейки матки является методом выбора для большинства больных. Показания к экстирпации матки: 1. Возраст старше 50 лет 2. Преимущественная локализация опухоли в шеечном канале 3. Распространенный анапластический вариант с врастанием в железы 4. Техническая невозможность проведения широкой ДЭЭ при сглаженных влагалищных сводах 5. Сочетание с миомой матки 6. Рецидивы после крио- или лазерной деструкции

Рак шейки матки n n n Первые симптомы: кровянистые выделения, бели Вторичные симптомы развиваются в результате регионарного метастазирования, прорастания соседних органов, присоединения воспалительного компонента (боли, температура, отек конечностей, нарушение функции кишечника, мочевыделительной системы) Общие симптомы: общая слабость, утомляемость, снижение работоспособности.

Диагностика рака шейки матки n n Гинекологическое исследование (осмотр в зеркалах, влагалищно прямокишечное исследование) Кольпоскопия Цитологическое исследование Гистологическое исследование

Классификация по стадиям n n n Ca in situ – преинвазивный рак I стадия опухоль ограничена шейкой матки II стадия -опухольраспространяется на верхнюю треть влагалища, тело матки, инфильтрация параметрия, не доходящая до стенок таза. III стадия - распространение на нижнюю треть влагалища, инфильтрация параметрия до стенок таза, гидронефроз, метастазы в забрюшинных лимфатических узлах. IV стадиярак- соседние прорастает органы, отдаленные метастазы

Формы роста n n n Эндофитный Экзофитный Смешанный

гистотипы 1. плоскоклеточный ороговевающий, 2. плоскоклеточный неороговевающий, 3. аденокарцинома, 4. диморфный железистоплоскоклеточный (мукоэпидермоидный), 5. низкодифференцированный.

Лечение рака шейки матки n n Хирургический метод Сочетанное лучевое лечение Комбинированное лечение Комплексное лечение
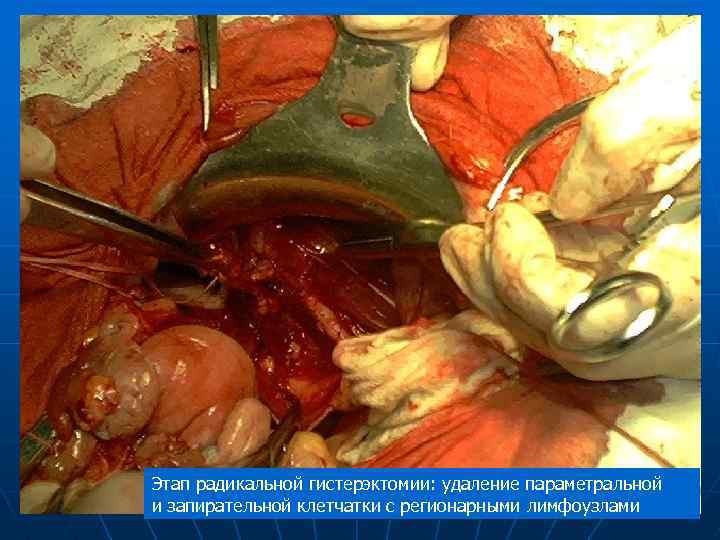
Этап радикальной гистерэктомии: удаление параметральной и запирательной клетчатки с регионарными лимфоузлами
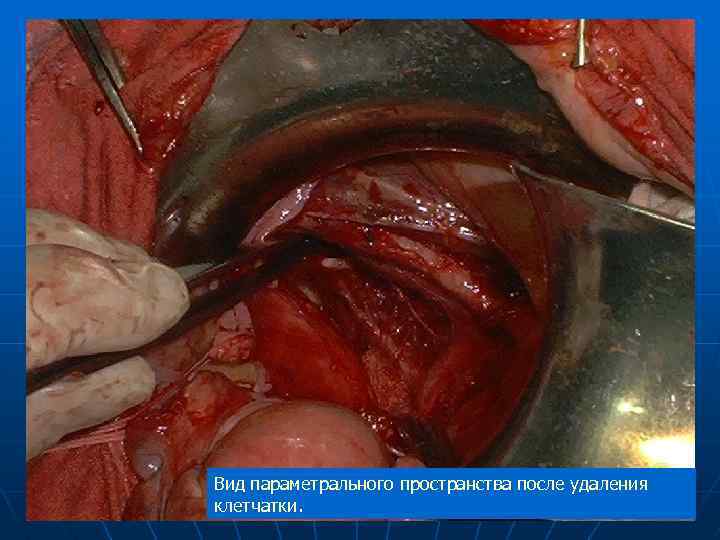
Вид параметрального пространства после удаления клетчатки.
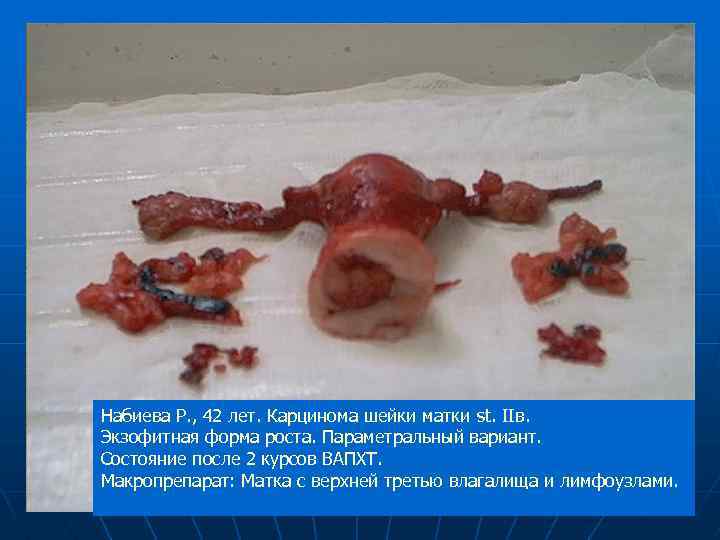
Набиева Р. , 42 лет. Карцинома шейки матки st. IIв. Экзофитная форма роста. Параметральный вариант. Состояние после 2 курсов ВАПХТ. Макропрепарат: Матка с верхней третью влагалища и лимфоузлами.

Рак тела матки n Рак тела матки является широко распространенным злокачественным новообразованием, занимающим второе место среди онкологической патологии у женщин.
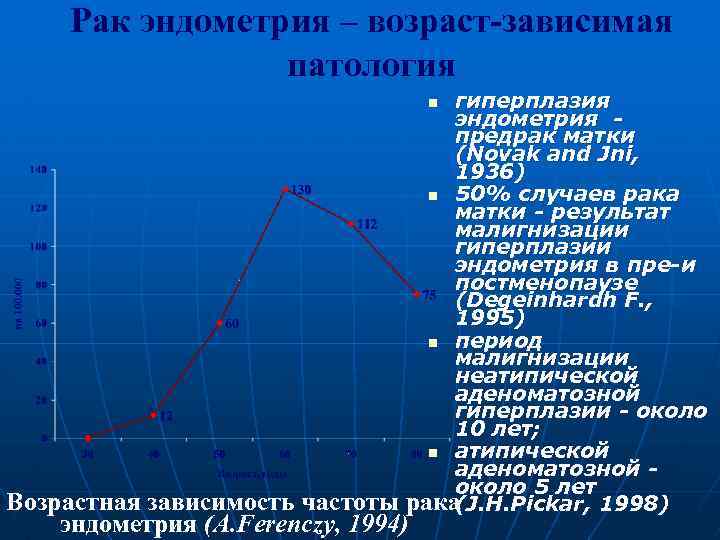
Рак эндометрия – возраст-зависимая патология гиперплазия эндометрия предрак матки (Novak and Jni, 1936) n 50% случаев рака матки - результат малигнизации гиперплазии эндометрия в пре-и постменопаузе (Degeinhardh F. , 1995) n период малигнизации неатипической аденоматозной гиперплазии - около 10 лет; n атипической аденоматозной около 5 лет рака J. H. Pickar, 1998) ( n Возрастная зависимость частоты эндометрия (A. Ferenczy, 1994)

Патогенетические типы рака эндометрия по Бохману Я. В. (1983) n n Тип I (до 77% случаев) Встречается чаще у молодых (с ожирением, нерожавших, с хронической ановуляцией, с эстроген продуцирующими опухолями) Развивается на фоне гиперплазии Ассоциируется с длительной гиперэстрогенией Чаще диагностируется на ранних стадиях Преимущественно высоко n n n Тип II Встречается чаще у пожилых женщин Не ассоциируется с воздействием эстрогенов Чаще на фоне негиперпластического или атрофичного эндометрия Чаще диагностируется в запущенных случаях Низко дифференцированный Прогноз неблагоприятный

ЭТАПЫ ДИАГНОСТИКИ РАКА ЭНДОМЕТРИЯ • Клиника • УЗИ • Гистероскопия • Биопсия эндометрия и его гистологическое исследование

Патологические состояния эндометрия: n n n Фоновые процессы: железистая гиперплазия, эндометриальные полипы (в 1, 5 -40% случаев трансформируются в рак) Предраковые заболевания: атипическая гиперплазия (синонимы – аденомтоз, псевдозлокачественная гиперплазия) Рак: аденокарцинома, аденокантома, железисто-плоскоклеточный рак, недифференцированный рак

Классификация ВОЗ 1994 (Субкомитет по Телу Матки Международного Общества Гинекологической Патологии) простая и комплексная гиперплазии эндометрия, n простая и комплексная атипические гиперплазии, n аденокарцинома. n

Классификация по стадиям I стадия опухоль пределах в тела матки n II стадия опухоль распространяется на шейку матки n III стадия -метастазыв маточных трубах или яичниках, распространение на влагалище, метастазы в забрюшинных лимфатических узлах. n IV стадия отдаленные метастазы n

морфология n В 80% случаев РТМ представляет собой аденокарциному - G 1 - высокодифференцированный рак -G 2 - умереннодифференцированный -G 3 – низкодифференцированный Редкие формы РТМ 1. Светлоклеточный 2. Железистоплоскоклеточный 3. Недифференцированный рак.

Формы роста n n n Эндофитный Экзофитный Смешанный

Лечение РТМ n n Хирургическое, у 90% больных – экстирпация матки с придатками. При II стадии, G 2 -3 комбинированное (хирургическое и лучевая терапия) При III стадии (Mts в яичники) – комплексное: хирургическое, лучевая терапия, химиотерапия При IV стадии – симптоматическая терапия.

Рак тела матки

Рак яичника n Рак яичников по частоте занимает III место в структуре онкогинекологической заболеваемости. До настоящего времени в онкологические стационары поступают до 80% больных раком яичников с распространенными стадиями (III – IV), когда радикальное и эффективное лечение невозможно. Поэтому рак яичников занимает первое место в структуре смертности от онкологических заболеваний. Случаи пятилетней выживаемости при раке яичников составляют 15 – 25%.

n n Заболеваемость раком яичников начинает увеличиваться после 40 лет и продолжает нарастать до 80 лет. Высок рост развития рака яичников в период постменопаузы. Среди всех опухолей яичников превалируют (70– 80%) доброкачественные формы, злокачественные опухоли встречаются в 20 – 30% случаев.

ПАТОГЕНЕЗ n n В настоящее время этиология и патогенез рака яичников изучены недостаточно. Злокачественные опухоли яичников исключительно разнообразны по своему гистогенезу. Теория эмбриональных зачатков направлена на объяснение развития группы опухолей из тканей, не свойственных яичнику. Согласно ей, недифференцированные мезенхимальные элементы остаются в яичнике с периода раннего эмбриогенеза. В различные периоды жизни женщины под действием гормональных или других стимулирующих факторов возникает патологическая дифференциация мезенхимальных клеток с последующей малигнизацией. Процессы пролиферации в тканях яичника стимулируют гонадотропные гормоны. Эмбриональные зачатки тканевых элементов, не свойственных яичнику, также начинают реагировать на влияние

n n Ведущей является теория дисгормональных опухолей яичников, так как яичники являются основным местом секреции половых гормонов и регулируются гипотоламогипофизарно-яичниковым комплексом. Ведущая роль в данной теории отводится гиперстимуляции яичников. Возрастное повышение концентрации гонадотропинов в крови сочетается с увеличением заболеваемости опухолями яичников, а длительное применение эстроген -гестагеновых контрацептивов, снижающих секрецию гонадотропинов, сопровождается уменьшением частоты опухолей яичников в 2 – 3 раза. Гормональную зависимость рака яичников подтверждают особенности менструальной и генеративной функции (раннее менархе, раннее или позднее наступление менопаузы, пониженная детородная функция), частое нахождение рецепторов эстрогенов и прогестерона, ФСГ и ЛГ в опухолях яичников. Для рака яичников характерна высокая частота первично-множественных опухолей с преимущественной локализацией в теле матки, молочных железах и толстой кишке. Сочетание опухолей яичника и рака молочной железы, рака тела матки, гиперпластических процессов в эндометрии также позволяет отнести рак яичников к гормонозависимым опухолям и подтверждает роль эндокринно-обменных нарушений в патогенезе рака яичников с отягощенной наследственностью.

Кисты яичников n n n Кисты – ретенционные опухолевидные образования – полости, заполненные жидкостью. Ретенционные кисты возникают за счет накопления в них жидкого содержимого и растяжения капсулы. При этом отсутствует пролиферация клеточных элементов, характерная для истинных опухолей (кистом). В литературе нет убедительных данных за возможное развитие рака яичников из ретенционных образований. Однако нередко трудно провести дифференциальную диагностику их со злокачественным процессом в яичнике. Поэтому больных с ретенционными кистами яичников необходимо относить к группе повышенного риска по возможному выявлению у них рака яичников. К ретенционным или простым кистам относятся фолликулярные кисты, кисты желтого тела (лютеиновые, тека-лютеиновые при пузырном заносе и хорионкарциноме), эндометриоидные

Кистомы яичников n n Кистома – является истинной опухоль яичников с пролиферацией, в отличии от кисты – полости, заполненной жидкостью. Предраковым заболеванием яичников являются все истинные доброкачественные опухоли яичников, особенно цилиоэпителиальные (пролиферирующие) кистомы. Разделение кистом яичников на доброкачественные и злокачественные условно. Большинство опухолей развиваются бессимптомно, даже при очень больших размерах.

ЛЕЧЕНИЕ ДОБРОКАЧЕСТВЕННЫХ КИСТОМ ЯИЧНИКА. n n Любая опухоль яичника должна быть удалена хирургическим путем. Современный оперативный доступ – лапароскопический. Это положение ни у кого не вызывает сомнения. Операция должна проводится независимо от возраста женщины, величины опухоли, отсутствия жалоб. Активная оперативная тактика по отношению к любому образованию яичника является профилактикой злокачественных опухолей яичников. Дифференциальная диагностика между доброкачественными и злокачественными новообразованиями яичников сложна и проводится окончательно только при гистологическом исследовании. Необходимо отметить, что размеры опухоли не указывают на злокачественность ее (гигантские кистомы могут быть доброкачественными, а мелкие – злокачественными).

n n Объем операции зависит от возраста больной и локализации поражения (с одной или двух сторон), характера кистомы. Объем оперативного вмешательства может быть различным: удаление кистомы (сystectomia); удаление яичника (ovarioectomia); удаление придатков с одной или двух сторон (adnexectomia dextra, sinistra, bilateralis); надвлагалищная ампутация или экстирпация матки (amputation uteri supravaginalis, extirpation uteri).

Рак яичников n n n Группа риска по развитию рака яичников. Нарушение менструальной функции (раннее менархе, раннее или позднее наступление менопаузы). Не жившие половой жизнью, не беременевшие, но не рожавшие. Кровотечения в постменопаузе. Больные: • Длительно находившиеся на диспансерном учете по поводу миомы матки, особенно субсерозной формой. • С доброкачественными опухолями и кистами яичников. • С наличием образований в малом тазу неясной природы. • Хронические воспаления придатков матки. n n Ранее оперированные в пре- и постменопаузе по поводу доброкачественных опухолей других локализаций, с оставлением или резекцией одного или обоих яичников. Леченные по поводу рака молочной железы. Отягощенная наследственность. Осложнения беременности (гестозы, инфекции) могут привести к антенатальным поражениям фолликулярного аппарата яичников плода и создать в последующем риск развития рака яичников.

Классификация по стадиям и системе TNM n n I стадия -опухольограничена яичниками. II стадия опухоль поражает или один оба яичника с распространением на область таза. III стадия распространение один на или оба яичника с метастазами по брюшине за пределами таза и/или метастазы в забрюшинных лимфатических узлах. IV стадия распространение один на или оба яичника с отдаленными метастазами; при наличии выпота в полости плевры должны быть положительные цитологические находки, чтобы отнести случай к стадии IV.

Гистотиптеріне сәйкес жіктелуі I Эпителиальды ісіктер. n n А. Серозды ісіктер. 1. Қатерсіз. 2. Шекаралас (Қатерліге тәуелді): 3. Қатерлі ісіктер : а) аденокарцинома, папиллярлы аденокарцинома және папиллярлы цистаденокарцинома; б) беткейлі папиллярлы карцинома; в) Қатерлі аденофиброма және цистаденофиброма. n Б. 1) 2) 3. В. Муцинозды ісіктер Қатерсіз : Шекаралас (Қатерліге тәуелді): Қатерлі ісіктер : Эндометриодты ісіктер. n Г. Ашықклеткалы (мезонефройдты) ісіктер. n Д. n Е. Аралас эпителиальды ісіктер. n Ж. жіктелмеген карцинома. n n Бреннер ісігі.

Жіктелуге жатпайтын эпителиальды ісіктер. II жыныстық тіннің стромасының ісіктері. III-майлыклеткалы ісіктер (липидноклеткалы ісіктер). IV-Герминогенді ісіктер. V. Гонадобластома. VI аналық безге тән емес жұмсақ тіннің ісіктері, VII Жіктелуге жатпайтын ісіктер IX. Ісікті құрылымдар

Диагностика рака яичников n n n Жалобы на общую слабость, боли различного характера, увеличение живота в объеме за счет асцита, нарушение функции кишечника, кровянистые выделения из половых путей. Объективный осмотр (status praesens, status genitalis) УЗИ, КТ, МРТ, рентгенография ЖКТ.

Лечение рака яичников n Комбинированное - хирургическое – экстирпация матки с придатками и оментэктомия. - химиотерапия – «золотой стандарт» производные платины и паклитаксел.
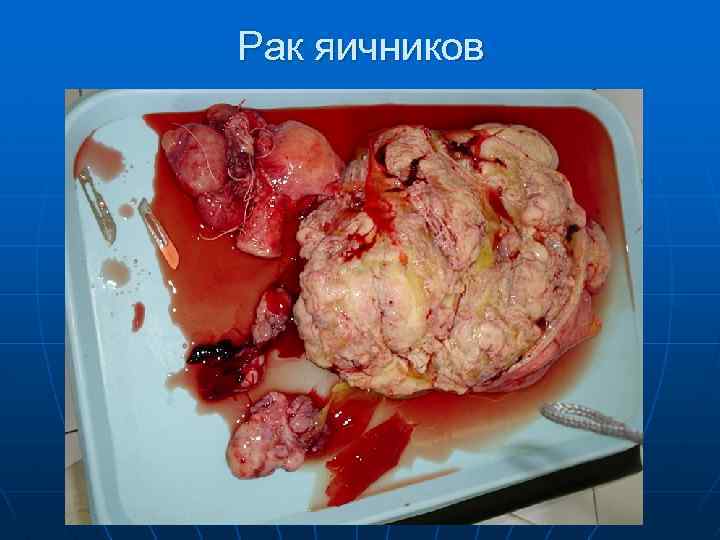
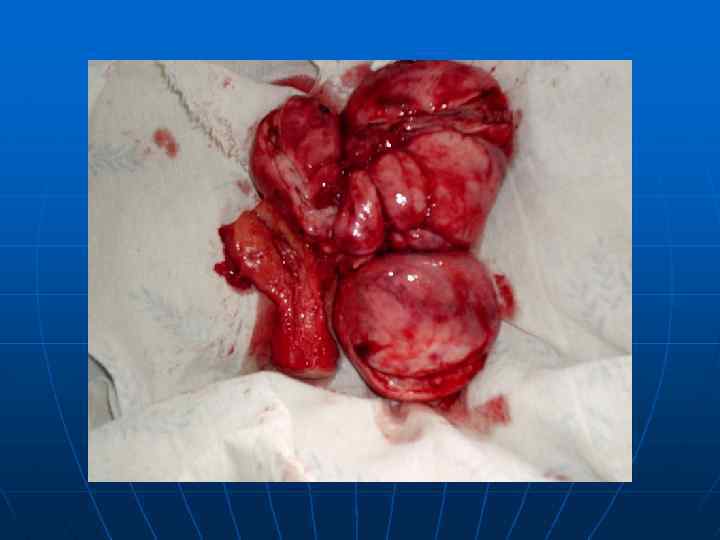
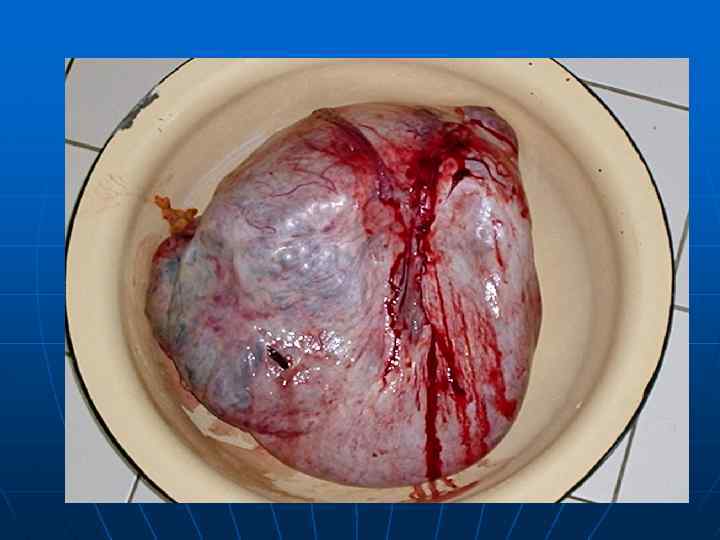
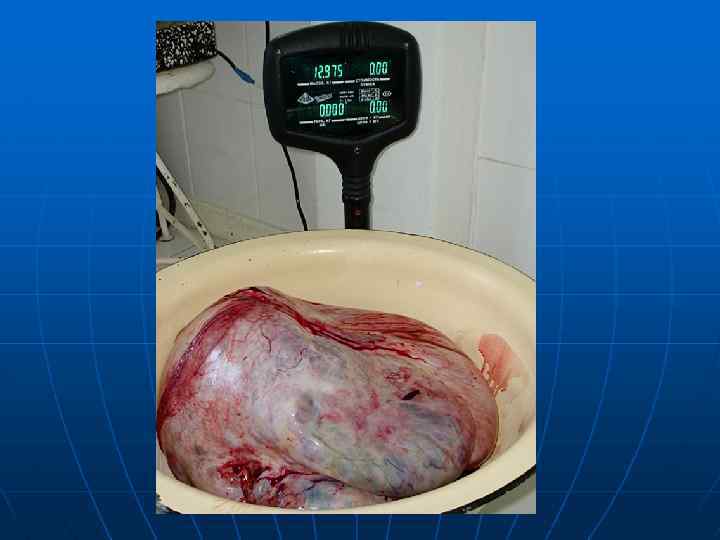
Рак яичников

Спасибо за внимание!
принципы диагностики и лечения рака гениталий.ppt