Предмет и задачи мед генетики.ppt
- Количество слайдов: 100
 Предмет и задачи медицинской генетики n n Генетика –(лат. Geneo- порождаю)наука о наследственности и изменчивости организмов Медицинская генетика раскрывает и объясняет механизмы наследственности человека, раскрывает методы диагностики, лечения и профилактики наследственных заболеваний
Предмет и задачи медицинской генетики n n Генетика –(лат. Geneo- порождаю)наука о наследственности и изменчивости организмов Медицинская генетика раскрывает и объясняет механизмы наследственности человека, раскрывает методы диагностики, лечения и профилактики наследственных заболеваний
 Медицинская генетика изучает: n n n Роль наследственных факторов патологии человека Закономерности передачи из поколения в поколение наследственных болезней Разрабатывает методы диагностики, лечения и профилактики наследственной патологии
Медицинская генетика изучает: n n n Роль наследственных факторов патологии человека Закономерности передачи из поколения в поколение наследственных болезней Разрабатывает методы диагностики, лечения и профилактики наследственной патологии
 МГ рассматривает вопросы: n n Каково значение наследственных факторов (мутации или сочетание определенных аллелей) в этиологии болезни Каково соотношение наследственности и средовых факторов в патогенезе болезней (как наследственных так и ненаследственных)
МГ рассматривает вопросы: n n Каково значение наследственных факторов (мутации или сочетание определенных аллелей) в этиологии болезни Каково соотношение наследственности и средовых факторов в патогенезе болезней (как наследственных так и ненаследственных)
 МГ рассматривает вопросы: n n n Какова роль наследственных факторов в определении клинической картины болезней Влияет ли (если влияет то как) наследственность на выздоровление человека и исход болезни Как наследственность определяет специфику фармакологических и других видов лечения
МГ рассматривает вопросы: n n n Какова роль наследственных факторов в определении клинической картины болезней Влияет ли (если влияет то как) наследственность на выздоровление человека и исход болезни Как наследственность определяет специфику фармакологических и других видов лечения
 Генетический груз n Под генетическим грузом понимают частоту и распространенность среди населения наследственных и отчасти –врожденных хронических болезней
Генетический груз n Под генетическим грузом понимают частоту и распространенность среди населения наследственных и отчасти –врожденных хронических болезней
 Генетический груз n n в пренатальном периоде - проявляется как бесплодие и спонтанные аборты, выкидыши и мертворождения, врожденные пороки, антигенная несовместимость матери и плода. в постнатальном периоде-уровнем моногенных и мультифакториальных болезней с выраженной наследственной предрасположенностью
Генетический груз n n в пренатальном периоде - проявляется как бесплодие и спонтанные аборты, выкидыши и мертворождения, врожденные пороки, антигенная несовместимость матери и плода. в постнатальном периоде-уровнем моногенных и мультифакториальных болезней с выраженной наследственной предрасположенностью
 Проявления генетического груза в популяции n n Пренатальный генетический груз: Самопроизвольные аборты – 20% всех беременностей (в т. ч. 50% вызвано мутациями хромосом и 50% доминантными генными мутациями)
Проявления генетического груза в популяции n n Пренатальный генетический груз: Самопроизвольные аборты – 20% всех беременностей (в т. ч. 50% вызвано мутациями хромосом и 50% доминантными генными мутациями)
 Пренатальный генетический груз n n Мертворождения – 2 на 1000 родившихся. Хромосомные аномалии у 6%, частота генных мутаций неизвестна. Большое значение имеют многофакториальные (полигенные) болезни матери Гемолитическая болезнь новорожденного- резус-конфликт – 2 -3 на 1000 новорожденных, АВО-конфликт у 56 на 1000
Пренатальный генетический груз n n Мертворождения – 2 на 1000 родившихся. Хромосомные аномалии у 6%, частота генных мутаций неизвестна. Большое значение имеют многофакториальные (полигенные) болезни матери Гемолитическая болезнь новорожденного- резус-конфликт – 2 -3 на 1000 новорожденных, АВО-конфликт у 56 на 1000
 Пренатальный генетический груз n n Рождение незрелого плода – 78% беременностей. Многофакториальные болезни матери, антигенная несовместимость матери и плода Врожденные пороки – моногенная природа в 10%, в подавляющем большинстве – многофакториальный генез
Пренатальный генетический груз n n Рождение незрелого плода – 78% беременностей. Многофакториальные болезни матери, антигенная несовместимость матери и плода Врожденные пороки – моногенная природа в 10%, в подавляющем большинстве – многофакториальный генез
 Постнатальный генетический груз: n n n Моногенные болезни, всего 10 : 1000, в том числе Аутосомно-доминантные – 7 : 1000 Аутосомно-рецессивные – 2, 5 : 1000
Постнатальный генетический груз: n n n Моногенные болезни, всего 10 : 1000, в том числе Аутосомно-доминантные – 7 : 1000 Аутосомно-рецессивные – 2, 5 : 1000
 Постнатальный генетический груз n n n Х- сцепленные – 0, 4 на 1000 Мультифакториальные – до 25 : 1000 Хромосомные болезни, всего 6 : 1000 Аномалии половых хромосом 1 : 400 мальчиков 1 : 600 девочек
Постнатальный генетический груз n n n Х- сцепленные – 0, 4 на 1000 Мультифакториальные – до 25 : 1000 Хромосомные болезни, всего 6 : 1000 Аномалии половых хромосом 1 : 400 мальчиков 1 : 600 девочек
 Постнатальный генетический груз (аномалии половых хромосом) n n В том числе: Синдром Клайнфельтера – 1: 750 мальчиков Синдром Шерешевского-Тернера, ХО 1: 3000 девочек Синдром ломкой Х-хромосомы – 1: 1250 мальчиков, 1 : 2500 девочек
Постнатальный генетический груз (аномалии половых хромосом) n n В том числе: Синдром Клайнфельтера – 1: 750 мальчиков Синдром Шерешевского-Тернера, ХО 1: 3000 девочек Синдром ломкой Х-хромосомы – 1: 1250 мальчиков, 1 : 2500 девочек
 Постнатальный генетический груз n n Аномалии аутосом: болезнь Дауна (трисомия 21) – 1 : 600 – 700 Синдром Патау (трисомия 13) 1 : 7000 Синдром Эдварса (трисомия 18) 1 : 6000
Постнатальный генетический груз n n Аномалии аутосом: болезнь Дауна (трисомия 21) – 1 : 600 – 700 Синдром Патау (трисомия 13) 1 : 7000 Синдром Эдварса (трисомия 18) 1 : 6000
 Эффекты генетического груза: n n Балансированный полиморфизм Летальность Снижение фертильности Медицинские и социальные последствия: инвалидность, необходимость в медицинской помощи, снижение продолжительности жизни
Эффекты генетического груза: n n Балансированный полиморфизм Летальность Снижение фертильности Медицинские и социальные последствия: инвалидность, необходимость в медицинской помощи, снижение продолжительности жизни
 Классификация наследственной патологии n n Наследственные болезни – болезни, этиологическим фактором которых являются мутации Болезни с наследственной предрасположенностью – развитие болезни у лиц с определенной генетической характеристикой под влиянием факторов внешней среды
Классификация наследственной патологии n n Наследственные болезни – болезни, этиологическим фактором которых являются мутации Болезни с наследственной предрасположенностью – развитие болезни у лиц с определенной генетической характеристикой под влиянием факторов внешней среды
 Классификаия наследственной патологии n n n Генные болезни Хромосомные болезни Болезни с наследственной предрасположенностью (мультифакториальные, многофакториальные) Митохондриальные болезни(около 30 форм) Болезни геномного импритинга(более 40 )
Классификаия наследственной патологии n n n Генные болезни Хромосомные болезни Болезни с наследственной предрасположенностью (мультифакториальные, многофакториальные) Митохондриальные болезни(около 30 форм) Болезни геномного импритинга(более 40 )
 Типы наследования n n Аутосомно-доминантный Аутосомно-рецессивный Сцепленный с полом Митохондриальный
Типы наследования n n Аутосомно-доминантный Аутосомно-рецессивный Сцепленный с полом Митохондриальный
 Аутосомно-доминантный тип наследования n n Патологический признак, контролируемый доминантным геном, встречается в каждом поколении и фенотипически может проявиться как у гомозигот, так и гетерозигот Для развития болезни достаточно унаследовать мутантный аллель от одного из родителей
Аутосомно-доминантный тип наследования n n Патологический признак, контролируемый доминантным геном, встречается в каждом поколении и фенотипически может проявиться как у гомозигот, так и гетерозигот Для развития болезни достаточно унаследовать мутантный аллель от одного из родителей
 Характерные признаки n n Болезнь встречается в каждом поколении (передача болезни по вертикале) Соотношение больных и здоровых 1: 1 Нормальные дети больных родителей имеют нормальными всех детей Соотношение больных мальчиков и девочек равное
Характерные признаки n n Болезнь встречается в каждом поколении (передача болезни по вертикале) Соотношение больных и здоровых 1: 1 Нормальные дети больных родителей имеют нормальными всех детей Соотношение больных мальчиков и девочек равное
 Характерные признаки (А-д типа) n n n Больные мужчины и женщины одинаково передают болезнь своим детям – мальчикам и девочкам Чем тяжелее болезнь отражается на репродукции, тем больше пропорция спорадических случаев (новые мутации) Гомозиготы могут рождаться от больных родителей. Болезнь у них протекает более тяжело, чем у гетерозигот
Характерные признаки (А-д типа) n n n Больные мужчины и женщины одинаково передают болезнь своим детям – мальчикам и девочкам Чем тяжелее болезнь отражается на репродукции, тем больше пропорция спорадических случаев (новые мутации) Гомозиготы могут рождаться от больных родителей. Болезнь у них протекает более тяжело, чем у гетерозигот

 Аутосомно-рецессивный тип наследования n n Признак, контролируемый рецессивным геном, дает фенотипическое проявление только в состоянии рецессивной гомозиготы Гетерозигота фенотипически здорова, но у неё мутантный ген находится в скрытом состоянии и может проявиться в последующих поколениях
Аутосомно-рецессивный тип наследования n n Признак, контролируемый рецессивным геном, дает фенотипическое проявление только в состоянии рецессивной гомозиготы Гетерозигота фенотипически здорова, но у неё мутантный ген находится в скрытом состоянии и может проявиться в последующих поколениях
 Характерные признаки (А-р тип) n n n Родители клинически (фенотипически) нормальные Чем больше детей в семье, тем чаще встречается более одного больного ребенка Чем реже встречается мутантный ген в популяции, тем чаще родители являются кровными родственниками
Характерные признаки (А-р тип) n n n Родители клинически (фенотипически) нормальные Чем больше детей в семье, тем чаще встречается более одного больного ребенка Чем реже встречается мутантный ген в популяции, тем чаще родители являются кровными родственниками
 Характерные признаки (А-р тип) n n n Если больны оба супруга , то все дети будут больными В браке со здоровыми рождаются нормальные дети (если здоровый родитель не гетерозигота) В браке больного с носителем мутантного аллеля рождаются 50% больных детей, что имитирует доминантный тип наследования (псевдодоминирование)
Характерные признаки (А-р тип) n n n Если больны оба супруга , то все дети будут больными В браке со здоровыми рождаются нормальные дети (если здоровый родитель не гетерозигота) В браке больного с носителем мутантного аллеля рождаются 50% больных детей, что имитирует доминантный тип наследования (псевдодоминирование)
 Характерные признаки (А-р тип) n n n Оба пола поражаются одинаково Браки, в которых оба родителя гетерозиготы, встречаются наиболее часто. Сегрегация потомства соответствует менделевскому соотношению 1(здоровый) : 2 (гетерозиготы) : 1 (больной) Браки, в которых оба родителя гомозиготы, очень редки
Характерные признаки (А-р тип) n n n Оба пола поражаются одинаково Браки, в которых оба родителя гетерозиготы, встречаются наиболее часто. Сегрегация потомства соответствует менделевскому соотношению 1(здоровый) : 2 (гетерозиготы) : 1 (больной) Браки, в которых оба родителя гомозиготы, очень редки

 Наследовани, сцепленное с полом n n n Х-сцепленный доминантный тип наследования: Х – сцепленный рецессивный тип У- сцепленный тип
Наследовани, сцепленное с полом n n n Х-сцепленный доминантный тип наследования: Х – сцепленный рецессивный тип У- сцепленный тип
 Х-сцепленный тип наследования характеризуется: n n n Поражаются и мужчины и женщины, но больных женщин в 2 раза больше, чем больных мужчин Больные женщины передают патологический аллель 50% сыновьям и 50% дочерям Больной мужчина передает патологический аллель всем дочерям и не передает сыновьям
Х-сцепленный тип наследования характеризуется: n n n Поражаются и мужчины и женщины, но больных женщин в 2 раза больше, чем больных мужчин Больные женщины передают патологический аллель 50% сыновьям и 50% дочерям Больной мужчина передает патологический аллель всем дочерям и не передает сыновьям
 Х-сцепленный доминантный тип n Женщины (они гетерозиготы) болеют менее тяжело, чем мужчины (они гомозиготы)
Х-сцепленный доминантный тип n Женщины (они гетерозиготы) болеют менее тяжело, чем мужчины (они гомозиготы)
 Х-сцепленный рецессивный тип наследования n n n Больные мужчины передают патологический аллель всем своим дочерям и никому из сыновей Все фенотипически нормальные дочери больных мужчин являются носителями В браке женщины-носителя с больным мужчиной 50% дочерей больные, 50% носители, 50% сыновей больные, 50% здоровые
Х-сцепленный рецессивный тип наследования n n n Больные мужчины передают патологический аллель всем своим дочерям и никому из сыновей Все фенотипически нормальные дочери больных мужчин являются носителями В браке женщины-носителя с больным мужчиной 50% дочерей больные, 50% носители, 50% сыновей больные, 50% здоровые
 У-сцепленный тип наследования n n n На У-хромосоме обнаружены гены: Детерминирующий развитие семенников Отвечающий за сперматогенез (фактор азоспермии) Контролирующий интенсивность роста тела, конечностей и зубов Определяющий оволосение ушной раковины
У-сцепленный тип наследования n n n На У-хромосоме обнаружены гены: Детерминирующий развитие семенников Отвечающий за сперматогенез (фактор азоспермии) Контролирующий интенсивность роста тела, конечностей и зубов Определяющий оволосение ушной раковины
 У-сцепленный тип наследования характеризуется: n n Патологический признак передается от отца к сыну Патологические мутации, затрагивающие формирование семенников или сперматогенез, наследоваться не могут, т. к. такие индивиды стерильны
У-сцепленный тип наследования характеризуется: n n Патологический признак передается от отца к сыну Патологические мутации, затрагивающие формирование семенников или сперматогенез, наследоваться не могут, т. к. такие индивиды стерильны
 Митохондриальный тип наследования n n n Каждая митохондрия имеет кольцевую хромосому. В этой хромосоме 16 569 пар оснований. Митохондрии передаются с цитоплазмой ооцитов. Спермии не имеют митохондрий, т. к. цитоплазма элиминируется при созревании мужских половых клеток
Митохондриальный тип наследования n n n Каждая митохондрия имеет кольцевую хромосому. В этой хромосоме 16 569 пар оснований. Митохондрии передаются с цитоплазмой ооцитов. Спермии не имеют митохондрий, т. к. цитоплазма элиминируется при созревании мужских половых клеток
 Для митохондриального наследования характерно: n n Болезнь передается только от матери Больны и мальчики и девочки Больные отцы не передают болезни ни дочерям ни сыновьям Патологическая мутация, затрагивающая формирование семенников или сперматогенез наследоваться не может, потому что такие индивиды стерильны
Для митохондриального наследования характерно: n n Болезнь передается только от матери Больны и мальчики и девочки Больные отцы не передают болезни ни дочерям ни сыновьям Патологическая мутация, затрагивающая формирование семенников или сперматогенез наследоваться не может, потому что такие индивиды стерильны
 Профилактика наследственной патологии n n - это комплекс мероприятий, направленный на предупреждение возникновения и развития наследственных и врожденных заболеваний. Различают : профилактику 1 -го уровня(типа), 2 -го типа, 3 -го типа, преконцепционную профилактику
Профилактика наследственной патологии n n - это комплекс мероприятий, направленный на предупреждение возникновения и развития наследственных и врожденных заболеваний. Различают : профилактику 1 -го уровня(типа), 2 -го типа, 3 -го типа, преконцепционную профилактику
 Профилактика 1 -го типа n n n n - это комплекс мер, направленных на предупреждение зачатия больного ребенка Включает в себя: Медико-генетическое консультирование Тератологическое консультирование Преконцепционную профилактику Лечение хронической патологии женщины Определение Rh-принадлежности у супругов
Профилактика 1 -го типа n n n n - это комплекс мер, направленных на предупреждение зачатия больного ребенка Включает в себя: Медико-генетическое консультирование Тератологическое консультирование Преконцепционную профилактику Лечение хронической патологии женщины Определение Rh-принадлежности у супругов
 Профилактика 1 -го типа Проводится в центрах планирования семьи, в женских консультациях и в медикогенетических центрах Реализуется планированием деторождения, которое предусматривает: n регламентацию оптимального репродуктивного возраста (для женщин 2135 лет)
Профилактика 1 -го типа Проводится в центрах планирования семьи, в женских консультациях и в медикогенетических центрах Реализуется планированием деторождения, которое предусматривает: n регламентацию оптимального репродуктивного возраста (для женщин 2135 лет)
 Планирование деторождения n n - отказ от деторождения в кровно- родственных браках и между двумя гетерозиготными носителями патологических генов Отказ от деторождения в случае высокого риска развития у потомства наследственной патологии(при отсутствии надежных методов дородовой диагностики, лечения, адаптации и реабилитации больных)
Планирование деторождения n n - отказ от деторождения в кровно- родственных браках и между двумя гетерозиготными носителями патологических генов Отказ от деторождения в случае высокого риска развития у потомства наследственной патологии(при отсутствии надежных методов дородовой диагностики, лечения, адаптации и реабилитации больных)
 Профилактика 2 -го типа n n - состоит в предупреждении рождения детей с наследственной патологией. Осуществляется путем прерывания беременности в случае пренатально установленного диагноза наследственной патологии. Медицинский аборт или преждевременные роды могут проводиться только с согласия женщины и в строго установленные сроки
Профилактика 2 -го типа n n - состоит в предупреждении рождения детей с наследственной патологией. Осуществляется путем прерывания беременности в случае пренатально установленного диагноза наследственной патологии. Медицинский аборт или преждевременные роды могут проводиться только с согласия женщины и в строго установленные сроки
 Профилактика 3 -го типа n - тактика ведения новорожденных с ВНЗ и направлена на обеспечение непроявления (минимизацию) патологического фенотипа, а также социальную адаптацию ребенка
Профилактика 3 -го типа n - тактика ведения новорожденных с ВНЗ и направлена на обеспечение непроявления (минимизацию) патологического фенотипа, а также социальную адаптацию ребенка
 Профилактика наследственной патологии n n n Существуют два организационных подхода к профилактике наследственной патологии: семейная (осуществляется через медико-генетические консультации) популяционная
Профилактика наследственной патологии n n n Существуют два организационных подхода к профилактике наследственной патологии: семейная (осуществляется через медико-генетические консультации) популяционная
 Задачи медико-генетической консультации n n - составить медико-генетический прогноз для обратившейся семьи, который включает в себя: постановку точного диагноза заболевания расчет повторного генетического риска помощь семье в принятии правильного решения относительно дальнейшего деторождения
Задачи медико-генетической консультации n n - составить медико-генетический прогноз для обратившейся семьи, который включает в себя: постановку точного диагноза заболевания расчет повторного генетического риска помощь семье в принятии правильного решения относительно дальнейшего деторождения
 Показания для медикогенетического консультирования n n n Рождение ребенка с врожденным пороком развития Установленная или подозреваемая наследственная болезнь в семье Задержка или умственная отсталость у ребенка
Показания для медикогенетического консультирования n n n Рождение ребенка с врожденным пороком развития Установленная или подозреваемая наследственная болезнь в семье Задержка или умственная отсталость у ребенка
 Показания к медико-генетическому консультированию n n n Повторные спонтанные аборты, выкидыши или мертворождения Близкородственные браки Воздействие подозреваемых на тератогенность или известных тератогенов в первые 3 мес беременности Неблагополучное протекание беременности Наличие диспластических черт развития в сочетании с другими патологическими признаками (напр. низкий рост, судорожный синдром, алалия)
Показания к медико-генетическому консультированию n n n Повторные спонтанные аборты, выкидыши или мертворождения Близкородственные браки Воздействие подозреваемых на тератогенность или известных тератогенов в первые 3 мес беременности Неблагополучное протекание беременности Наличие диспластических черт развития в сочетании с другими патологическими признаками (напр. низкий рост, судорожный синдром, алалия)
 Популяционная профилактика: n n - специальные государственные программы скрининга в отношении той или иной наследственной патологии или гетерозиготного носительства мутантных генов - санитарно-гигиенические мероприятия по выявлению вредных производственных факторов и неблагоприятных влияний внешней среды
Популяционная профилактика: n n - специальные государственные программы скрининга в отношении той или иной наследственной патологии или гетерозиготного носительства мутантных генов - санитарно-гигиенические мероприятия по выявлению вредных производственных факторов и неблагоприятных влияний внешней среды
 Преконцепционная профилактика n n - возможна только при планируемой беременности - за 3 -4 месяца до возможного зачатия будущие родители проходят подробное медицинское обследование Профилактическое лечение супруги получают за 2 -3 мес до планируемого зачатия В течение 2 -3 мес беременности женщина получает определенные препараты
Преконцепционная профилактика n n - возможна только при планируемой беременности - за 3 -4 месяца до возможного зачатия будущие родители проходят подробное медицинское обследование Профилактическое лечение супруги получают за 2 -3 мес до планируемого зачатия В течение 2 -3 мес беременности женщина получает определенные препараты
 Пренатальная диагностика (ПД) n - ранняя диагностика и предупреждение рождения детей с тяжелыми некорригируемыми врожденными и наследственными заболеваниями (ВНЗ)
Пренатальная диагностика (ПД) n - ранняя диагностика и предупреждение рождения детей с тяжелыми некорригируемыми врожденными и наследственными заболеваниями (ВНЗ)
 Определение согласно рекомендациям ВОЗ и европейской ассоциации перинатальной медицины n ПД- это совокупность всех методов диагностики плода, которая направлена на дородовое выявление врожденных дефектов, представляющих собой любые аномалии в морфологическом, структурном, функциональном или молекулярном развитии, диагностируемые при рождении(или манифестирующие позже), наружные или внутренние, наследственные или спорадические, единичные или множественные
Определение согласно рекомендациям ВОЗ и европейской ассоциации перинатальной медицины n ПД- это совокупность всех методов диагностики плода, которая направлена на дородовое выявление врожденных дефектов, представляющих собой любые аномалии в морфологическом, структурном, функциональном или молекулярном развитии, диагностируемые при рождении(или манифестирующие позже), наружные или внутренние, наследственные или спорадические, единичные или множественные
 Пренатальная диагностика n - это направление медицинской генетики, возникшее на стыке акушерства и генетики человека, в задачи которого входят диагностика, профилактика, а в перспективе и лечение ВНЗ на ранних стадиях развития плода(медикаментозная терапия, заменные переливания крови при ГБН, некоторые типы оперативных вмешательств, число которых постепенно увеличивается)
Пренатальная диагностика n - это направление медицинской генетики, возникшее на стыке акушерства и генетики человека, в задачи которого входят диагностика, профилактика, а в перспективе и лечение ВНЗ на ранних стадиях развития плода(медикаментозная терапия, заменные переливания крови при ГБН, некоторые типы оперативных вмешательств, число которых постепенно увеличивается)
 Показания для проведения ПД n n n Возраст женщины до 18 и после 35 лет Наличие в семье ребенка (плода)с хромосомной болезнью(ХБ) или множественными пороками развития Наличие у родителей ХБ, хромосомных перестроек или генных мутаций Выявление УЗ маркеров ХБ у плода Положительные результаты биохимического скрининга беременной
Показания для проведения ПД n n n Возраст женщины до 18 и после 35 лет Наличие в семье ребенка (плода)с хромосомной болезнью(ХБ) или множественными пороками развития Наличие у родителей ХБ, хромосомных перестроек или генных мутаций Выявление УЗ маркеров ХБ у плода Положительные результаты биохимического скрининга беременной
 Задачи ПД n n Предоставление будущим родителям исчерпывающей информации о степени риска рождения больного ребенка При наличии высокого риска – предоставление информации о возможности прерывания беременности и последствиях принятого родителями решения- родить больного ребенка или прервать беременность
Задачи ПД n n Предоставление будущим родителям исчерпывающей информации о степени риска рождения больного ребенка При наличии высокого риска – предоставление информации о возможности прерывания беременности и последствиях принятого родителями решения- родить больного ребенка или прервать беременность
 Задачи ПД n n Обеспечение оптимального ведения беременности и ранней диагностики внутриутробной патологии Определение прогноза здоровья будущего потомства
Задачи ПД n n Обеспечение оптимального ведения беременности и ранней диагностики внутриутробной патологии Определение прогноза здоровья будущего потомства
 Методы оценки состояния плода n n Непрямые (объектом исследования является беременная женщина) Прямые (исследуется сам плод): - инвазивные (когда производится забор плодного материала) - неинвазивные (методы ультрасонографии)
Методы оценки состояния плода n n Непрямые (объектом исследования является беременная женщина) Прямые (исследуется сам плод): - инвазивные (когда производится забор плодного материала) - неинвазивные (методы ультрасонографии)
 Непрямые методы n - главная цель- отбор женщин групп высокого риска по рождению детей с ВНЗ, которые требуют углубленных дополнительных исследований, включая специальные лабораторные (цитогенетические, биохимические, молекулярные) исследования плодного материала
Непрямые методы n - главная цель- отбор женщин групп высокого риска по рождению детей с ВНЗ, которые требуют углубленных дополнительных исследований, включая специальные лабораторные (цитогенетические, биохимические, молекулярные) исследования плодного материала
 Непрямые методы (обследование беременной) n n n n Клиническое (акушерскогинекологическое) Бактерио- и серологическое Медико-генетическое консультирование. Клинико-генеалогическое Анализ эмбриоспецифических белков: - А-фетопротеин - Хорионический гонадотропин - Эстриол и др.
Непрямые методы (обследование беременной) n n n n Клиническое (акушерскогинекологическое) Бактерио- и серологическое Медико-генетическое консультирование. Клинико-генеалогическое Анализ эмбриоспецифических белков: - А-фетопротеин - Хорионический гонадотропин - Эстриол и др.
 Прямые (обследование плода) n n n Неинвазивные: ультразвуковое сканирование Электрокардиография
Прямые (обследование плода) n n n Неинвазивные: ультразвуковое сканирование Электрокардиография
 Прямые (обследование плода). Инвазивные методы. n n n Хорионбиопсия (1 триместр) Плацентобиопсия(11 триместр) Амниоцентез: ранний (13 -14 нед), обычный ( 15 -22 нед беременности) Кордоцентез (11 -111 триместр) Биопсия тканей плода (кожа, мышцы, печень, селезенка) (11 -111 триместр) Фетоскопия (11 -111 триместр)
Прямые (обследование плода). Инвазивные методы. n n n Хорионбиопсия (1 триместр) Плацентобиопсия(11 триместр) Амниоцентез: ранний (13 -14 нед), обычный ( 15 -22 нед беременности) Кордоцентез (11 -111 триместр) Биопсия тканей плода (кожа, мышцы, печень, селезенка) (11 -111 триместр) Фетоскопия (11 -111 триместр)
 Лабораторные методы n n Цитогенетические Молекулярно-генетические Биохимические Иммуноцитохимические
Лабораторные методы n n Цитогенетические Молекулярно-генетические Биохимические Иммуноцитохимические
 Скринирующие программы в пренатальной диагностике n n n Скрининг не является диагностическим тестом, а служит только для отбора части населения с повышенным риском определенной патологии Скрининг является массовым если им охвачено не менее 80% из обследуемой части населения Если количество участвующих в скрининге меньше- селективный (выборочный) скрининг
Скринирующие программы в пренатальной диагностике n n n Скрининг не является диагностическим тестом, а служит только для отбора части населения с повышенным риском определенной патологии Скрининг является массовым если им охвачено не менее 80% из обследуемой части населения Если количество участвующих в скрининге меньше- селективный (выборочный) скрининг
 Рекомендации ВОЗ n n Генетический скрининг, т. е скрининг, направленный на раннее выявление и профилактику наследственных болезней, должен удовлетворять следующим требованиям: Генетическое скринирование является добровольным
Рекомендации ВОЗ n n Генетический скрининг, т. е скрининг, направленный на раннее выявление и профилактику наследственных болезней, должен удовлетворять следующим требованиям: Генетическое скринирование является добровольным
 Требования ВОЗ к скринирующим программам n n Пациент должен получить всю информацию о целях и возможных результатах скрининга до начала исследования Результаты скрининга являются конфиденциальной информацией, т. е. , не обсуждаются с работодателями, представителями страховых компаний и т. д.
Требования ВОЗ к скринирующим программам n n Пациент должен получить всю информацию о целях и возможных результатах скрининга до начала исследования Результаты скрининга являются конфиденциальной информацией, т. е. , не обсуждаются с работодателями, представителями страховых компаний и т. д.
 Требования ВОЗ к скринирующим программам n n Результаты генетического скрининга интерпритируются врачом-генетиком Если лечение и профилактика заболеваний возможны – необходимо их начать немедленно после получения положительных результатов скрининга
Требования ВОЗ к скринирующим программам n n Результаты генетического скрининга интерпритируются врачом-генетиком Если лечение и профилактика заболеваний возможны – необходимо их начать немедленно после получения положительных результатов скрининга
 Требования ВОЗ к скринирующим программам n Скрининг новорожденных должен быть обязательным и бесплатным, если ранняя диагностика позволяет не допустить развитие заболевания
Требования ВОЗ к скринирующим программам n Скрининг новорожденных должен быть обязательным и бесплатным, если ранняя диагностика позволяет не допустить развитие заболевания
 Основные скринирующие программы в ПД n n n Ультразвуковой скрининг Биохимический скрининг маркерных белков в сыворотке крови беременных Цитогенетический скрининг Молекулярный скрининг Иммунологический скрининг
Основные скринирующие программы в ПД n n n Ультразвуковой скрининг Биохимический скрининг маркерных белков в сыворотке крови беременных Цитогенетический скрининг Молекулярный скрининг Иммунологический скрининг
 Ультразвуковой скрининг(УЗС), ультразвуковое исследование (УЗИ) n Согласно существующим рекомендациям (Приказ МЗ УР от ------ №----) УЗС при беременности проводится трижды (10 -14, 18 -22 и 30 -32 нед беременности) и в зависимости от углубленности анализа может быть 1 -го, 2 -го, 3 -го уровня.
Ультразвуковой скрининг(УЗС), ультразвуковое исследование (УЗИ) n Согласно существующим рекомендациям (Приказ МЗ УР от ------ №----) УЗС при беременности проводится трижды (10 -14, 18 -22 и 30 -32 нед беременности) и в зависимости от углубленности анализа может быть 1 -го, 2 -го, 3 -го уровня.
 Ультразвуковой скрининг n n УЗИ – основной прямой неинвазивный метод ПД, высокоэффективен для выявления врожденных пороков развития плода Принцип «ALARA» - as low as reasonable achievable – должно быть столько сколько необходимо
Ультразвуковой скрининг n n УЗИ – основной прямой неинвазивный метод ПД, высокоэффективен для выявления врожденных пороков развития плода Принцип «ALARA» - as low as reasonable achievable – должно быть столько сколько необходимо
 УЗИ n n УЗИ позволяет выявить 80 -98% плодов с анатомическими пороками Эффективность УЗИ во многом зависит от разрешающей способности ультразвукового аппарата, опыта специалиста и уровня обследования
УЗИ n n УЗИ позволяет выявить 80 -98% плодов с анатомическими пороками Эффективность УЗИ во многом зависит от разрешающей способности ультразвукового аппарата, опыта специалиста и уровня обследования
 1 -й уровень УЗИ n n Оценка общего состояния плода, его соответствие сроку беременности, определение числа плодов, расположения плаценты и объема околоплодных вод Выполняется врачами женских консультаций
1 -й уровень УЗИ n n Оценка общего состояния плода, его соответствие сроку беременности, определение числа плодов, расположения плаценты и объема околоплодных вод Выполняется врачами женских консультаций
 2 -й уровень (специализированное пренатальное УЗИ) n n - детальное изучение анатомии плода для выявления любых видов нарушения развития и проведения общей синдромальной диагностики Выполняется врачами, прошедшими специализацию по ПД врожденных нарушений развития плода
2 -й уровень (специализированное пренатальное УЗИ) n n - детальное изучение анатомии плода для выявления любых видов нарушения развития и проведения общей синдромальной диагностики Выполняется врачами, прошедшими специализацию по ПД врожденных нарушений развития плода
 3 -й уровень n n Обследованию подлежат беременные с неоднозначными результатами, полученными на предыдущих уровнях, особенно при наличии у плода аномалий развития сердечно-сосудистой и нервной систем Экспертное пренатальное УЗИ выполняется с целью установления окончательного диагноза и способствует выработке оптимальной дальнейшей тактики
3 -й уровень n n Обследованию подлежат беременные с неоднозначными результатами, полученными на предыдущих уровнях, особенно при наличии у плода аномалий развития сердечно-сосудистой и нервной систем Экспертное пренатальное УЗИ выполняется с целью установления окончательного диагноза и способствует выработке оптимальной дальнейшей тактики
 Маркеры хромосомной патологии в 1 триместре n n n Толщина воротникового пространства (ТВП) – это максимальная величина эхонегативного участка между кожей плода и мягкими тканями, окружающими шейный отдел позвоночника Определяется с 1 - по 14 -ю нед беременности Увеличение ТВП более 2, 5 мм часто ассоциируется с синдромом Дауна
Маркеры хромосомной патологии в 1 триместре n n n Толщина воротникового пространства (ТВП) – это максимальная величина эхонегативного участка между кожей плода и мягкими тканями, окружающими шейный отдел позвоночника Определяется с 1 - по 14 -ю нед беременности Увеличение ТВП более 2, 5 мм часто ассоциируется с синдромом Дауна
 Маркеры хромосомной патологии в 1 триместре n n n Отсутствие визуализации носовых костей плода Оценка наличия или отсутствия носовых костей проводится в 11 -14 нед Риск наличия хромосомного заболевания у плода считается повышенным при длине носовых костей менее 5 -й процентили для данного срока беременности
Маркеры хромосомной патологии в 1 триместре n n n Отсутствие визуализации носовых костей плода Оценка наличия или отсутствия носовых костей проводится в 11 -14 нед Риск наличия хромосомного заболевания у плода считается повышенным при длине носовых костей менее 5 -й процентили для данного срока беременности
 Маркеры хромосомной патологии в 1 триместре n n Аномальное направление кровотока в венозном протоке плода свидетельствует о наличии сердечной декомпенсации у плода и может служить дополнительным ультразвуковым маркером аномального кариотипа Частой находкой при хромосомной патологии является синдром задержки развития плода(СЗРП)
Маркеры хромосомной патологии в 1 триместре n n Аномальное направление кровотока в венозном протоке плода свидетельствует о наличии сердечной декомпенсации у плода и может служить дополнительным ультразвуковым маркером аномального кариотипа Частой находкой при хромосомной патологии является синдром задержки развития плода(СЗРП)
 Биохимический скрининг n n - анализ эмбриональных (маркерных)сывороточных белков в крови беременной Широко применяется в ПД для выявления женщин групп высокой степени риска по рождению детей с хромосомными болезнями, прежде всего с синдромом Дауна, и с некоторыми пороками развития, главным образом, с дефектами заращения невральной трубки
Биохимический скрининг n n - анализ эмбриональных (маркерных)сывороточных белков в крови беременной Широко применяется в ПД для выявления женщин групп высокой степени риска по рождению детей с хромосомными болезнями, прежде всего с синдромом Дауна, и с некоторыми пороками развития, главным образом, с дефектами заращения невральной трубки
 Маркерные сывороточные белки (МСБ) n n n А-фетопротеин (АФП) Хориальный гонадотропин человека (ХГЧ) Свободный (неконъюгированный) эстриол (НЭ) (11 триместр) Ассоциированный с беременностью белок плазмы А (РАРР-А) Свободная бета-субъединица хорионического гонадотропина человека (1 триместр)
Маркерные сывороточные белки (МСБ) n n n А-фетопротеин (АФП) Хориальный гонадотропин человека (ХГЧ) Свободный (неконъюгированный) эстриол (НЭ) (11 триместр) Ассоциированный с беременностью белок плазмы А (РАРР-А) Свободная бета-субъединица хорионического гонадотропина человека (1 триместр)
 Биохимический скриниг n n Все МСБ являются эмбрионспецифичными т. е. , продуцируются клетками самого плода или плаценты и поступают в материнский кровоток Их концентрация в сыворотке крови женщины меняется в зависимости от срока беременности и от состояния плода
Биохимический скриниг n n Все МСБ являются эмбрионспецифичными т. е. , продуцируются клетками самого плода или плаценты и поступают в материнский кровоток Их концентрация в сыворотке крови женщины меняется в зависимости от срока беременности и от состояния плода
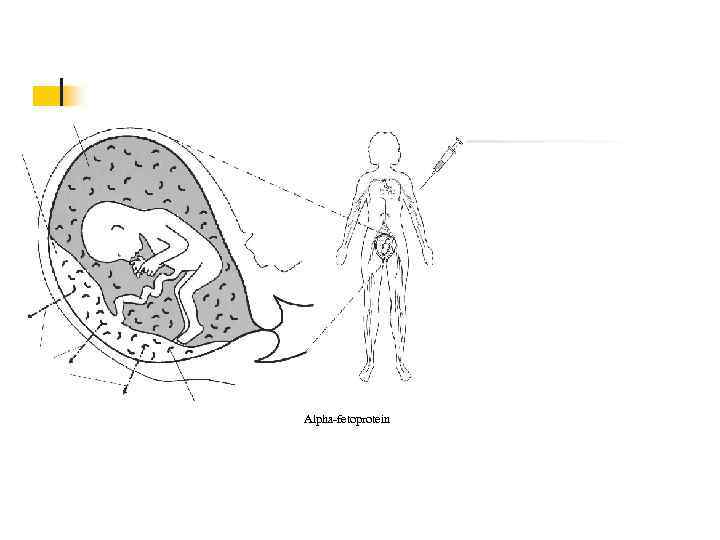 Placenta Maternal Bloodstream Alpha-fetoprotein
Placenta Maternal Bloodstream Alpha-fetoprotein
 Биохимический скрининг n А-фетопротеин (АФП)- основной компонент фетальной сыворотки на ранних сроках беременности. Вырабатывается желточным мешком и печенью плода, экскретируется с мочой в амниотическую жидкость, откуда проникает в кровь матери через плаценту и плодные оболочки
Биохимический скрининг n А-фетопротеин (АФП)- основной компонент фетальной сыворотки на ранних сроках беременности. Вырабатывается желточным мешком и печенью плода, экскретируется с мочой в амниотическую жидкость, откуда проникает в кровь матери через плаценту и плодные оболочки
 Функция АФП n n n поддержание онкотического давления внутри кровеносных сосудов плода иммуносупрессорная (препятствует отторжению плодного яйца материнским организмом) возможно играет роль преальбумина
Функция АФП n n n поддержание онкотического давления внутри кровеносных сосудов плода иммуносупрессорная (препятствует отторжению плодного яйца материнским организмом) возможно играет роль преальбумина
 АФП n n Значительное повышение (в 5 -10 раз) уровня АФП в сыворотке крови беременной указывает на наличие дефектов заращения невральной трубки у плода снижение – при хромосомной патологии плода (болезни Дауна и др. )
АФП n n Значительное повышение (в 5 -10 раз) уровня АФП в сыворотке крови беременной указывает на наличие дефектов заращения невральной трубки у плода снижение – при хромосомной патологии плода (болезни Дауна и др. )
 Хорионический гонадотропин человека (ХГЧ) n n ХГЧ синтезируется клетками цитотрофобласта плаценты уже на стадии бластоцисты и может быть обнаружен на 5 -6 день после оплодотворения у 60% женщин Функция ХГЧ – стимуляция синтеза стероидных гормонов сначала в желтом мешке, а затем в плаценте
Хорионический гонадотропин человека (ХГЧ) n n ХГЧ синтезируется клетками цитотрофобласта плаценты уже на стадии бластоцисты и может быть обнаружен на 5 -6 день после оплодотворения у 60% женщин Функция ХГЧ – стимуляция синтеза стероидных гормонов сначала в желтом мешке, а затем в плаценте
 Хорионический гонадотропин человека (ХГЧ) n Повышен –при синдроме Дауна, при беременности плодом женского пола, у беременных, участвовавших в программах вспомогательных репродуктивных технологий, при болезнях почек, при употреблении преимущественно вегетарианской пищи, при наличии ВИЧинфекции у беременной,
Хорионический гонадотропин человека (ХГЧ) n Повышен –при синдроме Дауна, при беременности плодом женского пола, у беременных, участвовавших в программах вспомогательных репродуктивных технологий, при болезнях почек, при употреблении преимущественно вегетарианской пищи, при наличии ВИЧинфекции у беременной,
 Хорионический гонадотропин человека (ХГЧ) n Понижен – при синдроме Эдварса, при курении во время беременности
Хорионический гонадотропин человека (ХГЧ) n Понижен – при синдроме Эдварса, при курении во время беременности
 Неконъюгированный эстриол (НЭ) n n n - плацентарный стероидный гормон Уровень НЭ постоянно нарастает с конца 1 триместра, но за 1 -2 нед до родов концентрация быстро падает Снижение НЭ связано с развитием гипертензии, частотой невынашивания, задержкой развития и внутриутробной гибелью плода, при Х-сцепленном ихтиозе, синдроме Дауна, анэнцефалии, при синдроме Смита-Лемли-Опитца
Неконъюгированный эстриол (НЭ) n n n - плацентарный стероидный гормон Уровень НЭ постоянно нарастает с конца 1 триместра, но за 1 -2 нед до родов концентрация быстро падает Снижение НЭ связано с развитием гипертензии, частотой невынашивания, задержкой развития и внутриутробной гибелью плода, при Х-сцепленном ихтиозе, синдроме Дауна, анэнцефалии, при синдроме Смита-Лемли-Опитца
 РАРР-А n n Обнаруживается в крови беременных с 710 дня после овуляции. Концентрация растет с увеличением срока беременности Маркер спонтанных абортов на ранних сроках беременности, задержки развития плода Снижен при синдроме Дауна в 1 триместре, повышается во 11.
РАРР-А n n Обнаруживается в крови беременных с 710 дня после овуляции. Концентрация растет с увеличением срока беременности Маркер спонтанных абортов на ранних сроках беременности, задержки развития плода Снижен при синдроме Дауна в 1 триместре, повышается во 11.
 Ингибин А n n n Появляется в крови беременной на 9 день после выхода ооцита Синтезируется клетками желтого тела, затем- плацентой Повышен – при хромосомной аномалии (синдром Дауна)
Ингибин А n n n Появляется в крови беременной на 9 день после выхода ооцита Синтезируется клетками желтого тела, затем- плацентой Повышен – при хромосомной аномалии (синдром Дауна)
 Белок S 100 n n n Низко-молекулярный кальцийсвязывающий белок Концентрация резко увеличивается при синдроме Дауна Белок не проходит плацентарный барьер и не может быть использован в качестве маркера синдрома Дауна
Белок S 100 n n n Низко-молекулярный кальцийсвязывающий белок Концентрация резко увеличивается при синдроме Дауна Белок не проходит плацентарный барьер и не может быть использован в качестве маркера синдрома Дауна
 Цитогенетический скрининг n Фундаментальной основой цитогенетического скрининга является определение риска хромосомной патологии у плода в зависимости от возраста беременной и семейного репродуктивного анамнеза(предшествующий ребенок с хромосомной болезнью или множественными пороками развития, а также носительство хромосомной аберрации одним из супругов)
Цитогенетический скрининг n Фундаментальной основой цитогенетического скрининга является определение риска хромосомной патологии у плода в зависимости от возраста беременной и семейного репродуктивного анамнеза(предшествующий ребенок с хромосомной болезнью или множественными пороками развития, а также носительство хромосомной аберрации одним из супругов)
 Цитогенетический скрининг n Основной целью ЦГС является поиск супружеских пар, a priori, имеющих повышенный риск образования несбалансированных гамет и зигот
Цитогенетический скрининг n Основной целью ЦГС является поиск супружеских пар, a priori, имеющих повышенный риск образования несбалансированных гамет и зигот
 Молекулярный скрининг n Молекулярное тестирование проводится в семьях высокого риска моногенных болезней (муковисцидоз, миодистрофия Дюшена, талассемия, болезни накопления, фенилкетонурия, адреногенитальный синдром, спинальная мышечная атрофия)
Молекулярный скрининг n Молекулярное тестирование проводится в семьях высокого риска моногенных болезней (муковисцидоз, миодистрофия Дюшена, талассемия, болезни накопления, фенилкетонурия, адреногенитальный синдром, спинальная мышечная атрофия)
 Иммунологический скрининг n - скрининг беременных женщин на наличие ряда инфекций, потенциально нарушающих внутриутробное развитие плода (вирус краснухи, простого герпеса, цитомегаловирус, возбудители токсоплазмоза, вирус ветряной оспы)
Иммунологический скрининг n - скрининг беременных женщин на наличие ряда инфекций, потенциально нарушающих внутриутробное развитие плода (вирус краснухи, простого герпеса, цитомегаловирус, возбудители токсоплазмоза, вирус ветряной оспы)
 Иммунологический скрининг n n Присутствие в крови Ig. G антител при отсутствии Ig. M указывает на то, что женщина перенесла данное заболевание до беременности. Высокие титры Ig. G антител при наличии Ig. M антител указывают на текущую инфекцию
Иммунологический скрининг n n Присутствие в крови Ig. G антител при отсутствии Ig. M указывает на то, что женщина перенесла данное заболевание до беременности. Высокие титры Ig. G антител при наличии Ig. M антител указывают на текущую инфекцию
 Иммунологический скрининг n Важнейшим составляющим ИС является тестирование Rhпринадлежности матери
Иммунологический скрининг n Важнейшим составляющим ИС является тестирование Rhпринадлежности матери
 Инвазивные методы ПД n n Биопсия ворсин хориона Проводится методом трансабдоминальной биопсии хориона при сроке 9 -11 нед беременности
Инвазивные методы ПД n n Биопсия ворсин хориона Проводится методом трансабдоминальной биопсии хориона при сроке 9 -11 нед беременности
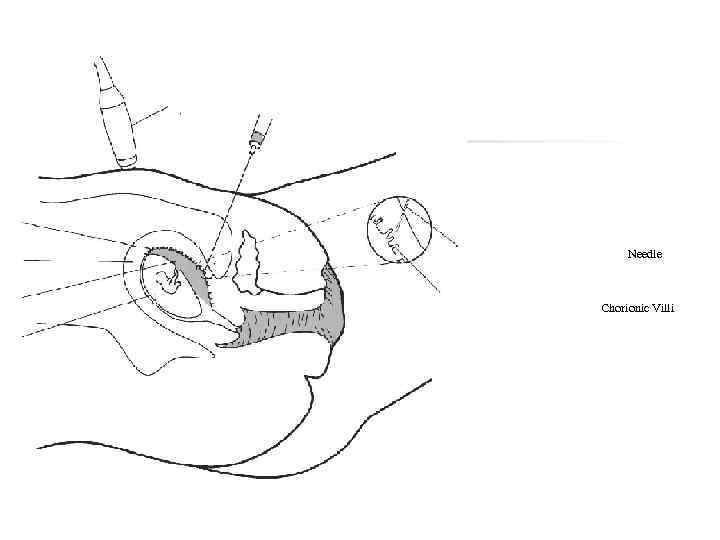 Ultrasound Probe Chorionic Villi Uterine Wall Placenta Amniotic Fluid Needle Chorionic Villi
Ultrasound Probe Chorionic Villi Uterine Wall Placenta Amniotic Fluid Needle Chorionic Villi
 Амниоцентез (АЦ) n - пункция амниотической жидкости с целью извлечения околоплодной жидкости с находящимися в ней клетками – амниоцитами – для последующих лабораторных исследований или введения в амниотическую полость лекарственных средств при лечении ряда осложнений течения беременности
Амниоцентез (АЦ) n - пункция амниотической жидкости с целью извлечения околоплодной жидкости с находящимися в ней клетками – амниоцитами – для последующих лабораторных исследований или введения в амниотическую полость лекарственных средств при лечении ряда осложнений течения беременности
 Амниоцентез n Вмешательство может быть выполнено как в 1 триместре (ранний амниоцентез в 9 – 14 нед), так и 111 триместрах беременности (чаще 16 - 20 нед)
Амниоцентез n Вмешательство может быть выполнено как в 1 триместре (ранний амниоцентез в 9 – 14 нед), так и 111 триместрах беременности (чаще 16 - 20 нед)
 Кордоцентез n n - внутриматочная пункция сосудов пуповины для получения крови плода с целью ее использования для ПД врожденных и наследственных заболеваний плода и оценки его функционального состояния Выполняется после 20 -й нед беременности
Кордоцентез n n - внутриматочная пункция сосудов пуповины для получения крови плода с целью ее использования для ПД врожденных и наследственных заболеваний плода и оценки его функционального состояния Выполняется после 20 -й нед беременности
 Кордоцентез n n Осложнения : Хориоамнионит – 1% случаев Кровотечения из места пункции сосуда пуповины после извлечения иглы в 40% случаев из них только в 4 -20% случаев длительность кровотечения составляет больше 60 с Транзиторная брадикардия у плода – в 312%
Кордоцентез n n Осложнения : Хориоамнионит – 1% случаев Кровотечения из места пункции сосуда пуповины после извлечения иглы в 40% случаев из них только в 4 -20% случаев длительность кровотечения составляет больше 60 с Транзиторная брадикардия у плода – в 312%
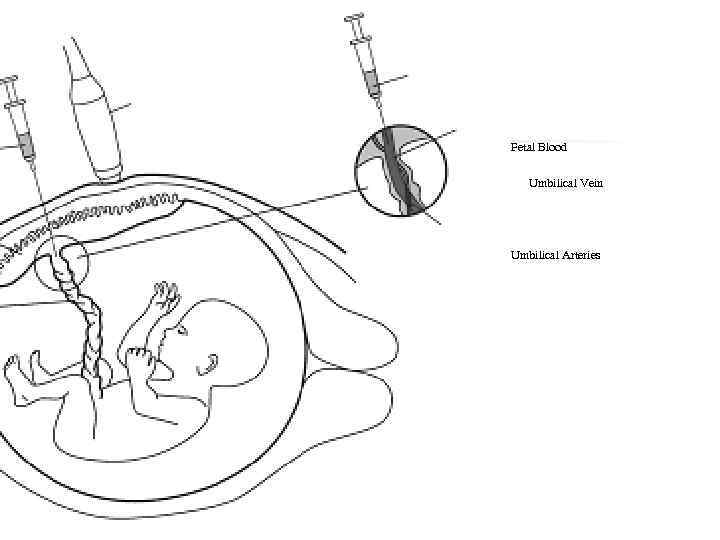 Ultrasound Probe Fetal Blood Umbilical Vein Fetal Blood Placenta Umbilical Arteries Umbilical Cord Uterine Wall
Ultrasound Probe Fetal Blood Umbilical Vein Fetal Blood Placenta Umbilical Arteries Umbilical Cord Uterine Wall


