!Профилактика ИИ при ФП 07.10.2014 Красноярск (2).pptx
- Количество слайдов: 126
 ПРАКТИЧЕСКИЕ ВОПРОСЫ ПРИМЕНЕНИЯ НОВЫХ ОРАЛЬНЫХ АНТИКОАГУЛЯНТОВ ДЛЯ ПРОФИЛАКТИКИ ТРОМБОЭМБОЛИЧЕСКИХ ОСЛОЖНЕНИЙ ПРИ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ Профессор Ж. М. Сизова 08. 10. 2014 г. Москва
ПРАКТИЧЕСКИЕ ВОПРОСЫ ПРИМЕНЕНИЯ НОВЫХ ОРАЛЬНЫХ АНТИКОАГУЛЯНТОВ ДЛЯ ПРОФИЛАКТИКИ ТРОМБОЭМБОЛИЧЕСКИХ ОСЛОЖНЕНИЙ ПРИ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ Профессор Ж. М. Сизова 08. 10. 2014 г. Москва
 Смертность на 100 000 населения Смертность от сердечно-сосудистых заболеваний в России (2003 -2013) Статистические данные 2010, 2013
Смертность на 100 000 населения Смертность от сердечно-сосудистых заболеваний в России (2003 -2013) Статистические данные 2010, 2013
 Структура летальности в Российской Федерации за 1 полугодие 2013 года инфекционные и паразитарные заболевания 1, 6% болезни органов дыхания 3, 6% болезни органов пищеварения 4, 5% внешние причины 9, 2% другие причины 10, 2% болезни системы кровообращения 56% (538, 7 тыс. чел. ) из них: ≈ 50% - ИБС ≈ 35% - ЦВЗ новообразования 14, 9% Росстат, www. gks. ru
Структура летальности в Российской Федерации за 1 полугодие 2013 года инфекционные и паразитарные заболевания 1, 6% болезни органов дыхания 3, 6% болезни органов пищеварения 4, 5% внешние причины 9, 2% другие причины 10, 2% болезни системы кровообращения 56% (538, 7 тыс. чел. ) из них: ≈ 50% - ИБС ≈ 35% - ЦВЗ новообразования 14, 9% Росстат, www. gks. ru
 Актуальность проблемы В странах с высоким уровнем благосостояния частота инсультов снизилась на 42% В странах с низким благосостоянием – частота инсультов увеличилась более 100% Россия – одно из первых мест по заболеваемости и смертности от инсультов
Актуальность проблемы В странах с высоким уровнем благосостояния частота инсультов снизилась на 42% В странах с низким благосостоянием – частота инсультов увеличилась более 100% Россия – одно из первых мест по заболеваемости и смертности от инсультов
 АКТУАЛЬНОСТЬ ПРОБЛЕМЫ • • Заболеваемость: – 1– 2 на 1000 человек в США – 2– 2, 5 на 1000 человек в Западной Европе – 3– 3, 5 на 1000 человек в Восточной Европе Ежегодно переносят инсульт 20 миллионов человек во всем мире в 25% случаев инсульт заканчиваются смертью больных 75% больных, перенесших инсульт, выживают: – 33% больных становятся инвалидами – Возрастает риск развития деменции у лиц, перенесших инсульт – Существенно влияет на независимый образ жизни
АКТУАЛЬНОСТЬ ПРОБЛЕМЫ • • Заболеваемость: – 1– 2 на 1000 человек в США – 2– 2, 5 на 1000 человек в Западной Европе – 3– 3, 5 на 1000 человек в Восточной Европе Ежегодно переносят инсульт 20 миллионов человек во всем мире в 25% случаев инсульт заканчиваются смертью больных 75% больных, перенесших инсульт, выживают: – 33% больных становятся инвалидами – Возрастает риск развития деменции у лиц, перенесших инсульт – Существенно влияет на независимый образ жизни
 ЗАБОЛЕВАЕМОСТЬ И ПОСЛЕДСТВИЯ ИНСУЛЬТА • У лиц, перенесших инсульт, высок риск развития повторного инсульта: – у 8% пациентов повторный инсульт развивается в течение 1 года 1 – у 17% пациентов повторный инсульт развивается в течение 5 лет2 – более 25% всех ишемических инсультов следствие ФП 1. Lees KR, et al. BMJ 2000; 320: 991– 994; 2. Hankey GJ, Warlow CP. Lancet 1999; 354: 1457– 1463; 3. Rogers A, et al. BMJ 1996; 313: 147.
ЗАБОЛЕВАЕМОСТЬ И ПОСЛЕДСТВИЯ ИНСУЛЬТА • У лиц, перенесших инсульт, высок риск развития повторного инсульта: – у 8% пациентов повторный инсульт развивается в течение 1 года 1 – у 17% пациентов повторный инсульт развивается в течение 5 лет2 – более 25% всех ишемических инсультов следствие ФП 1. Lees KR, et al. BMJ 2000; 320: 991– 994; 2. Hankey GJ, Warlow CP. Lancet 1999; 354: 1457– 1463; 3. Rogers A, et al. BMJ 1996; 313: 147.
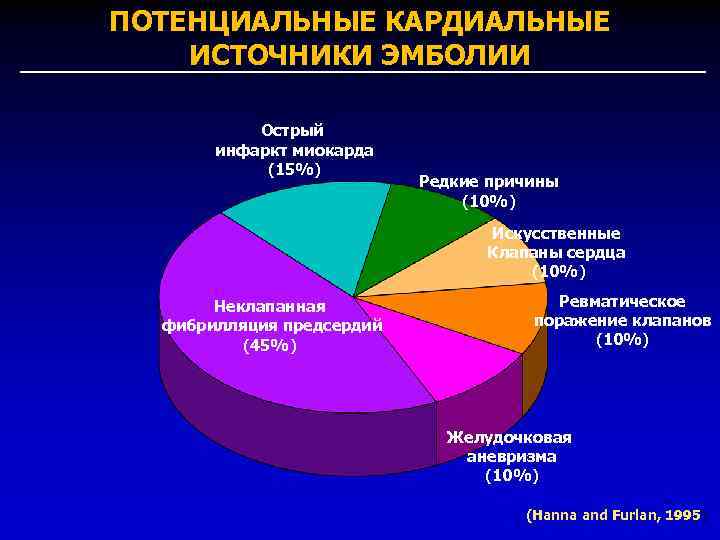 ПОТЕНЦИАЛЬНЫЕ КАРДИАЛЬНЫЕ ИСТОЧНИКИ ЭМБОЛИИ Острый инфаркт миокарда (15%) Редкие причины (10%) Искусственные Клапаны сердца (10%) Неклапанная фибрилляция предсердий (45%) Ревматическое поражение клапанов (10%) Желудочковая аневризма (10%) (Hanna and Furlan, 1995)
ПОТЕНЦИАЛЬНЫЕ КАРДИАЛЬНЫЕ ИСТОЧНИКИ ЭМБОЛИИ Острый инфаркт миокарда (15%) Редкие причины (10%) Искусственные Клапаны сердца (10%) Неклапанная фибрилляция предсердий (45%) Ревматическое поражение клапанов (10%) Желудочковая аневризма (10%) (Hanna and Furlan, 1995)
 Немного статистики • Патогенез тромбоэмболических осложнений при ФП сложный и многофакторный. • 5070 участникам Фрэмингемского исследования за 34 года наблюдений : при ФП риск инсульта увеличивается в 5 раз (2). • Вследствие ФП ежегодно до 3 миллионов человек в мире переносят инсульт (2, 4). • Проблема инсультов, обусловленных ФП, усугубляется тем, что связанные с ФП инсульты имеют тенденцию к более тяжелому течению, вызывают более выраженную инвалидизацию и сопровождаются большей летальностью (4, 5). • • Watson T, Shantsila E, Lip GY. Mechanisms of thrombogenesis in atrial fibrillation: Virchow's triad revisited. Lancet 2009; 373: 155– 166. Wolf PA, Abbott RD, Kannel WB. Atrial fibrillation as an independent risk factor for stroke: the Framingham Study. Stroke 1991; 22: 983– 988. http: //www. who. int/cardiovascular_diseases/en/cvd_atlas_15_burden_stroke. pdf. Lin HJ, Wolf PA, Kelly-Hayes M, et al. Stroke severity in atrial fibrillation. The Framingham Study. Stroke 1996; 27: 1760– 1764.
Немного статистики • Патогенез тромбоэмболических осложнений при ФП сложный и многофакторный. • 5070 участникам Фрэмингемского исследования за 34 года наблюдений : при ФП риск инсульта увеличивается в 5 раз (2). • Вследствие ФП ежегодно до 3 миллионов человек в мире переносят инсульт (2, 4). • Проблема инсультов, обусловленных ФП, усугубляется тем, что связанные с ФП инсульты имеют тенденцию к более тяжелому течению, вызывают более выраженную инвалидизацию и сопровождаются большей летальностью (4, 5). • • Watson T, Shantsila E, Lip GY. Mechanisms of thrombogenesis in atrial fibrillation: Virchow's triad revisited. Lancet 2009; 373: 155– 166. Wolf PA, Abbott RD, Kannel WB. Atrial fibrillation as an independent risk factor for stroke: the Framingham Study. Stroke 1991; 22: 983– 988. http: //www. who. int/cardiovascular_diseases/en/cvd_atlas_15_burden_stroke. pdf. Lin HJ, Wolf PA, Kelly-Hayes M, et al. Stroke severity in atrial fibrillation. The Framingham Study. Stroke 1996; 27: 1760– 1764.
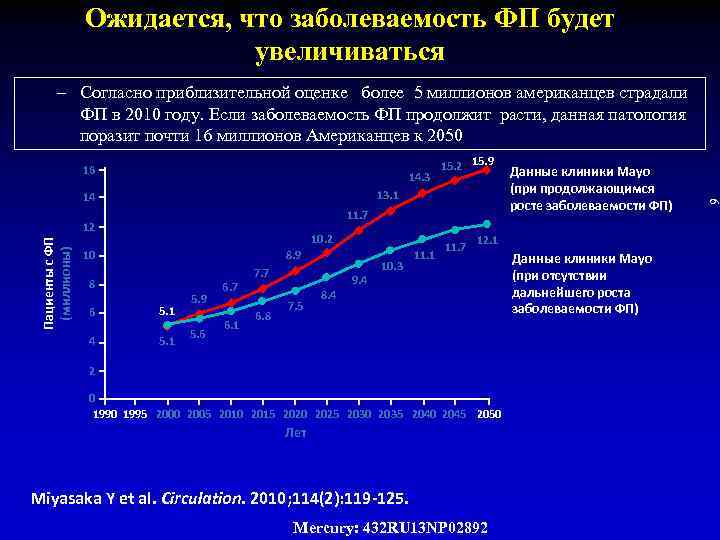 Ожидается, что заболеваемость ФП будет увеличиваться 16 14. 3 13. 1 14 11. 7 12 Пациенты с ФП (миллионы) 15. 2 15. 9 10. 2 8. 9 10 8 6 5. 1 4 5. 1 5. 9 5. 6 6. 7 6. 1 7. 7 6. 8 9. 4 7. 5 10. 3 11. 1 11. 7 Данные клиники Mayo (при продолжающимся росте заболеваемости ФП) 12. 1 8. 4 2 0 1995 2000 2005 2010 2015 2020 2025 2030 2035 2040 2045 2050 Лет Miyasaka Y et al. Circulation. 2010; 114(2): 119 -125. Mercury: 432 RU 13 NP 02892 Данные клиники Мayo (при отсутствии дальнейшего роста заболеваемости ФП) 9 – Согласно приблизительной оценке более 5 миллионов американцев страдали ФП в 2010 году. Если заболеваемость ФП продолжит расти, данная патология поразит почти 16 миллионов Американцев к 2050
Ожидается, что заболеваемость ФП будет увеличиваться 16 14. 3 13. 1 14 11. 7 12 Пациенты с ФП (миллионы) 15. 2 15. 9 10. 2 8. 9 10 8 6 5. 1 4 5. 1 5. 9 5. 6 6. 7 6. 1 7. 7 6. 8 9. 4 7. 5 10. 3 11. 1 11. 7 Данные клиники Mayo (при продолжающимся росте заболеваемости ФП) 12. 1 8. 4 2 0 1995 2000 2005 2010 2015 2020 2025 2030 2035 2040 2045 2050 Лет Miyasaka Y et al. Circulation. 2010; 114(2): 119 -125. Mercury: 432 RU 13 NP 02892 Данные клиники Мayo (при отсутствии дальнейшего роста заболеваемости ФП) 9 – Согласно приблизительной оценке более 5 миллионов американцев страдали ФП в 2010 году. Если заболеваемость ФП продолжит расти, данная патология поразит почти 16 миллионов Американцев к 2050
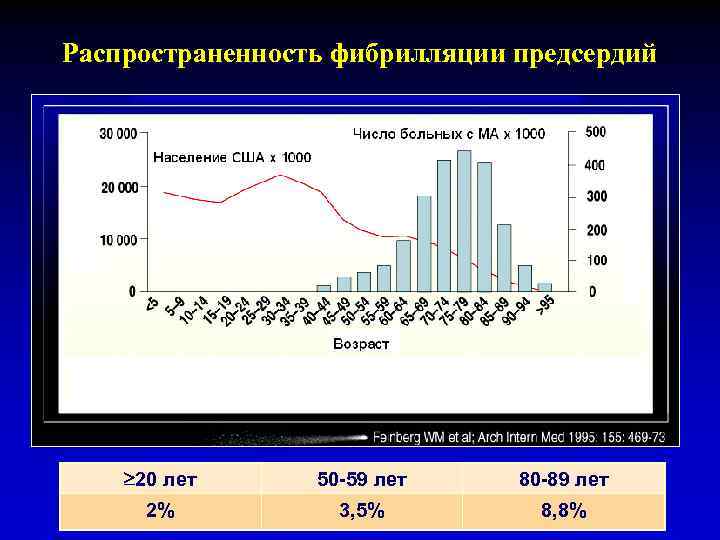 Распространенность фибрилляции предсердий 20 лет 50 -59 лет 80 -89 лет 2% 3, 5% 8, 8%
Распространенность фибрилляции предсердий 20 лет 50 -59 лет 80 -89 лет 2% 3, 5% 8, 8%
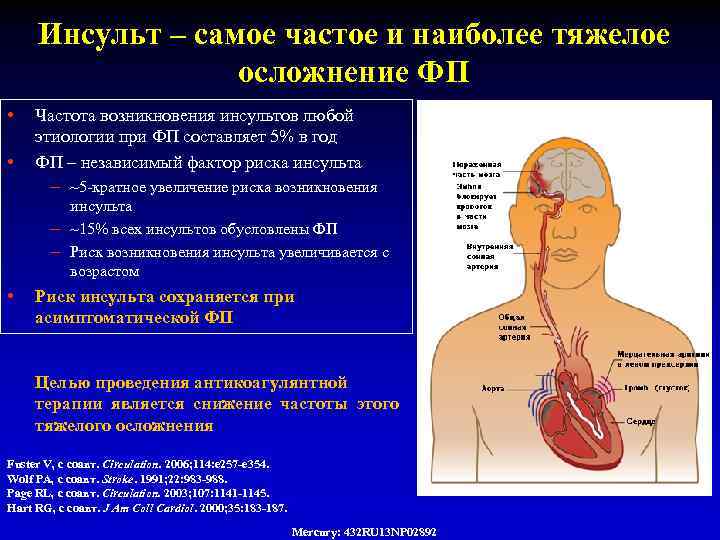 Инсульт – самое частое и наиболее тяжелое осложнение ФП • Частота возникновения инсультов любой • этиологии при ФП составляет 5% в год ФП – независимый фактор риска инсульта – ~5 -кратное увеличение риска возникновения инсульта – ~15% всех инсультов обусловлены ФП – Риск возникновения инсульта увеличивается с возрастом • Риск инсульта сохраняется при асимптоматической ФП Целью проведения антикоагулянтной терапии является снижение частоты этого тяжелого осложнения Fuster V, с соавт. Circulation. 2006; 114: e 257 -e 354. Wolf PA, с соавт. Stroke. 1991; 22: 983 -988. Page RL, с соавт. Circulation. 2003; 107: 1141 -1145. Hart RG, с соавт. J Am Coll Cardiol. 2000; 35: 183 -187. Mercury: 432 RU 13 NP 02892
Инсульт – самое частое и наиболее тяжелое осложнение ФП • Частота возникновения инсультов любой • этиологии при ФП составляет 5% в год ФП – независимый фактор риска инсульта – ~5 -кратное увеличение риска возникновения инсульта – ~15% всех инсультов обусловлены ФП – Риск возникновения инсульта увеличивается с возрастом • Риск инсульта сохраняется при асимптоматической ФП Целью проведения антикоагулянтной терапии является снижение частоты этого тяжелого осложнения Fuster V, с соавт. Circulation. 2006; 114: e 257 -e 354. Wolf PA, с соавт. Stroke. 1991; 22: 983 -988. Page RL, с соавт. Circulation. 2003; 107: 1141 -1145. Hart RG, с соавт. J Am Coll Cardiol. 2000; 35: 183 -187. Mercury: 432 RU 13 NP 02892
 Немного статистики • Фрэмингемское исс-е: в течение 30 дней с момента инсульта умерли 25% пациентов с ФП по сравнению с 14% пациентов, у которых инсульт не был связан с ФП (4). • 869 пациентов с ФП и первым инсультом из популяционного итальянского регистра: половина пациентов умерли в течение одного года после инсульта (5). • Риск инсульта сравним при пароксизмальной форме ФП (симптоматические эпизоды, которые заканчиваются спонтанно) и при постоянной форме ФП (6, 7) • • • Marini C, De Santis F, Sacco S, et al. Contribution of atrial fibrillation to incidence and outcome of ischemic stroke: results from a population-based study. Stroke 2005; 36: 1115– 1119. Rosamond W, Flegal K, Furie K, et al. Heart disease and stroke statistics--2008 update: a report from the American Heart Association Statistics Committee and Stroke Statistics Subcommittee. Circulation 2008; 117: e 25–e 146. Hart RG, Pearce LA, Rothbart RM, et al. Stroke with intermittent atrial fibrillation: incidence and predictors during Aspirin therapy. Stroke Prevention in Atrial
Немного статистики • Фрэмингемское исс-е: в течение 30 дней с момента инсульта умерли 25% пациентов с ФП по сравнению с 14% пациентов, у которых инсульт не был связан с ФП (4). • 869 пациентов с ФП и первым инсультом из популяционного итальянского регистра: половина пациентов умерли в течение одного года после инсульта (5). • Риск инсульта сравним при пароксизмальной форме ФП (симптоматические эпизоды, которые заканчиваются спонтанно) и при постоянной форме ФП (6, 7) • • • Marini C, De Santis F, Sacco S, et al. Contribution of atrial fibrillation to incidence and outcome of ischemic stroke: results from a population-based study. Stroke 2005; 36: 1115– 1119. Rosamond W, Flegal K, Furie K, et al. Heart disease and stroke statistics--2008 update: a report from the American Heart Association Statistics Committee and Stroke Statistics Subcommittee. Circulation 2008; 117: e 25–e 146. Hart RG, Pearce LA, Rothbart RM, et al. Stroke with intermittent atrial fibrillation: incidence and predictors during Aspirin therapy. Stroke Prevention in Atrial
 Диссертация Алферовой П. А. «Взаимосвязь ФП с бессимптомными ишемическими инсультами» (проф. Сулимов В. А. ) • Пациенты с любыми формами ФП часто переносят ИИ – 24%; • Доказана взаимосвязь ФП с бессимптомными ИИ и бессимптомной формы ФП с клинически значимыми ИИ • ФР бессимптомного ИИ у больных с ФП: • ХСН; • отсутствие терапии варфарином по показаниям; • риск тромбоэмболических осложнений в 5 баллов по шкале CADS 2 -VASc. • ХМ ЭКГ: бессимптомные эпизоды ФП в 26% случаев;
Диссертация Алферовой П. А. «Взаимосвязь ФП с бессимптомными ишемическими инсультами» (проф. Сулимов В. А. ) • Пациенты с любыми формами ФП часто переносят ИИ – 24%; • Доказана взаимосвязь ФП с бессимптомными ИИ и бессимптомной формы ФП с клинически значимыми ИИ • ФР бессимптомного ИИ у больных с ФП: • ХСН; • отсутствие терапии варфарином по показаниям; • риск тромбоэмболических осложнений в 5 баллов по шкале CADS 2 -VASc. • ХМ ЭКГ: бессимптомные эпизоды ФП в 26% случаев;
 Риск развития инсульта у больных ФП повышается • У лиц пожилого и старческого возраста • У лиц с изолированной систолической АГ • При наличии сахарного диабета • У больных с органической патологией сердца: ИБС, ХСН 1. Lees KR, et al. BMJ 2000; 320: 991– 994; 2. Hankey GJ, Warlow CP. Lancet 1999; 354: 1457– 1463; 3. Rogers A, et al. BMJ 1996; 313: 147.
Риск развития инсульта у больных ФП повышается • У лиц пожилого и старческого возраста • У лиц с изолированной систолической АГ • При наличии сахарного диабета • У больных с органической патологией сердца: ИБС, ХСН 1. Lees KR, et al. BMJ 2000; 320: 991– 994; 2. Hankey GJ, Warlow CP. Lancet 1999; 354: 1457– 1463; 3. Rogers A, et al. BMJ 1996; 313: 147.
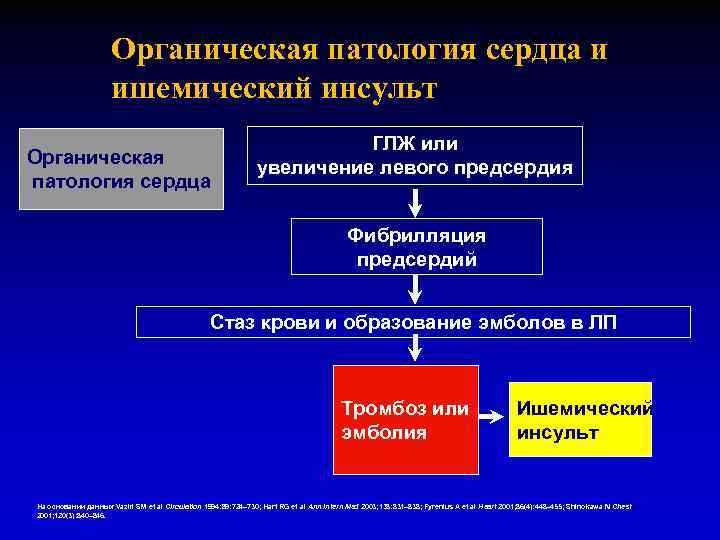 Органическая патология сердца и ишемический инсульт Органическая патология сердца ГЛЖ или увеличение левого предсердия Фибрилляция предсердий Стаз крови и образование эмболов в ЛП Тромбоз или эмболия Ишемический инсульт На основании данных Vaziri SM et al Circulation 1994: 89: 724– 730; Hart RG et al Ann Intern Med 2003; 138: 831– 838; Fyrenius A et al Heart 2001; 86(4): 448– 455; Shinokawa N Chest 2001; 120(3): 840– 846.
Органическая патология сердца и ишемический инсульт Органическая патология сердца ГЛЖ или увеличение левого предсердия Фибрилляция предсердий Стаз крови и образование эмболов в ЛП Тромбоз или эмболия Ишемический инсульт На основании данных Vaziri SM et al Circulation 1994: 89: 724– 730; Hart RG et al Ann Intern Med 2003; 138: 831– 838; Fyrenius A et al Heart 2001; 86(4): 448– 455; Shinokawa N Chest 2001; 120(3): 840– 846.
 Фибрилляция предсердий: структурные изменения предсердий Миолиз Ø изменение миоцитов предсердий Ø увеличение предсердных миоцитов Ø нарушение равновесия саркомеров, исчезновение контрактильных элементов (миолиз) Ø аккумуляция гликогена Эти изменения могут приводить к негомогенности проведения и электрическому разобщению импульсов, что в свою очередь может способствовать поддержанию ФП. Синусовый ритм Фибрилляция предсердий Коннексин 40 Ausma J et al. Circulation. 1997; 96: ; Van der Velden. J Cardiovasc Electrophysiol. 1998; 9: 596 -607.
Фибрилляция предсердий: структурные изменения предсердий Миолиз Ø изменение миоцитов предсердий Ø увеличение предсердных миоцитов Ø нарушение равновесия саркомеров, исчезновение контрактильных элементов (миолиз) Ø аккумуляция гликогена Эти изменения могут приводить к негомогенности проведения и электрическому разобщению импульсов, что в свою очередь может способствовать поддержанию ФП. Синусовый ритм Фибрилляция предсердий Коннексин 40 Ausma J et al. Circulation. 1997; 96: ; Van der Velden. J Cardiovasc Electrophysiol. 1998; 9: 596 -607.
 Клиническое значение предсердного ремоделирования Ø Увеличение продолжительности последующих эпизодов ФП Ø Более низкая вероятность поддержания СР Ø Увеличение размеров предсердий при ФП (часть предсердной миопатии) Ø Увеличение предсердия обеспечивает субстрат для механизма ре-ентри.
Клиническое значение предсердного ремоделирования Ø Увеличение продолжительности последующих эпизодов ФП Ø Более низкая вероятность поддержания СР Ø Увеличение размеров предсердий при ФП (часть предсердной миопатии) Ø Увеличение предсердия обеспечивает субстрат для механизма ре-ентри.
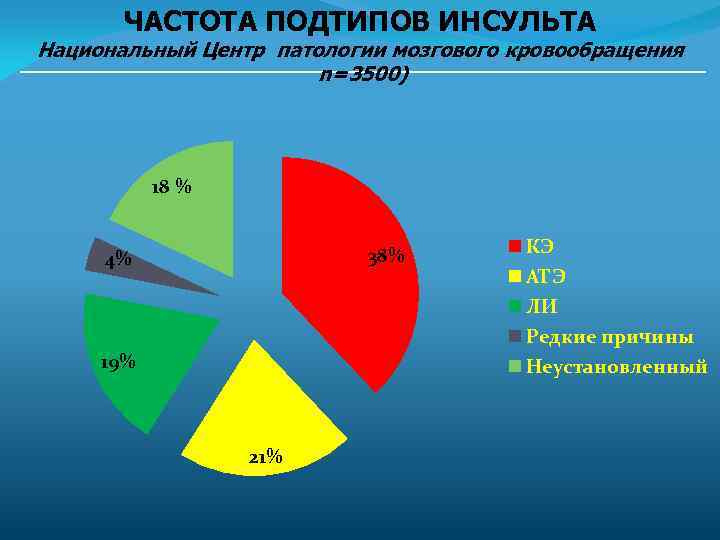 ЧАСТОТА ПОДТИПОВ ИНСУЛЬТА Национальный Центр патологии мозгового кровообращения n=3500) 18 % 38% 4% 19% 21% КЭ АТЭ ЛИ Редкие причины Неустановленный
ЧАСТОТА ПОДТИПОВ ИНСУЛЬТА Национальный Центр патологии мозгового кровообращения n=3500) 18 % 38% 4% 19% 21% КЭ АТЭ ЛИ Редкие причины Неустановленный
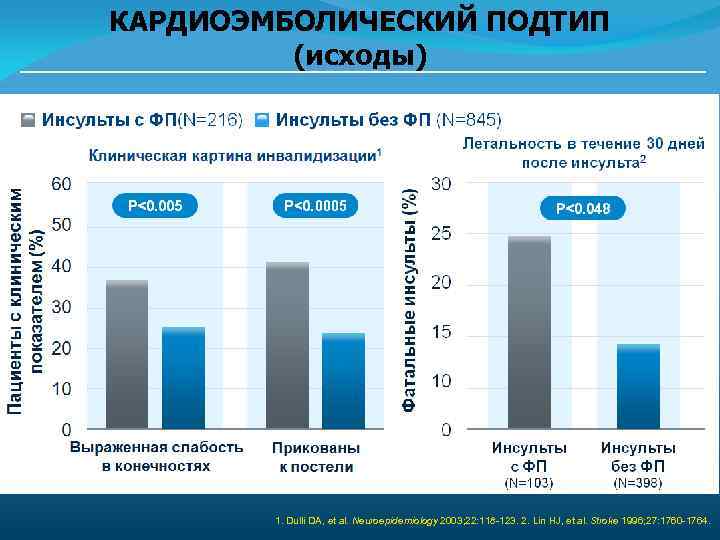 КАРДИОЭМБОЛИЧЕСКИЙ ПОДТИП (исходы) 1. Dulli DA, et al. Neuroepidemiology 2003; 22: 118 -123. 2. Lin HJ, et al. Stroke 1996; 27: 1760 -1764.
КАРДИОЭМБОЛИЧЕСКИЙ ПОДТИП (исходы) 1. Dulli DA, et al. Neuroepidemiology 2003; 22: 118 -123. 2. Lin HJ, et al. Stroke 1996; 27: 1760 -1764.
 ЛОКАЛИЗАЦИЯ ИСТОЧНИКА КАРДИОГЕННОЙ ЭМБОЛИИ
ЛОКАЛИЗАЦИЯ ИСТОЧНИКА КАРДИОГЕННОЙ ЭМБОЛИИ
 ПОТЕНЦИАЛЬНЫЕ КАРДИАЛЬНЫЕ ИСТОЧНИКИ ЭМБОЛИИ 1. ЛЕВЫЕ КАМЕРЫ СЕРДЦА а. Левый желудочек - Фокальная и глобальная патология движений стенки - инфаркт миокарда - желудочковая аневризма миксома и другие опухоли кардиомиопатии б. Левое предсердие - Фокальная и глобальная патология движений стенки - миксома и другие опухоли аневризма межпредсердной перегородки -фибрилляция предсердий - синдром слабости синусного узла - дилатированное предсердие (Hanna and Furlan, 1995)
ПОТЕНЦИАЛЬНЫЕ КАРДИАЛЬНЫЕ ИСТОЧНИКИ ЭМБОЛИИ 1. ЛЕВЫЕ КАМЕРЫ СЕРДЦА а. Левый желудочек - Фокальная и глобальная патология движений стенки - инфаркт миокарда - желудочковая аневризма миксома и другие опухоли кардиомиопатии б. Левое предсердие - Фокальная и глобальная патология движений стенки - миксома и другие опухоли аневризма межпредсердной перегородки -фибрилляция предсердий - синдром слабости синусного узла - дилатированное предсердие (Hanna and Furlan, 1995)
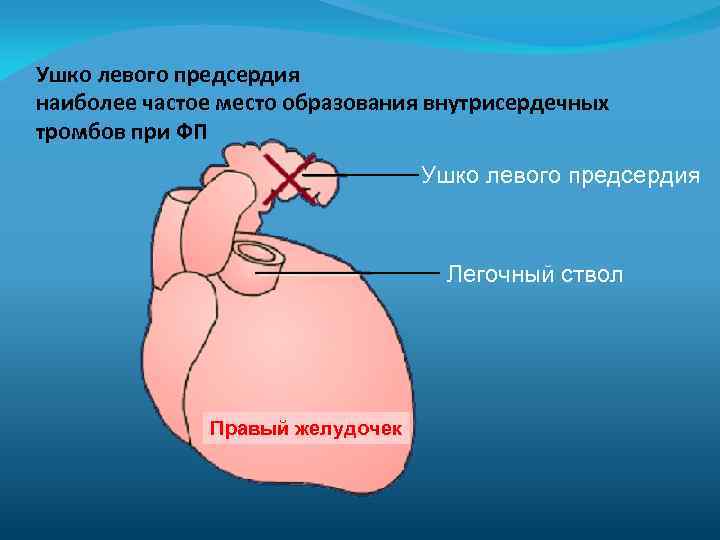 Ушко левого предсердия наиболее частое место образования внутрисердечных тромбов при ФП Ушко левого предсердия Легочный ствол Правый желудочек
Ушко левого предсердия наиболее частое место образования внутрисердечных тромбов при ФП Ушко левого предсердия Легочный ствол Правый желудочек
 ПОТЕНЦИАЛЬНЫЕ КАРДИАЛЬНЫЕ ИСТОЧНИКИ ЭМБОЛИИ 2. КЛАПАНЫ СЕРДЦА а. Клапан аорты - кальцинированный аортальный стеноз б. Митральный клапан в. Искусственные клапаны сердца г. Эндокардит - митральный стеноз и недостаточность - пролапс митрального клапана - кальцификация митрального кольца - трабекулы митрального клапана (Hanna and Furlan, 1995)
ПОТЕНЦИАЛЬНЫЕ КАРДИАЛЬНЫЕ ИСТОЧНИКИ ЭМБОЛИИ 2. КЛАПАНЫ СЕРДЦА а. Клапан аорты - кальцинированный аортальный стеноз б. Митральный клапан в. Искусственные клапаны сердца г. Эндокардит - митральный стеноз и недостаточность - пролапс митрального клапана - кальцификация митрального кольца - трабекулы митрального клапана (Hanna and Furlan, 1995)
 ПОТЕНЦИАЛЬНЫЕ КАРДИАЛЬНЫЕ ИСТОЧНИКИ ЭМБОЛИИ 3. ПАРАДОКСАЛЬНАЯ ЭМБОЛИЯ - открытое овальное окно - дефект межжелудочковой перегородки - дефект межпредсердной перегородки (Hanna and Furlan, 1995)
ПОТЕНЦИАЛЬНЫЕ КАРДИАЛЬНЫЕ ИСТОЧНИКИ ЭМБОЛИИ 3. ПАРАДОКСАЛЬНАЯ ЭМБОЛИЯ - открытое овальное окно - дефект межжелудочковой перегородки - дефект межпредсердной перегородки (Hanna and Furlan, 1995)
 ИСТОЧНИКИ ЭМБОЛИИ «ВЫСОКОГО» РИСКА • Механические протезы клапанов сердца • Фибрилляция предсердий • Синдром слабости синусового узла • Свежий инфаркт миокарда (менее 4 недель) • Дилатационная кардиомиопатия • Глобальная патология движений стенки миокарда • Миксома • Инфекционный эндокардит
ИСТОЧНИКИ ЭМБОЛИИ «ВЫСОКОГО» РИСКА • Механические протезы клапанов сердца • Фибрилляция предсердий • Синдром слабости синусового узла • Свежий инфаркт миокарда (менее 4 недель) • Дилатационная кардиомиопатия • Глобальная патология движений стенки миокарда • Миксома • Инфекционный эндокардит
 Классификация аритмий по клинической значимости Модифицировано по Bigger T. (1984) Доброкачественные аритмии (не влияют на жизненный прогноз) Потенциально злокачественные аритмии (отягощают жизненный прогноз) Злокачественные аритмии (угрожают жизни)
Классификация аритмий по клинической значимости Модифицировано по Bigger T. (1984) Доброкачественные аритмии (не влияют на жизненный прогноз) Потенциально злокачественные аритмии (отягощают жизненный прогноз) Злокачественные аритмии (угрожают жизни)
 Незначимые для течения и прогноза заболевания • • • Синусовая тахикардия · Синусовая брадикардия · АВ - блокада I степени · Блокады ножек пучка Гиса · Единичные экстрасистолы · Фибрилляция предсердий с ЧСС менее 110 в минуту
Незначимые для течения и прогноза заболевания • • • Синусовая тахикардия · Синусовая брадикардия · АВ - блокада I степени · Блокады ножек пучка Гиса · Единичные экстрасистолы · Фибрилляция предсердий с ЧСС менее 110 в минуту
 Потенциально злокачественные аритмии (при органических изменениях сердца) • Желудочковая пароксизмальная тахикардия • Фибрилляция предсердий • Трепетание предсердий • Суправентрикулярная пароксизмальная тахикардия
Потенциально злокачественные аритмии (при органических изменениях сердца) • Желудочковая пароксизмальная тахикардия • Фибрилляция предсердий • Трепетание предсердий • Суправентрикулярная пароксизмальная тахикардия
 Что такое органические изменения сердца? • Выраженные признаки ХСН, ФВ ЛЖ ≤ 40% • Острые формы ИБС • Гипертрофия миокарда ЛЖ > 1, 4 см
Что такое органические изменения сердца? • Выраженные признаки ХСН, ФВ ЛЖ ≤ 40% • Острые формы ИБС • Гипертрофия миокарда ЛЖ > 1, 4 см
 Угрожающие (злокачественные) аритмии • Фибрилляция желудочков • Полиморфная желудочковая тахикардия • Мерцательная тахиаритмия с широкими комплексами QRS при синдроме WPW • Трифасцикулярная блокада II-III степени
Угрожающие (злокачественные) аритмии • Фибрилляция желудочков • Полиморфная желудочковая тахикардия • Мерцательная тахиаритмия с широкими комплексами QRS при синдроме WPW • Трифасцикулярная блокада II-III степени
 Достигнуты успехи в изучении естественного течения ФП от стадии, не имеющей клинических проявлений до конечной стадии – необратимой аритмии ассоциируется с высоким риском развития серьезных ССО
Достигнуты успехи в изучении естественного течения ФП от стадии, не имеющей клинических проявлений до конечной стадии – необратимой аритмии ассоциируется с высоким риском развития серьезных ССО
 Рекомендации РКО, ВНОА и АССХ, 2012 г. • Диагностика и лечение фибрилляции предсердий • КИ «ARISTOTLE» , «ROCKET-AF» - расширили спектр новых пероральных антикоагулянтов с целью предупреждения инсультов и СТЭ • КИ «PALLAS» - изменения в выбор ААП, используемых для контроля ритма и контроля ЧСС при ФП
Рекомендации РКО, ВНОА и АССХ, 2012 г. • Диагностика и лечение фибрилляции предсердий • КИ «ARISTOTLE» , «ROCKET-AF» - расширили спектр новых пероральных антикоагулянтов с целью предупреждения инсультов и СТЭ • КИ «PALLAS» - изменения в выбор ААП, используемых для контроля ритма и контроля ЧСС при ФП
 Классификация ФП Европейского общества кардиологов (2010 г. ) 1. Впервые выявленная ФП: Впервые возникший эпизод ФП вне зависимости от продолжительности (не исключает наличия ранее бессимптомных эпизодов ФП) 2. Пароксизмальная форма ФП: 1. ФП с возможностью спонтанного прекращения (купируется самостоятельно) 2. Продолжительность аритмии от нескольких минут до 7 суток Тактика: медикаментозная профилактика рецидивов аритмии 3. Персистирующая (устойчивая) форма ФП: 1. ФП, не способная прекратиться спонтанно (не купируется самостоятельно) 2. Продолжительность аритмии более 7 дней Тактика: либо попытка восстановления CР и последующая медикаментозная профилактика рецидива аритмии; либо переход в постоянную форму ФП 4. Длительно персистирующая ФП : ФП длится более 1 года, но принято решение восстановить СР 5. Постоянная форма ФП: ФП не поддается мед. или ЭКВ, отказ от дальнейших попыток восстановления СР Тактика: контроль частоты и ритма желудочковых сокращений в сочетании с постоянной антикоагулянтной или антиагрегантной терапией
Классификация ФП Европейского общества кардиологов (2010 г. ) 1. Впервые выявленная ФП: Впервые возникший эпизод ФП вне зависимости от продолжительности (не исключает наличия ранее бессимптомных эпизодов ФП) 2. Пароксизмальная форма ФП: 1. ФП с возможностью спонтанного прекращения (купируется самостоятельно) 2. Продолжительность аритмии от нескольких минут до 7 суток Тактика: медикаментозная профилактика рецидивов аритмии 3. Персистирующая (устойчивая) форма ФП: 1. ФП, не способная прекратиться спонтанно (не купируется самостоятельно) 2. Продолжительность аритмии более 7 дней Тактика: либо попытка восстановления CР и последующая медикаментозная профилактика рецидива аритмии; либо переход в постоянную форму ФП 4. Длительно персистирующая ФП : ФП длится более 1 года, но принято решение восстановить СР 5. Постоянная форма ФП: ФП не поддается мед. или ЭКВ, отказ от дальнейших попыток восстановления СР Тактика: контроль частоты и ритма желудочковых сокращений в сочетании с постоянной антикоагулянтной или антиагрегантной терапией
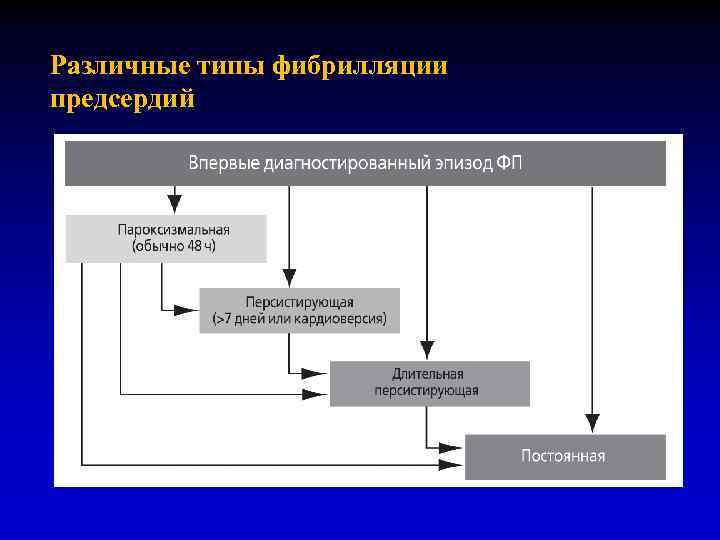 Различные типы фибрилляции предсердий
Различные типы фибрилляции предсердий
 Цели лечения фибрилляции предсердий Уменьшение симптомов аритмии Устранение гемодинамических нарушений Улучшение прогноза – профилактика инсульта
Цели лечения фибрилляции предсердий Уменьшение симптомов аритмии Устранение гемодинамических нарушений Улучшение прогноза – профилактика инсульта
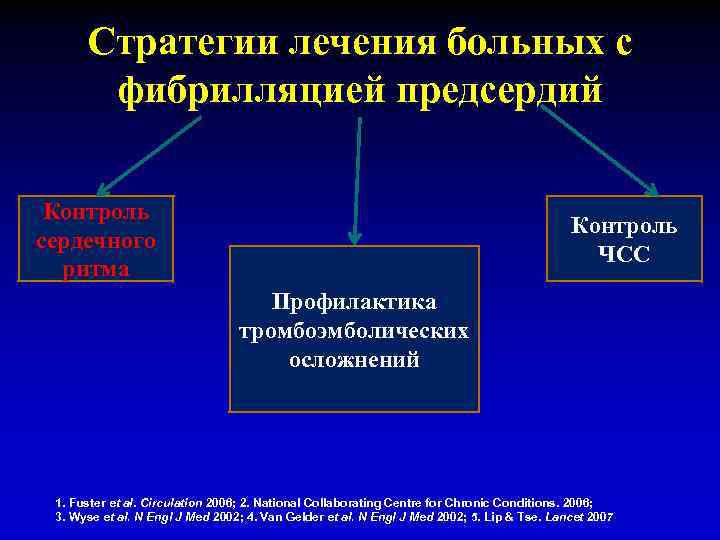 Стратегии лечения больных с фибрилляцией предсердий Контроль сердечного ритма Контроль ЧСС Профилактика тромбоэмболических осложнений 1. Fuster et al. Circulation 2006; 2. National Collaborating Centre for Chronic Conditions. 2006; 3. Wyse et al. N Engl J Med 2002; 4. Van Gelder et al. N Engl J Med 2002; 5. Lip & Tse. Lancet 2007
Стратегии лечения больных с фибрилляцией предсердий Контроль сердечного ритма Контроль ЧСС Профилактика тромбоэмболических осложнений 1. Fuster et al. Circulation 2006; 2. National Collaborating Centre for Chronic Conditions. 2006; 3. Wyse et al. N Engl J Med 2002; 4. Van Gelder et al. N Engl J Med 2002; 5. Lip & Tse. Lancet 2007
 КОНТРОЛЬ СЕРДЕЧНОГО РИТМА: ЭТИОТРОПНОЕ ЛЕЧЕНИЕ ФП Заболевания Вид аритмии Этиотропная терапия Митральный порок сердца: стеноз АВ - отверстия Предсердная ЭС, ФП, ПТ хирургическое стеноза миокардит Все виды нарушений сердечного ритма противовоспалительная терапия тиреотоксикоз Синусовая тахикардия, ЭС, ПНТ, ФП лечение тиреотоксикоза лечение алкогольное поражение ЭС, ПТ, ФП сердца Лечение алкоголизма Синдром ПВЖ ЭС, ПТ, ФП, ТП Хирургическое лечение ДПП Вторичный гиперальдостеронизм ЭС, ФП Ингибиторы АПФ, Спиронолактон, Препараты калия Передозировка СГ, верапамила, ААП, БАБ Все виды аритмий, ФП Отмена лекарств Невроз, климакс, ВСД ЭС, СТ, ППТ, ФП Лечение заболеваний
КОНТРОЛЬ СЕРДЕЧНОГО РИТМА: ЭТИОТРОПНОЕ ЛЕЧЕНИЕ ФП Заболевания Вид аритмии Этиотропная терапия Митральный порок сердца: стеноз АВ - отверстия Предсердная ЭС, ФП, ПТ хирургическое стеноза миокардит Все виды нарушений сердечного ритма противовоспалительная терапия тиреотоксикоз Синусовая тахикардия, ЭС, ПНТ, ФП лечение тиреотоксикоза лечение алкогольное поражение ЭС, ПТ, ФП сердца Лечение алкоголизма Синдром ПВЖ ЭС, ПТ, ФП, ТП Хирургическое лечение ДПП Вторичный гиперальдостеронизм ЭС, ФП Ингибиторы АПФ, Спиронолактон, Препараты калия Передозировка СГ, верапамила, ААП, БАБ Все виды аритмий, ФП Отмена лекарств Невроз, климакс, ВСД ЭС, СТ, ППТ, ФП Лечение заболеваний
 Классификация антиаритмических препаратов (модифицировано по E. Vaughan Williams, D. Harrison, B. Singh) Класс ААП Препараты Класс I Блокаторы быстрых натриевых каналов I А Умеренное замедление проведения, удлинение Хинидин, Новокаинамид, потенциала действия Дизопирамид I В Минимальное замедление проведения, Лидокаин, Мексилетин, укорочение потенциала действия Дифенин I С Выраженное замедление проведения, Пропафенон, Этацизин, минимальное удлинение потенциала действия Аплапинин и др. Класс II Блокаторы -адренорецепторов II А Неселективные II В Кардиоселективные Пропанолол, Надолол, Пиндолол Атенолол, Метопролол, Бисопролол и др. Класс III Блокаторы калиевых каналов Удлинение реполяризации. Амиодарон, Соталол, Ибутилид, Нибентан и др. Класс. VI Блокаторы медленных кальциевых каналов Верапамил, Дилтиазем
Классификация антиаритмических препаратов (модифицировано по E. Vaughan Williams, D. Harrison, B. Singh) Класс ААП Препараты Класс I Блокаторы быстрых натриевых каналов I А Умеренное замедление проведения, удлинение Хинидин, Новокаинамид, потенциала действия Дизопирамид I В Минимальное замедление проведения, Лидокаин, Мексилетин, укорочение потенциала действия Дифенин I С Выраженное замедление проведения, Пропафенон, Этацизин, минимальное удлинение потенциала действия Аплапинин и др. Класс II Блокаторы -адренорецепторов II А Неселективные II В Кардиоселективные Пропанолол, Надолол, Пиндолол Атенолол, Метопролол, Бисопролол и др. Класс III Блокаторы калиевых каналов Удлинение реполяризации. Амиодарон, Соталол, Ибутилид, Нибентан и др. Класс. VI Блокаторы медленных кальциевых каналов Верапамил, Дилтиазем
 КОНТРОЛЬ СЕРДЕЧНОГО РИТМА • восстановление синусового ритма : • новокаинамид 10, 0 в/в – 91%, • пропафенон в/в - 81%, • амиодарон в/в – 86%, • верапамил в/в – 78%; • электрическая дефибрилляция – 200 - 360 Дж, эффективность 75 -90%, сравнительно безопасна после соответствующей подготовки, приема антикоагулянтной терапии и при ЭКГ - контроле);
КОНТРОЛЬ СЕРДЕЧНОГО РИТМА • восстановление синусового ритма : • новокаинамид 10, 0 в/в – 91%, • пропафенон в/в - 81%, • амиодарон в/в – 86%, • верапамил в/в – 78%; • электрическая дефибрилляция – 200 - 360 Дж, эффективность 75 -90%, сравнительно безопасна после соответствующей подготовки, приема антикоагулянтной терапии и при ЭКГ - контроле);
 Рекомендуемые схемы медикаментозной кардиоверсии (ЕОК, 2010 г. ) Флекаинид в/в 2 мг/кг в течение 10 минут. Применяется при недавно возникшей ФП (менее 24 часов) с эфф-тью восстановления ритма в 67 -92% случаев за первые 6 часов, хотя у большинства пациентов СР восстанавливается в течение 1 час после в/в Флекаинид перорально. Рекомендуемые дозы 200400 мг. Может быть эффективен при недавно начавшейся ФП, причем пациент может его принимать самостоятельно. Мало эффективен при ТП и персистирующей форме МА. Следует избегать при сниженной сократительной способности ЛЖ и ишемии миокарда. Пропафенон 2 мг/кг в/в капельно (ожидаемый эффект от 30 минут до 2 часов) или перорально в дозе 450 -600 мг (ожидаемый эффект через 2 – 6 часов). Высокая эффективность от 41 до 91%. Имеет ограниченное применение при персистирующей форме ФП и ТП. Не следует использовать у пациентов со сниженной сократительной способностью ЛЖ и ишемией миокарда. Вследствие наличия слабого β-блокирующего действия противопоказан при ХОБЛ. Амиодарон 5 мг/кг в/в капельно в течение 1 часа (ожидаемый эффект в течение 24 часов). Эффективность восстановления СР 80 -90%, но наступает на несколько часов позже, по сравнению с назначением флекаинида или пропафенона. Можно использовать у пациентов с органическими заболеваниями сердца. Ибутилид двукратное введение 1 мг в/в в течение 10 минут с 10 -ти минутным перерывом между введениями. Эффективен в 50% случаев в течение 90 минут. Осложнение полиморфная ЖТ «Torsada de poindes» и удлинение QT на 60 мсек. Может быть назначен при недавно возникшей ФП на фоне органической патологии сердца, но в отсутствии гипотензии и выраженной ХСН.
Рекомендуемые схемы медикаментозной кардиоверсии (ЕОК, 2010 г. ) Флекаинид в/в 2 мг/кг в течение 10 минут. Применяется при недавно возникшей ФП (менее 24 часов) с эфф-тью восстановления ритма в 67 -92% случаев за первые 6 часов, хотя у большинства пациентов СР восстанавливается в течение 1 час после в/в Флекаинид перорально. Рекомендуемые дозы 200400 мг. Может быть эффективен при недавно начавшейся ФП, причем пациент может его принимать самостоятельно. Мало эффективен при ТП и персистирующей форме МА. Следует избегать при сниженной сократительной способности ЛЖ и ишемии миокарда. Пропафенон 2 мг/кг в/в капельно (ожидаемый эффект от 30 минут до 2 часов) или перорально в дозе 450 -600 мг (ожидаемый эффект через 2 – 6 часов). Высокая эффективность от 41 до 91%. Имеет ограниченное применение при персистирующей форме ФП и ТП. Не следует использовать у пациентов со сниженной сократительной способностью ЛЖ и ишемией миокарда. Вследствие наличия слабого β-блокирующего действия противопоказан при ХОБЛ. Амиодарон 5 мг/кг в/в капельно в течение 1 часа (ожидаемый эффект в течение 24 часов). Эффективность восстановления СР 80 -90%, но наступает на несколько часов позже, по сравнению с назначением флекаинида или пропафенона. Можно использовать у пациентов с органическими заболеваниями сердца. Ибутилид двукратное введение 1 мг в/в в течение 10 минут с 10 -ти минутным перерывом между введениями. Эффективен в 50% случаев в течение 90 минут. Осложнение полиморфная ЖТ «Torsada de poindes» и удлинение QT на 60 мсек. Может быть назначен при недавно возникшей ФП на фоне органической патологии сердца, но в отсутствии гипотензии и выраженной ХСН.
 С целью предупреждения рецидивов ФП показано применение следующих препаратов (ЕОК, 2010 г) Флекаинид 100200 мг 2 раза в сутки. Противопоказан при снижении клиренса креатинина менее 50 мг/мл, при ИБС и сниженной ФВ, с осторожностью при блокаде ЛНПГ. Регулярный ЭКГмониторинг с оценкой длит. комплекса QRS – не более 25% по сравнению с исходной (проаритмогенный эффект). Пропафенон 150 – 300 мг трижды в сутки. С осторожностью при нарушении проводимости, увеличении длительности QRS более 25% - уменьшение дозы или отмена препарата. Амиодарон 600 мг (4 недели), 400 мг (4 нед), затем по 200 мг. Предотвращает рецидивы ФП лучше чем пропафенон и соталол. Препарат выбора у пациентов с органической патологией сердца, включая ХСН. Возможно проаритмогенное действие, контроль QT (не более 500 мсек). Соталол 80 -160 мг 2 раза в сутки. Предотвращает рецидивы ФП менее эффективно, чем амиодарон. Проаритмогенное действие связано с удлинением QT и брадикардией. При удлинении QT интервала более 500 мг- препарат отменяют или снизить дозу. Риск развития аритмии выше у женщин и пациентов с выраж. ГМЛЖ. Дронедарон 400 мг 2 раза в сутки. Блокатор NA, К и Cа каналов кардиомиоцитов и обладает неконкурентной антиадренэргической активностью. Эффективность ниже, чем у амиодарона, но обладает меньшей токсичностью. Противопоказан при III-IV ФК ХСН и приеме препаратов, удлиняющих QT интервал.
С целью предупреждения рецидивов ФП показано применение следующих препаратов (ЕОК, 2010 г) Флекаинид 100200 мг 2 раза в сутки. Противопоказан при снижении клиренса креатинина менее 50 мг/мл, при ИБС и сниженной ФВ, с осторожностью при блокаде ЛНПГ. Регулярный ЭКГмониторинг с оценкой длит. комплекса QRS – не более 25% по сравнению с исходной (проаритмогенный эффект). Пропафенон 150 – 300 мг трижды в сутки. С осторожностью при нарушении проводимости, увеличении длительности QRS более 25% - уменьшение дозы или отмена препарата. Амиодарон 600 мг (4 недели), 400 мг (4 нед), затем по 200 мг. Предотвращает рецидивы ФП лучше чем пропафенон и соталол. Препарат выбора у пациентов с органической патологией сердца, включая ХСН. Возможно проаритмогенное действие, контроль QT (не более 500 мсек). Соталол 80 -160 мг 2 раза в сутки. Предотвращает рецидивы ФП менее эффективно, чем амиодарон. Проаритмогенное действие связано с удлинением QT и брадикардией. При удлинении QT интервала более 500 мг- препарат отменяют или снизить дозу. Риск развития аритмии выше у женщин и пациентов с выраж. ГМЛЖ. Дронедарон 400 мг 2 раза в сутки. Блокатор NA, К и Cа каналов кардиомиоцитов и обладает неконкурентной антиадренэргической активностью. Эффективность ниже, чем у амиодарона, но обладает меньшей токсичностью. Противопоказан при III-IV ФК ХСН и приеме препаратов, удлиняющих QT интервал.
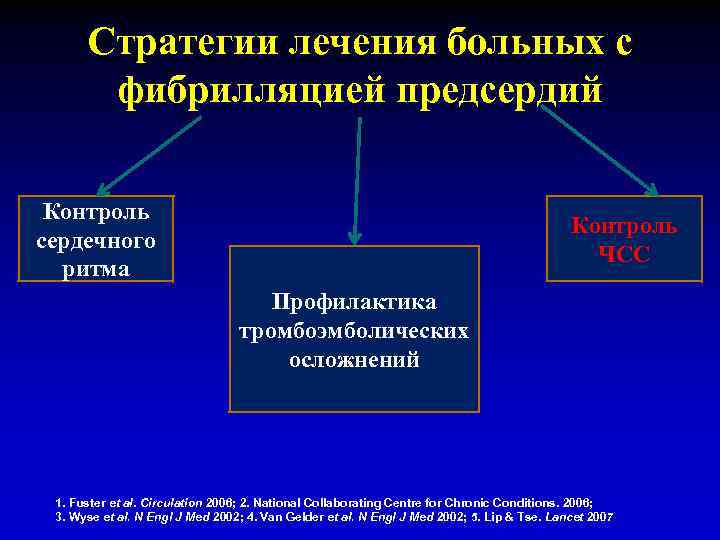 Стратегии лечения больных с фибрилляцией предсердий Контроль сердечного ритма Контроль ЧСС Профилактика тромбоэмболических осложнений 1. Fuster et al. Circulation 2006; 2. National Collaborating Centre for Chronic Conditions. 2006; 3. Wyse et al. N Engl J Med 2002; 4. Van Gelder et al. N Engl J Med 2002; 5. Lip & Tse. Lancet 2007
Стратегии лечения больных с фибрилляцией предсердий Контроль сердечного ритма Контроль ЧСС Профилактика тромбоэмболических осложнений 1. Fuster et al. Circulation 2006; 2. National Collaborating Centre for Chronic Conditions. 2006; 3. Wyse et al. N Engl J Med 2002; 4. Van Gelder et al. N Engl J Med 2002; 5. Lip & Tse. Lancet 2007
 Контроль ЧСС (Национальные рекомендации, 2012) Бета-адреноблокаторы Атенолол 25 -100 мг 1 раз в день Бисопролол 2, 5 -10 мг 1 раз в день Карведилол 3, 125 – 25 мг 2 раза в день Метопролол 2, 5 -5 мг бол. в теч. 2 мин (до 3 доз) в/в; 100 -200 мг 1 раз/сут Пропранолол 0, 15 мг/кг в течение 1 мин в/в; 10 -40 мг 3 раз/день Эсмолол 50 -200 мкг/кг/мин в/в Недигидропиридиновые антагонисты кальция Верапамил в/в 0, 0375 – 0, 15 мг/кг в течение 2 мин; 40 мг 2 раза в день; 360 мг 1 раз в день (пролонг. форма) Дилтиазем 60 мг 3 раза в день; 360 мг 1 раз/день (пролонг. форма) Сердечные гликозиды Дигитоксин 0, 4– 0, 6 мг в/в; 0, 05 -0, 1 мг один раз в день Дигоксин 0, 5– 1 мг в/в; 0, 125 -0, 5 мг один раз в день Другие Амиодарон 5 мг/кг в течение 1 ч, поддерживающая доза 50 мг/ч в/в; 100 -200 мг один раз в день
Контроль ЧСС (Национальные рекомендации, 2012) Бета-адреноблокаторы Атенолол 25 -100 мг 1 раз в день Бисопролол 2, 5 -10 мг 1 раз в день Карведилол 3, 125 – 25 мг 2 раза в день Метопролол 2, 5 -5 мг бол. в теч. 2 мин (до 3 доз) в/в; 100 -200 мг 1 раз/сут Пропранолол 0, 15 мг/кг в течение 1 мин в/в; 10 -40 мг 3 раз/день Эсмолол 50 -200 мкг/кг/мин в/в Недигидропиридиновые антагонисты кальция Верапамил в/в 0, 0375 – 0, 15 мг/кг в течение 2 мин; 40 мг 2 раза в день; 360 мг 1 раз в день (пролонг. форма) Дилтиазем 60 мг 3 раза в день; 360 мг 1 раз/день (пролонг. форма) Сердечные гликозиды Дигитоксин 0, 4– 0, 6 мг в/в; 0, 05 -0, 1 мг один раз в день Дигоксин 0, 5– 1 мг в/в; 0, 125 -0, 5 мг один раз в день Другие Амиодарон 5 мг/кг в течение 1 ч, поддерживающая доза 50 мг/ч в/в; 100 -200 мг один раз в день
 Стратегии лечения больных с фибрилляцией предсердий Контроль сердечного ритма Контроль ЧСС Профилактика тромбоэмболических осложнений Вне зависимости от того, какая стратегия лечения фибрилляции предсердий будет выбрана (контроль ритма или частоты), ключевой позицией остается профилактика тромбоэмболических событий 1, 5 1. Fuster et al. Circulation 2006; 2. National Collaborating Centre for Chronic Conditions. 2006; 3. Wyse et al. N Engl J Med 2002; 4. Van Gelder et al. N Engl J Med 2002; 5. Lip & Tse. Lancet 2007
Стратегии лечения больных с фибрилляцией предсердий Контроль сердечного ритма Контроль ЧСС Профилактика тромбоэмболических осложнений Вне зависимости от того, какая стратегия лечения фибрилляции предсердий будет выбрана (контроль ритма или частоты), ключевой позицией остается профилактика тромбоэмболических событий 1, 5 1. Fuster et al. Circulation 2006; 2. National Collaborating Centre for Chronic Conditions. 2006; 3. Wyse et al. N Engl J Med 2002; 4. Van Gelder et al. N Engl J Med 2002; 5. Lip & Tse. Lancet 2007
 Важные позиции • Максимально эффективно и безопасно использовать препараты из группы пероральных антикоагулянтов для профилактики ТЭО у больных с ФП неклапанной этиологии • Выбор конкретного антикоагулянта должен осуществляться индивидуально! • Решить, необходимо ли пациенту с ФП назначение антикоагулянтов?
Важные позиции • Максимально эффективно и безопасно использовать препараты из группы пероральных антикоагулянтов для профилактики ТЭО у больных с ФП неклапанной этиологии • Выбор конкретного антикоагулянта должен осуществляться индивидуально! • Решить, необходимо ли пациенту с ФП назначение антикоагулянтов?
 Шкала риска развития инсульта у пациентов с ФП CHA 2 DS 2 VASc (бальная оценка наиболее распространенных ФР при неклапанной ФП) Рекомендации Европейского общества кардиологов по ФП, 2010 фактор риска (англ. ) фактор риска C балл congestive heart failure/LV застойная сердечная dysfunction недостаточность/дисфункция ЛЖ 1 H hypertension гипертония 1 A 2 age ≥ 75 возраст ≥ 75 2 D diabetes mellitus сахарный диабет 1 S 2 stroke/TIA/thromboembolism инсульт/ТИА/тромбоэмболия в анамнезе 2 V vascular disease поражение сосудов атеросклероз периферических сосудов) 1 (ИМ, аорты, A age 65 -74 возраст 65 -74 1 Sc sex category (female sex) пол (женский) 1
Шкала риска развития инсульта у пациентов с ФП CHA 2 DS 2 VASc (бальная оценка наиболее распространенных ФР при неклапанной ФП) Рекомендации Европейского общества кардиологов по ФП, 2010 фактор риска (англ. ) фактор риска C балл congestive heart failure/LV застойная сердечная dysfunction недостаточность/дисфункция ЛЖ 1 H hypertension гипертония 1 A 2 age ≥ 75 возраст ≥ 75 2 D diabetes mellitus сахарный диабет 1 S 2 stroke/TIA/thromboembolism инсульт/ТИА/тромбоэмболия в анамнезе 2 V vascular disease поражение сосудов атеросклероз периферических сосудов) 1 (ИМ, аорты, A age 65 -74 возраст 65 -74 1 Sc sex category (female sex) пол (женский) 1
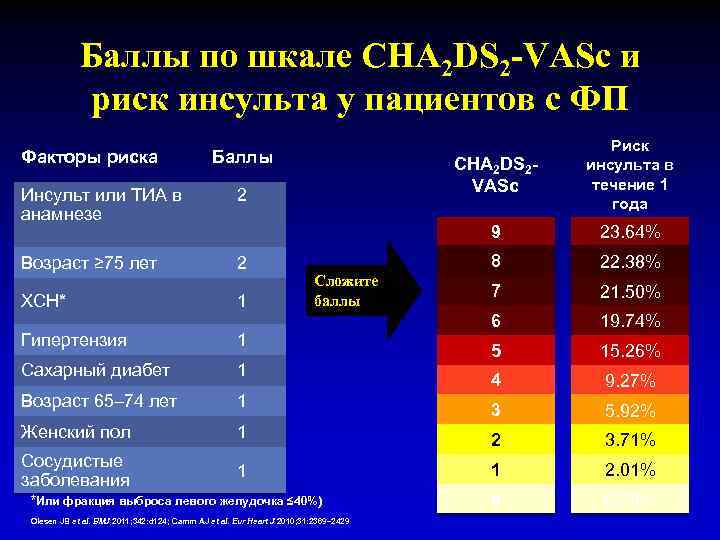 Баллы по шкале CHA 2 DS 2 -VASc и риск инсульта у пациентов с ФП Факторы риска CHA 2 DS 2 VASc Риск инсульта в течение 1 года 9 23. 64% 8 Баллы 22. 38% 7 21. 50% 6 19. 74% 5 15. 26% 4 9. 27% Инсульт или ТИА в анамнезе 2 Возраст ≥ 75 лет 2 ХСН* 1 Гипертензия 1 Сахарный диабет 1 Возраст 65– 74 лет 1 3 5. 92% Женский пол 1 2 3. 71% Сосудистые заболевания 1 1 2. 01% 0 0. 78% Сложите баллы *Или фракция выброса левого желудочка ≤ 40%) Olesen JB et al. BMJ 2011; 342: d 124; Camm AJ et al. Eur Heart J 2010; 31: 2369– 2429
Баллы по шкале CHA 2 DS 2 -VASc и риск инсульта у пациентов с ФП Факторы риска CHA 2 DS 2 VASc Риск инсульта в течение 1 года 9 23. 64% 8 Баллы 22. 38% 7 21. 50% 6 19. 74% 5 15. 26% 4 9. 27% Инсульт или ТИА в анамнезе 2 Возраст ≥ 75 лет 2 ХСН* 1 Гипертензия 1 Сахарный диабет 1 Возраст 65– 74 лет 1 3 5. 92% Женский пол 1 2 3. 71% Сосудистые заболевания 1 1 2. 01% 0 0. 78% Сложите баллы *Или фракция выброса левого желудочка ≤ 40%) Olesen JB et al. BMJ 2011; 342: d 124; Camm AJ et al. Eur Heart J 2010; 31: 2369– 2429
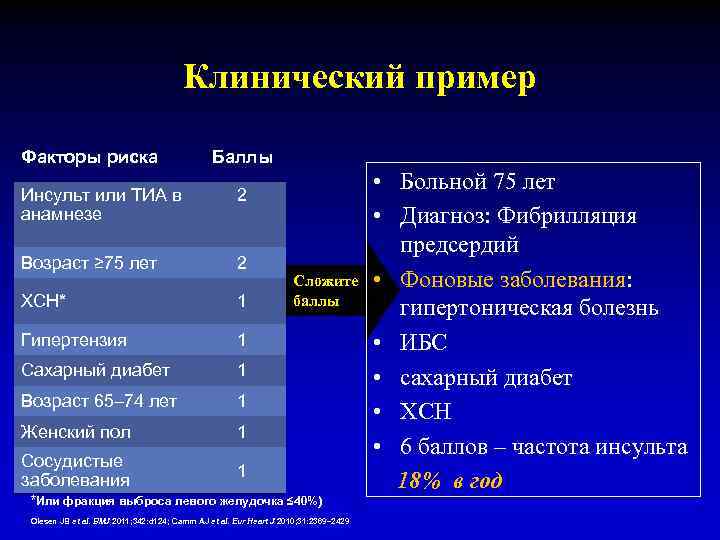 Клинический пример Факторы риска Баллы Инсульт или ТИА в анамнезе 2 Возраст ≥ 75 лет 2 ХСН* 1 Гипертензия 1 Сахарный диабет 1 Возраст 65– 74 лет 1 Женский пол 1 Сосудистые заболевания 1 Сложите баллы *Или фракция выброса левого желудочка ≤ 40%) Olesen JB et al. BMJ 2011; 342: d 124; Camm AJ et al. Eur Heart J 2010; 31: 2369– 2429 • Больной 75 лет • Диагноз: Фибрилляция предсердий • Фоновые заболевания: гипертоническая болезнь • ИБС • сахарный диабет • ХСН • 6 баллов – частота инсульта 18% в год
Клинический пример Факторы риска Баллы Инсульт или ТИА в анамнезе 2 Возраст ≥ 75 лет 2 ХСН* 1 Гипертензия 1 Сахарный диабет 1 Возраст 65– 74 лет 1 Женский пол 1 Сосудистые заболевания 1 Сложите баллы *Или фракция выброса левого желудочка ≤ 40%) Olesen JB et al. BMJ 2011; 342: d 124; Camm AJ et al. Eur Heart J 2010; 31: 2369– 2429 • Больной 75 лет • Диагноз: Фибрилляция предсердий • Фоновые заболевания: гипертоническая болезнь • ИБС • сахарный диабет • ХСН • 6 баллов – частота инсульта 18% в год
 Клинический пример Факторы риска Баллы Инсульт или ТИА в анамнезе 2 Возраст ≥ 75 лет 2 ХСН* 1 Гипертензия 1 Сахарный диабет 1 Возраст 65– 74 лет 1 Женский пол 1 Сосудистые заболевания 1 • Больная 56 лет • Диагноз: Фибрилляция предсердий • Фоновые заболевания: гипертоническая болезнь II ст. • Из анамнеза: • Пароксизмы ФП беспокоят около 4 -х лет с частотой 2 -3 раза в год Сложите баллы *Или фракция выброса левого желудочка ≤ 40%) Olesen JB et al. BMJ 2011; 342: d 124; Camm AJ et al. Eur Heart J 2010; 31: 2369– 2429 • 2 балла – частота инсульта 4% в год • Умеренный риск
Клинический пример Факторы риска Баллы Инсульт или ТИА в анамнезе 2 Возраст ≥ 75 лет 2 ХСН* 1 Гипертензия 1 Сахарный диабет 1 Возраст 65– 74 лет 1 Женский пол 1 Сосудистые заболевания 1 • Больная 56 лет • Диагноз: Фибрилляция предсердий • Фоновые заболевания: гипертоническая болезнь II ст. • Из анамнеза: • Пароксизмы ФП беспокоят около 4 -х лет с частотой 2 -3 раза в год Сложите баллы *Или фракция выброса левого желудочка ≤ 40%) Olesen JB et al. BMJ 2011; 342: d 124; Camm AJ et al. Eur Heart J 2010; 31: 2369– 2429 • 2 балла – частота инсульта 4% в год • Умеренный риск
 Подход к профилактике тромбоэмболий у пациентов с фибрилляцией предсердий балл по шкале CHA 2 DS 2 VASc ≥ 2 1 0 Рекомендуемая терапия непрямые антикоагулянты (предпочтительно), либо аспирин в дозе 75 -325 мг в сутки, либо отсутствие медикаментозной терапии (предпочтительно)
Подход к профилактике тромбоэмболий у пациентов с фибрилляцией предсердий балл по шкале CHA 2 DS 2 VASc ≥ 2 1 0 Рекомендуемая терапия непрямые антикоагулянты (предпочтительно), либо аспирин в дозе 75 -325 мг в сутки, либо отсутствие медикаментозной терапии (предпочтительно)
 Шкала оценки риска кровотечений HAS-ВLED (2012 г. ) HAS-ВLED 0 -9 баллов H Гипертония A Нарушение функции печени и/или почек* S Инсульт 1 В Кровотечение 1 L Лабильное МНО 1 E Возраст > 65 лет 1 D Алкоголь и/или лекарства* Пояснения 1 1 -2 (за каждый по 1) САД > 160 мм рт. ст. Почки: цирроз или билирубин > 2 в. гр. н. , АСТ (АЛТ) > 3 в. гр. н. В анамнезе или петехии или анемия Сочетанное применение аспирина, НПВП При 3 баллах и более – высокий риск кровотечений
Шкала оценки риска кровотечений HAS-ВLED (2012 г. ) HAS-ВLED 0 -9 баллов H Гипертония A Нарушение функции печени и/или почек* S Инсульт 1 В Кровотечение 1 L Лабильное МНО 1 E Возраст > 65 лет 1 D Алкоголь и/или лекарства* Пояснения 1 1 -2 (за каждый по 1) САД > 160 мм рт. ст. Почки: цирроз или билирубин > 2 в. гр. н. , АСТ (АЛТ) > 3 в. гр. н. В анамнезе или петехии или анемия Сочетанное применение аспирина, НПВП При 3 баллах и более – высокий риск кровотечений
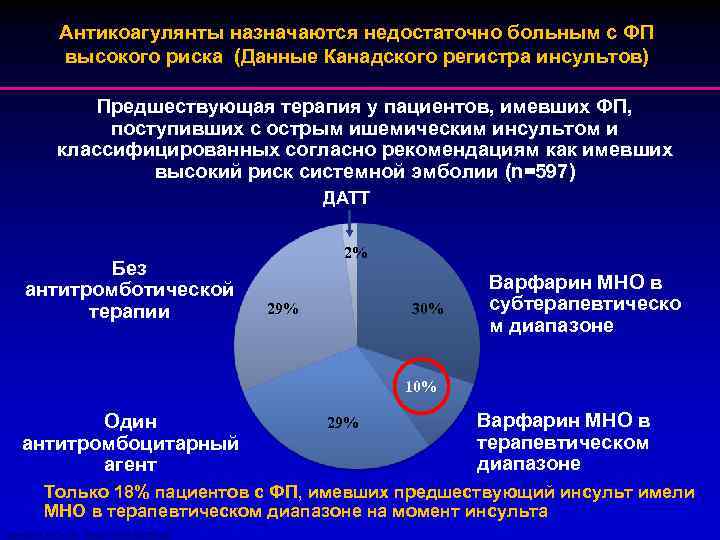 Антикоагулянты назначаются недостаточно больным с ФП высокого риска (Данные Канадского регистра инсультов) Предшествующая терапия у пациентов, имевших ФП, поступивших с острым ишемическим инсультом и классифицированных согласно рекомендациям как имевших высокий риск системной эмболии (n=597) ДАТТ Без антитромботической терапии 2% 29% 30% Варфарин МНО в субтерапевтическо м диапазоне 10% Один антитромбоцитарный агент 29% Варфарин МНО в терапевтическом диапазоне Только 18% пациентов с ФП, имевших предшествующий инсульт имели МНО в терапевтическом диапазоне на момент инсульта Gladstone DJ, et al. Stroke. 2009; 40: 235 -40.
Антикоагулянты назначаются недостаточно больным с ФП высокого риска (Данные Канадского регистра инсультов) Предшествующая терапия у пациентов, имевших ФП, поступивших с острым ишемическим инсультом и классифицированных согласно рекомендациям как имевших высокий риск системной эмболии (n=597) ДАТТ Без антитромботической терапии 2% 29% 30% Варфарин МНО в субтерапевтическо м диапазоне 10% Один антитромбоцитарный агент 29% Варфарин МНО в терапевтическом диапазоне Только 18% пациентов с ФП, имевших предшествующий инсульт имели МНО в терапевтическом диапазоне на момент инсульта Gladstone DJ, et al. Stroke. 2009; 40: 235 -40.
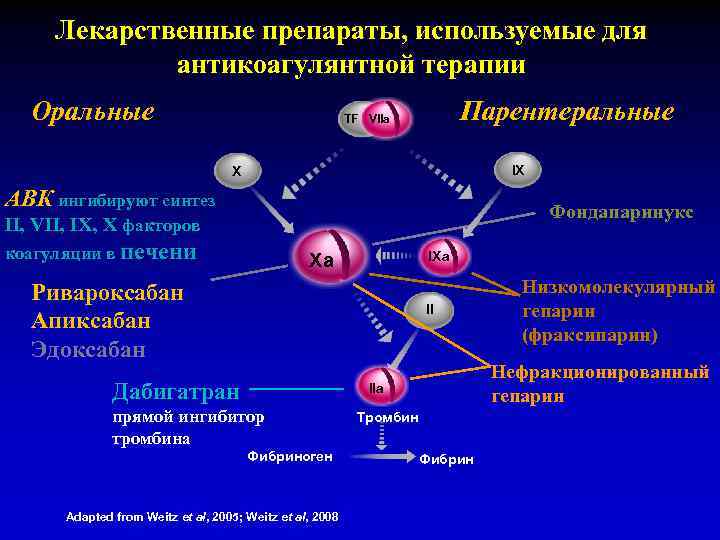
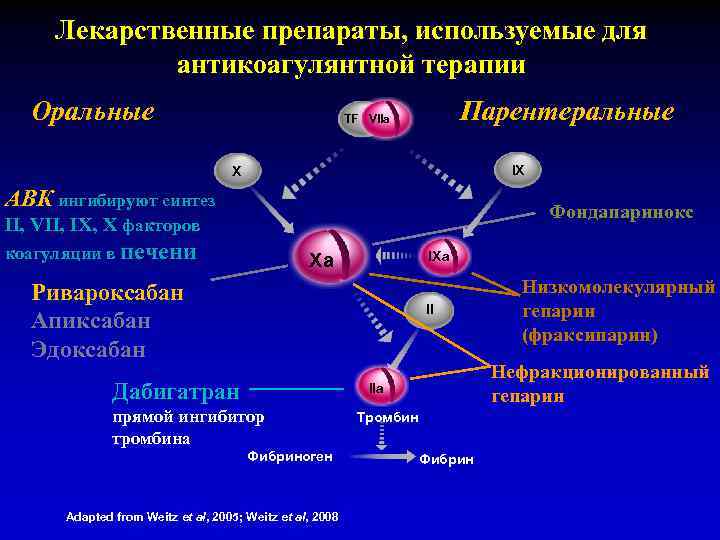 Лекарственные препараты, используемые для антикоагулянтной терапии Оральные Парентеральные TF VIIa IX X АВК ингибируют синтез Фондапаринокс II, VII, IX, X факторов коагуляции в печени IXa Xa Ривароксабан Апиксабан Эдоксабан II Дабигатран Нефракционированный гепарин IIa прямой ингибитор тромбина Фибриноген Adapted from Weitz et al, 2005; Weitz et al, 2008 Низкомолекулярный гепарин (фраксипарин) Тромбин Фибрин
Лекарственные препараты, используемые для антикоагулянтной терапии Оральные Парентеральные TF VIIa IX X АВК ингибируют синтез Фондапаринокс II, VII, IX, X факторов коагуляции в печени IXa Xa Ривароксабан Апиксабан Эдоксабан II Дабигатран Нефракционированный гепарин IIa прямой ингибитор тромбина Фибриноген Adapted from Weitz et al, 2005; Weitz et al, 2008 Низкомолекулярный гепарин (фраксипарин) Тромбин Фибрин
 Антагонисты витамина К ↓риск развития всех инсультов на 64% ↓ ОР развития ишемических инсультов на 67% Производные кумарина (варфарин)
Антагонисты витамина К ↓риск развития всех инсультов на 64% ↓ ОР развития ишемических инсультов на 67% Производные кумарина (варфарин)
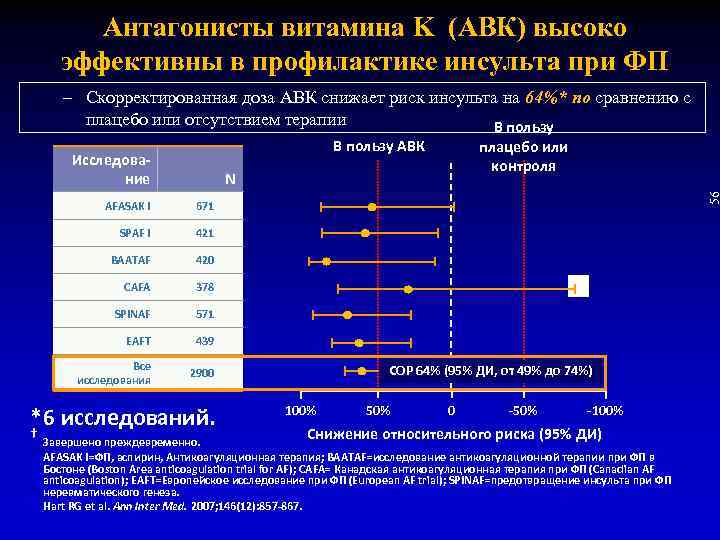 Антагонисты витамина K (АВК) высоко эффективны в профилактике инсульта при ФП – Скорректированная доза АВК снижает риск инсульта на 64%* по сравнению с плацебо или отсутствием терапии В пользу АВК Исследование 671 SPAF I 421 BAATAF 420 CAFA 378 SPINAF 571 EAFT 439 Все исследования 56 N AFASAK I 2900 *6 исследований. † плацебо или контроля † СОР 64% (95% ДИ, от 49% до 74%) 100% 50% 0 -50% -100% Снижение относительного риска (95% ДИ) Завершено преждевременно. AFASAK I=ФП, аспирин, Антикоагуляционная терапия; BAATAF=исследование антикоагуляционной терапии при ФП в Бостоне (Boston Area anticoagulation trial for AF); CAFA= Канадская антикоагуляционная терапия при ФП (Canadian AF anticoagulation); EAFT=Европейское исследование при ФП (European AF trial); SPINAF=предотвращение инсульта при ФП неревматического генеза. Hart RG et al. Ann Inter Med. 2007; 146(12): 857 -867.
Антагонисты витамина K (АВК) высоко эффективны в профилактике инсульта при ФП – Скорректированная доза АВК снижает риск инсульта на 64%* по сравнению с плацебо или отсутствием терапии В пользу АВК Исследование 671 SPAF I 421 BAATAF 420 CAFA 378 SPINAF 571 EAFT 439 Все исследования 56 N AFASAK I 2900 *6 исследований. † плацебо или контроля † СОР 64% (95% ДИ, от 49% до 74%) 100% 50% 0 -50% -100% Снижение относительного риска (95% ДИ) Завершено преждевременно. AFASAK I=ФП, аспирин, Антикоагуляционная терапия; BAATAF=исследование антикоагуляционной терапии при ФП в Бостоне (Boston Area anticoagulation trial for AF); CAFA= Канадская антикоагуляционная терапия при ФП (Canadian AF anticoagulation); EAFT=Европейское исследование при ФП (European AF trial); SPINAF=предотвращение инсульта при ФП неревматического генеза. Hart RG et al. Ann Inter Med. 2007; 146(12): 857 -867.
 ПРОФИЛАКТИКА ИШЕМИЧЕСКОГО ИНСУЛЬТА ПРИ ФП (результаты мета-анализа) Колич. иссл. Колич. пац. Варфарин/ Плацебо 6 3800 68% Аспирин/ плацебо 6 5400 21% Варфарин/ Аспирина 7 4200 52% Варфарин/ АСК+клопидогрель ACTIVE (ветвь W) 40% АСК+клопидограль/ ACTIVE (ветвь A) 11% (28%) АСК RRR (95% CI) АСК в сочет. с клопидогрелем может использоваться, если терапия АВК невозможна, однако комбинация 2 -х АГ не может служить альтернативой АВК у больных ФП и высоким риском кровотечения American College of Chest Physicians. Chest. 2008; 133: 546 -592
ПРОФИЛАКТИКА ИШЕМИЧЕСКОГО ИНСУЛЬТА ПРИ ФП (результаты мета-анализа) Колич. иссл. Колич. пац. Варфарин/ Плацебо 6 3800 68% Аспирин/ плацебо 6 5400 21% Варфарин/ Аспирина 7 4200 52% Варфарин/ АСК+клопидогрель ACTIVE (ветвь W) 40% АСК+клопидограль/ ACTIVE (ветвь A) 11% (28%) АСК RRR (95% CI) АСК в сочет. с клопидогрелем может использоваться, если терапия АВК невозможна, однако комбинация 2 -х АГ не может служить альтернативой АВК у больных ФП и высоким риском кровотечения American College of Chest Physicians. Chest. 2008; 133: 546 -592
 Механизм действия Варфарина - АВК гамма-глютаминирование II, VII, IX, X факторов свертывания, протеинов C и S МНО! УЗКОЕ ТЕРАПЕВТИЧЕСКОЕ ОКНО!
Механизм действия Варфарина - АВК гамма-глютаминирование II, VII, IX, X факторов свертывания, протеинов C и S МНО! УЗКОЕ ТЕРАПЕВТИЧЕСКОЕ ОКНО!
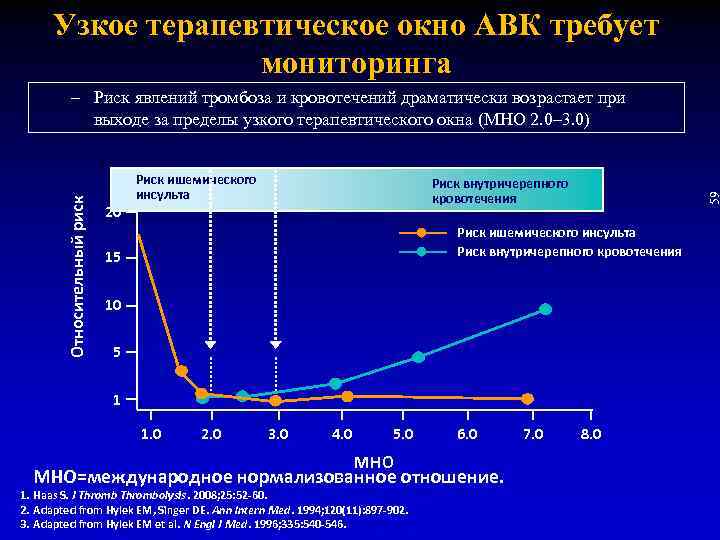 Узкое терапевтическое окно АВК требует мониторинга 20 Риск ишемического инсульта Риск внутричерепного кровотечения 59 Относительный риск – Риск явлений тромбоза и кровотечений драматически возрастает при выходе за пределы узкого терапевтического окна (МНО 2. 0– 3. 0) Риск ишемического инсульта Риск внутричерепного кровотечения 15 10 5 1 1. 0 2. 0 3. 0 4. 0 5. 0 МНО 6. 0 МНО=международное нормализованное отношение. 1. Haas S. J Thrombolysis. 2008; 25: 52 -60. 2. Adapted from Hylek EM, Singer DE. Ann Intern Med. 1994; 120(11): 897 -902. 3. Adapted from Hylek EM et al. N Engl J Med. 1996; 335: 540 -546. 7. 0 8. 0
Узкое терапевтическое окно АВК требует мониторинга 20 Риск ишемического инсульта Риск внутричерепного кровотечения 59 Относительный риск – Риск явлений тромбоза и кровотечений драматически возрастает при выходе за пределы узкого терапевтического окна (МНО 2. 0– 3. 0) Риск ишемического инсульта Риск внутричерепного кровотечения 15 10 5 1 1. 0 2. 0 3. 0 4. 0 5. 0 МНО 6. 0 МНО=международное нормализованное отношение. 1. Haas S. J Thrombolysis. 2008; 25: 52 -60. 2. Adapted from Hylek EM, Singer DE. Ann Intern Med. 1994; 120(11): 897 -902. 3. Adapted from Hylek EM et al. N Engl J Med. 1996; 335: 540 -546. 7. 0 8. 0
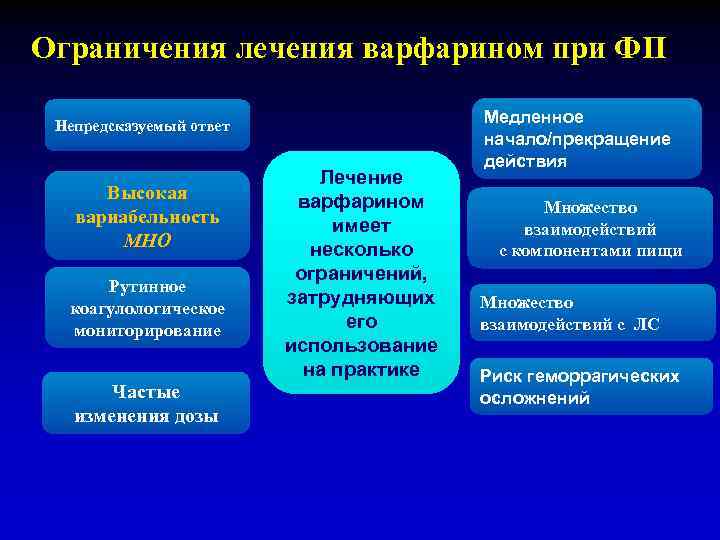 Ограничения лечения варфарином при ФП Непредсказуемый ответ Высокая вариабельность МНО Рутинное коагулологическое мониторирование Частые изменения дозы Лечение варфарином имеет несколько ограничений, затрудняющих его использование на практике Медленное начало/прекращение действия Множество взаимодействий с компонентами пищи Множество взаимодействий с ЛС Риск геморрагических осложнений
Ограничения лечения варфарином при ФП Непредсказуемый ответ Высокая вариабельность МНО Рутинное коагулологическое мониторирование Частые изменения дозы Лечение варфарином имеет несколько ограничений, затрудняющих его использование на практике Медленное начало/прекращение действия Множество взаимодействий с компонентами пищи Множество взаимодействий с ЛС Риск геморрагических осложнений
 Клинический пример • Женщина 62 лет, страдает постоянной формой ФП • Для профилактики ТЭ осложнений назначен варфарин 5 мг/сутки. • Через 5 дня - синячковая сыпь, носовое кровотечение, кровохарканье, макрогематурия • Коагулограмма: МНО – 8, 0 (исходное - 1, 2) • Концентрация варфарина в плазме крови – 12, 2 нг/мл (терапевтический диапазон - 2 -6 нг/мл)
Клинический пример • Женщина 62 лет, страдает постоянной формой ФП • Для профилактики ТЭ осложнений назначен варфарин 5 мг/сутки. • Через 5 дня - синячковая сыпь, носовое кровотечение, кровохарканье, макрогематурия • Коагулограмма: МНО – 8, 0 (исходное - 1, 2) • Концентрация варфарина в плазме крови – 12, 2 нг/мл (терапевтический диапазон - 2 -6 нг/мл)
 В августе 2007 г. FDA были внесены изменения в инструкцию по применению варфарина • в разделе «Дозирование» : «При выявлении у пациентов определенных генетических вариантов CYP 2 C 9 (контролирующего метаболизм в печени) и VKORC 1 должны быть назначены низкие начальные дозы варфарина» • Оказывает влияние на потребность в суточной дозе варфарина • Повышает риск кровотечений • Больные, для поддержания терапевтических значений МНО – 20 мг/сут Решение о внесение изменений в инструкцию по применению варфарина было принято экспертами FDA: из 10 экспертов, 8 проголосовали за внесение подобных изменений и 2 - против
В августе 2007 г. FDA были внесены изменения в инструкцию по применению варфарина • в разделе «Дозирование» : «При выявлении у пациентов определенных генетических вариантов CYP 2 C 9 (контролирующего метаболизм в печени) и VKORC 1 должны быть назначены низкие начальные дозы варфарина» • Оказывает влияние на потребность в суточной дозе варфарина • Повышает риск кровотечений • Больные, для поддержания терапевтических значений МНО – 20 мг/сут Решение о внесение изменений в инструкцию по применению варфарина было принято экспертами FDA: из 10 экспертов, 8 проголосовали за внесение подобных изменений и 2 - против
 Взаимодействие с лекарственными препаратами • Антикоагулянтное действие варфарина уменьшают: • индукторы микросомальных ферментов печени, фенитоин, карбамазепин), гризеофульвин, диклоксациллин, коэнзим Q 10, миансерин, парацетамол, ретиноиды, рифампицин, сукралфат, феназон, колестирамин, глутетимид, витамин К, ацитретин, диуретики (спиронолактон и хлорталидон), аминоглютетимид, меркаптопурин, митотан, цизаприд, препараты женьшеня, глюкагон. • При одновременном применении с антикоагулянтами и препаратами с антиагрегантной активностью повышается риск развития кровотечений. • При одновременном применении с ингибиторами микросомальных ферментов печени • При одновременном применении с гипогликемическими средствами производными сульфанилмочевины возможно усиление их гипогликемического эффекта.
Взаимодействие с лекарственными препаратами • Антикоагулянтное действие варфарина уменьшают: • индукторы микросомальных ферментов печени, фенитоин, карбамазепин), гризеофульвин, диклоксациллин, коэнзим Q 10, миансерин, парацетамол, ретиноиды, рифампицин, сукралфат, феназон, колестирамин, глутетимид, витамин К, ацитретин, диуретики (спиронолактон и хлорталидон), аминоглютетимид, меркаптопурин, митотан, цизаприд, препараты женьшеня, глюкагон. • При одновременном применении с антикоагулянтами и препаратами с антиагрегантной активностью повышается риск развития кровотечений. • При одновременном применении с ингибиторами микросомальных ферментов печени • При одновременном применении с гипогликемическими средствами производными сульфанилмочевины возможно усиление их гипогликемического эффекта.

 Лекарственные препараты, используемые для антикоагулянтной терапии Оральные Парентеральные TF VIIa IX X АВК ингибируют синтез Фондапаринукс II, VII, IX, X факторов коагуляции в печени IXa Xa Ривароксабан Апиксабан Эдоксабан II Дабигатран Нефракционированный гепарин IIa прямой ингибитор тромбина Фибриноген Adapted from Weitz et al, 2005; Weitz et al, 2008 Низкомолекулярный гепарин (фраксипарин) Тромбин Фибрин
Лекарственные препараты, используемые для антикоагулянтной терапии Оральные Парентеральные TF VIIa IX X АВК ингибируют синтез Фондапаринукс II, VII, IX, X факторов коагуляции в печени IXa Xa Ривароксабан Апиксабан Эдоксабан II Дабигатран Нефракционированный гепарин IIa прямой ингибитор тромбина Фибриноген Adapted from Weitz et al, 2005; Weitz et al, 2008 Низкомолекулярный гепарин (фраксипарин) Тромбин Фибрин
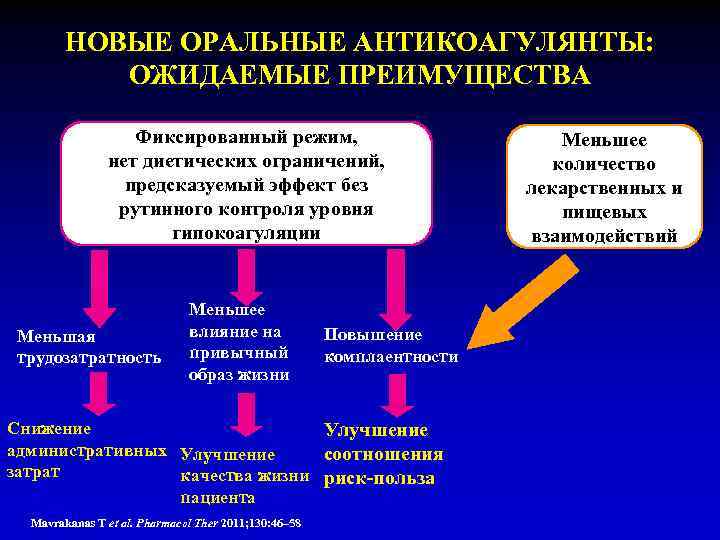 НОВЫЕ ОРАЛЬНЫЕ АНТИКОАГУЛЯНТЫ: ОЖИДАЕМЫЕ ПРЕИМУЩЕСТВА Фиксированный режим, нет диетических ограничений, предсказуемый эффект без рутинного контроля уровня гипокоагуляции Меньшая трудозатратность Меньшее влияние на привычный образ жизни Повышение комплаентности Снижение Улучшение административных Улучшение соотношения затрат качества жизни риск-польза пациента Mavrakanas T et al. Pharmacol Ther 2011; 130: 46– 58 Меньшее количество лекарственных и пищевых взаимодействий
НОВЫЕ ОРАЛЬНЫЕ АНТИКОАГУЛЯНТЫ: ОЖИДАЕМЫЕ ПРЕИМУЩЕСТВА Фиксированный режим, нет диетических ограничений, предсказуемый эффект без рутинного контроля уровня гипокоагуляции Меньшая трудозатратность Меньшее влияние на привычный образ жизни Повышение комплаентности Снижение Улучшение административных Улучшение соотношения затрат качества жизни риск-польза пациента Mavrakanas T et al. Pharmacol Ther 2011; 130: 46– 58 Меньшее количество лекарственных и пищевых взаимодействий

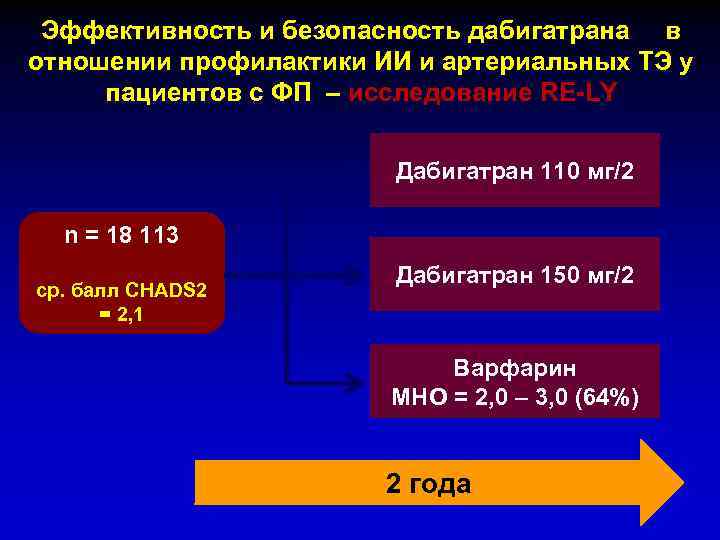 Эффективность и безопасность дабигатрана в отношении профилактики ИИ и артериальных ТЭ у пациентов с ФП – исследование RE-LY Дабигатран 110 мг/2 n = 18 113 ср. балл CHADS 2 = 2, 1 Дабигатран 150 мг/2 Варфарин МНО = 2, 0 – 3, 0 (64%) 2 года
Эффективность и безопасность дабигатрана в отношении профилактики ИИ и артериальных ТЭ у пациентов с ФП – исследование RE-LY Дабигатран 110 мг/2 n = 18 113 ср. балл CHADS 2 = 2, 1 Дабигатран 150 мг/2 Варфарин МНО = 2, 0 – 3, 0 (64%) 2 года
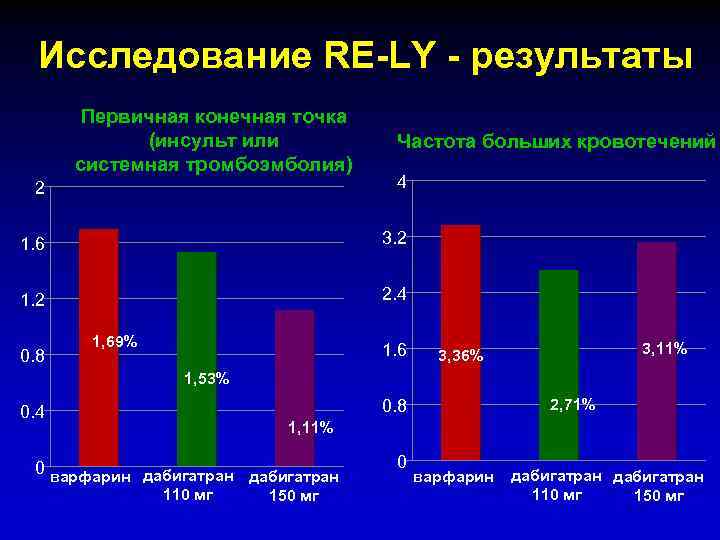 Исследование RE-LY - результаты Первичная конечная точка (инсульт или системная тромбоэмболия) Частота больших кровотечений 2 4 1. 6 3. 2 1. 2 2. 4 0. 8 1, 69% 1. 6 3, 11% 3, 36% 1, 53% 2, 71% 0. 8 0. 4 1, 11% 0 варфарин дабигатран 110 мг 150 мг
Исследование RE-LY - результаты Первичная конечная точка (инсульт или системная тромбоэмболия) Частота больших кровотечений 2 4 1. 6 3. 2 1. 2 2. 4 0. 8 1, 69% 1. 6 3, 11% 3, 36% 1, 53% 2, 71% 0. 8 0. 4 1, 11% 0 варфарин дабигатран 110 мг 150 мг
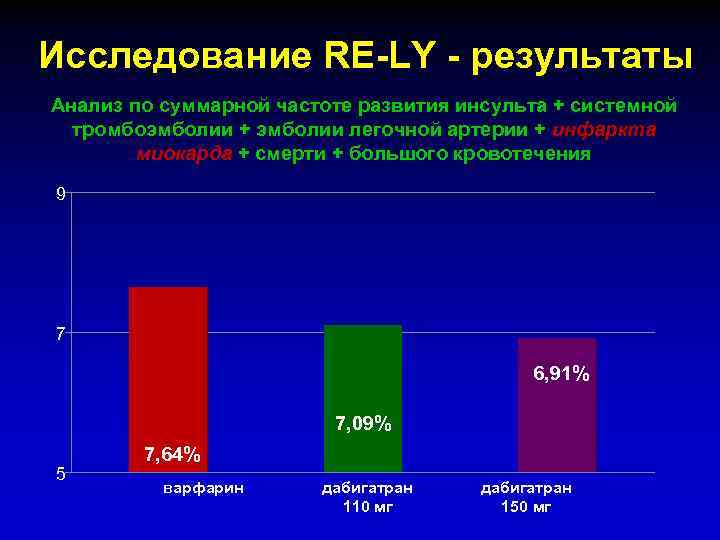 Исследование RE-LY - результаты Анализ по суммарной частоте развития инсульта + системной тромбоэмболии + эмболии легочной артерии + инфаркта миокарда + смерти + большого кровотечения 9 7 6, 91% 7, 09% 5 7, 64% варфарин дабигатран 110 мг дабигатран 150 мг
Исследование RE-LY - результаты Анализ по суммарной частоте развития инсульта + системной тромбоэмболии + эмболии легочной артерии + инфаркта миокарда + смерти + большого кровотечения 9 7 6, 91% 7, 09% 5 7, 64% варфарин дабигатран 110 мг дабигатран 150 мг
 Исследование RE-LY – результаты (анализ больных в группе кардиоверсии) • Отсутствие различий в частоте обнаружения тромбоза ЛП до кардиоверсии и отсутствие различий по частоте ТЭО в течение 30 дней после кардиоверсии позволяют рассматривать дабигатран этексилат в качестве альтернативы варфарину для антикоагулянтной поддержки кардиоверсии.
Исследование RE-LY – результаты (анализ больных в группе кардиоверсии) • Отсутствие различий в частоте обнаружения тромбоза ЛП до кардиоверсии и отсутствие различий по частоте ТЭО в течение 30 дней после кардиоверсии позволяют рассматривать дабигатран этексилат в качестве альтернативы варфарину для антикоагулянтной поддержки кардиоверсии.
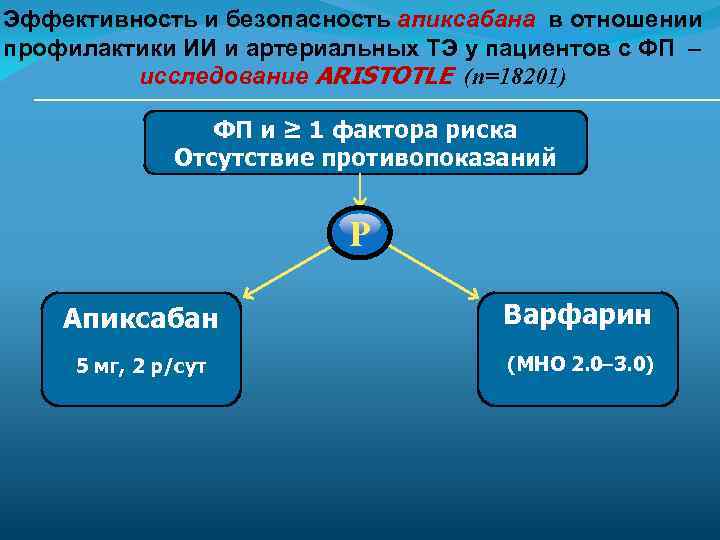 Эффективность и безопасность апиксабана в отношении профилактики ИИ и артериальных ТЭ у пациентов с ФП – исследование ARISTOTLE (n=18201) ФП и ≥ 1 фактора риска Отсутствие противопоказаний Р Апиксабан Варфарин 5 мг, 2 р/сут (МНО 2. 0 3. 0)
Эффективность и безопасность апиксабана в отношении профилактики ИИ и артериальных ТЭ у пациентов с ФП – исследование ARISTOTLE (n=18201) ФП и ≥ 1 фактора риска Отсутствие противопоказаний Р Апиксабан Варфарин 5 мг, 2 р/сут (МНО 2. 0 3. 0)
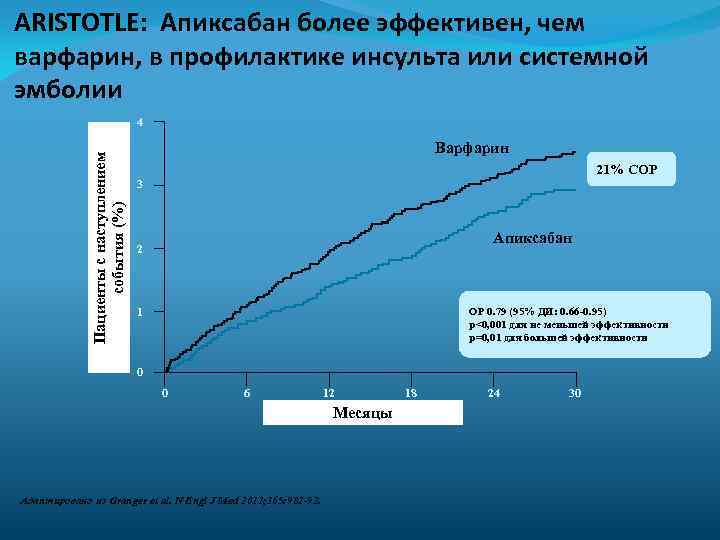 ARISTOTLE: Апиксабан более эффективен, чем варфарин, в профилактике инсульта или системной эмболии Пациенты с наступлением события (%) 4 Варфарин 21% СОР 3 Апиксабан 2 ОР 0. 79 (95% ДИ: 0. 66 -0. 95) p<0, 001 для не меньшей эффективности p=0, 01 для большей эффективности 1 0 0 6 12 Месяцы Адаптировано из Granger et al. N Engl J Med 2011; 365: 981 -92. 18 24 30
ARISTOTLE: Апиксабан более эффективен, чем варфарин, в профилактике инсульта или системной эмболии Пациенты с наступлением события (%) 4 Варфарин 21% СОР 3 Апиксабан 2 ОР 0. 79 (95% ДИ: 0. 66 -0. 95) p<0, 001 для не меньшей эффективности p=0, 01 для большей эффективности 1 0 0 6 12 Месяцы Адаптировано из Granger et al. N Engl J Med 2011; 365: 981 -92. 18 24 30
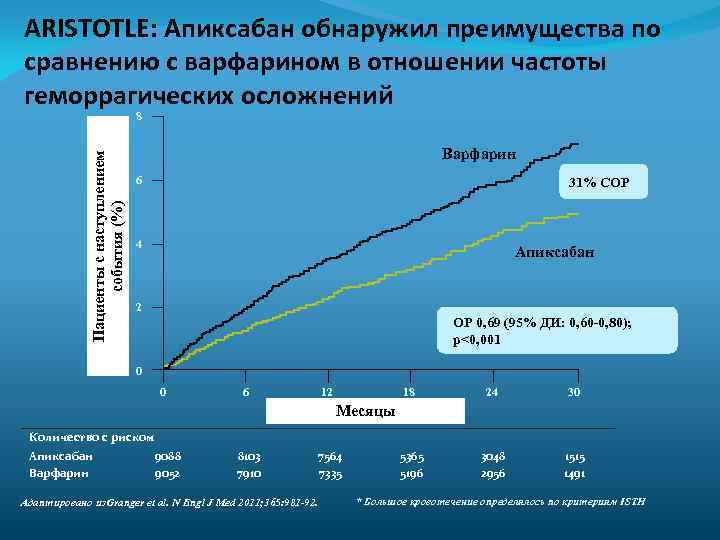 ARISTOTLE: Апиксабан обнаружил преимущества по сравнению с варфарином в отношении частоты геморрагических осложнений Пациенты с наступлением Patients with event (%) события (%) 8 Варфарин 6 31% СОР 4 Апиксабан 2 ОР 0, 69 (95% ДИ: 0, 60 -0, 80); p<0, 001 0 0 6 12 18 24 30 5365 5196 3048 2956 1515 1491 Месяцы Количество с риском Апиксабан Варфарин 9088 9052 8103 7910 Адаптировано из. Granger et al. N Engl J Med 2011; 365: 981 -92. 7564 7335 * Большое кровотечение определялось по критериям ISTH
ARISTOTLE: Апиксабан обнаружил преимущества по сравнению с варфарином в отношении частоты геморрагических осложнений Пациенты с наступлением Patients with event (%) события (%) 8 Варфарин 6 31% СОР 4 Апиксабан 2 ОР 0, 69 (95% ДИ: 0, 60 -0, 80); p<0, 001 0 0 6 12 18 24 30 5365 5196 3048 2956 1515 1491 Месяцы Количество с риском Апиксабан Варфарин 9088 9052 8103 7910 Адаптировано из. Granger et al. N Engl J Med 2011; 365: 981 -92. 7564 7335 * Большое кровотечение определялось по критериям ISTH
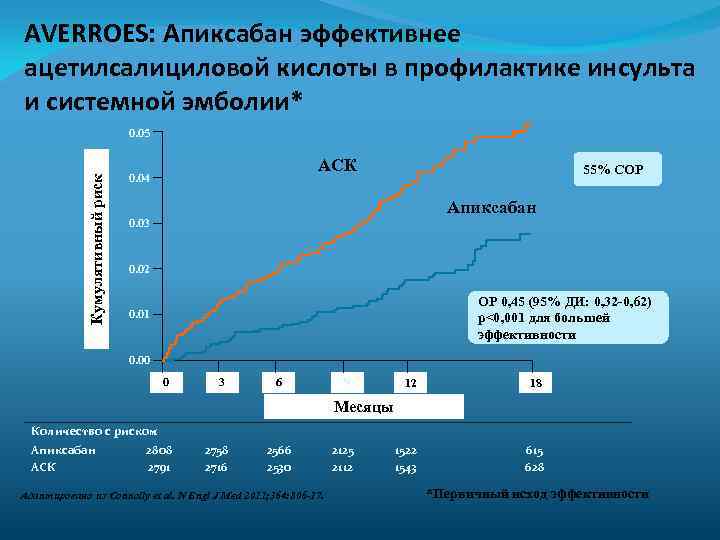 AVERROES: Апиксабан эффективнее ацетилсалициловой кислоты в профилактике инсульта и системной эмболии* Кумулятивный риск 0. 05 AСК 0. 04 55% СОР Апиксабан 0. 03 0. 02 ОР 0, 45 (95% ДИ: 0, 32 -0, 62) p<0, 001 для большей эффективности 0. 01 0. 00 0 3 6 9 12 18 1522 1543 615 628 Месяцы Количество с риском Апиксабан AСК 2808 2791 2758 2716 2566 2530 Адаптировано из Connolly et al. N Engl J Med 2011; 364: 806 -17. 2125 2112 *Первичный исход эффективности
AVERROES: Апиксабан эффективнее ацетилсалициловой кислоты в профилактике инсульта и системной эмболии* Кумулятивный риск 0. 05 AСК 0. 04 55% СОР Апиксабан 0. 03 0. 02 ОР 0, 45 (95% ДИ: 0, 32 -0, 62) p<0, 001 для большей эффективности 0. 01 0. 00 0 3 6 9 12 18 1522 1543 615 628 Месяцы Количество с риском Апиксабан AСК 2808 2791 2758 2716 2566 2530 Адаптировано из Connolly et al. N Engl J Med 2011; 364: 806 -17. 2125 2112 *Первичный исход эффективности
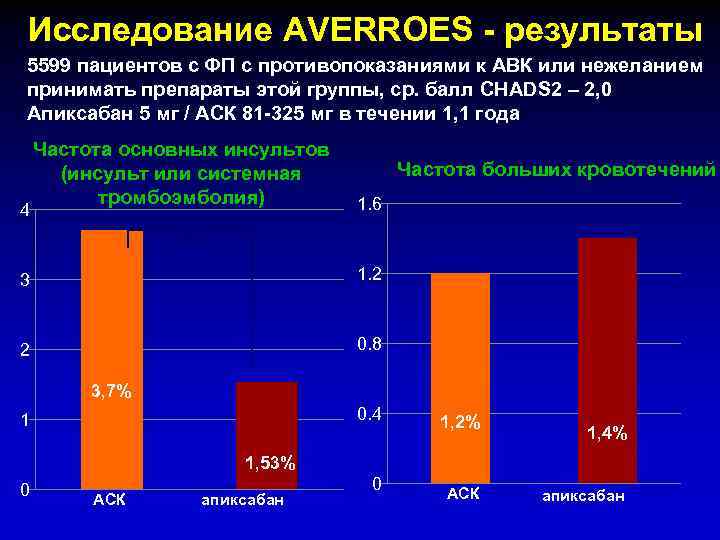 Исследование AVERROES - результаты 5599 пациентов с ФП с противопоказаниями к АВК или нежеланием принимать препараты этой группы, ср. балл CHADS 2 – 2, 0 Апиксабан 5 мг / АСК 81 -325 мг в течении 1, 1 года 4 Частота основных инсультов (инсульт или системная тромбоэмболия) Частота больших кровотечений 1. 6 * 3 1. 2 2 0. 8 3, 7% 0. 4 1 1, 2% 1, 4% 1, 53% 0 АСК апиксабан
Исследование AVERROES - результаты 5599 пациентов с ФП с противопоказаниями к АВК или нежеланием принимать препараты этой группы, ср. балл CHADS 2 – 2, 0 Апиксабан 5 мг / АСК 81 -325 мг в течении 1, 1 года 4 Частота основных инсультов (инсульт или системная тромбоэмболия) Частота больших кровотечений 1. 6 * 3 1. 2 2 0. 8 3, 7% 0. 4 1 1, 2% 1, 4% 1, 53% 0 АСК апиксабан
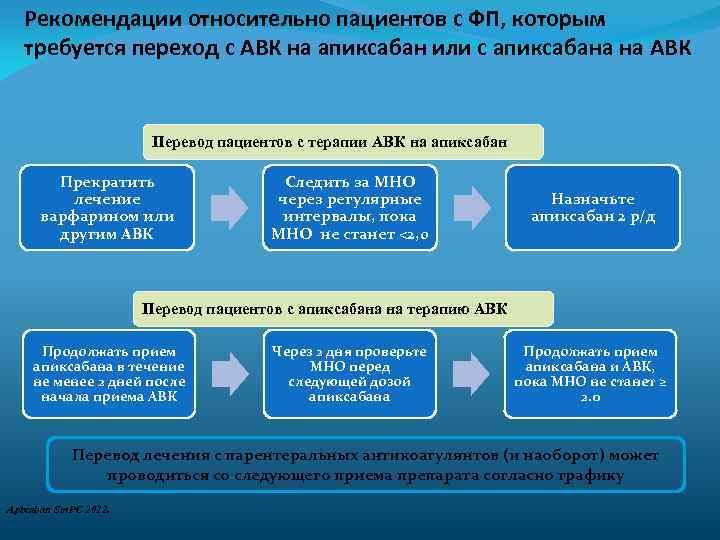 Рекомендации относительно пациентов с ФП, которым требуется переход с АВК на апиксабан или с апиксабана на АВК Перевод пациентов с терапии АВК на апиксабан Прекратить лечение варфарином или другим АВК Следить за МНО через регулярные интервалы, пока МНО не станет <2, 0 Назначьте апиксабан 2 р/д Перевод пациентов с апиксабана на терапию АВК Продолжать прием апиксабана в течение не менее 2 дней после начала приема АВК Через 2 дня проверьте МНО перед следующей дозой апиксабана Продолжать прием апиксабана и АВК, пока МНО не станет ≥ 2. 0 Перевод лечения с парентеральных антикоагулянтов (и наоборот) может проводиться со следующего приема препарата согласно графику Apixaban Sm. PC 2012.
Рекомендации относительно пациентов с ФП, которым требуется переход с АВК на апиксабан или с апиксабана на АВК Перевод пациентов с терапии АВК на апиксабан Прекратить лечение варфарином или другим АВК Следить за МНО через регулярные интервалы, пока МНО не станет <2, 0 Назначьте апиксабан 2 р/д Перевод пациентов с апиксабана на терапию АВК Продолжать прием апиксабана в течение не менее 2 дней после начала приема АВК Через 2 дня проверьте МНО перед следующей дозой апиксабана Продолжать прием апиксабана и АВК, пока МНО не станет ≥ 2. 0 Перевод лечения с парентеральных антикоагулянтов (и наоборот) может проводиться со следующего приема препарата согласно графику Apixaban Sm. PC 2012.
 Ривароксабан –прямой ингибитор Ха фактора • Единственный зарегистрированный в США (FDA) пероральный антикоагулянт, обладающий преимуществами: - однократный прием в фиксированной дозе; - отсутствие необходимости в постоянном мониторировании параметров крови
Ривароксабан –прямой ингибитор Ха фактора • Единственный зарегистрированный в США (FDA) пероральный антикоагулянт, обладающий преимуществами: - однократный прием в фиксированной дозе; - отсутствие необходимости в постоянном мониторировании параметров крови
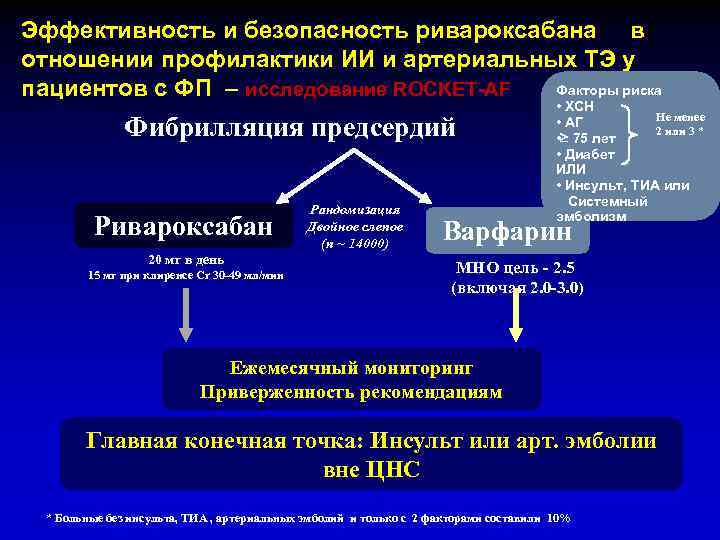 Эффективность и безопасность ривароксабана в отношении профилактики ИИ и артериальных ТЭ у Факторы риска пациентов с ФП – исследование ROCKET-AF Фибрилляция предсердий Ривароксабан 20 мг в день 15 мг при клиренсе Cr 30 -49 мл/мин Рандомизация Двойное слепое (n ~ 14000) • ХСН Не менее • АГ 2 или 3 * • 75 лет • Диабет ИЛИ • Инсульт, ТИА или Системный эмболизм Варфарин МНО цель - 2. 5 (включая 2. 0 -3. 0) Ежемесячный мониторинг Приверженность рекомендациям Главная конечная точка: Инсульт или арт. эмболии вне ЦНС * Больные без инсульта, ТИА , артериальных эмболий и только с 2 факторами составили 10%
Эффективность и безопасность ривароксабана в отношении профилактики ИИ и артериальных ТЭ у Факторы риска пациентов с ФП – исследование ROCKET-AF Фибрилляция предсердий Ривароксабан 20 мг в день 15 мг при клиренсе Cr 30 -49 мл/мин Рандомизация Двойное слепое (n ~ 14000) • ХСН Не менее • АГ 2 или 3 * • 75 лет • Диабет ИЛИ • Инсульт, ТИА или Системный эмболизм Варфарин МНО цель - 2. 5 (включая 2. 0 -3. 0) Ежемесячный мониторинг Приверженность рекомендациям Главная конечная точка: Инсульт или арт. эмболии вне ЦНС * Больные без инсульта, ТИА , артериальных эмболий и только с 2 факторами составили 10%
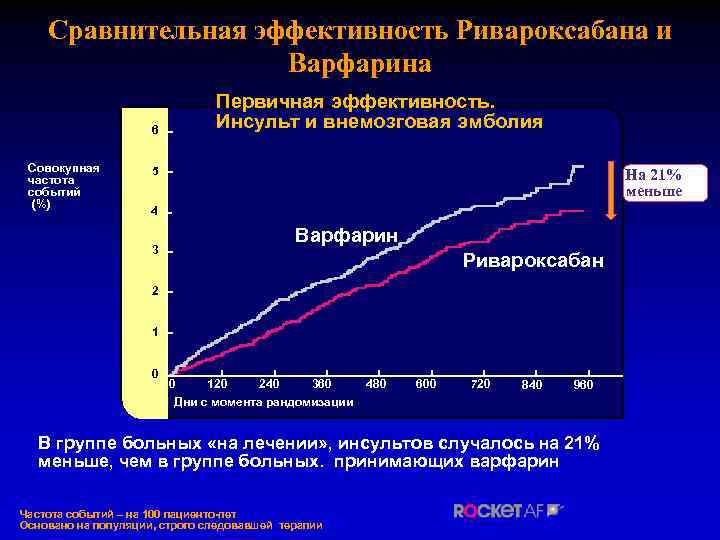 Сравнительная эффективность Ривароксабана и Варфарина 6 Совокупная частота событий (%) Первичная эффективность. Инсульт и внемозговая эмболия 5 На 21% меньше 4 3 Варфарин Ривароксабан 2 1 0 0 120 240 360 Дни с момента рандомизации 480 600 720 840 960 В группе больных «на лечении» , инсультов случалось на 21% меньше, чем в группе больных. принимающих варфарин Частота событий – на 100 пациенто-лет Основано на популяции, строго следовавшей терапии
Сравнительная эффективность Ривароксабана и Варфарина 6 Совокупная частота событий (%) Первичная эффективность. Инсульт и внемозговая эмболия 5 На 21% меньше 4 3 Варфарин Ривароксабан 2 1 0 0 120 240 360 Дни с момента рандомизации 480 600 720 840 960 В группе больных «на лечении» , инсультов случалось на 21% меньше, чем в группе больных. принимающих варфарин Частота событий – на 100 пациенто-лет Основано на популяции, строго следовавшей терапии
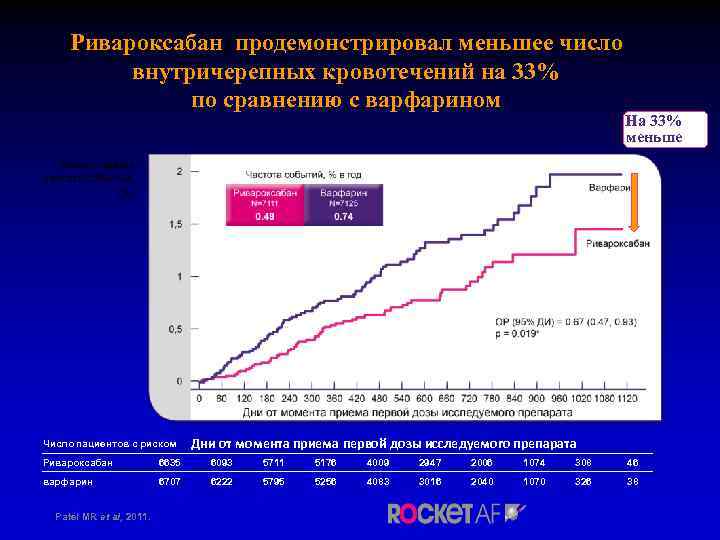 Ривароксабан продемонстрировал меньшее число внутричерепных кровотечений на 33% по сравнению с варфарином На 33% меньше Число пациентов с риском Дни от момента приема первой дозы исследуемого препарата Ривароксабан 6635 6093 5711 5176 4009 2947 2006 1074 308 46 варфарин 6707 6222 5795 5256 4083 3016 2040 1070 326 38 Patel MR et al, 2011.
Ривароксабан продемонстрировал меньшее число внутричерепных кровотечений на 33% по сравнению с варфарином На 33% меньше Число пациентов с риском Дни от момента приема первой дозы исследуемого препарата Ривароксабан 6635 6093 5711 5176 4009 2947 2006 1074 308 46 варфарин 6707 6222 5795 5256 4083 3016 2040 1070 326 38 Patel MR et al, 2011.
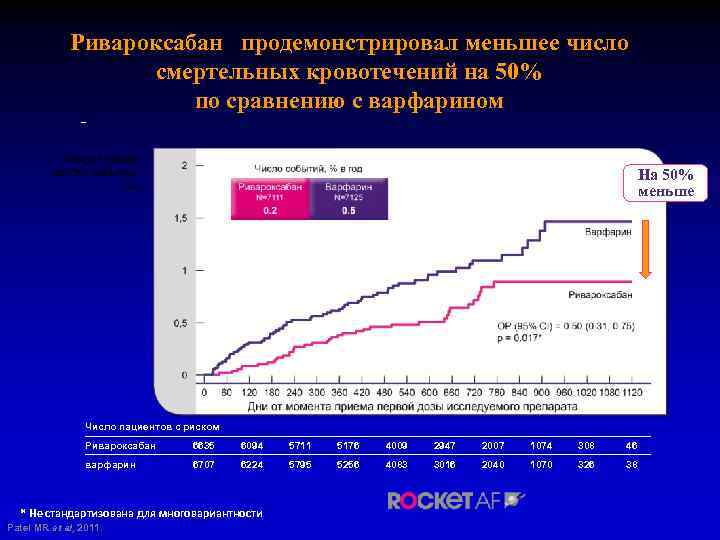 Ривароксабан продемонстрировал меньшее число смертельных кровотечений на 50% по сравнению с варфарином На 50% меньше Число пациентов с риском Ривароксабан 6635 6094 5711 5176 4009 2947 2007 1074 308 46 варфарин 6707 6224 5795 5256 4083 3016 2040 1070 326 38 * Не стандартизована для многовариантности Patel MR et al, 2011.
Ривароксабан продемонстрировал меньшее число смертельных кровотечений на 50% по сравнению с варфарином На 50% меньше Число пациентов с риском Ривароксабан 6635 6094 5711 5176 4009 2947 2007 1074 308 46 варфарин 6707 6224 5795 5256 4083 3016 2040 1070 326 38 * Не стандартизована для многовариантности Patel MR et al, 2011.
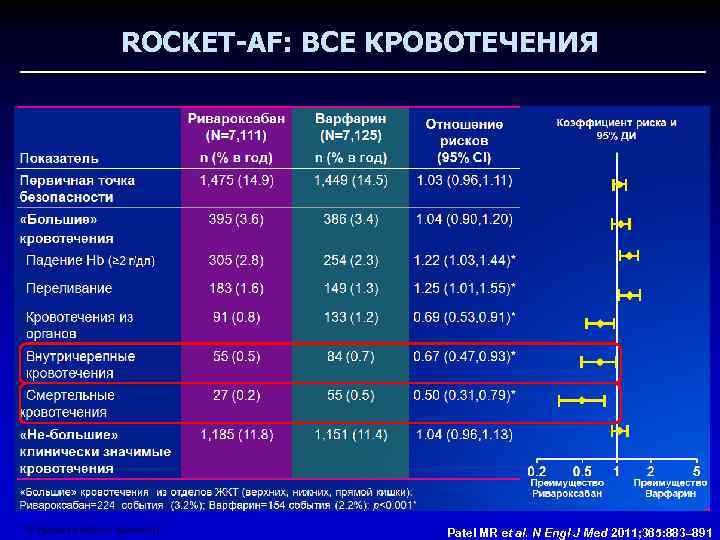 ROCKET-AF: ВСЕ КРОВОТЕЧЕНИЯ *Статистически значимо Patel MR et al. N Engl J Med 2011; 365: 883– 891
ROCKET-AF: ВСЕ КРОВОТЕЧЕНИЯ *Статистически значимо Patel MR et al. N Engl J Med 2011; 365: 883– 891
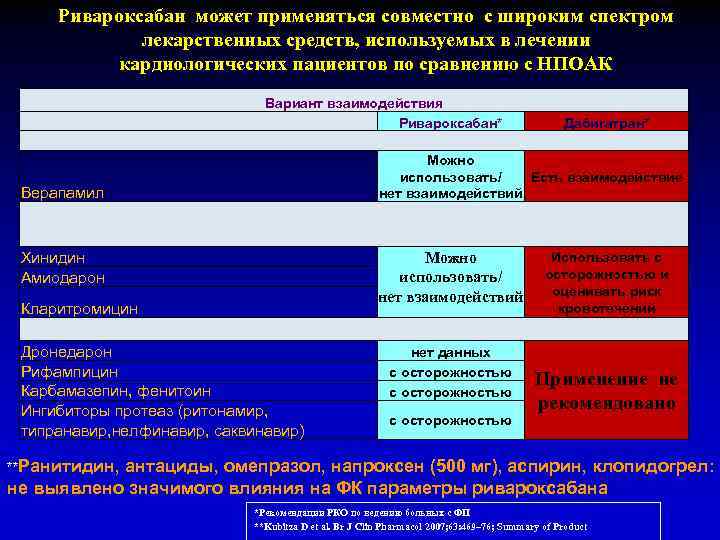 Ривароксабан может применяться совместно с широким спектром лекарственных средств, используемых в лечении кардиологических пациентов по сравнению с НПОАК Вариант взаимодействия Ривароксабан* Дабигатран* Можно использовать/ Есть взаимодействие нет взаимодействий Верапамил Хинидин Амиодарон Можно использовать/ нет взаимодействий Кларитромицин Дронедарон Рифампицин Карбамазепин, фенитоин Ингибиторы протеаз (ритонамир, типранавир, нелфинавир, саквинавир) нет данных с осторожностью Использовать с осторожностью и оценивать риск кровотечений Применение не рекомендовано **Ранитидин, антациды, омепразол, напроксен (500 мг), аспирин, клопидогрел: не выявлено значимого влияния на ФК параметры ривароксабана *Рекомендации РКО по ведению больных с ФП **Kubitza D et al. Br J Clin Pharmacol 2007; 63: 469– 76; Summary of Product
Ривароксабан может применяться совместно с широким спектром лекарственных средств, используемых в лечении кардиологических пациентов по сравнению с НПОАК Вариант взаимодействия Ривароксабан* Дабигатран* Можно использовать/ Есть взаимодействие нет взаимодействий Верапамил Хинидин Амиодарон Можно использовать/ нет взаимодействий Кларитромицин Дронедарон Рифампицин Карбамазепин, фенитоин Ингибиторы протеаз (ритонамир, типранавир, нелфинавир, саквинавир) нет данных с осторожностью Использовать с осторожностью и оценивать риск кровотечений Применение не рекомендовано **Ранитидин, антациды, омепразол, напроксен (500 мг), аспирин, клопидогрел: не выявлено значимого влияния на ФК параметры ривароксабана *Рекомендации РКО по ведению больных с ФП **Kubitza D et al. Br J Clin Pharmacol 2007; 63: 469– 76; Summary of Product
 Схема перевода пациентов с варфарина на Ривароксабан при неклапанной ФП АВК Контроль МНО* 1 табл х 1 раз/день Контроль коагуляции не требуется 20 Стоп АВК При достижении МНО ≤ 3, 0 начинать Ривароксабан *Продолжительность контроля МНО в соответствии с индивидуальным снижением уровня АВК в плазме крови u Следует отменить варфарин u Контроль МНО u Назначить Ривароксабан когда МНО достигнет ≤ 3, 0 u Забор крови на МНО нужно делать до приема лекарств!
Схема перевода пациентов с варфарина на Ривароксабан при неклапанной ФП АВК Контроль МНО* 1 табл х 1 раз/день Контроль коагуляции не требуется 20 Стоп АВК При достижении МНО ≤ 3, 0 начинать Ривароксабан *Продолжительность контроля МНО в соответствии с индивидуальным снижением уровня АВК в плазме крови u Следует отменить варфарин u Контроль МНО u Назначить Ривароксабан когда МНО достигнет ≤ 3, 0 u Забор крови на МНО нужно делать до приема лекарств!
 Кардиоверсия повышает риск тромбоэмболических осложнений Показатели Частота риска тромбоэмболических осложнений, % Без антикоагулянтной подготовки 5 -7 Прием варфарина 0, 5 -1, 0 (при хорошем контроле МНО ВНТИ>70%) Ezekowitz MD et al. Am Heart J 2014; 167: 646– 652; Cappato R et al. Eur Heart J 2014: doi: 10. 1093/eurheartj/ehu 367
Кардиоверсия повышает риск тромбоэмболических осложнений Показатели Частота риска тромбоэмболических осложнений, % Без антикоагулянтной подготовки 5 -7 Прием варфарина 0, 5 -1, 0 (при хорошем контроле МНО ВНТИ>70%) Ezekowitz MD et al. Am Heart J 2014; 167: 646– 652; Cappato R et al. Eur Heart J 2014: doi: 10. 1093/eurheartj/ehu 367
 Кардиоверсия повышает риск тромбоэмболических осложнений Виды кардиоверсии Показания Медикаментозная кардиоверсия Недавно возникшая ФП, не более 48 час Электрическая кардиоверсия Начало возникновения ФП неизвестно, длительная ФП Ezekowitz MD et al. Am Heart J 2014; 167: 646– 652; Cappato R et al. Eur Heart J 2014: doi: 10. 1093/eurheartj/ehu 367
Кардиоверсия повышает риск тромбоэмболических осложнений Виды кардиоверсии Показания Медикаментозная кардиоверсия Недавно возникшая ФП, не более 48 час Электрическая кардиоверсия Начало возникновения ФП неизвестно, длительная ФП Ezekowitz MD et al. Am Heart J 2014; 167: 646– 652; Cappato R et al. Eur Heart J 2014: doi: 10. 1093/eurheartj/ehu 367
 Профилактика тромбоэмболических осложнений при кардиоверсии: НОАК Класс Уровень При ФП или ТП длительностью <48 ч и высоком риске развития инсульта рекомендовано назначение перед или сразу после кардиоверсии НФГ или НМГ, либо ингибиторов фактора Ха или тромбина, с последующей длительной антикоагулянтной терапией I C При ФП или ТП длительностью ≥ 48 ч или неизвестной длительности можно назначить дабигатран, ривароксабан или апиксабан за 3 нед до и 4 нед после кардиоверсии IIa C
Профилактика тромбоэмболических осложнений при кардиоверсии: НОАК Класс Уровень При ФП или ТП длительностью <48 ч и высоком риске развития инсульта рекомендовано назначение перед или сразу после кардиоверсии НФГ или НМГ, либо ингибиторов фактора Ха или тромбина, с последующей длительной антикоагулянтной терапией I C При ФП или ТП длительностью ≥ 48 ч или неизвестной длительности можно назначить дабигатран, ривароксабан или апиксабан за 3 нед до и 4 нед после кардиоверсии IIa C
 X-Ve. RT: Первое завершенное проспективное, рандомизированное исследование применения НOAК у пациентов с ФП при плановой кардиоверсии • Основной целью исследования было исследование эффективности и безопасности применения ривароксабана в сравнении с подобранной дозой АВК у пациентов с ФП при плановой кардиоверсии при двух стратегиях кардиоверсии: ранней и отсроченной • Было проанализировано применение ривароксабана • В группу ривароксабана было рандомизировано 1002 пациента, в группы АВК - 502 Первичная конечная точка эффективности: Инсульт, ТИА, системная тромбоэмболия, ИМ и СС-смерть Основная конечная точка безопасности: Массивное кровотечение (ISTH-критерии) Ezekowitz MD et al. Am Heart J 2014; 167: 646– 652; Cappato R et al. Eur Heart J 2014: doi: 10. 1093/eurheartj/ehu 367
X-Ve. RT: Первое завершенное проспективное, рандомизированное исследование применения НOAК у пациентов с ФП при плановой кардиоверсии • Основной целью исследования было исследование эффективности и безопасности применения ривароксабана в сравнении с подобранной дозой АВК у пациентов с ФП при плановой кардиоверсии при двух стратегиях кардиоверсии: ранней и отсроченной • Было проанализировано применение ривароксабана • В группу ривароксабана было рандомизировано 1002 пациента, в группы АВК - 502 Первичная конечная точка эффективности: Инсульт, ТИА, системная тромбоэмболия, ИМ и СС-смерть Основная конечная точка безопасности: Массивное кровотечение (ISTH-критерии) Ezekowitz MD et al. Am Heart J 2014; 167: 646– 652; Cappato R et al. Eur Heart J 2014: doi: 10. 1093/eurheartj/ehu 367
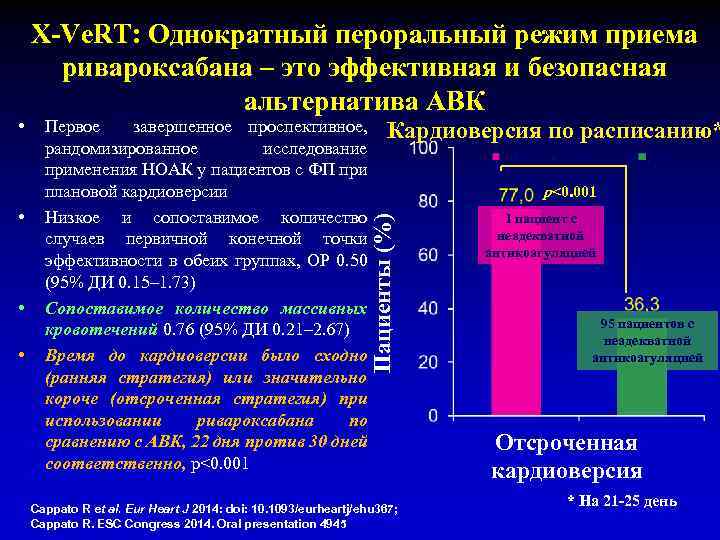 • • • Первое завершенное проспективное, рандомизированное исследование применения НOAК у пациентов с ФП при плановой кардиоверсии Низкое и сопоставимое количество случаев первичной конечной точки эффективности в обеих группах, ОР 0. 50 (95% ДИ 0. 15– 1. 73) Сопоставимое количество массивных кровотечений 0. 76 (95% ДИ 0. 21– 2. 67) Время до кардиоверсии было сходно (ранняя стратегия) или значительно короче (отсроченная стратегия) при использовании ривароксабана по сравнению с АВК, 22 дня против 30 дней соответственно, p<0. 001 Кардиоверсия по расписанию* p<0. 001 Пациенты (%) • X-Ve. RT: Однократный пероральный режим приема ривароксабана – это эффективная и безопасная альтернатива АВК Cappato R et al. Eur Heart J 2014: doi: 10. 1093/eurheartj/ehu 367; Cappato R. ESC Congress 2014. Oral presentation 4945 1 пациент с неадекватной антикоагуляцией 95 пациентов с неадекватной антикоагуляцией Отсроченная кардиоверсия * На 21 -25 день
• • • Первое завершенное проспективное, рандомизированное исследование применения НOAК у пациентов с ФП при плановой кардиоверсии Низкое и сопоставимое количество случаев первичной конечной точки эффективности в обеих группах, ОР 0. 50 (95% ДИ 0. 15– 1. 73) Сопоставимое количество массивных кровотечений 0. 76 (95% ДИ 0. 21– 2. 67) Время до кардиоверсии было сходно (ранняя стратегия) или значительно короче (отсроченная стратегия) при использовании ривароксабана по сравнению с АВК, 22 дня против 30 дней соответственно, p<0. 001 Кардиоверсия по расписанию* p<0. 001 Пациенты (%) • X-Ve. RT: Однократный пероральный режим приема ривароксабана – это эффективная и безопасная альтернатива АВК Cappato R et al. Eur Heart J 2014: doi: 10. 1093/eurheartj/ehu 367; Cappato R. ESC Congress 2014. Oral presentation 4945 1 пациент с неадекватной антикоагуляцией 95 пациентов с неадекватной антикоагуляцией Отсроченная кардиоверсия * На 21 -25 день
 Тактика ведения пациента с ФП и стабильным течением ишемической болезни сердца u Длительная антитромботическая терапия либо НОАК, либо АВК при стабильной стенокардии (более 12 месяцев после стентирования) рекомендована всем пациентам (Класс I, Уровень B) Management of antithrombotic therapy in atrial fibrillation patients presenting with acute coronary syndrome and/or undergoing percutaneous coronary or valve interventions: a joint consensus document of the European Society of Cardiology Working Group on Thrombosis, EHRA, EAPCI and ACCA endorsed by the HRS and APHRS. Gregory Y. H. Lip, Stephan. Windecker, Kurt Huber et al; .
Тактика ведения пациента с ФП и стабильным течением ишемической болезни сердца u Длительная антитромботическая терапия либо НОАК, либо АВК при стабильной стенокардии (более 12 месяцев после стентирования) рекомендована всем пациентам (Класс I, Уровень B) Management of antithrombotic therapy in atrial fibrillation patients presenting with acute coronary syndrome and/or undergoing percutaneous coronary or valve interventions: a joint consensus document of the European Society of Cardiology Working Group on Thrombosis, EHRA, EAPCI and ACCA endorsed by the HRS and APHRS. Gregory Y. H. Lip, Stephan. Windecker, Kurt Huber et al; .
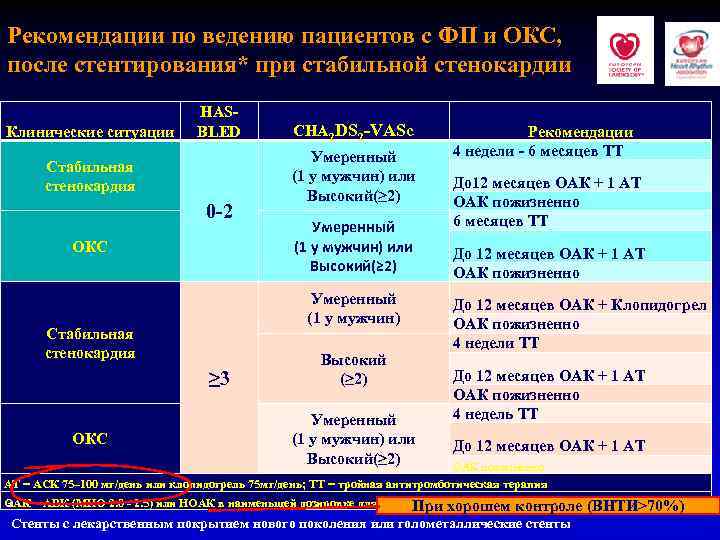 Рекомендации по ведению пациентов с ФП и ОКС, после стентирования* при стабильной стенокардии Клинические ситуации HASBLED Стабильная стенокардия 0 -2 ОКС Умеренный (1 у мужчин) или Высокий(≥ 2) Умеренный (1 у мужчин) Стабильная стенокардия ≥ 3 ОКС CHA 2 DS 2 -VASc Рекомендации 4 недели - 6 месяцев TT До 12 месяцев OAК + 1 АТ OAК пожизненно До 12 месяцев OAК + Клопидогрел OAК пожизненно 4 недели TT Высокий (≥ 2) Умеренный (1 у мужчин) или Высокий(≥ 2) До 12 месяцев OAК + 1 AТ OAК пожизненно 4 недель ТТ До 12 месяцев OAК + 1 AТ OAК пожизненно AТ = AСК 75– 100 мг/день или клопидогрель 75 мг/день; TT = тройная антитромботическая терапия OAК = АВК (МНО 2. 0 - 2. 5) или НОАК в наименьшей дозировке для ФП * При хорошем контроле (ВНТИ>70%) Стенты с лекарственным покрытием нового поколения или голометаллические стенты
Рекомендации по ведению пациентов с ФП и ОКС, после стентирования* при стабильной стенокардии Клинические ситуации HASBLED Стабильная стенокардия 0 -2 ОКС Умеренный (1 у мужчин) или Высокий(≥ 2) Умеренный (1 у мужчин) Стабильная стенокардия ≥ 3 ОКС CHA 2 DS 2 -VASc Рекомендации 4 недели - 6 месяцев TT До 12 месяцев OAК + 1 АТ OAК пожизненно До 12 месяцев OAК + Клопидогрел OAК пожизненно 4 недели TT Высокий (≥ 2) Умеренный (1 у мужчин) или Высокий(≥ 2) До 12 месяцев OAК + 1 AТ OAК пожизненно 4 недель ТТ До 12 месяцев OAК + 1 AТ OAК пожизненно AТ = AСК 75– 100 мг/день или клопидогрель 75 мг/день; TT = тройная антитромботическая терапия OAК = АВК (МНО 2. 0 - 2. 5) или НОАК в наименьшей дозировке для ФП * При хорошем контроле (ВНТИ>70%) Стенты с лекарственным покрытием нового поколения или голометаллические стенты
 Влияние кратности приёма на приверженность к лечению Однократный режим приема связан с лучшей приверженностью к терапии по сравнению с двукратным у пациентов с сердечно-сосудистыми заболеваниями, ФП (для антигипертензивных и противодиабетических препаратов). Весьма вероятно, что однократный режим приема НОАК будет способствовать лучшей приверженности. Heidbuchel et al, 2013
Влияние кратности приёма на приверженность к лечению Однократный режим приема связан с лучшей приверженностью к терапии по сравнению с двукратным у пациентов с сердечно-сосудистыми заболеваниями, ФП (для антигипертензивных и противодиабетических препаратов). Весьма вероятно, что однократный режим приема НОАК будет способствовать лучшей приверженности. Heidbuchel et al, 2013
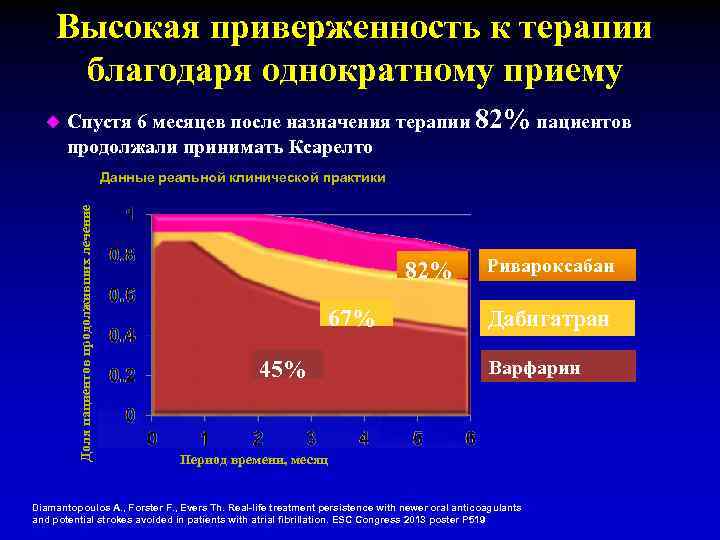 Высокая приверженность к терапии благодаря однократному приему u Спустя 6 месяцев после назначения терапии 82% пациентов продолжали принимать Ксарелто Доля пациентов продолживших лечение Данные реальной клинической практики 82% 67% 45% Ривароксабан Дабигатран Варфарин Период времени, месяц Diamantopoulos A. , Forster F. , Evers Th. Real-life treatment persistence with newer oral anticoagulants and potential strokes avoided in patients with atrial fibrillation. ESC Congress 2013 poster P 519
Высокая приверженность к терапии благодаря однократному приему u Спустя 6 месяцев после назначения терапии 82% пациентов продолжали принимать Ксарелто Доля пациентов продолживших лечение Данные реальной клинической практики 82% 67% 45% Ривароксабан Дабигатран Варфарин Период времени, месяц Diamantopoulos A. , Forster F. , Evers Th. Real-life treatment persistence with newer oral anticoagulants and potential strokes avoided in patients with atrial fibrillation. ESC Congress 2013 poster P 519
 ПРОФИЛАКТИКА КАРДИОЭМБОЛИЧЕСКОГО ИНСУЛЬТА ФИБРИЛЛЯЦИЯ ПРЕДСЕРДИЙ Варфарин (класс I, уровень доказательности А), дабигитран (класс I, уровень доказательности В), апиксабан (класс I, уровень доказательности В) и ривароксабан (класс IIа, уровень доказательности В) показаны для первичной и вторичной профилактики ишемического инсульта у пациентов с неклапанной мерцательной аритмией. Выбор препарата должен быть индивидуализированным и основываться на факторах риска, стоимости, переносимости, предпочтениях пациента, взаимодействии с другими лекарственными препаратами и других клинических характеристиках… 2012 г
ПРОФИЛАКТИКА КАРДИОЭМБОЛИЧЕСКОГО ИНСУЛЬТА ФИБРИЛЛЯЦИЯ ПРЕДСЕРДИЙ Варфарин (класс I, уровень доказательности А), дабигитран (класс I, уровень доказательности В), апиксабан (класс I, уровень доказательности В) и ривароксабан (класс IIа, уровень доказательности В) показаны для первичной и вторичной профилактики ишемического инсульта у пациентов с неклапанной мерцательной аритмией. Выбор препарата должен быть индивидуализированным и основываться на факторах риска, стоимости, переносимости, предпочтениях пациента, взаимодействии с другими лекарственными препаратами и других клинических характеристиках… 2012 г
 ПРОФИЛАКТИКА КАРДИОЭМБОЛИЧЕСКОГО ИНСУЛЬТА ФИБРИЛЛЯЦИЯ ПРЕДСЕРДИЙ: W. Hacke Пациенты с высоким риском по шкале CHADS 2, предшествующим инсультом, инфарктом миокарда в анамнезе, почечной недостаточностью, старше 75 лет: Ривароксабан 20 (15)* мг в день *15 мг при клиренсе креатинина 30 -49 мл/мин
ПРОФИЛАКТИКА КАРДИОЭМБОЛИЧЕСКОГО ИНСУЛЬТА ФИБРИЛЛЯЦИЯ ПРЕДСЕРДИЙ: W. Hacke Пациенты с высоким риском по шкале CHADS 2, предшествующим инсультом, инфарктом миокарда в анамнезе, почечной недостаточностью, старше 75 лет: Ривароксабан 20 (15)* мг в день *15 мг при клиренсе креатинина 30 -49 мл/мин
 ПРОФИЛАКТИКА КАРДИОЭМБОЛИЧЕСКОГО ИНСУЛЬТА ФИБРИЛЛЯЦИЯ ПРЕДСЕРДИЙ: W. Hacke Молодые пациенты с высоким риском ишемического инсульта, низким риском кровотечения и нормальной функцией почек: Дабигатран 150 мг х дважды в день Пациенты с высоким риском кровотечения: Дабигатран 110 мг х дважды в день или Апиксабан 5 мг х дважды в день
ПРОФИЛАКТИКА КАРДИОЭМБОЛИЧЕСКОГО ИНСУЛЬТА ФИБРИЛЛЯЦИЯ ПРЕДСЕРДИЙ: W. Hacke Молодые пациенты с высоким риском ишемического инсульта, низким риском кровотечения и нормальной функцией почек: Дабигатран 150 мг х дважды в день Пациенты с высоким риском кровотечения: Дабигатран 110 мг х дважды в день или Апиксабан 5 мг х дважды в день
 ПРОФИЛАКТИКА КАРДИОЭМБОЛИЧЕСКОГО ИНСУЛЬТА ФИБРИЛЛЯЦИЯ ПРЕДСЕРДИЙ: W. Hacke Пациенты длительное время принимающие Варфарин и демонстрирующие стабильные показатели МНО, с низким риском внутричерепных кровоизлияний, те, которые не могут покупать новые антикоагулянты: продолжить прием Варфарина под контролем МНО
ПРОФИЛАКТИКА КАРДИОЭМБОЛИЧЕСКОГО ИНСУЛЬТА ФИБРИЛЛЯЦИЯ ПРЕДСЕРДИЙ: W. Hacke Пациенты длительное время принимающие Варфарин и демонстрирующие стабильные показатели МНО, с низким риском внутричерепных кровоизлияний, те, которые не могут покупать новые антикоагулянты: продолжить прием Варфарина под контролем МНО
 ПРОФИЛАКТИКА КАРДИОЭМБОЛИЧЕСКОГО ИНСУЛЬТА ВРЕМЯ НАЧАЛА ТЕРАПИИ НОВЫМИ ОРАЛЬНЫМИ АНТИКОГУЛЯНТАМИ У БОЛЬНЫХ ФП У большинства пациентов с ишемическим инсультом или ТИА на фоне ФП возможно начать терапию пероральными антикоагулянтами в течение 14 дней с момента появления неврологического дефицита (класс IIa, уровень доказательности В) 2014. г.
ПРОФИЛАКТИКА КАРДИОЭМБОЛИЧЕСКОГО ИНСУЛЬТА ВРЕМЯ НАЧАЛА ТЕРАПИИ НОВЫМИ ОРАЛЬНЫМИ АНТИКОГУЛЯНТАМИ У БОЛЬНЫХ ФП У большинства пациентов с ишемическим инсультом или ТИА на фоне ФП возможно начать терапию пероральными антикоагулянтами в течение 14 дней с момента появления неврологического дефицита (класс IIa, уровень доказательности В) 2014. г.
 ПРОФИЛАКТИКА КАРДИОЭМБОЛИЧЕСКОГО ИНСУЛЬТА ВРЕМЯ НАЧАЛА ТЕРАПИИ НОВЫМИ ОРАЛЬНЫМИ АНТИКОГУЛЯНТАМИ У БОЛЬНЫХ ФП: H. Diener ТИА – незамедлительно Малый инсульт – 3 -5 дней Средний инсульт – 5 -7 дней Тяжелый инсульт – спустя 2 -4 недели
ПРОФИЛАКТИКА КАРДИОЭМБОЛИЧЕСКОГО ИНСУЛЬТА ВРЕМЯ НАЧАЛА ТЕРАПИИ НОВЫМИ ОРАЛЬНЫМИ АНТИКОГУЛЯНТАМИ У БОЛЬНЫХ ФП: H. Diener ТИА – незамедлительно Малый инсульт – 3 -5 дней Средний инсульт – 5 -7 дней Тяжелый инсульт – спустя 2 -4 недели
 ПРОФИЛАКТИКА КАРДИОЭМБОЛИЧЕСКОГО ИНСУЛЬТА ВРЕМЯ НАЧАЛА ТЕРАПИИ НОВЫМИ ОРАЛЬНЫМИ АНТИКОГУЛЯНТАМИ У БОЛЬНЫХ ФП При высоком риске геморрагической трансформации (…, в том числе, если геморрагическая трансформация выявлена при первичной нейровизуализации…) целесообразно задержать старт терапии пероральными антикоагулянтами и начать ее после 14 дней (класс IIa, уровень доказательности В). 2014 г.
ПРОФИЛАКТИКА КАРДИОЭМБОЛИЧЕСКОГО ИНСУЛЬТА ВРЕМЯ НАЧАЛА ТЕРАПИИ НОВЫМИ ОРАЛЬНЫМИ АНТИКОГУЛЯНТАМИ У БОЛЬНЫХ ФП При высоком риске геморрагической трансформации (…, в том числе, если геморрагическая трансформация выявлена при первичной нейровизуализации…) целесообразно задержать старт терапии пероральными антикоагулянтами и начать ее после 14 дней (класс IIa, уровень доказательности В). 2014 г.
 Рекомендации РКО , ВНОА и АССХ 2012: Выбор антикоагулянта Фибрилляция предсердий ДА Клапанная ФП* НЕТ (т. е. неклапанные) ДА <65 лет и изолированная ФП (включая женщин) НЕТ Оценить риск инсульта по CHA 2 DS 2 -VASc 0 1 ≥ 2 Оральные антикоагулянты Лучший вариант Без антитромботической терапии НОАК Альтернативный вариант АВК Аспирин + клопидогрель или – менее эффективно – только аспирин - у больных, отказавшихся от любого антикоагулянта для приема внутрь или неспособных переносить лечение антикоагулянтами по причинам, не связанным с кровотечением. При противопоказаниях к антикоагулянтам для приема внутрь и антитромбоцитарным средствам следует рассмотреть окклюзию, закрытие или иссечение ушка левого предсердия *включает ревматическое поражение и протезированные клапаны Сулимов В. А. и др. , ДИАГНОСТИКА И ЛЕЧЕНИЕ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ. Рекомендации РКО, ВНОА и АССХ, 2012 г.
Рекомендации РКО , ВНОА и АССХ 2012: Выбор антикоагулянта Фибрилляция предсердий ДА Клапанная ФП* НЕТ (т. е. неклапанные) ДА <65 лет и изолированная ФП (включая женщин) НЕТ Оценить риск инсульта по CHA 2 DS 2 -VASc 0 1 ≥ 2 Оральные антикоагулянты Лучший вариант Без антитромботической терапии НОАК Альтернативный вариант АВК Аспирин + клопидогрель или – менее эффективно – только аспирин - у больных, отказавшихся от любого антикоагулянта для приема внутрь или неспособных переносить лечение антикоагулянтами по причинам, не связанным с кровотечением. При противопоказаниях к антикоагулянтам для приема внутрь и антитромбоцитарным средствам следует рассмотреть окклюзию, закрытие или иссечение ушка левого предсердия *включает ревматическое поражение и протезированные клапаны Сулимов В. А. и др. , ДИАГНОСТИКА И ЛЕЧЕНИЕ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ. Рекомендации РКО, ВНОА и АССХ, 2012 г.
 Что относится к клапанной ФП ? - Ревматический митральный стеноз от умеренного и выше - Механические клапаны Не относятся к клапанной ФП - Аортальная недостаточность - Митральная недостаточность - Трикуспидальная недостаточность - Открытое овальное окно
Что относится к клапанной ФП ? - Ревматический митральный стеноз от умеренного и выше - Механические клапаны Не относятся к клапанной ФП - Аортальная недостаточность - Митральная недостаточность - Трикуспидальная недостаточность - Открытое овальное окно
 Рекомендации РКО , ВНОА и АССХ 2012: Выбор антикоагулянта Фибрилляция предсердий ДА Клапанная ФП* НЕТ (т. е. неклапанные) ДА <65 лет и изолированная ФП (включая женщин) НЕТ Оценить риск инсульта по CHA 2 DS 2 -VASc 0 1 ≥ 2 Оральные антикоагулянты Лучший вариант Без антитромботической терапии НОАК Альтернативный вариант АВК Аспирин + клопидогрель или – менее эффективно – только аспирин - у больных, отказавшихся от любого антикоагулянта для приема внутрь или неспособных переносить лечение антикоагулянтами по причинам, не связанным с кровотечением. При противопоказаниях к антикоагулянтам для приема внутрь и антитромбоцитарным средствам следует рассмотреть окклюзию, закрытие или иссечение ушка левого предсердия *включает ревматическое поражение и протезированные клапаны Сулимов В. А. и др. , ДИАГНОСТИКА И ЛЕЧЕНИЕ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ. Рекомендации РКО, ВНОА и АССХ, 2012 г.
Рекомендации РКО , ВНОА и АССХ 2012: Выбор антикоагулянта Фибрилляция предсердий ДА Клапанная ФП* НЕТ (т. е. неклапанные) ДА <65 лет и изолированная ФП (включая женщин) НЕТ Оценить риск инсульта по CHA 2 DS 2 -VASc 0 1 ≥ 2 Оральные антикоагулянты Лучший вариант Без антитромботической терапии НОАК Альтернативный вариант АВК Аспирин + клопидогрель или – менее эффективно – только аспирин - у больных, отказавшихся от любого антикоагулянта для приема внутрь или неспособных переносить лечение антикоагулянтами по причинам, не связанным с кровотечением. При противопоказаниях к антикоагулянтам для приема внутрь и антитромбоцитарным средствам следует рассмотреть окклюзию, закрытие или иссечение ушка левого предсердия *включает ревматическое поражение и протезированные клапаны Сулимов В. А. и др. , ДИАГНОСТИКА И ЛЕЧЕНИЕ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ. Рекомендации РКО, ВНОА и АССХ, 2012 г.
 Пациентам с неклапанной ФП, имеющим ≥ 1 балл по шкале CHA²DS²VASc, показана терапия ОАК u ОАК показали большую эффективность в предотвращении тромбоэмболии у пациентов с ФП, чем аспирин u Исследование ACTIVE W показало низкую эффективность даже двойной антиагрегантной терапии (АСК+клопидогрель) в сравнении с варфарином. При этом частота крупных кровотечений и внутричерепного кровоизлияния была сопоставима с варфарином u Антитромбоцитарную терапию (АСК+клопидогрел или АСК) следует рассматривать только у пациентов, отказывающихся принимать ОАК или не переносящие ОАК по причинам, не связанным с кровотечениями Sato H, Ishikawa K, Kitabatake A, Ogawa S, Maruyama Y, Yokota Y, et al. Low-dose aspirin for prevention of stroke in low-risk patients with atrial fibrillation: Japan Atrial Fibrillation Stroke Trial. Stroke 2006; 37: 447 -51. Connolly S, Pogue J, Hart R, et al. Clopidogrel plus aspirin versus oral anticoagulation for atrial fibrillation in the Atrial Fibrillation Clopidogrel Trial with Irbesartan for prevention of Vascular Events (ACTIVE W): a randomised controlled trial. Lancet 2006; 367: 1903 -12. Healey JS, Hart RG, Pogue J, Pfeffer MA, Hohnloser SH, De Caterina R, et al. Risks and benefits of oral anticoagulation compared with clopidogrel plus aspirin in patients with atrial fibrillation according to stroke risk: the atrial fibrillation clopidogrel trial with irbesartan for prevention of vascular events (ACTIVE-W). Stroke 2008; 39: 1482 -6. Lee BH, Park JS, Park JH, Kwak JJ, Hwang ES, Kim SK, et al. The effect and safety of the antithrombotic therapies in patients with atrial fibrillation and CHADS score 1. J Cardiovasc Electrophysiol 2010; 21: 501 -7. Gorin L, Fauchier L, Nonin E, de Labriolle A, Haguenoer K, Cosnay P, et al. Antithrombotic treatment and the risk of death and stroke in patients with atrial fibrillation and a CHADS 2 score=1. Thromb Haemost 2010; 103: 833 -40. Camm et al. 2012 Focused update of the ESC Guidelines for the management of atrial fibrillation. European Heart Journal doi: 10. 1093/eurheartj/ehs 253
Пациентам с неклапанной ФП, имеющим ≥ 1 балл по шкале CHA²DS²VASc, показана терапия ОАК u ОАК показали большую эффективность в предотвращении тромбоэмболии у пациентов с ФП, чем аспирин u Исследование ACTIVE W показало низкую эффективность даже двойной антиагрегантной терапии (АСК+клопидогрель) в сравнении с варфарином. При этом частота крупных кровотечений и внутричерепного кровоизлияния была сопоставима с варфарином u Антитромбоцитарную терапию (АСК+клопидогрел или АСК) следует рассматривать только у пациентов, отказывающихся принимать ОАК или не переносящие ОАК по причинам, не связанным с кровотечениями Sato H, Ishikawa K, Kitabatake A, Ogawa S, Maruyama Y, Yokota Y, et al. Low-dose aspirin for prevention of stroke in low-risk patients with atrial fibrillation: Japan Atrial Fibrillation Stroke Trial. Stroke 2006; 37: 447 -51. Connolly S, Pogue J, Hart R, et al. Clopidogrel plus aspirin versus oral anticoagulation for atrial fibrillation in the Atrial Fibrillation Clopidogrel Trial with Irbesartan for prevention of Vascular Events (ACTIVE W): a randomised controlled trial. Lancet 2006; 367: 1903 -12. Healey JS, Hart RG, Pogue J, Pfeffer MA, Hohnloser SH, De Caterina R, et al. Risks and benefits of oral anticoagulation compared with clopidogrel plus aspirin in patients with atrial fibrillation according to stroke risk: the atrial fibrillation clopidogrel trial with irbesartan for prevention of vascular events (ACTIVE-W). Stroke 2008; 39: 1482 -6. Lee BH, Park JS, Park JH, Kwak JJ, Hwang ES, Kim SK, et al. The effect and safety of the antithrombotic therapies in patients with atrial fibrillation and CHADS score 1. J Cardiovasc Electrophysiol 2010; 21: 501 -7. Gorin L, Fauchier L, Nonin E, de Labriolle A, Haguenoer K, Cosnay P, et al. Antithrombotic treatment and the risk of death and stroke in patients with atrial fibrillation and a CHADS 2 score=1. Thromb Haemost 2010; 103: 833 -40. Camm et al. 2012 Focused update of the ESC Guidelines for the management of atrial fibrillation. European Heart Journal doi: 10. 1093/eurheartj/ehs 253
 Практические рекомендации • Появление новых антикоагулянтов для применения у больных с ФП открывает новые возможности и снимает некоторые старые ограничения, свойственные лечению варфарином и его аналогами Препараты выбора для: - больных, не желающих принимать варфарин; - больных, не получавших прежде перовальных антикоагулянтов; - с лабильным МНО на фоне терапии варфарином
Практические рекомендации • Появление новых антикоагулянтов для применения у больных с ФП открывает новые возможности и снимает некоторые старые ограничения, свойственные лечению варфарином и его аналогами Препараты выбора для: - больных, не желающих принимать варфарин; - больных, не получавших прежде перовальных антикоагулянтов; - с лабильным МНО на фоне терапии варфарином
 Практические рекомендации • НОАК по эффективности не уступают АВК, обладая при этом лучшим профилем безопасности с воспроизводимым снижением частоты внутричерепных кровотечений. • В отсутствие прямых сравнительных исследований с НОАК нельзя с определенностью установить какой препарат лучший • Не решен вопрос о применимости НОАК у очень пожилых пациентов • Ни у одного НОАК нет специфического антидота (андексанет - ὰ - антидот к Xа фактору , для ДАБИ – моноклональные антитела) • При переводе с АВК на НОАК необходимо дождаться снижения МНО до 2, 0 • При переводе с НОАК на АВК следует начинать после определенно периода времени, который зависит от функции почек - обязательна оценка функции почек
Практические рекомендации • НОАК по эффективности не уступают АВК, обладая при этом лучшим профилем безопасности с воспроизводимым снижением частоты внутричерепных кровотечений. • В отсутствие прямых сравнительных исследований с НОАК нельзя с определенностью установить какой препарат лучший • Не решен вопрос о применимости НОАК у очень пожилых пациентов • Ни у одного НОАК нет специфического антидота (андексанет - ὰ - антидот к Xа фактору , для ДАБИ – моноклональные антитела) • При переводе с АВК на НОАК необходимо дождаться снижения МНО до 2, 0 • При переводе с НОАК на АВК следует начинать после определенно периода времени, который зависит от функции почек - обязательна оценка функции почек
 Ривароксабан – профилактика инсульта с благоприятным сердечно-сосудистым профилем для широкого круга пациентов с ФП из реальной клинической практики, обеспечивающая высокую приверженность к лечению и высокую эффективность в течение длительного времени за счет однократного приема 20 мг – для пациентов вне зависимости от веса, возраста, пола и этнической принадлежности 15 мг – для пациентов с клиренсом креатинина 30 -49 мл/мин
Ривароксабан – профилактика инсульта с благоприятным сердечно-сосудистым профилем для широкого круга пациентов с ФП из реальной клинической практики, обеспечивающая высокую приверженность к лечению и высокую эффективность в течение длительного времени за счет однократного приема 20 мг – для пациентов вне зависимости от веса, возраста, пола и этнической принадлежности 15 мг – для пациентов с клиренсом креатинина 30 -49 мл/мин
 Формулы расчета СКФ
Формулы расчета СКФ
 Антикоагулянтная терапия больных ФП и ХБП Стадии ХБП Антикоагулянтная терапия 3 стадия (СКФ 30 -59 мл/мин) Варфарин (целевое значение 2, 0 -3, 0) Дабигатран 110 мг или 150 мг/2 раза в сут. Апиксабан 5 мг 2 раза/сут Ривароксабан 15 мг 1 раз/сут (СКФ 30 -49 мл/мин) Ривароксабан 20 мг 1 раз/сут (СКФ 50 -60 мл/мин) 4 стадия (СКФ 15 -30 мл/мин) Варфарин (целевое значение 2, 0 -3, 0) Дабигатран 75 мг 2 раза в сут (мнение экспертов FDA) Терминальная стадия Вторичная профилактика - варфарин (целевое (СКФ менее 15 значение 2, 0 -3, 0) мл/мин)
Антикоагулянтная терапия больных ФП и ХБП Стадии ХБП Антикоагулянтная терапия 3 стадия (СКФ 30 -59 мл/мин) Варфарин (целевое значение 2, 0 -3, 0) Дабигатран 110 мг или 150 мг/2 раза в сут. Апиксабан 5 мг 2 раза/сут Ривароксабан 15 мг 1 раз/сут (СКФ 30 -49 мл/мин) Ривароксабан 20 мг 1 раз/сут (СКФ 50 -60 мл/мин) 4 стадия (СКФ 15 -30 мл/мин) Варфарин (целевое значение 2, 0 -3, 0) Дабигатран 75 мг 2 раза в сут (мнение экспертов FDA) Терминальная стадия Вторичная профилактика - варфарин (целевое (СКФ менее 15 значение 2, 0 -3, 0) мл/мин)
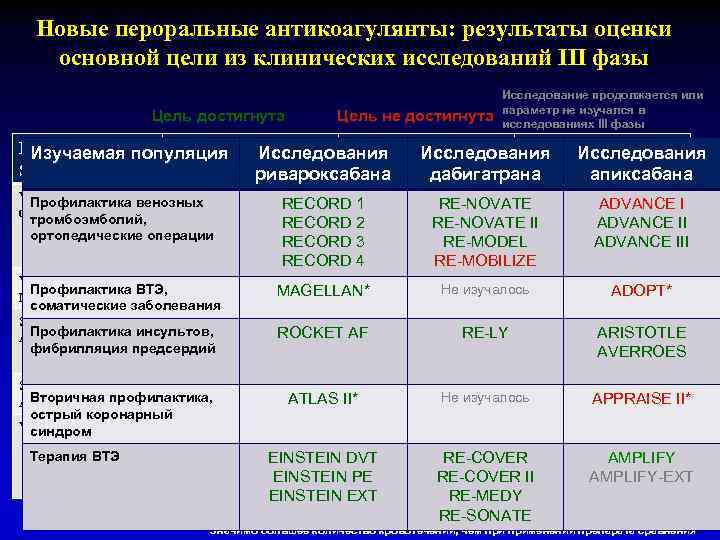 Новые пероральные антикоагулянты: результаты оценки основной цели из клинических исследований III фазы Цель достигнута Цель не достигнута Исследование продолжается или параметр не изучался в исследованиях III фазы Population Rivaroxaban Dabigatran Изучаемая популяция Исследования Apixaban Исследования Studied Trials ривароксабана Trials дабигатрана апиксабана VTE Prevention, Профилактика венозных RECORD 1 RE-NOVATE Orthopedic Surgery RECORD 2 RE-NOVATE II тромбоэмболий, RECORD 2 RE-NOVATE II ортопедические операции RECORD 3 RE-MODEL RECORD 4 RE-MOBILIZE Not studied MAGELLAN* Не изучалось MAGELLAN* VTE Prevention, Профилактика ВТЭ, Medically Ill соматические заболевания Stroke Prevention, ROCKET AF Профилактика инсультов, ROCKET AF Atrial Fibrillation фибрилляция предсердий Secondary Prevention, ATLAS II* Вторичная профилактика, ATLAS II* ACS острый коронарный VTE Treatment EINSTEIN DVT синдром Терапия ВТЭ RE-LY Not studied Не изучалось ADVANCE II ADVANCE III ADOPT* ARISTOTLE AVERROES APPRAISE II* RE-COVER AMPLIFY EINSTEIN PE RE-COVER II AMPLIFY-EXT EINSTEIN DVT RE-COVER AMPLIFY EINSTEIN EXT RE-MEDY EINSTEIN PE RE-COVER II AMPLIFY-EXT RE-SONATE EINSTEIN EXT RE-MEDY RE-SONATE * Значимо большее количество кровотечений, чем применении препарата сравнения
Новые пероральные антикоагулянты: результаты оценки основной цели из клинических исследований III фазы Цель достигнута Цель не достигнута Исследование продолжается или параметр не изучался в исследованиях III фазы Population Rivaroxaban Dabigatran Изучаемая популяция Исследования Apixaban Исследования Studied Trials ривароксабана Trials дабигатрана апиксабана VTE Prevention, Профилактика венозных RECORD 1 RE-NOVATE Orthopedic Surgery RECORD 2 RE-NOVATE II тромбоэмболий, RECORD 2 RE-NOVATE II ортопедические операции RECORD 3 RE-MODEL RECORD 4 RE-MOBILIZE Not studied MAGELLAN* Не изучалось MAGELLAN* VTE Prevention, Профилактика ВТЭ, Medically Ill соматические заболевания Stroke Prevention, ROCKET AF Профилактика инсультов, ROCKET AF Atrial Fibrillation фибрилляция предсердий Secondary Prevention, ATLAS II* Вторичная профилактика, ATLAS II* ACS острый коронарный VTE Treatment EINSTEIN DVT синдром Терапия ВТЭ RE-LY Not studied Не изучалось ADVANCE II ADVANCE III ADOPT* ARISTOTLE AVERROES APPRAISE II* RE-COVER AMPLIFY EINSTEIN PE RE-COVER II AMPLIFY-EXT EINSTEIN DVT RE-COVER AMPLIFY EINSTEIN EXT RE-MEDY EINSTEIN PE RE-COVER II AMPLIFY-EXT RE-SONATE EINSTEIN EXT RE-MEDY RE-SONATE * Значимо большее количество кровотечений, чем применении препарата сравнения
 Ривароксабана: самая широкая программа текущих исследований Независимые регистры N=~60, 000 Наблюдательные исследования N=~55, 000 Пострегистрационные фазовые исследования при ФП N=~3, 900 Пострегистрационные фазовые исследования при других показаниях N=~26, 000 Завершенные исследования N=~85, 000 NAVIGATE-ESUS J-
Ривароксабана: самая широкая программа текущих исследований Независимые регистры N=~60, 000 Наблюдательные исследования N=~55, 000 Пострегистрационные фазовые исследования при ФП N=~3, 900 Пострегистрационные фазовые исследования при других показаниях N=~26, 000 Завершенные исследования N=~85, 000 NAVIGATE-ESUS J-
 Варфарин –препарат выбора • • Клапанная ФП Гипертрофическая кардиомиопатия и ФП Антифосфолипидный синдром Тяжелая почечная недостаточность с клиренсом креатинина менее 30 мл/мин • Пациенты со стабильным МНО
Варфарин –препарат выбора • • Клапанная ФП Гипертрофическая кардиомиопатия и ФП Антифосфолипидный синдром Тяжелая почечная недостаточность с клиренсом креатинина менее 30 мл/мин • Пациенты со стабильным МНО
 НАПРАВЛЕНИЯ ПРОФИЛАКТИКИ КАРДИОЭМБОЛИЧЕСКОГО ИНСУЛЬТА Антитромботическая терапия (антитромбоцитарные или антикоагулянтные препараты) Антигипертензивная терапия Гиполипидемическая терапия Коррекция других факторов риска
НАПРАВЛЕНИЯ ПРОФИЛАКТИКИ КАРДИОЭМБОЛИЧЕСКОГО ИНСУЛЬТА Антитромботическая терапия (антитромбоцитарные или антикоагулянтные препараты) Антигипертензивная терапия Гиполипидемическая терапия Коррекция других факторов риска
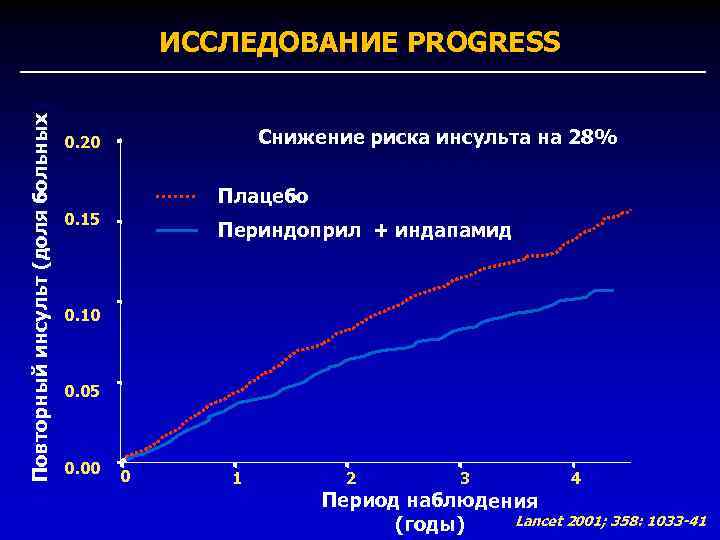 Повторный инсульт (доля больных) ИССЛЕДОВАНИЕ PROGRESS Снижение риска инсульта на 28% 0. 20 P<0. 0001 Плацебо 0. 15 Периндоприл + индапамид) 0. 10 0. 05 0. 00 0 1 2 3 4 Период наблюдения Lancet 2001; 358: 1033 -41 (годы)
Повторный инсульт (доля больных) ИССЛЕДОВАНИЕ PROGRESS Снижение риска инсульта на 28% 0. 20 P<0. 0001 Плацебо 0. 15 Периндоприл + индапамид) 0. 10 0. 05 0. 00 0 1 2 3 4 Период наблюдения Lancet 2001; 358: 1033 -41 (годы)
 Вторичная конечная точка (цереброваскулярные осложнения) 160 Нитрендипин Количество случаев (n) 140 120 Эпросартан 100 80 60 Снижение риска при использовании эпросартана: 25% (P=0, 02) 40 20 0 0 200 400 600 800 1000 1200 1400 1600 Дни
Вторичная конечная точка (цереброваскулярные осложнения) 160 Нитрендипин Количество случаев (n) 140 120 Эпросартан 100 80 60 Снижение риска при использовании эпросартана: 25% (P=0, 02) 40 20 0 0 200 400 600 800 1000 1200 1400 1600 Дни
 АНТИГИПЕРТЕНЗИВНАЯ ТЕРАПИЯ ДЛЯ ПРОФИЛАКТИКИ ИШЕМИЧЕСКОГО ИНСУЛЬТА American Stroke Association Начать антигипертензивную терапию необходимо у ранее не получавших таковую больных ишемическим инсультом или ТИА через несколько дней после дебюта симптомов в случае, если зафиксировано повышение САД ≥ 140 мм. рт. ст. или ДАД ≥ 90 мм. рт. ст. (Класс I, уровень В). Начало антигипертензивной терапии у больных ишемическим инсультом или ТИА с САД < 140 мм. рт. ст. или ДАД <90 ммобладает неопределенной эффективностью. рт. ст. (Класс IIb, уровень C).
АНТИГИПЕРТЕНЗИВНАЯ ТЕРАПИЯ ДЛЯ ПРОФИЛАКТИКИ ИШЕМИЧЕСКОГО ИНСУЛЬТА American Stroke Association Начать антигипертензивную терапию необходимо у ранее не получавших таковую больных ишемическим инсультом или ТИА через несколько дней после дебюта симптомов в случае, если зафиксировано повышение САД ≥ 140 мм. рт. ст. или ДАД ≥ 90 мм. рт. ст. (Класс I, уровень В). Начало антигипертензивной терапии у больных ишемическим инсультом или ТИА с САД < 140 мм. рт. ст. или ДАД <90 ммобладает неопределенной эффективностью. рт. ст. (Класс IIb, уровень C).
 АНТИГИПЕРТЕНЗИВНАЯ ТЕРАПИЯ ДЛЯ ПРОФИЛАКТИКИ ИШЕМИЧЕСКОГО ИНСУЛЬТА American Stroke Association Возвращение антигипертензивной терапии показано ранее получавшим таковую пациентам с ишемическим инсультом или ТИА и для профилактики повторных инсультов, и для профилактики других острых сосудистых событий спустя несколько дней от дебюта симптомов (Класс I, уровень А). Целевые значения уровня АД… неизвестны и должны подбираться индивидуально, но целесообразно достичь значений САД < 140 мм. рт. ст. и ДАД <90 мм. рт. ст. (Класс IIa, уровень В). Для пациентов с лакунарным инсультом целевые значения САД могут быть < 130 мм. рт. ст. (Класс IIb, уровень В).
АНТИГИПЕРТЕНЗИВНАЯ ТЕРАПИЯ ДЛЯ ПРОФИЛАКТИКИ ИШЕМИЧЕСКОГО ИНСУЛЬТА American Stroke Association Возвращение антигипертензивной терапии показано ранее получавшим таковую пациентам с ишемическим инсультом или ТИА и для профилактики повторных инсультов, и для профилактики других острых сосудистых событий спустя несколько дней от дебюта симптомов (Класс I, уровень А). Целевые значения уровня АД… неизвестны и должны подбираться индивидуально, но целесообразно достичь значений САД < 140 мм. рт. ст. и ДАД <90 мм. рт. ст. (Класс IIa, уровень В). Для пациентов с лакунарным инсультом целевые значения САД могут быть < 130 мм. рт. ст. (Класс IIb, уровень В).
 АНТИГИПЕРТЕНЗИВНАЯ ТЕРАПИЯ ДЛЯ ПРОФИЛАКТИКИ ИШЕМИЧЕСКОГО ИНСУЛЬТА American Stroke Association Модификация образа жизни ассоциируется со снижением АД и является частью антигипертензивной терапии (Класс IIa, уровень C). Такая модификация включает: ограничение употребления соли; снижение массы тела; диету богатую фруктами, овощами и обезжиренными молочными продуктами; регулярные аэробные физические нагрузки; ограничение приема алкоголя.
АНТИГИПЕРТЕНЗИВНАЯ ТЕРАПИЯ ДЛЯ ПРОФИЛАКТИКИ ИШЕМИЧЕСКОГО ИНСУЛЬТА American Stroke Association Модификация образа жизни ассоциируется со снижением АД и является частью антигипертензивной терапии (Класс IIa, уровень C). Такая модификация включает: ограничение употребления соли; снижение массы тела; диету богатую фруктами, овощами и обезжиренными молочными продуктами; регулярные аэробные физические нагрузки; ограничение приема алкоголя.
 АНТИГИПЕРТЕНЗИВНАЯ ТЕРАПИЯ ДЛЯ ПРОФИЛАКТИКИ ИШЕМИЧЕСКОГО ИНСУЛЬТА American Stroke Association Оптимальный режим медикаментозного снижения АД неизвестен, так как данные о прямом сравнении различных групп антигипертензивных препаратов ограничены. Доступные данные свидетельствуют в пользу диуретиков и комбинации диуретиков и ингибиторов АПФ (Класс I, уровень А). Выбор препаратов должен быть индивидуальным и основываться на фармакологических характеристиках, механизме действия и проводиться с учетом индивидуальных характеристик пациентов (окклюзия внечерепных отделов сонных артерий, почечная недостаточность, ИБС, СД) (Класс IIa, уровень B).
АНТИГИПЕРТЕНЗИВНАЯ ТЕРАПИЯ ДЛЯ ПРОФИЛАКТИКИ ИШЕМИЧЕСКОГО ИНСУЛЬТА American Stroke Association Оптимальный режим медикаментозного снижения АД неизвестен, так как данные о прямом сравнении различных групп антигипертензивных препаратов ограничены. Доступные данные свидетельствуют в пользу диуретиков и комбинации диуретиков и ингибиторов АПФ (Класс I, уровень А). Выбор препаратов должен быть индивидуальным и основываться на фармакологических характеристиках, механизме действия и проводиться с учетом индивидуальных характеристик пациентов (окклюзия внечерепных отделов сонных артерий, почечная недостаточность, ИБС, СД) (Класс IIa, уровень B).
 НАПРАВЛЕНИЯ ПРОФИЛАКТИКИ КАРДИОЭМБОЛИЧЕСКОГО ИНСУЛЬТА Антитромботическая терапия (антитромбоцитарные или антикоагулянтные препараты) Антигипертензивная терапия Гиполипидемическая терапия Коррекция других факторов риска
НАПРАВЛЕНИЯ ПРОФИЛАКТИКИ КАРДИОЭМБОЛИЧЕСКОГО ИНСУЛЬТА Антитромботическая терапия (антитромбоцитарные или антикоагулянтные препараты) Антигипертензивная терапия Гиполипидемическая терапия Коррекция других факторов риска
 НЕМЕДИКАМЕНТОЗНЫЕ МЕТОДЫ КОРРЕКЦИИ НАРУШЕНИЙ ЛИПИДНОГО СПЕКТРА Снижение массы тела (если она повышена) Аэробные физические упражнения Диета National Cholesterol Education Program National Heart, Lung, and Blood Institute National Institutes of Health NIH Publication
НЕМЕДИКАМЕНТОЗНЫЕ МЕТОДЫ КОРРЕКЦИИ НАРУШЕНИЙ ЛИПИДНОГО СПЕКТРА Снижение массы тела (если она повышена) Аэробные физические упражнения Диета National Cholesterol Education Program National Heart, Lung, and Blood Institute National Institutes of Health NIH Publication
 ЭФФЕКТИВНОСТЬ СТАТИНОВ, ПРИМЕНЯЕМЫХ ДЛЯ ПРОФИЛАКТИКИ ИНСУЛЬТА http: //www. uptodate. com, Statins: Actions, side effects, and administration, Robert S Rosenson, MD
ЭФФЕКТИВНОСТЬ СТАТИНОВ, ПРИМЕНЯЕМЫХ ДЛЯ ПРОФИЛАКТИКИ ИНСУЛЬТА http: //www. uptodate. com, Statins: Actions, side effects, and administration, Robert S Rosenson, MD
 ГИПОЛИПИДЕМИЧЕСКАЯ ТЕРАПИЯ ДЛЯ ПРОФИЛАКТИКИ ИШЕМИЧЕСКОГО ИНСУЛЬТА American Stroke Association Терапия статинами с интенсивным гиполипидемическим эффектом рекомендована для уменьшения риска инсульта и других ССС пациентам с ишемическим инсультом или ТИА предположительно атеросклеротического генеза, а также при повышении ЛПНП ≥ 100 mg/d. L, вне зависимости от наличия у них признаков атеросклеротического цереброваскулярного заболевания (атеротромботического инсульта, ОКС в анамнезе, ИМ, стенокардии или любой операции по реваскуляризации) (Класс I, уровень В).
ГИПОЛИПИДЕМИЧЕСКАЯ ТЕРАПИЯ ДЛЯ ПРОФИЛАКТИКИ ИШЕМИЧЕСКОГО ИНСУЛЬТА American Stroke Association Терапия статинами с интенсивным гиполипидемическим эффектом рекомендована для уменьшения риска инсульта и других ССС пациентам с ишемическим инсультом или ТИА предположительно атеросклеротического генеза, а также при повышении ЛПНП ≥ 100 mg/d. L, вне зависимости от наличия у них признаков атеросклеротического цереброваскулярного заболевания (атеротромботического инсульта, ОКС в анамнезе, ИМ, стенокардии или любой операции по реваскуляризации) (Класс I, уровень В).
 ГИПОЛИПИДЕМИЧЕСКАЯ ТЕРАПИЯ ДЛЯ ПРОФИЛАКТИКИ ИШЕМИЧЕСКОГО ИНСУЛЬТА American Stroke Association Высокие дозы статинов (редукция уровня ЛПНП≥ 50%) рекомендованы пациентам с атеротромботическим инсультом, ОКС в анамнезе, ИМ, стенокардией или любой операцией по реваскуляризации младше 75 лет; с уровнем ЛПНП ≥ 190 мл/дл; имеющие сахарный диабет и риск сердечно-сосудистых осложнений ≥ 7, 5% Средние дозы статинов (редукция уровня ЛПНП от 30% до 50 %) рекомендованы всем другим группам больных
ГИПОЛИПИДЕМИЧЕСКАЯ ТЕРАПИЯ ДЛЯ ПРОФИЛАКТИКИ ИШЕМИЧЕСКОГО ИНСУЛЬТА American Stroke Association Высокие дозы статинов (редукция уровня ЛПНП≥ 50%) рекомендованы пациентам с атеротромботическим инсультом, ОКС в анамнезе, ИМ, стенокардией или любой операцией по реваскуляризации младше 75 лет; с уровнем ЛПНП ≥ 190 мл/дл; имеющие сахарный диабет и риск сердечно-сосудистых осложнений ≥ 7, 5% Средние дозы статинов (редукция уровня ЛПНП от 30% до 50 %) рекомендованы всем другим группам больных
 НАПРАВЛЕНИЯ ПРОФИЛАКТИКИ КАРДИОЭМБОЛИЧЕСКОГО ИНСУЛЬТА ПРИ ФП Антитромботическая терапия (антитромбоцитарные или антикоагулянтные препараты) Антигипертензивная терапия Гиполипидемическая терапия Коррекция других факторов риска
НАПРАВЛЕНИЯ ПРОФИЛАКТИКИ КАРДИОЭМБОЛИЧЕСКОГО ИНСУЛЬТА ПРИ ФП Антитромботическая терапия (антитромбоцитарные или антикоагулянтные препараты) Антигипертензивная терапия Гиполипидемическая терапия Коррекция других факторов риска
 Благодарю за внимание
Благодарю за внимание


