ПРАКТИЧЕСКИЕ АСПЕКТЫ КЛИНИЧЕСКОЙ ФИЗИОЛОГИИ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ



































дыхание.ppt
- Количество слайдов: 56
 ПРАКТИЧЕСКИЕ АСПЕКТЫ КЛИНИЧЕСКОЙ ФИЗИОЛОГИИ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ Шмаков Алексей Николаевич Новосибирск, 2011
ПРАКТИЧЕСКИЕ АСПЕКТЫ КЛИНИЧЕСКОЙ ФИЗИОЛОГИИ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ Шмаков Алексей Николаевич Новосибирск, 2011
 А СОБСТВЕННО, ЧТО ТАКОЕ ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ? НЕСООТВЕТСТВИЕ ВЕЛИЧИН ОКСИГЕНАЦИИ И ВЕНТИЛЯЦИИ В ЛЕГКИХ ПОТРЕБНОСТЯМ ТКАНЕЙ И ОРГАНОВ В ДОСТАВКЕ КИСЛОРОДА И УДАЛЕНИИ СО 2
А СОБСТВЕННО, ЧТО ТАКОЕ ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ? НЕСООТВЕТСТВИЕ ВЕЛИЧИН ОКСИГЕНАЦИИ И ВЕНТИЛЯЦИИ В ЛЕГКИХ ПОТРЕБНОСТЯМ ТКАНЕЙ И ОРГАНОВ В ДОСТАВКЕ КИСЛОРОДА И УДАЛЕНИИ СО 2
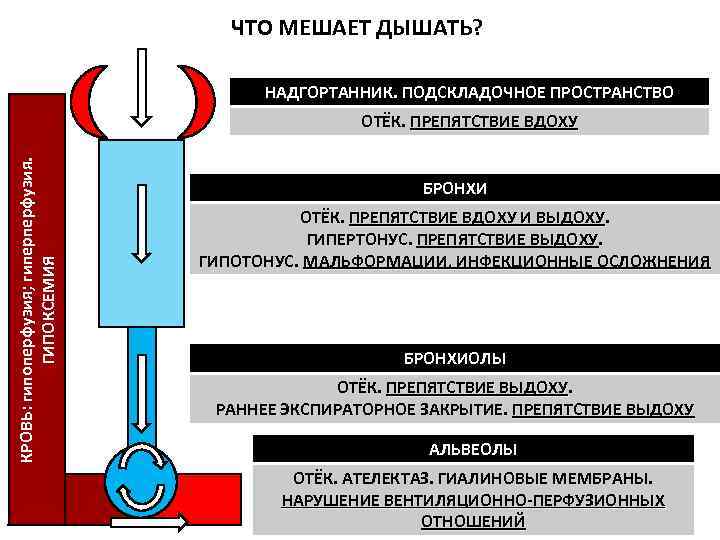
 ЧТО МЕШАЕТ ДЫШАТЬ? НАДГОРТАННИК. ПОДСКЛАДОЧНОЕ ПРОСТРАНСТВО ОТЁК. ПРЕПЯТСТВИЕ ВДОХУ КРОВЬ: гипоперфузия; гиперперфузия. БРОНХИ ОТЁК. ПРЕПЯТСТВИЕ ВДОХУ И ВЫДОХУ. ВЫДОХУ ГИПЕРТОНУС. ПРЕПЯТСТВИЕ ВЫДОХУ. ВЫДОХУ ГИПОТОНУС. МАЛЬФОРМАЦИИ, ИНФЕКЦИОННЫЕ ОСЛОЖНЕНИЯ ГИПОКСЕМИЯ БРОНХИОЛЫ ОТЁК. ПРЕПЯТСТВИЕ ВЫДОХУ. ВЫДОХУ РАННЕЕ ЭКСПИРАТОРНОЕ ЗАКРЫТИЕ. ПРЕПЯТСТВИЕ ВЫДОХУ АЛЬВЕОЛЫ ОТЁК. АТЕЛЕКТАЗ. ГИАЛИНОВЫЕ МЕМБРАНЫ. НАРУШЕНИЕ ВЕНТИЛЯЦИОННО-ПЕРФУЗИОННЫХ ОТНОШЕНИЙ
ЧТО МЕШАЕТ ДЫШАТЬ? НАДГОРТАННИК. ПОДСКЛАДОЧНОЕ ПРОСТРАНСТВО ОТЁК. ПРЕПЯТСТВИЕ ВДОХУ КРОВЬ: гипоперфузия; гиперперфузия. БРОНХИ ОТЁК. ПРЕПЯТСТВИЕ ВДОХУ И ВЫДОХУ. ВЫДОХУ ГИПЕРТОНУС. ПРЕПЯТСТВИЕ ВЫДОХУ. ВЫДОХУ ГИПОТОНУС. МАЛЬФОРМАЦИИ, ИНФЕКЦИОННЫЕ ОСЛОЖНЕНИЯ ГИПОКСЕМИЯ БРОНХИОЛЫ ОТЁК. ПРЕПЯТСТВИЕ ВЫДОХУ. ВЫДОХУ РАННЕЕ ЭКСПИРАТОРНОЕ ЗАКРЫТИЕ. ПРЕПЯТСТВИЕ ВЫДОХУ АЛЬВЕОЛЫ ОТЁК. АТЕЛЕКТАЗ. ГИАЛИНОВЫЕ МЕМБРАНЫ. НАРУШЕНИЕ ВЕНТИЛЯЦИОННО-ПЕРФУЗИОННЫХ ОТНОШЕНИЙ
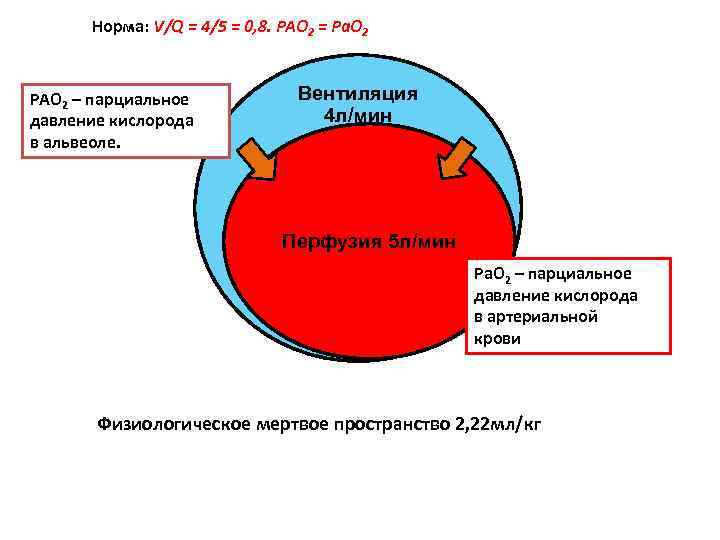
 Норма: V/Q = 4/5 = 0, 8. PAO 2 = Pa. O 2 РАО 2 – парциальное Вентиляция давление кислорода 4 л/мин в альвеоле. Перфузия 5 л/мин Ра. О 2 – парциальное давление кислорода в артериальной крови Физиологическое мертвое пространство 2, 22 мл/кг
Норма: V/Q = 4/5 = 0, 8. PAO 2 = Pa. O 2 РАО 2 – парциальное Вентиляция давление кислорода 4 л/мин в альвеоле. Перфузия 5 л/мин Ра. О 2 – парциальное давление кислорода в артериальной крови Физиологическое мертвое пространство 2, 22 мл/кг
 Гипервентиляция (гипоперфузия): V/Q = 6/3 = 2, 0. PAO 2 > Pa. O 2 Дополнительное мертвое пространство 3, 6 л/мин Вентиляция 2, 4 л/мин Перфузия 3 л/мин Увеличение работы дыхания на вентиляцию анатомического мертвого пространства
Гипервентиляция (гипоперфузия): V/Q = 6/3 = 2, 0. PAO 2 > Pa. O 2 Дополнительное мертвое пространство 3, 6 л/мин Вентиляция 2, 4 л/мин Перфузия 3 л/мин Увеличение работы дыхания на вентиляцию анатомического мертвого пространства
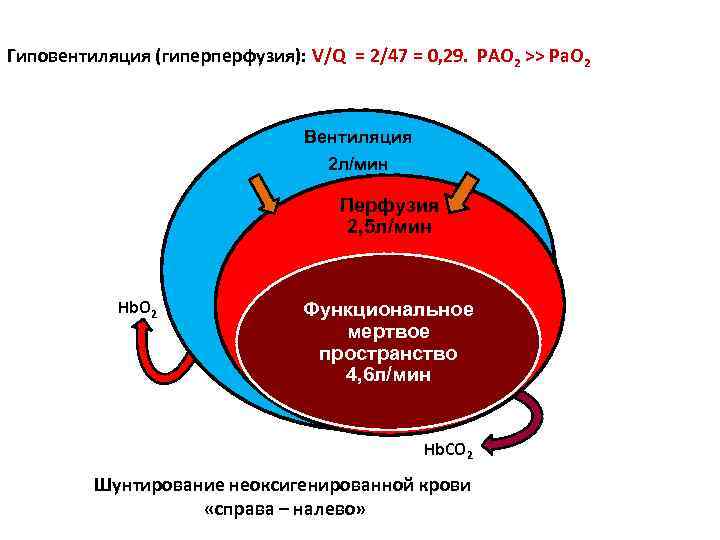
 Гиповентиляция (гиперперфузия): V/Q = 2/47 = 0, 29. PAO 2 >> Pa. O 2 Вентиляция 2 л/мин Перфузия 2, 5 л/мин Hb. O 2 Функциональное мертвое пространство 4, 6 л/мин Hb. СО 2 Шунтирование неоксигенированной крови «справа – налево»
Гиповентиляция (гиперперфузия): V/Q = 2/47 = 0, 29. PAO 2 >> Pa. O 2 Вентиляция 2 л/мин Перфузия 2, 5 л/мин Hb. O 2 Функциональное мертвое пространство 4, 6 л/мин Hb. СО 2 Шунтирование неоксигенированной крови «справа – налево»
 РЕГУЛЯЦИЯ ВЕНТИЛЯЦИОННО-ПЕРФУЗИОННОГО СООТНОШЕНИЯ. ТРАНСПОРТ ГАЗОВ • Ауторегуляция: В участках гиповентиляции снижается кровоток (вазоконстрикция); в участках гипоперфузии снижается вентиляция (рефлекс Эйлера – Лилиестранда). • Шунтирование «справа-налево» у взрослых до 5%, при пневмонии, ТЭЛА – до 20 -25%. • Шунтирование «справа-налево» в 1 -2 сутки жизни 15 -20% (при РДС, аспирации мекония до 80%!) • ХЕМОРЕЦЕПТОРЫ РЕГУЛИРУЮТ ВЕНТИЛЯЦИЮ ПО ПРИНЦИПУ ОБРАТНОЙ СВЯЗИ. В артериальной крови и цереброспинальной жидкости: p. H, PCO 2, PO 2 = const.
РЕГУЛЯЦИЯ ВЕНТИЛЯЦИОННО-ПЕРФУЗИОННОГО СООТНОШЕНИЯ. ТРАНСПОРТ ГАЗОВ • Ауторегуляция: В участках гиповентиляции снижается кровоток (вазоконстрикция); в участках гипоперфузии снижается вентиляция (рефлекс Эйлера – Лилиестранда). • Шунтирование «справа-налево» у взрослых до 5%, при пневмонии, ТЭЛА – до 20 -25%. • Шунтирование «справа-налево» в 1 -2 сутки жизни 15 -20% (при РДС, аспирации мекония до 80%!) • ХЕМОРЕЦЕПТОРЫ РЕГУЛИРУЮТ ВЕНТИЛЯЦИЮ ПО ПРИНЦИПУ ОБРАТНОЙ СВЯЗИ. В артериальной крови и цереброспинальной жидкости: p. H, PCO 2, PO 2 = const.
 БИОМЕХАНИКА ДЫХАНИЯ • C (compliance) – «растяжимость» , величина, обратная эластичности, то есть, упругость. • C = ΔV / ΔP (л / мбар) • У новорожденного C = 0, 003 -0, 006 л/мбар; • у взрослого C = 0, 05 -0, 08 л/мбар. • У недоношенных Cst 10 -17% от Cdin ; • У доношенных Cst 21 -26% от Cdin ; • У взрослых Cst 50% от Cdin. • R (resistance) – аэродинамическое сопротивление. • R = ΔP (Pо – Palv) / поток (мбар/л∙с) • У новорожденных R = 20 -40 мбар/л∙с, у взрослых 1 -2. • Не менее 0, 8 R приходится на верхние дыхательные пути. Эндотрахеальная трубка повышает R на 50 -200 мбар/л∙с
БИОМЕХАНИКА ДЫХАНИЯ • C (compliance) – «растяжимость» , величина, обратная эластичности, то есть, упругость. • C = ΔV / ΔP (л / мбар) • У новорожденного C = 0, 003 -0, 006 л/мбар; • у взрослого C = 0, 05 -0, 08 л/мбар. • У недоношенных Cst 10 -17% от Cdin ; • У доношенных Cst 21 -26% от Cdin ; • У взрослых Cst 50% от Cdin. • R (resistance) – аэродинамическое сопротивление. • R = ΔP (Pо – Palv) / поток (мбар/л∙с) • У новорожденных R = 20 -40 мбар/л∙с, у взрослых 1 -2. • Не менее 0, 8 R приходится на верхние дыхательные пути. Эндотрахеальная трубка повышает R на 50 -200 мбар/л∙с
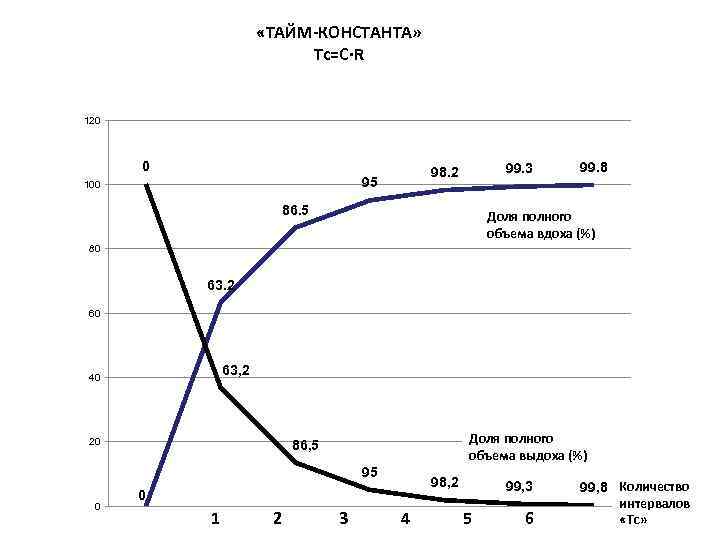
 «ТАЙМ-КОНСТАНТА» Tc=C∙R 120 98. 2 99. 3 99. 8 100 95 86. 5 Доля полного объема вдоха (%) 80 63. 2 60 40 63, 2 20 Доля полного 86, 5 объема выдоха (%) 95 98, 2 99, 3 99, 8 Количество 0 0 интервалов 1 2 3 4 5 6 «Тc»
«ТАЙМ-КОНСТАНТА» Tc=C∙R 120 98. 2 99. 3 99. 8 100 95 86. 5 Доля полного объема вдоха (%) 80 63. 2 60 40 63, 2 20 Доля полного 86, 5 объема выдоха (%) 95 98, 2 99, 3 99, 8 Количество 0 0 интервалов 1 2 3 4 5 6 «Тc»
 Провоцирующие факторы респираторного дистресс-синдрома MШок MДВС MАспирация желудочного содержимого MТравма MИнфекции MВдыхание токсических газов и дыма MВлияние лекарственных препаратов и отравления MДефицит сурфактанта 10
Провоцирующие факторы респираторного дистресс-синдрома MШок MДВС MАспирация желудочного содержимого MТравма MИнфекции MВдыхание токсических газов и дыма MВлияние лекарственных препаратов и отравления MДефицит сурфактанта 10
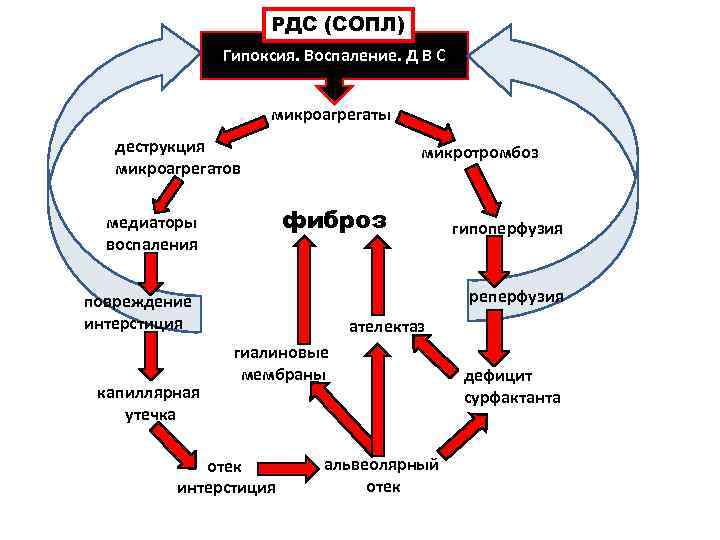
 РДС (СОПЛ) Гипоксия. Воспаление. Д В С микроагрегаты деструкция микротромбоз микроагрегатов медиаторы фиброз гипоперфузия воспаления повреждение реперфузия интерстиция ателектаз гиалиновые мембраны дефицит капиллярная сурфактанта утечка отек альвеолярный интерстиция отек
РДС (СОПЛ) Гипоксия. Воспаление. Д В С микроагрегаты деструкция микротромбоз микроагрегатов медиаторы фиброз гипоперфузия воспаления повреждение реперфузия интерстиция ателектаз гиалиновые мембраны дефицит капиллярная сурфактанта утечка отек альвеолярный интерстиция отек
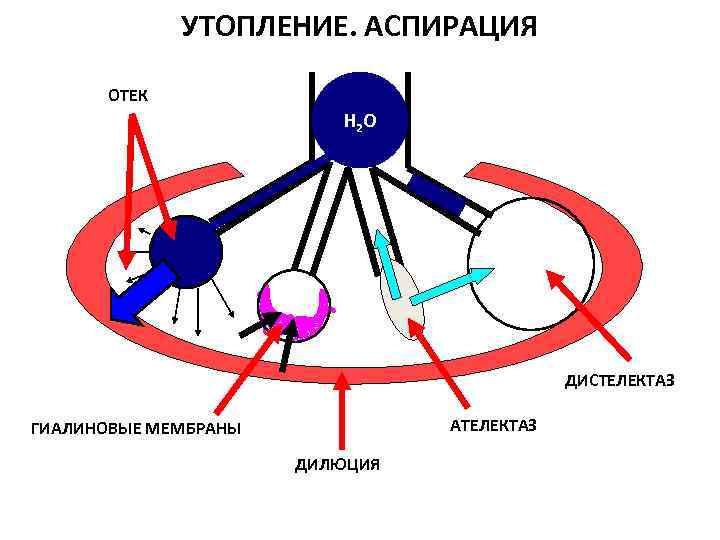
 УТОПЛЕНИЕ. АСПИРАЦИЯ ОТЕК Н 2 О ДИСТЕЛЕКТАЗ ГИАЛИНОВЫЕ МЕМБРАНЫ АТЕЛЕКТАЗ ДИЛЮЦИЯ
УТОПЛЕНИЕ. АСПИРАЦИЯ ОТЕК Н 2 О ДИСТЕЛЕКТАЗ ГИАЛИНОВЫЕ МЕМБРАНЫ АТЕЛЕКТАЗ ДИЛЮЦИЯ
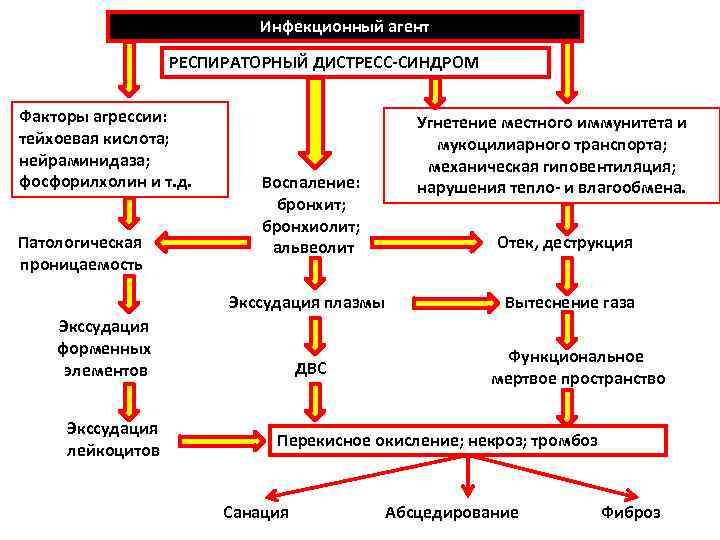
 Инфекционный агент РЕСПИРАТОРНЫЙ ДИСТРЕСС-СИНДРОМ Факторы агрессии: Угнетение местного иммунитета и тейхоевая кислота; мукоцилиарного транспорта; нейраминидаза; механическая гиповентиляция; фосфорилхолин и т. д. Воспаление: нарушения тепло- и влагообмена. бронхит; бронхиолит; Патологическая альвеолит Отек, деструкция проницаемость Экссудация плазмы Вытеснение газа Экссудация форменных Функциональное элементов ДВС мертвое пространство Экссудация Перекисное окисление; некроз; тромбоз лейкоцитов Санация Абсцедирование Фиброз
Инфекционный агент РЕСПИРАТОРНЫЙ ДИСТРЕСС-СИНДРОМ Факторы агрессии: Угнетение местного иммунитета и тейхоевая кислота; мукоцилиарного транспорта; нейраминидаза; механическая гиповентиляция; фосфорилхолин и т. д. Воспаление: нарушения тепло- и влагообмена. бронхит; бронхиолит; Патологическая альвеолит Отек, деструкция проницаемость Экссудация плазмы Вытеснение газа Экссудация форменных Функциональное элементов ДВС мертвое пространство Экссудация Перекисное окисление; некроз; тромбоз лейкоцитов Санация Абсцедирование Фиброз
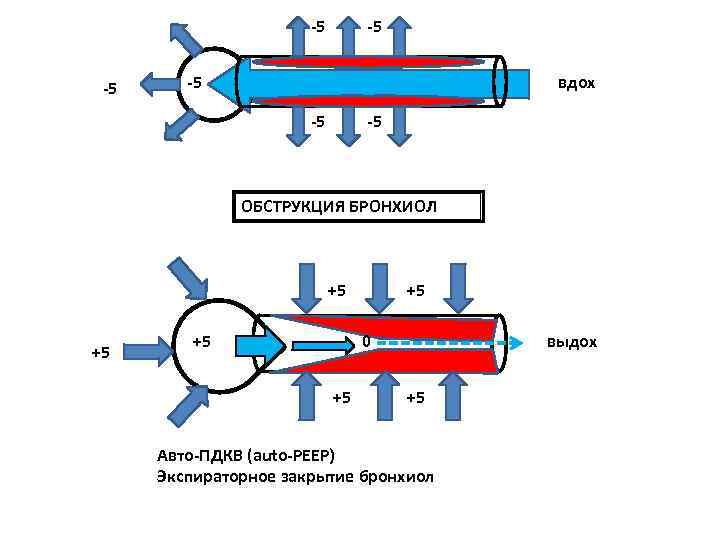
 -5 -5 -5 вдох -5 ОБСТРУКЦИЯ БРОНХИОЛ +5 +5 0 выдох +5 Авто-ПДКВ (auto-PEEP) Экспираторное закрытие бронхиол
-5 -5 -5 вдох -5 ОБСТРУКЦИЯ БРОНХИОЛ +5 +5 0 выдох +5 Авто-ПДКВ (auto-PEEP) Экспираторное закрытие бронхиол
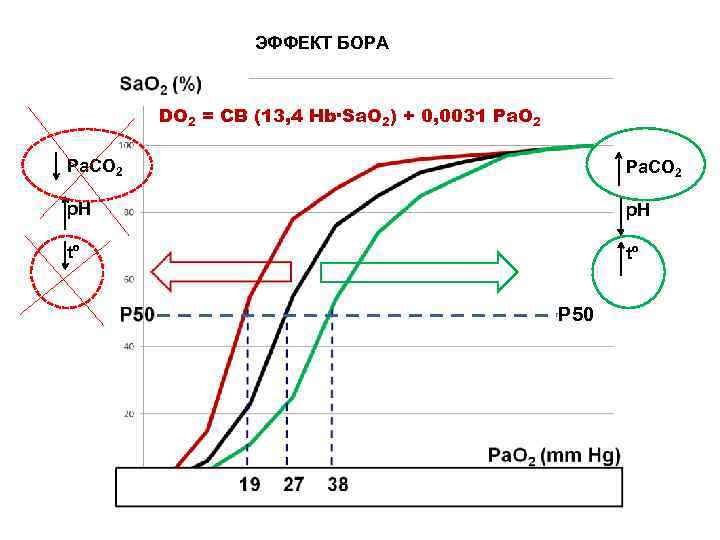
 ЭФФЕКТ БОРА DO 2 = СВ (13, 4 Hb·Sa. O 2) + 0, 0031 Pа. O 2 Pa. CO 2 Pa. CO 2 p. H p. H tº P 50
ЭФФЕКТ БОРА DO 2 = СВ (13, 4 Hb·Sa. O 2) + 0, 0031 Pа. O 2 Pa. CO 2 Pa. CO 2 p. H p. H tº P 50
 ВОЗМОЖНОСТИ КОМПЕНСАЦИИ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ • 1. Тахипноэ. Резервные дыхательные объемы: повышение вентиляции СО 2, удлинение времени контакта альвеолярной мембраны с кислородом, «ауто- ПДКВ» . Эффективно, пока работа дыхания не превысит возможности доставки кислорода. • 2. Гемодилюция: повышение перфузии гипервентилируемых участков улучшает вентиляционно-перфузионное соотношение. При большой площади пораженных (невентилируемых) альвеол повышает функциональное мертвое пространство.
ВОЗМОЖНОСТИ КОМПЕНСАЦИИ ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ • 1. Тахипноэ. Резервные дыхательные объемы: повышение вентиляции СО 2, удлинение времени контакта альвеолярной мембраны с кислородом, «ауто- ПДКВ» . Эффективно, пока работа дыхания не превысит возможности доставки кислорода. • 2. Гемодилюция: повышение перфузии гипервентилируемых участков улучшает вентиляционно-перфузионное соотношение. При большой площади пораженных (невентилируемых) альвеол повышает функциональное мертвое пространство.
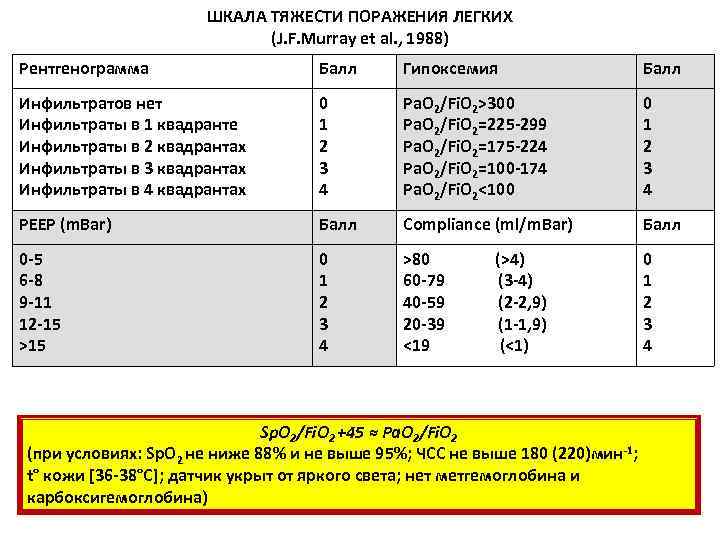
 ШКАЛА ТЯЖЕСТИ ПОРАЖЕНИЯ ЛЕГКИХ (J. F. Murray et al. , 1988) Рентгенограмма Балл Гипоксемия Балл Инфильтратов нет 0 Pa. O 2/Fi. O 2>300 0 Инфильтраты в 1 квадранте 1 Pa. O 2/Fi. O 2=225 -299 1 Инфильтраты в 2 квадрантах 2 Pa. O 2/Fi. O 2=175 -224 2 Инфильтраты в 3 квадрантах 3 Pa. O 2/Fi. O 2=100 -174 3 Инфильтраты в 4 квадрантах 4 Pa. O 2/Fi. O 2<100 4 PEEP (m. Bar) Балл Compliance (ml/m. Bar) Балл 0 -5 0 >80 (>4) 0 6 -8 1 60 -79 (3 -4) 1 9 -11 2 40 -59 (2 -2, 9) 2 12 -15 3 20 -39 (1 -1, 9) 3 >15 4 <19 (<1) 4 Sp. O 2/Fi. O 2 +45 ≈ Pa. O 2/Fi. O 2 (при условиях: Sp. O 2 не ниже 88% и не выше 95%; ЧСС не выше 180 (220)мин-1; t° кожи [36 -38°C]; датчик укрыт от яркого света; нет метгемоглобина и карбоксигемоглобина)
ШКАЛА ТЯЖЕСТИ ПОРАЖЕНИЯ ЛЕГКИХ (J. F. Murray et al. , 1988) Рентгенограмма Балл Гипоксемия Балл Инфильтратов нет 0 Pa. O 2/Fi. O 2>300 0 Инфильтраты в 1 квадранте 1 Pa. O 2/Fi. O 2=225 -299 1 Инфильтраты в 2 квадрантах 2 Pa. O 2/Fi. O 2=175 -224 2 Инфильтраты в 3 квадрантах 3 Pa. O 2/Fi. O 2=100 -174 3 Инфильтраты в 4 квадрантах 4 Pa. O 2/Fi. O 2<100 4 PEEP (m. Bar) Балл Compliance (ml/m. Bar) Балл 0 -5 0 >80 (>4) 0 6 -8 1 60 -79 (3 -4) 1 9 -11 2 40 -59 (2 -2, 9) 2 12 -15 3 20 -39 (1 -1, 9) 3 >15 4 <19 (<1) 4 Sp. O 2/Fi. O 2 +45 ≈ Pa. O 2/Fi. O 2 (при условиях: Sp. O 2 не ниже 88% и не выше 95%; ЧСС не выше 180 (220)мин-1; t° кожи [36 -38°C]; датчик укрыт от яркого света; нет метгемоглобина и карбоксигемоглобина)
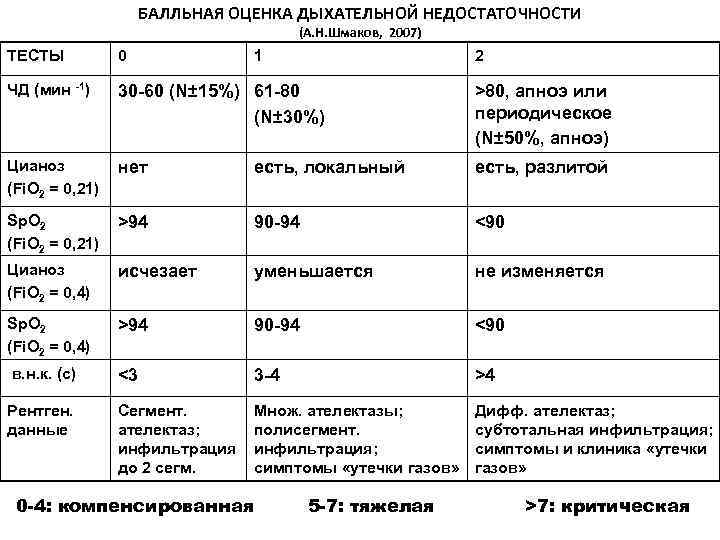
 БАЛЛЬНАЯ ОЦЕНКА ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ (А. Н. Шмаков, 2007) ТЕСТЫ 0 1 2 ЧД (мин -1) 30 -60 (N± 15%) 61 -80 >80, апноэ или (N± 30%) периодическое (N± 50%, апноэ) Цианоз нет есть, локальный есть, разлитой (Fi. O 2 = 0, 21) Sp. O 2 >94 90 -94 <90 (Fi. O 2 = 0, 21) Цианоз исчезает уменьшается не изменяется (Fi. O 2 = 0, 4) Sp. O 2 >94 90 -94 <90 (Fi. O 2 = 0, 4) в. н. к. (с) <3 3 -4 >4 Рентген. Сегмент. Множ. ателектазы; Дифф. ателектаз; данные ателектаз; полисегмент. субтотальная инфильтрация; симптомы и клиника «утечки до 2 сегм. симптомы «утечки газов» 0 -4: компенсированная 5 -7: тяжелая >7: критическая
БАЛЛЬНАЯ ОЦЕНКА ДЫХАТЕЛЬНОЙ НЕДОСТАТОЧНОСТИ (А. Н. Шмаков, 2007) ТЕСТЫ 0 1 2 ЧД (мин -1) 30 -60 (N± 15%) 61 -80 >80, апноэ или (N± 30%) периодическое (N± 50%, апноэ) Цианоз нет есть, локальный есть, разлитой (Fi. O 2 = 0, 21) Sp. O 2 >94 90 -94 <90 (Fi. O 2 = 0, 21) Цианоз исчезает уменьшается не изменяется (Fi. O 2 = 0, 4) Sp. O 2 >94 90 -94 <90 (Fi. O 2 = 0, 4) в. н. к. (с) <3 3 -4 >4 Рентген. Сегмент. Множ. ателектазы; Дифф. ателектаз; данные ателектаз; полисегмент. субтотальная инфильтрация; симптомы и клиника «утечки до 2 сегм. симптомы «утечки газов» 0 -4: компенсированная 5 -7: тяжелая >7: критическая
 Вентиляция определяется частотой дыханий и амплитудой колебаний давления в дыхательных путях. Оксигенация определяется средним внутригрудным давлением и Fi. O 2 Индекс эффективности вентиляции: 3800 / (Pi – Pe)·f ·Pa. CO 2 (Михельсон В. А. и соавт. / Анестезиол. и реаниматол. - 1995. - № 5. - С. 4 -7) Индекс оксигенации: 100·(MAP·Fi. O 2)/Pa. O 2
Вентиляция определяется частотой дыханий и амплитудой колебаний давления в дыхательных путях. Оксигенация определяется средним внутригрудным давлением и Fi. O 2 Индекс эффективности вентиляции: 3800 / (Pi – Pe)·f ·Pa. CO 2 (Михельсон В. А. и соавт. / Анестезиол. и реаниматол. - 1995. - № 5. - С. 4 -7) Индекс оксигенации: 100·(MAP·Fi. O 2)/Pa. O 2
 НАДГОРТАННИК. ПОДСКЛАДОЧНОЕ ПРОСТРАНСТВО ОТЁК. ПРЕПЯТСТВИЕ ВДОХУ 1. Прохладный влажный воздух. 2. Вазоконстриктор – спрей. 3. Ингаляция ГКС (аэрозоль, ø 7 -15 мкм) 4. НПВС: Лорноксикам; Кеторолак 5. Антипиретик Противопоказаны: сухой кислород; димедрол; ибупрофен; диуретики; эуфиллин Только в стационаре: системные ГКС; антибиотики; седация Интенсивная терапия: продлённая назотрахеальная интубация
НАДГОРТАННИК. ПОДСКЛАДОЧНОЕ ПРОСТРАНСТВО ОТЁК. ПРЕПЯТСТВИЕ ВДОХУ 1. Прохладный влажный воздух. 2. Вазоконстриктор – спрей. 3. Ингаляция ГКС (аэрозоль, ø 7 -15 мкм) 4. НПВС: Лорноксикам; Кеторолак 5. Антипиретик Противопоказаны: сухой кислород; димедрол; ибупрофен; диуретики; эуфиллин Только в стационаре: системные ГКС; антибиотики; седация Интенсивная терапия: продлённая назотрахеальная интубация
 БРОНХИ ОТЁК. ПРЕПЯТСТВИЕ ВДОХУ И ВЫДОХУ. ВЫДОХУ ГИПЕРТОНУС. ПРЕПЯТСТВИЕ ВЫДОХУ. ВЫДОХУ ГИПОТОНУС. МАЛЬФОРМАЦИИ, ИНФЕКЦИОННЫЕ ОСЛОЖНЕНИЯ 1. Положительное давление на выдохе 2. Муколитики: ацетилцистеин; амброксол; мёд + молоко 3. Отхаркивающие средства 4. Ингаляции тёплого пара 5. Ингаляции ß-адреномиметиков, холинолитиков, ГКС (ø=3 -6 мкм) 6. Постуральный дренаж Противопоказаны: сухой кислород; димедрол; эуфиллин; диуретики Только в стационаре: антибиотики Интенсивная терапия: «СРАР» , ИВЛ, ВЧ ИВЛ
БРОНХИ ОТЁК. ПРЕПЯТСТВИЕ ВДОХУ И ВЫДОХУ. ВЫДОХУ ГИПЕРТОНУС. ПРЕПЯТСТВИЕ ВЫДОХУ. ВЫДОХУ ГИПОТОНУС. МАЛЬФОРМАЦИИ, ИНФЕКЦИОННЫЕ ОСЛОЖНЕНИЯ 1. Положительное давление на выдохе 2. Муколитики: ацетилцистеин; амброксол; мёд + молоко 3. Отхаркивающие средства 4. Ингаляции тёплого пара 5. Ингаляции ß-адреномиметиков, холинолитиков, ГКС (ø=3 -6 мкм) 6. Постуральный дренаж Противопоказаны: сухой кислород; димедрол; эуфиллин; диуретики Только в стационаре: антибиотики Интенсивная терапия: «СРАР» , ИВЛ, ВЧ ИВЛ
 БРОНХИОЛЫ ОТЁК. ПРЕПЯТСТВИЕ ВЫДОХУ. ВЫДОХУ РАННЕЕ ЭКСПИРАТОРНОЕ ЗАКРЫТИЕ. ПРЕПЯТСТВИЕ ВЫДОХУ 1. Ингаляции ГКС (ø=2 -5 мкм) 2. Ингаляции ß-адреномиметиков, холинолитиков 3. Положительное давление на выдохе 4. Низкомолекулярный гепарин 5. НПВС Противопоказаны: ибупрофен, димедрол, диуретики Только в стационаре: системные ГКС; эуфиллин Интенсивная терапия: искусственная вентиляция лёгких
БРОНХИОЛЫ ОТЁК. ПРЕПЯТСТВИЕ ВЫДОХУ. ВЫДОХУ РАННЕЕ ЭКСПИРАТОРНОЕ ЗАКРЫТИЕ. ПРЕПЯТСТВИЕ ВЫДОХУ 1. Ингаляции ГКС (ø=2 -5 мкм) 2. Ингаляции ß-адреномиметиков, холинолитиков 3. Положительное давление на выдохе 4. Низкомолекулярный гепарин 5. НПВС Противопоказаны: ибупрофен, димедрол, диуретики Только в стационаре: системные ГКС; эуфиллин Интенсивная терапия: искусственная вентиляция лёгких
 «БРОНХОДИЛАТАТОРЫ» (противоотёчные средства) • 1) β-2 – АГОНИСТЫ: сальбутамол (вентолин); фенотерол (беротек). • 2) ХОЛИНОЛИТИКИ: ипратропиум (атровент); окситропиум (оксивент). • 3) КОМБИНИРОВАННЫЕ: беродуал (фенотерол + ипратропиум). • 4) ГЛЮКОКОРТИКОСТЕРОИДЫ ингаляционные! • 5) ИНГИБИТОРЫ ФОСФОДИЭСТЕРАЗЫ (аминофиллин). • 6) КАТЕХОЛАМИНЫ: адреналин 0, 03 -0, 06 мкг/кг·мин.
«БРОНХОДИЛАТАТОРЫ» (противоотёчные средства) • 1) β-2 – АГОНИСТЫ: сальбутамол (вентолин); фенотерол (беротек). • 2) ХОЛИНОЛИТИКИ: ипратропиум (атровент); окситропиум (оксивент). • 3) КОМБИНИРОВАННЫЕ: беродуал (фенотерол + ипратропиум). • 4) ГЛЮКОКОРТИКОСТЕРОИДЫ ингаляционные! • 5) ИНГИБИТОРЫ ФОСФОДИЭСТЕРАЗЫ (аминофиллин). • 6) КАТЕХОЛАМИНЫ: адреналин 0, 03 -0, 06 мкг/кг·мин.
 АМИНОФИЛЛИН • 1. Не применяется, пока не исчерпаны средства базисной терапии бронхиальной астмы. • 2. Вводится в вену методом точной инфузии: 0, 8 мг/кг·ч 2 -6 часов, затем 0, 5 -0, 6 мг/кг·ч. • 3. При струйном введении вызывает гастроэзофагальный рефлюкс.
АМИНОФИЛЛИН • 1. Не применяется, пока не исчерпаны средства базисной терапии бронхиальной астмы. • 2. Вводится в вену методом точной инфузии: 0, 8 мг/кг·ч 2 -6 часов, затем 0, 5 -0, 6 мг/кг·ч. • 3. При струйном введении вызывает гастроэзофагальный рефлюкс.
 Клинически важные функции β-адренорецепторов [по Лоуренсу Д. Р. , Бенитту П. Н. , 1993] Эффекты β-адренорецепторов Глаз: мидриаз Артериолы (β 2): расширение Бронхи (β 2): снижение тонуса Матка (β 2): снижение тонуса при беременности Метаболические эффекты: гипокалиемия (β 2) за счет усиления помпы; печеночный гликогенолиз (β 2); липолиз (β 1) Детрузор мочевого пузыря: снижение тонуса Гладкая мускулатура кишечника: снижение тонуса Сердце (β 1): учащение ритма (синусно-предсердный узел); повышение автоматизма (предсердно-желудочковый узел, миокард); повышение скорости проведения импульсов; усиление сократительной способности миокарда; уменьшение рефрактерного периода Скелетная мускулатура (β 2): тремор Тучные клетки: ингибирование освобождения гистамина, лейкотриенов при аллергических реакциях немедленного типа
Клинически важные функции β-адренорецепторов [по Лоуренсу Д. Р. , Бенитту П. Н. , 1993] Эффекты β-адренорецепторов Глаз: мидриаз Артериолы (β 2): расширение Бронхи (β 2): снижение тонуса Матка (β 2): снижение тонуса при беременности Метаболические эффекты: гипокалиемия (β 2) за счет усиления помпы; печеночный гликогенолиз (β 2); липолиз (β 1) Детрузор мочевого пузыря: снижение тонуса Гладкая мускулатура кишечника: снижение тонуса Сердце (β 1): учащение ритма (синусно-предсердный узел); повышение автоматизма (предсердно-желудочковый узел, миокард); повышение скорости проведения импульсов; усиление сократительной способности миокарда; уменьшение рефрактерного периода Скелетная мускулатура (β 2): тремор Тучные клетки: ингибирование освобождения гистамина, лейкотриенов при аллергических реакциях немедленного типа
 ИНГАЛЯЦИОННЫЕ КОРТИКОСТЕРОИДЫ • БЕКЛОМЕТАЗОНА • ПУЛЬМИКОРТ – СУСПЕНЗИЯ ДИПРОПИОНАТ (БУДЕСОНИД) • С 6 -летнего возраста. • С 6 -месячного возраста. • Обладает системным • Нет системных эффектов. эффектом.
ИНГАЛЯЦИОННЫЕ КОРТИКОСТЕРОИДЫ • БЕКЛОМЕТАЗОНА • ПУЛЬМИКОРТ – СУСПЕНЗИЯ ДИПРОПИОНАТ (БУДЕСОНИД) • С 6 -летнего возраста. • С 6 -месячного возраста. • Обладает системным • Нет системных эффектов. эффектом.
 Типы небулайзеров • КОМПРЕССОРНЫЕ (струйные) – используют энергию струи газа (воздух или кислород) Подходят для использования ПУЛЬМИКОРТ® суспензии • МЕМБРАННЫЕ – ИСПОЛЬЗУЮТ ВИБРИРУЮЩУЮ МЕМБРАНУ ИЛИ ПЛАСТИНУ С МНОЖЕСТВЕННЫМИ МИКРОСКОПИЧЕСКИМИ ОТВЕРСТИЯМИ Подходят для использования ПУЛЬМИКОРТ® суспензии ВАЖНО! УЛЬТРАЗВУКОВЫЕ НЕБУЛАЙЗЕРЫ НЕ ПОДХОДЯТ ДЛЯ ПУЛЬМИКОРТ® СУСПЕНЗИИ. Авдеев С. Н. «Небулайзерная терапия суспензией Пульмикорта: место в лечении заболеваний дыхательных путей» Мет. Пособие для врачей, 2009, стр. 5 -11. PUL 118 - 02 - 10
Типы небулайзеров • КОМПРЕССОРНЫЕ (струйные) – используют энергию струи газа (воздух или кислород) Подходят для использования ПУЛЬМИКОРТ® суспензии • МЕМБРАННЫЕ – ИСПОЛЬЗУЮТ ВИБРИРУЮЩУЮ МЕМБРАНУ ИЛИ ПЛАСТИНУ С МНОЖЕСТВЕННЫМИ МИКРОСКОПИЧЕСКИМИ ОТВЕРСТИЯМИ Подходят для использования ПУЛЬМИКОРТ® суспензии ВАЖНО! УЛЬТРАЗВУКОВЫЕ НЕБУЛАЙЗЕРЫ НЕ ПОДХОДЯТ ДЛЯ ПУЛЬМИКОРТ® СУСПЕНЗИИ. Авдеев С. Н. «Небулайзерная терапия суспензией Пульмикорта: место в лечении заболеваний дыхательных путей» Мет. Пособие для врачей, 2009, стр. 5 -11. PUL 118 - 02 - 10
 Частицы Пульмикорт® суспензии имеют оптимальный размер для ингаляции 1, 2 Распределение частиц аэрозоля в зависимости от размера: Беклометазона дипропионат осаждение в ротоглотке, 5 -10 мкм гортани, трахее Пульмикорт суспензия® 2, 2 - 2, 9 мкм 2 - 5 мкм осаждение в нижних дыхательных путях 1. Barry PW, O’Callaghan C C Therapeutic aerosols, Medicine (London) 1995; 23: 270 -273 2. Daniel KK Ng, PY Chow, YY Lam Hong Kong Paediatric Society Education Bulletin 2003; 10 (1) 3. Vaghi A, Berg E, Liljedahl S, Svensson JO Pulm Pharmacol Ther 2005; 18: 151 -3. PUL 118 - 02 - 10
Частицы Пульмикорт® суспензии имеют оптимальный размер для ингаляции 1, 2 Распределение частиц аэрозоля в зависимости от размера: Беклометазона дипропионат осаждение в ротоглотке, 5 -10 мкм гортани, трахее Пульмикорт суспензия® 2, 2 - 2, 9 мкм 2 - 5 мкм осаждение в нижних дыхательных путях 1. Barry PW, O’Callaghan C C Therapeutic aerosols, Medicine (London) 1995; 23: 270 -273 2. Daniel KK Ng, PY Chow, YY Lam Hong Kong Paediatric Society Education Bulletin 2003; 10 (1) 3. Vaghi A, Berg E, Liljedahl S, Svensson JO Pulm Pharmacol Ther 2005; 18: 151 -3. PUL 118 - 02 - 10
 АКТИВНЫЕ ФОРМЫ КИСЛОРОДА • Активация: нейтрофильный взрыв; окисление гипоксантина; синтез простагландинов и лейкотриенов. • АФК – обязательные компоненты реакций синтеза катехоламинов и простагландинов. • Основные АФК: супероксид-радикал (˙О 2 -); пероксид (О 22 -); гидроксил-радикал (˙ОН); пероксильные радикалы (RO 2˙); синглетный кислород; оксид азота (NO˙); пероксинитрит (ONOO-); гипохлорит (Cl. O-). • Окисление гипоксантина (ГКс) в ксантин (Кс): ГКс + 2 О 2 +Н 2 О → Кс + 2˙О 2 - + ˙ОН + ОН-; Кс + 2 О 2 + Н 2 О → мочевая кислота + 2˙О 2 - + 2 Н+ Потребление кислорода резко увеличивается без продукции АТФ! В присутствии меди реакция Вейса: ˙О 2 - + Н 2 О 2 → О 2 + ОН-; В присутствии железа – реакция Фентона: Fe 2+ + H 2 O 2 → Fe 3+ + ˙ОН + ОН-.
АКТИВНЫЕ ФОРМЫ КИСЛОРОДА • Активация: нейтрофильный взрыв; окисление гипоксантина; синтез простагландинов и лейкотриенов. • АФК – обязательные компоненты реакций синтеза катехоламинов и простагландинов. • Основные АФК: супероксид-радикал (˙О 2 -); пероксид (О 22 -); гидроксил-радикал (˙ОН); пероксильные радикалы (RO 2˙); синглетный кислород; оксид азота (NO˙); пероксинитрит (ONOO-); гипохлорит (Cl. O-). • Окисление гипоксантина (ГКс) в ксантин (Кс): ГКс + 2 О 2 +Н 2 О → Кс + 2˙О 2 - + ˙ОН + ОН-; Кс + 2 О 2 + Н 2 О → мочевая кислота + 2˙О 2 - + 2 Н+ Потребление кислорода резко увеличивается без продукции АТФ! В присутствии меди реакция Вейса: ˙О 2 - + Н 2 О 2 → О 2 + ОН-; В присутствии железа – реакция Фентона: Fe 2+ + H 2 O 2 → Fe 3+ + ˙ОН + ОН-.
 ТОКСИЧЕСКИЕ ЭФФЕКТЫ КИСЛОРОДА • ПОВЫШАЮТ: Fi. O 2 > 0, 6; перегрев и переохлаждение; глюкокортикостероиды; инсулин; метилксантины (особенно эуфиллин); трентал; кавинтон; ницерголин; актовегин; ингибиторы АПФ; сульфонамиды (фуросемид, диакарб); ингаляционные анестетики (в том числе – N 2 O); морфин; фентанил. • СНИЖАЮТ: барбитураты; магнезии сульфат; пиридоксин; токоферол; серотонин; унитиол; ацетилцистеин; даларгин; оксибутират. • ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ: • Fi. O 2 > 0, 6 не более 1 суток; Fi. O 2 0, 5 -0, 6 не более 2 суток; Fi. O 2 ≤ 0, 4 для длительного применения. Поддерживать Sp. O 2 [90 – 94%]
ТОКСИЧЕСКИЕ ЭФФЕКТЫ КИСЛОРОДА • ПОВЫШАЮТ: Fi. O 2 > 0, 6; перегрев и переохлаждение; глюкокортикостероиды; инсулин; метилксантины (особенно эуфиллин); трентал; кавинтон; ницерголин; актовегин; ингибиторы АПФ; сульфонамиды (фуросемид, диакарб); ингаляционные анестетики (в том числе – N 2 O); морфин; фентанил. • СНИЖАЮТ: барбитураты; магнезии сульфат; пиридоксин; токоферол; серотонин; унитиол; ацетилцистеин; даларгин; оксибутират. • ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ: • Fi. O 2 > 0, 6 не более 1 суток; Fi. O 2 0, 5 -0, 6 не более 2 суток; Fi. O 2 ≤ 0, 4 для длительного применения. Поддерживать Sp. O 2 [90 – 94%]
 СТРАТЕГИЧЕСКИЕ ЗАДАЧИ РЕСПИРАТОРНОЙ ТЕРАПИИ • 1. Снижение работы дыхательной мускулатуры. • 2. Предупреждение повреждения легких во время ИВЛ. • 3. Обеспечение оксигенации. • 4. Поддержание вентиляции (выведения углекислоты). ТАКТИЧЕСКИЕ ПРИОРИТЕТЫ • 1. Практически полный отказ от нетриггированной вентиляции с максимальным вниманием к сохранению спонтанного дыхания пациента. • 2. Отказ от стремления к нормализации газообмена и других показателей гомеостаза в пользу так называемых стресс-норм.
СТРАТЕГИЧЕСКИЕ ЗАДАЧИ РЕСПИРАТОРНОЙ ТЕРАПИИ • 1. Снижение работы дыхательной мускулатуры. • 2. Предупреждение повреждения легких во время ИВЛ. • 3. Обеспечение оксигенации. • 4. Поддержание вентиляции (выведения углекислоты). ТАКТИЧЕСКИЕ ПРИОРИТЕТЫ • 1. Практически полный отказ от нетриггированной вентиляции с максимальным вниманием к сохранению спонтанного дыхания пациента. • 2. Отказ от стремления к нормализации газообмена и других показателей гомеостаза в пользу так называемых стресс-норм.
 ПРАКТИЧЕСКИЕ ПРИЁМЫ И СПОСОБЫ • 1. Положительное давление на выдохе • 2. Инверсия соотношения «вдох – выдох» • 3. «ПРОН» -позиция • 4. Профилактика гипероксии (минимально достаточные Fi. O 2, Vt; целевые значения: Sp. O 2 89 -94%, Pa. O 2 60 -90 мм. рт. ст) • 5. Альтернативные способы повышения оксигенации: ингаляции оксида азота; жидкостная вентиляция; экстракорпоральная мембранная оксигенация • 6. Адсорбция углекислого газа из крови
ПРАКТИЧЕСКИЕ ПРИЁМЫ И СПОСОБЫ • 1. Положительное давление на выдохе • 2. Инверсия соотношения «вдох – выдох» • 3. «ПРОН» -позиция • 4. Профилактика гипероксии (минимально достаточные Fi. O 2, Vt; целевые значения: Sp. O 2 89 -94%, Pa. O 2 60 -90 мм. рт. ст) • 5. Альтернативные способы повышения оксигенации: ингаляции оксида азота; жидкостная вентиляция; экстракорпоральная мембранная оксигенация • 6. Адсорбция углекислого газа из крови
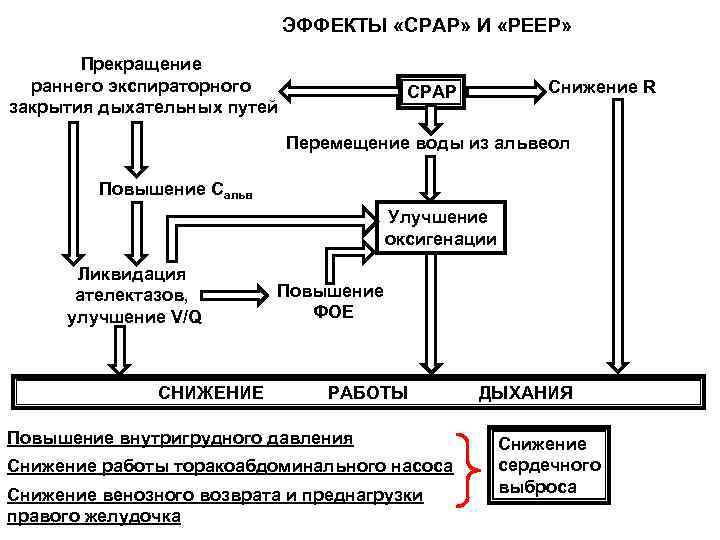
 ЭФФЕКТЫ «СРАР» И «РЕЕР» Прекращение раннего экспираторного СРАР Снижение R закрытия дыхательных путей Перемещение воды из альвеол Повышение Сальв Улучшение оксигенации Ликвидация ателектазов, Повышение улучшение V/Q ФОЕ СНИЖЕНИЕ РАБОТЫ ДЫХАНИЯ Повышение внутригрудного давления Снижение работы торакоабдоминального насоса сердечного Снижение венозного возврата и преднагрузки выброса правого желудочка
ЭФФЕКТЫ «СРАР» И «РЕЕР» Прекращение раннего экспираторного СРАР Снижение R закрытия дыхательных путей Перемещение воды из альвеол Повышение Сальв Улучшение оксигенации Ликвидация ателектазов, Повышение улучшение V/Q ФОЕ СНИЖЕНИЕ РАБОТЫ ДЫХАНИЯ Повышение внутригрудного давления Снижение работы торакоабдоминального насоса сердечного Снижение венозного возврата и преднагрузки выброса правого желудочка
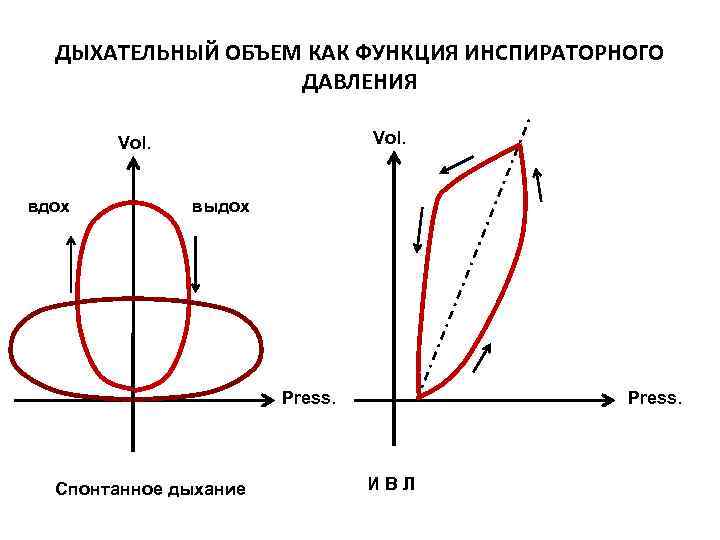
 ДЫХАТЕЛЬНЫЙ ОБЪЕМ КАК ФУНКЦИЯ ИНСПИРАТОРНОГО ДАВЛЕНИЯ Vol. вдох выдох Press. Спонтанное дыхание ИВЛ
ДЫХАТЕЛЬНЫЙ ОБЪЕМ КАК ФУНКЦИЯ ИНСПИРАТОРНОГО ДАВЛЕНИЯ Vol. вдох выдох Press. Спонтанное дыхание ИВЛ
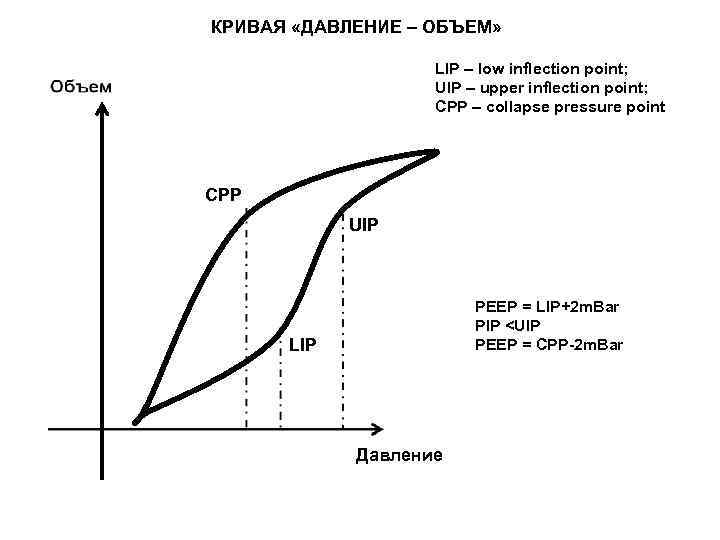
 КРИВАЯ «ДАВЛЕНИЕ – ОБЪЕМ» LIP – low inflection point; UIP – upper inflection point; CPP – collapse pressure point CPP UIP PEEP = LIP+2 m. Bar PIP
КРИВАЯ «ДАВЛЕНИЕ – ОБЪЕМ» LIP – low inflection point; UIP – upper inflection point; CPP – collapse pressure point CPP UIP PEEP = LIP+2 m. Bar PIP
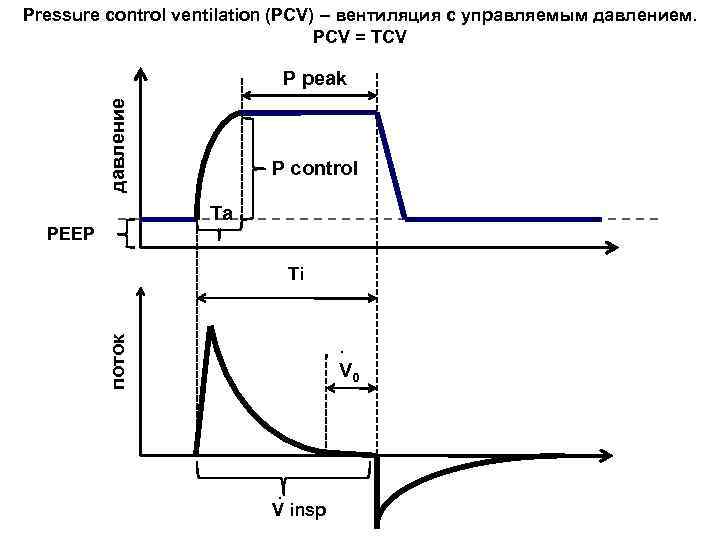
 Pressure control ventilation (PCV) – вентиляция с управляемым давлением. PCV = TCV P peak давление P control Ta PEEP Ti поток ∙ V 0 ∙ V insp
Pressure control ventilation (PCV) – вентиляция с управляемым давлением. PCV = TCV P peak давление P control Ta PEEP Ti поток ∙ V 0 ∙ V insp
 Ti MAP = K·(PIP – PEEP)· Ti +Te + PEEP K ≈ 1 - Ta (К всегда меньше 1!) Ti Влияние на МАР: PEEP > PIP > Ti /Te > Flow MAP≥ 14 м. Бар снижает сердечный выброс до опасных значений Сопротивление, создаваемое эндотрахеальной трубкой (м. Бар), в зависимости от диаметра и потока (собственные данные) Поток (л/мин) Диаметр (мм) 2, 5 3, 0 3, 5 4, 0 2 7 4 3 3 9 7 4 5 12 10 7 5 6 14 12 9 6 7 16 15 11 7 9 27 22 18 14
Ti MAP = K·(PIP – PEEP)· Ti +Te + PEEP K ≈ 1 - Ta (К всегда меньше 1!) Ti Влияние на МАР: PEEP > PIP > Ti /Te > Flow MAP≥ 14 м. Бар снижает сердечный выброс до опасных значений Сопротивление, создаваемое эндотрахеальной трубкой (м. Бар), в зависимости от диаметра и потока (собственные данные) Поток (л/мин) Диаметр (мм) 2, 5 3, 0 3, 5 4, 0 2 7 4 3 3 9 7 4 5 12 10 7 5 6 14 12 9 6 7 16 15 11 7 9 27 22 18 14
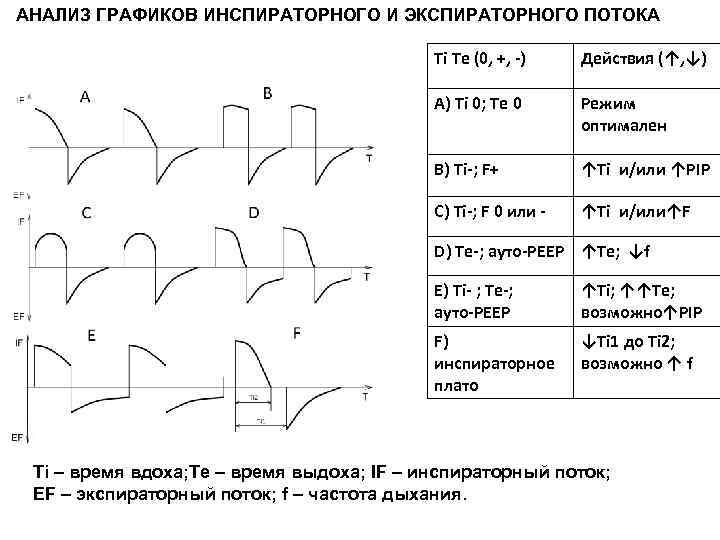
 АНАЛИЗ ГРАФИКОВ ИНСПИРАТОРНОГО И ЭКСПИРАТОРНОГО ПОТОКА Ti Te (0, +, -) Действия (↑, ↓) A) Ti 0; Te 0 Режим оптимален B) Ti-; F+ ↑Ti и/или ↑PIP C) Ti-; F 0 или - ↑Ti и/или↑F D) Te-; ауто-РЕЕР ↑Te; ↓f E) Ti- ; Te-; ↑Ti; ↑↑Te; ауто-РЕЕР возможно↑PIP F) ↓Ti 1 до Ti 2; инспираторное возможно ↑ f плато Ti – время вдоха; Te – время выдоха; IF – инспираторный поток; EF – экспираторный поток; f – частота дыхания.
АНАЛИЗ ГРАФИКОВ ИНСПИРАТОРНОГО И ЭКСПИРАТОРНОГО ПОТОКА Ti Te (0, +, -) Действия (↑, ↓) A) Ti 0; Te 0 Режим оптимален B) Ti-; F+ ↑Ti и/или ↑PIP C) Ti-; F 0 или - ↑Ti и/или↑F D) Te-; ауто-РЕЕР ↑Te; ↓f E) Ti- ; Te-; ↑Ti; ↑↑Te; ауто-РЕЕР возможно↑PIP F) ↓Ti 1 до Ti 2; инспираторное возможно ↑ f плато Ti – время вдоха; Te – время выдоха; IF – инспираторный поток; EF – экспираторный поток; f – частота дыхания.
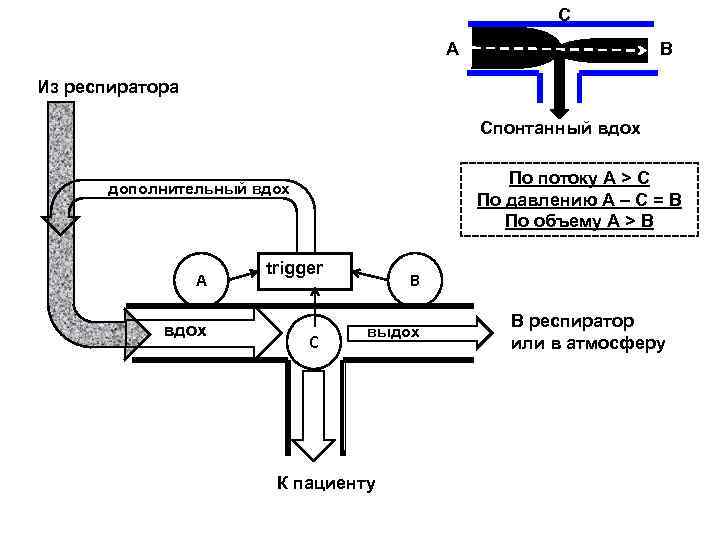
 C A В Из респиратора Спонтанный вдох По потоку A > C дополнительный вдох По давлению А – С = В По объему A > B trigger A B В респиратор вдох выдох C или в атмосферу К пациенту
C A В Из респиратора Спонтанный вдох По потоку A > C дополнительный вдох По давлению А – С = В По объему A > B trigger A B В респиратор вдох выдох C или в атмосферу К пациенту
 Маневр открытия альвеол I этап – нахождение точки раскрытия: • Установить режим PC; – ПДКВ 15– 25 см вод. ст. , – Ppeak (сверх ПДКВ) 10– 15 см вод. ст. ; • Измерить Ра. О 2; • Каждые 5 мин увеличивать PIP с шагом 3 см вод. ст. ; • Контролировать Ра. О 2 с интервалом 5 мин после каждого увеличения Ppeak; • Найти Ppeak, выше которого Ра. О 2 не возрастает. 40
Маневр открытия альвеол I этап – нахождение точки раскрытия: • Установить режим PC; – ПДКВ 15– 25 см вод. ст. , – Ppeak (сверх ПДКВ) 10– 15 см вод. ст. ; • Измерить Ра. О 2; • Каждые 5 мин увеличивать PIP с шагом 3 см вод. ст. ; • Контролировать Ра. О 2 с интервалом 5 мин после каждого увеличения Ppeak; • Найти Ppeak, выше которого Ра. О 2 не возрастает. 40
 Маневр открытия альвеол II этап – нахождение точки спадения: • Каждые 5 мин снижать ПДКВ с шагом 3 см вод. ст. ; • Контролировать Ра. О 2 с интервалом 5 мин после каждого снижения ПДКВ; • Найти ПДКВ, ниже которого Ра. О 2 начинает снижаться; • Выставить ПДКВ на 2– 3 см вод. ст. выше точки закрытия. 41
Маневр открытия альвеол II этап – нахождение точки спадения: • Каждые 5 мин снижать ПДКВ с шагом 3 см вод. ст. ; • Контролировать Ра. О 2 с интервалом 5 мин после каждого снижения ПДКВ; • Найти ПДКВ, ниже которого Ра. О 2 начинает снижаться; • Выставить ПДКВ на 2– 3 см вод. ст. выше точки закрытия. 41
 ИВЛ при септическом СОПЛ/РДСВ (Dellinger, et. al. Crit Care Med 2004, 32: 858 -873) Высокого Vt > 6 мл/кг, в сочетании с высоким давлением плато > 30 см H 2 O, следует избегать Пермиссивная гиперкапния, если это необходимо для снижения Vt и давления плато Минимальное ПДКВ для предотвращения легочного коллапса в конце выдоха ARDSNet. N Eng J Med 2000; 342: 1301 -1308. 42
ИВЛ при септическом СОПЛ/РДСВ (Dellinger, et. al. Crit Care Med 2004, 32: 858 -873) Высокого Vt > 6 мл/кг, в сочетании с высоким давлением плато > 30 см H 2 O, следует избегать Пермиссивная гиперкапния, если это необходимо для снижения Vt и давления плато Минимальное ПДКВ для предотвращения легочного коллапса в конце выдоха ARDSNet. N Eng J Med 2000; 342: 1301 -1308. 42
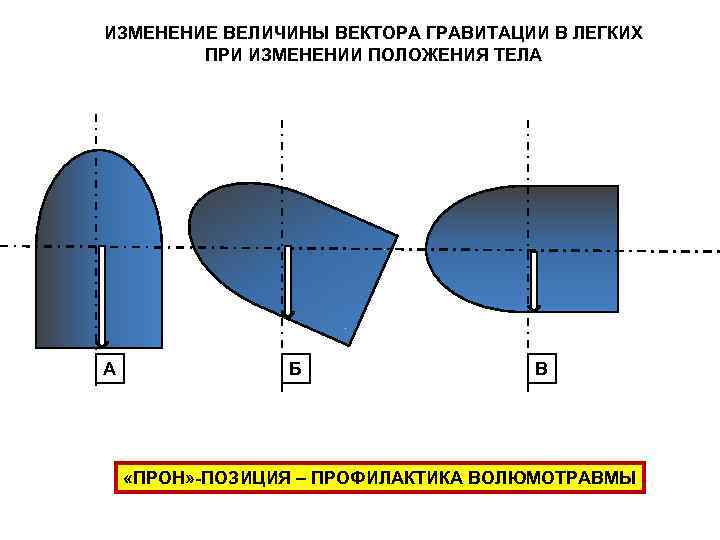
 ИЗМЕНЕНИЕ ВЕЛИЧИНЫ ВЕКТОРА ГРАВИТАЦИИ В ЛЕГКИХ ПРИ ИЗМЕНЕНИИ ПОЛОЖЕНИЯ ТЕЛА А Б В «ПРОН» -ПОЗИЦИЯ – ПРОФИЛАКТИКА ВОЛЮМОТРАВМЫ
ИЗМЕНЕНИЕ ВЕЛИЧИНЫ ВЕКТОРА ГРАВИТАЦИИ В ЛЕГКИХ ПРИ ИЗМЕНЕНИИ ПОЛОЖЕНИЯ ТЕЛА А Б В «ПРОН» -ПОЗИЦИЯ – ПРОФИЛАКТИКА ВОЛЮМОТРАВМЫ
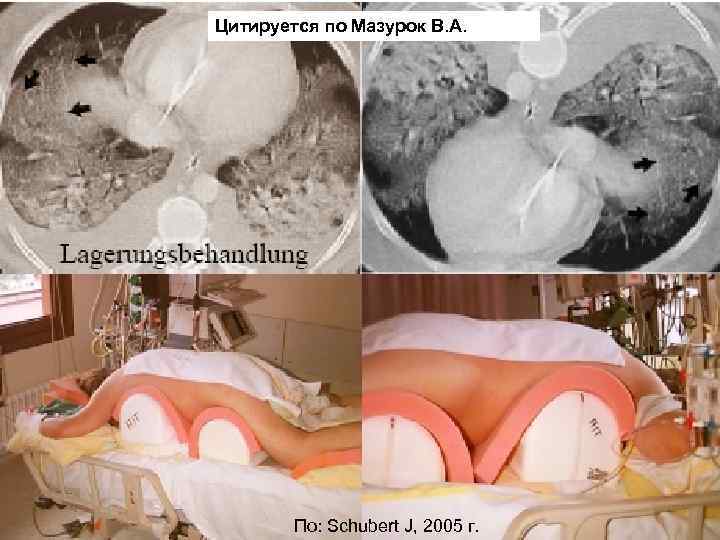
 Цитируется по Мазурок В. А. Мурманск, 2005 44 По: Schubert J, 2005 г.
Цитируется по Мазурок В. А. Мурманск, 2005 44 По: Schubert J, 2005 г.
 Положение на животе NEJM 2001; 345: 568 -73 Prone-Supine Study Group Многоцентровое рандомизированное клиническое исследование 304 взрослых пациента случайно выбраны для 10 -дневной вентиляции на спине против 6 часов вентиляции в день на животе Нет улучшения в выживаемости. Необходимо более 16 часов в сутки «прон» - позиции! 45
Положение на животе NEJM 2001; 345: 568 -73 Prone-Supine Study Group Многоцентровое рандомизированное клиническое исследование 304 взрослых пациента случайно выбраны для 10 -дневной вентиляции на спине против 6 часов вентиляции в день на животе Нет улучшения в выживаемости. Необходимо более 16 часов в сутки «прон» - позиции! 45
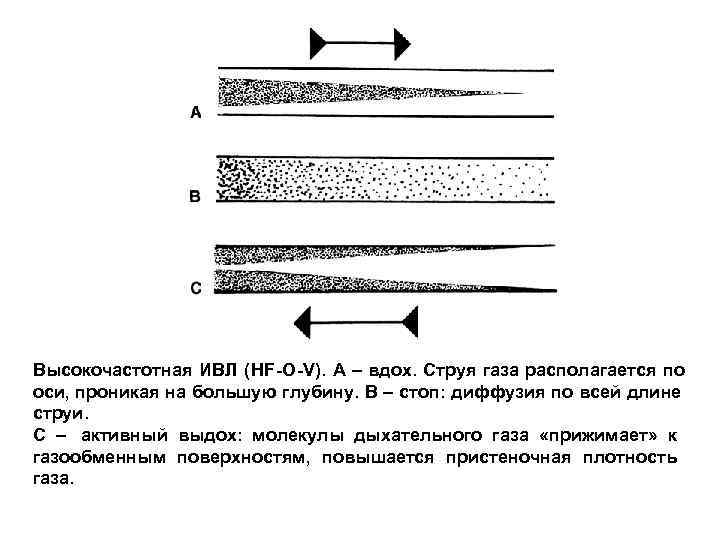
 Высокочастотная ИВЛ (HF-О-V). А – вдох. Струя газа располагается по оси, проникая на большую глубину. В – стоп: диффузия по всей длине струи. С – активный выдох: молекулы дыхательного газа «прижимает» к газообменным поверхностям, повышается пристеночная плотность газа.
Высокочастотная ИВЛ (HF-О-V). А – вдох. Струя газа располагается по оси, проникая на большую глубину. В – стоп: диффузия по всей длине струи. С – активный выдох: молекулы дыхательного газа «прижимает» к газообменным поверхностям, повышается пристеночная плотность газа.
 ВЧ ИВЛ: ТИПЫ • Hight-frequency positive pressure ventilation (HF PPV) – высокочастотная вентиляция с положительным давлением; • Hight-frequency flow interrupter ventilation (HF FIV) - высокочастотная вентиляция с модуляциями или осцилляциями на фазе вдоха; • Hight-frequency jet ventilation (HF JV) – струйная высокочастотная вентиляция; • Hight-frequency oscillatory ventilation (HF OV) – осцилляторная высокочастотная вентиляция (колебания поршня; выдох активный).
ВЧ ИВЛ: ТИПЫ • Hight-frequency positive pressure ventilation (HF PPV) – высокочастотная вентиляция с положительным давлением; • Hight-frequency flow interrupter ventilation (HF FIV) - высокочастотная вентиляция с модуляциями или осцилляциями на фазе вдоха; • Hight-frequency jet ventilation (HF JV) – струйная высокочастотная вентиляция; • Hight-frequency oscillatory ventilation (HF OV) – осцилляторная высокочастотная вентиляция (колебания поршня; выдох активный).
 Ингаляция оксида азота ü Легочный вазодилататор ü Избирательно улучшает перфузию вентилируемых областей ü Уменьшает легочный шунт ü Улучшает артериальную оксигенацию ü T 1/2 111 - 130 мс ü Не дает системных гемодинамических эффектов Мурманск, 2005 48
Ингаляция оксида азота ü Легочный вазодилататор ü Избирательно улучшает перфузию вентилируемых областей ü Уменьшает легочный шунт ü Улучшает артериальную оксигенацию ü T 1/2 111 - 130 мс ü Не дает системных гемодинамических эффектов Мурманск, 2005 48
 ОКСИД АЗОТА: эффективность Inhaled Nitric Oxide Study Group Dellinger RP et al. Crit Care Med 1998; 26: 15 -23 Проспективное , рандомизированное, плацебо контролируемое, двойное слепое, многоцентровое исследование 177 взрослых с РДСВ Улучшение индекса оксигенации Нет достоверной разницы в летальности или длительности вентиляции
ОКСИД АЗОТА: эффективность Inhaled Nitric Oxide Study Group Dellinger RP et al. Crit Care Med 1998; 26: 15 -23 Проспективное , рандомизированное, плацебо контролируемое, двойное слепое, многоцентровое исследование 177 взрослых с РДСВ Улучшение индекса оксигенации Нет достоверной разницы в летальности или длительности вентиляции
 Экстракорпоральная оксигенация (ЭКМО) Zapol WM et al. JAMA 1979; 242(20): 2193 -6 Случайная выборка 90 взрослых пациентов Многоцентровое исследование Традиционная ИВЛ против ИВЛ в комплексе с частичной веноартериальной оксигенацией Нет преимуществ! 50
Экстракорпоральная оксигенация (ЭКМО) Zapol WM et al. JAMA 1979; 242(20): 2193 -6 Случайная выборка 90 взрослых пациентов Многоцентровое исследование Традиционная ИВЛ против ИВЛ в комплексе с частичной веноартериальной оксигенацией Нет преимуществ! 50
 СУРФАКТАНТ • Натуральные сурфактанты лучше синтетиков • Профилактическое введение сурфактанта эффективнее лечебного • Экзогенный сурфактант эффективен только у новорождённых. • В порядке снижения эффективности: Куросурф = Альвеофакт → Сурванта → сурфактант «БЛ» . • Сурфактант «БЛ» хуже, чем ничего!
СУРФАКТАНТ • Натуральные сурфактанты лучше синтетиков • Профилактическое введение сурфактанта эффективнее лечебного • Экзогенный сурфактант эффективен только у новорождённых. • В порядке снижения эффективности: Куросурф = Альвеофакт → Сурванта → сурфактант «БЛ» . • Сурфактант «БЛ» хуже, чем ничего!
 VENTILATOR INDUCED LUNG INJURY (V I L I) • Баротравма • Волюмтравма • Ателектравма • Биотравма
VENTILATOR INDUCED LUNG INJURY (V I L I) • Баротравма • Волюмтравма • Ателектравма • Биотравма
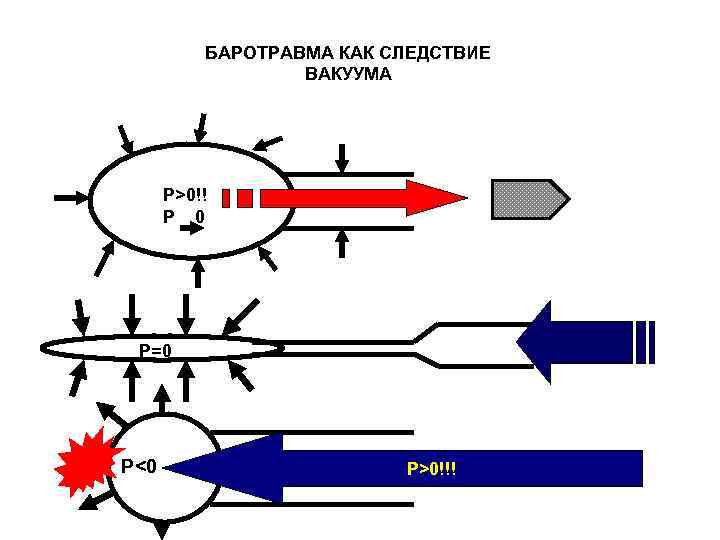
 БАРОТРАВМА КАК СЛЕДСТВИЕ ВАКУУМА P>0!! P 0 P=0 P<0 P>0!!!
БАРОТРАВМА КАК СЛЕДСТВИЕ ВАКУУМА P>0!! P 0 P=0 P<0 P>0!!!
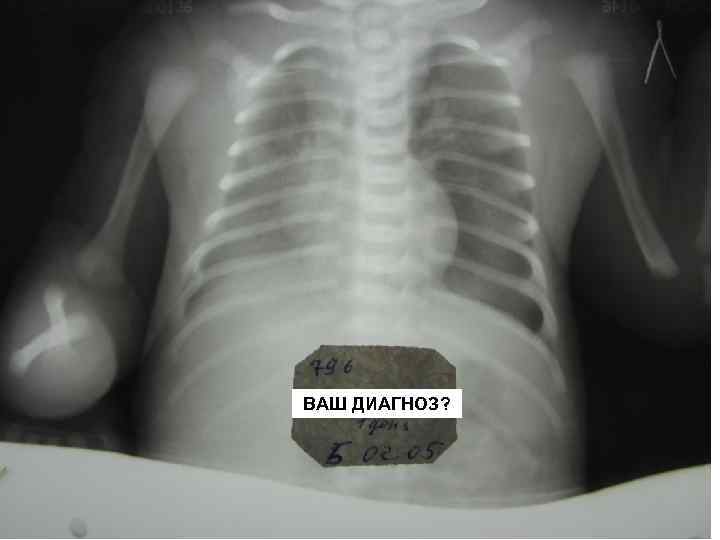
 ВАШ ДИАГНОЗ?
ВАШ ДИАГНОЗ?
 УХОД ЗА ДЫХАТЕЛЬНЫМИ ПУТЯМИ • 1. Интубация: на спонтанном дыхании. НТИ предпочтительна; ОТИ при дефиците времени. Обработка эндотрахеальной трубки силиконовой мазью. • 2. В течение 48 ч после интубации не санировать ТБД! В дальнейшем: чем реже, тем лучше! • 3. Дополнительное увлажнение: в ЭТТ постоянно 1 -2 мл/ч. ФИЛЬТРЫ! • 4. Температура увлажнителя не менее 38, 5 -39º. • 5. В нос: Диоксидин 1% - 4 мл; • Нафтизин 0, 01% - 3 мл; 5 -8 раз в сутки • Экстр. Алоэ – 2 мл; • Димедрол 1% - 1 мл • 6. Смена положения. • 7. Водная иммерсия.
УХОД ЗА ДЫХАТЕЛЬНЫМИ ПУТЯМИ • 1. Интубация: на спонтанном дыхании. НТИ предпочтительна; ОТИ при дефиците времени. Обработка эндотрахеальной трубки силиконовой мазью. • 2. В течение 48 ч после интубации не санировать ТБД! В дальнейшем: чем реже, тем лучше! • 3. Дополнительное увлажнение: в ЭТТ постоянно 1 -2 мл/ч. ФИЛЬТРЫ! • 4. Температура увлажнителя не менее 38, 5 -39º. • 5. В нос: Диоксидин 1% - 4 мл; • Нафтизин 0, 01% - 3 мл; 5 -8 раз в сутки • Экстр. Алоэ – 2 мл; • Димедрол 1% - 1 мл • 6. Смена положения. • 7. Водная иммерсия.
 Спасибо за внимание! Вопросы?
Спасибо за внимание! Вопросы?

