10 - 17.10 Травма живота.ppt
- Количество слайдов: 79
 Повреждения живота. Проф. Петров Н. В.
Повреждения живота. Проф. Петров Н. В.
 Травма живота. l l l При изолированных повреждениях шок наблюдается в 60 -70%, при сочетанных – в 80 -85%% случаев. В структуре стационарных больных в мирное время повреждения живота составляют 3 -4%, из них в 80% случаев пострадавшие мужчины в возрасте от 20 до 40 лет. Огнестрельные повреждения органов брюшной полости в ВОВ имели место у 6% раненых. В годы ВОВ среди всех убитых причиной смерти в 25% случаев была травма живота, среди умерших на различных этапах лечения она явилась причиной смерти в 30% случаев всех раненых. Летальность при закрытой травме в 4 раза выше, чем при открытой (соответственно 20, 7% и 5, 3%).
Травма живота. l l l При изолированных повреждениях шок наблюдается в 60 -70%, при сочетанных – в 80 -85%% случаев. В структуре стационарных больных в мирное время повреждения живота составляют 3 -4%, из них в 80% случаев пострадавшие мужчины в возрасте от 20 до 40 лет. Огнестрельные повреждения органов брюшной полости в ВОВ имели место у 6% раненых. В годы ВОВ среди всех убитых причиной смерти в 25% случаев была травма живота, среди умерших на различных этапах лечения она явилась причиной смерти в 30% случаев всех раненых. Летальность при закрытой травме в 4 раза выше, чем при открытой (соответственно 20, 7% и 5, 3%).
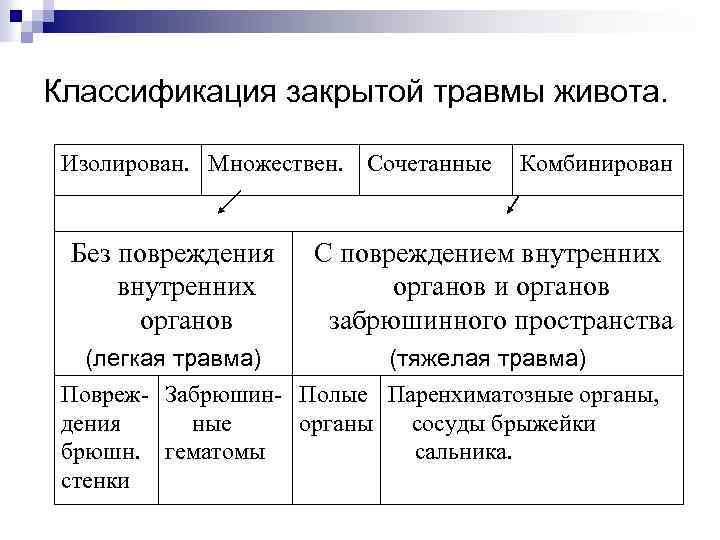 Классификация закрытой травмы живота. Изолирован. Множествен. Сочетанные Комбинирован Без повреждения внутренних органов С повреждением внутренних органов и органов забрюшинного пространства (легкая травма) (тяжелая травма) Повреж- Забрюшин- Полые Паренхиматозные органы, дения ные органы сосуды брыжейки брюшн. гематомы сальника. стенки
Классификация закрытой травмы живота. Изолирован. Множествен. Сочетанные Комбинирован Без повреждения внутренних органов С повреждением внутренних органов и органов забрюшинного пространства (легкая травма) (тяжелая травма) Повреж- Забрюшин- Полые Паренхиматозные органы, дения ные органы сосуды брыжейки брюшн. гематомы сальника. стенки
 Условия возникновения закрытой травмы живота: воздействие взрывной волны; n при ударах в живот; n при сдавлении тяжелыми предметами; n при кататравме. n
Условия возникновения закрытой травмы живота: воздействие взрывной волны; n при ударах в живот; n при сдавлении тяжелыми предметами; n при кататравме. n
 Классификация закрытых повреждений внутренних органов брюшной полости: n ушибы; n надрывы; n раздавливание; n полные разрывы.
Классификация закрытых повреждений внутренних органов брюшной полости: n ушибы; n надрывы; n раздавливание; n полные разрывы.
 В травме паренхиматозных органов можно выделить повреждения nс нарушением капсулы: трещины, разрывы, размозжения; n без нарушения капсулы: подкапсульные разрывы и центральные гематомы печени, селезенки, поджелудочной железы, почки - опасны из-за возможности «двухфазного разрыва» .
В травме паренхиматозных органов можно выделить повреждения nс нарушением капсулы: трещины, разрывы, размозжения; n без нарушения капсулы: подкапсульные разрывы и центральные гематомы печени, селезенки, поджелудочной железы, почки - опасны из-за возможности «двухфазного разрыва» .
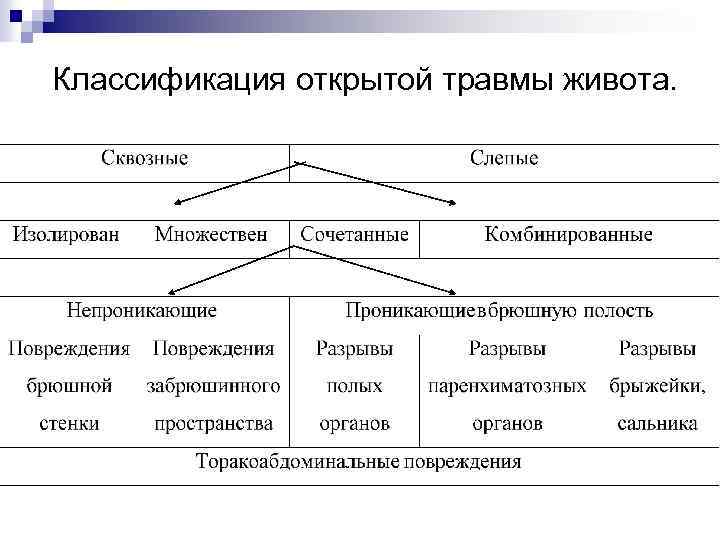 Классификация открытой травмы живота.
Классификация открытой травмы живота.
 Достоверные признаки проникающих ранений живота: n Сквозное ранение соответствующей локализации; n Выпадение внутренних органов; n Выделение в рану содержимого желудка, кишечника (пища, кал).
Достоверные признаки проникающих ранений живота: n Сквозное ранение соответствующей локализации; n Выпадение внутренних органов; n Выделение в рану содержимого желудка, кишечника (пища, кал).
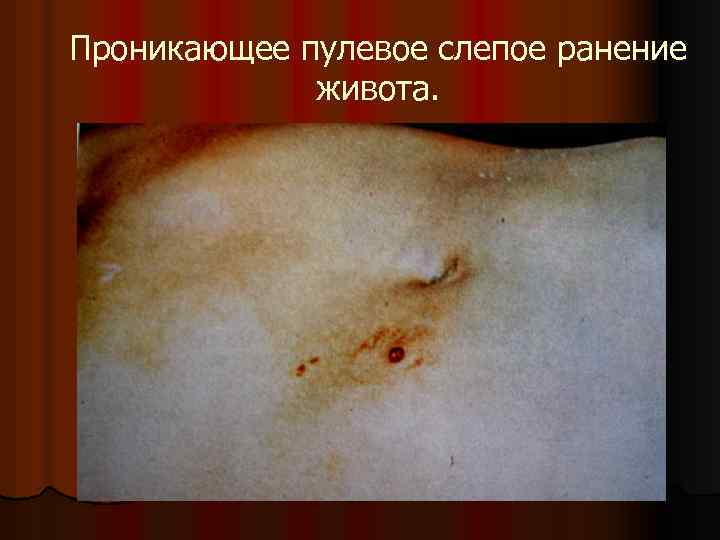 Проникающее пулевое слепое ранение живота.
Проникающее пулевое слепое ранение живота.
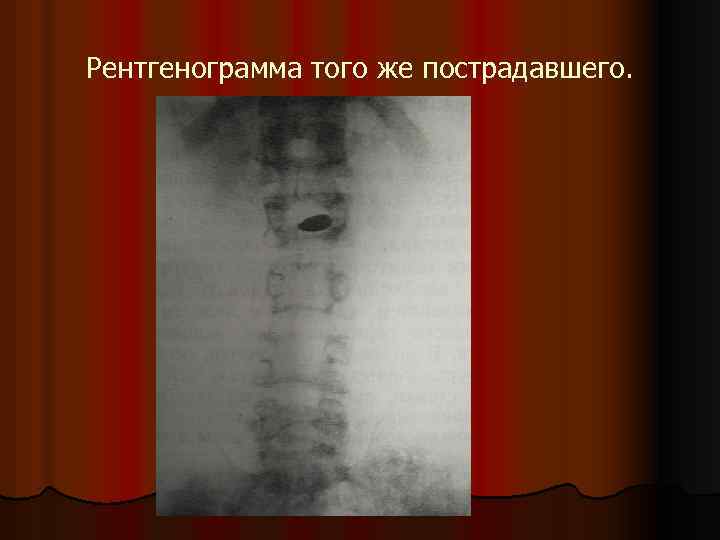 Рентгенограмма того же пострадавшего.
Рентгенограмма того же пострадавшего.
 Особенности диагностики: l l l l l Положения (лежит неподвижно на спине или на боку с согнутыми ногами); Внешний вид (лицо осунувшееся, страдальческое); Бледность кожных покровов и слизистых; Холодный пот; Жалобы на боли в животе, жажду; Состояние языка, тошнота, рвота; Тахикардия, гипотония; Дизурия; При локальном статусе могут быть знаки травмы на животе (ссадины, гематомы и т. д. ).
Особенности диагностики: l l l l l Положения (лежит неподвижно на спине или на боку с согнутыми ногами); Внешний вид (лицо осунувшееся, страдальческое); Бледность кожных покровов и слизистых; Холодный пот; Жалобы на боли в животе, жажду; Состояние языка, тошнота, рвота; Тахикардия, гипотония; Дизурия; При локальном статусе могут быть знаки травмы на животе (ссадины, гематомы и т. д. ).
 Алгоритм локальной диагностики: l l l l Осмотр – брюшная стенка втянута, ассиметрична, не участвует в акте дыхания; Пальпация болезненна, отмечается напряжение брюшного пресса; Симптом Щеткина-Блюмберга положительный; Перкуссия – притупление при кровоизлиянии, с–м Джойса положительный; Аускультация – перистальтика; Per rectum; Катетеризация мочевого пузыря (при задержке мочи).
Алгоритм локальной диагностики: l l l l Осмотр – брюшная стенка втянута, ассиметрична, не участвует в акте дыхания; Пальпация болезненна, отмечается напряжение брюшного пресса; Симптом Щеткина-Блюмберга положительный; Перкуссия – притупление при кровоизлиянии, с–м Джойса положительный; Аускультация – перистальтика; Per rectum; Катетеризация мочевого пузыря (при задержке мочи).
 Дополнительные симптомы: l l Симптом Менделя - болезненная перкуссия передней брюшной стенки - ранний симптом раздражения брюшины, часто при наличии крови в брюшной полости; Симптом Куленкампфа. При пальпации передняя брюшная стенка не напряжена, а при отрыве кисти – резкая болезненность. Симптом характерен при кровоизлиянии в брюшную полость; Симптом раздражения брюшины Хендри: при надавливании плоскостью ладони на грудину последующий её отрыв вызывает резкую боль; Симптом Элекера (при повреждении селезенки) иррадиация болей в левое надплечье и лопатку. Боли усиливаются при пальпации левого подреберья.
Дополнительные симптомы: l l Симптом Менделя - болезненная перкуссия передней брюшной стенки - ранний симптом раздражения брюшины, часто при наличии крови в брюшной полости; Симптом Куленкампфа. При пальпации передняя брюшная стенка не напряжена, а при отрыве кисти – резкая болезненность. Симптом характерен при кровоизлиянии в брюшную полость; Симптом раздражения брюшины Хендри: при надавливании плоскостью ладони на грудину последующий её отрыв вызывает резкую боль; Симптом Элекера (при повреждении селезенки) иррадиация болей в левое надплечье и лопатку. Боли усиливаются при пальпации левого подреберья.
 Причины отсутствия достоверных клинических симптомов. l l l Шок, наблюдаемый у 60 -80% пострадавших; Сочетанные повреждения, отмеченные у 61, 6% – 70% больных; Забрюшинные гематомы, провоцирующие псевдоабдоминальный синдром; Алкогольное опьянение, отмеченное у 50% больных в мирное время; Пожилой и старческий возраст, при котором болевые ощущения снижены, защитное напряжение мышц брюшного пресса выражено слабо.
Причины отсутствия достоверных клинических симптомов. l l l Шок, наблюдаемый у 60 -80% пострадавших; Сочетанные повреждения, отмеченные у 61, 6% – 70% больных; Забрюшинные гематомы, провоцирующие псевдоабдоминальный синдром; Алкогольное опьянение, отмеченное у 50% больных в мирное время; Пожилой и старческий возраст, при котором болевые ощущения снижены, защитное напряжение мышц брюшного пресса выражено слабо.
 Дополнительные методы обследования: l Лабораторные – кровь, моча, l УЗИ (диагностика кровоизлияний в брюшную полость от 250, 0 крови). l Рентгенография: определение «свободного» газа в брюшной полости – в 10% случаев, инородные тела, контрастные методы; l Лапароцентез (Dikson J. , 1887). l Лапароскопия (в сомнительных случаях).
Дополнительные методы обследования: l Лабораторные – кровь, моча, l УЗИ (диагностика кровоизлияний в брюшную полость от 250, 0 крови). l Рентгенография: определение «свободного» газа в брюшной полости – в 10% случаев, инородные тела, контрастные методы; l Лапароцентез (Dikson J. , 1887). l Лапароскопия (в сомнительных случаях).
 Рентгенография (у 32% пострадавших). l «Свободный» газ в брюшной полости – в 10% случаев; l Кровь в брюшной полости – в 9%; l Изменение формы и подвижности диафрагмы (печень, селезенка) – 42%; l Разрыв диафрагмы; l Инородные тела, контрастные методы.
Рентгенография (у 32% пострадавших). l «Свободный» газ в брюшной полости – в 10% случаев; l Кровь в брюшной полости – в 9%; l Изменение формы и подвижности диафрагмы (печень, селезенка) – 42%; l Разрыв диафрагмы; l Инородные тела, контрастные методы.
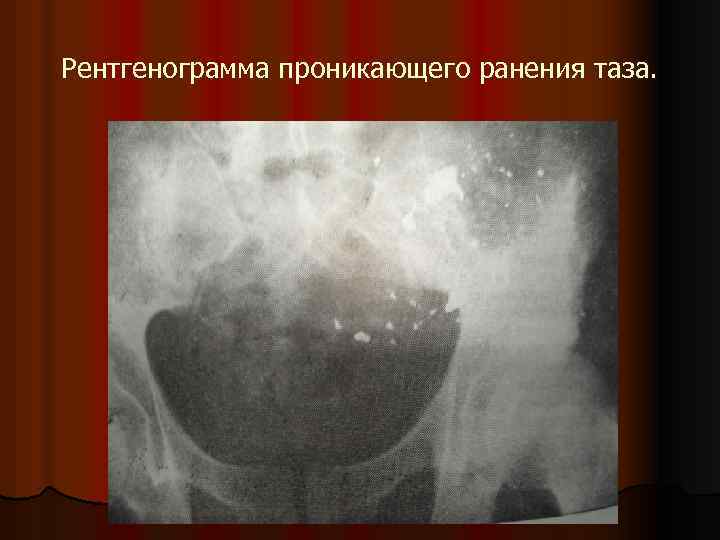 Рентгенограмма проникающего ранения таза.
Рентгенограмма проникающего ранения таза.
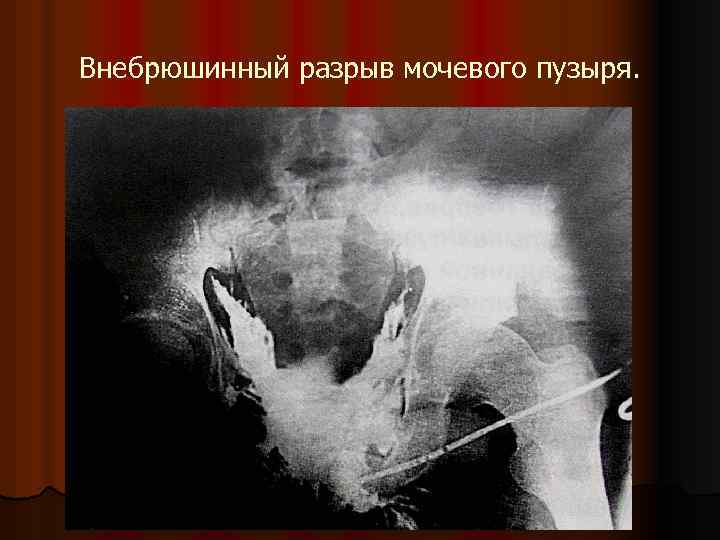 Внебрюшинный разрыв мочевого пузыря.
Внебрюшинный разрыв мочевого пузыря.
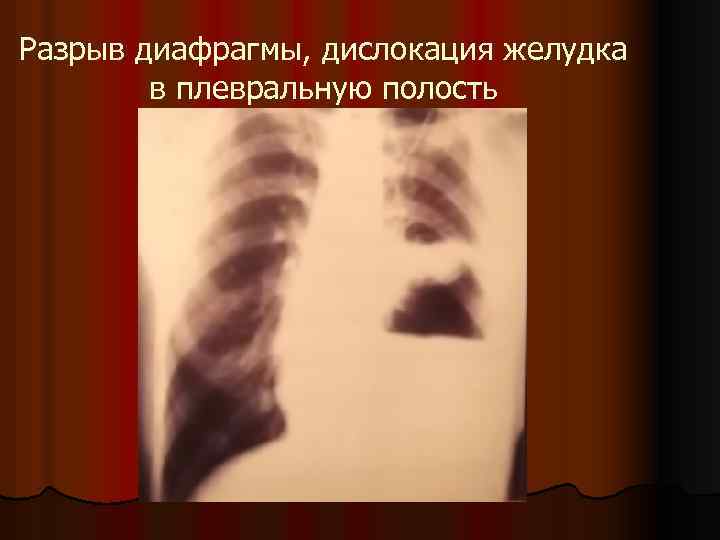 Разрыв диафрагмы, дислокация желудка в плевральную полость
Разрыв диафрагмы, дислокация желудка в плевральную полость
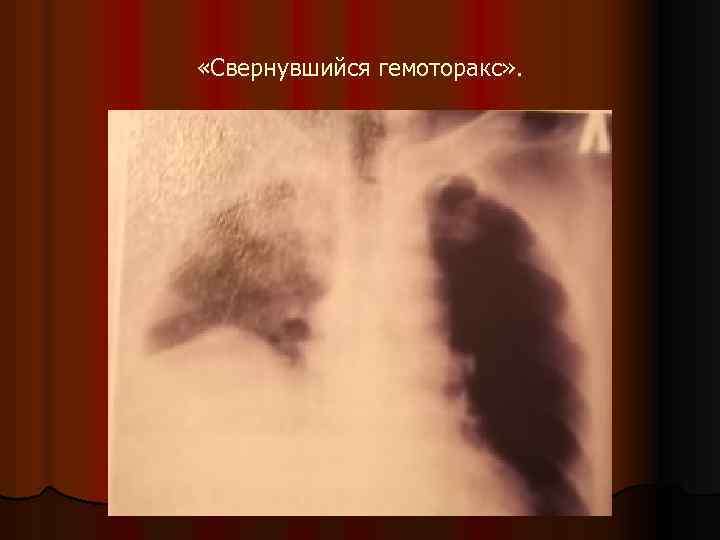 «Свернувшийся гемоторакс» .
«Свернувшийся гемоторакс» .
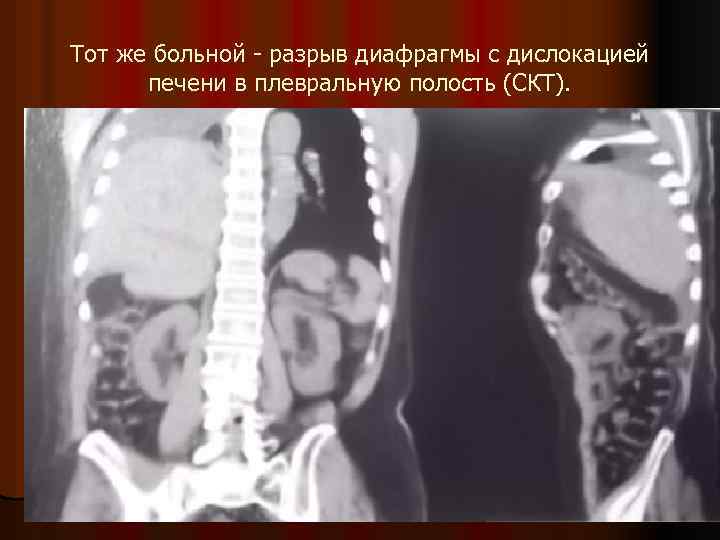 Тот же больной - разрыв диафрагмы с дислокацией печени в плевральную полость (СКТ).
Тот же больной - разрыв диафрагмы с дислокацией печени в плевральную полость (СКТ).
 Лапароцентез. (информативность 95, 4%). Противопоказания: l Терминальное состояние; l Ранее перенесенные операции на органах брюшной полости. Не информативен при субкапсулярных разрывах и при повреждении забрюшинно расположенных органах.
Лапароцентез. (информативность 95, 4%). Противопоказания: l Терминальное состояние; l Ранее перенесенные операции на органах брюшной полости. Не информативен при субкапсулярных разрывах и при повреждении забрюшинно расположенных органах.
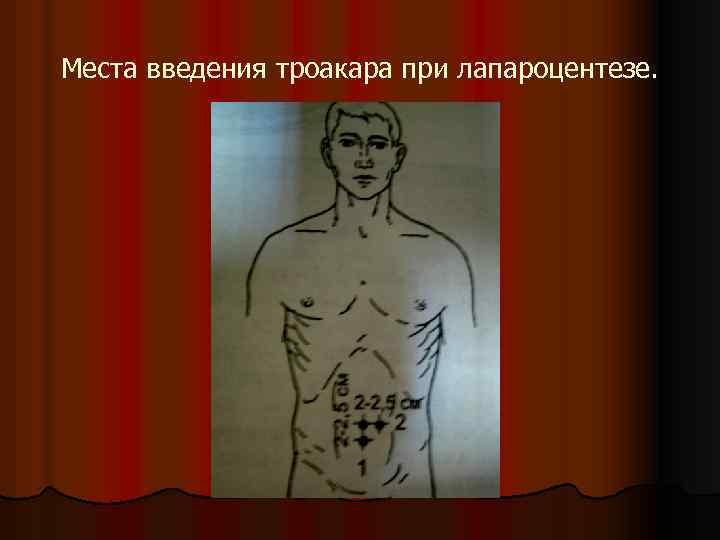 Места введения троакара при лапароцентезе.
Места введения троакара при лапароцентезе.
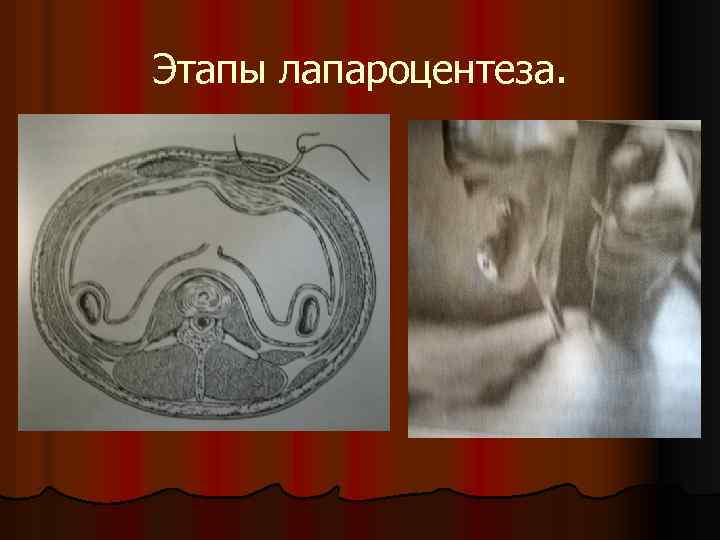 Этапы лапароцентеза.
Этапы лапароцентеза.
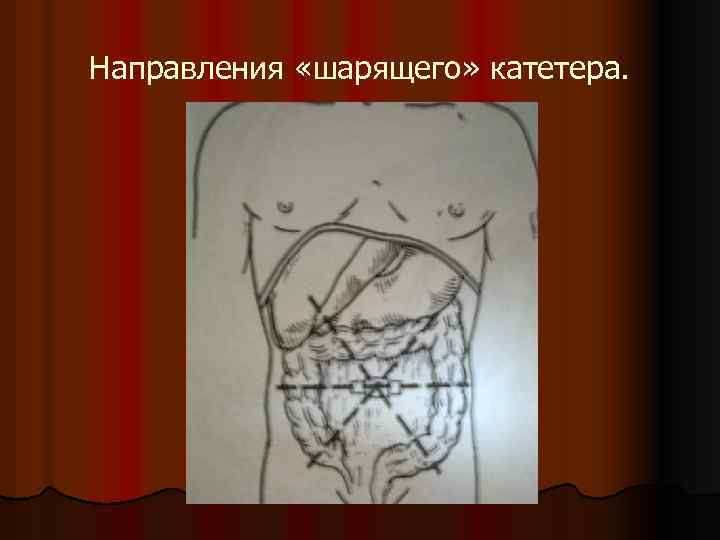 Направления «шарящего» катетера.
Направления «шарящего» катетера.
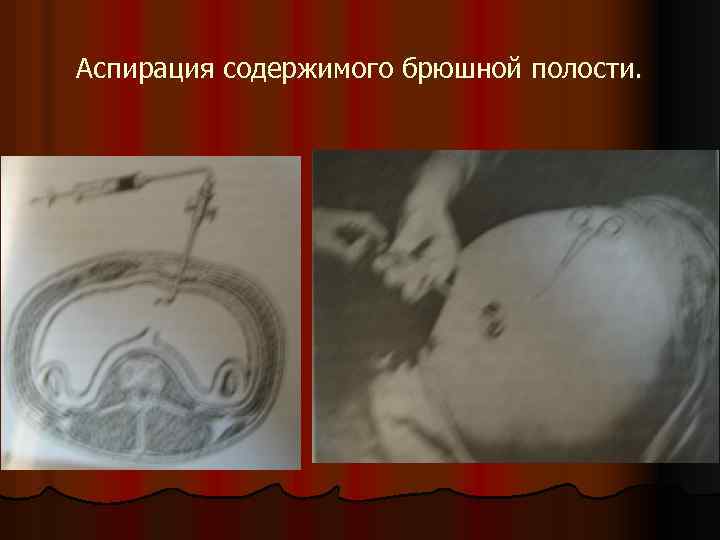 Аспирация содержимого брюшной полости.
Аспирация содержимого брюшной полости.
 Лапароцентез. При отсутствии жидкости ( «сухая пункция» ) через катетер вводится до 1000 мл физ. раствора и после аспирации исследуется содержимое визуально (окрашивание) и лабораторно. l Положительное лабораторное исследование промывной жидкости: при количестве эритроцитов - более 1 млн. и лейкоцитов – свыше 500 в 1 мл жидкости. l
Лапароцентез. При отсутствии жидкости ( «сухая пункция» ) через катетер вводится до 1000 мл физ. раствора и после аспирации исследуется содержимое визуально (окрашивание) и лабораторно. l Положительное лабораторное исследование промывной жидкости: при количестве эритроцитов - более 1 млн. и лейкоцитов – свыше 500 в 1 мл жидкости. l
 Лапароскопия. Противопоказания: l Нестабильность гемодинамики; l Ранее перенесенные операции на органах брюшной полости.
Лапароскопия. Противопоказания: l Нестабильность гемодинамики; l Ранее перенесенные операции на органах брюшной полости.
 Лапароскопия (после пневмоперитонеума – 2 -5 литров газа): l l l Осматривается печень и далее по часовой стрелке; Гемоперитонеум: 1 -3 литра – по всей брюшной полости, при 500 -750 мл – в отлогих местах живота (боковые каналы, малый таз), при менее 500 мл – малый таз, межкишечное пространство; При разрыве полых органов к крови примешивается содержимое; Введение метиленового синего; Интрамуральные гематомы на стенке кишки; Забрюшинные гематомы.
Лапароскопия (после пневмоперитонеума – 2 -5 литров газа): l l l Осматривается печень и далее по часовой стрелке; Гемоперитонеум: 1 -3 литра – по всей брюшной полости, при 500 -750 мл – в отлогих местах живота (боковые каналы, малый таз), при менее 500 мл – малый таз, межкишечное пространство; При разрыве полых органов к крови примешивается содержимое; Введение метиленового синего; Интрамуральные гематомы на стенке кишки; Забрюшинные гематомы.
 Лапароскопия. Не требуют оперативного вмешательства около 20% пострадавших с проникающей закрытой травмой живота: ограниченные гематомы в большом сальнике, в тоще брыжейки, l небольшие подкапсульные гематомы в паренхиматозных органах, l наличие неглубоких, не кровоточащих разрывов брыжейки, печени. l К месту повреждения подводится дренаж для динамического наблюдения. Выделение более 150 мл свежей крови служит показанием к лапаротомии, в остальных случаях – консервативная терапия (холод, гемостатики и т. д. ).
Лапароскопия. Не требуют оперативного вмешательства около 20% пострадавших с проникающей закрытой травмой живота: ограниченные гематомы в большом сальнике, в тоще брыжейки, l небольшие подкапсульные гематомы в паренхиматозных органах, l наличие неглубоких, не кровоточащих разрывов брыжейки, печени. l К месту повреждения подводится дренаж для динамического наблюдения. Выделение более 150 мл свежей крови служит показанием к лапаротомии, в остальных случаях – консервативная терапия (холод, гемостатики и т. д. ).
 Видеолапароскопия
Видеолапароскопия
 Операции при видеолапароскопии: l Ушивание ран диафрагмы; l Ушивание ран желудка двухрядным швом; l Остановка кровотечения из раны печени методом коагуляции; l Наложение клип при повреждении сосудов брыжейки тонкой кишки, большого сальника.
Операции при видеолапароскопии: l Ушивание ран диафрагмы; l Ушивание ран желудка двухрядным швом; l Остановка кровотечения из раны печени методом коагуляции; l Наложение клип при повреждении сосудов брыжейки тонкой кишки, большого сальника.
 Преимущества дополнительных методов обследования (рентгенография, УЗИ, лапороцентез, лапороскопия): l Сокращено время предоперационного обследования в 3 раза; l Снижена летальность на 15%; l Уменьшено количество диагностических лапоротомий; l Ориентировочно определён объём трансфузионной терапии.
Преимущества дополнительных методов обследования (рентгенография, УЗИ, лапороцентез, лапороскопия): l Сокращено время предоперационного обследования в 3 раза; l Снижена летальность на 15%; l Уменьшено количество диагностических лапоротомий; l Ориентировочно определён объём трансфузионной терапии.
 Диагностическая лапаротомия. l Ошибочные лапаротомии– 18, 6 – 25%% (50 -60 г. г. ), 20 -41%% (90 -е годы); l Небезопасность: летальность от 10, 4% до 18, 6%, осложнения – в 19% случаев при ошибочных лапаротомий;
Диагностическая лапаротомия. l Ошибочные лапаротомии– 18, 6 – 25%% (50 -60 г. г. ), 20 -41%% (90 -е годы); l Небезопасность: летальность от 10, 4% до 18, 6%, осложнения – в 19% случаев при ошибочных лапаротомий;
 Диагностическая лапаротомия. Показания: Отрицательные результаты дополнительных методов при сомнительной клинике у тяжелых больных.
Диагностическая лапаротомия. Показания: Отрицательные результаты дополнительных методов при сомнительной клинике у тяжелых больных.
 Особенности этапного лечения при травме живота.
Особенности этапного лечения при травме живота.
 Перерыв.
Перерыв.
 Задачи догоспитальных этапов: l. Быстрая эвакуация; l. Щадящая транспортировка; l. Поддержание жизненно важных функций организма.
Задачи догоспитальных этапов: l. Быстрая эвакуация; l. Щадящая транспортировка; l. Поддержание жизненно важных функций организма.
 Догоспитальная помощь. Важно определить или заподозрить сам факт повреждения внутренних органов и поставить показания к срочной эвакуации на этап квалифицированной медицинской помощи.
Догоспитальная помощь. Важно определить или заподозрить сам факт повреждения внутренних органов и поставить показания к срочной эвакуации на этап квалифицированной медицинской помощи.
 Выживаемость в зависимости от времени осуществления операции после травмы. Пострадавшие, оперированные до 2 -х часов после травмы, выжили в 90%, от 4 до 12 часов – в 25% случаев, а у оперированных после 12 часов - выживание является исключением.
Выживаемость в зависимости от времени осуществления операции после травмы. Пострадавшие, оперированные до 2 -х часов после травмы, выжили в 90%, от 4 до 12 часов – в 25% случаев, а у оперированных после 12 часов - выживание является исключением.
 Щадящая транспортировка. Пострадавший должен доставляться на операционный стол на первичных носилках, т. к. перекладывание является дополнительной травмой, которая может дать снижение АД на 10%.
Щадящая транспортировка. Пострадавший должен доставляться на операционный стол на первичных носилках, т. к. перекладывание является дополнительной травмой, которая может дать снижение АД на 10%.
 Этап первой помощи. Диагностика: l Положение пострадавшего и внешний вид; l Окраска кожных покровов и слизистых; l Холодный пот; l Жалобы на боли в животе, жажду; l Знаки травмы на животе (ссадины, гематомы и т. д. ).
Этап первой помощи. Диагностика: l Положение пострадавшего и внешний вид; l Окраска кожных покровов и слизистых; l Холодный пот; l Жалобы на боли в животе, жажду; l Знаки травмы на животе (ссадины, гематомы и т. д. ).
 Первая помощь. l. Аналгетик (шприц-тюбик); l. Носилки; l. При открытой травме – увлажненная повязка.
Первая помощь. l. Аналгетик (шприц-тюбик); l. Носилки; l. При открытой травме – увлажненная повязка.
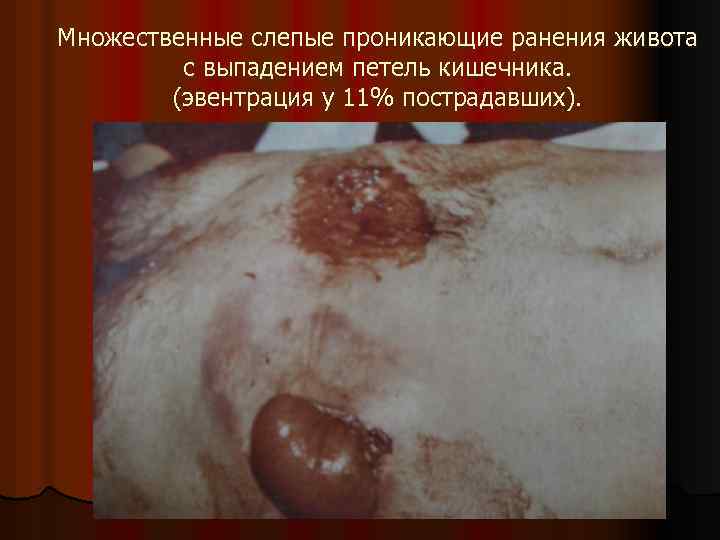 Множественные слепые проникающие ранения живота с выпадением петель кишечника. (эвентрация у 11% пострадавших).
Множественные слепые проникающие ранения живота с выпадением петель кишечника. (эвентрация у 11% пострадавших).
 Наложение повязки.
Наложение повязки.
 Этап доврачебной помощи. Кроме указанных выше признаков фельдшер исследует l состояние языка; l частоту пульса, АД; l частота, ритм, глубину дыхания. В показанных случаях фельдшер налаживает противошоковую терапию и обеспечивает неотложную эвакуацию.
Этап доврачебной помощи. Кроме указанных выше признаков фельдшер исследует l состояние языка; l частоту пульса, АД; l частота, ритм, глубину дыхания. В показанных случаях фельдшер налаживает противошоковую терапию и обеспечивает неотложную эвакуацию.
 Первая врачебная помощь. На сортировочной площадке выделяют 3 группы пострадавших: 1. Временно нетранспортабельные – в перевязочную; 2. Легко раненные, подлежащие только эвакуации, - на эвакуационную площадку; 3. Травма, не совместимая с жизнью, - на площадку для агонирующих.
Первая врачебная помощь. На сортировочной площадке выделяют 3 группы пострадавших: 1. Временно нетранспортабельные – в перевязочную; 2. Легко раненные, подлежащие только эвакуации, - на эвакуационную площадку; 3. Травма, не совместимая с жизнью, - на площадку для агонирующих.
 1 группа – временно нетранспортабельные. В перевязочной врач l l l определяет признаки шока и острой кровопотери; обращает внимание на позу пострадавшего и на его поведении (симптом «Ваньки-встаньки» - селезенка); определяет состояние брюшной стенки (втянута, ассиметрична), участие её в акте дыхания; пальпаторно определяет болезненность и напряжение брюшной стенки; определяет наличие симптомов раздражения брюшины (Щеткина-Блюмберга и др. ); определяет возможные дизурические расстройства (симптомы, катетеризация, пункция и т. д. ).
1 группа – временно нетранспортабельные. В перевязочной врач l l l определяет признаки шока и острой кровопотери; обращает внимание на позу пострадавшего и на его поведении (симптом «Ваньки-встаньки» - селезенка); определяет состояние брюшной стенки (втянута, ассиметрична), участие её в акте дыхания; пальпаторно определяет болезненность и напряжение брюшной стенки; определяет наличие симптомов раздражения брюшины (Щеткина-Блюмберга и др. ); определяет возможные дизурические расстройства (симптомы, катетеризация, пункция и т. д. ).
 Первая врачебная помощь. Перевязочная. Травма мочевыводящих путей: 1. При повреждении мочевого пузыря (гематурия) - катетеризация; 2. При повреждении уретры (геморрагия) – пункция.
Первая врачебная помощь. Перевязочная. Травма мочевыводящих путей: 1. При повреждении мочевого пузыря (гематурия) - катетеризация; 2. При повреждении уретры (геморрагия) – пункция.
 Эвакуационная площадка этапа первой врачебная помощь. 3 группы пострадавших: 1 группа - пострадавшие с признаками профузного внутрибрюшного кровотечения. Подлежат срочной эвакуации; l 2 группа – пострадавшие с травмой живота, находящиеся в состоянии шока без признаков внутреннего кровотечения. Эвакуируются в первую очередь после пострадавших 1 группы; l 3 группа – легко пострадавшие. Эвакуируются во 2 -ю очередь. l
Эвакуационная площадка этапа первой врачебная помощь. 3 группы пострадавших: 1 группа - пострадавшие с признаками профузного внутрибрюшного кровотечения. Подлежат срочной эвакуации; l 2 группа – пострадавшие с травмой живота, находящиеся в состоянии шока без признаков внутреннего кровотечения. Эвакуируются в первую очередь после пострадавших 1 группы; l 3 группа – легко пострадавшие. Эвакуируются во 2 -ю очередь. l
 Специализированная помощь. Торакоабдоминальный госпиталь (ТАГ) или госпиталь для легко раненных.
Специализированная помощь. Торакоабдоминальный госпиталь (ТАГ) или госпиталь для легко раненных.
 Специализированная медицинская помощь. На сортировочной площадке выделяют 5 групп пострадавших: 1 группа – а) пострадавшие с внутренним кровотечением и б) находящиеся в удовлетворительном состоянии - в операционную в первую очередь; 2 группа – пострадавшие с признаками шока - в противошоковую палату; 3 группа – пострадавшие с сомнительным диагнозом - в госпитальное отделение; 4 группа – непроникающие ранения живота – в операционную во вторую очередь; 5 группа – травма, не совместимая с жизнью – в палату для агонирующих.
Специализированная медицинская помощь. На сортировочной площадке выделяют 5 групп пострадавших: 1 группа – а) пострадавшие с внутренним кровотечением и б) находящиеся в удовлетворительном состоянии - в операционную в первую очередь; 2 группа – пострадавшие с признаками шока - в противошоковую палату; 3 группа – пострадавшие с сомнительным диагнозом - в госпитальное отделение; 4 группа – непроникающие ранения живота – в операционную во вторую очередь; 5 группа – травма, не совместимая с жизнью – в палату для агонирующих.
 2 -ая группа пострадавших. Противошоковая терапия не болеем 2 часов (до развития перитонеальных симптомов). l l l Благоприятные условия для операции: АД – 90 -100/не ниже 30 мм рт. ст. , пульс 100 -110 уд/мин. , частота дыхания до 25 в мин. При улучшении состояния показана немедленная операция, т. к. такая стабилизация не может быть длительной.
2 -ая группа пострадавших. Противошоковая терапия не болеем 2 часов (до развития перитонеальных симптомов). l l l Благоприятные условия для операции: АД – 90 -100/не ниже 30 мм рт. ст. , пульс 100 -110 уд/мин. , частота дыхания до 25 в мин. При улучшении состояния показана немедленная операция, т. к. такая стабилизация не может быть длительной.
 Специализированная медицинская помощь. Оперативное вмешательство сводится к остановке кровотечения, устранению патологии, санации брюшной полости, установке дренажей и послойному ушиванию операционной раны наглухо. Реинфузия - у 20 -30% пострадавших с травмой паренхиматозных органов или сосудов брыжейки.
Специализированная медицинская помощь. Оперативное вмешательство сводится к остановке кровотечения, устранению патологии, санации брюшной полости, установке дренажей и послойному ушиванию операционной раны наглухо. Реинфузия - у 20 -30% пострадавших с травмой паренхиматозных органов или сосудов брыжейки.
 Оперативная тактика. Общепринятая: l Срочная лапаротомия при кровотечении; l Выведение из шока или перевод в более легкую стадию (при травме полых органов). Двухэтапная ( «damage control» ): l Лапаротомия с временной остановкой кровотечения; l Релапаротомия через 24 -48 часов при стабильной гемодинамике.
Оперативная тактика. Общепринятая: l Срочная лапаротомия при кровотечении; l Выведение из шока или перевод в более легкую стадию (при травме полых органов). Двухэтапная ( «damage control» ): l Лапаротомия с временной остановкой кровотечения; l Релапаротомия через 24 -48 часов при стабильной гемодинамике.
 Лапаротомия (не через рану) производится под интубационным наркозом с применением релаксантов срединным разрезом. При необходимости срединный разрез может быть расширен вверх и вниз и дополнен поперечным разрезом вправо или влево. Средняя продолжительность операции при массовом поступлении должна быть не более 1, 5 -2 часов.
Лапаротомия (не через рану) производится под интубационным наркозом с применением релаксантов срединным разрезом. При необходимости срединный разрез может быть расширен вверх и вниз и дополнен поперечным разрезом вправо или влево. Средняя продолжительность операции при массовом поступлении должна быть не более 1, 5 -2 часов.
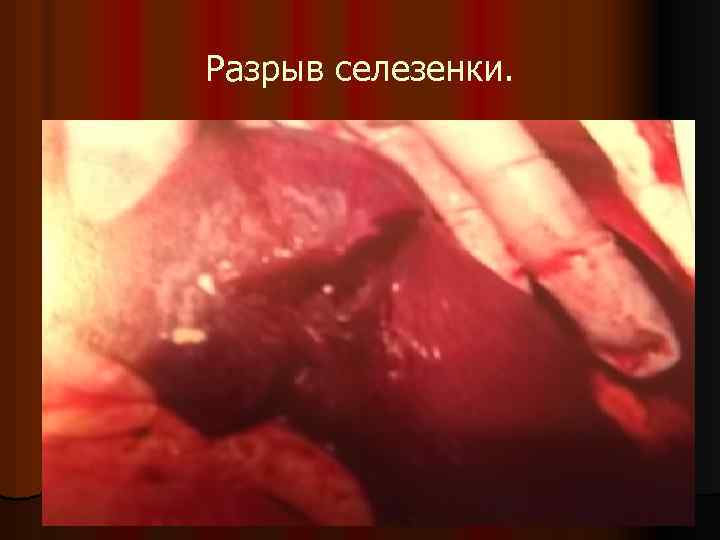 Разрыв селезенки.
Разрыв селезенки.
 Лапаротомия. Алгоритм действий хирурга: l l l Аспирация крови, временная остановка кровотечения, при возможности – реинфузия; Ревизия всех органов брюшной полости; Оперативные вмешательства (окончательная остановка кровотечения, наложение швов, резекция и т. д. ); Санация брюшной полости; Дренирование.
Лапаротомия. Алгоритм действий хирурга: l l l Аспирация крови, временная остановка кровотечения, при возможности – реинфузия; Ревизия всех органов брюшной полости; Оперативные вмешательства (окончательная остановка кровотечения, наложение швов, резекция и т. д. ); Санация брюшной полости; Дренирование.
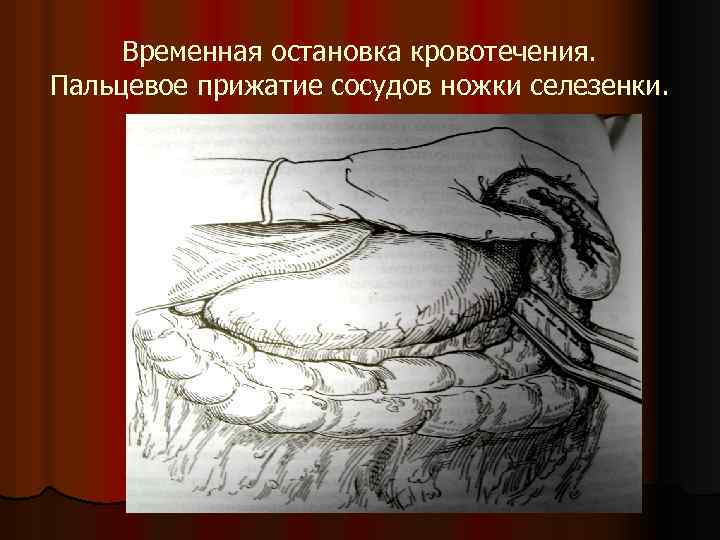 Временная остановка кровотечения. Пальцевое прижатие сосудов ножки селезенки.
Временная остановка кровотечения. Пальцевое прижатие сосудов ножки селезенки.
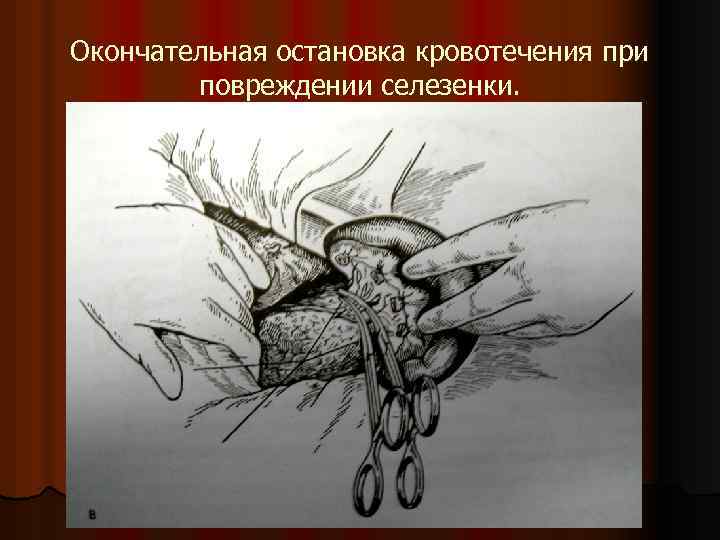 Окончательная остановка кровотечения при повреждении селезенки.
Окончательная остановка кровотечения при повреждении селезенки.
 Ушивание раны печени.
Ушивание раны печени.
 Тампонада раны печени сальником на ножке.
Тампонада раны печени сальником на ножке.
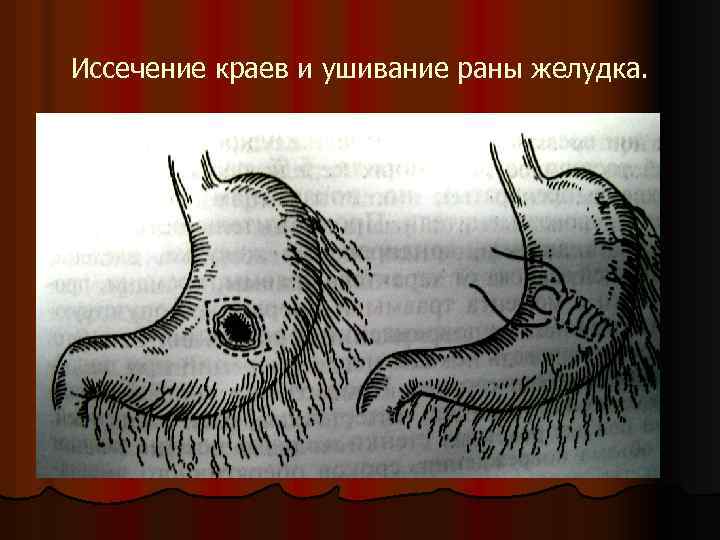 Иссечение краев и ушивание раны желудка.
Иссечение краев и ушивание раны желудка.
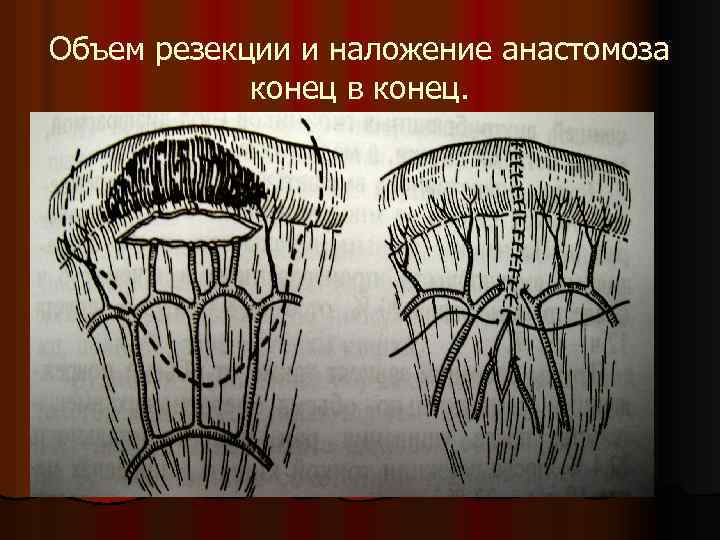 Объем резекции и наложение анастомоза конец в конец.
Объем резекции и наложение анастомоза конец в конец.
 Специализированная мед. помощь. Травма мочевыводящих путей. При повреждении мочевого пузыря и уретры - цистостомия.
Специализированная мед. помощь. Травма мочевыводящих путей. При повреждении мочевого пузыря и уретры - цистостомия.
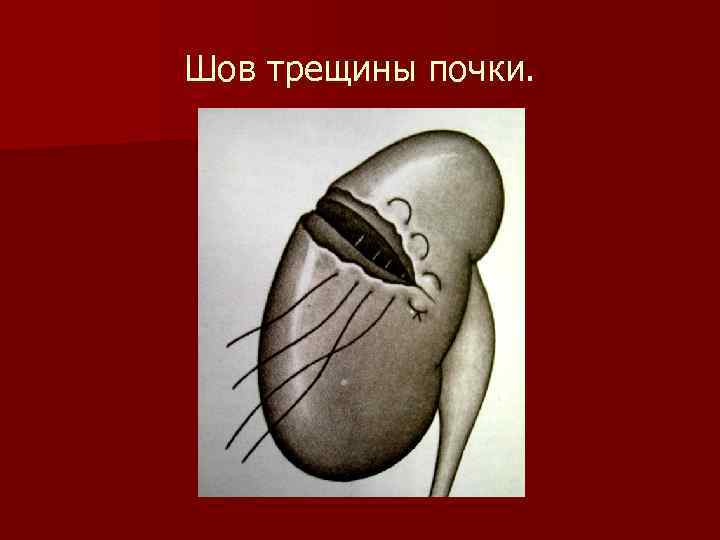 Шов трещины почки.
Шов трещины почки.
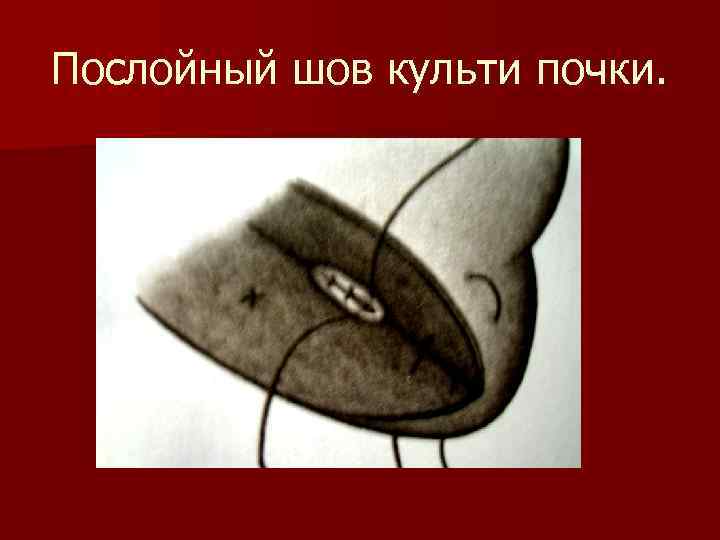 Послойный шов культи почки.
Послойный шов культи почки.
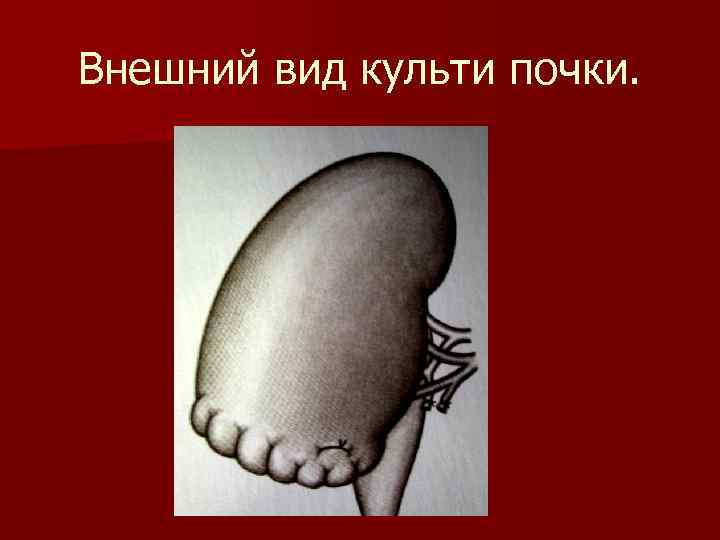 Внешний вид культи почки.
Внешний вид культи почки.
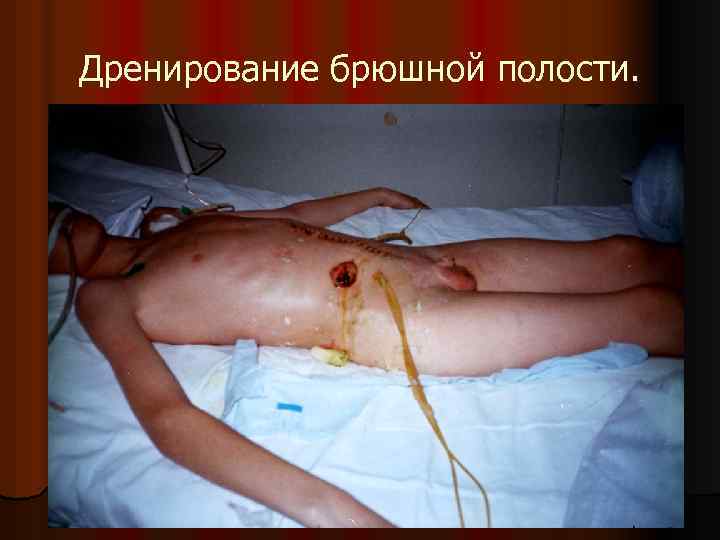 Дренирование брюшной полости.
Дренирование брюшной полости.
 Торакоабдоминальные ранения (ТАР). l Диагностические ошибки – 30 -70%; l Летальность – 3 -29%; l Левосторонние в 2, 5 раза чаще; l Частота (в %%): легкие 10 -20; сердце – 10 -14; селезенка 20 -30; желудок 20 -25; кишечник 8 -20; печень 5 -10; сальник 810; почка 5 -7.
Торакоабдоминальные ранения (ТАР). l Диагностические ошибки – 30 -70%; l Летальность – 3 -29%; l Левосторонние в 2, 5 раза чаще; l Частота (в %%): легкие 10 -20; сердце – 10 -14; селезенка 20 -30; желудок 20 -25; кишечник 8 -20; печень 5 -10; сальник 810; почка 5 -7.
 Особенности диагностики ТАР (частота симптомов): l l l l l Боли - в груди (46, 2%), в животе (54, 5%); Затруднение дыхания (19, 5%); Слабость (19, 5%); Тошнота и рвота (7, 2%); Жалоб нет (6, 9%); Пальпация, перкуссия; Рентген; Торако-, лапароскопия, лапароцентез, минилапаротомия; УЗИ; ПХО (направление раневого канала).
Особенности диагностики ТАР (частота симптомов): l l l l l Боли - в груди (46, 2%), в животе (54, 5%); Затруднение дыхания (19, 5%); Слабость (19, 5%); Тошнота и рвота (7, 2%); Жалоб нет (6, 9%); Пальпация, перкуссия; Рентген; Торако-, лапароскопия, лапароцентез, минилапаротомия; УЗИ; ПХО (направление раневого канала).
 Особенности лечения ТАР: l l При пневмотораксе – пункция, дренаж по Бюлау; Дальнейшая очередность зависит от локализации более опасного для жизни повреждения: Первичная торакотомия (при ранении сердца и профузном внутриплевральном кровотечении) завершается ушиванием диафрагмы с последующей верхнесрединной лапаротомией; Первичная лапаротомия – при повреждении паренхиматозных органов или признаках перитонита; Реинфузия.
Особенности лечения ТАР: l l При пневмотораксе – пункция, дренаж по Бюлау; Дальнейшая очередность зависит от локализации более опасного для жизни повреждения: Первичная торакотомия (при ранении сердца и профузном внутриплевральном кровотечении) завершается ушиванием диафрагмы с последующей верхнесрединной лапаротомией; Первичная лапаротомия – при повреждении паренхиматозных органов или признаках перитонита; Реинфузия.
 Специализированная мед. помощь. Послеоперационный период. Основной причиной летальности в раннем послеоперационном периоде (первые двое суток) являются шок и кровопотеря, позднее - перитонит и пневмония. .
Специализированная мед. помощь. Послеоперационный период. Основной причиной летальности в раннем послеоперационном периоде (первые двое суток) являются шок и кровопотеря, позднее - перитонит и пневмония. .
 Послеоперационный период (предупреждение и лечение осложнений). В/венные инфузии, аналгетики, антибиотики, сердечно-сосудистые препараты; l При атонии кишечника вводят тонкий желудочный зонд через нос и проводят комплекс мероприятий, стимулирующих перистальтику кишечника (прозерин, питуитрин, гипертонические клизмы, устанавливают газоотводную трубку, производят паранефральную блокаду). При неэффективности указанных мер покзано наложение энтеро- или цекостомы. l Диета: 1 сутки – голод, 2 сутки – дробно до 3 стаканов теплого чая, 3 сутки – бульон, соки, кисель, сливочное масло до 25 грамм, 4 сутки – суп, мясное пюре, масло 25 грамм, 5 сутки то же + белые сухари, масло до 50 грамм. l
Послеоперационный период (предупреждение и лечение осложнений). В/венные инфузии, аналгетики, антибиотики, сердечно-сосудистые препараты; l При атонии кишечника вводят тонкий желудочный зонд через нос и проводят комплекс мероприятий, стимулирующих перистальтику кишечника (прозерин, питуитрин, гипертонические клизмы, устанавливают газоотводную трубку, производят паранефральную блокаду). При неэффективности указанных мер покзано наложение энтеро- или цекостомы. l Диета: 1 сутки – голод, 2 сутки – дробно до 3 стаканов теплого чая, 3 сутки – бульон, соки, кисель, сливочное масло до 25 грамм, 4 сутки – суп, мясное пюре, масло 25 грамм, 5 сутки то же + белые сухари, масло до 50 грамм. l
 Наиболее частые осложнения: l Гипостатические пневмонии; l Перитонит; l Внутрибрюшные абсцессы; l Ранняя спаечная кишечная непроходимость; l Вторичные кровотечения; l Кишечные свищи; l Мочевые затеки; l Эвентрация внутренних органов.
Наиболее частые осложнения: l Гипостатические пневмонии; l Перитонит; l Внутрибрюшные абсцессы; l Ранняя спаечная кишечная непроходимость; l Вторичные кровотечения; l Кишечные свищи; l Мочевые затеки; l Эвентрация внутренних органов.
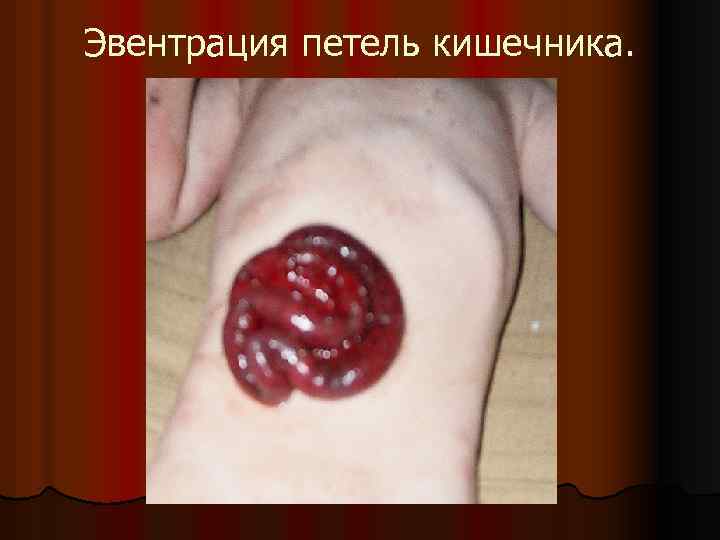 Эвентрация петель кишечника.
Эвентрация петель кишечника.
 Сочетанная травма: перелом таза, разрыв кишечника.
Сочетанная травма: перелом таза, разрыв кишечника.
 Благодарю за внимание!
Благодарю за внимание!



