povrezhdeniya-pischevoda.ppt
- Количество слайдов: 29

ПОВРЕЖДЕНИЯ ПИЩЕВОДА Профессор Велигоцкий Н. Н. Кафедра торакоабдоминальной хирургии ХМАПО Военно-медицинский клинический центр Северного региона

§ Травмы пищевода относятся к разряду редких, но тяжелых и опасных для жизни повреждений, которые возникают, как правило, вследствие внезапного воздействия физического, химического факторов или самопроизвольного разрыва стенки пищевода. § По данным судебно-медицинских протоколов при торакоабдоминальных травмах пищевод повреждается в 2, 6 % случаев. § Закрытые травмы груди при автомобильных авариях и падениях с высоты, а так же огнестрельные и колоторезанные ранения могут сопровождаться разрывами и повреждениями пищевода в сочетании с ранениями лёгких, сердца, диафрагмы, сосудов, что ещё больше ухудшает прогноз.

Все повреждения пищевода можно разделить на III группы I - ятрогенные; II - неятрогенные; III - самопроизвольные.

§ Наиболее частыми видами травм пищевода в мирное время являются ятрогенные повреждения. Это, как правило, различные механические травмы, нанесенные при инвазивных методах обследования и лечебных процедурах: эзофагогастроскопии, бужировании, кардиодилатации, интубации трахеи, зондировании желудка, установке стентов и др. § К числу частых повреждений пищевода относятся инородные тела (особенно у детей). К более редким относятся спонтанные разрывы (синдром Бурхаве), глубокие химические ожоги с поражением всех слоёв стенки, а так же перфорации опухолей и пептических язв (при тяжелых рефлюкс-эзофагитах, пищеводе Барретта).

Основные виды и этиологические факторы перфораций пищевода § § § § ятрогенные повреждения инородные тела (рыбные, куриные косточки) колото-резанные и огнестрельные ранения закрытые травмы спонтанные разрывы ожоговые поражения перфорации пептических язв перфорации новообразований

Факторы, способствующие повреждению пищевода § § § § дивертикулы; пептические язвы; эрозивные эзофагиты (после химического ожога, ГЭРБ, ГПОД); абсцессы лёгких, эмпиема плевры; переполнение желудка, повышение внутрипищеводного давления; новообразования; аневризма аорты.

§ Спонтанный разрыв пищевода (синдром Бурхаве, «банкетная травма» ). Первое классическое описание СРП сделано ещё в 1723. H. Boerhaave описал фатальный СРП у главного адмирала морского флота Голландии Ван Вассенда. Первая успешная операция выполнена T. Sehcert (1911). § Причиной СРП является, как правило, внезапное повышение внутрипищеводного давления при закрытом глоточно-пищеводном сфинктере. Пусковыми факторами являются чаще всего алкогольное опьянение, переедание, напряженная рвота с одновременным спазмом верхнего пищеводного сфинктера – при попытке сдержать рвоту. Описаны случаи СРП при эпилептическом припадке, во время родов, физическом перенапряжении.

§ По данным современной литературы, самый большой опыт в лечении синдрома Бурхаве имеет R. P. Sutcliffe и соавт. (специализированный центр St. Thomas Hospital, London), которые к 2009 наблюдали 21 пациента со спонтанным разрывом пищевода. § 18 из них оперированы, 10 в сроки свыше 24 час с лет. 40%. При ранних операциях ( 24 ч. ) послеопер. летальность была 12, 5% (8/1), общая послеоперационная летальность 27, 7%. При этом несостоятельность швов пищевода наблюдалась в 38% случаев. § Sutcliffe R. P. , Forshaw M. J. , Datta G. , Rohatgi A. , Strauss D. C. , Mason R. C. , Botha A. J. Surgical management of Boerhaave’s syndrome in a tertiary oesophagogastric centre. //Ann R Coll Surg Engl. - 2009. – Vol. 91. – P. 374– 380.

§ Обычно СРП происходит в типичном месте – левой стенке эпифренальной ампулы, то есть слева над диафрагмой, продольно длиной от 1 до 7 см и сообщается с левой плевральной полостью (редко с обеими полостями). § Некоторые авторы склонны отождествлять синдром Бурхаве с синдромом Маллори-Вейса. Однако при похожих причинных условиях при синдроме Маллори-Вейса разрыв слизистой оболочки происходит в типичном месте, в области кардии справа и практически никогда не бывает полным, сопровождается кровотечением. § При синдроме Бурхаве разрыв чаще всего полный, начинается с мышечной оболочки слева выше диафрагмы, сопровождается перфорацией.

Дифференциальная диагностика между синдромом Бурхаве и синдромом Малори-Вейса Синдром Бурхаве 1. СРП происходит в эпифренальной области 2. выше диафрагмы 3. левая стенка пищевода 4. разрыв полный 5. сопровождается перфорацией 6. гидропневмоторакс 7. болевой шок 8. эмфизема 9. Дыхательная недостаточность Синдром Маллори-Вейса 1. разрыв стенки желудка в области кардии 2. ниже диафрагмы 3. стенка кардии справа 4. разрыв неполный (слизистой) 5. сопровождается кровотечением 6. без гидропневмоторакса 7. гипотония 8. без эмфиземы 9. Нет дых. недостаточности
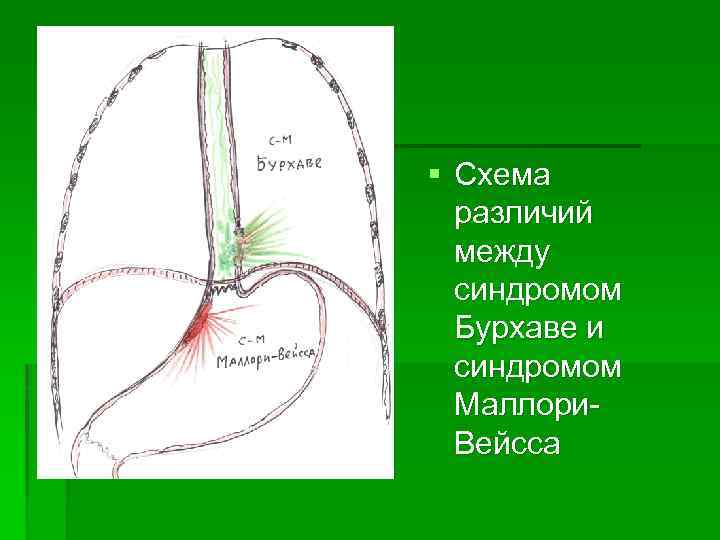
§ Схема различий между синдромом Бурхаве и синдромом Маллори. Вейсса

§ Нами трижды наблюдался синдром Бурхаве, один из которых, возникший вследствие тяжелого алкогольного опьянения закончился неблагоприятным исходом. Во втором и третьем случаях своевременная диагностика и проведенные операции с восстановлением целостности пищевода, установкой постоянного пищеводно-желудочного зонда и дренированием левой плевральной полости привели к выздоровлению пациентов.

§Наибольший опыт в лечении ятрогенных и спонтанных (различной этиологии) повреждений пищевода в настоящее время опубликовали S. C. Schmidt, S. Strauch, T. Rosch (Германия, 2010), которые с 1998 по 2009 годы, ретроспективно проанализированы 62 клинических наблюдения, с общей лет. 15, 8%. Ятрогенные - 33 Спонтанные - 29 Дилятации стеноза – 16 Перфорация опухоли – 19 Эндоскопия – 7 Синдром Бурхаве – 6 Трансэзофаг. эхография – Язва Барретта – 1 4 Интубация – 2 Химический ожог – 2 Инородное тело – 2

Под нашим наблюдением находилось 15 пациентов с ятрогенными повреждениями пищевода. § 3 – после фиброгастроскопии § 3 – повреждения инородным предметом (рыбная и куриная кости) § 1 – повреждение костью при эндоскопическом удалении § 3 – после бужирования § 2 – после реканализации пищевода (операция Целестена) § 1 – после кардиодилятации § 1 – после установки стента § 1 – после насильственного проведения желудочного зонда

§ Клиническая картина зависит от уровня повреждения, размеров перфоративного отверстия и характеризуется 3 -мя основными симптомами: боль, подкожная эмфизема и дисфагия. § I. Боль – чаще всего интенсивная, до состояния шока, усиливается при глотании. Локализация зависит от уровня повреждения и распространения затёка: шея – при повреждении шейного отдела пищевода, грудь – при повреждении верхне- и среднегрудного отделов пищевода, грудь и эпигастральная область – при повреждениях нижнегрудного и абдоминального отделов пищевода.

§ Иногда боль (при небольших перфорациях) не столь интенсивная, но усиливается при глотании и имеет тенденцию к постепенному нарастанию. Боли, начавшись в месте перфорации, как правило, широко иррадируют (в спину, межлопаточную область, плечо, эпигастральную область, шею); плохо поддаются действию наркотиков. § II. Подкожная эмфизема – один из характерных и ранних признаков, по которому часто устанавливается окончательный диагноз. Появляется раньше всего в над- и подключичной областях, других отделах шеи, на передней грудной стенке, в эпигастрии. При небольших повреждениях подкожная эмфизема может появляться к исходу суток и более от начала перфорации.

§ III. Дисфагия – менее частый синдром, чем два предыдущих, возникает чаще всего вследствие обширных повреждений пищевода, а так же при наличии инородных тел (кости, монеты и т. п. ). § К другим более редким, но характерным для нижней трети пищевода симптомам, мы относим напряжение передней брюшной стенки при отсутствии пальпаторной болезненности в этой области (Велигоцкий Н. Н. , 1994). Еще одним характерным симптомом является невозможность сделать глубокий вдох из-за усиления боли и одышки.

В клинической практике большинство авторов выделяют три фазы течения: I. Начальная фаза или фаза шока, длится до 6 часов. II. Фаза ложного затишья или мнимого улучшения – до 24 -36 часов. В этот период быстро поднимается температура, усиливается тахикардия, жажда, заостряются черты лица. III. Фаза медиастинита. Характеризуется тяжелым септическим состоянием. Больные с заостренными чертами лица, одышкой, занимают вынужденное положение, обезвожены, высокая температура, тахикардия, озноб.

Остаётся в действии дифференциально-диагностическая таблица передних и задних медиастинитов по И. Я. Иванову Симптомы Передний Задний Боль Усиление боли Пастозность Припухлость и крепитация Усиление боли медиастинит За грудиной При поколачивании грудины В области грудины Над яремной вырезкой При наклоне головы назад (синдром Герке) медиастинит В межлопаточной области При поколачивани остист. отростков В области грудных позвонков Над ключицей При вдохе и глотании (симптом Ридигера)

§ В комплекс современных методов исследования входят рентгенологические исследования, компьютерная томограмма (КТ), фиброэзофагоскопия, фиброэзофагосоноскопия, пункции плевральных полостей, лабораторные методы. § На первом месте остаются рентген- исследования, КТ.

§ Основные диагностические признаки, получаемые при этих исследованиях: § а – эмфизема средостения (синдром Миниджероде); § б – выход водорастворимого контрастного вещества за пределы пищевода; § в – наличие горизонтального уровня на расширении средостения; § г – гидропневмоторакс; § д – подкожная эмфизема. § Осторожная фиброэзофагоскопия и фиброэзофагосоноскопия, пункции плевральных полостей (в сомнительных случаях после приёма метиленовой синьки), как правило, уточняют диагноз перфорации, уточняют уровень и размеры повреждения.

§ Лечебная тактика разнообразна: консервативная и хирургическая ( ушивание повреждения, резекция или экстирпация пищевода, эндолюминальное стентирование, дренирование средостения, выключение пищевода, гастро- или еюностомия). § Консервативная тактика, по мнению большинства современных авторов, применяется: § при поверхностных и при узких пищеводномедиастинальных ложных ходах (1. 5 -2 см), а также при инфильтративной стадии медиастинита. § В комплекс консервативной тактики входит: § Деэскалационная антибиотикотерапия. § Установка назогастрального или назоеюнального зонда. § Парентеральное зондовое питание. § Дезинтоксикация.

Оперативные методики можно разделить на 3 типа операций: I. Операции на пищеводе: ушивание дефекта стенки пищевода, резекция пищевода, экстирпация пищевода. II. Операции, направленные на выключение пищевода: гастростомия, еюностомия, пересечение пищевода в шейной части с эзофагостомой, пересечение желудка в кардии с гастростомой. III. Дренирующие операции: шейная медиастинотомия, передняя и задняя внеплевральная (по Разумовскому В. И. ) чрезплевральная (левосторонняя, правосторонняя по Добромыслову В. А. ), чрезбрюшинная чрездиафрагмальная (по Розанову Б. С. ), чрезпищеводная (Зейферт), активное дренирование по Каншину А. И.

По данным зарубежной литературы, наиболее применяемые операции в последние годы: § § § § § первичный двурядный шов пищевода; изолированные дренирования; первичный шов и дренирования; первичный шов, укреплённый мышцей (шея), плеврой, диафрагмой (грудь); выключение пищевода Т-образным дренажом с эзофагостомой; питательная гастростома или еюностома; резекция пищевода; первичный шов трахеи; трахеостома.

§ Наибольший опыт в лечении неятрогенных повреждений пищевода опубликован в последние годы S. Onat еt al. (2010 г. , Турция), которые за 28 лет собрали материал 30 неятрогенных травм пищевода, среди них: § 16 – огнестрельные ранения; § 4 – колото-резанные; § 1 – падение; § 9 – инородные тела – внутрипросветная травма. § Общая лет. 16, 6%(5 -30), при внепросветных поврежд. 19%. При одновременном повреждении трахеи лет 33, 3%. § При лечении до 24 час. лет. -12, 5%, после 24 час. – 21, 4%. Onat et al Factors affecting the outcome of surgically treated non-iatrogenic traumatic cervical esophageal perforation: 28 years experience at a single center. //Journal of Cardiothoracic Surgery 2010, 5: 46

Наш опыт лечения неятрогенных повреждений пищевода основан на 13 наблюдениях (большая часть которых приведена в монографии А. К. Флорикяна, 1998) с общей лет. 23%. Большинство повреждений возникли вследствие тяжелой закрытой травмы груди в сочетании с другими повреждениями (ребер, легких, бронхов, трахеи, сердца, сосудов). 9 из этих повреждений сопровождались разрывами стенки пищевода (2 в шейном отделе, 5 -в среднегрудном, 2 - в нижнегрудном). При этом у 2 -х больных разрыв пищевода выявлен во время операции, выполненной по поводу кровотечения вследствие разрыва легкого и главного бронха. В одном случае разрыв пищевода обнаружен через 3 суток после сочетанной травмы груди живота.

§ При обнаружении разрыва пищевода в течение 1 суток после травмы выполнялось ушивание разрыва 2 -х рядным швом (1 ряд на слизистую, 2 - на мышечный слой) атравматическими нитями с укреплением фасцией или мышцей (на шее), плеврой или диафрагмой в грудном отделе в зависимости от уровня повреждения, стенкой дна желудка в абдоминальном отделе в виде фундопликации. § Оперативное вмешательство завершаем дренированием двумя трубками заднего средостения и плевральных полостей, установка назогастрального зонда. При наличии признаков гнойного медиастинита выполнялось выключение пищевода, дренирование средостения, наложение питательной гастростомы или еюностомы.

§ Результаты этих операций зависят не только от сроков и качества выполненных вмешательств на пищеводе, но и от тяжести сочетанных повреждений других органов и систем, которые неизбежны при политравме. § На результаты операций при повреждениях пищевода любой этиологии влияет высокая частота осложнений, которые сопровождают эти операции (до 40 -50%). § Отмечается четкая взаимосвязь между сроками выполнения операций и частотой осложнений. Чем раньше проведена операция по восстановлению целостности стенки пищевода, тем ниже уровень послеоперационных осложнений.

§ Сроки оказания оперативной помощи целиком зависят от времени, потраченного на диагностику и установление окончательного диагноза полного разрыва стенки пищевода, а также от размеров дефекта стенки и уровня повреждения пищевода. § Важную роль играет врачебный опыт, уровень оснащенности клиники и ее специализация. § Лучшие результаты, по данным зарубежных и отечественных авторов, имеют специализированные клиники и центры по лечению заболеваний пищевода.
povrezhdeniya-pischevoda.ppt