Закрытые повреждения.ПДП.ppt
- Количество слайдов: 63

ПОВРЕЖДЕНИЯ ОПОРНО- ДВИГАТЕЛЬНОГО АППАРАТА. ТРАНСПОРТНАЯ ИММОБИЛИЗАЦИЯ • Ушибы мягких тканей • Растяжения мышц, связок • Разрывы мышц, связок, сухожилий • Вывихи • Переломы • Синдром сдавления мягких тканей (СДС)

Ушибы мягких тканей Ушибом называется закрытое механическое повреждение мягких тканей без видимого нарушения их анатомической целостности. Ушиб возникает при ударе тупым предметом по какому либо участку тела (чаще всего конечность, голова) или, наоборот, при падении на твёрдый предмет. Степень повреждения при ушибе определяется величиной и тяжестью травмирующего предмета, его консистенцией, силой, с которой наносится повреждение, видом тканей, подвергшихся ушибу, и их состоянием. Ушибу могут сопутствовать другие более тяжёлые повреждения (перелом, вывих, повреждение внутренних органов и т. д. ). Ушибы головы, груди и живота относятся к тяжелым повреждениям, могут осложняться развитием травматического шока.

Основными клинические проявления боль, припухлость, гематома и нарушение функции повреждённого органа. Нарушение функции при ушибе происходит не сразу, а по мере нарастания гематомы и отёка, в отличие от переломов и вывихов, при которых снижение объёма движений возникает сразу после травмы.

Первая помощь при ушибах 1. Создать покой поврежденному органу (руку подвешивают на косынку, сустав фиксируют повязкой или накладывают шину). 2. На область ушиба наложить давящую повязку. 3. Приложить холод (для уменьшения отека): лед, снег в полиэтиленовом пакете, холодные компрессы, холодный металлический предмет. 4. Для быстрого рассасывания крови на 4 5 е сутки после травмы рекомендуется применение тепловых процедур: грелка, согревающие компрессы, физиоте рапевтические методы. 5. Профилактика шока (при тяжелых ушибах) заключается в полноценном обезболивании.

Растяжением называется повреждение тканей с частичными разрывами при сохранении анатомической непрерывности. вследствие чрезмерного перенапряжения тканей под влиянием внешней силы, действующей в виде тяги. В результате внешнего воздействия суставные поверхности временно расходятся за пределы физиологической нормы, при этом суставная сумка и укрепляющие ее связки и мышцы не повреждаются. Растяжение и частичный надрыв связок и кровеносных сосудов сопровождаются припухлостью в области сустава, возникающей в результате кровоизлияния и асептического воспаления. Кровоизлияние, в первые дни может быть малозаметным и проявляется в более поздние сроки в виде темно багровых пятен. Движения в суставе возможны, но болезненны и значительно ограничены. Нагрузка по оси конечности безболезненна.

Растяжение Лечение растяжения заключается: 1. Для уменьшения кровоизлияния, в первые часы применяют пузырь со льдом, холодные компрессы; 2. С 3 го дня — тепловые процедуры. 3. Одновременно необходимо созда ние покоя; 4. Приподнятое положение конечности; 5. Наложение мягких давящих повязок для уменьшения объёма движений и препятствования нарастанию гематомы. После проведения всех этих процедур все явления проходят примерно через 10 дней.

Разрыв мягких тканей Разрыв закрытое повреждение тканей с нарушением их анато мической целостности. Выделяют разрывы связок, мышц и сухожи лий. Чаще всего встречаются разрывы связочного аппарата голеностопного, коленного, лучезапястного суставов. Нередко одновременно с разрывом связочного аппарата возможно повреждение капсулы сустава и ее синовиальной оболочки. Разрывы связок могут наблюдаться как в местах их прикрепления, так и на протяжении.

Признаки разрыва связок: резкая боль; быстрый отек в области травмы; значительное нарушение функции сустава Основные признаки разрыва мышцы: внезапная боль в месте разрыва; появление видимого на глаз западения, ниже которого определяется выпячивание; припухлость; подкожное кровоизлияние; нарушение функции конечности;

Первая помощь при разрывах связок и мышц тугая повязка; местно холод; при тяжелых разрывах мышц — транспортная иммобилизация; обезболивание

Вывихи Травматическим вывихом называют повреждение сустава с полным разъединением соприкасавшихся в полости сустава костей, разрывом капсулы и связок. Частичное смещение суставных поверхностей называется подвывихом. При ранении кожи и капсулы сустава вывихи называют открытыми. В большинстве случаев вывихи возникают вследствие непрямой травмы, и также при внезапном чрезмерном сокращении мышц. Вывихнутой принято считать периферическую часть конечности. Различают вывихи свежие (в течение первых трёх дней), несвежие (до 3 4 х недель), застарелые (после 4 х недель), неосложнённые и осложнённые (сопровождаются внутрисуставными или околосуставными переломами, повреждением магистральных сосудов, нервных стволов).

Достоверные признаки вывихов деформация сустава, возникшая после травмы; вынужденное положение конечности; «пружинящую фиксация» , при которой попытка изменения положения конечности встречает пружинящее сопротивление; нахождение одного из суставных концов костей в нетипичном месте; укорочение или удлинение конечности; Первая доврачебная помощь при подозрении на вывих сводится к иммобилизации конечности, назначению анальгетиков и немедленному направлению в травматологический стационар.

Переломы Переломом называется нарушение целостности кости. Травматические переломы возникают в изначально неповреждённой кости, когда сила механического воздействия настолько велика, что превосходит прочность кости. Переломы без повреждения кожи, называют закрытыми, с повреждением кожи и наличия раны, сообщающейся с зоной перелома – открытые отличающиеся выраженной тяжестью и наличием входных ворот для инфекции. В зависимости от наличия смешения костных отломков относительно друга переломы бывают без смещения и со смещением

Вероятные признаки переломов Боль усиливается в месте перелома при имитации осевой нагрузки. Например, при постукивании по пятке резко усилится боль при переломе голени. Отёк возникает в области повреждения, как правило, не сразу. Несёт относительно мало диагностической информации. Гематома появляется в области перелома (чаще не сразу). Пульсирующая гематома свидетельствует о продолжающемся интенсивном кровотечении. Нарушение функции повреждённой конечности подразумевается невозможность нагрузки на повреждённую часть тела и значительное ограничение подвижности.

Достоверные признаки переломов Неестественное положение конечности. Патологическая подвижность (при неполных переломах определяется не всегда) конечность подвижна в том месте, где нет сустава Крепитация (своеобразный хруст) ощущается под рукой в месте перелома Костные отломки при открытом переломе они могут быть видны в ране.

Осложнения переломов Кровотечение; Травматический шок; Раневая инфекция; Жировая эмболия; Сращение в порочном положении; Замедленная консолидация перелома; Несращение перелома (ложный сустав); Формирование контркатур смежных суставов; Атрофия мышц, образование пролежней.

Первая доврачебная помощь при повреждениях опорно двигательного аппарата включает в себя: прекращение действия травмирующего агента; остановка кровотечения; введение обезболивающих средств; локальная гипотермия; наложение асептической повязки на рану; транспортная иммобилизация; дача противобактериального средства при открытых переломах

Транспортная иммобилизация «Иммобилизация» означает «неподвижный» и под иммобилизацией понимают создание неподвижности повреждённой части тела для обеспечения ее покоя. Иммобилизация применяется при переломах костей, повреждениях суставов, нервов, обширных повреждениях мягких тканей, воспалительных процессах конечностей, ранении крупных сосудов и обширных ожогах. Иммобилизация бывает двух видов: транспортная и лечебная. Транспортная иммобилизация, или иммобилизация на время доставки больного в стационар, несмотря на то, что является временной мерой (от нескольких часов до нескольких дней), имеет большое значение, как для жизни пострадавшего, так и для дальнейшего течения и исхода повреждения.

При переломах костей конечностей можно использовать шину медицинскую пневматическую — надуваемую воздухом воздухонепроницаемую прозрачную двухслойную пленочную оболочку с застежкой «молния» , надеваемую в виде чехла на поврежденную конечность. При переломах позвоночника, костей таза и бедра для транспортной иммобилизации используют носилки иммобилизирующие вакуумные.

Транспортная иммобилизация Иммобилизация обеспечивает покой поврежденным тканям, предупреждает дальнейшее повреждение костными отломками окружающих тканей, что приводит к уменьшению боли и снижает возможность развития вторичных кровотечений и инфекции в ране. Транспортную иммобилизацию производят различными способами: иммобилизация стандартными шинами; средствами иммобилизации, изготовленными из подручных средств; при отсутствии средств иммобилизации и подручных материалов поврежденную верхнюю конечность фиксируют к туловищу, поврежденную нижнюю конечность фиксируют к здоровой нижней конечности бинтами, ремнями или другими средствами

Транспортная иммобилизация Транспортные шины делятся на шины фиксирующие (шины фанерные, картонные, дощатые, проволочно лестничные и временные гипсовые повязки) и шины, сочетающие фиксацию с вытяжением (шины Дитерихса). Иммобилизация подручным материалом или импровизированными шинами (палки, доски, куски фанеры, лыжи, плотно скатанная одежда).

Основные принципы транспортной иммобилизации Иммобилизацию следует проводить на месте происшествия, перекладывание, перенос пострадавшего без иммобилизации недопустимы; Перед иммобилизацией необходимо провести обезболивание пострадавшего; Иммобилизируя конечность, для обеспечения неподвижности поврежденного участка, необходимо зафиксировать суставы, находящиеся выше и ниже места перелома, а при переломах плечевой и бедренной кости три сустава;

При иммобилизации конечности, по возможности, придать ей среднефизиологическое положение, а если это невозможно — то наименее травматичное; При закрытых переломах костей допускается транспортная иммобилизация с небольшим вытяжением; Транспортную иммобилизацию конечности при открытых переломах проводят, не изменяя ее положения вправление отломков и вытяжение не производят; Одежду и обувь перед наложением шины обычно не снимают шину накладывают поверх одежды и обуви; Если одежду и обувь необходимо снять, то их разрезают по шву;

Между шиной и телом, особенно в местах костных выступов, прилегающих к шине, должна быть мягкая прокладка из ваты, марли, одежды, белья или других материалов; Мягкая прокладка предупреждает болевые ощущения и повреждение конечности от давления шиной; Перед наложением шины имеющуюся рану надо закрыть повязкой; Не следует очень туго прибинтовывать конечность к шине, чтобы не нарушить кровообращение в иммобилизированной конечности;

Для фиксации шины можно использовать бинты, косынки и другие доступные материалы; Проволочную шину моделируют по здоровой конечности; Наложенный на конечность жгут нельзя закрывать повязкой, фиксирующей шину; Во время перекладывания больного с носилок, повреждённую конечность должен держать помощник.

Транспортная иммобилизация при повреждении шеи Иммобилизация мягким подкладным кругом пострадавшего укладывают на носилки и привязывают во избежание движений, ватно марлевый круг кладут на мягкую подстилку, а голову пострадавшего на круг, затылком в отверстие. Иммобилизация стандартной воротниковой шиной или ватно марлевой повязкой «воротником типа Шанца» если нет затруднения дыхания, рвоты, возбуждения. Воротник должен упираться в затылочный бугор и оба сосцевидных отростка, а снизу опираться на грудную клетку. Это устраняет боковые движения головы во время транспортировки.

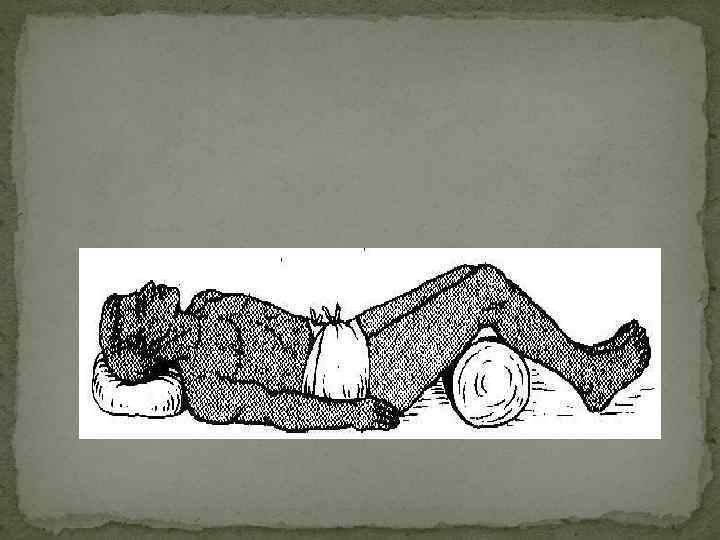
Транспортная иммобилизация позвоночника Цель иммобилизации устранение подвижности повреждённых позвонков во время транспортировки, разгрузка позвоночника и надёжная фиксация области повреждения. Иммобилизация при повреждении нижне грудных и верхних поясничных позвонков производится на носилках, в положении пострадавшего на животе, с подкладыванием под голову подушки или свёрнутой одежды для разгрузки позвоночника. Если носилки оборудованы как жёсткие (фанерный щит), на настил укладывают свернутое в несколько раз одеяло, а уже на него лицом вверх кладут пострадавшего. Укладку больного на носилки должны производить 3 4 человека.

Иммобилизация при повреждении плечевого пояса Цель иммобилизации при повреждении ключицы и лопатки соз дание покоя и устранение действия тяжести руки, что достигается при помощи косынки или специальных шин. Иммобилизация косынкой производится путём подвешивания руки с валиком, вложенным в подмышечную ямку. Для транспортной иммобилизации могут исполь зоваться шины, применяемые для лечения перелома ключицы в усло виях стационара. Можно проводить иммобилизацию повязкой типа Дезо.

Транспортная иммобилизация при повреждениях плеча При переломах плечевой кости в верхней трети иммобилизация осуществляется следующим способом: руку сгибают в локтевом суставе под острым углом так, чтобы кисть легла на сосок противоположной стороны. При туловище, согнутом в сторону повреждённой конечно сти, в подмышечную ямку кладут ватно марлевый валик и прибинто вывают его через грудь к здоровому надплечью. Предплечье подвеши вают на косынке, а плечо фиксируют к туловищу бинтом. Можно использовать повязку на грудную клетку, типа Дезо.

Транспортная иммобилизация при повреждениях плеча • Проволочную шину накладывают от пястно фаланговых суставов до надплечья с неповрежденной стороны (ведут по наружной поверхности плеча). Шина должна фиксировать три сустава – плечевой, локтевой и лучезапястный. Кисть устанавливают в положение небольшого разгибания в лучезапястном суставе с согнутыми пальцами. Лестничную шину обёртывают ватой и моделируют по неповреждённой конечности больного или по здоровому человеку такого же роста, что и больной. Бинтами шину фиксируют к конечности и туловищу. После наложения шины верхний и нижний концы шины связывают, руку подвешивают на косынке или другим способом. В подмышечную впадину поврежденной конечности вкладывают ватно марлевый валик

Транспортная иммобилизация при повреждениях плеча При иммобилизации подручными средствами (фанера, дощечки, палки) необходимо соблюдать некоторые условия: с внутренней стороны верхний конец шины должен доходить до подмышечной впадины; верхний конец шины, расположенной с наружной поверхности плеча должен выступать за плечевой сустав; нижние концы обоих шин должны выступать за локоть. После наложения шин их привязывают ниже и выше места перелома к плечевой кости (выше места перелома накладывается колосовидная повязка на плечевой сустав; ниже места перелома накладывается восьмиобразная повязка на локтевой сустав), а предплечье подвешивают на косынке

Транспортная иммобилизация при повреждениях предплечья В локтевом и лучезапястном суставах иммобилизация осуществляется лестничной или сетчатой шиной после того, как она выгнута желобом и обложена мягкой подстилкой. Шину накладывают по наружной поверхности пострадавшей конечности от середины плеча до пястно фаланговых сочленений. Локтевой сустав сгибают под прямым углом, предплечье приводят в среднее положение между пронацией и супинацией, кисть немного разгибают и приводят к животу. В ладонь вкладывают плотный валик, шину подбинтовывают к конечности (восьмиобразная повязка на локтевой сустав и крестообразная повязка на кисть) и руку подвешивают на косынке.

При переломах костей конечностей можно использовать шину медицинскую пневматическую — надуваемую воздухом воздухонепроницаемую прозрачную двухслойную пленочную оболочку с застежкой «молния» , надеваемую в виде чехла на поврежденную конечность. При переломах позвоночника, костей таза и бедра для транспортной иммобилизации используют носилки иммобилизирующие вакуумные.

Транспортная иммобилизация при переломах таза Для иммобилизации при повреждениях таза пострадавшего укладывают на жёсткие носилки, придав ему положение с полусогнутыми и слегка раздвинутыми конечностями, что даёт расслабление мышц и уменьшение болей, Под коленные суставы подкладывают валик «положение лягушки» Для закрепления сломанных костей можно использовать тазовую повязку.

Транспортная иммобилизация при переломах бедра Правильной иммобилизацией при повреждении бедра нужно считать такую, которая обездвиживает сразу три сустава – тазобедренный, коленный и голеностопный. Иммобилизация шиной Дитерихса. Данная шина пригодна для всех уровней переломов бедра и голени. Она состоит из двух деревянных раздвижных планок различной длины (одна 1, 71 м, другая 1, 46 м) и шириной 8 см, деревянной подставки под стопу для вытяжения и палочки закрутки со шнуром. Длинную планку накладывают на наружную поверхность бедра от подмышечной впадины, а короткую на внутреннюю поверхность ноги.

Обе планки имеют вверху для упора поперечные распорки. Поскольку планки раздвижные, им можно придать любую длину, в зависимости от роста пострадавшего. К стопе прибинтовывают «подошву» , которая имеет крепление для шнура. На внутренней планке шины шарнирно закреплён упор с отверстием, через которое проводится шнур. После наложения шины закручивают шнур до натяжения. Шину фиксируют к телу бинтами. При одновременных переломах лодыжек, повреждениях голеностопного сустава и стопы шину Дитерихса накладывать нельзя.

Иммобилизация лестничной шиной. Для иммобилизации перелома бедра необходимы 3 -4 лестничные шины: Шины на заднюю, наружную и внутреннюю поверхность моделируют по здоровой ноге. Шина на заднюю поверхность ноги по длине, начавшись от ягодичной складки, должна выходить за пальцы стопы. Ее изгибают в соответствии с физиологическим изгибом конечности. В месте перехода на стопу изгибают под прямым углом.

Концы внутренней и наружной лестничных шин, для соединения в области стопы с задней шиной, изгибают под прямым углом. Шина на внутреннюю поверхность ноги должна иметь длину от места сгиба до промежности. Шина на наружную поверхность ноги должна иметь длину от места сгиба до подмышечной области. Если их длина недостаточна, то их удлиняют, связывая с другой шиной в единую шину. На шины накладывают и крепят прокладки из мягкого материала. Удерживая, за стопу и нижнюю часть голени, поврежденную ногу в неподвижном состоянии, накладывают заднюю шину, внутреннюю шину, наружную шину. Закрепляют шины на туловище и ноге. Бинтами крепят конечность к шине, особенно тщательно в области бедра, коленного и голеностопного суставов.

Иммобилизация фанерными шинами осуществляется так же, как и лестничными. В случае отсутствия подручных материалов можно прибинтовать повреждённую ногу к здоровой

Транспортная иммобилизация при переломах голени Для правильного наложения шины при переломах костей голени нужно, чтобы помощник поднял её за пятку и, как будто снимая сапог, начал плавно тянуть её. Затем шины с внутренней и наружной стороны прибинтовывают с расчётом захождения их вверху до средней трети бедра, а внизу за голеностопный сустав. Самой портативной и удобной при переломах голени является лестничная шина, особенно в сочетании с фа нерной. Иммобилизация достигается наложением по задней поверхности конечности от ягодичной складки хорошо отмоделированной по контурам конечности лестничной шины с добавлением двух фанерных или лестничных шин по бокам. Шины фиксируются марлевым бинтом (над и под коленным суставом с помощью циркулярных повязок; в области голеностопного сустава – восьмиобразной повязкой).




Синдром длительного сдавления СДС (краш синдром, с м позиционного сдавления) возникает в результате длительного сдавливания конечностей при обвалах, землетрясениях, разрушениях зданий, а также после снятия жгута, наложенного на длительный срок (более 2 х часов). В патогенезе синдрома длительного сдавливания наибольшее значение имеют три фактора: болевое раздражение, вызывающее нарушение координации возбудительных и тормозных процессов в центральной нервной системе; травматическая токсемия, обусловленная всасыванием продуктов распада из поврежденных тканей (мышц); плазмопотеря, возникающая вторично в результате массивного отёка повреждённых конечностей.

Синдром длительного сдавления Патологический процесс развивается следующим образом: В результате сдавливания возникает ишемия сегмента конечности или конечности целиком в комбинации с венозным застоем. Нервно рефлекторный компонент, в частности длительное болевое раздражение, нарушает деятельность органов дыхания, кровообращения; наступают рефлекторный спазм сосудов, угнетение мочеотделения, сгущается кровь, понижается устойчивость организма к кровопотере. Механическое разрушение, главным образом мышечной ткани, приводит к высвобождению большого количества токсических продуктов метаболизма. После освобождения пострадавшего от сдавливания или снятия жгута они начинают поступать в кровь.

Синдром длительного сдавления Поскольку миоглобин попадает в кровеносное русло на фоне выраженного ацидоза, выпадающий в осадок кислый гематин блокирует восходящее колено петли Генле, забивая почечные канальцы, что создаёт механическое препятствие для выведения почками вредных для организма веществ (токсины, недоокисленные продукты обмена, азотистые шлаки и др. ). Количество выделяемой мочи постепенно уменьшается, меняется цвет мочи, а затем и вовсе прекращается мочевыделение. Наступает отравление организма и гибель его через несколько дней. Повреждение почек сопровождается острой почечной недостаточностью, которая является основной причиной летальных исходов.

Миоглобинемия и миоглобинурия являются существенными, но не единственными факторами, определяющими тяжесть интоксикации у пострадавшего. При разрушении мышц, в кровь поступает значительное количество альдолазы, калия, фосфора, гистамина, производных аденозитрифосфата, продуктов аутолитического распада белков, креатинин.

Длительная ишемия и гипоксия, развивающиеся от сдавливания, ведут к повреждению и повышению проницаемости стенок кровеносных сосудов. После освобождения от сдавливания, вследствие повышения проницаемости стенок сосудов, происходит потеря плазмы (жидкая часть крови уходит в поврежденную область) с развитием отёка повреждённой конечности. В первые дни заболевания из за плазмопотери уменьшается объём циркулирующей крови, отмечается её сгущение, на фоне чего могут тромбироваться кровеносные сосуды. Изменения в крови и повреждение сосудов сопровождаются на рушением кровообращения, снижением артериального давления и ухудшением общего состояния пораженного.

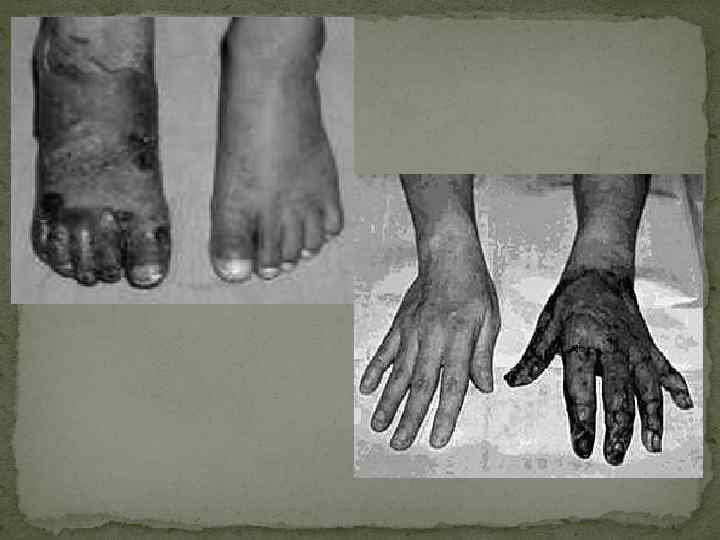
Клиническая картина СДС I период: от 24 до 48 часов после освобождения от сдавливания: болевые реакции, эмоциональный стресс, непосредственные последствия плазмо- и кровопотери. После освобождения от сдавливания общее состояние большинства пострадавших, как правило, удовлетворительное. Пострадавших беспокоят боли в поврежденных конечностях, слабость, тошнота. Конечности имеют бледную окраску, со следами сдавливания (вмятины).

Отмечается ослабленная пульсация на периферических артериях поврежденных конечностей. Быстро развивается отёк конечностей, они значительно увеличиваются в объёме, приобретают деревянистую плотность, пульсация сосудов исчезает в результате их сдавливания и спазма. Конечность становится холодной на ощупь. По мере нарастания отёка состояние пострадавшего ухудшается. Появляются общая слабость, вялость, сонливость, бледность кожных покровов, тахикардия, артериальное давление падает до низких цифр. Пострадавшие ощущают значительную болезненность в суставах при попытках произвести движения.

Одним из ранних симптомов раннего периода синдрома является олигоурия: количество мочи в течение первых 2 суток снижается до 50 200 мл, а при тяжёлых формах иногда наступает анурия. Восстановление артериального давления не всегда приводит к увеличению диуреза. Моча имеет высокую плотность (1025 и выше), кислую реакцию и красную окраску, обусловленную выделением гемоглобина и миоглобина. На фоне проводимого лечения самочувствие больных может улучшаться (светлый промежуток), стабилизируются гемодинамические показатели; отёк конечностей уменьшается. К сожалению, это улучшение субъективное. Диурез остается низким (50 100 мл).

II период - промежуточный, - с 3 -4 -го по 8 -12 -й день, - развитие, прежде всего, почечной недостаточности. Снова появляются тошнота, рвота, общая слабость, вялость, заторможенность, апатия, признаки уремии. Возникают боли в пояснице, обусловленные растяжением фиброзной капсулы почки. В связи с этим иногда развивается картина острого живота. Нарастают симптомы выраженной почечной недостаточности. Появляется непрерывная рвота. Уровень мочевины в крови возрастает, падает щелочной резерв крови. Ввиду нарастания уремии состояние больных постепенно ухудшается, наблюдается высокая гиперкалиемия.

Отёк освобождённой конечности продолжает нарастать, образуются пузыри, кровоизлияния. Конечности приобретают такой же вид, как при анаэробной инфекции. Если лечение оказывается неэффективным, развиваются анурия и уремическая кома. Летальность достигает 35%, смерть наступает на 8 -12 сутки после травмы на фоне уремии.

III период - восстановительный - при правильном и своевременном лечении начинается обычно с 3 -4 недели болезни. На фоне нормализации функции почек, положительных сдвигов в белковом и электролитном балансе на первый план выступают местные проявления синдрома длительного сдавливания. Отёк и боли в поврежденной конечности постепенно уменьшаются и к концу месяца полностью исчезают. Однако полного восстановления функции конечности обычно не бывает, что обусловлено повреждениями крупных нервных стволов и мышечной ткани.

Со временем большая часть мышечных волокон гибнет, замещаясь соединительной тканью, что приводит к развитию атрофии, контрактур. В этом периоде наблюдаются тяжелые гнойные осложнения общего и местного характера. Это обширные язвы, некрозы, остеомиелит, гнойные осложнения со стороны суставом, флебиты, тромбозы и т. д. Нередко именно эти тяжёлые осложнения, которые подчас заканчиваются генерализацией гнойной инфекции, приводят к летальному исходу.

Клинические формы СДС Легкая возникает в тех случаях, когда длительность сдавливания сегментов конечности не превышает 4 ч. Средняя – результат сдавливания, как правило, всей конечности в течение 6 ч. В большинстве случаев нет выраженных гемодинамических расстройств, а функция почек страдает сравнительно мало. Тяжёлая форма возникает вследствие сдавливания всей конечности, чаще бедра и голени, в течение 7 8 часов. Отчетливо проявляются симптоматика почечной недостаточности и гемодинамические расстройства. Крайне тяжёлая форма развивается, если сдавливанию подвергаются обе конечности в течение 6 часов и более. Пострадавшие умирают от острой почечной недостаточности в течение первых 2 3 суток.

Первая доврачебная помощь Необходимо освободить пострадавшего из-под обрушения. Наложить на конечность тугую повязку от кончиков пальцев до верхней трети конечности. Очень удобно бинтовать конечность эластичным бинтом, растягивая его не слишком сильно. Сжатие просвета тугой повязкой обеспечивает постепенное поступление токсинов в кровь. Тугое бинтование освобождаемой от сдавливания конечности, предупреждают расстройство кровообращения из-за уменьшения объема циркулирующей крови, вследствие поступления части крови в освобожденную от сдавливания конечность.

После бинтования поврежденную конечность необходимо шинировать даже в том случае, если нет переломов и вывихов. Вместо тугого бинтования можно использовать пневматические шины для иммобилизации переломов. В этом случае будет одновременно осуществляться и равномерная компрессия конечности и иммобилизация.

Для обезболивания и снятия нервного напряжения рекомендуется дать внутрь (взрослым) разведенный спирт, ввести подкожно промедол 2% 1 -2 мл и антигистаминные препараты (димедрол 1% 2 мл). В случае низкого артериального давления можно использовать сердечно-сосудистые средства (2 мл 10% раствора кофеина). Пострадавшего уложить на носилки. Поврежденную конечность обложить пузырями со льдом или охлаждающей смесью, что способствует сужению сосудов и снижению болевых ощущений.

Согреть пострадавшего, дать тёплое обильное ощелачивающее питьё (1 -2 чайных ложки питьевой соды на литр воды). Ощелачивающее питье дают для ощелачивания мочи и предупреждения закупорки почечных канальцев кристаллами солянокислого гематина. При наличии ран остановить кровотечение, наложить асептическую повязку. Пострадавшие подлежат срочной госпитализации.

Спасибо за внимание!
Закрытые повреждения.ПДП.ppt