Невынашивание.ppt
- Количество слайдов: 57

ПОТЕРЯ БЕРЕМЕННОСТИ ДОЦЕНТ ТИХОНОВА ТАТЬЯНА КИРИЛЛОВНА

Невынашивание беременности • Самопроизвольное прерывание беременности от зачатия до 37 нед. : – До 28 нед. – самопроизвольный выкидыш – С 28 до 37 нед. – преждевременные роды – Привычное невынашивание – самопроизвольное прерывание беременности подряд 2 и более раз.

Статистические показатели • Частота невынашивания беременности 10 до 25%, из этого числа примерно половину составляют преждевременные роды. • Максимальное число самопроизвольных абортов отмечается в I триместре, причем 38% из них – в первые 7 -8 недель. • Ранний аборт (4 -5 недель), на долю которого приходиться 8% от всех потерь беременностей, часто остается нераспознанным.

Структура невынашивания беременности

НЕРАЗВИВАЮЩАЯСЯ БЕРЕМЕННОСТЬ • Характеризуется скрытым течением и составляет до 25% всех репродуктивных потерь • Клинические признаки проявляются только через 2 -6 недель после прекращения её развития • Наиболее часто обуславливает самопроизвольные выкидыши ранних сроков (45 -88, 6%).

Перинатальные потери • Невынашивание беременности в III триместре является причиной более 50% мертворождений, 70 -80% ранней неонатальной смертности, 60 -70% детской смертности • Недоношенные дети умирают в 30 -35 раз чаще, чем доношенные • Перинатальная смертность при НБ в 30 -40 раз выше, чем при срочных родах. • У 12, 6% беременных с привычным невынашиванием в анамнезе наблюдается задержка внутриутробного развития плода.

Этиология НБ • Невынашивание беременности - это универсальный, интегрированный ответ женского организма на любое выраженное неблагополучие в состоянии здоровья беременной, плода, окружающей среды и многих других факторов.

Трудности выяснения причин невынашивания • В. С. Груздев в 1922 году отмечал, что НБ происходит под воздействием комплекса факторов: предрасполагающих, которые вызывают изменения со стороны плодного яйца или его гибель; разрешающих, которые нарушают связь плодного яйца с материнским организмом. • Частота невыясненных причин составляет12 -41, 2% • Частота невыясненных причин неразвивающейся беременности колеблется - от 22 до 66%. •

Факторы риска • Социально-биологические : – Возраст первородящей матери менее 16 и более 30 лет – Социально-экономическое положение. – Место жительства. – Время года. – Семейное положение. – Стрессы. – Профессиональные вредности.

Факторы риска • Данные акушерскогинекологического анамнеза: – – – Нарушения менструального цикла Половой инфантилизм Воспалительные заболевания Бесплодие Опухоли матки и яичников Аномалии развития половых органов – отягощенный акушерский анамнез (аборты, выкидыши, преждевременные роды, травмы в предыдущих родах, мертворождение).

Факторы риска • Наличие эксрагенитальной патологии: – Эндокринная патология (сахарный диабет, аутоиммунный тиреоидит, тиреотоксикоз) – Заболевания сердечно-сосудистой системы (артериальная гипертензия, ревматизм, пороки сердца) – заболевания почек (пиелонефрит), – бронхиальная астма, – привычные интоксикации, – наркомания.
Факторы риска • Осложнения беременности: – – – – – Внутриутробное инфицирование плода, Поздние гестозы Аномалии расположения плаценты Многоплодие, Многоводие, Тазовое предлежание плода Истмико-цервикальная недостаточность Антифосфолипидный синдром Иммунологические нарушения
Мужской фактор • Инфекции гениталий; • Нейро-эндокринные заболевания; • Системные заболевания; • Хронические интоксикации. Нарушения сперматогенеза

Причины потери беременности • Иммунологические – – Аутоиммунные (повышенная агрессивность организма женщины по отношению к зародышу) – Аллоиммунные (соотношение антигенов тканевой совместимости у мужа и жены) • • • Тромбофилические – Инфекционные – 25 -30% Эндокринные – 15 -18% Анатомические – 10 -12% Генетические – 7 -10% 50 -65%

Факторы иммунной защиты беременности • • • Zona pellucida - блестящая оболочка до имплантации защищает эмбрион от иммунной системы матери и препятствует материнской сенсибилизации антигенами эмбриона ФРБ - белок-фактор ранней беременности, Факторы локальной иммуносупрессии – – – α -фетопротеин ассоциированные с беременностью α 1 и α 2 -глобулины, β-гликопротеин плацентарный лактоген плацентарный изоферритин хрионический гонадотропин простагландин Е 2 и др. Цитотрофобласт - иммуносорбент, защищающий плод от гуморальных факторов организма матери
Аутоиммунные реакции • Гуморальные факторы – Антифосфолипидный синдром (АФС) – СКВ – Увеличение количества В 1 лимфоцитов – Антиспермальные антитела – АТ к β-субъединице ХГ – АТ к Zona pellucida – Антиовариальные АТ – АТ к факторам щитовидной железы • Клеточные факторы – Повышение количества клеток-киллеров (CD 8, CD 56, CD 16) Направлены против собственных тканей, плод страдает вторично
Аллоиммунные реакции • Сенсибилизация – По системе АВ 0 – Rh фактору – факторам Kell, Duffi и др. • Совместимость супругов по HLA • Для диагностики таких факторов невынашивания беременности проводится обследование на HLAгены II класса (HLA-DRB 1, DQA 1 и DQB 1 -типирование), а также смешанная культура лимфоцитов. При этом кровь сдают оба супруга. Направлены непосредственно против тканей плода
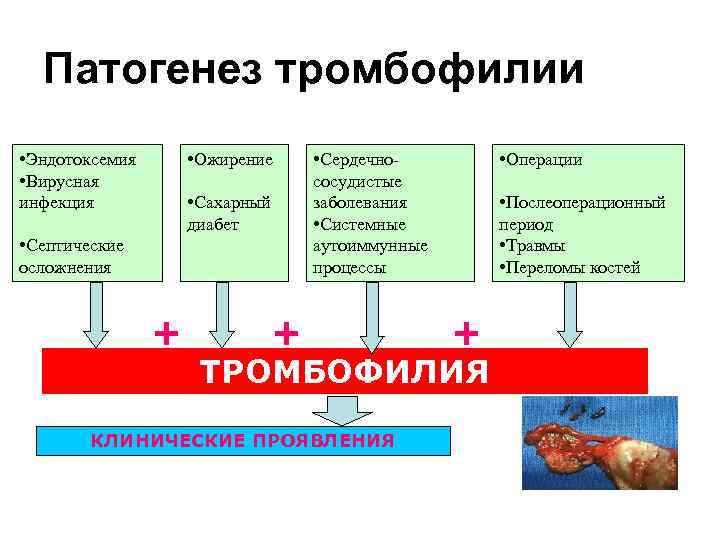
Патогенез тромбофилии • Эндотоксемия • Вирусная инфекция • Ожирение • Сахарный диабет • Септические осложнения + • Сердечнососудистые заболевания • Системные аутоиммунные процессы + • Операции • Послеоперационный период • Травмы • Переломы костей + ТРОМБОФИЛИЯ КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ

Тромбофилические факторы • Склонность к более активному свертыванию крови у женщины (тромбофилия) является одной из важных причин привычного невынашивания беременности • Для диагностики этих факторов невынашивания беременности проводится ряд исследований: гемостазиограмма, анализ на мутации системы гемостаза, гомоцистеин крови, D-димер, активированный протеин C, волчаночный антикоагулянт и др.

Клинические критерии диагностики АФС • Один или более случаев артериального или венозного тромбоза в анамнезе Патология беременности: • – – – • • • Синдром потери плода Тяжелый гестоз ПОНРП Неврологические проявления Поражение клапанов сердца Тромбоцитопения

Лабораторные критерии диагностики АФС • • Ложноположительная реакция Вассермана Антикардиолипиновые антитела Волчаночный антикоагулянт Антитела к кофакторам Антипротромбин Антианнексин Антитела к подгруппе фосфолипидов

Лечение невынашивания при тромбофилиях • Терапия антикоагулянтами назначается: – сразу после постановки диагноза ПНБ; – при обнаружении плазменнотромбоцитарных дефектов гемостаза; – при подготовке к беременности. • Используются – Малые дозы аспирина – Гепарин – Низкомолекулярные гепарины

Инфекционные факторы потери беременности • Вирусные – Анэмбриония – Неразвивающаяся беременность – Самопроизвольный выкидыш – Антенатальная гибель плода • Бактериальные – Самопроизвольный выкидыш – Антенатальная гибель плода
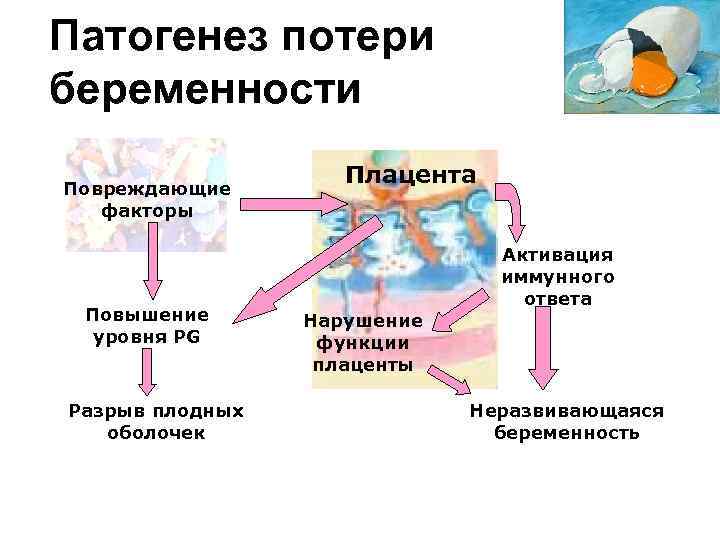
Патогенез потери беременности Повреждающие факторы Повышение уровня PG Разрыв плодных оболочек Плацента Активация иммунного ответа Нарушение функции плаценты Неразвивающаяся беременность
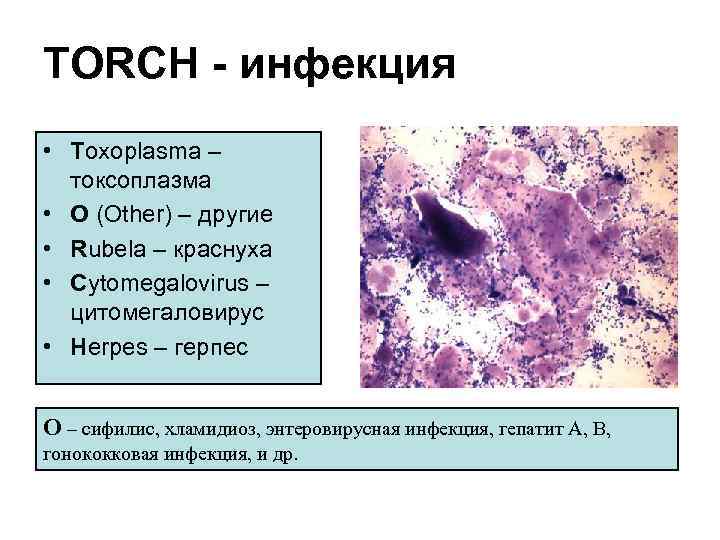
TORCH - инфекция • Toxoplasma – токсоплазма • O (Other) – другие • Rubela – краснуха • Cytomegalovirus – цитомегаловирус • Herpes – герпес O – сифилис, хламидиоз, энтеровирусная инфекция, гепатит А, В, гонококковая инфекция, и др.
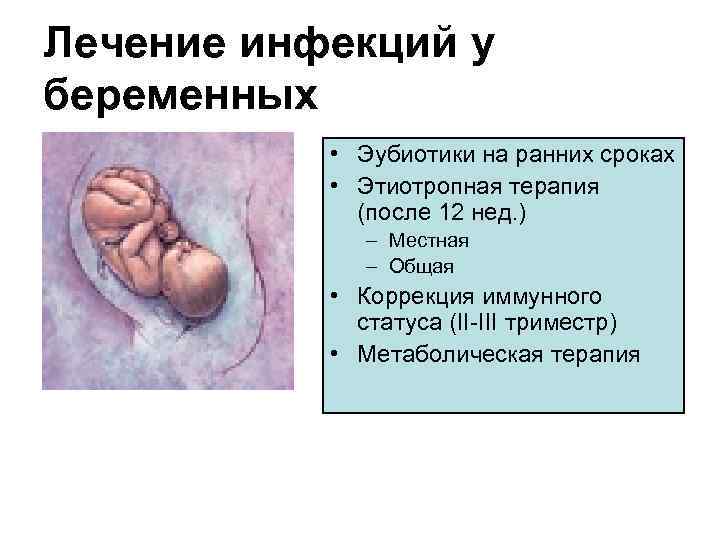
Лечение инфекций у беременных • Эубиотики на ранних сроках • Этиотропная терапия (после 12 нед. ) – Местная – Общая • Коррекция иммунного статуса (II-III триместр) • Метаболическая терапия
Патогенез эндокринного невынашивания Недостаточный уровень прогестерона Повреждение рецепторноого аппарата эндометрия Нарушение секреторной трансформации эндометрия • Недоразвитие желез стромы • Неполноценность сосудов • Малое количество питательных веществ • Избыточное количество провоспалительных цитокинов Неадекватное развитие плодного яйца ВЫКИДЫШ

Источники прогестерона • • Желтое тело Надпочечники Хорион Плацента
Причины повреждения эндометрия • Воспалительные заболевания – Эндометрит • Изменения стенки матки – Рубцы после операции • Врожденные – Половой инфантилизм Хронический эндометрит
Причины гипоэстрогении • Гиперандрогения – Надпочечниковая • Адреногенитальный синдром – Яичниковая • Синдром поликистозных яичников • Гиперпролактинемия • Заболевания щитовидной железы – Гипотиреоз – Гипертиреоз

Терапия эндокринного невынашивания • Этиотропная – При экстрагенитальной эндокринной патологии • Патогенетическая – При клинических признаках гормонального невынашивания
Анатомические причины невынашивания • Истмико-цервикальная недостаточность – Травматическая – Функциональная – Врожденная • • Пороки развития матки Миома матки Внутриматочные синехии Генитальный инфантилизм 10 -12 % женщин с привычным невынашиванием
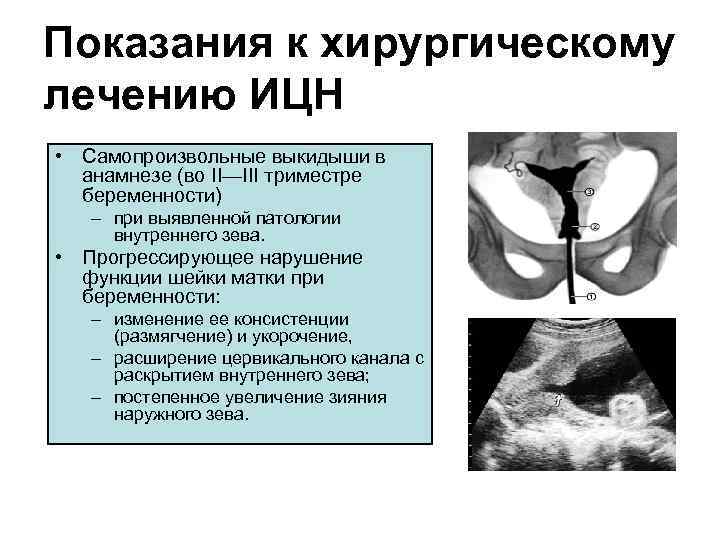
Показания к хирургическому лечению ИЦН • Самопроизвольные выкидыши в анамнезе (во II—III триместре беременности) – при выявленной патологии внутреннего зева. • Прогрессирующее нарушение функции шейки матки при беременности: – изменение ее консистенции (размягчение) и укорочение, – расширение цервикального канала с раскрытием внутреннего зева; – постепенное увеличение зияния наружного зева.
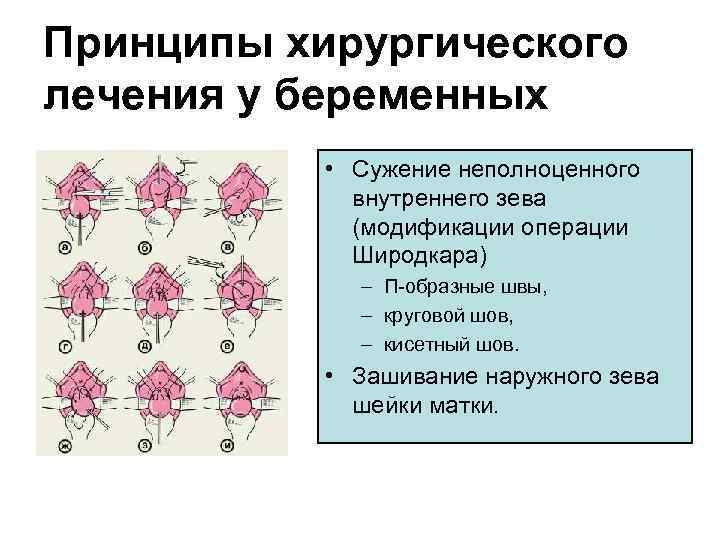
Принципы хирургического лечения у беременных • Сужение неполноценного внутреннего зева (модификации операции Широдкара) – П-образные швы, – круговой шов, – кисетный шов. • Зашивание наружного зева шейки матки.
Противопоказания к хирургическому лечению ИЦН • Повышенная возбудимость матки, не исчезающая под действием медикаментозных средств • Беременность, осложненная маточным кровотечением • Наличие патогенной флоры во влагалище и отделяемом цервикального канала

Акушерский пессарий • Механизм действия – Замыкание шейки матки – Формирование укороченной и частично открытой шейки – Уменьшение нагрузки на несостоятельную шейку – Физиологическая сакрализация шейки матки
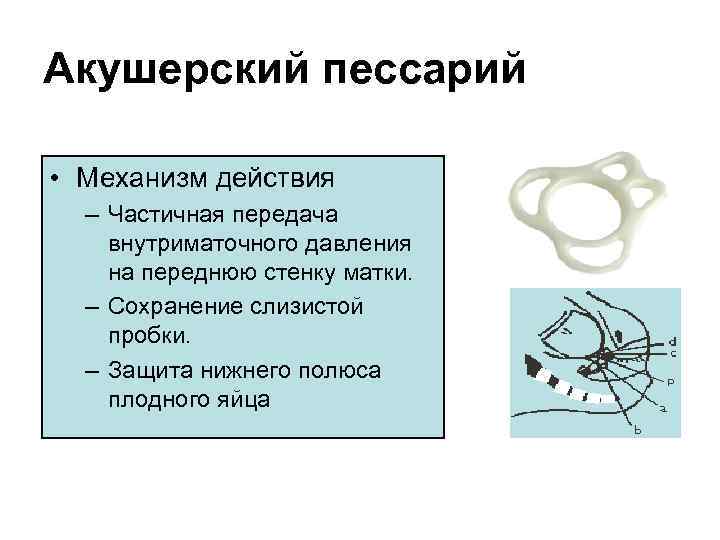
Акушерский пессарий • Механизм действия – Частичная передача внутриматочного давления на переднюю стенку матки. – Сохранение слизистой пробки. – Защита нижнего полюса плодного яйца

Хромосомные аберрации • Общая частота – 60% – 95% количественные аномалии • • Трисомии 50 -55% Моносомии Х – 15 -20% Триплоидии – 15 -20% Тетраплоидии – 5%

Механизмы образования хромосомных аберраций • Нарушение мейотического деления • Нарушения оплодотворения • Нарушения первых митозов
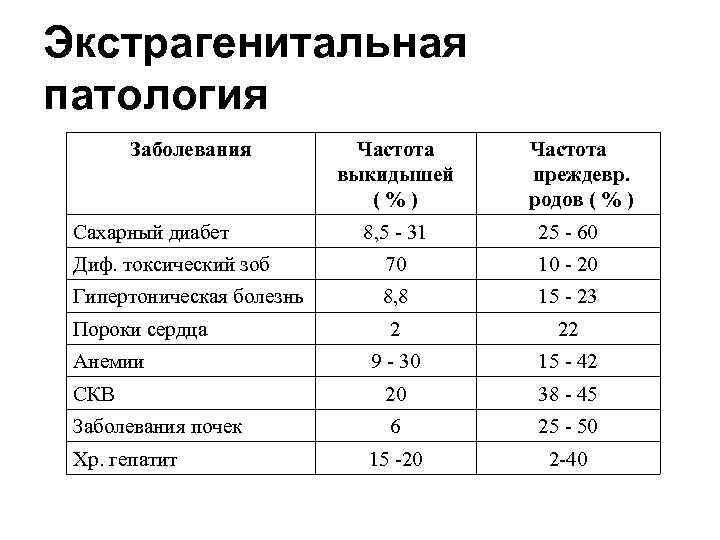
Экстрагенитальная патология Заболевания Сахарный диабет Частота выкидышей (%) Частота преждевр. родов ( % ) 8, 5 - 31 25 - 60 Диф. токсический зоб 70 10 - 20 Гипертоническая болезнь 8, 8 15 - 23 2 22 9 - 30 15 - 42 СКВ 20 38 - 45 Заболевания почек 6 25 - 50 15 -20 2 -40 Пороки сердца Анемии Хр. гепатит
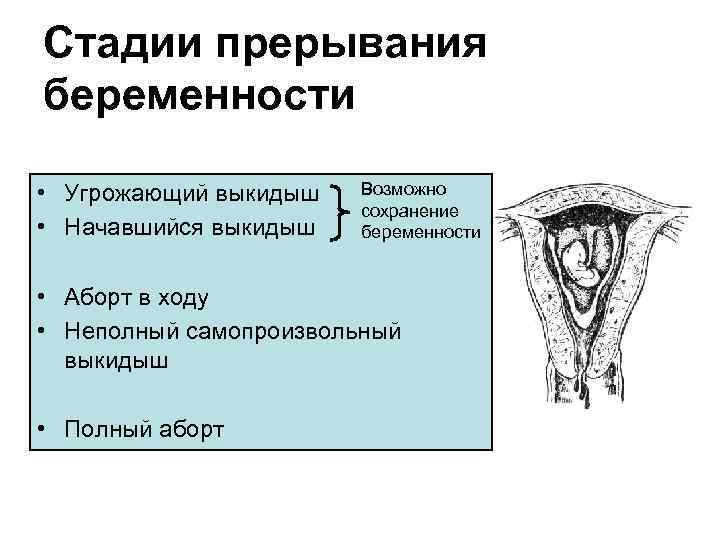
Стадии прерывания беременности • Угрожающий выкидыш • Начавшийся выкидыш Возможно сохранение беременности • Аборт в ходу • Неполный самопроизвольный выкидыш • Полный аборт
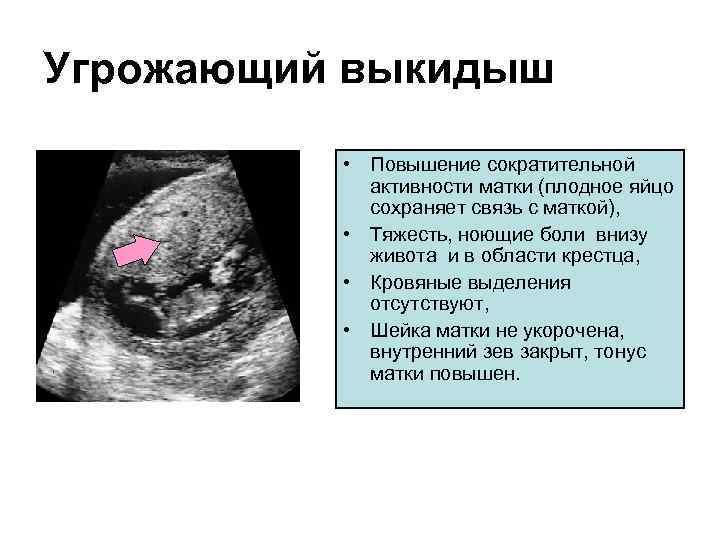
Угрожающий выкидыш • Повышение сократительной активности матки (плодное яйцо сохраняет связь с маткой), • Тяжесть, ноющие боли внизу живота и в области крестца, • Кровяные выделения отсутствуют, • Шейка матки не укорочена, внутренний зев закрыт, тонус матки повышен.
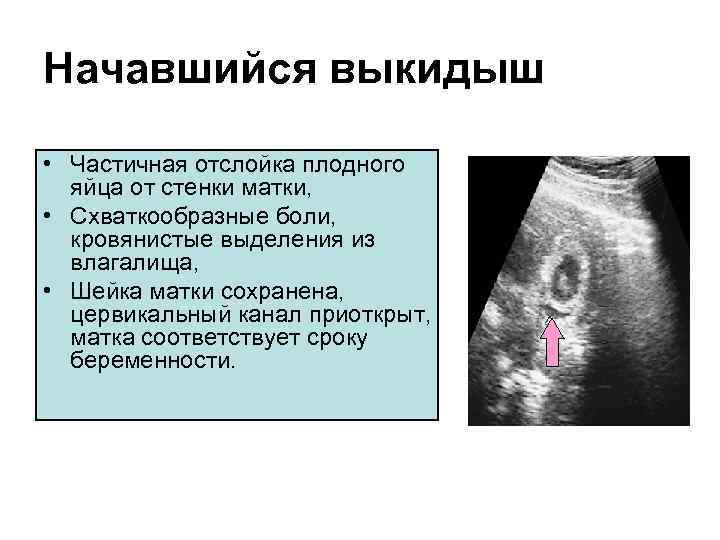
Начавшийся выкидыш • Частичная отслойка плодного яйца от стенки матки, • Схваткообразные боли, кровянистые выделения из влагалища, • Шейка матки сохранена, цервикальный канал приоткрыт, матка соответствует сроку беременности.

Диагностические тесты течения беременности • Определение базальной температуры – До 12 нед. выше 37, 2 о. С • Кольпоцитологическое исследование – КПИ соответствует лютеиновой фазе 5) – При угрозе (10 - • КПИ повышается • В мазках эритроциты (следствие отслойки хориона) • Определение уровня ХГ • УЗИ малого таза

Лечение угрозы прерывания беременности • Госпитализация; • Физический, эмоциональный, сексуальный покой – Седативные препараты – Магне-В 6;

Лечение угрозы прерывания беременности • Гормональная терапия; • Спазмолитическая терапия;

Лечение угрозы прерывания беременности • Витаминотерапия – Витамины Е, В 12, С – Фолиевая кислота • Гемостатические средства – Трансамин (транексамовая кислота) – Дицинон – Плазма свежезамороженная

Лечение угрозы прерывания беременности • Физиотерапевтические методы; – эндоназальный электрофорез с витамином В 1 в I триместре – электрофорез Mg. SO 4 на низ живота со II половины гестации – электросон – иглорефлексотерапия

Лечение угрозы прерывания беременности • Иммуносупрессивная терапия – десенсибилизирующая – глюкокортикоиды по показаниям – иммуноцитотерапия (лимфоцитами мужа или донора в зависимости от совместимости по системе HLA)
Несостоявшийся выкидыш Гибель эмбриона (плода) без проявления признаков угрожающего выкидыша. • Причины – Гиперандрогения – Аутоимунныые нарушения • Диагноз – УЗИ (анэмбриония, отсутствие сердцебиения плода) • Лечение – Выскабливание полости матки (удаление плодного яйца) – Индуцированный поздний выкидыш • Профилактика осложнений – Антибактериальная терапия – Контроль и коррекция гемостаза

Классификация ВОЗ • 22 -27 – очень ранние преждевременные роды • 28 -33 – ранние преждевременные роды • 34 -37 – преждевременные роды

Преждевременные роды 22 -27 нед. • Масса плода от 500 до 1000 г. • Причина – ИЦН, – Внутриутробное инфицирование. • Пролонгирование беременности на фоне инфекции исключается • Экстренная профилактика СДР плода • Лечение СДР сурфактантом Благоприятный исход родов для 0, 5 % плодов

Преждевременные роды 28 -33 нед. • Масса плода 1000 -1800 г. • Пролонгирование беременности вне инфицирования возможно – Токолитики – Магнезии сульфат • Плановая профилактика СДР плода – Дексаметазон Благоприятный исход родов для 60% плодов
Преждевременные роды 34 -37 нед. • Масса плода 1900 -2500 г. • Пролонгирование беременности не существенно • Консервативновыжидательная тактика ведения родов Благоприятный исход родов для 90% плодов

Ведение преждевременных родов 1. Консервативно-выжидательная тактика: • Пролонгирование беременности в случае: – – – целого плодного пузыря удовлетворительного состояния матери и плода отсутствия инфекции раскрытия маточного зева не более чем на 2 -4 см отсутствия у женщины тяжелой соматической и акушерской патологии – отсутствия родовой деятельности

Ведение преждевременных родов 2. Активная тактика в случае: – отсутствия плодного пузыря – регулярной родовой деятельности – наличия инфекции – тяжелого соматического заболевания роженицы – тяжелого гестоза – многоводия – гипоксии плода – подозрения на аномалии развития плода

Лекция № 7 64
Невынашивание.ppt