Послеродовые ГСЗ - копия.ppt
- Количество слайдов: 46

ПОСЛЕРОДОВЫЕ ГНОЙНОСЕПТИЧЕСКИЕ ЗАБОЛЕВАНИЯ К. М. Н. , ДОЦЕНТ ГАЛЬЧЕНКО А. И.

Занимают 3 место в ряду материнской смертности (5 -25%). На Алтае 3 -5 женщин в год умирает от гнойно-септических послеродовых заболеваний.

Как известно, любой инфекционный процесс складывается из несколько взаимосвязанных звеньев: 1. Возбудитель 2. Входные ворота 3. Фактор прорыва 4. Макроорганизм 1. Возбудитель Аэробы: Грам (–) (E. coli, энтеробактерии, клебсиела, протей, цитробактер, кишечная палочка). Грам (+)( стафилококки, стрептококки, пневмококки). Анаэробы: Неспорообразующие (бактероиды, пептококки, пептострептококки, фузобактерии, гарднереллы). Спорообразующие (клостридии). Специфические: гонококки, трихомонады, бледные трепонемы, хламидии, микоплазмы, уреаплазмы, грибы. Вирусы

Особенностью современного периода является то, что практически не встречается моноинфекции, а инфекционный процесс вызывается микстинфекцией, то есть ассоциациями различных видов микроорганизмов (аэробноанаэробные).

2. Входные ворота n а) Внутренняя поверхность матки. n б) Травмы мягких тканей и гематомы.

3. Фактор прорыва n n Роды: оперативные, консервативные. Быстрому распространению инфекции из входных ворот способствуют особенности анатомии (клетчатки малого таза), кровеносной и лимфатической систем (богатое кровоснабжение)

4. Макроорганизм n Исходная иммунная депрессия, обусловленная беременностью + общее ослабление организма за счет родов или оперативного вмешательства.

Классификация Сазонова-Бартельса n n В основе – этапность распространения инфекции. 1 этап – инфекция ограничена пределами п/о раны: а) послеродовая язва (инфицированные трещины и ссадины мягких тканей: шейка, влагалище, промежность, трещины соска); б) эндометрит, мастит.

2 этап – инфекция вышла за пределы входных ворот, но локализована в малом тазу (преобладают локальные симптомы) а) эндометрит б) аднексит в) параметрит г) пельвиоперитонит д) метротромбофлебит е) ограниченный тромбофлебит вен малого таза.

3 этап – инфекция стоит близко к генерализованной, но еще нет полной генерализации (преобладают симптомы интоксикации) n n n а) септический шок б) акушерский перитонит в) прогрессирующий тромбофлебит

4 этап – генерализованная инфекция (сепсис) n а) септицемия n б) септикопиемия n в) анаэробный сепсис.

Эндометрит n n n Наиболее частое проявление послеродовой инфекции. Способствует: а) Обширная раневая поверхность внутри матки. б) Нередко остатки плодного яйца (плаценты и оболочек). в) Нарушение оттока из полости матки (гемато- и лохиометра). Хорошая питательная среда быстрое распространение возбудителя.

Классификация по течению n n n n Классический на 3 -4 сутки после родов; повышение температуры тела до 38 -39 С; озноб; выражены местные (локальные) симптомы: большая матка (не соответствует суткам послеродового периода), шаровидной формы, тестоватой консистенции, болезненная при пальпации; лохии с неприятным гнилостным запахом, иногда гнойные; выраженные общеинтоксикационные симптомы.

Со стертым течением Выраженные симптомы интоксикации (слабость, тахикардия, головная боль, утомляемость), но нет высокой температуры тела и не выражены локальные симптомы (чаще 80%, т. к. на фоне иммунной депрессии), то есть вялотекущий, длительный.

Клинико-абортивный n Острое начало с повышением температуры до 38 -39 С, озноб, интоксикация, а затем резкий обрыв этих симптомов на фоне лечения, то есть прерывистый.

Диагностика n n n n n 1. Клиническая картина. 2. Лабораторная диагностика (развернутый анализ крови – L (12 тыс. ), СОЭ, сдвиг лейкоцитарной формулы влево, повышение фибриногена и других острофазных белков (СРБ, сиаловые кислоты). 3. Бактериоскопическое (мазок из влагалища) и бактериоскопическое исследование (б/посев из «С» канала, аспирата из полости матки). 4. УЗИ-диагностика: матка больших размеров (не соответствует суткам послеоперационного периода); тонус снижен (провисание дна); полость широкая, отток затруднен, в полости остатки плодного яйца и сгустки крови (гематометра и лохиометра); пристеночное расположение децидуальной оболочки (в норме отторгается к 5 -м суткам). 5. Гистероскопия (при подозрении на несостоятельность рубца).

Лечение n Лечение проводится с опережением этапности. Общее лечение 1. Дезинтоксикационная терапия – (инфузионная терапия с форсированным диурезом, т. е. гемодез, глюкоза + аскорбиновая кислота, физ. раствор, + лазикс). Цель: развести токсины и вывести из организма; – экстракорпоральные методы детоксикации (плазмаферез, гемо- и лимфосорбция, фильтрация крови через ксеноселезенку).

2. Антибактериальная терапия Принципы: 1. Антибиотики широкого спектра. 2. В оптимальных (больших) дозах. 3. Продолжительными курсами. n n n n n Полусинтетики (ампициллин, ампиокс, оксациллин) + аминогликозиды + метрогил. Цефалоспорины 3 -4 поколения (клафоран). Производные фторхинолонов (норфлоксацин, ципрофлоксацин). Макролиды (рулид, макропен). Карбапинемы (тиенам, меронем). + Противогрибковые препараты. + Десенсибилизирующая терапия. Всегда на фоне предшествующей детоксикации.

3. Воздействие на макроорганизм n n n Т. е. иммуностимуляция, в основном препаратами неспецифического действия (элеутерококк, жень-шень, левзея, лимонник, заманиха, иммунал. Иногда – антистафилококковый иммуноглобулин или антистафилококковая плазма. + Лазерное облучение крови, УФО, плазмаферез.

4. Симптоматическая терапия Жаропонижающие, обезболивающие средства и т. д.

Местное лечение – При затрудненном оттоке. – При остатках плодного яйца. – При неотторгшейся децидуальнойоболочке. Лаваж полости матки. Вакуум-аспирация содержимого полости матки. Инструментальный кюретаж (выскабливание).

Акушерский перитонит Это перитонит после операции кесарева сечения. n n n Причины: Наличие возбудителя в полости матки во время беременности (внутриутробное инфицирование) или когда возбудитель накапливается в околоплодных водах. Инфицирование полости матки в родах (преждевременное излитие околоплодных вод, длительный безводный период, затяжные роды при слабости родовой деятельности, большое количество влагалищных исследований). Иммунодепрессия. Неполноценная подготовка кишечника (особенно при экстренных операциях). Техника выполнения операции кесарева сечения.

Классификация n n n 1 фаза – реактивная (т. е. местная реакция брюшины на воспалительные изменения в матке). 2 фаза – токсическая (общая реакция организма с тяжелыми метаболическими нарушениями и признаками интоксикации). 3 фаза – терминальная (необратимая полиорганная недостаточность).

Механизм инфицирования брюшины n n n 1. Перитонит на фоне хориоамнионита или первичной несостоятельности шва на матке – раннее начало, 1 -2 сутки. 2. 15% – перитонит на фоне функциональной (динамической или параметрической) кишечной непроходимости, т. е. стенка кишечника становится проницаемой для микроорганизмов инфицируется брюшина – начало на 3 -4 -5 сутки. 3. На фоне метроэндометрита (т. е. вторичной несостоятельности шва на матке – гнойное расплавление).

Клиника n n n n Отличается от хирургического и гинекологического и, как правило, стерта! 1 фаза: – температура тела до субфебрильных, иногда до фебрильных цифр; – рецидивирующий парез кишечника (с кратковременным улучшением на фоне лечения); – матка пальпируется нечетко из-за вздутого кишечника; – умеренные боли внизу живота; – с-мов раздражения брюшины нет или они выражены слабо. – с-мы общей интоксикации. Диагностика: 1) клиника, 2) УЗИ, 3) гистероскопия, 4) лапароскопия.

2 фаза – токсическая: n n n n 1. Выраженная интоксикация, страдает гемодинамика, резко снижается ОЦК за счет экссудации в брюшную полость (перемещается до 50% всей внеклеточной жидкости). 2. Глубокие нарушения в стенке кишечника, нарушена микроциркуляция сосудов стенки кишечника (раздут), увеличено их кровенаполнение. 3. Теряется большое количество белка (с экссудатом, с рвотой, с мочой), усилен распад белка из-за повышения кортикостероидов. 4. Тяжелые нарушения вводно-электролитного обмена ( К+ в клетках, он переходит в плазму относительная гипокалиемия, затем идет абсолютная потеря К – нет ни в клетках, ни в плазме) т. е. гипокалиемия страдает cor, тонус кишечника). ОПН К+ с мочой не выводится гиперкалиемия (но в клетках К+ нет). Рвота нарушение обмена Nа, клеточная регидратация, сухость, жажда, землистый оттенок кожи. 5. Нарушения клеточно-основного равновесия (в плазме – алкалоз, в клетках – ацидоз). 6. Нарушение микроциркуляции, гемодинамики и свертывающей системы крови.

3 фаза – полиорганная недостаточность n n – Нарушение функции ЦНС (эйфория, психоз). – ОПН, гепато-ренальный с-м. – Остановка cor. После постановки диагноза из р/д переводится в г/о или х/о.

Лечение 1. Инфузионная терапия (1 -2 ч до операции) – интоксикации, восстановление ОЦК. 2. Оперативно – экстирпация матки с трубами (яичники оставляют) + дренирование брюшной полости (через влагалище, через боковые фланки). Во время операции – туалет брюшной полости + назогастральный зонд желудок тонкий кишечник + газоотводная трубка + ганглионарная блокада (в брыжейке ложе микроирригатор 0, 5% р-р новокаина). Ведение с открытой брюшной полостью.

3. Мощная инфузионная терапия ( до 5 л, индивидуально). – реополиглюкин, крахмал; – большое количество белков (СЗП, альбумин); – парентеральное питание (аминокислоты); – препараты К+. 4. Антибактериальная терапия. 5. Борьба с парезом кишечника (прозерин, ацеклидин, гифотоцин), клизмы (Огнева, гипертонические). 6. Ингибиторы протеолитических ферментов (гордокс, тразилол, контрикал). 7. Анаболические стероиды (метилурацил, нейробол). 8. Антигистамины. 9. Экстракорпоральные методы.

Септический шок n Это не самостоятельная нозологическая единица, а клинический синдром, который всегда течет на фоне генерализованной инфекции, но не всегда сепсис сопровождается септическим шоком ( 3 -4%). 500 тыс. больных сепсисом в мире в год, летальность – 30 -50%.

Причины в акушерской практике 1. Гистерогенный (инфицированная матка, плацентарная площадка – большая всасывающая поверхность, хорошее кровоснабжение сепсис). – т. е. гематогенное или лимфогенное поражение – может быть заброс через маточные трубы в брюшную полость распространение по тазовой клетчатке, брюшине (после родов). 2. Сепсис, обусловленный пиелонефритом беременных (во время беременности и после родов). 3. Флегмонозный мастит в послеродовом периоде.

Этиология n n Возбудители те же. Соотношение: ранее – 2/3 грам(–) и 1/3 – грам(+), сейчас изменилось – 50 : 50% за счет госпитальной инфекции. Грам(–) содержат эндотоксин (липополисахарид), грам(+) – экзотоксин (белок).
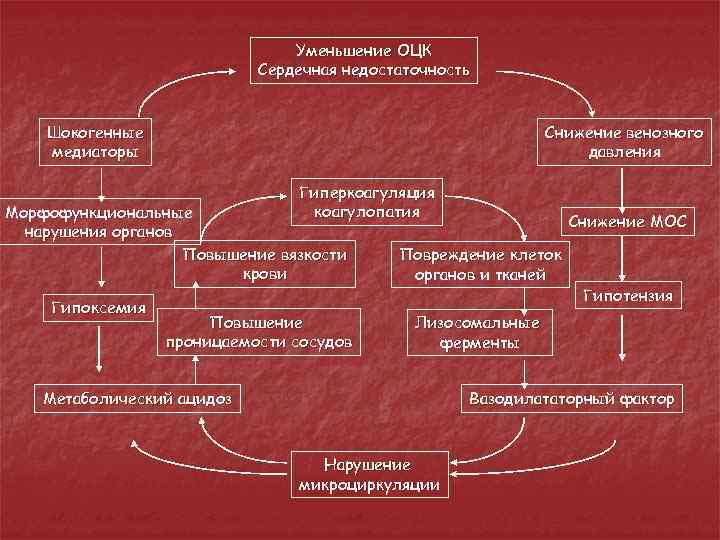
Уменьшение ОЦК Сердечная недостаточность Шокогенные медиаторы Снижение венозного давления Гиперкоагуляция коагулопатия Морфофункциональные нарушения органов Повышение вязкости крови Гипоксемия Повышение проницаемости сосудов Снижение МОС Повреждение клеток органов и тканей Гипотензия Лизосомальные ферменты Метаболический ацидоз Вазодилататорный фактор Нарушение микроциркуляции

КЛИНИКА n n n 3 стадии (клинические) 1. Стадия горячей гипотензии (гипердинамическая) Потрясающие ознобы, повышение температуры тела до 38 С, одышка, тахикардия, кожа гиперемирована, повышенное пульсовое давление, диурез сохранен.

2. Холодная гипотензия (гиподинамическая) Холодная кожа, пульс нитевидный, сниженное АД, почасово диурез снижен.

3. Необратимая Поверхностное дыхание, анурия, частый нитевидный пульс, АД снижается до минимального.

Диагностика: n n Клиническая картина. Кровь. Лейкоцитоз 12, лейкопения 4 тыс.

Лечение 1. Антибактериальная терапия (бактерицидные, широкого спектра в комбинациях или очень широкого спектра в виде монотерапии), только внутривенно, в максимальных дозах. 2. ИТТ (коллоиды, кристаллоиды), если нет ОПН. 3. Инотропная и вазопрессорная поддержка – сократимость миокарда Биологические предшественники катехоламинов: – дофамин – допамин – добутрекс 4. Респираторная поддержка (ИВЛ). 5. Питание (т. к. гиперметаболизм) – сбалансированные питательные смеси через зонд. 6. Иммунная коррекция. 7. Ликвидация очага инфекции (чем раньше, тем лучше).

Маститы n Острое воспаление паренхимы или стромы молочной железы, чаще связано с лактацией.

Этиология n St. aureus, st. epiderm. n Стрептококки. n Анаэробы.

Пути проникновения 1. Галактогенный (трещина соска, через протоки молочных желез). 2. Лимфогенный. 3. Гематогенный. Делят на серозный, гнойный. Способствует лактостаз!

Стадии 1. Фаза инфильтрации. 2. Фаза образующегося абсцесса. 3. Фаза образовавшегося абсцесса.

По локализации 1. Поверхностный мастит а) субареолярно б) антемаммарно 2. Интрамаммарный а) паренхиматозный (как соты) б) интерстициальный (полость, где много гноя). 3. Ретромаммарный.

Клиника n n 1. Нарушение оттока и нагрубание молочной железы (большая, плотная, горячая на ощупь). 2. Боль (особенно при попытке опорожнения и при пальпации). 3. Температура тела до фебрильных цифр + другие симптомы общей интоксикации. 4. Объективно: плотный, болезненный, без четких границ инфильтрат. В центре может быть размягчение (гнойник), кожа гиперемирована.

Лечение Фаза инфильтрации – консервативно 1. Опорожнение молочной железы (сцеживание). 2. Антибактериальная терапия (в зависимости от чувствительности, т. е. посев молока). 3. Физиотерапия (УВЧ, СВЧ). 4. Местная рассасывающая терапия (полуспиртовые компрессы с мазью Вишневского). 5. Больной молочной железой не кормить! При неэффективности лечения – подавление лактации (бромкриптин).

2 -3 фаза – оперативно n n n При поверхностном мастите или интрамаммарном абсцессе – разрез радиальный над областью поражения. При ретромаммарных – дугообразный под молочной железой. Если по типу паренхиматозного поражения (соты) – иссечение в пределах здоровой ткани + дренирование.
Послеродовые ГСЗ - копия.ppt