Послеродовая инфекция • Послеродовые инфекционные













































акуш лек 15 Послеродовая инфекция.ppt
- Количество слайдов: 50
 Послеродовая инфекция
Послеродовая инфекция
 • Послеродовые инфекционные заболевания чаще всего возникают в результате инфицирования родовых путей на фоне снижения иммунобиологической резистентности организма родильницы.
• Послеродовые инфекционные заболевания чаще всего возникают в результате инфицирования родовых путей на фоне снижения иммунобиологической резистентности организма родильницы.
 • В 30 е годы было сформулировано определение послеродовой инфекции, которым пользуются до настоящего времени. Послеродовая инфекция – любая инфекция родовых путей в послеродовом периоде, сопровождающаяся повышением температуры до 38 °С и выше по крайней мере, в течение 2 х из первых 10 суток, за исключением первых 24 часов (Бек У. , 1997).
• В 30 е годы было сформулировано определение послеродовой инфекции, которым пользуются до настоящего времени. Послеродовая инфекция – любая инфекция родовых путей в послеродовом периоде, сопровождающаяся повышением температуры до 38 °С и выше по крайней мере, в течение 2 х из первых 10 суток, за исключением первых 24 часов (Бек У. , 1997).
 • Данное определение достаточно узкое. • В качестве критерия ПЗ следует использовать сочетание стандартного определения заболеваемости, местных признаков инфекции и (или) температурного показателя. • В. И. Кулаков с соавт. (1984) под послеродовым инфекционным заболеванием понимается сложный процесс, возникающий у инфицированных родильниц на фоне снижения активности иммунобиологических процессов.
• Данное определение достаточно узкое. • В качестве критерия ПЗ следует использовать сочетание стандартного определения заболеваемости, местных признаков инфекции и (или) температурного показателя. • В. И. Кулаков с соавт. (1984) под послеродовым инфекционным заболеванием понимается сложный процесс, возникающий у инфицированных родильниц на фоне снижения активности иммунобиологических процессов.
 • Частота послеродовой инфекции в целом составляет 5– 10%, но в некоторых группах высокого риска может доходить до 40 50% (Гилберт Г. Л. , 1986). Э. К. Айламазян (1997) приводит 2 – 10% от числа родов.
• Частота послеродовой инфекции в целом составляет 5– 10%, но в некоторых группах высокого риска может доходить до 40 50% (Гилберт Г. Л. , 1986). Э. К. Айламазян (1997) приводит 2 – 10% от числа родов.
 • Возбудителями заболевания могут быть микроорганизмы, входящие в состав собственной микробной флоры, а также экзогенные возбудители из состава флоры окружающей родильницу. В большинстве случаев высеваются ассоциации различных бактерий.
• Возбудителями заболевания могут быть микроорганизмы, входящие в состав собственной микробной флоры, а также экзогенные возбудители из состава флоры окружающей родильницу. В большинстве случаев высеваются ассоциации различных бактерий.
 • а) аэробы – стрептококки A, B и D, энтерококки, грамм отрицательные бактерии (эшерихии коли, клебсиеллы; протей; золотистый стафилококк); • б) анаэробы – пепетококки, пептострепококки, бактериоиды, клостридии, фузобактерии; • г) другие группы – микоплазмы, хламидии, гонококки.
• а) аэробы – стрептококки A, B и D, энтерококки, грамм отрицательные бактерии (эшерихии коли, клебсиеллы; протей; золотистый стафилококк); • б) анаэробы – пепетококки, пептострепококки, бактериоиды, клостридии, фузобактерии; • г) другие группы – микоплазмы, хламидии, гонококки.
 • По данным М. А. Репиной с соавт. (1992) у больных с эндометритом аэробные микроорганизмы высеяны в 16, 3% случаев, только анаэробы – в 36, 4%, анаэробно–аэробные ассоциации – в 58, 3% случаев. При этом преобладали анаэробные группы бактероидов.
• По данным М. А. Репиной с соавт. (1992) у больных с эндометритом аэробные микроорганизмы высеяны в 16, 3% случаев, только анаэробы – в 36, 4%, анаэробно–аэробные ассоциации – в 58, 3% случаев. При этом преобладали анаэробные группы бактероидов.
 • Ю. К. Малевич, Г. А. Лукашевич (2001) приводят следующие данные – у 54% родильниц с послеродовыми инфекционными заболеваниями из местных очагов поражения высеваются стафилококки, у 24% кишечные палочки, у 10% стрептококки, у 4% больных протей. Ассоциация микробов выявлена у 34% родильниц. • Возбудителями послеродовых инфекций могут быть хламидии и микоплазмы (Faro S. , 1989).
• Ю. К. Малевич, Г. А. Лукашевич (2001) приводят следующие данные – у 54% родильниц с послеродовыми инфекционными заболеваниями из местных очагов поражения высеваются стафилококки, у 24% кишечные палочки, у 10% стрептококки, у 4% больных протей. Ассоциация микробов выявлена у 34% родильниц. • Возбудителями послеродовых инфекций могут быть хламидии и микоплазмы (Faro S. , 1989).
 • Послеродовая инфекция является раневой септической инфекцией, реализация которой зависит, как от количества и вирулентности микроорганизма, так и от характера входных ворот и иммунобиологической резистентности организма женщины. • В послеродовом периоде всегда имеются достаточно обширные входные ворота. Это ссадины, разрывы вульвы, влагалища, шейки матки, а также плацентарная площадка представляющая собой сплошную раневую поверхность.
• Послеродовая инфекция является раневой септической инфекцией, реализация которой зависит, как от количества и вирулентности микроорганизма, так и от характера входных ворот и иммунобиологической резистентности организма женщины. • В послеродовом периоде всегда имеются достаточно обширные входные ворота. Это ссадины, разрывы вульвы, влагалища, шейки матки, а также плацентарная площадка представляющая собой сплошную раневую поверхность.
 • Пути распространения инфекции могут быть различными. • К ним относятся – лимфагенный, гематогенный и интраканаликулярный путь (влагалище →матка →маточные трубы →брюшная полость).
• Пути распространения инфекции могут быть различными. • К ним относятся – лимфагенный, гематогенный и интраканаликулярный путь (влагалище →матка →маточные трубы →брюшная полость).
 • Классификация послеродовых септических заболеваний. Для клинических целей до последнего времени широко использовалась классификация А. В. Бартельса и С. В. Сазонова, которая рассматривает локальные и генерализованные формы послеродовой инфекции как этапы единого процесса (Бартельс А. В. , 1973; Бартельс А. В. , Кирющенков А. П. , 1986).
• Классификация послеродовых септических заболеваний. Для клинических целей до последнего времени широко использовалась классификация А. В. Бартельса и С. В. Сазонова, которая рассматривает локальные и генерализованные формы послеродовой инфекции как этапы единого процесса (Бартельс А. В. , 1973; Бартельс А. В. , Кирющенков А. П. , 1986).
 Различают следующие этапы распростра нения патологического процесса. • 1 этап – инфекция ограничена областью родовой раны: послеродовый эндометрит, послеродовая язва (на промежности, стенке влагалища, шейке матки). • 2 этап – инфекция распространилась за пределы раны, но осталась локализованной: метрит, параметрит, отграниченный трормбофлебит (метротромбофлебит, тазовый тромбофлебит, тромбофлебит вен ног), сальпингоофорит, пельвиоперитонит.
Различают следующие этапы распростра нения патологического процесса. • 1 этап – инфекция ограничена областью родовой раны: послеродовый эндометрит, послеродовая язва (на промежности, стенке влагалища, шейке матки). • 2 этап – инфекция распространилась за пределы раны, но осталась локализованной: метрит, параметрит, отграниченный трормбофлебит (метротромбофлебит, тазовый тромбофлебит, тромбофлебит вен ног), сальпингоофорит, пельвиоперитонит.
 • 3 этап – инфекция по клиническим проявлениям сходна с генерализованной: разлитой перитонит, септический шок, прогрессирующий тромбофлебит. • 4 этап – генерализованная инфекция: септицемия, септикопиемия. • При использовании данной классификации септический шок следует относить к четвертому этапу.
• 3 этап – инфекция по клиническим проявлениям сходна с генерализованной: разлитой перитонит, септический шок, прогрессирующий тромбофлебит. • 4 этап – генерализованная инфекция: септицемия, септикопиемия. • При использовании данной классификации септический шок следует относить к четвертому этапу.
 • На сегодняшний день предлагается более простая классификация (Савельева Г. М. с соавт. , 2000). В ней различают: • а) локализованные послеродовые гнойно септические заболевания – эндометрит, послеродовая язва, нагноение операционной раны после кесарева сечения, мастит. • б) генерализованные формы – акушерский перитонит, сепсис.
• На сегодняшний день предлагается более простая классификация (Савельева Г. М. с соавт. , 2000). В ней различают: • а) локализованные послеродовые гнойно септические заболевания – эндометрит, послеродовая язва, нагноение операционной раны после кесарева сечения, мастит. • б) генерализованные формы – акушерский перитонит, сепсис.
 • Для послеродовых инфекционных заболеваний характерны определенные клинические симптомы, отражающие общие и местные проявления инфекции. В современных условиях нередко отмечается более позднее начало заболевания, стертые формы, для которых характерно несоответствие между клинико лабораторными показателями и истинной тяжестью патологического процесса.
• Для послеродовых инфекционных заболеваний характерны определенные клинические симптомы, отражающие общие и местные проявления инфекции. В современных условиях нередко отмечается более позднее начало заболевания, стертые формы, для которых характерно несоответствие между клинико лабораторными показателями и истинной тяжестью патологического процесса.
 • Послеродовый эндометрит (метроэндометрит) представляет собой воспалительный процесс матки с вовлечением базального слоя эндометрия и частично мышечного слоя (Петченко А. И. , 1965; Ельцов Стрелков В. И. , Мареев Е. В. , 1987).
• Послеродовый эндометрит (метроэндометрит) представляет собой воспалительный процесс матки с вовлечением базального слоя эндометрия и частично мышечного слоя (Петченко А. И. , 1965; Ельцов Стрелков В. И. , Мареев Е. В. , 1987).
 • Послеродовый эндометрит встречается у 0, 5— 8% ро дильниц и составляет 40— 50% всех послеродовых инфекции. Возбудителями заболевания могут быть микроор ганизмы, входящие в состав собственной микробной флоры ге ниталий, а также экзогенные возбудители. Основными возбуди телями являются грамотрицательная микрофлора и анаэробы, высеваемые у почти 90% больных.
• Послеродовый эндометрит встречается у 0, 5— 8% ро дильниц и составляет 40— 50% всех послеродовых инфекции. Возбудителями заболевания могут быть микроор ганизмы, входящие в состав собственной микробной флоры ге ниталий, а также экзогенные возбудители. Основными возбуди телями являются грамотрицательная микрофлора и анаэробы, высеваемые у почти 90% больных.
 • Попавшая в матку инфекция приводит к некрозу, распаду и отторжению эндометрия. В этом процессе участвуют клеточные элементы и условно патогенные микроорганизмы (эпидермальный стафилококк, энтеробактерии, грамположительные палочки, энтерококки, генитальные микоплазмы и др. ). Грамнегативные и анаэробные микроорганизмы оказывают некробиотическое действие и, следовательно, препятствуют возможности образования грануляционного вала (Краснопольский В. И. с соавт. , 1987).
• Попавшая в матку инфекция приводит к некрозу, распаду и отторжению эндометрия. В этом процессе участвуют клеточные элементы и условно патогенные микроорганизмы (эпидермальный стафилококк, энтеробактерии, грамположительные палочки, энтерококки, генитальные микоплазмы и др. ). Грамнегативные и анаэробные микроорганизмы оказывают некробиотическое действие и, следовательно, препятствуют возможности образования грануляционного вала (Краснопольский В. И. с соавт. , 1987).
 • При этом отмечается медленное очищение полости матки и переход воспалительного лейко и лимфоцитарного инфильтрата с нежизне способных тканей на собственно эндометрий и миометрий (В. И. Кулаков, И. В. Прошина, 1996). Тяжесть патологического процесса находится в прямой зависимости от площади и глубины поражения стенки матки. При патоморфоло гическом исследовании матка в состоянии субинволюции, сосуды ее расширены, в них много тромбов, соединительная ткань отечна. Внутренняя поверхность матки покрыта гноем; поверхностный слой децидуальной оболочки некротизирован.
• При этом отмечается медленное очищение полости матки и переход воспалительного лейко и лимфоцитарного инфильтрата с нежизне способных тканей на собственно эндометрий и миометрий (В. И. Кулаков, И. В. Прошина, 1996). Тяжесть патологического процесса находится в прямой зависимости от площади и глубины поражения стенки матки. При патоморфоло гическом исследовании матка в состоянии субинволюции, сосуды ее расширены, в них много тромбов, соединительная ткань отечна. Внутренняя поверхность матки покрыта гноем; поверхностный слой децидуальной оболочки некротизирован.
 • Предрасполагающими факторами в развитии эндометрита являются преждевременное излитие околоплодных вод, многократные влагалищные исследования, длительный безводный период (более 12 часов), ручное обследование полости матки, анемия во время беременности.
• Предрасполагающими факторами в развитии эндометрита являются преждевременное излитие околоплодных вод, многократные влагалищные исследования, длительный безводный период (более 12 часов), ручное обследование полости матки, анемия во время беременности.
 • Клинические признаки эндометрита (классическая или типичная форма) следующие. На 2– 3 сутки после родов повышается температура до 38 – 39 ˚С. Она держится обычно 5– 7 дней. Тахикардия; возможен озноб. Определяется субинволюция и болезненность матки; лохии становятся мутными, кровянисто гнойными, иногда с ихорозным запахом. Нередко наблюдают задержку выделений – лохиометру.
• Клинические признаки эндометрита (классическая или типичная форма) следующие. На 2– 3 сутки после родов повышается температура до 38 – 39 ˚С. Она держится обычно 5– 7 дней. Тахикардия; возможен озноб. Определяется субинволюция и болезненность матки; лохии становятся мутными, кровянисто гнойными, иногда с ихорозным запахом. Нередко наблюдают задержку выделений – лохиометру.
 • Швы на шейке матки, влагалище, промежности часто инфицируются и расходятся. В крови умеренный лейкоциоз со сдвигом формулы влево. Продолжительность заболевания 8 – 10 дней (Бек У. , 1997). Наряду с классической формой эндометрита А. И. Петченко (1965) указывал и на легкие формы эндометрита.
• Швы на шейке матки, влагалище, промежности часто инфицируются и расходятся. В крови умеренный лейкоциоз со сдвигом формулы влево. Продолжительность заболевания 8 – 10 дней (Бек У. , 1997). Наряду с классической формой эндометрита А. И. Петченко (1965) указывал и на легкие формы эндометрита.
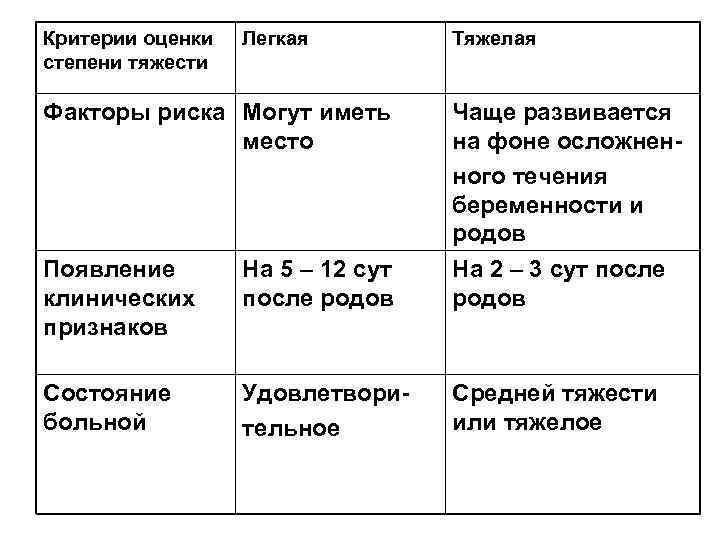
 • Б. Л. Гуртовой с соавт. , (1981) на основе анализа 167 случаев эндометрита дали характеристику легкого и тяжелого течения эндометрита. Легкие формы эндометрита характеризует более позднее начало на 5– 12 сутки послеродового периода. Общее самочувствие не страдает, сон и аппетит не нарушены, головная боль не беспокоит, отсутствует озноб. Температура 38 – 38, 5° С. Субинволюция матки, лохи длительное время остаются кровянистыми, л – 9– 12∙ 10 9/л, незначительный нейтрофильный сдвиг. • Чаще всего эндометрит протекает в легкой форме и заканчивается выздоровлением больных.
• Б. Л. Гуртовой с соавт. , (1981) на основе анализа 167 случаев эндометрита дали характеристику легкого и тяжелого течения эндометрита. Легкие формы эндометрита характеризует более позднее начало на 5– 12 сутки послеродового периода. Общее самочувствие не страдает, сон и аппетит не нарушены, головная боль не беспокоит, отсутствует озноб. Температура 38 – 38, 5° С. Субинволюция матки, лохи длительное время остаются кровянистыми, л – 9– 12∙ 10 9/л, незначительный нейтрофильный сдвиг. • Чаще всего эндометрит протекает в легкой форме и заканчивается выздоровлением больных.
 Критерии оценки Легкая Тяжелая степени тяжести Факторы риска Могут иметь Чаще развивается место на фоне осложнен- ного течения беременности и родов Появление На 5 – 12 сут На 2 – 3 сут после клинических после родов признаков Состояние Удовлетвори- Средней тяжести больной тельное или тяжелое
Критерии оценки Легкая Тяжелая степени тяжести Факторы риска Могут иметь Чаще развивается место на фоне осложнен- ного течения беременности и родов Появление На 5 – 12 сут На 2 – 3 сут после клинических после родов признаков Состояние Удовлетвори- Средней тяжести больной тельное или тяжелое
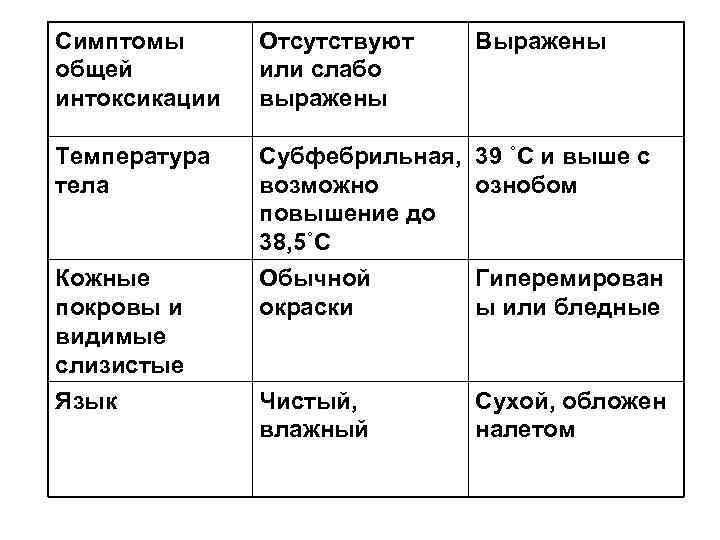
 Симптомы Отсутствуют Выражены общей или слабо интоксикации выражены Температура Субфебрильная, 39 ˚С и выше с тела возможно ознобом повышение до 38, 5˚С Кожные Обычной Гиперемирован покровы и окраски ы или бледные видимые слизистые Язык Чистый, Сухой, обложен влажный налетом
Симптомы Отсутствуют Выражены общей или слабо интоксикации выражены Температура Субфебрильная, 39 ˚С и выше с тела возможно ознобом повышение до 38, 5˚С Кожные Обычной Гиперемирован покровы и окраски ы или бледные видимые слизистые Язык Чистый, Сухой, обложен влажный налетом
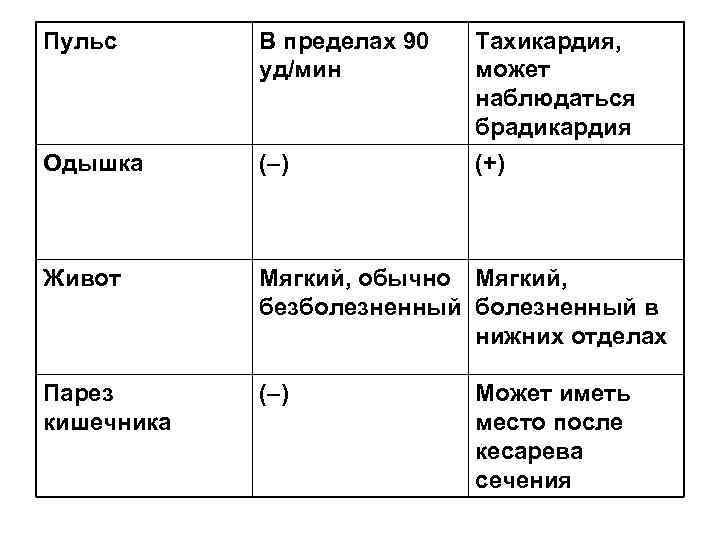
 Пульс В пределах 90 Тахикардия, уд/мин может наблюдаться брадикардия Одышка (–) (+) Живот Мягкий, обычно Мягкий, безболезненный в нижних отделах Парез (–) Может иметь кишечника место после кесарева сечения
Пульс В пределах 90 Тахикардия, уд/мин может наблюдаться брадикардия Одышка (–) (+) Живот Мягкий, обычно Мягкий, безболезненный в нижних отделах Парез (–) Может иметь кишечника место после кесарева сечения
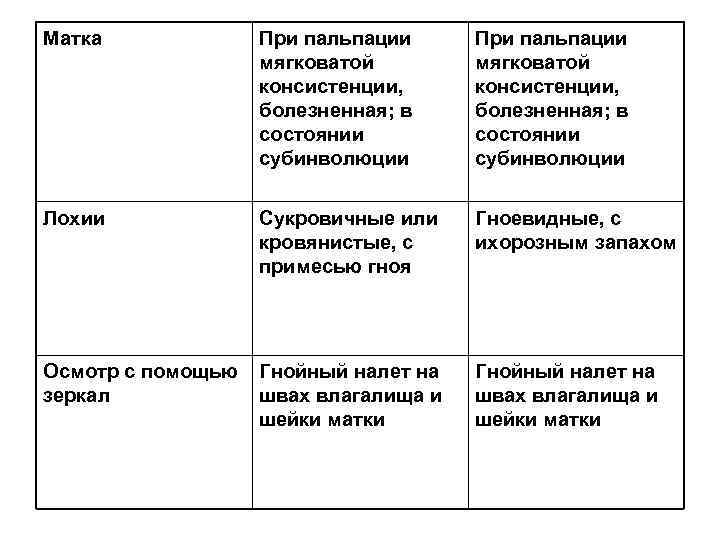
 Матка При пальпации мягковатой консистенции, болезненная; в состоянии субинволюции Лохии Сукровичные или Гноевидные, с кровянистые, с ихорозным запахом примесью гноя Осмотр с помощью Гнойный налет на зеркал швах влагалища и шейки матки
Матка При пальпации мягковатой консистенции, болезненная; в состоянии субинволюции Лохии Сукровичные или Гноевидные, с кровянистые, с ихорозным запахом примесью гноя Осмотр с помощью Гнойный налет на зеркал швах влагалища и шейки матки
 Влагалищное Цервикальный исследование канал проходим за внутренний зев; матка увеличена, мягковатой или консистенции, неоднородной болезненная; консистенции, придатки не болезненная определяются, при пальпации; своды параметрии свободные инфильтрирова ны; придатки матки могут быть увеличены и болезненны
Влагалищное Цервикальный исследование канал проходим за внутренний зев; матка увеличена, мягковатой или консистенции, неоднородной болезненная; консистенции, придатки не болезненная определяются, при пальпации; своды параметрии свободные инфильтрирова ны; придатки матки могут быть увеличены и болезненны
 Данные УЗИ Матка неоднородной эхоструктуры, увеличина, полость ее расширена и содержит гиперэхогенные включения на всем протяжении и жидкость
Данные УЗИ Матка неоднородной эхоструктуры, увеличина, полость ее расширена и содержит гиперэхогенные включения на всем протяжении и жидкость
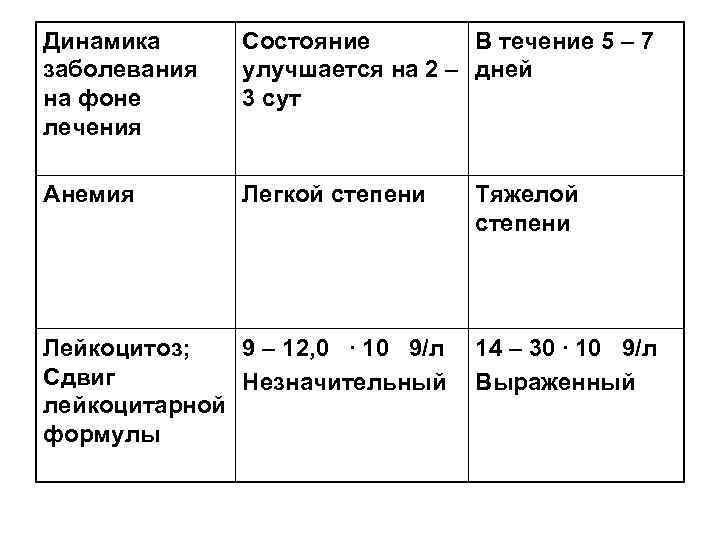
 Динамика Состояние В течение 5 – 7 заболевания улучшается на 2 – дней на фоне 3 сут лечения Анемия Легкой степени Тяжелой степени Лейкоцитоз; 9 – 12, 0 ∙ 10 9/л 14 – 30 ∙ 10 9/л Сдвиг Незначительный Выраженный лейкоцитарной формулы
Динамика Состояние В течение 5 – 7 заболевания улучшается на 2 – дней на фоне 3 сут лечения Анемия Легкой степени Тяжелой степени Лейкоцитоз; 9 – 12, 0 ∙ 10 9/л 14 – 30 ∙ 10 9/л Сдвиг Незначительный Выраженный лейкоцитарной формулы
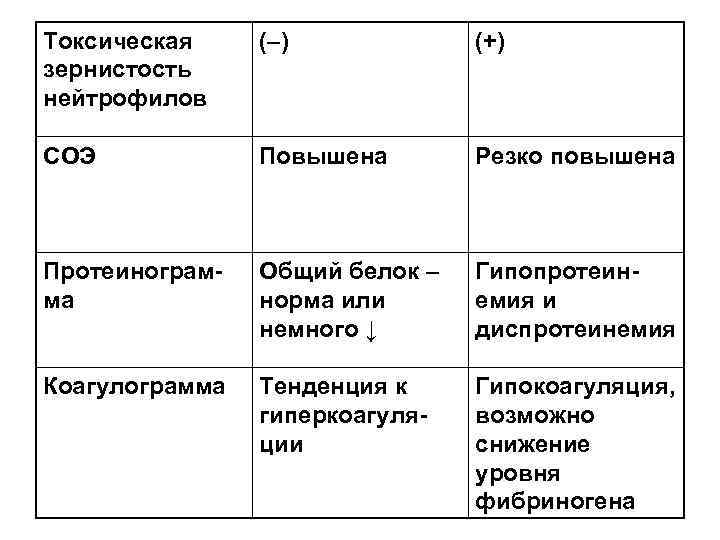
 Токсическая (–) (+) зернистость нейтрофилов СОЭ Повышена Резко повышена Протеинограм- Общий белок – Гипопротеин- ма норма или емия и немного ↓ диспротеинемия Коагулограмма Тенденция к Гипокоагуляция, гиперкоагуля- возможно ции снижение уровня фибриногена
Токсическая (–) (+) зернистость нейтрофилов СОЭ Повышена Резко повышена Протеинограм- Общий белок – Гипопротеин- ма норма или емия и немного ↓ диспротеинемия Коагулограмма Тенденция к Гипокоагуляция, гиперкоагуля- возможно ции снижение уровня фибриногена
 • Одним из наиболее объективных методов диагностики эндометрита является гистероскопия, которая позволяет визуально оценить состояние эндометрия и швов на матке после кесарева сечения. При гистероскопии выделяют три клинических варианта течения эндометрита.
• Одним из наиболее объективных методов диагностики эндометрита является гистероскопия, которая позволяет визуально оценить состояние эндометрия и швов на матке после кесарева сечения. При гистероскопии выделяют три клинических варианта течения эндометрита.
 • Это эндометрит — гистероскопическая картина характеризуется белесоватым налетом на стенках матки вследствие фиброзного воспаления. • Эндометрит с некрозом децидуальной ткани — при этом определяются структуры эндометрия черного цвета, тяжистого характера, несколько выбухающие над стенкой матки. • Эндометрит с задержкой остатков плацентарной ткани — визуализируется образование фиолетового или синеватого оттенка, губчатой структуры, резко контурирующая на фоне стенок матки, обычно с большим количеством фибриновых наложений.
• Это эндометрит — гистероскопическая картина характеризуется белесоватым налетом на стенках матки вследствие фиброзного воспаления. • Эндометрит с некрозом децидуальной ткани — при этом определяются структуры эндометрия черного цвета, тяжистого характера, несколько выбухающие над стенкой матки. • Эндометрит с задержкой остатков плацентарной ткани — визуализируется образование фиолетового или синеватого оттенка, губчатой структуры, резко контурирующая на фоне стенок матки, обычно с большим количеством фибриновых наложений.
 • В. И. Краснопольский с соавт. , (1987) при гистероскопии установил у 22 родильниц эндометрит, у 12 – некроз децидуальной ткани и у 14 – задержку частей плаценты.
• В. И. Краснопольский с соавт. , (1987) при гистероскопии установил у 22 родильниц эндометрит, у 12 – некроз децидуальной ткани и у 14 – задержку частей плаценты.
 • Лечение. Ведущим в лечении эндометрита является антибактериальная терапия. В процессе терапии чувствительность микроорганизмов может изменяться, поэтому препарат нельзя принимать длительно (более 7 дней. В случае отсутствия клинического эффекта, в течение 3 дней необходимо произвести смену антибактериальных препаратов.
• Лечение. Ведущим в лечении эндометрита является антибактериальная терапия. В процессе терапии чувствительность микроорганизмов может изменяться, поэтому препарат нельзя принимать длительно (более 7 дней. В случае отсутствия клинического эффекта, в течение 3 дней необходимо произвести смену антибактериальных препаратов.
 • Наиболее широко используется цефазолин (кефзол) по 1, 0 3– 4 раза в сутки внутримышечно. При тяжелых формах эндометрита первое введение осуществляется внутривенно 2, 0 – 3, 0; последующие инъекции в/м. Неплохо зарекомендовал себя также цефтриаксон (лонгацеф) 2, 0 1 раз в сутки; максимальная доза 2 г 2 раза в сутки. Одновременно с ними назначается внутривенно капельно метрогил 100, 0 2 раза в сутки.
• Наиболее широко используется цефазолин (кефзол) по 1, 0 3– 4 раза в сутки внутримышечно. При тяжелых формах эндометрита первое введение осуществляется внутривенно 2, 0 – 3, 0; последующие инъекции в/м. Неплохо зарекомендовал себя также цефтриаксон (лонгацеф) 2, 0 1 раз в сутки; максимальная доза 2 г 2 раза в сутки. Одновременно с ними назначается внутривенно капельно метрогил 100, 0 2 раза в сутки.
 • До последнего времени не отказываемся от введения гентамицина. Вводить его можно один раз в сутки 240 мг внутримышечно. Продолжительность терапии обычно составляет 6 – 7 дней.
• До последнего времени не отказываемся от введения гентамицина. Вводить его можно один раз в сутки 240 мг внутримышечно. Продолжительность терапии обычно составляет 6 – 7 дней.
 • Находит широкое применение аугментин. А. П. Никонов с соавт. (2000) показали его более высокою эффективность по сравнению с рядом цефалоспоринов (цефазолин, цефтриаксон, цефтадизим) в комбинации с метронидазолом. По данным авторов аугментин назначали внутривенно от 3, 6 г (1, 2 г 3 раза) до 4, 8 г (1, 2 г 4 раза) в течение 2 – 3 х суток с последующим переходом на таблетированную форму (0, 625 3 раза). Курс 5– 8 дней. • Подобная терапия оказалась эффективной в 88, 5% случаев, в то время как при использовании цефалоспоринов и метронидазола – в 80%.
• Находит широкое применение аугментин. А. П. Никонов с соавт. (2000) показали его более высокою эффективность по сравнению с рядом цефалоспоринов (цефазолин, цефтриаксон, цефтадизим) в комбинации с метронидазолом. По данным авторов аугментин назначали внутривенно от 3, 6 г (1, 2 г 3 раза) до 4, 8 г (1, 2 г 4 раза) в течение 2 – 3 х суток с последующим переходом на таблетированную форму (0, 625 3 раза). Курс 5– 8 дней. • Подобная терапия оказалась эффективной в 88, 5% случаев, в то время как при использовании цефалоспоринов и метронидазола – в 80%.
 • Возможно сочетание аугментина с метрогилом (100 мл в/в капельно). Из других схем рекомендуется клиндамицин по 600 мг 3 раза в сутки + гентамицин 240 мг однократно. Следует согласиться с мнением А. Н. Стрижакова с соавт (2000) о том, что продолжение введения антибиотиков более 36– 48 часов после нормализации клинико лабораторных показателей не обосновано.
• Возможно сочетание аугментина с метрогилом (100 мл в/в капельно). Из других схем рекомендуется клиндамицин по 600 мг 3 раза в сутки + гентамицин 240 мг однократно. Следует согласиться с мнением А. Н. Стрижакова с соавт (2000) о том, что продолжение введения антибиотиков более 36– 48 часов после нормализации клинико лабораторных показателей не обосновано.
 • Общий объем инфузии составляет 1000 – 1500 мл. При тяжелой форме может достигать 2000– 2500 мл. Используются кристаллоидные растворы (глюкоза 5% раствор, физиологический раствор, 1% раствор хлорида кальция 200 мл, раствор Рингера, трисоль, ацесоль и др), коллоидные растворы (гемодез, растворы ГЭК).
• Общий объем инфузии составляет 1000 – 1500 мл. При тяжелой форме может достигать 2000– 2500 мл. Используются кристаллоидные растворы (глюкоза 5% раствор, физиологический раствор, 1% раствор хлорида кальция 200 мл, раствор Рингера, трисоль, ацесоль и др), коллоидные растворы (гемодез, растворы ГЭК).
 • Витаминотерапия – целесообразно использование цианкоболамина, аскорбиновой и фолиевой кислот, препаратов повышающих неспецифические защитные силы организма. • Антигистаминные препараты уменьшают реакцию на гистамин; снижают проницаемость капилляров, предупреждают развитие вы зываемого гистамином отека тканей, обладают седативными свой ствами. С этой целью назначают супрастин 2% – 1, 0 2 раза в сутки в/м, дипразин 2, 5% – 1, 0 2 раза в/м, димедрол 1%– 1, 0 2 раза в/м.
• Витаминотерапия – целесообразно использование цианкоболамина, аскорбиновой и фолиевой кислот, препаратов повышающих неспецифические защитные силы организма. • Антигистаминные препараты уменьшают реакцию на гистамин; снижают проницаемость капилляров, предупреждают развитие вы зываемого гистамином отека тканей, обладают седативными свой ствами. С этой целью назначают супрастин 2% – 1, 0 2 раза в сутки в/м, дипразин 2, 5% – 1, 0 2 раза в/м, димедрол 1%– 1, 0 2 раза в/м.
 • Для противовоспалительной терапии используют нестероидные препараты, которые наряду с противовоспалительным (за счет торможения медиаторов воспаления) эффектом оказывают жаропонижающее и анальгезирующее действие. С этой целью применяют ацетилсалициловую кислоту 0, 5 3 раза в день, напроксен по 250 мг 2 раза, кетонал 100 мг З раза в сутки.
• Для противовоспалительной терапии используют нестероидные препараты, которые наряду с противовоспалительным (за счет торможения медиаторов воспаления) эффектом оказывают жаропонижающее и анальгезирующее действие. С этой целью применяют ацетилсалициловую кислоту 0, 5 3 раза в день, напроксен по 250 мг 2 раза, кетонал 100 мг З раза в сутки.
 • При тяжелых формах проводится иммунокоррегирующая терапия направлена на активацию макрофагального звена иммунитета, так как в послеродовом периоде имеет место супрессия иммунного ответа. Препарат беталейкин назначается в/в капельно в течение 3 – 5 дней в дозе 5 мкг. У родильниц с гнойно септическими заболеваниями применяется тималин или Т активин 10 мг ежедневно в течение 5 – 10 дней (Краснопольский В. И. с соавт. 2001; Долгов Г. В. с соавт. 2004).
• При тяжелых формах проводится иммунокоррегирующая терапия направлена на активацию макрофагального звена иммунитета, так как в послеродовом периоде имеет место супрессия иммунного ответа. Препарат беталейкин назначается в/в капельно в течение 3 – 5 дней в дозе 5 мкг. У родильниц с гнойно септическими заболеваниями применяется тималин или Т активин 10 мг ежедневно в течение 5 – 10 дней (Краснопольский В. И. с соавт. 2001; Долгов Г. В. с соавт. 2004).
 • Переливание крови облученной ультрафиолетовыми лучами преследует цель увеличение в крови абсолютного числа Т лимфоцитов, содержания иммуноглобулинов, активация фагоцитоза, возрастает бактерицидная активность плазмы крови, наблюдается дессенсибилизирующий и анальгезирующий эффект. • При тяжелых формах эндометрита оправдано применение плазмафереза. Обычно эфферентную терапию используют при неэффективности проводимой антибактериальной, инфузионной и тд. Терапии. По мнению В. В. Ветрова (2003) при наличии признаков SIRS показано более раннее проведение плазмафереза.
• Переливание крови облученной ультрафиолетовыми лучами преследует цель увеличение в крови абсолютного числа Т лимфоцитов, содержания иммуноглобулинов, активация фагоцитоза, возрастает бактерицидная активность плазмы крови, наблюдается дессенсибилизирующий и анальгезирующий эффект. • При тяжелых формах эндометрита оправдано применение плазмафереза. Обычно эфферентную терапию используют при неэффективности проводимой антибактериальной, инфузионной и тд. Терапии. По мнению В. В. Ветрова (2003) при наличии признаков SIRS показано более раннее проведение плазмафереза.
 • Местное лечение заключается в назначении холода на низ живота холода, как средства сокращающего матку и оказывающего противовоспалительное действие; утеротонических средств (экстракт водяного перца; хинина гидрохлорид 0, 1 3 раза в день или 50% раствор по 0, 5 – 1, 0 в/м; окситоцин 0, 5 3 раза в/м). Оправдано назначение окситоцина вместе со спазмолитиками (но – шпа 2, 0 в/м).
• Местное лечение заключается в назначении холода на низ живота холода, как средства сокращающего матку и оказывающего противовоспалительное действие; утеротонических средств (экстракт водяного перца; хинина гидрохлорид 0, 1 3 раза в день или 50% раствор по 0, 5 – 1, 0 в/м; окситоцин 0, 5 3 раза в/м). Оправдано назначение окситоцина вместе со спазмолитиками (но – шпа 2, 0 в/м).
 • При проведении местного лечения заслуживает внимание метод промывного дренирования. С этой целью в полость матки вводят трубчатый катетер, через который проводят промывание и оро шение стенок матки растворами антисептиков; антибиотиков. Используют охлаждённый до +4º С раствор фурациллина, раствор хлоргексидина, 1% раствор диоксидина.
• При проведении местного лечения заслуживает внимание метод промывного дренирования. С этой целью в полость матки вводят трубчатый катетер, через который проводят промывание и оро шение стенок матки растворами антисептиков; антибиотиков. Используют охлаждённый до +4º С раствор фурациллина, раствор хлоргексидина, 1% раствор диоксидина.
 • В своей работе мы данный метод не используем; ограничиваясь в особых случаях введением в полость матки с помощью катетера диоксидина 1% раствора 5– 10 мл. При этом введение диоксидина, осуществляем не ранее 4 суток после родов. Обычно достаточно 2– 3 процедур. По нашим наблюдениям подобная методика весьма эффективна при лечении эндометрита.
• В своей работе мы данный метод не используем; ограничиваясь в особых случаях введением в полость матки с помощью катетера диоксидина 1% раствора 5– 10 мл. При этом введение диоксидина, осуществляем не ранее 4 суток после родов. Обычно достаточно 2– 3 процедур. По нашим наблюдениям подобная методика весьма эффективна при лечении эндометрита.
 • В случае задержки частей плацентарной ткани в полости матки на фоне общей анестезии и продолжающейся антибактериальной, инфузионной терапии; введения антигистаминных препаратов допускается проведение бережного выскабливания матки кюреткой. По материалам В. И. Краснопольского с соавт. , (1987) у 26 из 48 женщин с эндометритом, причиной которого по данным гистероскопии явились задержка частей плаценты и некроз децидуальной ткани, было произведено выскабливание матки с положительным клини ческим эффектом у всех.
• В случае задержки частей плацентарной ткани в полости матки на фоне общей анестезии и продолжающейся антибактериальной, инфузионной терапии; введения антигистаминных препаратов допускается проведение бережного выскабливания матки кюреткой. По материалам В. И. Краснопольского с соавт. , (1987) у 26 из 48 женщин с эндометритом, причиной которого по данным гистероскопии явились задержка частей плаценты и некроз децидуальной ткани, было произведено выскабливание матки с положительным клини ческим эффектом у всех.
 • Эффективность описанной комплексной терапии должна оцениваться не позже чем через 7 суток от начала лечения. • При уменьшении размеров матки, стабилизации клинико лабораторных показателей и улучшения самочувствия больной следует считать воздействие на первичный очаг достаточным. По окончании АТ следует провести коррекцию биоциноза пробиотиками (бифидумбактерин, ацилакт, лактабактерин 10 доз 3 раза), в сочетании со стимуляторами нормальной микрофлоры кишечника (хилак форте) и ферментами – фестал, мезим форте (Краснопольский В. И. с соавт. , 2001).
• Эффективность описанной комплексной терапии должна оцениваться не позже чем через 7 суток от начала лечения. • При уменьшении размеров матки, стабилизации клинико лабораторных показателей и улучшения самочувствия больной следует считать воздействие на первичный очаг достаточным. По окончании АТ следует провести коррекцию биоциноза пробиотиками (бифидумбактерин, ацилакт, лактабактерин 10 доз 3 раза), в сочетании со стимуляторами нормальной микрофлоры кишечника (хилак форте) и ферментами – фестал, мезим форте (Краснопольский В. И. с соавт. , 2001).

