Послеоперационный перитонит.ppt
- Количество слайдов: 42
 Послеоперационный перитонит. Диагностика. Лечение. Подготовила студентка 6 курса 14 группы Годлевская Л. С.
Послеоперационный перитонит. Диагностика. Лечение. Подготовила студентка 6 курса 14 группы Годлевская Л. С.
 Послеоперационный перитонитn n это осложнение, возникшее после плановых или экстренных оперативных вмешательств на передней брюшной стенке, органах брюшной полости и забрюшинного пространства, которым перитонит не предшествовал или раннее имевший место перитонит был подвергнут хирургическому лечению с устранением источника заболевания, санации брюшной полости, антибактериальной, детоксикационной терапии и другим видам лечебного воздействия. К послеоперационному перитониту целесообразно отнести и воспаление брюшины, возникшее не только после операции, но и как следствие инвазивных диагностических, лечебных и иных манипуляций на органах брюшной полости.
Послеоперационный перитонитn n это осложнение, возникшее после плановых или экстренных оперативных вмешательств на передней брюшной стенке, органах брюшной полости и забрюшинного пространства, которым перитонит не предшествовал или раннее имевший место перитонит был подвергнут хирургическому лечению с устранением источника заболевания, санации брюшной полости, антибактериальной, детоксикационной терапии и другим видам лечебного воздействия. К послеоперационному перитониту целесообразно отнести и воспаление брюшины, возникшее не только после операции, но и как следствие инвазивных диагностических, лечебных и иных манипуляций на органах брюшной полости.
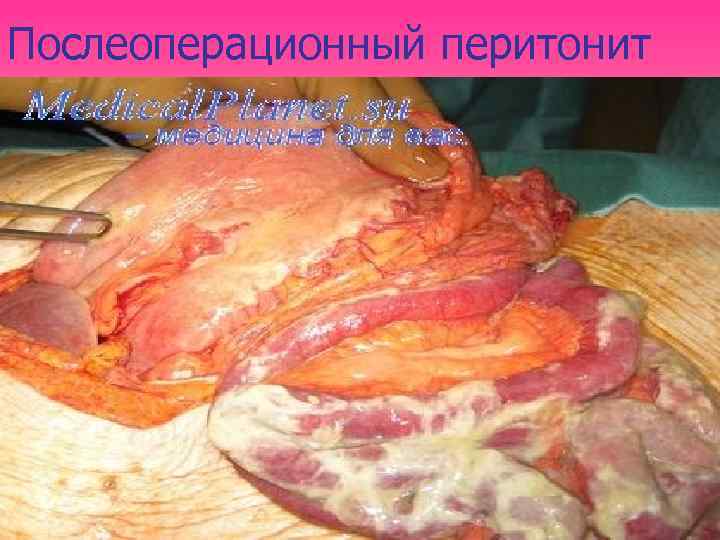 Послеоперационный перитонит
Послеоперационный перитонит
 Этиология. Ш Ш Ш Причины возникновения послеоперационного перитонита можно объединить в несколько групп: обусловленные тактическими и техническими врачебными ошибками; связанные с обменными нарушениями, приводящими к снижению резистентности организма и неполноценности регенеративных процессов; всевозможные казуистические причины. Инфицирование брюшины может наблюдаться при несостоятельности швов на матке (консервативная миомэктомия со вскрытием полости матки), вскрытии тубоовариальных абсцессов и недостаточной санации брюшной полости, повреждениях кишечника и мочевого пузыря, оставлении в брюшной полости инородных предметов (инструменты, салфетки и т. д. ).
Этиология. Ш Ш Ш Причины возникновения послеоперационного перитонита можно объединить в несколько групп: обусловленные тактическими и техническими врачебными ошибками; связанные с обменными нарушениями, приводящими к снижению резистентности организма и неполноценности регенеративных процессов; всевозможные казуистические причины. Инфицирование брюшины может наблюдаться при несостоятельности швов на матке (консервативная миомэктомия со вскрытием полости матки), вскрытии тубоовариальных абсцессов и недостаточной санации брюшной полости, повреждениях кишечника и мочевого пузыря, оставлении в брюшной полости инородных предметов (инструменты, салфетки и т. д. ).
 Развитие инфекции в брюшной полости может возникать при операциях у ослабленных больных, с гиповолемией, при затеках гнойного содержимого из малого таза в верхние этажи брюшной полости. В патогенезе послеоперационного перитонита основную роль играют микробный фактор и интоксикация, интенсивность попадания в брюшную полость микрофлоры и ее вирулентность, а также состояние реактивности организма.
Развитие инфекции в брюшной полости может возникать при операциях у ослабленных больных, с гиповолемией, при затеках гнойного содержимого из малого таза в верхние этажи брюшной полости. В патогенезе послеоперационного перитонита основную роль играют микробный фактор и интоксикация, интенсивность попадания в брюшную полость микрофлоры и ее вирулентность, а также состояние реактивности организма.
 При послеоперационных перитонитах инфекция обычно полимикробная. Под воздействием микроорганизмов развивается бурная воспалительная реакция брюшины с тканевым распадом ее волокнистых и клеточных структур и образованием экссудата, содержащего токсичные продукты. Перитонеальный экссудат является средой, в которой происходит взаимодействие макро- и микроорганизмов. Он содержит бактериальные компоненты и токсические продукты, которые всасываются в кровеносное и лимфатическое русло и отравляют организм. Токсины и эндотоксины, попадая в систему воротной вены и большой круг кровообращения, вызывают дегенеративные изменения в печени, селезенке, почках, проявляют токсическое действие на мышцу сердца и центральную нервную систему. Большое значение в патогенезе эндотоксикоза придается паралитической кишечной непроходимости, которая почти всегда наблюдается при послеоперационных перитонитах. Она рассматривается как следствие нарушения регионарного брыжеечного кровотока, обусловленного общими расстройствами гемодинамики и микроциркуляции.
При послеоперационных перитонитах инфекция обычно полимикробная. Под воздействием микроорганизмов развивается бурная воспалительная реакция брюшины с тканевым распадом ее волокнистых и клеточных структур и образованием экссудата, содержащего токсичные продукты. Перитонеальный экссудат является средой, в которой происходит взаимодействие макро- и микроорганизмов. Он содержит бактериальные компоненты и токсические продукты, которые всасываются в кровеносное и лимфатическое русло и отравляют организм. Токсины и эндотоксины, попадая в систему воротной вены и большой круг кровообращения, вызывают дегенеративные изменения в печени, селезенке, почках, проявляют токсическое действие на мышцу сердца и центральную нервную систему. Большое значение в патогенезе эндотоксикоза придается паралитической кишечной непроходимости, которая почти всегда наблюдается при послеоперационных перитонитах. Она рассматривается как следствие нарушения регионарного брыжеечного кровотока, обусловленного общими расстройствами гемодинамики и микроциркуляции.
 В кишечнике в связи с нарушением пищеварения и двигательной деятельности скапливается большое количество жидкости и газов, быстро размножаются микроорганизмы, возникают процессы брожения и гниения с образованием множества недоокисленных продуктов (аммиак, скатол, индол и др. ). На фоне нарушенных кровообращения и микроциркуляции, действия токсинов и эндотоксинов, а также протеолитических ферментов возникают некробиотические процессы в кишечной стенке и нарушаются в ней процессы всасывания, что способствует поступлению в кровоток высокомолекулярных продуктов гидролиза белков. При нарушении проходимости кишечной стенки через нее в брюшную полость поступают токсины и бактерии, увеличивая токсичность экссудата. Возникающая активация симпатико-адреналовой и калликреинкининовой систем, способствующая выбросу большого количества вазодилататоров и вазоконстрикторов, усугубляет микроциркуляторные нарушения. Последние создают предпосылки для изменений реологических свойств крови, а в целом приводят к метаболическим нарушениям и гипоксии тканей. Изложенный механизм микроциркуляторных и полиорганных нарушений может характеризовать развитие и эндотоксического шока.
В кишечнике в связи с нарушением пищеварения и двигательной деятельности скапливается большое количество жидкости и газов, быстро размножаются микроорганизмы, возникают процессы брожения и гниения с образованием множества недоокисленных продуктов (аммиак, скатол, индол и др. ). На фоне нарушенных кровообращения и микроциркуляции, действия токсинов и эндотоксинов, а также протеолитических ферментов возникают некробиотические процессы в кишечной стенке и нарушаются в ней процессы всасывания, что способствует поступлению в кровоток высокомолекулярных продуктов гидролиза белков. При нарушении проходимости кишечной стенки через нее в брюшную полость поступают токсины и бактерии, увеличивая токсичность экссудата. Возникающая активация симпатико-адреналовой и калликреинкининовой систем, способствующая выбросу большого количества вазодилататоров и вазоконстрикторов, усугубляет микроциркуляторные нарушения. Последние создают предпосылки для изменений реологических свойств крови, а в целом приводят к метаболическим нарушениям и гипоксии тканей. Изложенный механизм микроциркуляторных и полиорганных нарушений может характеризовать развитие и эндотоксического шока.
 Классификация послеоперационного перитонита. 1. По генезу (В. В. Жебровский, К. Д. Тоскин, 1990): Ш Ш первичный - инфицирование брюшной полости во время операции или в ближайшее время после неё (перфорация острых язв, некроз стенки брюшного органа при неверной оценке жизнеспособности, незамеченное интраоперационное повреждение); вторичный перитонит - как следствие других послеоперационных осложнений (несостоятельность швов, прорыв абсцесса, при некупирующейся паралитической непроходимости, эвентрация).
Классификация послеоперационного перитонита. 1. По генезу (В. В. Жебровский, К. Д. Тоскин, 1990): Ш Ш первичный - инфицирование брюшной полости во время операции или в ближайшее время после неё (перфорация острых язв, некроз стенки брюшного органа при неверной оценке жизнеспособности, незамеченное интраоперационное повреждение); вторичный перитонит - как следствие других послеоперационных осложнений (несостоятельность швов, прорыв абсцесса, при некупирующейся паралитической непроходимости, эвентрация).
 2. По По фазам развития по В. Д. Федорову (2000): Ш Ш Ш реактивная; токсическая; терминальная.
2. По По фазам развития по В. Д. Федорову (2000): Ш Ш Ш реактивная; токсическая; терминальная.
 3. По распространенности: Ш 1) 2) Местный: ограниченный (инфильтрат, абсцесс брюшной полости); неограниченный. Распространенный перитонит: диффузный (выходит за пределы зоны воспаления и охватывает более чем 2 анатомические области); разлитой(общий) охватывает значительную или всю зону брюшной полости. .
3. По распространенности: Ш 1) 2) Местный: ограниченный (инфильтрат, абсцесс брюшной полости); неограниченный. Распространенный перитонит: диффузный (выходит за пределы зоны воспаления и охватывает более чем 2 анатомические области); разлитой(общий) охватывает значительную или всю зону брюшной полости. .
 4. По виду микрофлоры: Ш Ш Ш смешанный колибациллярный анаэробный диплококковый синегнойный.
4. По виду микрофлоры: Ш Ш Ш смешанный колибациллярный анаэробный диплококковый синегнойный.
 5. По виду экссудата: Ш Ш Ш серозно-фибринозный, серозный гнойный
5. По виду экссудата: Ш Ш Ш серозно-фибринозный, серозный гнойный
 Клиника и Диагностика.
Клиника и Диагностика.
 Одним и важных симптомов послеоперационного перитонита – появление или усиление болей в животе, которые чаще всего возникают при несостоятельности швов анастомоза или культи двенадцатиперстной кишки в ранние сроки после операции (в течение первых 3 -4 суток после нее). Вначале они носят острый характер и локализуются в области несостоятельности швов, затем распространяются по каналам брюшной полости и по всему животу, становятся тупыми, постоянными. Интенсивность болей зависит от количества и характера поступающего в свободную брюшную полость содержимого желудочно-кишечного тракта. Эти боли следует дифференцировать с «физиологическими» , когда в эти же сроки послеоперационного периода (без осложнений) начинает восстанавливаться перистальтика кишечника, но они, как правило, меньшей интенсивности и исчезают с восстановлением перистальтики.
Одним и важных симптомов послеоперационного перитонита – появление или усиление болей в животе, которые чаще всего возникают при несостоятельности швов анастомоза или культи двенадцатиперстной кишки в ранние сроки после операции (в течение первых 3 -4 суток после нее). Вначале они носят острый характер и локализуются в области несостоятельности швов, затем распространяются по каналам брюшной полости и по всему животу, становятся тупыми, постоянными. Интенсивность болей зависит от количества и характера поступающего в свободную брюшную полость содержимого желудочно-кишечного тракта. Эти боли следует дифференцировать с «физиологическими» , когда в эти же сроки послеоперационного периода (без осложнений) начинает восстанавливаться перистальтика кишечника, но они, как правило, меньшей интенсивности и исчезают с восстановлением перистальтики.
 Важным клиническим признаком возникшего послеоперационного перитонита является тахикардия. Увеличение частоты пульса до 120 -140 ударов в минуту при отсутствии выраженной гипертермии и не снижающееся несмотря на рациональную коррекцию ОЦК, водно-электролитных нарушений и сердечно-легочной недостаточности, чаще всего свидетельствует о нарастающей эндогенной интоксикации вследствие развивающегося перитонита. Другим важным признаком перитонита следует считать стойкий парез кишечника, который не удается ликвидировать препаратами, устраняющими гипертонус симпатической нервной системы. У таких больных нередко «диагностируется» паралитическая или спаечная кишечная непроходимость и проводится неоправданная консервативная терапия, которая дает кратковременный «положительный» эффект (отхождение газов, уменьшение вздутия живота), но затем, в ближайшие 2 -3 часа, вновь нарастает вздутие живота, появляется рвота. Такое течение заболевания является бесспорным подтверждением наличия послеоперационного перитонита.
Важным клиническим признаком возникшего послеоперационного перитонита является тахикардия. Увеличение частоты пульса до 120 -140 ударов в минуту при отсутствии выраженной гипертермии и не снижающееся несмотря на рациональную коррекцию ОЦК, водно-электролитных нарушений и сердечно-легочной недостаточности, чаще всего свидетельствует о нарастающей эндогенной интоксикации вследствие развивающегося перитонита. Другим важным признаком перитонита следует считать стойкий парез кишечника, который не удается ликвидировать препаратами, устраняющими гипертонус симпатической нервной системы. У таких больных нередко «диагностируется» паралитическая или спаечная кишечная непроходимость и проводится неоправданная консервативная терапия, которая дает кратковременный «положительный» эффект (отхождение газов, уменьшение вздутия живота), но затем, в ближайшие 2 -3 часа, вновь нарастает вздутие живота, появляется рвота. Такое течение заболевания является бесспорным подтверждением наличия послеоперационного перитонита.
 Не менее важным признаком развития послеоперационного перитонита является наличие так называемого «светлого промежутка» , когда на фоне относительно благополучного течения раннего послеоперационного периода (в течение 3 -4 дней) наблюдается внезапное ухудшение состояния больного, сопровождающееся тахикардией, усилением пареза кишечника, сухостью языка и лабораторными признаками нарастания эндотоксикоза. Опорой диагностики являются: упорный парез кишечника, прогрессирование или сохранение интоксикационного синдрома при интенсивной детоксикационной терапии, развитие полиорганной недостаточности. Важно внимательное диагностическое наблюдение за больным и сопоставление полученных данных с прогнозируемыми у этого же пациента с нормальным послеоперационным течением. В сомнительных случаях диагностике могут помочь лучевые методы исследования. Это, прежде всего, относится к УЗИ можно использовать повторно в динамике, оно помогает идентифицировать скопление жидкости в отдельных областях брюшной полости, распознать начальные явления местного нарушения кишечной моторики в очаге воспаления.
Не менее важным признаком развития послеоперационного перитонита является наличие так называемого «светлого промежутка» , когда на фоне относительно благополучного течения раннего послеоперационного периода (в течение 3 -4 дней) наблюдается внезапное ухудшение состояния больного, сопровождающееся тахикардией, усилением пареза кишечника, сухостью языка и лабораторными признаками нарастания эндотоксикоза. Опорой диагностики являются: упорный парез кишечника, прогрессирование или сохранение интоксикационного синдрома при интенсивной детоксикационной терапии, развитие полиорганной недостаточности. Важно внимательное диагностическое наблюдение за больным и сопоставление полученных данных с прогнозируемыми у этого же пациента с нормальным послеоперационным течением. В сомнительных случаях диагностике могут помочь лучевые методы исследования. Это, прежде всего, относится к УЗИ можно использовать повторно в динамике, оно помогает идентифицировать скопление жидкости в отдельных областях брюшной полости, распознать начальные явления местного нарушения кишечной моторики в очаге воспаления.
 Использование рентгеноконтрастных методов исследования с применением жидких водорастворимых контрастных сред способствует раннему выявлению несостоятельности анастомозов в верхних отделах пищеварительного тракта. С этой же целью при наличии контрольного (улавливающего) дренажа, установленного во время операции в области наложенного анастомоза, можно провести «пробу» с метиленовым синим. Больной принимает несколько глотков красящего вещества, которое через дефект в анастомозе и дренажную трубку (при её проходимости) поступает наружу. Для диагностики перитонита многие авторы рекомендуют проводить лапароцентез с использованием методики «шарящего катетера» Наибольшую информацию послеоперационного перитонита дает лапароскопия, для чего достаточно снять 1 -2 шва с раны брюшной стенки и осторожно, без риска повреждения раздутых газами кишечных петель ввести в брюшную полость тубус лапароскопа. При этом опытному эндовидиохирургу нередко удается не только распознать причину перитонита, но и устранить ее путем санации ограниченного скопления экссудата, наложения швов на ограниченный дефект полого органа и целенаправленно установить дренажи.
Использование рентгеноконтрастных методов исследования с применением жидких водорастворимых контрастных сред способствует раннему выявлению несостоятельности анастомозов в верхних отделах пищеварительного тракта. С этой же целью при наличии контрольного (улавливающего) дренажа, установленного во время операции в области наложенного анастомоза, можно провести «пробу» с метиленовым синим. Больной принимает несколько глотков красящего вещества, которое через дефект в анастомозе и дренажную трубку (при её проходимости) поступает наружу. Для диагностики перитонита многие авторы рекомендуют проводить лапароцентез с использованием методики «шарящего катетера» Наибольшую информацию послеоперационного перитонита дает лапароскопия, для чего достаточно снять 1 -2 шва с раны брюшной стенки и осторожно, без риска повреждения раздутых газами кишечных петель ввести в брюшную полость тубус лапароскопа. При этом опытному эндовидиохирургу нередко удается не только распознать причину перитонита, но и устранить ее путем санации ограниченного скопления экссудата, наложения швов на ограниченный дефект полого органа и целенаправленно установить дренажи.
 Последним диагностическим актом остается диагностическая релапаратомия, которая должна быть выполнена также до появления явных признаков развивающегося перитонита. В зависимости от показаний выделяется два вида таких релапаратомий: запланированная (запрограммированная) и по возникшим показаниям. Запрограммированная релапаратомия выполняется в случае неуверенности хирурга в достаточно полном устранении источника перитонита вследствие технических трудностей или сомнениях жизнеспособности фрагментов кишки, а также невозможности выполнить полноценную санацию всех отделов брюшной полости во время первой операции. В таких случаях релапаратомия осуществляется через 12 -24 или в течение 48 часов. По показаниям она может выполняться повторно. Релапаратомия по возникшим показаниям выполняется в любое время, независимо от сроков выполненной операции.
Последним диагностическим актом остается диагностическая релапаратомия, которая должна быть выполнена также до появления явных признаков развивающегося перитонита. В зависимости от показаний выделяется два вида таких релапаратомий: запланированная (запрограммированная) и по возникшим показаниям. Запрограммированная релапаратомия выполняется в случае неуверенности хирурга в достаточно полном устранении источника перитонита вследствие технических трудностей или сомнениях жизнеспособности фрагментов кишки, а также невозможности выполнить полноценную санацию всех отделов брюшной полости во время первой операции. В таких случаях релапаратомия осуществляется через 12 -24 или в течение 48 часов. По показаниям она может выполняться повторно. Релапаратомия по возникшим показаниям выполняется в любое время, независимо от сроков выполненной операции.
 Основные признаки и симптомы послеоперационного перитонита: Ш Ш Ш наличие так называемого «светлого промежутка» ; ухудшение общего состояния больного; появление или усиление болей в животе; появление или усиление симптомов раздражения брюшины (напряжение мышц передней брюшной стенки, появление симптомов Щеткина. Блюмберга, Раздольского, Воскресенского и др. ); тахикардия; повышение температуры тела; стойкий парез кишечника; вздутие живота, тошнота, рвота; сухой язык, жажда; сохранение или усугубление синдрома интоксикации (лихорадка, тахикардия, гипотония и др. ) несмотря на интенсивное лечение; развитие или прогрессирование почечной, печеночной недостаточности; выраженный лейкоцитоз, нейтрофилез со сдвигом лейкоцитарной формулы влево.
Основные признаки и симптомы послеоперационного перитонита: Ш Ш Ш наличие так называемого «светлого промежутка» ; ухудшение общего состояния больного; появление или усиление болей в животе; появление или усиление симптомов раздражения брюшины (напряжение мышц передней брюшной стенки, появление симптомов Щеткина. Блюмберга, Раздольского, Воскресенского и др. ); тахикардия; повышение температуры тела; стойкий парез кишечника; вздутие живота, тошнота, рвота; сухой язык, жажда; сохранение или усугубление синдрома интоксикации (лихорадка, тахикардия, гипотония и др. ) несмотря на интенсивное лечение; развитие или прогрессирование почечной, печеночной недостаточности; выраженный лейкоцитоз, нейтрофилез со сдвигом лейкоцитарной формулы влево.
 Лечение больных с послеоперационным перитонитом только оперативное, сочетающееся с комплексом консервативных мероприятий по интенсивной терапии.
Лечение больных с послеоперационным перитонитом только оперативное, сочетающееся с комплексом консервативных мероприятий по интенсивной терапии.
 Алгоритм хирургического лечения послеоперационного перитонита 1. Предоперационная подготовка: Ш Катетеризация центральных вен. Ш Инфузионная терапия (коррекция гомеостаза). Ш Подготовка ЖКТ (опорожнение желудка). Ш Катетеризация мочевого пузыря (для контроля почасового диуреза). Ш Обезболивание: эндотрахеальный наркоз, перидуральная анестезия (в зависимости от степени тяжести больного и объема операции).
Алгоритм хирургического лечения послеоперационного перитонита 1. Предоперационная подготовка: Ш Катетеризация центральных вен. Ш Инфузионная терапия (коррекция гомеостаза). Ш Подготовка ЖКТ (опорожнение желудка). Ш Катетеризация мочевого пузыря (для контроля почасового диуреза). Ш Обезболивание: эндотрахеальный наркоз, перидуральная анестезия (в зависимости от степени тяжести больного и объема операции).
 Составляется индивидуальная программа инфузионной терапии, которая коррегируется в соответствии с основными показателями гомеостаза больного и должна включать: 1. Устранение клеточной дегидратации – струйное (при наличии сердечнолегочной недостаточности – капельное) внутривенное введение низкоконцентрированных полиионных кристалоидных растворов в количестве 1000 -1500 мл. 2. Восстановление ОЦК (введение 400 -500 мл коллоидных растворов). 3. Восстановление ионно-электролитных, коллоидно-осмотических и кислотно-основных отношений. 4. Устранение тканевой гипоксии (восстановление внешнего дыхания) с использованием современной аппаратуры и вспомогательных режимов вентиляции. 5. Коррекция центральной и периферической гемодинамики. У абсолютного большинства пациентов сроки подготовки к операции не должны превышать 1, 5 -2 часов.
Составляется индивидуальная программа инфузионной терапии, которая коррегируется в соответствии с основными показателями гомеостаза больного и должна включать: 1. Устранение клеточной дегидратации – струйное (при наличии сердечнолегочной недостаточности – капельное) внутривенное введение низкоконцентрированных полиионных кристалоидных растворов в количестве 1000 -1500 мл. 2. Восстановление ОЦК (введение 400 -500 мл коллоидных растворов). 3. Восстановление ионно-электролитных, коллоидно-осмотических и кислотно-основных отношений. 4. Устранение тканевой гипоксии (восстановление внешнего дыхания) с использованием современной аппаратуры и вспомогательных режимов вентиляции. 5. Коррекция центральной и периферической гемодинамики. У абсолютного большинства пациентов сроки подготовки к операции не должны превышать 1, 5 -2 часов.
 2. Хирургическая тактика: Релапаротомия или видеолапароскопия. Ш Устранение, изоляция источника перитонита. Ш Интраоперационная санация брюшной полости. Ш Декомпрессия желудка, кишечника. Ш Дренирование брюшной полости (по показаниям). Ш Ушивание лапаротомной раны: наглухо, провизорными швами, лапаростомия. Ш
2. Хирургическая тактика: Релапаротомия или видеолапароскопия. Ш Устранение, изоляция источника перитонита. Ш Интраоперационная санация брюшной полости. Ш Декомпрессия желудка, кишечника. Ш Дренирование брюшной полости (по показаниям). Ш Ушивание лапаротомной раны: наглухо, провизорными швами, лапаростомия. Ш
 3. Антибактериальная терапия. У тяжелой и крайне тяжелой категории больных назначаются антибиотики резерва (цефалоспорины 4 поколения, карбапенемы).
3. Антибактериальная терапия. У тяжелой и крайне тяжелой категории больных назначаются антибиотики резерва (цефалоспорины 4 поколения, карбапенемы).
 На выбор антибиотика существенное влияние оказывает локализация первичного очага. В зависимости от того, является источником инфицирования верхний отдел желудочно-кишечного тракта или нижний, желчевыводящие или мочевыводящие пути, определяется наиболее значимая микрофлора, вегетирующая в этой зоне, что и определяет назначение этиотропного антибиотика. Важнейшим фактором выбора антибиотика является тяжесть состояния больного и степень органной недостаточности. В зависимости от степени тяжести состояния больного выбирается та или иная схема антибактериальной терапии: чем тяжелее состояние больного, тем более мощные и менее токсичные антибиотики должны применяться. Использование антибиотиков резерва (цефалоспорные IV поколения, карбопинемы) сразу, с момента начала антибактериальной терапии у тяжелой и крайне тяжелой категории больных обеспечивает лучший прогноз за счет широкого спектра и меньшей токсичности. При выборе антибиотика необходимо учитывать данные эпидемиологического мониторинга за микрофлорой и госпитальные штаммы, вегетирующие в отделениях интенсивной терапии и общехирургического профиля.
На выбор антибиотика существенное влияние оказывает локализация первичного очага. В зависимости от того, является источником инфицирования верхний отдел желудочно-кишечного тракта или нижний, желчевыводящие или мочевыводящие пути, определяется наиболее значимая микрофлора, вегетирующая в этой зоне, что и определяет назначение этиотропного антибиотика. Важнейшим фактором выбора антибиотика является тяжесть состояния больного и степень органной недостаточности. В зависимости от степени тяжести состояния больного выбирается та или иная схема антибактериальной терапии: чем тяжелее состояние больного, тем более мощные и менее токсичные антибиотики должны применяться. Использование антибиотиков резерва (цефалоспорные IV поколения, карбопинемы) сразу, с момента начала антибактериальной терапии у тяжелой и крайне тяжелой категории больных обеспечивает лучший прогноз за счет широкого спектра и меньшей токсичности. При выборе антибиотика необходимо учитывать данные эпидемиологического мониторинга за микрофлорой и госпитальные штаммы, вегетирующие в отделениях интенсивной терапии и общехирургического профиля.
 Учитывая достаточно частое участие метициллинрезистентного золотистого стафилококка, препаратами выбора становятся ванкомицин или тейкопланин. Рекомендуется также применять зивокс, представитель новой группы антибиотиков (линкозамины), активного против указанного возбудителя. Грамотрицательные микроорганизмы перекрываются цефалоспоринами IV поколения (цефепим), карбапинемами (имипенем/целастатин, меропенем, последний особенно эффективен при инфекциях, вызванных Psendomonas aeruginosa).
Учитывая достаточно частое участие метициллинрезистентного золотистого стафилококка, препаратами выбора становятся ванкомицин или тейкопланин. Рекомендуется также применять зивокс, представитель новой группы антибиотиков (линкозамины), активного против указанного возбудителя. Грамотрицательные микроорганизмы перекрываются цефалоспоринами IV поколения (цефепим), карбапинемами (имипенем/целастатин, меропенем, последний особенно эффективен при инфекциях, вызванных Psendomonas aeruginosa).
 4. Корригирующая терапия в послеоперационном периоде. Ш Ш Ш Адекватное обезболивание. Стабилизация кровообращения с восстановлением ОЦК. Нормализация дыхательной функции (инсуфляция О 2, по показаниям ИВЛ, ГБО). Нормализация водно-электролитного и кислотно-щелочного состояния, микроциркуляции и метаболических расстройств. Коррекция гипопротеинемии и анемии (переливание нативной и сухой плазмы, альбумина, протеина, свежецитратной донорской крови). Парентеральное питание (белковые препараты и жировые эмульсии, концентрированные растворы глюкозы с инсулином). Восстановление функции желудочно-кишечного тракта. Энтеральное зондовое питание. Иммунокоррекция. Коррекция нарушений свертывания крови и протеолиза. Детоксикация (инфузионная терапия, форсированный диурез, методы экстракорпоральной детоксикации). 5. Профилактика и лечение полиорганной недостаточности, абдоминального сепсиса.
4. Корригирующая терапия в послеоперационном периоде. Ш Ш Ш Адекватное обезболивание. Стабилизация кровообращения с восстановлением ОЦК. Нормализация дыхательной функции (инсуфляция О 2, по показаниям ИВЛ, ГБО). Нормализация водно-электролитного и кислотно-щелочного состояния, микроциркуляции и метаболических расстройств. Коррекция гипопротеинемии и анемии (переливание нативной и сухой плазмы, альбумина, протеина, свежецитратной донорской крови). Парентеральное питание (белковые препараты и жировые эмульсии, концентрированные растворы глюкозы с инсулином). Восстановление функции желудочно-кишечного тракта. Энтеральное зондовое питание. Иммунокоррекция. Коррекция нарушений свертывания крови и протеолиза. Детоксикация (инфузионная терапия, форсированный диурез, методы экстракорпоральной детоксикации). 5. Профилактика и лечение полиорганной недостаточности, абдоминального сепсиса.
 Хирургическое лечение.
Хирургическое лечение.
 Доступ Релапаратомию следует выполнять через тот же доступ, который был применен при первой операции. При необходимости (для полноценной санации всех отделов брюшной полости) его можно продолжить вверх или/и вниз.
Доступ Релапаратомию следует выполнять через тот же доступ, который был применен при первой операции. При необходимости (для полноценной санации всех отделов брюшной полости) его можно продолжить вверх или/и вниз.
 После вскрытия брюшной полости по возможности полно удаляется патологическое содержимое (гной, желчь, сгустки крови, содержимое кишечника, каловые массы и т. д. ). Наиболее полноценно и менее травматично это выполняется с помощью электроотсоса, снабженного специальным наконечником. Особое внимание обращается на места скопления экссудата (поддиафрагмальные пространства, боковые каналы, полость малого таза, подпеченочное пространство). После чего в корень брыжейки тонкой кишки вводится 150 -200 мл 0, 25 % раствора новокаина или адекватной дозы лидокаина. Затем производится тщательная ревизия органов брюшной полости для выявления источника перитонита. В первую очередь ревизируется область оперативного вмешательства, проверяется состоятельность и герметичность швов наложенного анастомоза, культи двенадцатиперстной кишки, целостность органов брюшной полости. Для устранения источника перитонита используется наиболее простой и быстрый способ. При этом необходимо соизмерять объем вмешательства с тяжестью состояния больного и не расширять операцию, стремясь к радикализму.
После вскрытия брюшной полости по возможности полно удаляется патологическое содержимое (гной, желчь, сгустки крови, содержимое кишечника, каловые массы и т. д. ). Наиболее полноценно и менее травматично это выполняется с помощью электроотсоса, снабженного специальным наконечником. Особое внимание обращается на места скопления экссудата (поддиафрагмальные пространства, боковые каналы, полость малого таза, подпеченочное пространство). После чего в корень брыжейки тонкой кишки вводится 150 -200 мл 0, 25 % раствора новокаина или адекватной дозы лидокаина. Затем производится тщательная ревизия органов брюшной полости для выявления источника перитонита. В первую очередь ревизируется область оперативного вмешательства, проверяется состоятельность и герметичность швов наложенного анастомоза, культи двенадцатиперстной кишки, целостность органов брюшной полости. Для устранения источника перитонита используется наиболее простой и быстрый способ. При этом необходимо соизмерять объем вмешательства с тяжестью состояния больного и не расширять операцию, стремясь к радикализму.
 Следующий этап операции – санация брюшной полости. Санация состоит в дополнительной ревизии после устранения источника перитонита и тщательном удалении экссудата и патологического содержимого из брюшной полости. При распространенном (разлитом) перитоните брюшная полость промывается многократно стерильным раствором. Используется обычный физиологический раствор, раствор фурацилина. Промывание осуществляется щадяще, без эвентрации кишечных петель. Подогретый до температуры 35 -38 ºС раствор заливают в брюшную полость в таком количестве, чтобы петли кишок плавали в нем. После промывания брюшной полости раствор удаляется с помощью электроотсоса. Промывание производится до «чистой воды» . Твердые частички пищевых масс, кала, пленки фибрина и т. д. осторожно удаляются пинцетом или тупфером, смоченным в растворе новокаина. Для санации брюшной полости обычно используют 5 -10 литров раствора. Для достижения бактерицидного действия в последние порции промывной жидкости добавляется 5 мл 1 % раствора диоксидина на 1 литр физиологического раствора или используется 0, 9 % раствор гипохлорида натрия. Применение для этих целей водного раствора хлоргексидина приводит к значительному возрастанию эндогенной интоксикации и поэтому от этого способа санации лучше воздержаться.
Следующий этап операции – санация брюшной полости. Санация состоит в дополнительной ревизии после устранения источника перитонита и тщательном удалении экссудата и патологического содержимого из брюшной полости. При распространенном (разлитом) перитоните брюшная полость промывается многократно стерильным раствором. Используется обычный физиологический раствор, раствор фурацилина. Промывание осуществляется щадяще, без эвентрации кишечных петель. Подогретый до температуры 35 -38 ºС раствор заливают в брюшную полость в таком количестве, чтобы петли кишок плавали в нем. После промывания брюшной полости раствор удаляется с помощью электроотсоса. Промывание производится до «чистой воды» . Твердые частички пищевых масс, кала, пленки фибрина и т. д. осторожно удаляются пинцетом или тупфером, смоченным в растворе новокаина. Для санации брюшной полости обычно используют 5 -10 литров раствора. Для достижения бактерицидного действия в последние порции промывной жидкости добавляется 5 мл 1 % раствора диоксидина на 1 литр физиологического раствора или используется 0, 9 % раствор гипохлорида натрия. Применение для этих целей водного раствора хлоргексидина приводит к значительному возрастанию эндогенной интоксикации и поэтому от этого способа санации лучше воздержаться.
 Затем решается вопрос о дренировании тонкой кишки. Оно показано при выраженных признаках паралитической непроходимости кишечника. Наличие резко растянутых содержимым петель тонкой кишки с дряблыми синюшными стенками, покрытыми фибрином, с темными пятнами субсерозных кровоизлияний следует считать показанием к дренированию кишечной трубки или её резекции. Для более объективной оценки возможностей самостоятельного восстановления моторики кишечника при перитоните можно использовать метод трансиллюминационной тензометрии, который позволяет определить режим внутристеночного кровотока. Отсутствие пульсирующего внутристеночного артериального кровотока, падение уровня АД до 40 мм рт. ст. и ниже указывают на глубокие ишемические изменения интрамурального аппарата. Декомпрессия тонкой кишки осуществляется путем назогастроэнтерального дренирования зондом Миллера-Эботта. При этом особое внимание обращается на опорожнение и пролонгированное дренирование начального отдела тощей кишки (50 -70 см от связки Трейца), где содержимое представляет наибольшую угрозу развития эндотоксикоза.
Затем решается вопрос о дренировании тонкой кишки. Оно показано при выраженных признаках паралитической непроходимости кишечника. Наличие резко растянутых содержимым петель тонкой кишки с дряблыми синюшными стенками, покрытыми фибрином, с темными пятнами субсерозных кровоизлияний следует считать показанием к дренированию кишечной трубки или её резекции. Для более объективной оценки возможностей самостоятельного восстановления моторики кишечника при перитоните можно использовать метод трансиллюминационной тензометрии, который позволяет определить режим внутристеночного кровотока. Отсутствие пульсирующего внутристеночного артериального кровотока, падение уровня АД до 40 мм рт. ст. и ниже указывают на глубокие ишемические изменения интрамурального аппарата. Декомпрессия тонкой кишки осуществляется путем назогастроэнтерального дренирования зондом Миллера-Эботта. При этом особое внимание обращается на опорожнение и пролонгированное дренирование начального отдела тощей кишки (50 -70 см от связки Трейца), где содержимое представляет наибольшую угрозу развития эндотоксикоза.
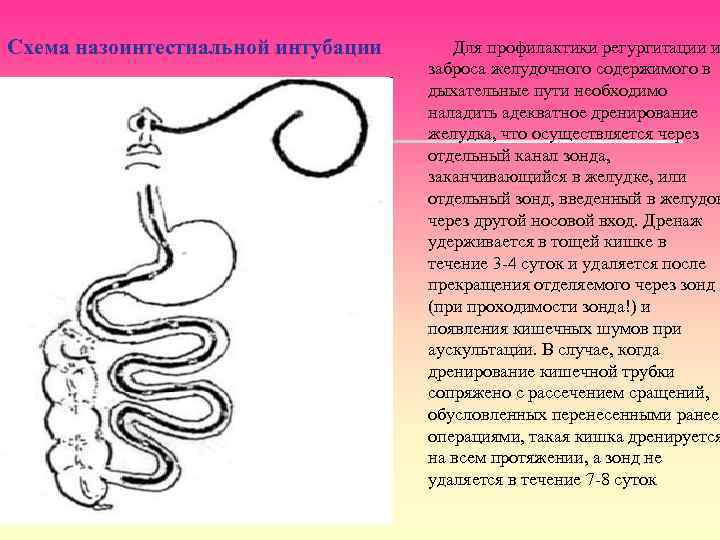 Схема назоинтестиальной интубации Для профилактики регургитации и заброса желудочного содержимого в дыхательные пути необходимо наладить адекватное дренирование желудка, что осуществляется через отдельный канал зонда, заканчивающийся в желудке, или отдельный зонд, введенный в желудок через другой носовой вход. Дренаж удерживается в тощей кишке в течение 3 -4 суток и удаляется после прекращения отделяемого через зонд (при проходимости зонда!) и появления кишечных шумов при аускультации. В случае, когда дренирование кишечной трубки сопряжено с рассечением сращений, обусловленных перенесенными ранее операциями, такая кишка дренируется на всем протяжении, а зонд не удаляется в течение 7 -8 суток
Схема назоинтестиальной интубации Для профилактики регургитации и заброса желудочного содержимого в дыхательные пути необходимо наладить адекватное дренирование желудка, что осуществляется через отдельный канал зонда, заканчивающийся в желудке, или отдельный зонд, введенный в желудок через другой носовой вход. Дренаж удерживается в тощей кишке в течение 3 -4 суток и удаляется после прекращения отделяемого через зонд (при проходимости зонда!) и появления кишечных шумов при аускультации. В случае, когда дренирование кишечной трубки сопряжено с рассечением сращений, обусловленных перенесенными ранее операциями, такая кишка дренируется на всем протяжении, а зонд не удаляется в течение 7 -8 суток
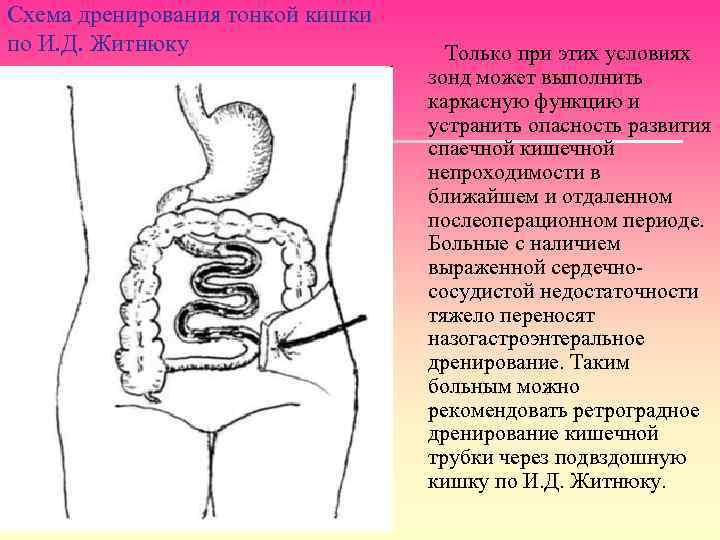 Схема дренирования тонкой кишки по И. Д. Житнюку Только при этих условиях зонд может выполнить каркасную функцию и устранить опасность развития спаечной кишечной непроходимости в ближайшем и отдаленном послеоперационном периоде. Больные с наличием выраженной сердечнососудистой недостаточности тяжело переносят назогастроэнтеральное дренирование. Таким больным можно рекомендовать ретроградное дренирование кишечной трубки через подвздошную кишку по И. Д. Житнюку.
Схема дренирования тонкой кишки по И. Д. Житнюку Только при этих условиях зонд может выполнить каркасную функцию и устранить опасность развития спаечной кишечной непроходимости в ближайшем и отдаленном послеоперационном периоде. Больные с наличием выраженной сердечнососудистой недостаточности тяжело переносят назогастроэнтеральное дренирование. Таким больным можно рекомендовать ретроградное дренирование кишечной трубки через подвздошную кишку по И. Д. Житнюку.
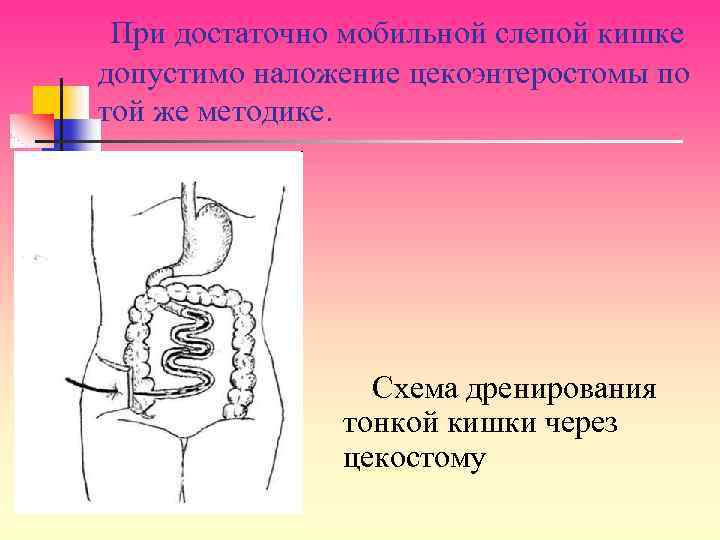 При достаточно мобильной слепой кишке допустимо наложение цекоэнтеростомы по той же методике. Схема дренирования тонкой кишки через цекостому
При достаточно мобильной слепой кишке допустимо наложение цекоэнтеростомы по той же методике. Схема дренирования тонкой кишки через цекостому
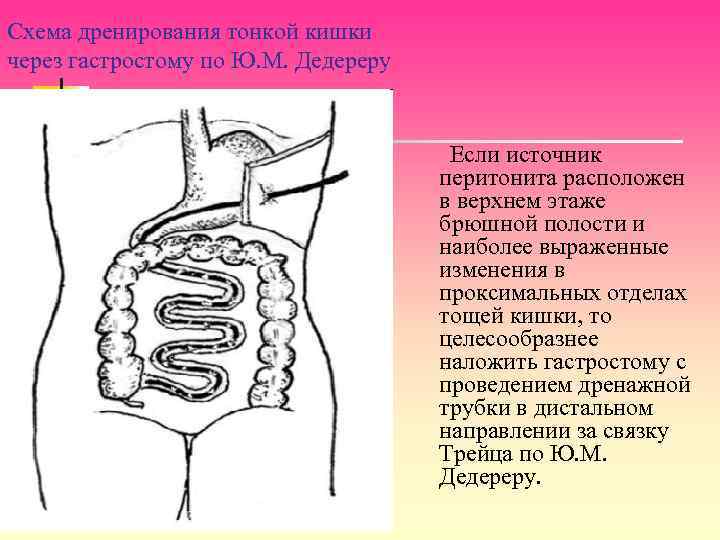 Схема дренирования тонкой кишки через гастростому по Ю. М. Дедереру Если источник перитонита расположен в верхнем этаже брюшной полости и наиболее выраженные изменения в проксимальных отделах тощей кишки, то целесообразнее наложить гастростому с проведением дренажной трубки в дистальном направлении за связку Трейца по Ю. М. Дедереру.
Схема дренирования тонкой кишки через гастростому по Ю. М. Дедереру Если источник перитонита расположен в верхнем этаже брюшной полости и наиболее выраженные изменения в проксимальных отделах тощей кишки, то целесообразнее наложить гастростому с проведением дренажной трубки в дистальном направлении за связку Трейца по Ю. М. Дедереру.
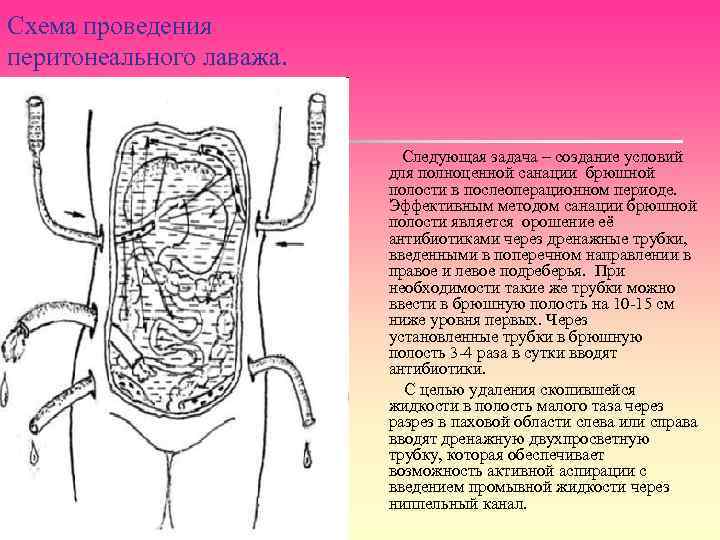 Схема проведения перитонеального лаважа. Следующая задача – создание условий для полноценной санации брюшной полости в послеоперационном периоде. Эффективным методом санации брюшной полости является орошение её антибиотиками через дренажные трубки, введенными в поперечном направлении в правое и левое подреберья. При необходимости такие же трубки можно ввести в брюшную полость на 10 -15 см ниже уровня первых. Через установленные трубки в брюшную полость 3 -4 раза в сутки вводят антибиотики. С целью удаления скопившейся жидкости в полость малого таза через разрез в паховой области слева или справа вводят дренажную двухпросветную трубку, которая обеспечивает возможность активной аспирации с введением промывной жидкости через ниппельный канал.
Схема проведения перитонеального лаважа. Следующая задача – создание условий для полноценной санации брюшной полости в послеоперационном периоде. Эффективным методом санации брюшной полости является орошение её антибиотиками через дренажные трубки, введенными в поперечном направлении в правое и левое подреберья. При необходимости такие же трубки можно ввести в брюшную полость на 10 -15 см ниже уровня первых. Через установленные трубки в брюшную полость 3 -4 раза в сутки вводят антибиотики. С целью удаления скопившейся жидкости в полость малого таза через разрез в паховой области слева или справа вводят дренажную двухпросветную трубку, которая обеспечивает возможность активной аспирации с введением промывной жидкости через ниппельный канал.
 Завершается операция при полноценно выполненной санации брюшной полости ушиванием её раны. При нагноении операционной раны производится её радикальная хирургическая обработка. При наличии выраженного кишечного пареза, выраженных признаках воспаления висцеральной и париетальной брюшины осуществляется ушивание только кожи с подкожной клетчаткой. Это позволяет значительно снизить внутрибрюшное давление в первые дни после операции и обеспечить возможность выполнения повторной запрограммированной санации брюшной полости через сутки-двое после операции. При запрограммированной санации брюшной полости на лапаратомную рану можно наложить «швы-бантики» или вшить в рану застежку-молнию
Завершается операция при полноценно выполненной санации брюшной полости ушиванием её раны. При нагноении операционной раны производится её радикальная хирургическая обработка. При наличии выраженного кишечного пареза, выраженных признаках воспаления висцеральной и париетальной брюшины осуществляется ушивание только кожи с подкожной клетчаткой. Это позволяет значительно снизить внутрибрюшное давление в первые дни после операции и обеспечить возможность выполнения повторной запрограммированной санации брюшной полости через сутки-двое после операции. При запрограммированной санации брюшной полости на лапаратомную рану можно наложить «швы-бантики» или вшить в рану застежку-молнию
 Схема ушивания лапаротомной раны на «бантики» : 1 – кожа; 2 – подкожная клетчатка; 3 – прямая мышца живота; 4 – париетальная брюшина (в шов не захватывается)
Схема ушивания лапаротомной раны на «бантики» : 1 – кожа; 2 – подкожная клетчатка; 3 – прямая мышца живота; 4 – париетальная брюшина (в шов не захватывается)
 Схема лапаростомии для плановой санации брюшной полости. В рану вшита застежка-молния
Схема лапаростомии для плановой санации брюшной полости. В рану вшита застежка-молния
 Список литературы • • http: //lekmed. ru/info/literatyra/hiryrgicheskie-zabolevaniya Проф. Н. Н. Каншин «Хирургическое лечение послеоперационного перитонита, вызванного несостоятельностью кишечных швов» М. : ПРОФИЛЬ, 2004 - 64 с. В. Н. Бордаков, В. Г. Богдан «Послеоперационный перитонит: терминология и классификация. » http: //www. myrtus. ru/catalog/peritonit.
Список литературы • • http: //lekmed. ru/info/literatyra/hiryrgicheskie-zabolevaniya Проф. Н. Н. Каншин «Хирургическое лечение послеоперационного перитонита, вызванного несостоятельностью кишечных швов» М. : ПРОФИЛЬ, 2004 - 64 с. В. Н. Бордаков, В. Г. Богдан «Послеоперационный перитонит: терминология и классификация. » http: //www. myrtus. ru/catalog/peritonit.
 Спасибо за внимание!!!
Спасибо за внимание!!!


