Послеоперационный период.pptx
- Количество слайдов: 35
 Послеоперационный период.
Послеоперационный период.
 Определение • Послеоперационный период – промежуток времени от окончания операции до того момента, когда у больного восстанавливается трудоспособность или состояние его становится стабильным, т. е. четко определяется исход оперативного вмешательства • Послеоперационный период - промежуток времени лечения больного, который начинается с момента окончания операции и продолжается до восстановления его трудоспособности. (БМЭ)
Определение • Послеоперационный период – промежуток времени от окончания операции до того момента, когда у больного восстанавливается трудоспособность или состояние его становится стабильным, т. е. четко определяется исход оперативного вмешательства • Послеоперационный период - промежуток времени лечения больного, который начинается с момента окончания операции и продолжается до восстановления его трудоспособности. (БМЭ)
 Физиологические фазы послеоперационного периода. 1. Катаболическая – 5 -7 дней. Ø Усиливается катаболизм – отмечается повышенный распад белка – до 30 и более грамм в сутки; Ø Активируется симпато-адреналовая система; Ø Нарушаются процессы микроциркуляции и окислительно-восстановительные процессы в тканях – как следствие, развивается тканевая гипоксия, тканевой ацидоз. Ø Течение катаболической фазы резко усугубляется от присоединения осложнений.
Физиологические фазы послеоперационного периода. 1. Катаболическая – 5 -7 дней. Ø Усиливается катаболизм – отмечается повышенный распад белка – до 30 и более грамм в сутки; Ø Активируется симпато-адреналовая система; Ø Нарушаются процессы микроциркуляции и окислительно-восстановительные процессы в тканях – как следствие, развивается тканевая гипоксия, тканевой ацидоз. Ø Течение катаболической фазы резко усугубляется от присоединения осложнений.
 Физиологические фазы послеоперационного периода. 2. Обратного развития – длительность 3 -5 суток Ø Снижается активность симпато-адреналовой системы; Ø Усиливаются процессы синтеза белка, гликогена, жиров; 3. Анаболическая фаза – длительность зависит от степени травматичности вмешательства, наличия осложнений, сопутствующей патологии и др. факторов. В среднем до 2 -4 недель. Преобладают репаративные процессы.
Физиологические фазы послеоперационного периода. 2. Обратного развития – длительность 3 -5 суток Ø Снижается активность симпато-адреналовой системы; Ø Усиливаются процессы синтеза белка, гликогена, жиров; 3. Анаболическая фаза – длительность зависит от степени травматичности вмешательства, наличия осложнений, сопутствующей патологии и др. факторов. В среднем до 2 -4 недель. Преобладают репаративные процессы.
 Клинические фазы послеоперационного периода. ü Ранняя – первые 3 -5 суток после операции; ü Поздняя фаза – 2 -3 недели после операции /часто до момента выписки из стационара/; ü Отдаленная фаза /реабилитации/ – до восстановления трудоспособности (или иного определенного исхода), в среднем от 2 недель до 2 -3 месяцев.
Клинические фазы послеоперационного периода. ü Ранняя – первые 3 -5 суток после операции; ü Поздняя фаза – 2 -3 недели после операции /часто до момента выписки из стационара/; ü Отдаленная фаза /реабилитации/ – до восстановления трудоспособности (или иного определенного исхода), в среднем от 2 недель до 2 -3 месяцев.
 Виды послеоперационного периода. Ø нормальный; Ø осложненный;
Виды послеоперационного периода. Ø нормальный; Ø осложненный;
 Основные задачи ведения больного в послеоперационном периоде. • Профилактика осложнений; • Коррекция внутренней среды организма; • Стимуляция репаративных процессов;
Основные задачи ведения больного в послеоперационном периоде. • Профилактика осложнений; • Коррекция внутренней среды организма; • Стимуляция репаративных процессов;
 Послеоперационные осложнения. Причины. • Тактические ошибки. • Технические ошибки. • Переоценка возможностей организма перенести операцию. • Наличие сопутствующей патологии. • Несоблюдение больным больничного режима.
Послеоперационные осложнения. Причины. • Тактические ошибки. • Технические ошибки. • Переоценка возможностей организма перенести операцию. • Наличие сопутствующей патологии. • Несоблюдение больным больничного режима.
 Классификация осложнений • Осложнения со стороны операционной раны. • Осложнения в органах и системах, на которых проводилось оперативное вмешательство. • Осложнения в органах, на которые оперативное вмешательство непосредственного влияния не оказывало.
Классификация осложнений • Осложнения со стороны операционной раны. • Осложнения в органах и системах, на которых проводилось оперативное вмешательство. • Осложнения в органах, на которые оперативное вмешательство непосредственного влияния не оказывало.
 Осложнения со стороны операционной раны. Кровотечение; Образование гематом; Формирование воспалительных инфильтратов; Нагноение с образованием абсцессов или флегмоны; • Расхождение краев раны с выпадением внутренних органов (эвентрация) – вследствие развития воспалительного процесса, снижении регенеративных процессов; • •
Осложнения со стороны операционной раны. Кровотечение; Образование гематом; Формирование воспалительных инфильтратов; Нагноение с образованием абсцессов или флегмоны; • Расхождение краев раны с выпадением внутренних органов (эвентрация) – вследствие развития воспалительного процесса, снижении регенеративных процессов; • •
 Осложнения в органах и системах, подвергаемых оперативному вмешательству. • Осложнения, проявившиеся непосредственно во время операции. Ø Кровотечение (малая потеря крови, большая потеря крови). Ø Повреждение органов и тканей. Ø Тромбоэмболические осложнения. Ø Осложнения анестезии.
Осложнения в органах и системах, подвергаемых оперативному вмешательству. • Осложнения, проявившиеся непосредственно во время операции. Ø Кровотечение (малая потеря крови, большая потеря крови). Ø Повреждение органов и тканей. Ø Тромбоэмболические осложнения. Ø Осложнения анестезии.
 Осложнения в органах и системах, подвергаемых оперативному вмешательству. • Вторичные кровотечения (причины: соскальзывание лигатуры с кровеносного сосуда; развите гнойного процесса -эрозивное). • Развитие гнойных процессов в зоне оперативного вмешательства. • Расхождение швов. • Нарушение функций органов после вмешательств на них (нарушение проходимости ЖКТ, желчевыводящих путей).
Осложнения в органах и системах, подвергаемых оперативному вмешательству. • Вторичные кровотечения (причины: соскальзывание лигатуры с кровеносного сосуда; развите гнойного процесса -эрозивное). • Развитие гнойных процессов в зоне оперативного вмешательства. • Расхождение швов. • Нарушение функций органов после вмешательств на них (нарушение проходимости ЖКТ, желчевыводящих путей).
 Осложнения со стороны сердечнососудистой системы. 1. Первичные – когда имеет место развитие сердечной недостаточности из-за болезни самого сердца; ü Острая сердечнососудистая недостаточность; ü Инфаркт миокарда; аритмии и др. ; ü Коллапс /токсический, аллергический, анафилактический, кардио- и неврогенный/; ü Тромбозы и эмболии 2. Вторичные – сердечная недостаточность развивается на фоне тяжелого патологического процесса (гнойная интоксикация, кровопотеря и др. );
Осложнения со стороны сердечнососудистой системы. 1. Первичные – когда имеет место развитие сердечной недостаточности из-за болезни самого сердца; ü Острая сердечнососудистая недостаточность; ü Инфаркт миокарда; аритмии и др. ; ü Коллапс /токсический, аллергический, анафилактический, кардио- и неврогенный/; ü Тромбозы и эмболии 2. Вторичные – сердечная недостаточность развивается на фоне тяжелого патологического процесса (гнойная интоксикация, кровопотеря и др. );
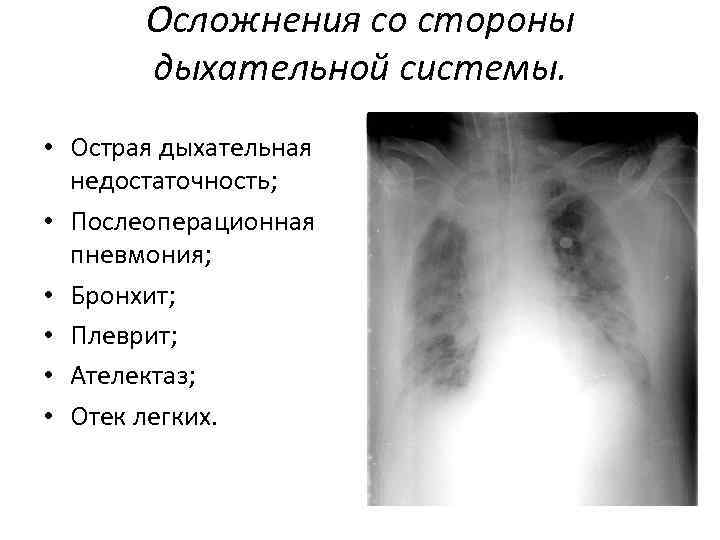 Осложнения со стороны дыхательной системы. • Острая дыхательная недостаточность; • Послеоперационная пневмония; • Бронхит; • Плеврит; • Ателектаз; • Отек легких.
Осложнения со стороны дыхательной системы. • Острая дыхательная недостаточность; • Послеоперационная пневмония; • Бронхит; • Плеврит; • Ателектаз; • Отек легких.
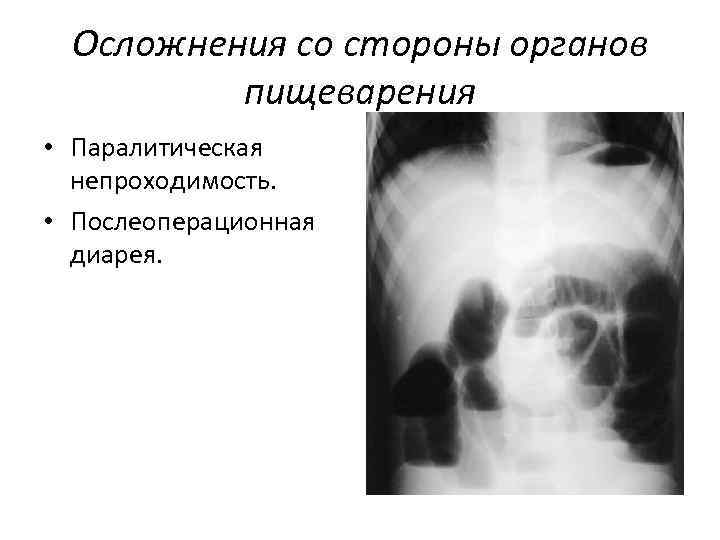 Осложнения со стороны органов пищеварения • Паралитическая непроходимость. • Послеоперационная диарея.
Осложнения со стороны органов пищеварения • Паралитическая непроходимость. • Послеоперационная диарея.
 Осложнения со стороны нервной системы и психической сферы • • • боли; нарушение сна; п/о психозы; парестезии; параличи.
Осложнения со стороны нервной системы и психической сферы • • • боли; нарушение сна; п/о психозы; парестезии; параличи.
 Другие осложнения • Осложнения со стороны печени. • Печеночная недостаточность /желтуха, интоксикация/. • Осложнения со стороны мочевыделительной системы. • острая почечная недостаточность /олигурия, анурия/; • острая задержка мочи /рефлекторная/ ишурия; • обострение имеющейся патологии /пиелонефрит/; • воспалительные заболевания /пиелонефрит, цистит, уретрит/
Другие осложнения • Осложнения со стороны печени. • Печеночная недостаточность /желтуха, интоксикация/. • Осложнения со стороны мочевыделительной системы. • острая почечная недостаточность /олигурия, анурия/; • острая задержка мочи /рефлекторная/ ишурия; • обострение имеющейся патологии /пиелонефрит/; • воспалительные заболевания /пиелонефрит, цистит, уретрит/
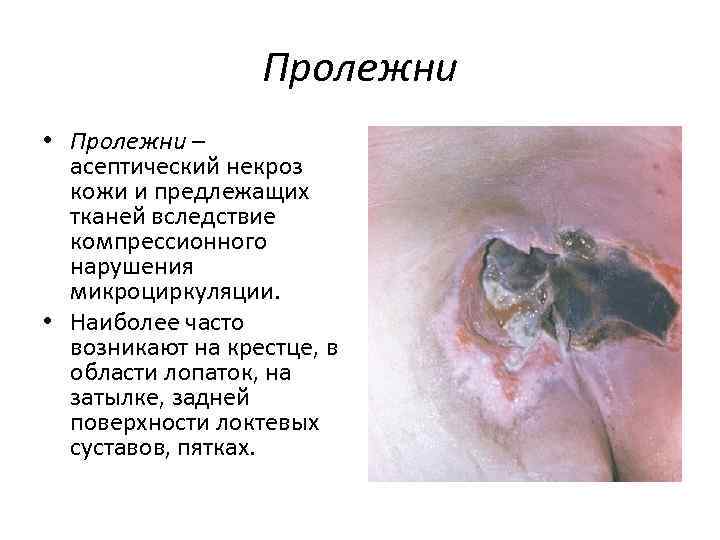 Пролежни • Пролежни – асептический некроз кожи и предлежащих тканей вследствие компрессионного нарушения микроциркуляции. • Наиболее часто возникают на крестце, в области лопаток, на затылке, задней поверхности локтевых суставов, пятках.
Пролежни • Пролежни – асептический некроз кожи и предлежащих тканей вследствие компрессионного нарушения микроциркуляции. • Наиболее часто возникают на крестце, в области лопаток, на затылке, задней поверхности локтевых суставов, пятках.
 Профилактика пролежней • • • Ранняя активизация; Разгрузка соответствующих областей тела; Гладкая поверхность кровати; Обработка кожи антисептиками; Физиотерапия; Противопролежневый массаж;
Профилактика пролежней • • • Ранняя активизация; Разгрузка соответствующих областей тела; Гладкая поверхность кровати; Обработка кожи антисептиками; Физиотерапия; Противопролежневый массаж;
 Тромботические и тромбоэмболические осложнения у больных хирургического профиля. • Тромбоз глубоких вен голени и таза (ТГВ) • Тромбоэмболия легочных артерий (ТЭЛА) • ДВС – синдром (синдром диссеминированного внутрисосудистого свертывания крови)
Тромботические и тромбоэмболические осложнения у больных хирургического профиля. • Тромбоз глубоких вен голени и таза (ТГВ) • Тромбоэмболия легочных артерий (ТЭЛА) • ДВС – синдром (синдром диссеминированного внутрисосудистого свертывания крови)
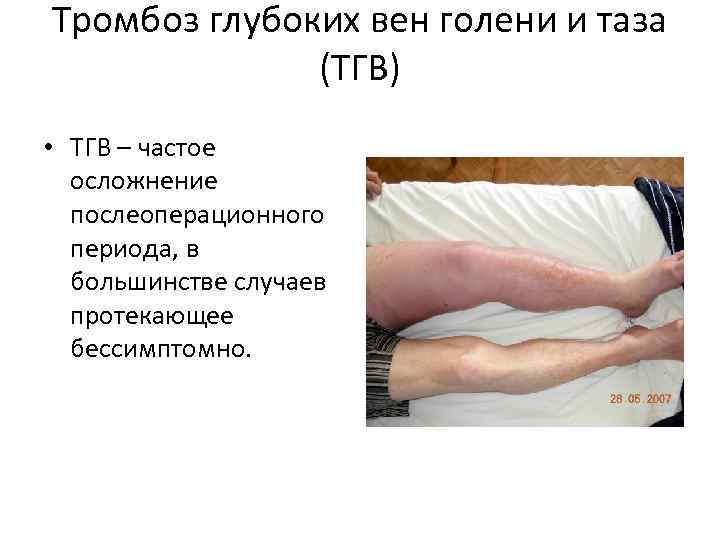 Тромбоз глубоких вен голени и таза (ТГВ) • ТГВ – частое осложнение послеоперационного периода, в большинстве случаев протекающее бессимптомно.
Тромбоз глубоких вен голени и таза (ТГВ) • ТГВ – частое осложнение послеоперационного периода, в большинстве случаев протекающее бессимптомно.
 Тромбоз глубоких вен голени и таза (ТГВ) Диагностика: v клиника v ультразвуковое ангиосканнирование v рентгеноконтрастная флебография. тесты.
Тромбоз глубоких вен голени и таза (ТГВ) Диагностика: v клиника v ультразвуковое ангиосканнирование v рентгеноконтрастная флебография. тесты.
 Тромбоз глубоких вен голени и таза (ТГВ) Задачи лечения: • предотвращение дальнейшего прогрессирования тромбоза.
Тромбоз глубоких вен голени и таза (ТГВ) Задачи лечения: • предотвращение дальнейшего прогрессирования тромбоза.
 Тромбоз глубоких вен голени и таза (ТГВ) • профилактика тромбоэмболии легочных артерий.
Тромбоз глубоких вен голени и таза (ТГВ) • профилактика тромбоэмболии легочных артерий.
 Тромбоэмболия легочных артерий (ТЭЛА), классификация • сверхмассивная (с выключением 75 -100% легочных сосудов); • массивная (с выключением 45 -75% сосудов малого круга); • немассивная, долевую (15 -45%); • мелкая (до 15%), • мельчайшая, или микрососудистая ТЭЛА.
Тромбоэмболия легочных артерий (ТЭЛА), классификация • сверхмассивная (с выключением 75 -100% легочных сосудов); • массивная (с выключением 45 -75% сосудов малого круга); • немассивная, долевую (15 -45%); • мелкая (до 15%), • мельчайшая, или микрососудистая ТЭЛА.
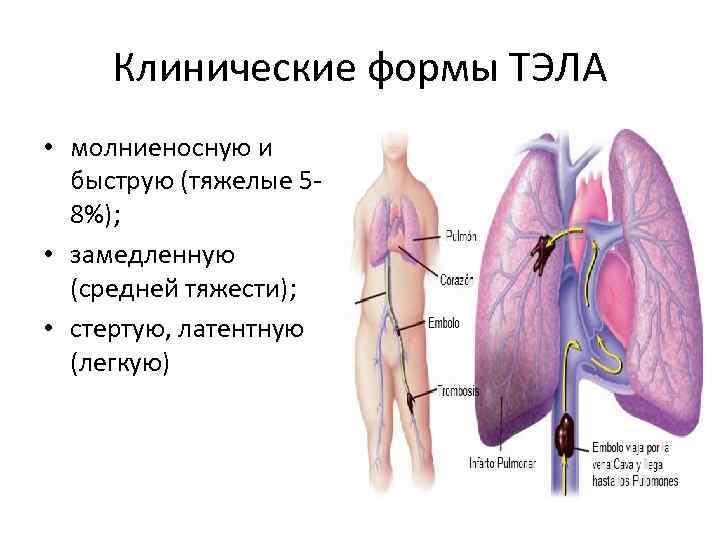 Клинические формы ТЭЛА • молниеносную и быструю (тяжелые 58%); • замедленную (средней тяжести); • стертую, латентную (легкую)
Клинические формы ТЭЛА • молниеносную и быструю (тяжелые 58%); • замедленную (средней тяжести); • стертую, латентную (легкую)
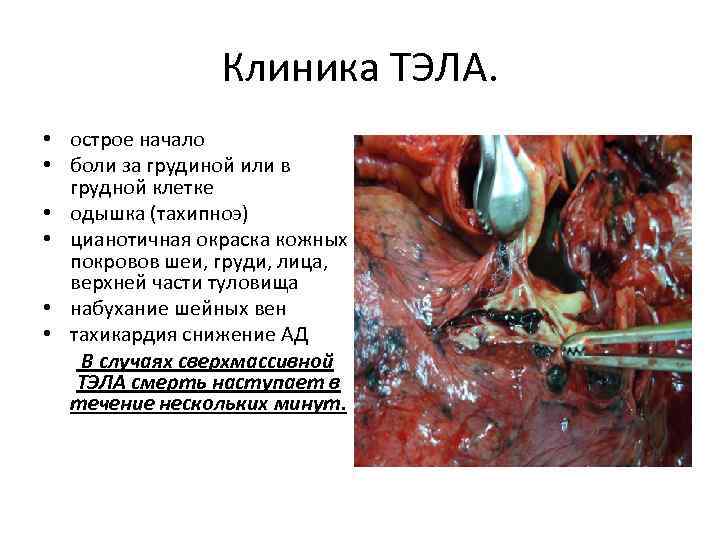 Клиника ТЭЛА. • острое начало • боли за грудиной или в грудной клетке • одышка (тахипноэ) • цианотичная окраска кожных покровов шеи, груди, лица, верхней части туловища • набухание шейных вен • тахикардия снижение АД В случаях сверхмассивной ТЭЛА смерть наступает в течение нескольких минут.
Клиника ТЭЛА. • острое начало • боли за грудиной или в грудной клетке • одышка (тахипноэ) • цианотичная окраска кожных покровов шеи, груди, лица, верхней части туловища • набухание шейных вен • тахикардия снижение АД В случаях сверхмассивной ТЭЛА смерть наступает в течение нескольких минут.
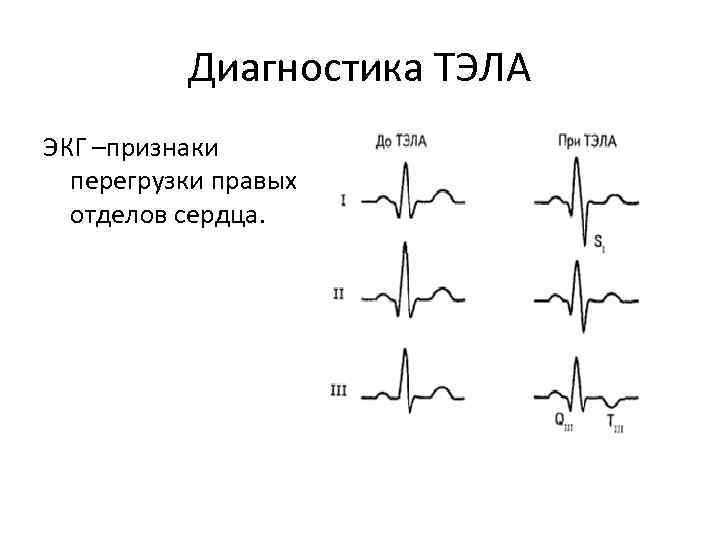 Диагностика ТЭЛА ЭКГ –признаки перегрузки правых отделов сердца.
Диагностика ТЭЛА ЭКГ –признаки перегрузки правых отделов сердца.
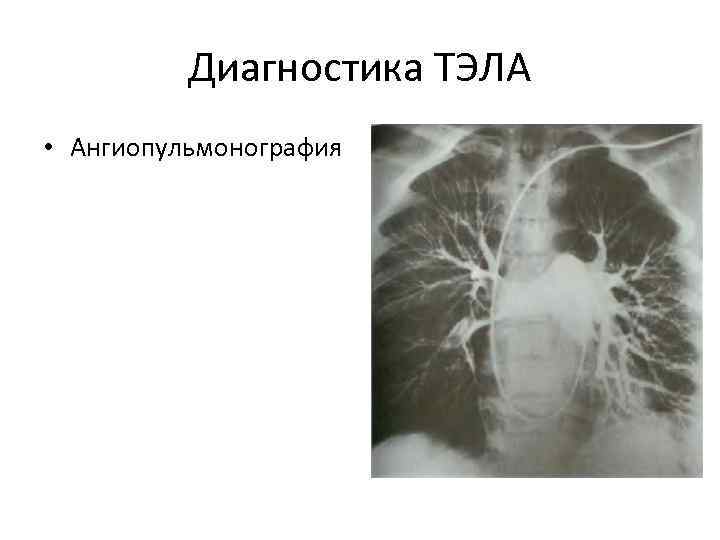 Диагностика ТЭЛА • Ангиопульмонография
Диагностика ТЭЛА • Ангиопульмонография
 Лечение ТЭЛА. • Ликвидация шока. • Уменьшение гипертензии в малом круге кровообращения. • Оксигенотерапия. • Введение сердечных гликозидов. • Проведение фибринолитической терапии путем внутривенного введения препаратов стрептокиназы, фибринолизина и гепарина. • В специализированных ангиохирургических стационарах возможно выполнение операции – эмболэктомии.
Лечение ТЭЛА. • Ликвидация шока. • Уменьшение гипертензии в малом круге кровообращения. • Оксигенотерапия. • Введение сердечных гликозидов. • Проведение фибринолитической терапии путем внутривенного введения препаратов стрептокиназы, фибринолизина и гепарина. • В специализированных ангиохирургических стационарах возможно выполнение операции – эмболэктомии.
 Профилактика ТЭЛА • Какие пациенты нуждаются в профилактике? «Все пациенты, поступающие в стационар. . . нуждаются в оценке риска венозного тромбоза»
Профилактика ТЭЛА • Какие пациенты нуждаются в профилактике? «Все пациенты, поступающие в стационар. . . нуждаются в оценке риска венозного тромбоза»
 Риск развития ТГВ после хирургических вмешательств • • • • Протезирование тазобедренного сустава 60 -65% Ампутация бедра Протезирование коленного сустава Остеосинтез бедра Вмешательства при злокачественных опухолях брюшной полости Чреспузырная аденомэктомия Общая абдоминальная хирургия Аорто-подвздошная реконструкция Гинекологические вмешательства Трансплантация почки Торакальная хирургия (кроме вмешательств на сердце) Нейрохирургия Бедренно-подколенное шунтирование Открытая менискэктомия 20 -25%
Риск развития ТГВ после хирургических вмешательств • • • • Протезирование тазобедренного сустава 60 -65% Ампутация бедра Протезирование коленного сустава Остеосинтез бедра Вмешательства при злокачественных опухолях брюшной полости Чреспузырная аденомэктомия Общая абдоминальная хирургия Аорто-подвздошная реконструкция Гинекологические вмешательства Трансплантация почки Торакальная хирургия (кроме вмешательств на сердце) Нейрохирургия Бедренно-подколенное шунтирование Открытая менискэктомия 20 -25%
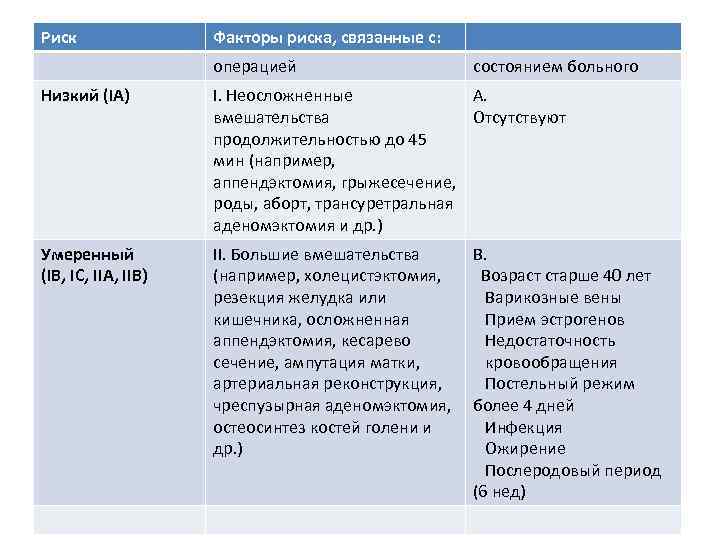 Риск Факторы риска, связанные с: операцией состоянием больного Низкий (IА) I. Неосложненные A. вмешательства Отсутствуют продолжительностью до 45 мин (например, аппендэктомия, грыжесечение, роды, аборт, трансуретральная аденомэктомия и др. ) Умеренный (IВ, IС, IIА, IIВ) II. Большие вмешательства (например, холецистэктомия, резекция желудка или кишечника, осложненная аппендэктомия, кесарево сечение, ампутация матки, артериальная реконструкция, чреспузырная аденомэктомия, остеосинтез костей голени и др. ) B. Возраст старше 40 лет Варикозные вены Прием эстрогенов Недостаточность кровообращения Постельный режим более 4 дней Инфекция Ожирение Послеродовый период (6 нед)
Риск Факторы риска, связанные с: операцией состоянием больного Низкий (IА) I. Неосложненные A. вмешательства Отсутствуют продолжительностью до 45 мин (например, аппендэктомия, грыжесечение, роды, аборт, трансуретральная аденомэктомия и др. ) Умеренный (IВ, IС, IIА, IIВ) II. Большие вмешательства (например, холецистэктомия, резекция желудка или кишечника, осложненная аппендэктомия, кесарево сечение, ампутация матки, артериальная реконструкция, чреспузырная аденомэктомия, остеосинтез костей голени и др. ) B. Возраст старше 40 лет Варикозные вены Прием эстрогенов Недостаточность кровообращения Постельный режим более 4 дней Инфекция Ожирение Послеродовый период (6 нед)
 Высокий (IIС, IIIА, IIIВ, IIIС) III. Расширенные вмешательства (например, гастрэктомия, панкреатэктомия, колэктомия, экстирпация матки, остеосинтез бедра, ампутация бедра, протезирование суставов и др. ) C. Онкологические заболевания ТГВ и ТЭЛА в анамнезе Паралич нижних конечностей Тромбофилии
Высокий (IIС, IIIА, IIIВ, IIIС) III. Расширенные вмешательства (например, гастрэктомия, панкреатэктомия, колэктомия, экстирпация матки, остеосинтез бедра, ампутация бедра, протезирование суставов и др. ) C. Онкологические заболевания ТГВ и ТЭЛА в анамнезе Паралич нижних конечностей Тромбофилии
 Способы профилактики венозных тромбоэмболитических осложнений Степень риска Способ профилактики Низкая • Ранняя активизация больных • Эластическая компрессия нижних конечностей Умеренная • НМГ (эноксапарин [клексан] 20 мг) ´ 1 в день п/к или • НФГ 5000 ед. ´ 2 -3 раза в день п/к или • длительная прерывистая пневмокомпрессия ног Высокая • НМГ (эноксапарин [клексан] 40 мг) ´ 1 раз в день п/к или • НФГ 5000 -7500 ед. ´ 3 -4 раза в день п/к • Методы ускорения венозного кровотока Особые случаи • Лечебные дозы НМГ или НФГ+ • Парциальная окклюзия нижней полой вены (имплантация фильтра, пликация)
Способы профилактики венозных тромбоэмболитических осложнений Степень риска Способ профилактики Низкая • Ранняя активизация больных • Эластическая компрессия нижних конечностей Умеренная • НМГ (эноксапарин [клексан] 20 мг) ´ 1 в день п/к или • НФГ 5000 ед. ´ 2 -3 раза в день п/к или • длительная прерывистая пневмокомпрессия ног Высокая • НМГ (эноксапарин [клексан] 40 мг) ´ 1 раз в день п/к или • НФГ 5000 -7500 ед. ´ 3 -4 раза в день п/к • Методы ускорения венозного кровотока Особые случаи • Лечебные дозы НМГ или НФГ+ • Парциальная окклюзия нижней полой вены (имплантация фильтра, пликация)


