Aritmiyi_29_11_2012.ppt
- Количество слайдов: 123

ПОРУШЕННЯ РИТМУ СЕРЦЯ Академік Академії Наук Технологічної Кібернетики України, Заслужений діяч науки і техніки України, завідувач кафедри внутрішньої медицини № 2, доктор медичних наук, професор Література. 1. Н. М. Середюк, Є. М. Нейко, І. П. Вакалюк та ін. Внутрішня медицина / Під ред Є. М. Нейка. – Київ: Медицина, 2009. – 1104 с. 2. К. М. Амосова, О. Я. Бабак, В. М. Зайцева та ін. ; Внутрішня медицина / За ред. проф. К. М. Амосової. - К. : Медицина, 2008. - Т. 1. 1056 с.

Аритмії – це часто небезпечні для життя порушення частоти, ритмічності, темпу, послідовності та/або сили серцевих скорочень… Є причиною раптової кардіальної смерті: • Шлуночкова тахікардія-62% • Брадикардія – 17 % 100 % • Пірует- тахікардія – 13 % • Первинна фібріляція ШЛ – 8% Поширеність РКС в США 450 тис. випадків в рік або 1 вип. /хвилину або к-ть жертв у ВТЦ кожні 2 -3 дні

Захворювання, при яких найбільш часто спостерігається аритмічна кардіальна смерть • Инфаркт міокарда; • Серцева недостатність 80 % • • • ГКМП ДКМП 15 % Стеноз аортального клапана Пролапс мітрального клапана A-V блокади Синдром ВПВ Синдром LQTS Cиндром Бругада Дисплазія ПШ 5 %
Клінічний випадок: Пароксизмальна шлуночкова тахікардія Заслужений діяч науки і техніки України, професор СЕРЕДЮК НЕСТОР МИКОЛАЙОВИЧ

Клінічний випадок Пароксизмальна шлуночкова тахікардія Хворий Д. , 47 років, головний інженер Перечинського лісокомбінату (Закарпатська область) вранці о 7 год. відчув дискомфорт в ділянці серця. Хворий пов’язав дискомфорт у грудях з ішемічною хворобою серця, про яку йому говорили лікарі: прийняв 1 таблетку нітрогліцерину. Відтак відбув на місце праці (лісокомбінат в Карпатах). Приблизно о 10 год ранку мав конфліктну ситуацію: сварка з директором лісокомбінату. Через 20 30 хв. після цього відчув серцебиття, загальну слабкість, потемніння в очах. У зв’язку з цим хворий грузовим транспортом доставлений на ФАП (дружина фельдшер, ФАП – поблизу оселі хворого Д. ). Порахувавши пульс (200 ударів на хвилину, ниткоподібний) і вислухавши серце, фельдшер (дружина хворого Д. ) зробила йому ін’єкції: строфантина – 1 мл 0, 05% розчину внутрішньовенно, 1 мл 0, 1% розчину атропіну підшкірно, 2 мл 20% кордіаміну внутрішньовенно, 1 мл 1% розчину димедролу внутрішньом’язово і викликала лікаря Г. Лікар Г. , оглянувши хворого, знайшов, що у хворого Д. має місце пароксизмальна тахікардія і призначив йому внутрішньовенно 10 мл 10% розчину новокаїнаміду (це притому, що АТ становив 80/50 мм. рт. ст. ). Хворому стало погано: він втратив свідомість (на нетривалий час). Далі лікар Г. приймає рішення транспортувати хворого у центральну районну лікарню, віддаль до якої 20 км (до обласного центра м. Ужгорода віддаль 50 км).
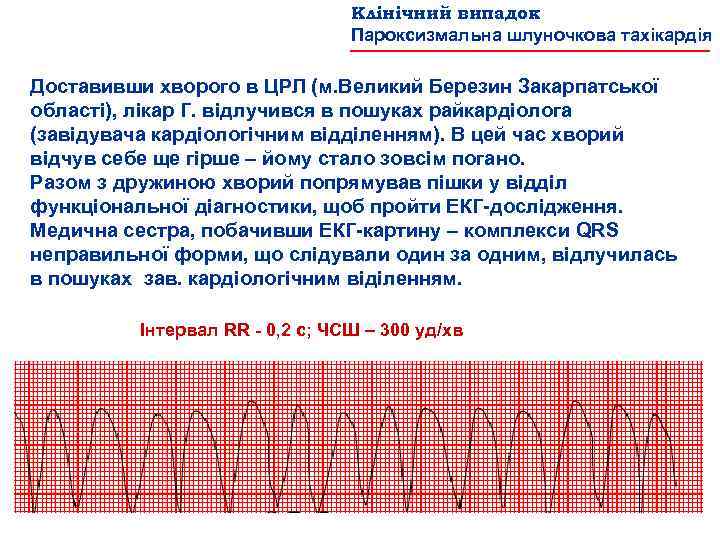
Клінічний випадок Пароксизмальна шлуночкова тахікардія Доставивши хворого в ЦРЛ (м. Великий Березин Закарпатської області), лікар Г. відлучився в пошуках райкардіолога (завідувача кардіологічним відділенням). В цей час хворий відчув себе ще гірше – йому стало зовсім погано. Разом з дружиною хворий попрямував пішки у відділ функціональної діагностики, щоб пройти ЕКГ дослідження. Медична сестра, побачивши ЕКГ картину – комплекси QRS неправильної форми, що слідували один за одним, відлучилась в пошуках зав. кардіологічним віділенням. Інтервал RR 0, 2 c; ЧСШ – 300 уд/хв

Клінічний випадок Пароксизмальна шлуночкова тахікардія Кардіолог (із затримкою в часі) оглянув хворого і призначив хворому новокаїнамід 10 мл 10% розчину (але ж бо АТ становив 70/40 мм. рт. ст. ), строфантин внутрішньовенно 1 мл 0, 05% р ну (це вдруге від початку катастрофи), преднізолон 30 мг внутрішньовенно, лазикс 80 мг внутрішньовенно, глюкозо інсулін калієву суміш внутрішньовенно краплинно. Хворий залишився під наглядом дружини (фельдшер, зав. ФАП) і чергового лікаря (невропатолога з 4 річним стажем, включаючи інтернатуру). В цей час кардіолог відлучився за особистими справами (копати картоплю). О 22. 00 хворий втратив свідомість клінічна смерть. Порятункові заходи безуспішні. О 22. 30 констатовано клінічну смерть хворого.

Клінічний випадок Пароксизмальна шлуночкова тахікардія Клінічний діагноз: 1. ІХС. Кардіосклероз (дифузний). Шлуночкова пароксизмальна тахікардія. Гостра серцева недостатність. ХСН I ступеня, III ФК. 2. Гіпертензивна хвороба III ступеня, ризик 4. 3. Аліментарно конституційне ожиріння II ступеня. Паталогоа атомічний діагноз : 1. ІХС. STEMI з локалізацією в базальньому передньому, середньому передньо перетинковому та верхівковому передньо бічному сегментах лівого шлуночка, ускладнений шлуночковою пароксизмальною тахікардією, аритмогенним кардіогенним шоком та гострою серцевою недостатністю, Killip IV. 2. Гіпертензивна хвороба III ст. 3. Аліментарно конституційне ожиріння II ступеня.

Клінічний випадок Пароксизмальна шлуночкова тахікардія Висновки: У веденні хворого Д. допущена низка тактичних помилок: 1. Діагностована пароксизмальна тахікардія, але не діагностовано, що це шлуночкова пароксизмальна тахікардія (ШПТ), для якої характерне падіння АТ, аритмічний шок. 2. Не слід хворого з ШПТ транспортувати (50 км), не усунувши пароксизмальну тахікардію. 3. Неправильними були дії медпрацівників: не слід вводити таким хворим атропін (прискорює ЧСС), новокаїнамід (знижує АТ), строфантин (підвищує збудливість міокарда, має проаритмогенний ефект). 4. Слід було ще зранку вдатись до електроімпульсної терапії, адже пароксизм ШПТ одразу (ще о 10 ранку) був загрозливим для життя (АТ 80/50 мм. рт. ст. при ЧСШ 290 за 1 хв. ) 5. Дільничний лікар Г. , вміючи зареєструвати ЕКГ, не знав про існування двох форм пароксизмальної тахікардії – передсердної при якій АТ стабільний, є час для транспортування, можна вводити серцеві глікозиди (гальмують проведення через AV вузол) і шлуночкової, при якій швидко розвивається аритмічний кардіогенний шок і набряк легень, не слід вводити серцеві глікозиди (підвищують збудливість мокарда), слід якомога раніше вдаватися до порятункової електричної кардіоверсії дефібриляції.
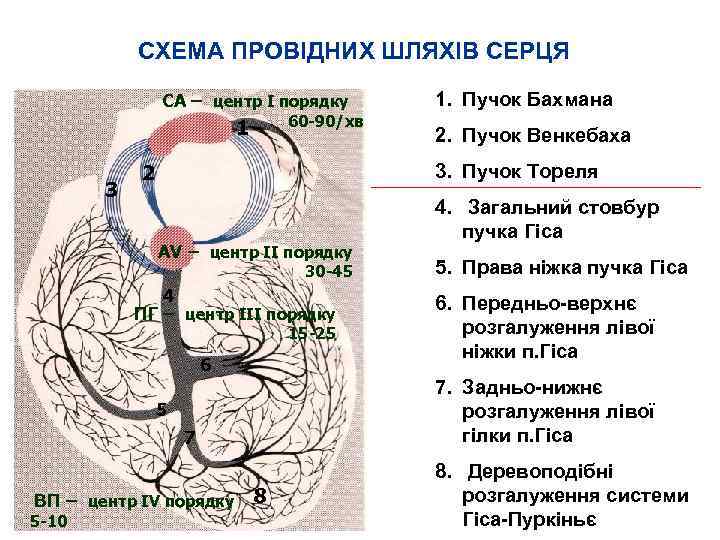
СХЕМА ПРОВІДНИХ ШЛЯХІВ СЕРЦЯ СА – центр І порядку 60 -90/хв 1 3 2. Пучок Венкебаха 3. Пучок Тореля 2 АV – центр ІІ порядку 30 -45 4 ПГ – центр ІІІ порядку 15 -25 6 7 ВП – центр ІV порядку 4. Загальний стовбур пучка Гіса 5. Права ніжка пучка Гіса 6. Передньо верхнє розгалуження лівої ніжки п. Гіса 7. Задньо нижнє розгалуження лівої гілки п. Гіса 5 5 -10 1. Пучок Бахмана 8 8. Деревоподібні розгалуження системи Гіса Пуркіньє

CAST – Cardiac Arrhytmia Suppression Trial, 1995 Дослідження по подоланню аритмій (1727/1325) Сицилійський гамбіт І С клас: ФЛЕКАЇНІД 100 150 мг/день ЕНКАЇНІД 50 мг Х 3 р/день, ЕТМОЗИН 200 250 мг/день Через 22 місяці: 1. Загальна смертність після ефективного лікування шлуночкової екстрасистолії ІІІ V класів за Lown збільшилась у 2, 5 рази. 2. Раптова коронарна смерть зросла у 3, 6 рази. Пост CAST ера У разі безсимптомних або малосимптомних аритмій ААП не призначаються. . Антиаритмічні препарати можуть викликати як антиаритмічні, так і аритмогенні ефекти. Ймовірність антиаритмічної дії 50%, рідко – 90%.
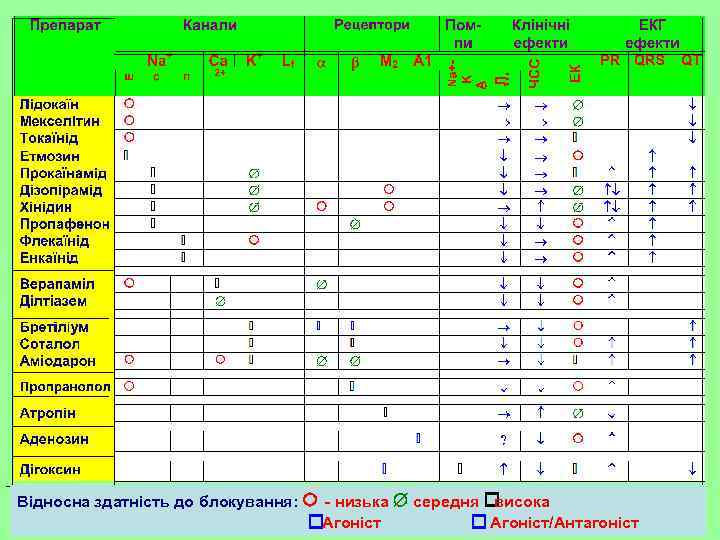
Відносна здатність до блокування: низька середня висока Агоніст/Антагоніст

Етіологія аритмій Функціональні порушення ритму серця при здоровому серці (чай, кава, алкоголь, наркотики, надмірні фізичні навантаження. Функціональна кардіопатія: синдром пролабування мітрального клапана, аномальні хорди, НЦД. Органічні захворювання міокарда: коронарна хвороба, міокардити, кардіомоіпатії, гіпертензивне серце. Гемодинамічні аритмії: вроджені і набуті вади серця, артеріальна гіпертензія, серцева недостатність. Гормональні аритмії: феохромоцитома, тиреотоксикоз, гіпотиреоз. Ятрогенні аритмії: - внаслідок маніпуляції на серці (ЧСЕКС, ЕФД, коронарографія), - аритмогенний ефект препаратів (хінідин, новокаїнамід, адреноблокатори). Вроджені стани: WPW, CLC, Romano Word (QT ), мукоматозна дегенерація ендокарду, синдром Бругада. Інтоксикації: серцевими глікозидами, адреноміметиками, похідними пурину (еуфілін).

Патогенетичні основи порушень ритму серця 1. Порушення цілості клітинних мембран: розлад іонної рівноваги, надмірний вхід іонів натрію в клітину і вихід іонів калію з клітини. 2. Вкорочення періоду рефрактерності. 3. Активація спонтанної діастолічної деполяризації (4 -ої фази трансмембранного потенціалу).
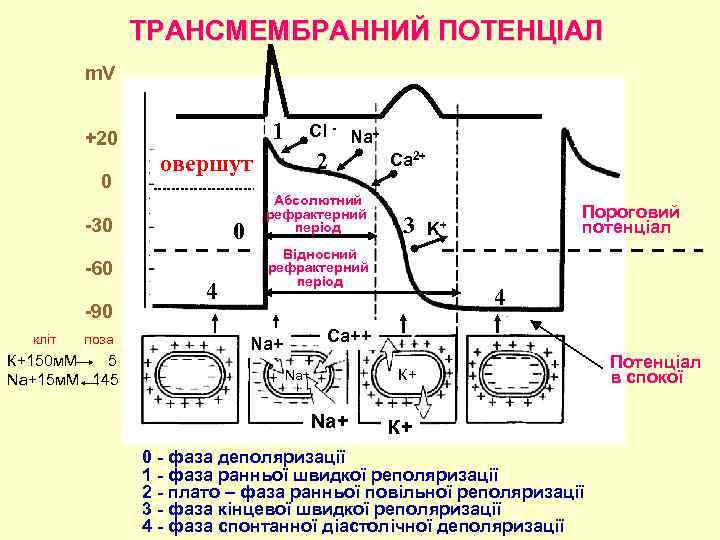
ТРАНСМЕМБРАННИЙ ПОТЕНЦІАЛ m. V +20 0 1 90 кліт поза К+150 м. М 5 Na+15 м. М 145 2 овершут 30 60 Cl Na+ 0 4 Абсолютний рефрактерний період Ca 2+ 3 Відносний рефрактерний період Пороговий потенціал K+ 4 Ca++ Na+ К+ 0 фаза деполяризації 1 фаза ранньої швидкої реполяризації 2 плато – фаза ранньої повільної реполяризації 3 фаза кінцевої швидкої реполяризації 4 фаза спонтанної діастолічної деполяризації Потенціал в спокої
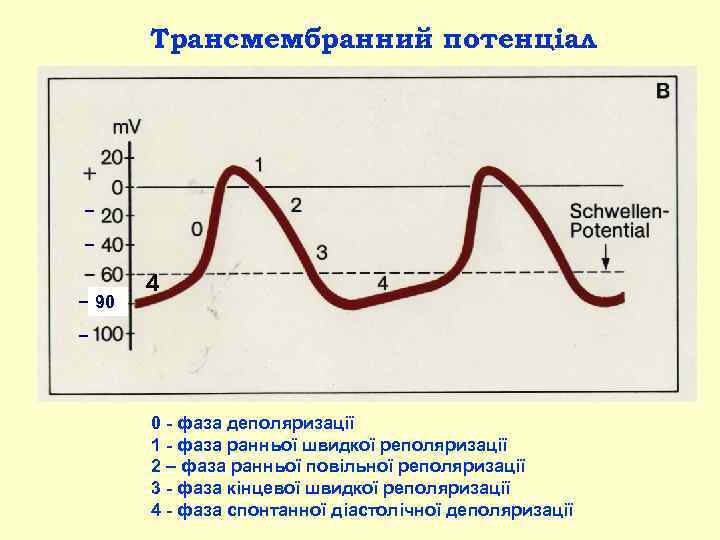
Трансмембранний потенціал − − − 90 4 − 0 фаза деполяризації 1 фаза ранньої швидкої реполяризації 2 – фаза ранньої повільної реполяризації 3 фаза кінцевої швидкої реполяризації 4 фаза спонтанної діастолічної деполяризації
МЕХАНІЗМИ ВИНИКНЕННЯ ПОРУШЕНЬ РИТМУ СЕРЦЯ 1.

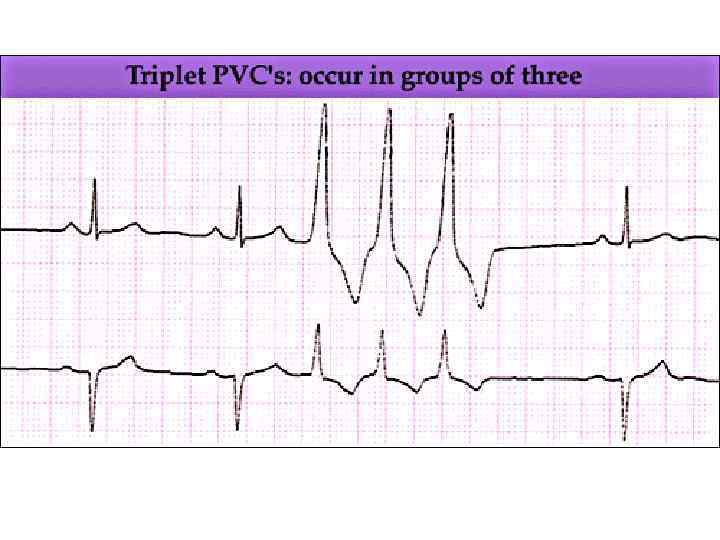
ЧАСОВІ ГРАДАЦІЇ ТАХІАРИТМІЙ за умови наявності підвищеного ектопічного автоматизму Ø 1 самоспалах – одинична екстрасистола, за добу у здорової людини може бути до 3000 екстрасистол; Ø 2 самоспалахи – дві екстрасистоли підряд – бісистолія, дуплет; Ø 3 5 самоспалахів – групова екстрасистолія; Ø > 5 самоспалахів – пробіжки пароксизмальної тахікардії: надшлуночкової, якщо патологічне вогнище є у передсердях і шлуночкової, якщо воно є у шлуночках.

ЧАСОВІ ГРАДАЦІЇ ТАХІАРИТМІЙ за умови наявності підвищеного ектопічного автоматизму Частота самоспалахів: • ≥ 90 150/хв – синусова тахікардія, якщо генератор імпульсів є СВ або непароксизмальна тахікардія (передсердна/шлуночкова), якщо генератором імпульсів є ектопічне вогнище; • 150 220/хв – пароксизмальна тахікардія: надшлуночкова/шлуночкова; • 220 350/хв – тріпотіння: передсердь/шлуночків; • 350 500 1000/хв – мерехтіння (фібриляція): передсердь/шлуночків.
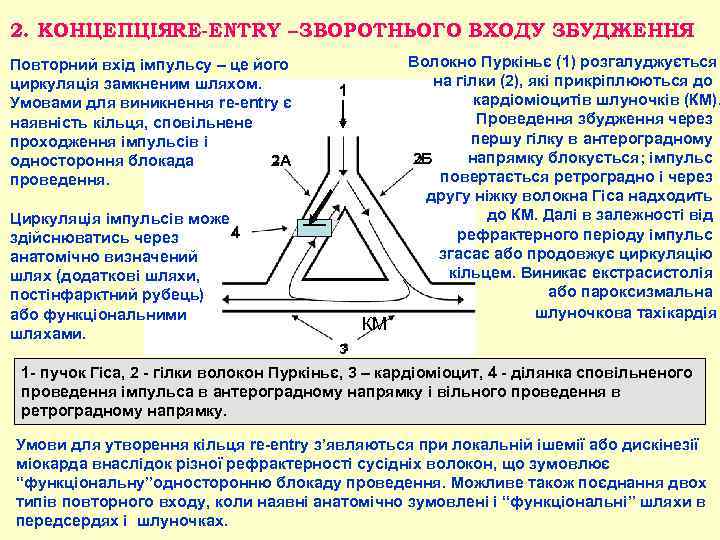
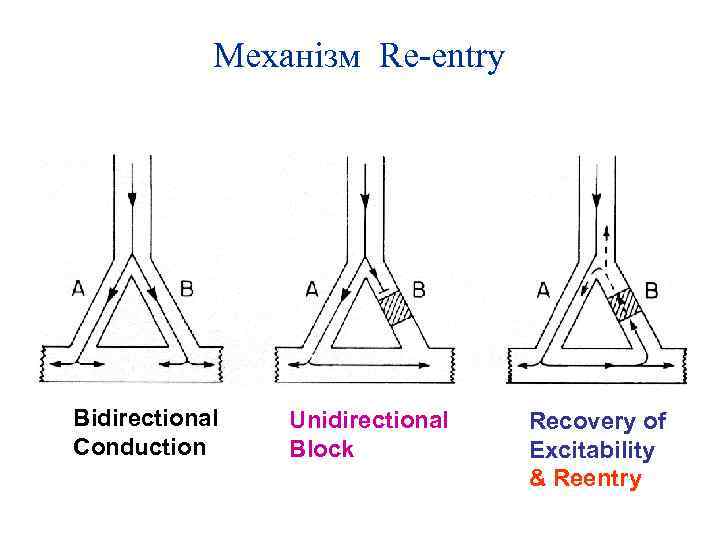
2. КОНЦЕПЦІЯRE-ENTRY – ЗВОРОТНЬОГО ВХОДУ ЗБУДЖЕННЯ Повторний вхід імпульсу – це його циркуляція замкненим шляхом. Умовами для виникнення re entry є наявність кільця, сповільнене проходження імпульсів і одностороння блокада 2 А проведення. Циркуляція імпульсів може 4 здійснюватись через анатомічно визначений шлях (додаткові шляхи, постінфарктний рубець) або функціональними шляхами. 1 КМ Волокно Пуркіньє (1) розгалуджується на гілки (2), які прикріплюються до кардіоміоцитів шлуночків (КМ). Проведення збудження через першу гілку в антероградному напрямку блокується; імпульс 2 Б повертається ретроградно і через другу ніжку волокна Гіса надходить до КМ. Далі в залежності від рефрактерного періоду імпульс згасає або продовжує циркуляцію кільцем. Виникає екстрасистолія або пароксизмальна шлуночкова тахікардія. 3 1 пучок Гіса, 2 гілки волокон Пуркіньє, 3 – кардіоміоцит, 4 ділянка сповільненого проведення імпульса в антероградному напрямку і вільного проведення в ретроградному напрямку. Умови для утворення кільця re entry з’являються при локальній ішемії або дискінезії міокарда внаслідок різної рефрактерності сусідніх волокон, що зумовлює “функціональну”односторонню блокаду проведення. Можливе також поєднання двох типів повторного входу, коли наявні анатомічно зумовлені і “функціональні” шляхи в передсердях і шлуночках.
Механізм Re-entry Bidirectional Conduction Unidirectional Block Recovery of Excitability & Reentry
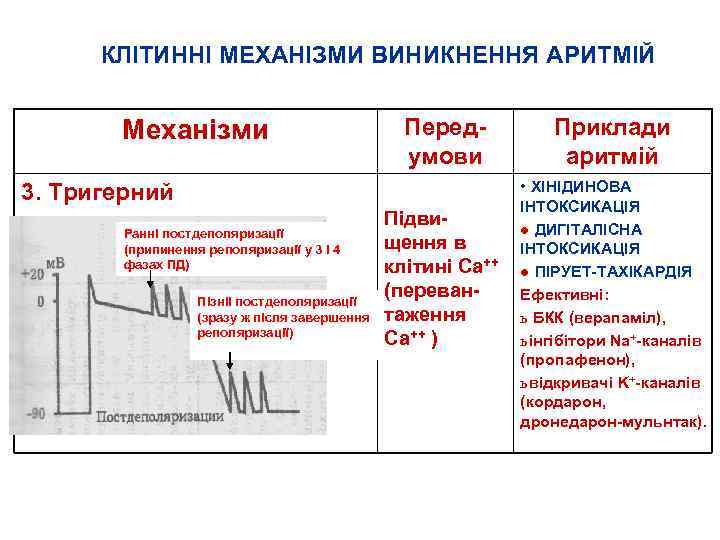
КЛІТИННІ МЕХАНІЗМИ ВИНИКНЕННЯ АРИТМІЙ Механізми Перед умови 3. Тригерний Ранні постдеполяризації (припинення реполяризації у 3 і 4 фазах ПД) Пізніі постдеполяризації (зразу ж після завершення реполяризації) Підви щення в клітині Ca++ (переван таження Ca++ ) Приклади аритмій • ХІНІДИНОВА ІНТОКСИКАЦІЯ ● ДИГІТАЛІСНА ІНТОКСИКАЦІЯ ● ПІРУЕТ ТАХІКАРДІЯ Ефективні: ь БКК (верапаміл), ь інгібітори Na+ каналів (пропафенон), ь відкривачі K+ каналів (кордарон, дронедарон мульнтак).

Класифікація суправентрикулярних тахікардій А. Реципрокні СВТ: синусова реципрокна СВТ; передсердна реципрокна СВТ; атріовентрикулярна вузлова реципрокна СВТ: інша назва АВВРТ: 1) повільна-швидка або slow-fast; 2) швидко-повільна або fast-slow. атріовентрикулярна реципрокна СВТ з участю додаткових провідних шляхів, інша назва АВРТ (при синдромі WPW): 1) ортодромна (явні і/або приховані додаткові провідні шляхи); 2) антидромна (лише при явних додаткових провідних шляхах); фібриляція (миготіння) передсердь; тріпотіння передсердь. Б. Автоматичні СВТ: • ектопічна передсердна СВТ; • ектопічна СВТ із АВ з’єднання; • ектопічна мультифокусна (хаотична) передсердна СВТ.

ЧАСОВІ ГРАДАЦІЇ ТАХІАРИТМІЙ за умови наявності механізму re entry ü 1 коло re entry – одинична екстрасистола ü 2 кола re entry – дві екстрасистоли підряд або бісистолія або дуплет екстрасистолія ü 3 5 кіл re entry – групова або залпова екстрасистолія ü> 5 кіл re entry – пробіжка пароксизмальної тахікардії (надшлуночкової, шлуночкової) § 90 150 кіл re entry за хв (постійно) – непароксизмальна передсердна/шлуночкова тахікардія § 150 220 кіл re entry за хв (постійно) – пароксизмальна надшлуночкова/шлуночкова тахікардія § 220 350 кіл re entry за хв (постійно) – тріпотіння передсердь/шлуночків § 350 500 1000 кіл re entry за хв (постійно) – мерехтіння (фібриляція) передсердь/шлуночків P. S. Включити анімацію.
SVT
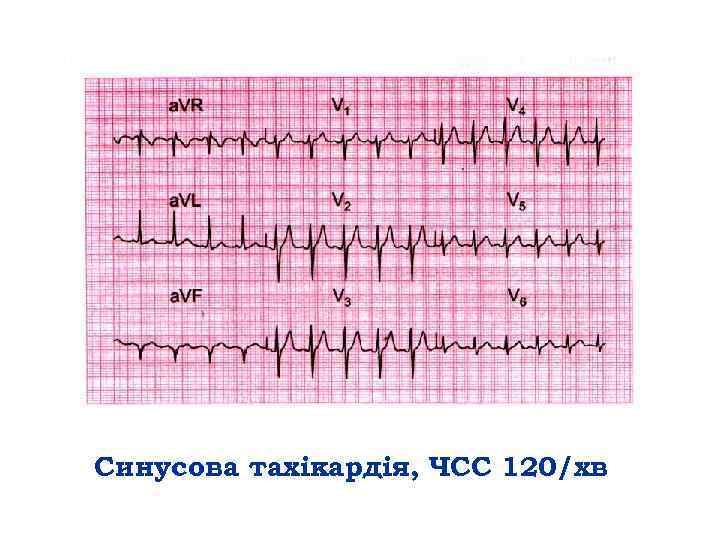
Синусова тахікардія, ЧСС 120/хв

Синусові тахікардії 1. Фізіологічна СТ ФСТ Підвищення частоти генераціїімпульсів синусовим вузлом до рівня понад 100/хв. відповідно до фізич ного, емоційного, патологічного чи фармакологічного стресу. 2. Невідповідна СТ НСТ Стійке підвищення рівня ЧСС у спокої, що не пов’язане з рівнем фізичного, емоційного, патологічного чи фармакологічного стресу або є неадекватним щодо нього. Лікування : β АБ. 3. СТ за типом re entry (СТ RЕ). Контур re entry проходить через СВ, що генерує пароксизм тахікардії (≥ 150 220/хв. ). Зубець Р схожий, але не ідентичний синусувому ритму. Починається і закінчується передсердною екстрасистолією. Лікування: вагусні проби, аденозин, ЕФД, РКА.
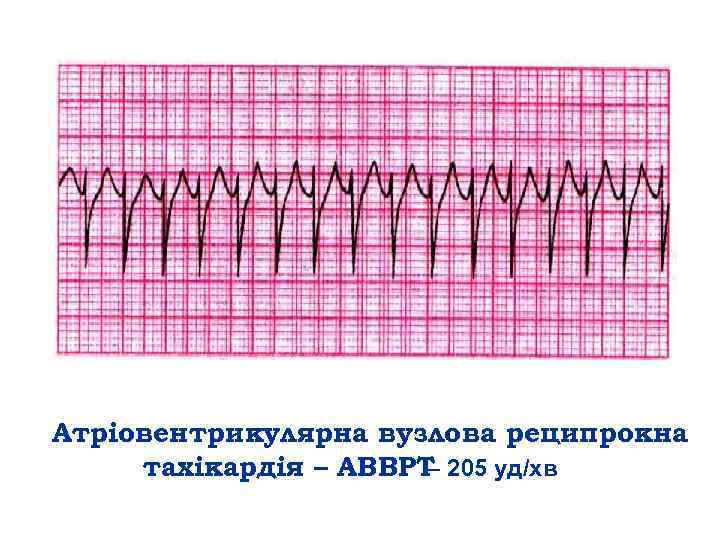
Атріовентрикулярна вузлова реципрокна тахікардія – АВВРТ – 205 уд/хв
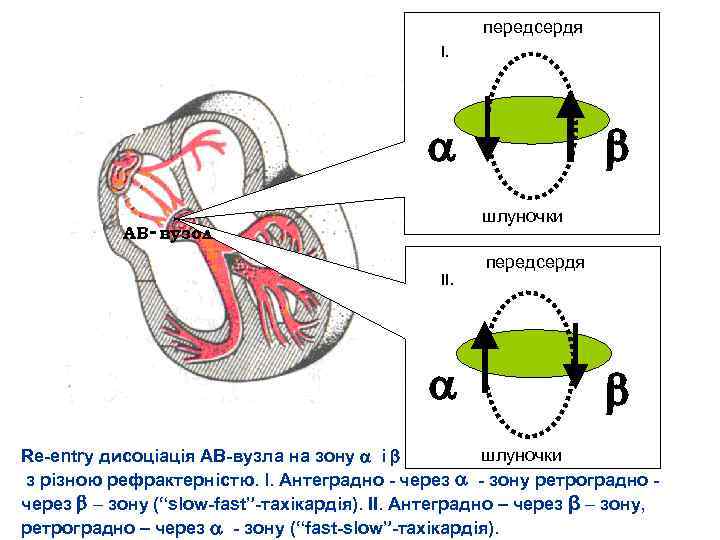
передсердя I. шлуночки АВ- вузол II. передсердя шлуночки Re entry дисоціація АВ вузла на зону і з різною рефрактерністю. I. Антеградно через зону ретроградно через – зону (“slow fast” тахікардія). II. Антеградно – через β – зону, ретроградно – через зону (“fast slow” тахікардія).
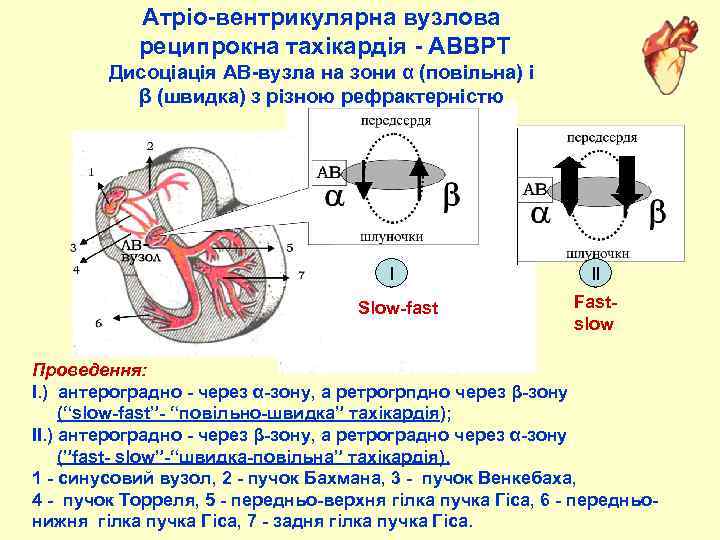
Атріо вентрикулярна вузлова реципрокна тахікардія АВВРТ Дисоціація АВ вузла на зони α (повільна) і β (швидка) з різною рефрактерністю І Slow fast ІІ Fast slow Проведення: І. ) антероградно через α зону, а ретрогрпдно через β зону (“slow fast” “повільно швидка” тахікардія); ІІ. ) антероградно через β зону, а ретроградно через α зону (”fast slow” “швидка повільна” тахікардія). 1 синусовий вузол, 2 пучок Бахмана, 3 пучок Венкебаха, 4 пучок Торреля, 5 передньо верхня гілка пучка Гіса, 6 передньо нижня гілка пучка Гіса, 7 задня гілка пучка Гіса.
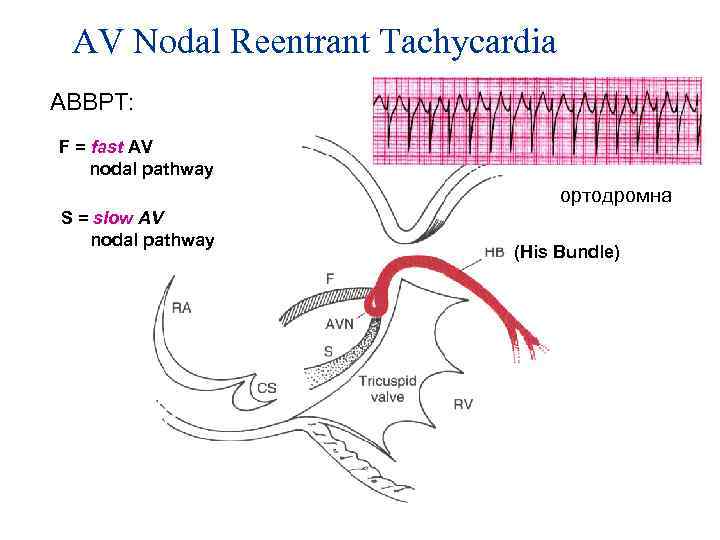
AV Nodal Reentrant Tachycardia АВВРТ: F = fast AV nodal pathway ортодромна S = slow AV nodal pathway (His Bundle)
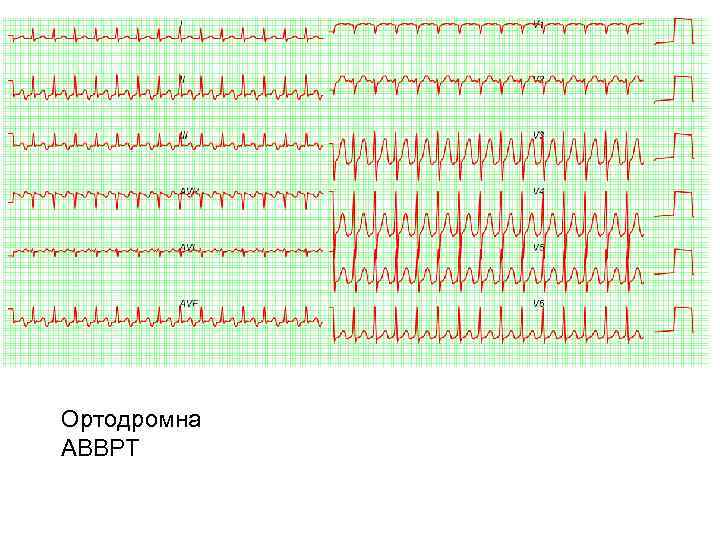
Ортодромна АВВРТ
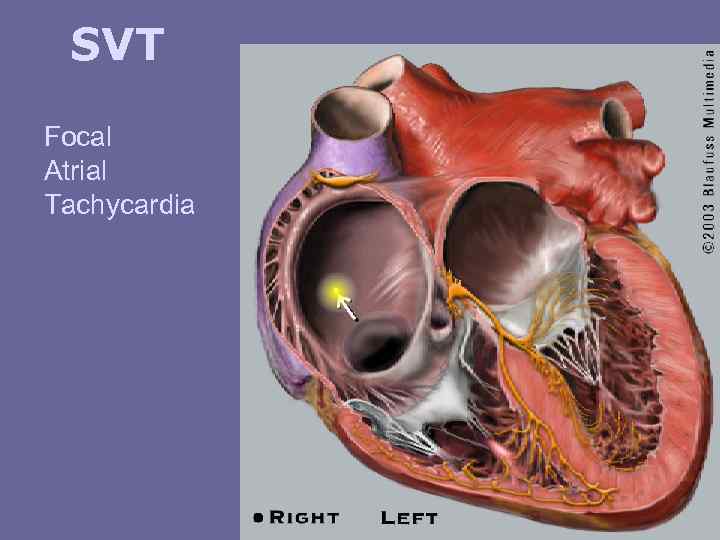
SVT Focal Atrial Tachycardia
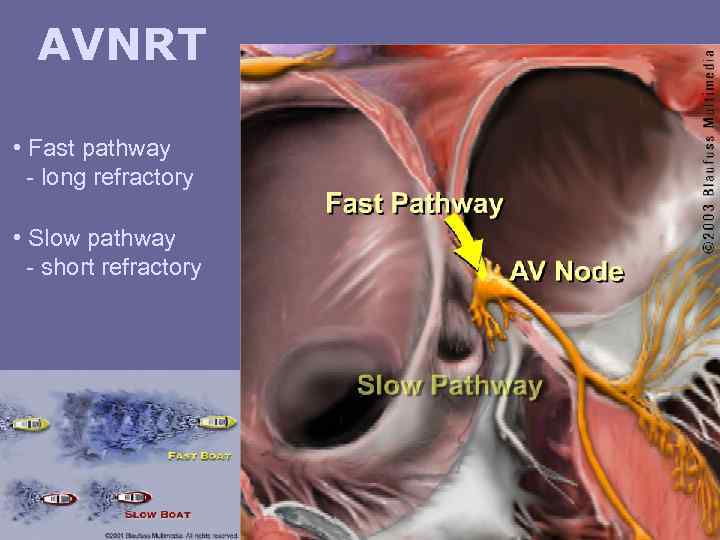
AVNRT • Fast pathway - long refractory • Slow pathway - short refractory
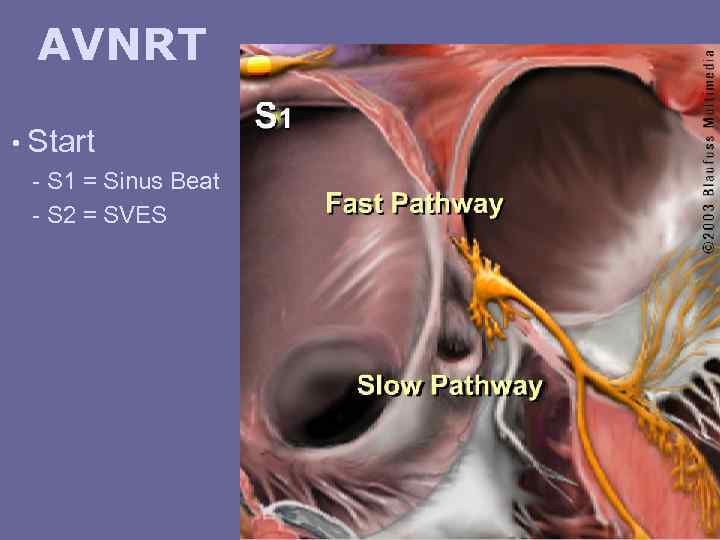
AVNRT • Start - S 1 = Sinus Beat - S 2 = SVES
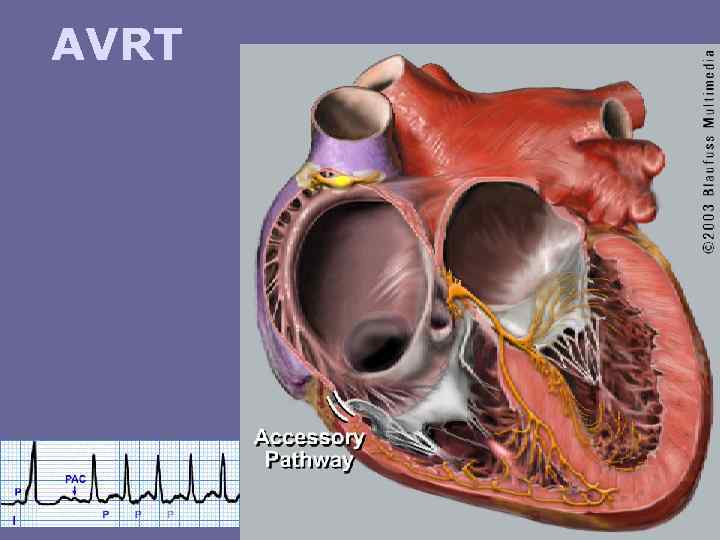
AVRT
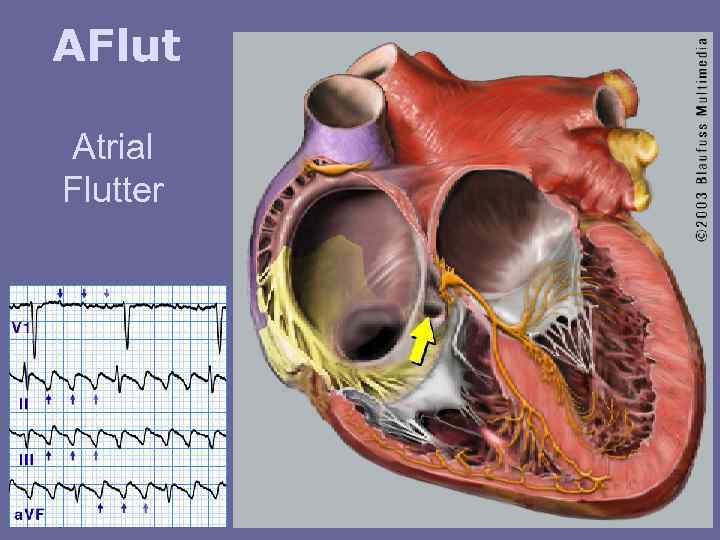
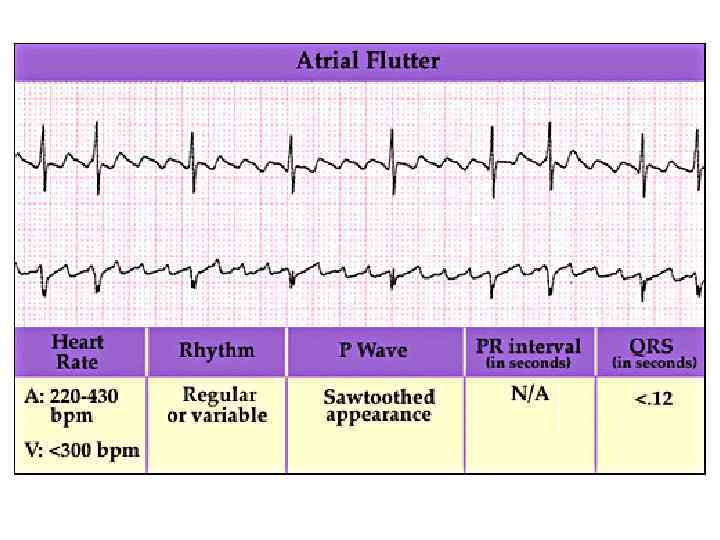
AFlut Atrial Flutter
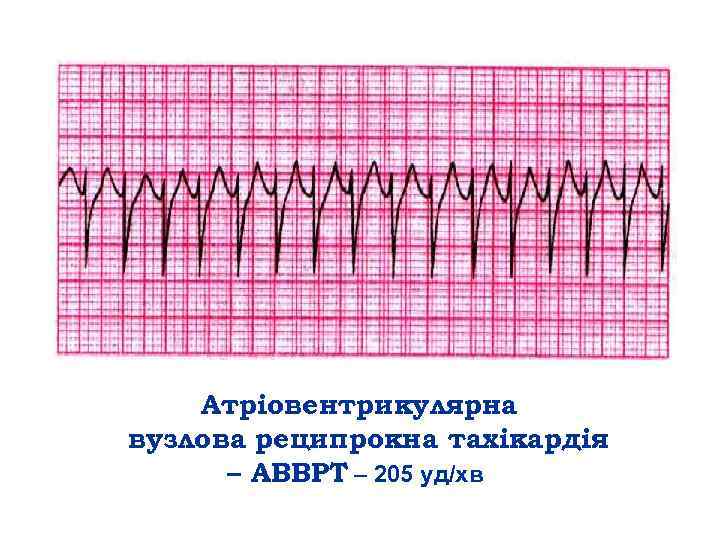
Атріовентрикулярна вузлова реципрокна тахікардія – АВВРТ – 205 уд/хв
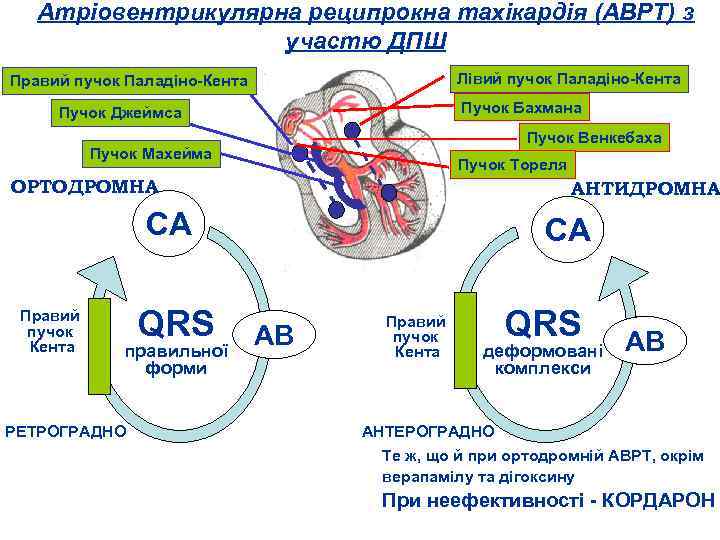
Атріовентрикулярна реципрокна тахікардія (АВРТ) з участю ДПШ Лівий пучок Паладіно Кента Правий пучок Паладіно Кента Пучок Бахмана Пучок Джеймса Пучок Венкебаха Пучок Махейма Пучок Тореля ОРТОДРОМНА АНТИДРОМНА СА Правий пучок Кента QRS правильної форми РЕТРОГРАДНО СА Правий пучок Кента АВ QRS деформовані комплекси АВ АНТЕРОГРАДНО АТФ, верапаміл (фіноптин, ізоптин), новокаїнамід, аймалін (гілуритмал), дізопірамід (норпасе, ритмілен), дігоксин, кардіоверсія, дефібриляція, ЧСЕКС Те ж, що й при ортодромній АВРТ, окрім верапамілу та дігоксину При неефективності КОРДАРОН
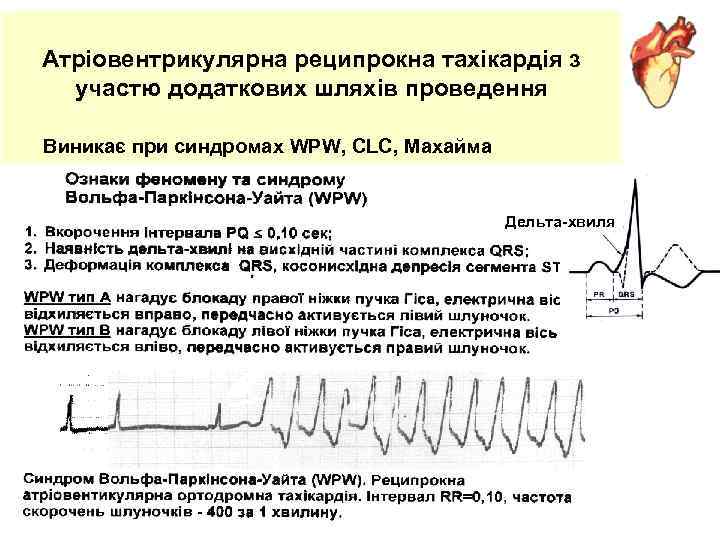
Атріовентрикулярна реципрокна тахікардія з участю додаткових шляхів проведення , CLC, Махайма. Виникає при синдромах WPW, CLC, Махайма Дельта хвиля
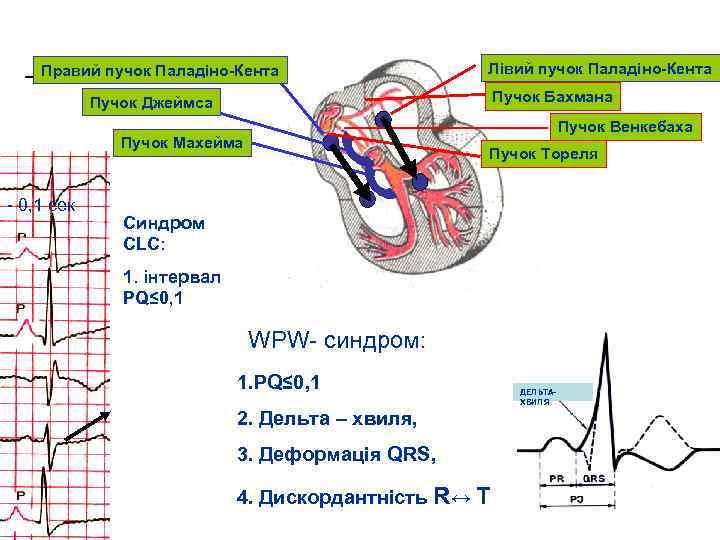
Вроджені стани Правий пучок Паладіно Кента Лівий пучок Паладіно Кента Пучок Бахмана Пучок Джеймса Пучок Венкебаха Пучок Махейма - 0, 1 сек Пучок Тореля Синдром СLС: 1. інтервал PQ≤ 0, 1 WPW- синдром: 1. PQ≤ 0, 1 2. Дельта – хвиля, 3. Деформація QRS, 4. Дискордантність R↔ Т ДЕЛЬТАХВИЛЯ
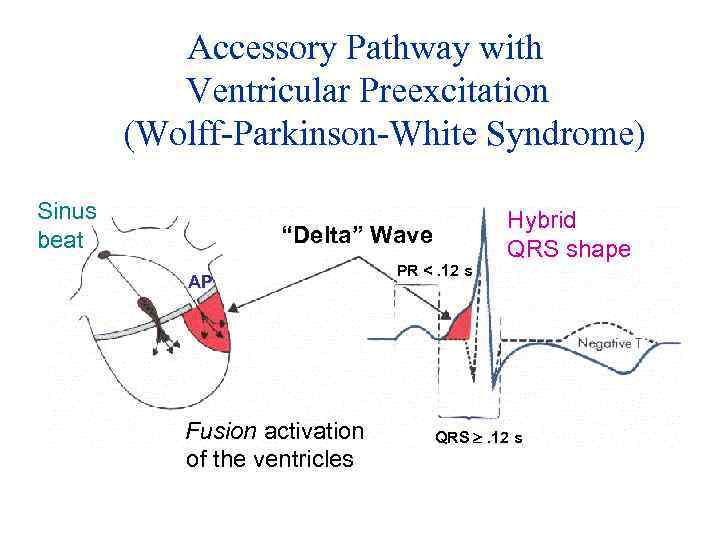
Accessory Pathway with Ventricular Preexcitation (Wolff-Parkinson-White Syndrome) Sinus beat “Delta” Wave AP Fusion activation of the ventricles PR <. 12 s Hybrid QRS shape QRS . 12 s
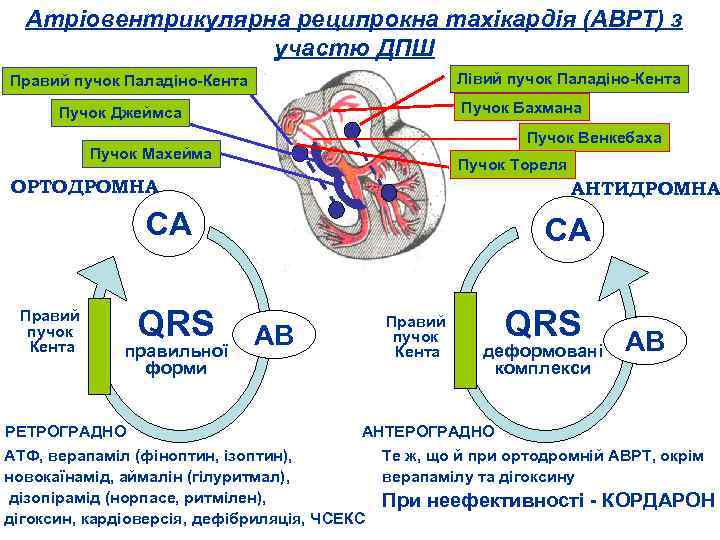
Атріовентрикулярна реципрокна тахікардія (АВРТ) з участю ДПШ Лівий пучок Паладіно Кента Правий пучок Паладіно Кента Пучок Бахмана Пучок Джеймса Пучок Венкебаха Пучок Махейма Пучок Тореля ОРТОДРОМНА АНТИДРОМНА СА Правий пучок Кента QRS правильної форми РЕТРОГРАДНО СА Правий пучок Кента АВ QRS деформовані комплекси АВ АНТЕРОГРАДНО АТФ, верапаміл (фіноптин, ізоптин), новокаїнамід, аймалін (гілуритмал), дізопірамід (норпасе, ритмілен), дігоксин, кардіоверсія, дефібриляція, ЧСЕКС Те ж, що й при ортодромній АВРТ, окрім верапамілу та дігоксину При неефективності КОРДАРОН
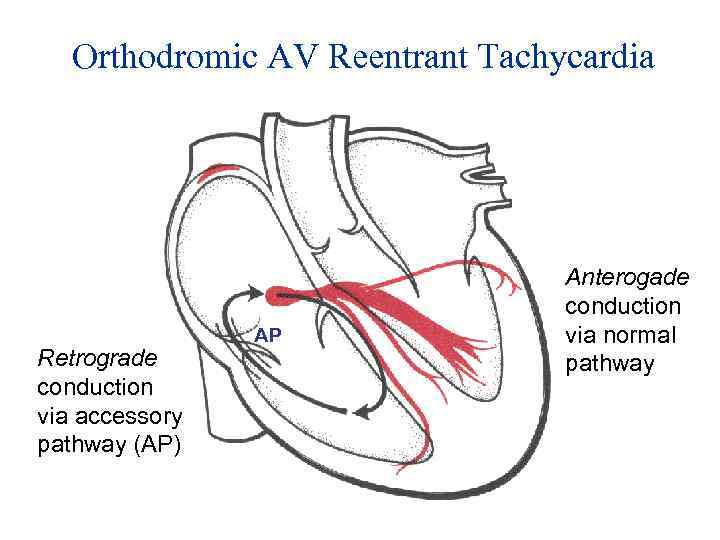
Orthodromic AV Reentrant Tachycardia Retrograde conduction via accessory pathway (AP) AP Anterogade conduction via normal pathway
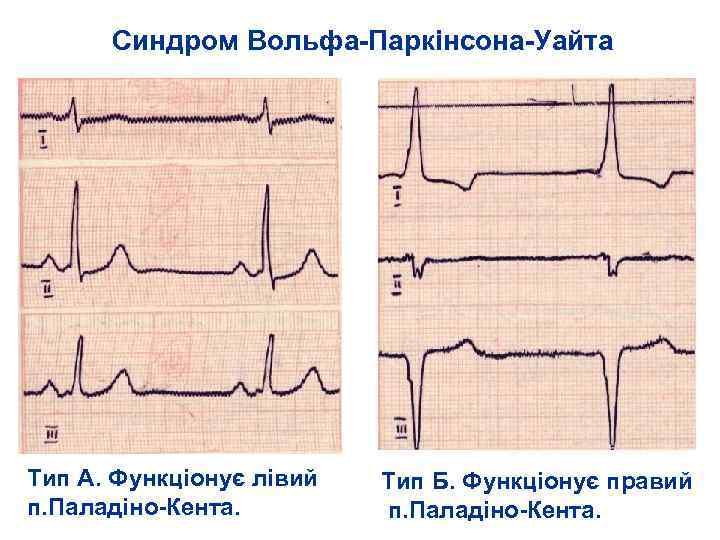
Синдром Вольфа Паркінсона Уайта Тип А. Функціонує лівий п. Паладіно Кента. Тип Б. Функціонує правий п. Паладіно Кента.
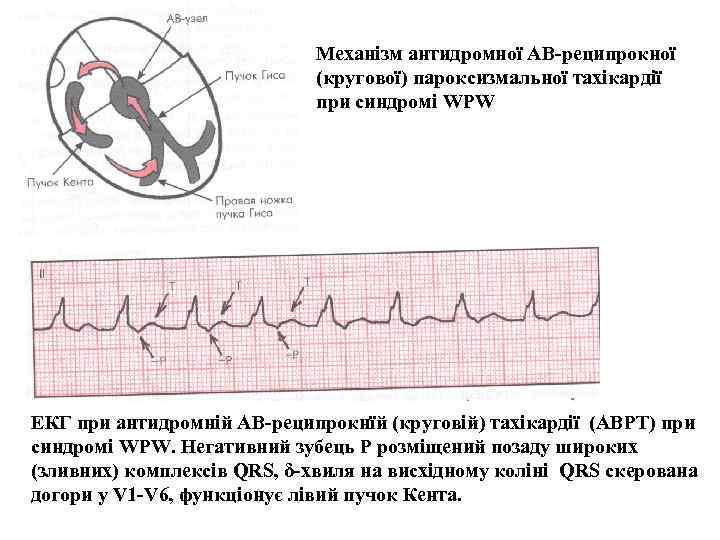
Механізм антидромної АВ-реципрокної (кругової) пароксизмальної тахікардії при синдромі WPW ЕКГ при антидромній АВ-реципрокнїй (круговій) тахікардії (АВРТ) при синдромі WPW. Негативний зубець Р розміщений позаду широких (зливних) комплексів QRS, δ-хвиля на висхідному коліні QRS скерована догори у V 1 -V 6, функціонує лівий пучок Кента.
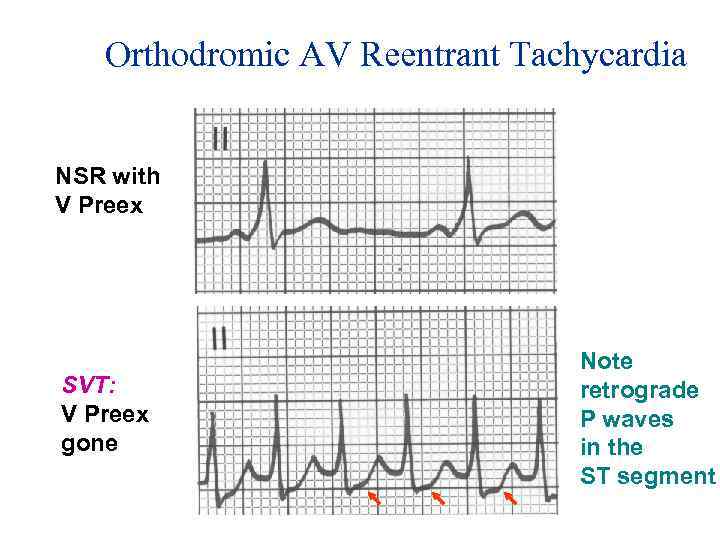
Orthodromic AV Reentrant Tachycardia NSR with V Preex SVT: V Preex gone Note retrograde P waves in the ST segment
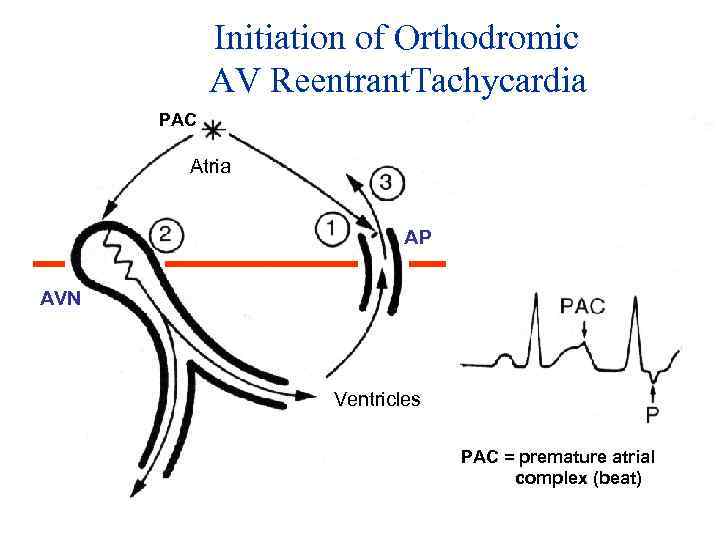
Initiation of Orthodromic AV Reentrant. Tachycardia PAC Atria AP AVN Ventricles PAC = premature atrial complex (beat)
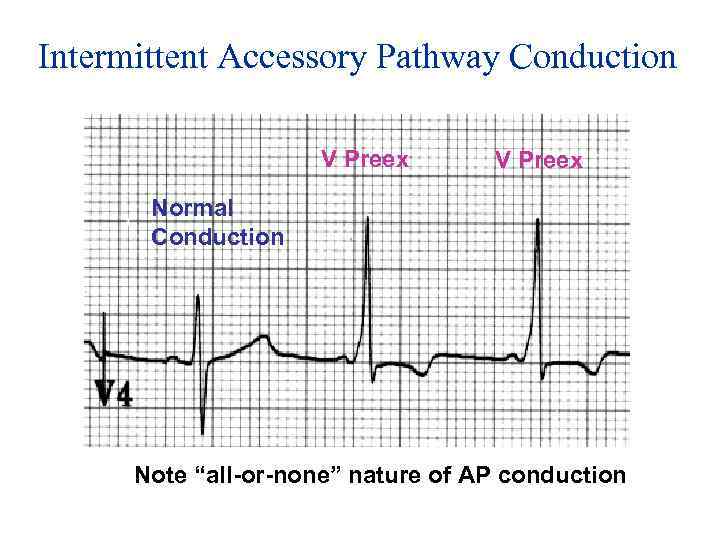
Intermittent Accessory Pathway Conduction V Preex Normal Conduction Note “all or none” nature of AP conduction
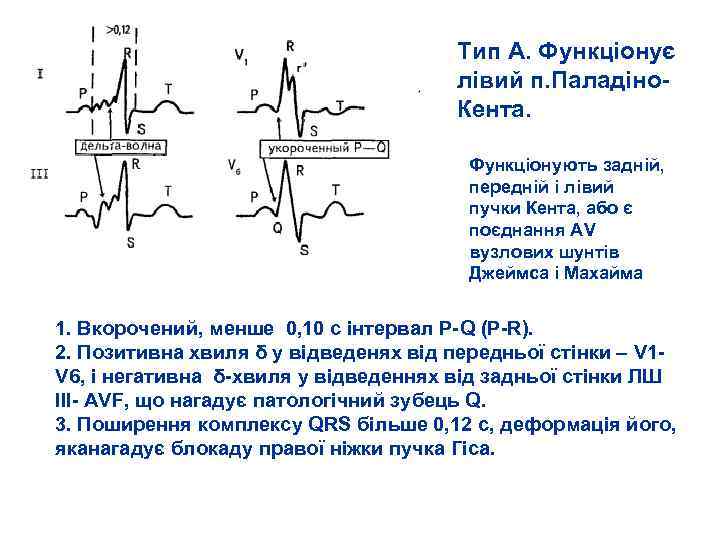
Тип А. Функціонує лівий п. Паладіно Кента. Функціонують задній, передній і лівий пучки Кента, або є поєднання АV вузлових шунтів Джеймса і Махайма 1. Вкорочений, менше 0, 10 с інтервал P Q (P R). 2. Позитивна хвиля δ у відведенях від передньої стінки – V 1 V 6, і негативна δ хвиля у відведеннях від задньої стінки ЛШ III AVF, що нагадує патологічний зубець Q. 3. Поширення комплексу QRS більше 0, 12 с, деформація його, яканагадує блокаду правої ніжки пучка Гіса.
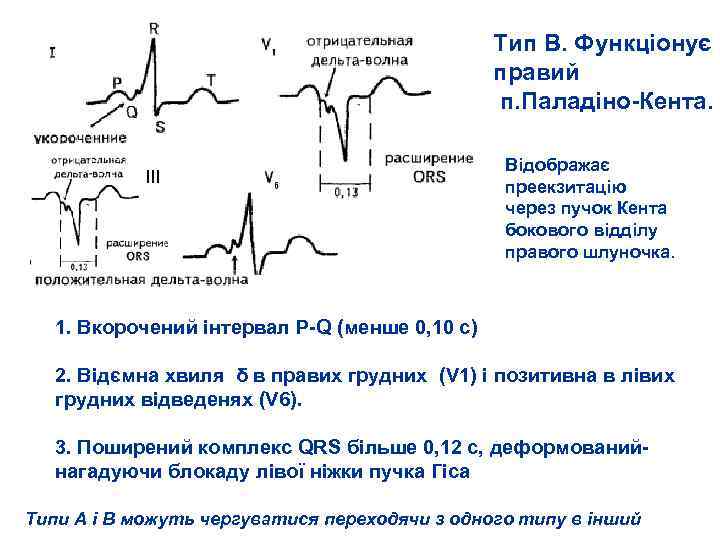
Тип В. Функціонує правий п. Паладіно Кента. ІІІ Відображає преекзитацію через пучок Кента бокового відділу правого шлуночка. 1. Вкорочений інтервал P Q (менше 0, 10 с) 2. Відємна хвиля δ в правих грудних (V 1) і позитивна в лівих грудних відведенях (V 6). 3. Поширений комплекс QRS більше 0, 12 с, деформований нагадуючи блокаду лівої ніжки пучка Гіса Типи А і В можуть чергуватися переходячи з одного типу в інший

Тип С 1. P Q вкорочений менше 0, 1 с 2. Хвиля δ відємна або ізоелектрична у відведеннях V 5 V 6 і позитивна у відведеннях V 1 V 4. 3. QRS поширений Функціонує додатковий шлях, що зєднує субепікардіальні ділянки ЛП з боковою стінкою ЛШ Тип D 1. P Q вкорочений менше 0, 1 с 2. Хвиля δ відємна у відведеннях ІІ, ІІІ, AVF, V 1 V 5 V 6 , ізоелектрична у відведеннях V 4 V 6 3. QRS деформований, хвиля δ направлена догори у відведеннях І, AVL, V 2 V 3 Преекзетація шлуночків здійснюється через пучки Джеймса і Махайма, що відходять від АV вузла до лівої і правої сторін міжшлуночкової перегородки ззаду

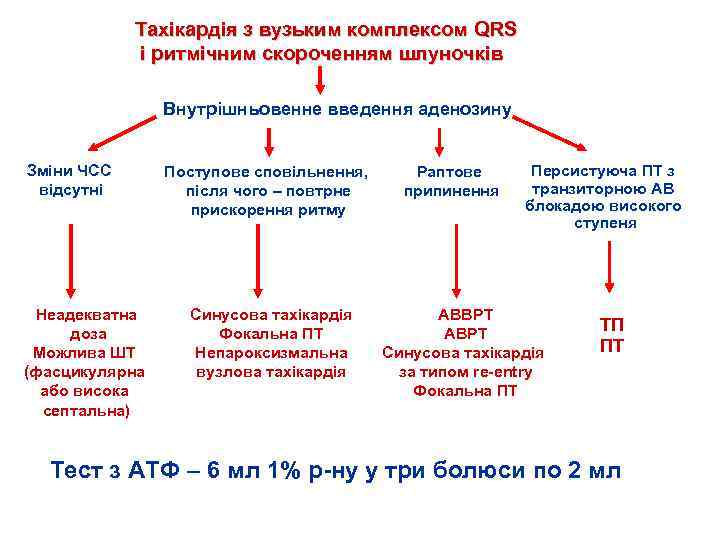
Тахікардія з вузьким комплексом QRS і ритмічним скороченням шлуночків Внутрішньовенне введення аденозину Зміни ЧСС відсутні Неадекватна доза Можлива ШТ (фасцикулярна або висока септальна) Поступове сповільнення, після чого – повтрне прискорення ритму Синусова тахікардія Фокальна ПТ Непароксизмальна вузлова тахікардія Раптове припинення Персистуюча ПТ з транзиторною АВ блокадою високого ступеня АВВРТ АВРТ Синусова тахікардія за типом re entry Фокальна ПТ ТП ПТ Тест з АТФ – 6 мл 1% р ну у три болюси по 2 мл
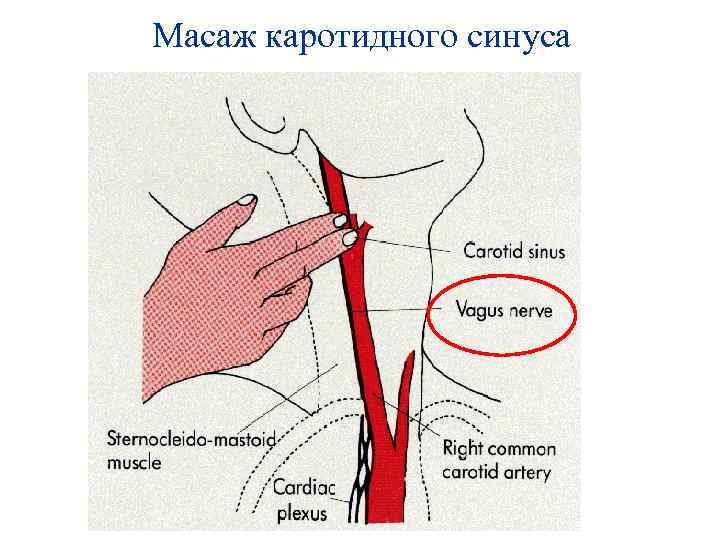
Масаж каротидного синуса

Тахікардії з широким комплексом QRS 1. СВТ з блокадою ніжок пучка Гіса або аберантним проведенням. 2. СВТ з АВ проведенням по додатковому провідному шляху. 3. Шлуночкова тахікардія (ШТ). NB! Стабільний стан гемодинаміки при тахікардіії не є підставою для заперечення ШТ. Якщо диференційний діагноз між СВТ і ШТ не дає можливості підтвердити або заперечити ШТ, то хворого слід вести як такого, що має ШТ.
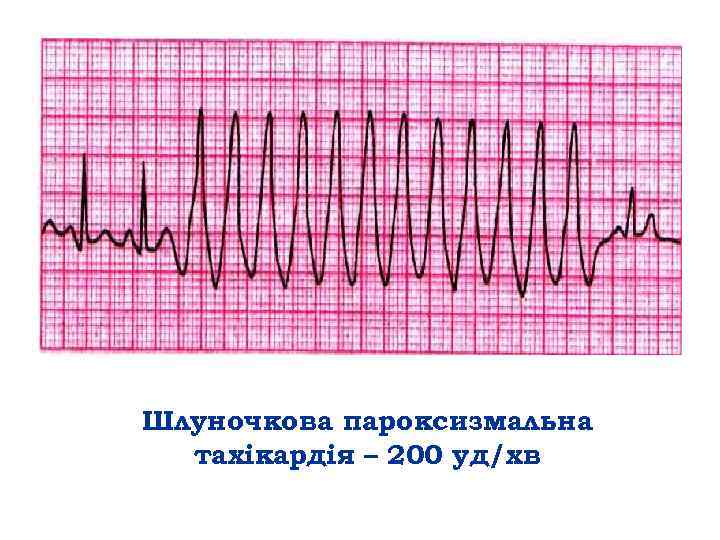
Шлуночкова пароксизмальна тахікардія – 200 уд/хв
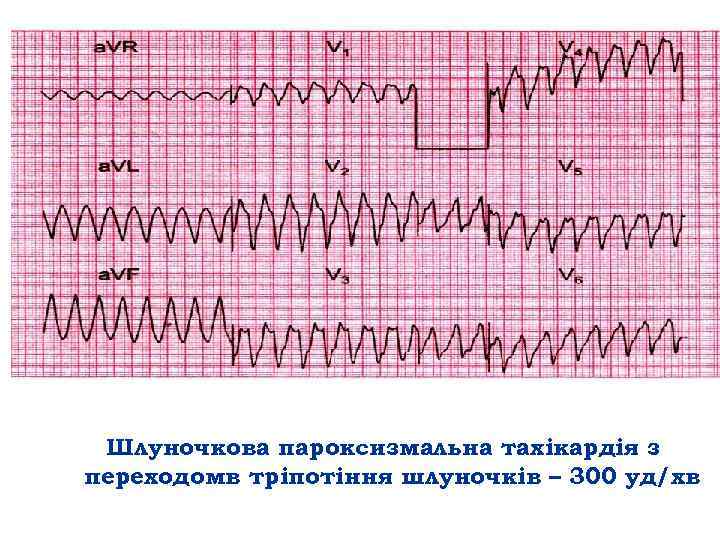
Шлуночкова пароксизмальна тахікардія з переходомв тріпотіння шлуночків – 300 уд/хв
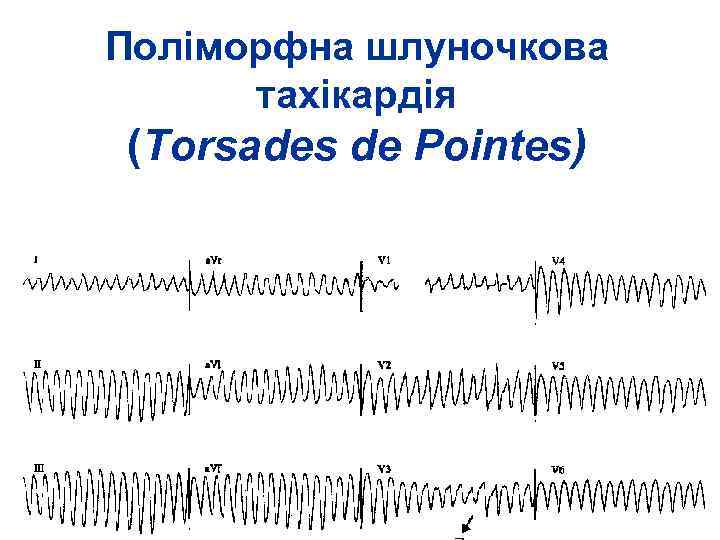
Поліморфна шлуночкова тахікардія (Torsades de Pointes)

Класифікація шлуночкових екстрасистол за Lown 0 – естрасистол немає або ж вони є епізодичними; І – поодинокі номотопні екстрасистоли, до 5 за 1 хвилину або до 30 за 1 годину; ІІ – номотопні екстрасистоли, > 5 за 1 хвилину або > 30 за 1 годину; ІІІ – політопні (поліморфні) екстрасистоли (2 і більше ектопічних вогнищ); ІV a – бісистолія, парні номотопні екстрасистоли; ІV б – 3 5 екстрасистол підряд, короткі “пробіжки” шлуночкової пароксизмальної тахікардії; V – екстрасистоли типу “R на T” (передвісники фібриляції шлуночків).

ЕКСТРАСИСТОЛІЯ Який механізм функціонування: re entry чи парасистолічне вогнище підвищеного автоматизму з блокадою входу в парацентр? 1. RE ENTRY: • інтервали зчеплення або передекстрасистолічні інтервали (між кінцем нормального скорочення і початком екстрасистолічного) – одинакові у всіх екстрасистолах • інтервали R R між екстрасистолами – різні. 2. Парасистолічне вогнище підвищеного автоматизму з блокадою входу в парацентр: • інтервали зчеплення різні у всіх екстрасистолах • інтервали R R ектопічного ритму, тобто екстрасистоли з ектопічного вогнища – однакові.
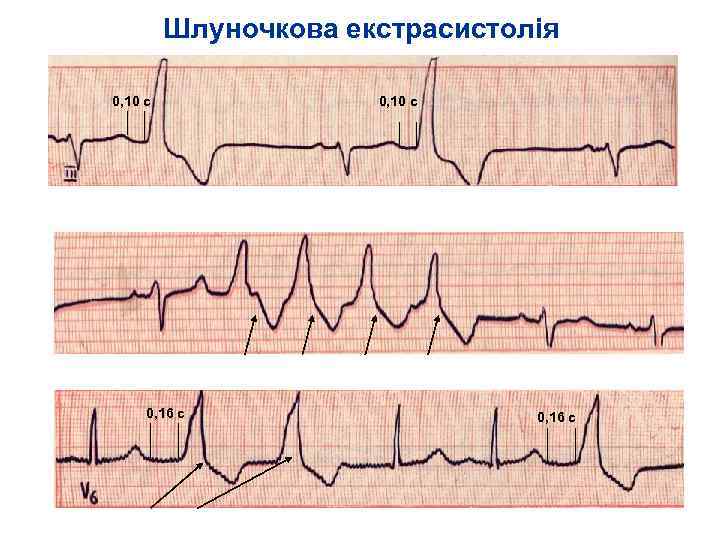
Шлуночкова екстрасистолія 0, 10 с Бігеменія II клас групова екстрасистолія – IV Б клас 0, 16 с бісистолія IV А клас 0, 16 с
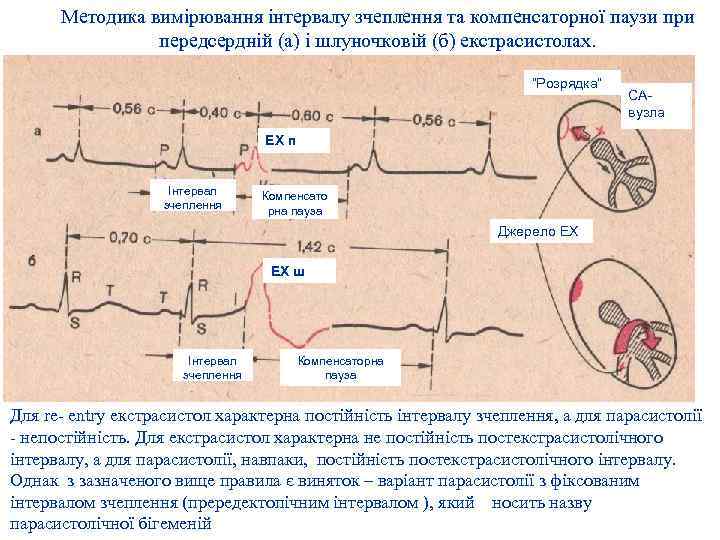
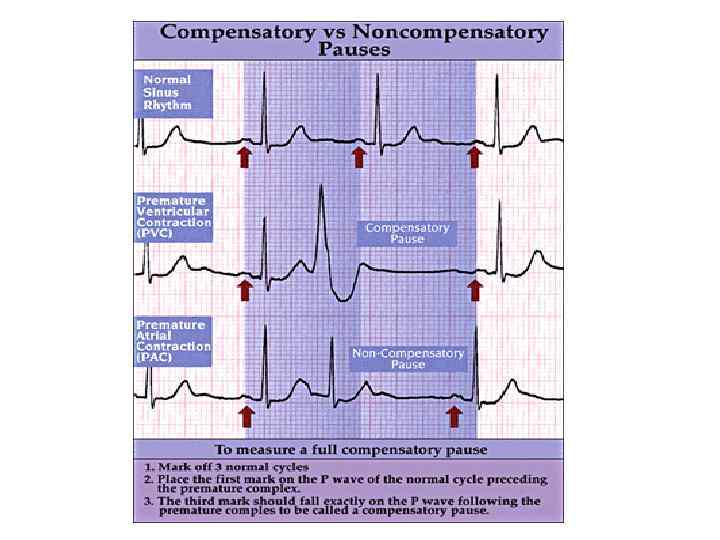
Методика вимірювання інтервалу зчеплення та компенсаторної паузи при передсердній (а) і шлуночковій (б) екстрасистолах. “Розрядка” САвузла ЕХ п Інтервал зчеплення Компенсато рна пауза Джерело ЕХ ЕХ ш Інтервал зчеплення Компенсаторна пауза Для re- entry екстрасистол характерна постійність інтервалу зчеплення, а для парасистолії - непостійність. Для екстрасистол характерна не постійність постекстрасистолічного інтервалу, а для парасистолії, навпаки, постійність постекстрасистолічного інтервалу. Однак з зазначеного вище правила є виняток – варіант парасистолії з фіксованим інтервалом зчеплення (прередектопічним інтервалом ), який носить назву парасистолічної бігеменій
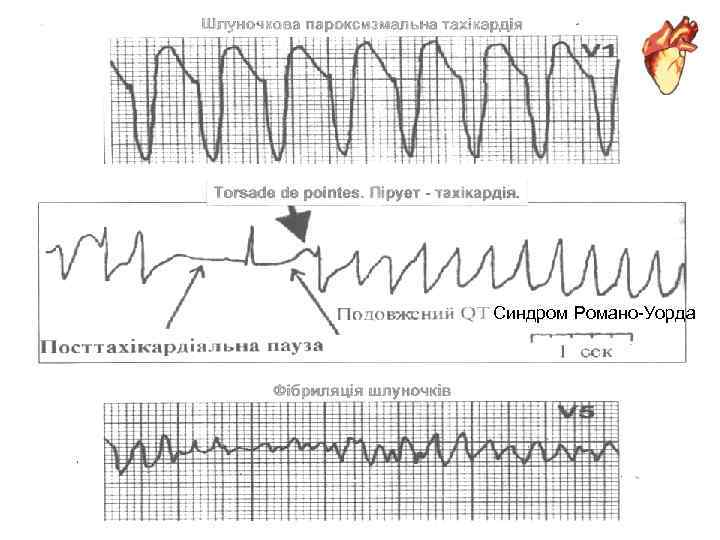
Синдром Романо-Уорда

Класифікація антиаритмічних засобів Vaughan Williams за Клас І А- блокатори натрієвих каналів – проміжні (мембрано-стабілізуючі ААП 1. Хінідин, хінідин дурулес, кінелентин, кінітард; 2. Дізопірамід, ритмодан, ритмілен, норпасе; 3. Новокаїнамід, прокаїнід; Клас І В блокатори натрієвих каналів – швидкі ААП 1. Лідокаїн 2. Мексилітин 3. Дифенін(Фенітоін). Клас І С - блокатори натрієвих каналів – повільні ААП 1. Флекаїнід. 2. Пропафенон, ритмонорм, пропанорм; 3. Етацизин. Клас II: -адреноблокатори Пропранолол, метопролол сукцинат, бісопролол, есмолол. Клас III: видовжувачі процесів реполяризації, блокатори К+ -каналів аміодарон/кордарон, соталол, дофетилід, ібутилід. Клас IV: блокатори кальцієвих каналів: 1. Верапаміл (ізоптин, фіноптин); 2. Дилтіазем (дільзем, дільрен, кардизем).

Класифікація антиаритмічних засобів Vaughan Williams за з доповненнями КЛАС V – умовні ААП ü Агоністи М 2 -холінергічних рецепторів-Дигоксин ü Агоністи пуринергічних рецепторів-Аденозин, АТФ ü Блокатори If-рецепторів синусового вузлаІвабрадин(Кораксан) ü Електорліти(К+, Mg+-поляризуюча суміш(ГІК), панангін, ритмокор
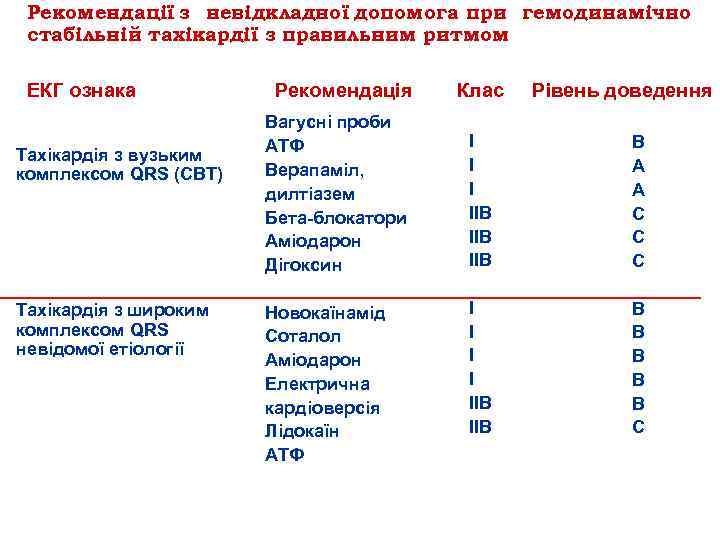
Рекомендації з невідкладної допомога при гемодинамічно стабільній тахікардії з правильним ритмом ЕКГ ознака Рекомендація Клас Тахікардія з вузьким комплексом QRS (СВТ) Тахікардія з широким комплексом QRS невідомої етіології Вагусні проби АТФ Верапаміл, дилтіазем Бета блокатори Аміодарон Дігоксин Новокаїнамід Соталол Аміодарон Електрична кардіоверсія Лідокаїн АТФ Рівень доведення I IIВ IIВ B A A C C C I I IIВ B B B C

Сицилійський гамбіт 1 АВВРТ ЧСС – 150 220 за хв. , QRS правильної форми, не деформований. 1. Ваготропні проби. 2. АТФ, iv струменево 10 20 мг. 3. Верапаміл (фіноптин, ізоптин) iv 10 мг. 4. Новокаїнамід 1 г (10 мл 10% розчину) iv. 5. Дігоксин 0, 5 мг iv. 6. Кардіоверсія. Дефібриляція. ЧСЕКС. Сицилійський гамбіт 2 АВРТ з участю додаткових провідних шляхів (Паладіно-Кента, Джеймса, Махайма) QRS неправильної форми 1. Кордарон – 300 450 мг iv + 600 мг/день ро. 2. Етмозин (моріцизин) – 2, 5% 2 4 мл iv. 3. Етацизин 50 100 мг iv. 4. Аймалін (гілурітмал, тахімалін) 2, 5% 2 4 мл iv.

Сицилійський гамбіт 3 Шлуночкова пароксизмальна тахікардія При стабільній гемодинаміці Кордарон: 150 300 450 мг, і. v. ↔ 10 30 хв. Новокаїнамід – 10 20 мл 10% розчину в 10 мл 0, 9% Na. Cl, і. v. , струменево. Обзидан: 1 мл 0, 1% в 10 мл 0, 9% Na. Cl, і. v. струменево кожні 5 хв. до 5 10 мг. При відсутності ефекту або при наявності гіпотензії, СН, НЛ – ЕІТ – кардіоверсія, дефібриляція. Після кожної третоьї ЕІТ: і. v. струменево 300 450 мг кордарону, 10 20 мл панангіну або 30 60 мл 3% калію хлориду, 50 мг/хв. Магнію сульфату. При встановленні нормального синусового ритму: той препарат, яким знімався приступ ШПТ: Новокаїнамід – р. о. 500 мг кожні 6 год. (не менше 2 ох діб) Кордарон – 200 мг 3 р. /д. , 1 місяць
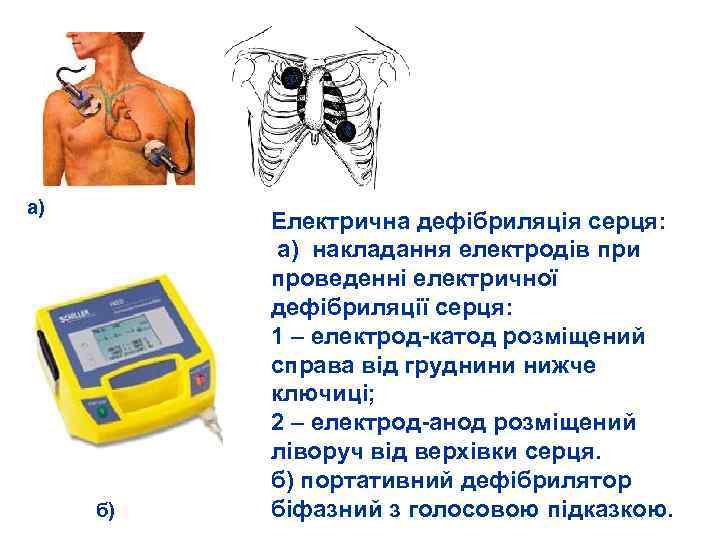
1 2 2 а) б) Електрична дефібриляція серця: а) накладання електродів при проведенні електричної дефібриляції серця: 1 – електрод катод розміщений справа від груднини нижче ключиці; 2 – електрод анод розміщений ліворуч від верхівки серця. б) портативний дефібрилятор біфазний з голосовою підказкою.

Рекомедації -2010 Європейської ради реанімації та американської асоціації серця Прекардіальний удар при підтвердженій шлуночковій тахікардії без пульсу, якщо дефібрилятор не готовий або відсутній. САB. Дефібриляція 200 Дж Кардіоверсія неуспішна Другий розряд 300 Дж Кардіоверсія неуспішна Третій розряд 360 Дж Кардіоверсія неуспішна Ввести послідовно внутрішньовенно 1 мг адреналіну і 300 мг аміодарону Повторити 3 розряди Повторити введення 1 мг адреналіну і 150 мг аміодарону
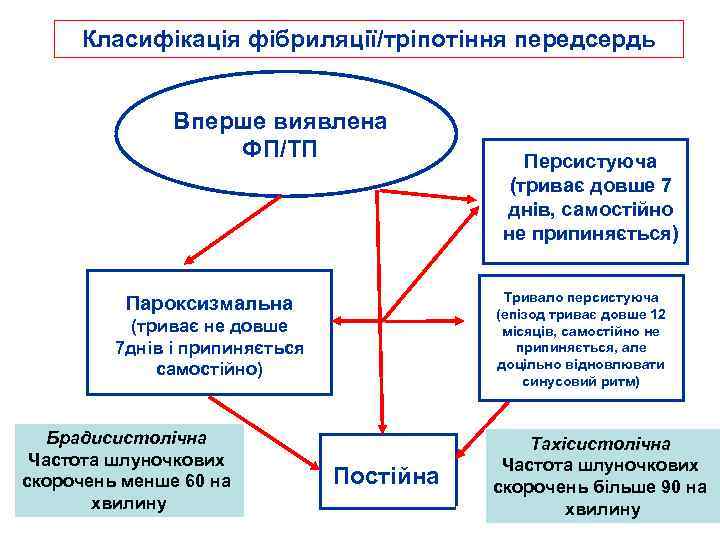
Класифікація фібриляції/тріпотіння передсердь Вперше виявлена ФП/ТП Тривало персистуюча (епізод триває довше 12 місяців, самостійно не припиняється, але доцільно відновлювати синусовий ритм) Пароксизмальна (триває не довше 7 днів і припиняється самостійно) Брадисистолічна Частота шлуночкових скорочень менше 60 на хвилину Персистуюча (триває довше 7 днів, самостійно не припиняється) Постійна Тахісистолічна Частота шлуночкових скорочень більше 90 на хвилину

Класи ФП в залежності від вираженості симптомів за EHRA (European Heart Rhythm Association) Класс EHRA Объяснение EHRA I Отсутствие симптомов EHRA II «Умеренные симптомы» ; нормальная ежедневная деятельность без изменений EHRA III «Серьезные симптомы» : нормальная ежедневная деятельность изменена «Симптомы инвалидизации» , нормальная ежедневная деятельность нарушена EHRA IV

Риск тромбоемболій при ФП неклапанної етіології За шкалою CHA 2 DS 2 ‑VASc

Подходы к профилактике тромбоза у пациентов с ФП Категории риска CHA 2 DS 2 ‑VASc счет Один «большой» или ≥ 2 «клинически небольшие» факторов риска Один «клинически небольшой» фактор риска ≥ 2 Нет факторов риска 0 1 Рекомендуемая антитромботическа я терапия Пероральная антикоагулянтная терапия или аспирин 75 -325 мг ежедневно Рекомендации Европейского общества кардиологов, 2010 г.
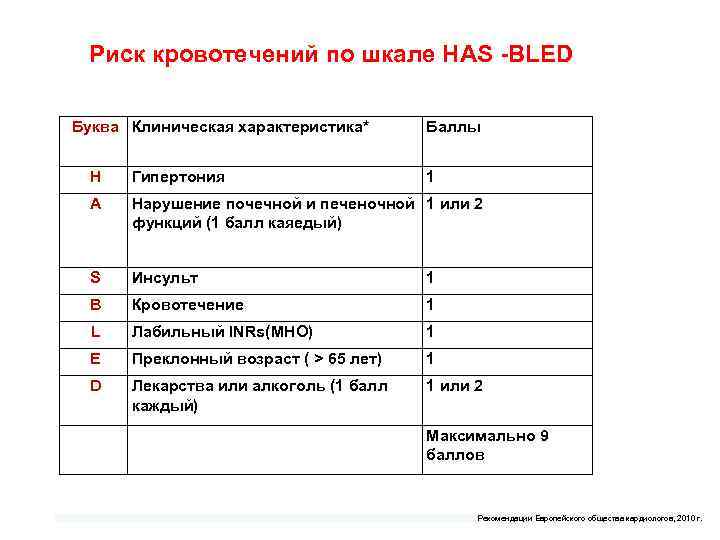
Риск кровотечений по шкале НAS BLED Буква Клиническая характеристика* Баллы Н А Нарушение почечной и печеночной 1 или 2 функций (1 балл каяедый) S Инсульт 1 В Кровотечение 1 L Лабильный INRs(МНО) 1 Е Преклонный возраст ( > 65 лет) 1 D Гипертония 1 Лекарства или алкоголь (1 балл каждый) 1 или 2 Максимально 9 баллов Рекомендации Европейского общества кардиологов, 2010 г.

Найбільшої уваги при тривалій антигіпертензивній терапії вимагає фібриляція передсердь. З патофізіологічних позицій розрізняють 4 варіанти ФП/ТП: Ш Гемодинамічна ФП/ТП за наявності трансмітральної регургітації та збільшення діаметра ЛП. Такий варіант ФП спостерігається також при вадах серця, мітральному та аортальному стенозах, недостатності АК та МК, ТЕЛА, ХОЗЛ, аневризмах аорти, тиреоїдного походження, при пролабуванні клапанів серця та синдромі дисплазії сполучної тканини. Ш Ішемічна ФП/ТП характерна для ГКС, хронічної ІХС; Ш Запальна ФП/ТП у хворих на перикардити, міокардити, ендокардити, при пневмоніях; Ш Ідіопатична ФП/ТП –цей термін використовується у осіб віком<60 років з відсутніми явними ознаками серцево легеневого захворювання.
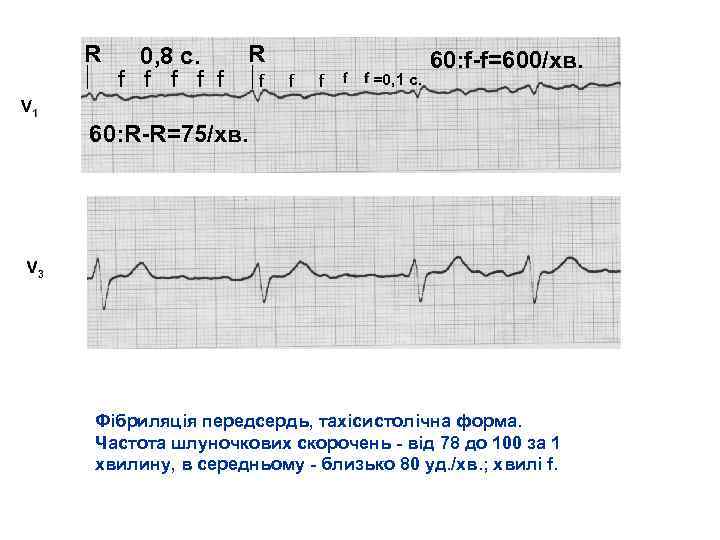
R 0, 8 с. f f f R f f f =0, 1 c. 60: f f=600/хв. 60: R R=75/хв. Фібриляція передсердь, тахісистолічна форма. Частота шлуночкових скорочень від 78 до 100 за 1 хвилину, в середньому близько 80 уд. /хв. ; хвилі f.
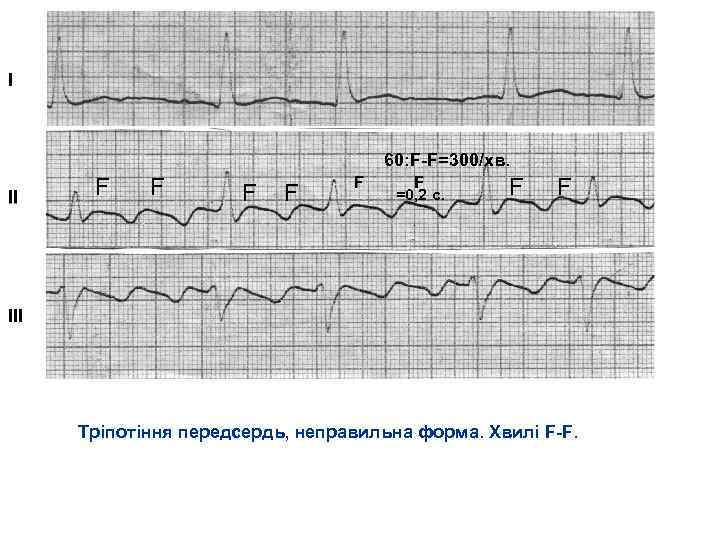
60: F F=300/хв. F F =0, 2 c. F F Тріпотіння передсердь, неправильна форма. Хвилі F F.

Особливості вагусної та адренергічної форм миготливої аритмії Вагусна: • Чоловіки, вік 30 50 років, часто ідіопатична МА • Пароксизми щотижня, більше вночі • Тригери: прийом їжі , алкоголь • Поєднання з тріпотінням передсердь • Нерідко – брадисистолія • Немає тенденції до стійкої МА • Чутливі до ваготропних ліків (ІА, аміодарон) Адренергічна: • Звичайно є структурне захворювання серця • Пацієнти більш старшого віку • Виникнення пароксизмів зранку, вдень, при • фізичному та емоційному стресі • Залежність від ЧСС • Ефективні β блокатори, пропафенон
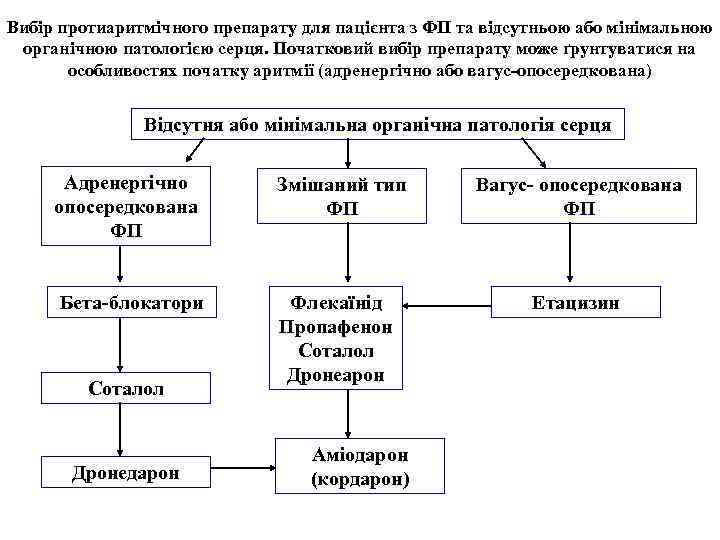
Вибір протиаритмічного препарату для пацієнта з ФП та відсутньою або мінімальною органічною патологією серця. Початковий вибір препарату може ґрунтуватися на особливостях початку аритмії (адренергічно або вагус-опосередкована) Відсутня або мінімальна органічна патологія серця Адренергічно опосередкована ФП Змішаний тип ФП Бета-блокатори Флекаїнід Пропафенон Соталол Дронеарон Соталол Дронедарон Аміодарон (кордарон) Вагус- опосередкована ФП Етацизин

Ефективність антиаритмічних препаратів для припинення пароксизму миготливої аритмії Препарати Ефективність Термін Бета блокатори, АК, дігоксин ± Повільно Аміодарон, соталол + Години дні тижні Новокаїнамід, хінідин 1 ++ Хвилини години дні Ібутилід +++ 15 хвилин Пропафенон 2 ++++ 30 хв (i. v. ) – 8 год (п/о) 1. Не розглядається як засіб першого вибору (погана переносимість) 2. Уникати при структурному захворюванні серця ! Ефективність ААП залежить від терміну їх застосування. Перехід пароксизмальної МА в персистуючу супроводжується електричним механічним ремоделюванням передсердь і дисфункцією ЛШ.
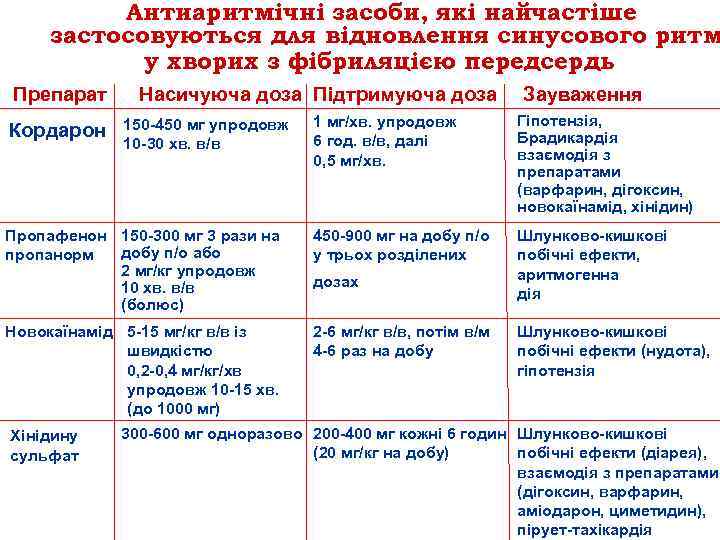
Антиаритмічні засоби, які найчастіше застосовуються для відновлення синусового ритм у хворих з фібриляцією передсердь Препарат Насичуюча доза Підтримуюча доза Зауваження 1 мг/хв. упродовж 6 год. в/в, далі 0, 5 мг/хв. Гіпотензія, Брадикардія взаємодія з препаратами (варфарин, дігоксин, новокаїнамід, хінідин) Пропафенон 150 300 мг 3 рази на добу п/о або пропанорм 2 мг/кг упродовж 10 хв. в/в (болюс) 450 900 мг на добу п/о у трьох розділених Шлунково кишкові побічні ефекти, аритмогенна дія Новокаїнамід 5 15 мг/кг в/в із швидкістю 0, 2 0, 4 мг/кг/хв упродовж 10 15 хв. (до 1000 мг) 2 6 мг/кг в/в, потім в/м 4 6 раз на добу Кордарон Хінідину сульфат 150 450 мг упродовж 10 30 хв. в/в дозах Шлунково кишкові побічні ефекти (нудота), гіпотензія 300 600 мг одноразово 200 400 мг кожні 6 годин Шлунково кишкові (20 мг/кг на добу) побічні ефекти (діарея), взаємодія з препаратами (дігоксин, варфарин, аміодарон, циметидин), пірует тахікардія

Типовий варіант ТРІПОТІННЯ ПЕРЕДСЕРДЬ Типове ТП характеризується великоамплітудними хвилями F негативної полярності у відведеннях II, III, AVF з частотою 220 320 на хвилину. В цьому випадку циркуляція петлі зворотного входу збудження в правому передсерді відбувається проти годинникової стрілки навколо тристулкового клапана (краніо каудальний напрямок). Даний варіант зустрічається у 90 95 % випадків ТП (мал. 1). ВПВ НПВ КС Мал. 1 Циркуляція зворотного входу збудження при ТП проти годинникової стрілки. А — латеральний перешийок, Б — септальний перешийок, ВПВ — верхня порожниста вена, НПВ нижня порожниста вена, КС коронарний синус, ЛВ — легеневі вени.
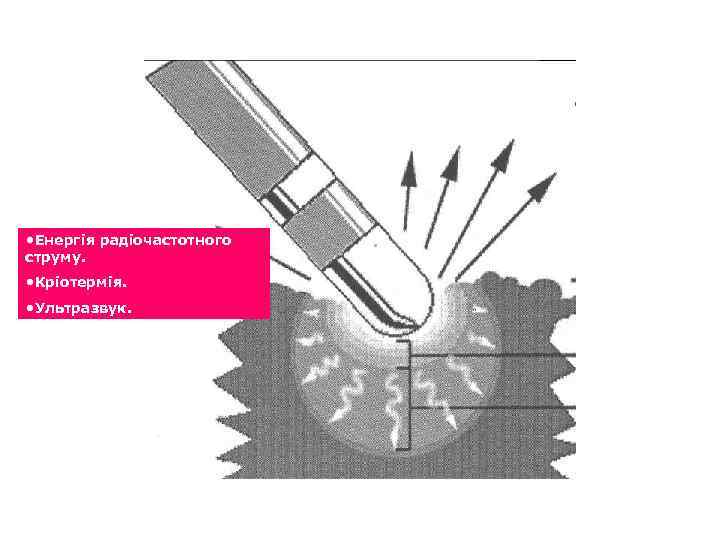
• Енергія радіочастотного струму. • Кріотермія. • Ультразвук.
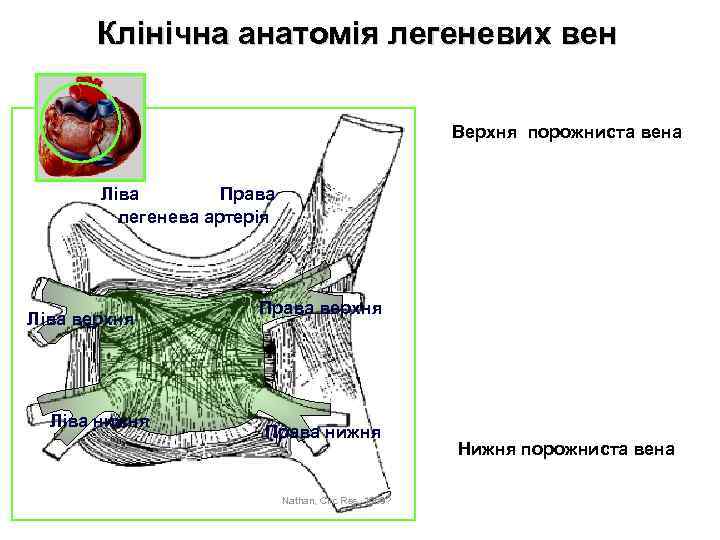
Клінічна анатомія легеневих вен Верхня порожниста вена Права Ліва легенева артерія Ліва верхня Ліва нижня Права верхня Права нижня Nathan, Circ Res, 1969? Нижня порожниста вена
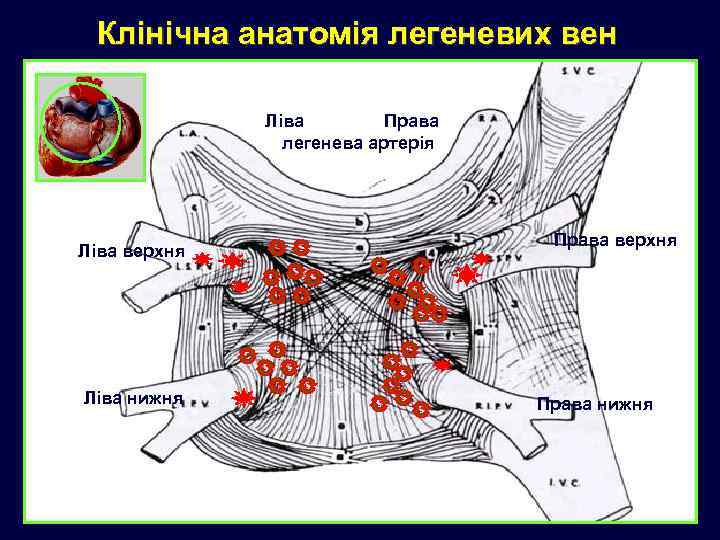
Клінічна анатомія легеневих вен Права Ліва легенева артерія Ліва верхня Ліва нижня Права верхня Права нижня
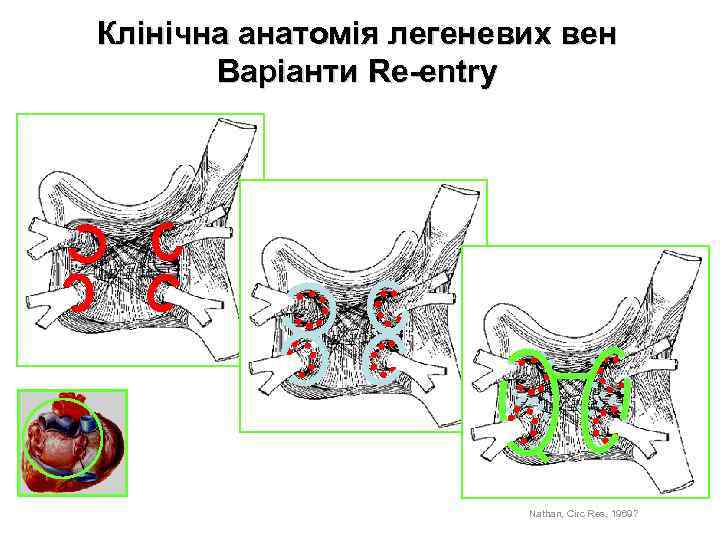
Клінічна анатомія легеневих вен Варіанти Re entry Nathan, Circ Res, 1969?
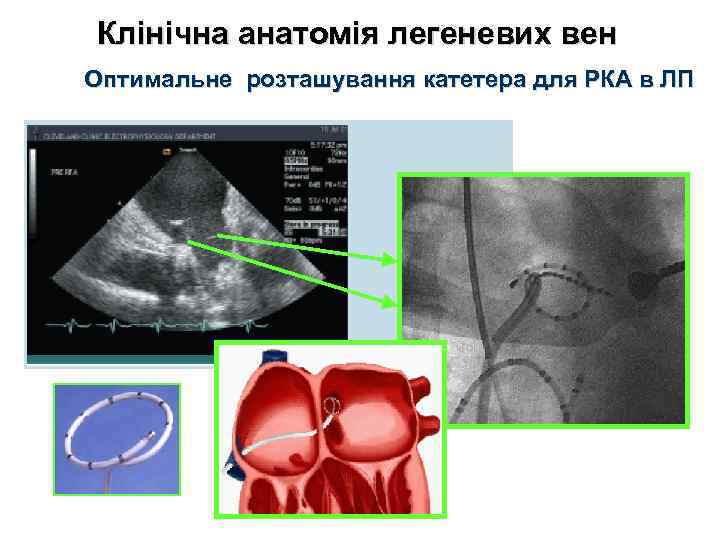
Клінічна анатомія легеневих вен Оптимальне розташування катетера для РКА в ЛП

ЛІКУВАННЯ Т РІПОТІННЯ ПЕРЕДСЕРДЬ Лікування ТП передбачає: 1. Відновлення синусового ритму шляхом застосування антиаритмічних препаратів, електроімпульсної терапії, кардіостимуляції. 2. Профілактичний прийом антиаритмічних засобів для запобігання рецидивам ТП. 3. Катетерну радіочастотну абляцію для радикального усунення анатомічного субстрату ТП.

АНТИКОАГУЛЯНТНА ТЕРАПІЯ Ø Прямі антикоагулянти протягом 3 5 днів до відновлення серцевого ритму і непрямі антикоагулянти (варфарин під контролем МНС 2 3, ПІ – 55 60%) 3 тижні до і 4 тижнів після кардіоверсії. Постійну антикоагулянтну терапію призначають при хронічних формах ТП, коли є фактори ризику тромбоемболій. Варфарин 1 таб=2. 5 мг, доза визначається величиною міжнародного нормалізаційного співідношення. МНС = протромбіновий час хворого : протромбіновий час контролю • індекс чутливості (1). В нормі МНС=1, 5 2. При МНС < 1 – гіперкоагуляція, > 3 гіпокоагуляція (небезпека кровотечі)

РАДІОЧАСТОТНА КАТЕТЕРНА АБЛЯЦІЯ • Ефективність РКА у подоланні ТП досягає 95 %, кількість рецидивів — 10 %, загрожуючі життю ускладнення майже не виникають. • Процедура здійснюється трансвенозно, без загальної анестезії, добре переноситься. • Мета РКА усунення ТП і створення блокади проведення по перешийку, яка досягається шляхом створення лінії безперервного пошкодження при нанесенні точкових аплікацій шляхом. • Кількість аплікацій становить 30 40, звичайна тривалість процедури 1, 5 2, 5 год. Повторні процедури здійсню ються значно швидше, потребують 3 5 аплікацій і ефективні в 100 % випадків.

Серце не має зморщок, на ньому бувають лише шрами

Аннібале Карраччі (1560 1609). “Адоніс знаходить Венеру”.

РКС – це смерть, що настає протягом 1 год після появи перших симптомів захворювання або погіршення стану хворого на тлі стабільного хронічного перебігу захворювання Серед усіх причин смерті 13 % складає раптова смерть, в структурі якої 88% займає раптова кардіальна смерть (РКС).

МЕХАНІЗМ РКС: фібриляція шлуночків, асистолія, електромеханічна дисоціація (вказується за можливості); З відновленням серцевої діяльності Незворотна зупинка серцялетальний кінець
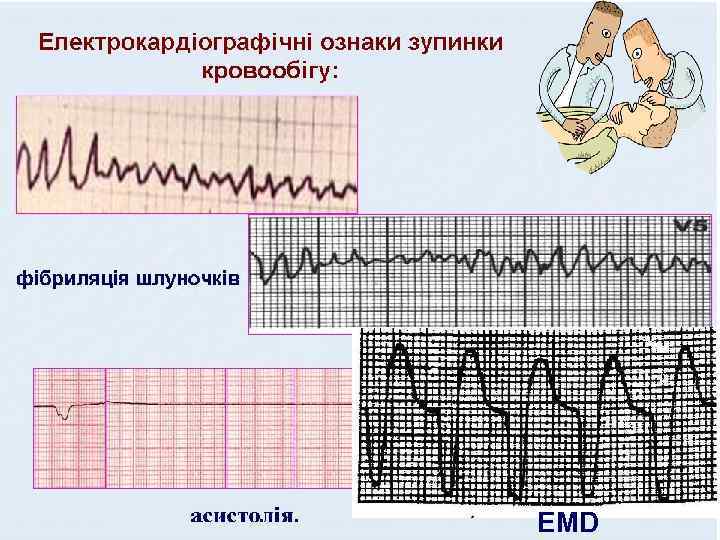
EMD
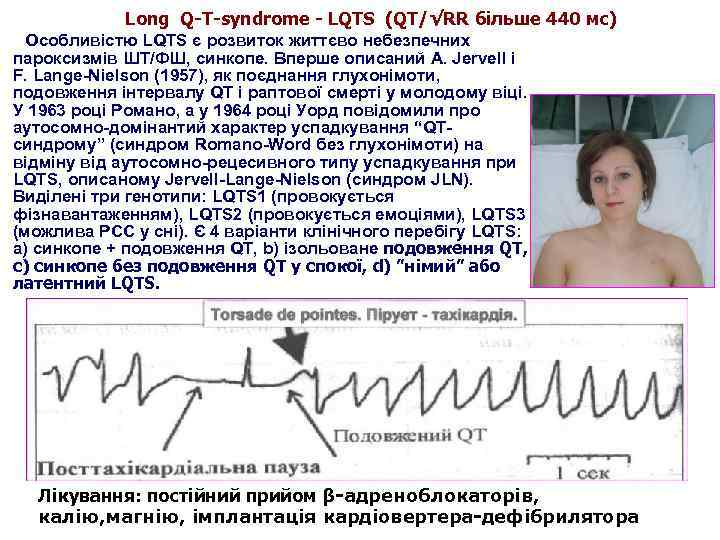
Long Q-T-syndrome - LQTS (QT/√RR більше 440 мс) Особливістю LQTS є розвиток життєво небезпечних пароксизмів ШТ/ФШ, синкопе. Вперше описаний A. Jervell і F. Lange Nielson (1957), як поєднання глухонімоти, подовження інтервалу QT і раптової смерті у молодому віці. У 1963 році Романо, а у 1964 році Уорд повідомили про аутосомно домінантий характер успадкування “QT синдрому” (синдром Romano Word без глухонімоти) на відміну від аутосомно рецесивного типу успадкування при LQTS, описаному Jervell Lange Nielson (синдром JLN). Виділені три генотипи: LQTS 1 (провокується фізнавантаженням), LQTS 2 (провокується емоціями), LQTS 3 (можлива РСС у сні). Є 4 варіанти клінічного перебігу LQTS: а) синкопе + подовження QT, b) ізольоване подовження QT, с) синкопе без подовження QT у спокої, d) ”німий” або латентний LQTS. Лікування: постійний прийом β-адреноблокаторів, калію, магнію, імплантація кардіовертера-дефібрилятора
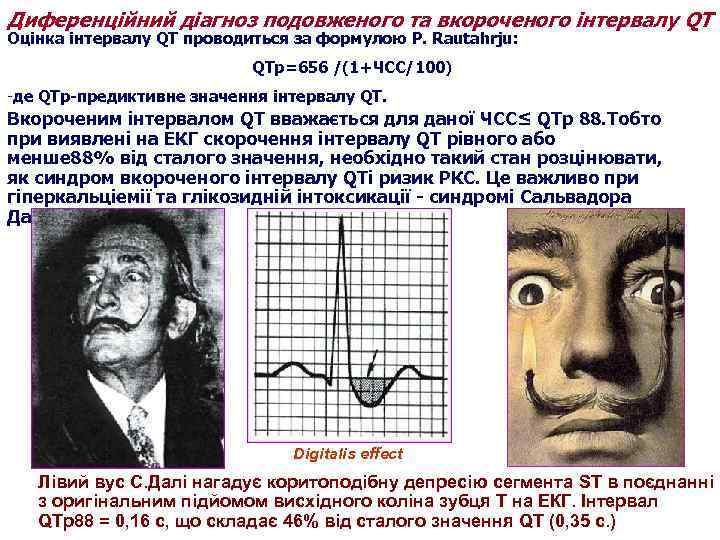
Диференційний діагноз подовженого та вкороченого інтервалу QT Оцінка інтервалу QT проводиться за формулою P. Rautahrju: QTр=656 /(1+ЧСС/100) -де QTр-предиктивне значення інтервалу QT. Вкороченим інтервалом QT вважається для даної ЧСС≤ QTр 88. Тобто при виявлені на ЕКГ скорочення інтервалу QT рівного або менше 88% від сталого значення, необхідно такий стан розцінювати, як синдром вкороченого інтервалу QTі ризик РКС. Це важливо при гіперкальціемії та глікозидній інтоксикації - синдромі Сальвадора Далі. Digitalis effect Лівий вус С. Далі нагадує коритоподібну депресію сегмента ST в поєднанні з оригінальним підйомом висхідного коліна зубця Т на ЕКГ. Інтервал QTр88 = 0, 16 с, що складає 46% від сталого значення QT (0, 35 с. )
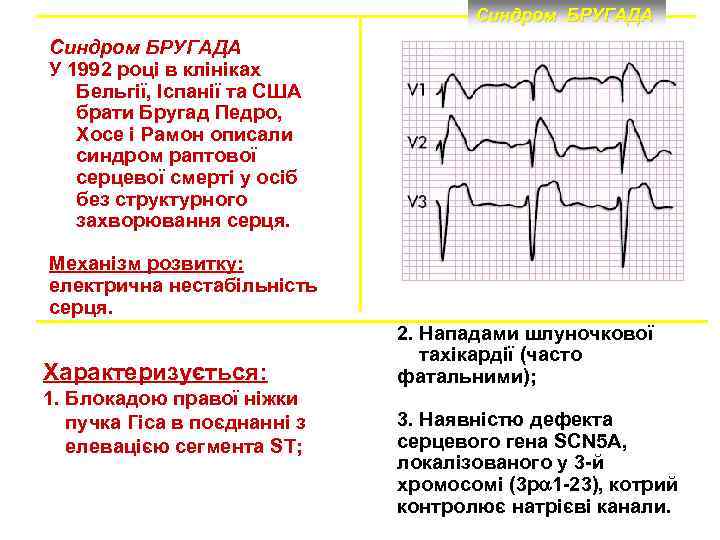
Синдром БРУГАДА У 1992 році в клініках Бельгії, Іспанії та США брати Бругад Педро, Хосе і Рамон описали синдром раптової серцевої смерті у осіб без структурного захворювання серця. Механізм розвитку: електрична нестабільність серця. Характеризується: 1. Блокадою правої ніжки пучка Гіса в поєднанні з елевацією сегмента ST; 2. Нападами шлуночкової тахікардії (часто фатальними); 3. Наявністю дефекта серцевого гена SCN 5 A, локалізованого у 3 й хромосомі (3 p 1 23), котрий контролює натрієві канали.

Брати Бругади Мюнхен, 2008
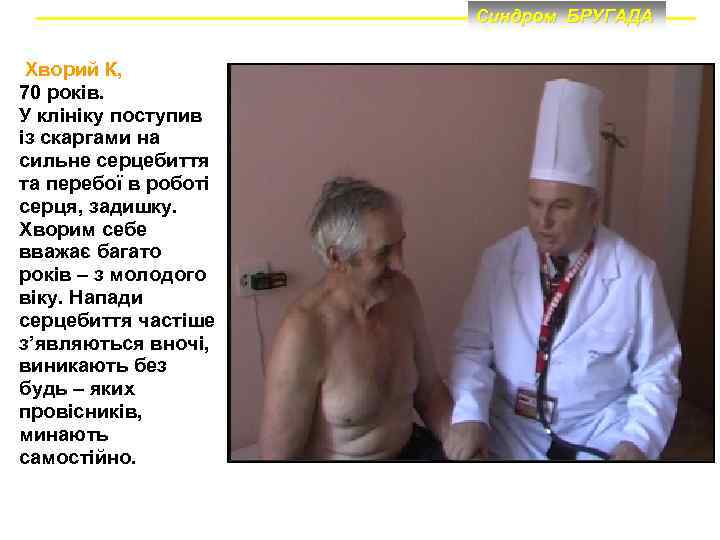
Синдром БРУГАДА Хворий К, 70 років. У клініку поступив із скаргами на сильне серцебиття та перебої в роботі серця, задишку. Хворим себе вважає багато років – з молодого віку. Напади серцебиття частіше з’являються вночі, виникають без будь – яких провісників, минають самостійно.

Синдром БРУГАДА Коментарі: • Проявами синдрому Бругада є епізоди швидкої поліморфної ШТ/ФШ у хворих з повною блокадою правої ніжки пучка Гіса і підйомом сегмента ST у V 1 – V 3. Цей симптомокомплекс має місце у хворого К. • Коли спонтанно закінчується епізод тахікардії, хворий з синдромом Бругада може втрачати свідомість. Хворий К. після нападів серцебиття не втрачає свідомості.

Синдром БРУГАДА Коментарі: • Для маніфестації стертих та/або атипових форм синдрому Бругада проводиться тест з аймаліном (1 мг/кг, внутрішньовенно) або флекаїнідом (2 мг/кг, внутрішньовенно). Ці препарати дозволяють демаскувати скриті або інтермітуючі форми синдрому Бругада шляхом виявлення типових змін на ЕКГ. У нашого хворого не має необхідності в цьому тесті, оскільки характерні зміни на ЕКГ прослідковуються з молодого віку. • Якби у нашого хворого мали місце запамороки з втратою свідомості, то в діагнозі можна було б не сумніватись, особливо якщо врахувати неясну раптову смерть батька у молодому віці.

Класифікація (Г. В. Дзяк, Л. І. Васильєва, 2005) За клінічними проявами: симптомний (синкопальний), безсимптомний (лише ЕКГ зміни) За ЕКГ: класичний, інтермітуючий, прихований. Клінічні різновиди: І – типова ЕКГ, асимптомний, відсутність анамнезу ІІ – типова ЕКГ, асимптомний, є анамнез. ІІІ – типова ЕКГ після фармпроби (аймалін 1 мг/кг). ІV – типова ЕКГ після фармпроби, є синкопе/ШТ.

Синдром БРУГАДА Лікування Імплантація автоматичного кардіовертера дефібрилятора. Якщо не застосовано ІАКД, то 30% пацієнтів помирають протягом трьох років після першого виникнення симптомів. Розробляються засоби генної терапії для корекції генетичного дефекту та відновлення нормальної електричної активності серця.

Клінічний випадок 1. Хвора Л. , 45 років, поступила в терапевтичне відділення із скаргами на серцебиття, виражену загальну слабість. Хворіє ревматичною хворобою серця. Встановлена мітральна вада серця без явної переваги, пароксизм фібриляції передсердь, ЧСШ 80/хв, ЧСП- 240/хв. На ЕКГ в час синусового ритму: P-0, 12 с. , PQ-0, 18 с. , QRS-0, 10 с. , QT-500 мс. Кордарон, дігоксин та β-АБ неефективні. З метою подолання пароксизму ФП призначений хінідин. Після прийому 1200 мг хінідину (6 таб. по 200 мг), у хворої різко знизився АТ до “ 0” ЧСШ 240/хв. Через 5 хв летальний кінець. Як пояснити смерть хворої Л? А. Масивною тромбоемболією легеневої артерії. В. Порушеням АВ-повідності –розвитком синдрому Фредеріка. С. Вторинним синдромом подовженого інтервалу QT, негативним ефектом хінідину. D. Діастолічною дисфункцією ЛШ. Е. Систолічною дисфункцією. ЛШ.
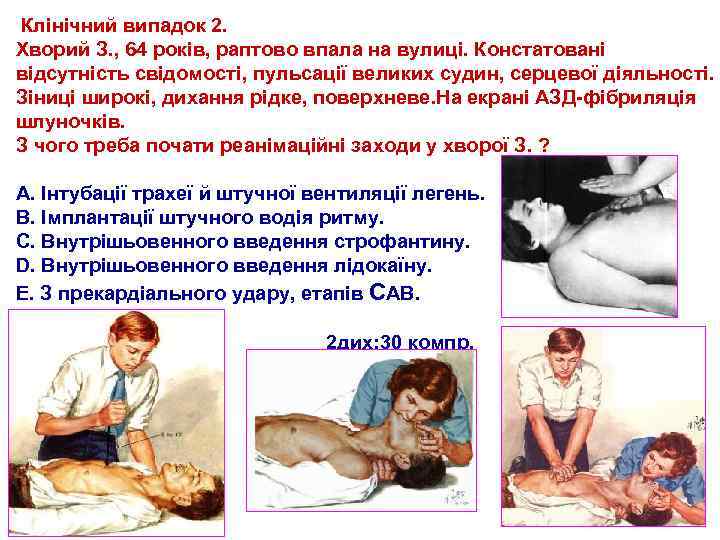
Клінічний випадок 2. Хворий З. , 64 років, раптово впала на вулиці. Констатовані відсутність свідомості, пульсації великих судин, серцевої діяльності. Зіниці широкі, дихання рідке, поверхневе. На екрані АЗД фібриляція шлуночків. З чого треба почати реанімаційні заходи у хворої З. ? А. Інтубації трахеї й штучної вентиляції легень. В. Імплантації штучного водія ритму. С. Внутрішьовенного введення строфантину. D. Внутрішьовенного введення лідокаїну. Е. З прекардіального удару, етапів САВ. 2 дих: 30 компр.

У нашім раї на землі Нічого кращого немає, Як тая мати молодая З своїм дитяточком малим. . Тепер їй любо, любо жити Вона серед ночі встає, І стереже добро своє, І дожидає того світу, Щоб знов на його надивитись Наговоритись. «Це моє! Моє!» І дивиться на його, І молиться за його богу, І йде на улицю гулять Гордіше самої цариці, Щоб людям, бачте, показать Своє добро. «А подивіться! Моє найкраще над всіми!» . . . Raffaello Santi Тарас Шевченко …Слово мамо. Великеє, Найкращеє слово!. .
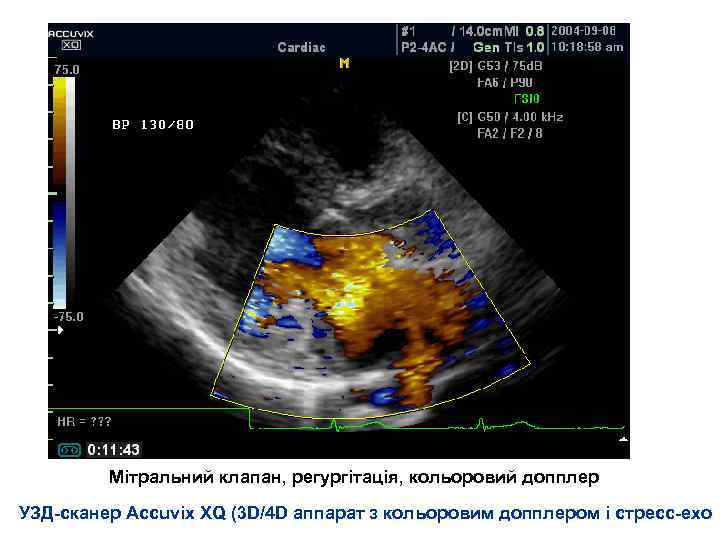
Мітральний клапан, регургітація, кольоровий допплер УЗД сканер Accuvix XQ (3 D/4 D аппарат з кольоровим допплером і стресс ехо

Кваліфікаційні тести ПОТІК А 1. У хворої Л. , 40 років, раптово виник приступ серцебиття, болю в ділянці серця. Пульс 170 уд. /хв, ЧСС -180/хв. АТ – 110/70 мм. рт. ст. На ЕКГ – ширина комплексу QRS = 0, 08 сек. Виставлено діагноз: атріовентрикулярна вузлова реципрокна тахікардія. З чого слід починати допомогу хворій Л. ? А. Непрямого масажу серця. В. Верапамілу – 2 мл 1% розчину внутрішньовенно струменево. С. З подразнення каротидного синуса. D. Новокаїнаміду – 10 мл 10% розчину внутрішньовенно струменево. Е. Черезстравохідної стимуляції.
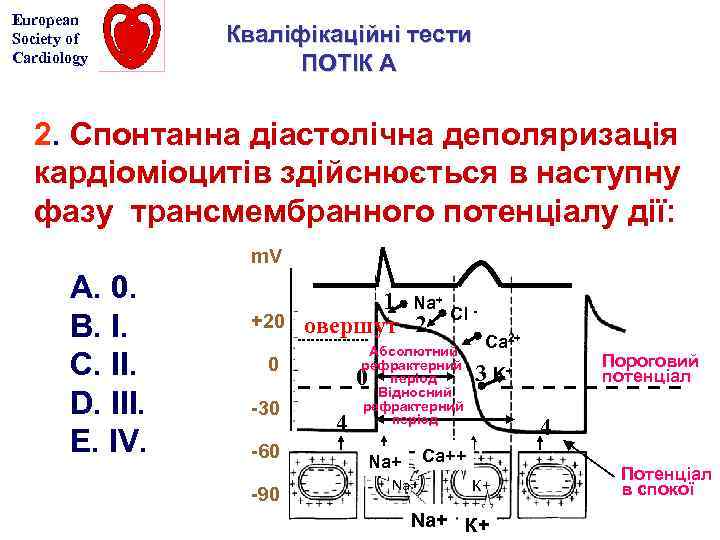
European Society of Cardiology Кваліфікаційні тести ПОТІК А 2. Спонтанна діастолічна деполяризація кардіоміоцитів здійснюється в наступну фазу трансмембранного потенціалу дії: m. V А. 0. В. I. С. II. D. III. Е. IV. 1 Na+ Cl +20 овершут 2 0 30 60 90 Абсолютний рефрактерний період Відносний рефрактерний період 0 4 Ca 2+ 3 4 Ca++ Na+ Пороговий потенціал K+ К+ Na+ К+ Потенціал в спокої

3. Реципрокними називають тахікардії: А. Тригерні аритмії. В. Ті, що генеруються з вогнища підвищеного автоматизму. С. Ті, які виникають за механізмом “мікроре-ентрі”. D. Ті, що виникають за механізмом “макроре-ентрі”. Е. Ті, які виникають за механізмами “мікро-“ і “макро-ре-ентрі”.
4. Хворий З. , 64 років, раптово впав на вулиці. Констатовано: відсутність свідомості, пульсації великих судин, серцевої діяльності. Зіниці широкі, дихання рідке, поверхневе. З чого треба почати реанімаційні заходи у хворого З. ? А. Інтубації трахеї й штучної вентиляції легень. В. З прекардіального удару. С. Внутрішьовенного введення строфантину. D. Внутрішьовенного введення лідокаїну. Е. З компресії грудної клітки з частотою 100/хв.

5. Хвора Р. , 24 років, глухоніма, перебуваючи у ЛОР відділенні з приводу носової кровотечі, раптово впала. Чергова сестра діагностувала відсутність пульсації на великих судинах, АТ – 70/40 мм. рт. ст. , пульс – біля 160 ударів за хвилину. Тони серця дуже послаблені, часті. ЕКГ: частота скорочень складає 200 уд. /хв. , в деяких випадках ЕКГ нагадує веретено. Після надання допомоги ЧСС складала 70 уд. /хв. ЕКГ: ритм синусовий, правильний, PQ = 0, 18 c, QRS = 0, 08 c, QT = 600 мс. Яка причина тахікардії має місце у хворої Р? А. Синдром слабості синусового вузла. В. Набутий синдром подовженого QT. С. Синдром WPW. D. Вроджений синдром подовженого QT Jervel, Lange Nielson. Е. Синдром тахі брадикардії.

Еталони правильних відповідей 1 С 2 Е 3 Е 4 Е 5 D Тема наступної лекції “Блокади серця“ (лектор проф. СЕРЕДЮК Н. М. )

Тема наступної лекції: Блокади серця. ДЯКУЮ за увагу!

Тема наступної лекції: Блокади серця. ДЯКУЮ за увагу!
Aritmiyi_29_11_2012.ppt