Рачук Портальная гипертензия.ppt
- Количество слайдов: 22
 Портальная гипертензия Выполнила: Рачук Дарья Игоревна Группа 410 - МЛ
Портальная гипертензия Выполнила: Рачук Дарья Игоревна Группа 410 - МЛ
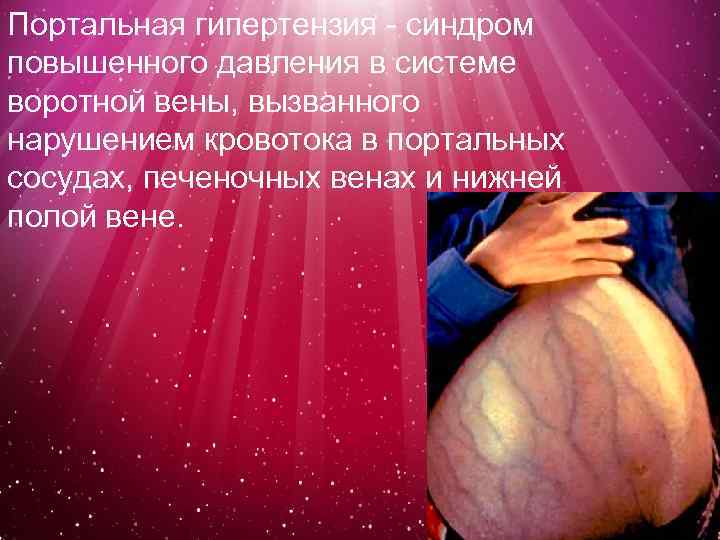 Портальная гипертензия - синдром повышенного давления в системе воротной вены, вызванного нарушением кровотока в портальных сосудах, печеночных венах и нижней полой вене.
Портальная гипертензия - синдром повышенного давления в системе воротной вены, вызванного нарушением кровотока в портальных сосудах, печеночных венах и нижней полой вене.
 При развитии портальной гипертензии усиливается движение крови между воротной веной и полыми венами через: А). Пупочную вену Б). Вены пищевода и желудка В). Геморроидальные вены Портальная гипертензия сопровождается спленомегалией (увеличением селезенки), варикозным расширением вен пищевода и желудка, асцитом , печеночной энцефалопатией (печеночной недостаточностью). В норме давление в системе портальных вен составляет 5 -10 мм рт. ст. Повышение давления в системе портальных вен выше 12 мм рт. свидетельствует о развитии портальной гипертензии. Варикозное расширение вен возникает при давлении в портальной системе больше 12 мм рт. ст.
При развитии портальной гипертензии усиливается движение крови между воротной веной и полыми венами через: А). Пупочную вену Б). Вены пищевода и желудка В). Геморроидальные вены Портальная гипертензия сопровождается спленомегалией (увеличением селезенки), варикозным расширением вен пищевода и желудка, асцитом , печеночной энцефалопатией (печеночной недостаточностью). В норме давление в системе портальных вен составляет 5 -10 мм рт. ст. Повышение давления в системе портальных вен выше 12 мм рт. свидетельствует о развитии портальной гипертензии. Варикозное расширение вен возникает при давлении в портальной системе больше 12 мм рт. ст.
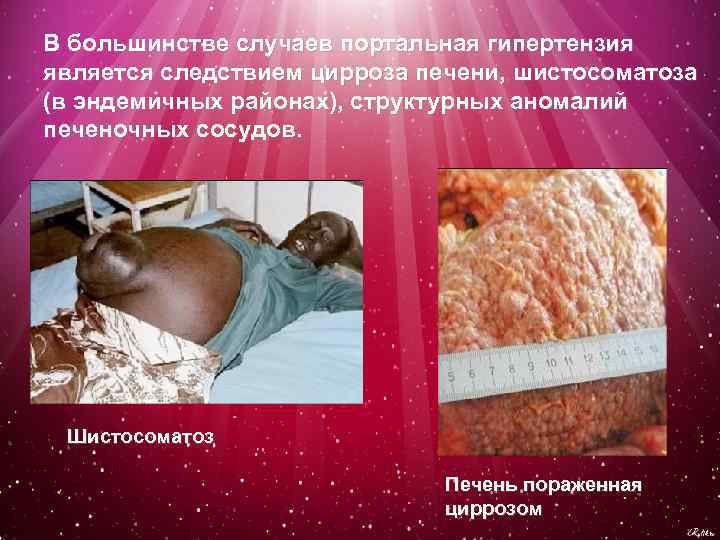 В большинстве случаев портальная гипертензия является следствием цирроза печени, шистосоматоза (в эндемичных районах), структурных аномалий печеночных сосудов. Шистосоматоз Печень пораженная циррозом
В большинстве случаев портальная гипертензия является следствием цирроза печени, шистосоматоза (в эндемичных районах), структурных аномалий печеночных сосудов. Шистосоматоз Печень пораженная циррозом
 Если при портальной гипертензии давление в малой печеночной вене больше или равно 12 мм рт. ст. , между портальной системой и системной венозной сетью возникает коллатеральное кровообращение. По коллатералям (варикозам) отводится часть портального кровотока от печени, что способствует уменьшению портальной гипертензии, но никогда полностью не устраняет ее. Коллатерали возникают в местах близкого расположения ветвей портальной и системной венозной сети: в слизистой оболочке пищевода, желудка, прямой кишки; на передней брюшной стенке (между пупочными и эпигастральными венами). Это приводит к значительному утолщению вен, особенно в области пупка, образование – «головы Медузы» .
Если при портальной гипертензии давление в малой печеночной вене больше или равно 12 мм рт. ст. , между портальной системой и системной венозной сетью возникает коллатеральное кровообращение. По коллатералям (варикозам) отводится часть портального кровотока от печени, что способствует уменьшению портальной гипертензии, но никогда полностью не устраняет ее. Коллатерали возникают в местах близкого расположения ветвей портальной и системной венозной сети: в слизистой оболочке пищевода, желудка, прямой кишки; на передней брюшной стенке (между пупочными и эпигастральными венами). Это приводит к значительному утолщению вен, особенно в области пупка, образование – «головы Медузы» .
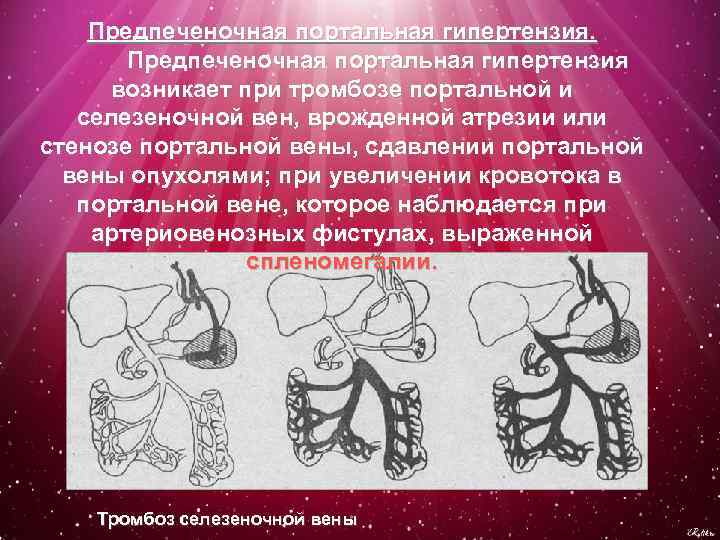 Предпеченочная портальная гипертензия возникает при тромбозе портальной и селезеночной вен, врожденной атрезии или стенозе портальной вены, сдавлении портальной вены опухолями; при увеличении кровотока в портальной вене, которое наблюдается при артериовенозных фистулах, выраженной спленомегалии. Тромбоз селезеночной вены
Предпеченочная портальная гипертензия возникает при тромбозе портальной и селезеночной вен, врожденной атрезии или стенозе портальной вены, сдавлении портальной вены опухолями; при увеличении кровотока в портальной вене, которое наблюдается при артериовенозных фистулах, выраженной спленомегалии. Тромбоз селезеночной вены
 Внутрипеченочная портальная гипертензия, в свою очередь, делится на пресинусоидальную, синусоидальную и постсинусоидальную. Пресинусоидальная внутрипеченочная портальная гипертензия может быть следствием фиброза печени, саркоидоза, шистосоматоза, миелопролиферативных болезней, первичного билиарного цирроза.
Внутрипеченочная портальная гипертензия, в свою очередь, делится на пресинусоидальную, синусоидальную и постсинусоидальную. Пресинусоидальная внутрипеченочная портальная гипертензия может быть следствием фиброза печени, саркоидоза, шистосоматоза, миелопролиферативных болезней, первичного билиарного цирроза.
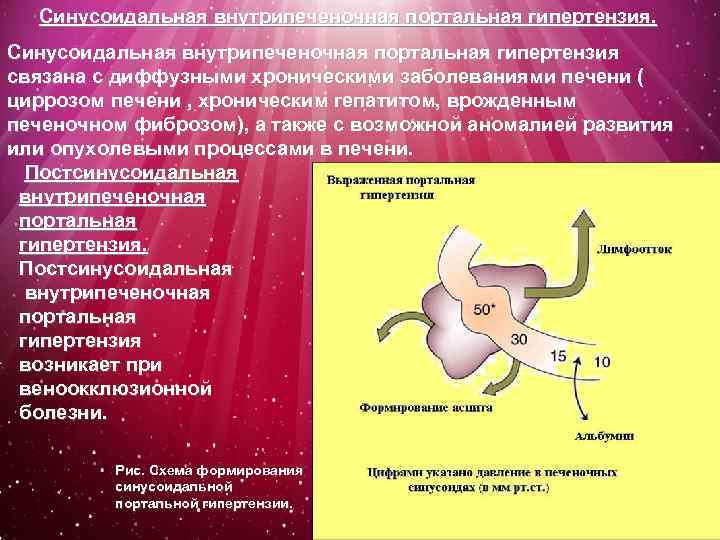 Синусоидальная внутрипеченочная портальная гипертензия. Синусоидальная внутрипеченочная портальная гипертензия связана с диффузными хроническими заболеваниями печени ( циррозом печени , хроническим гепатитом, врожденным печеночном фиброзом), а также с возможной аномалией развития или опухолевыми процессами в печени. Постсинусоидальная внутрипеченочная портальная гипертензия возникает при веноокклюзионной болезни. Рис. Схема формирования синусоидальной портальной гипертензии.
Синусоидальная внутрипеченочная портальная гипертензия. Синусоидальная внутрипеченочная портальная гипертензия связана с диффузными хроническими заболеваниями печени ( циррозом печени , хроническим гепатитом, врожденным печеночном фиброзом), а также с возможной аномалией развития или опухолевыми процессами в печени. Постсинусоидальная внутрипеченочная портальная гипертензия возникает при веноокклюзионной болезни. Рис. Схема формирования синусоидальной портальной гипертензии.
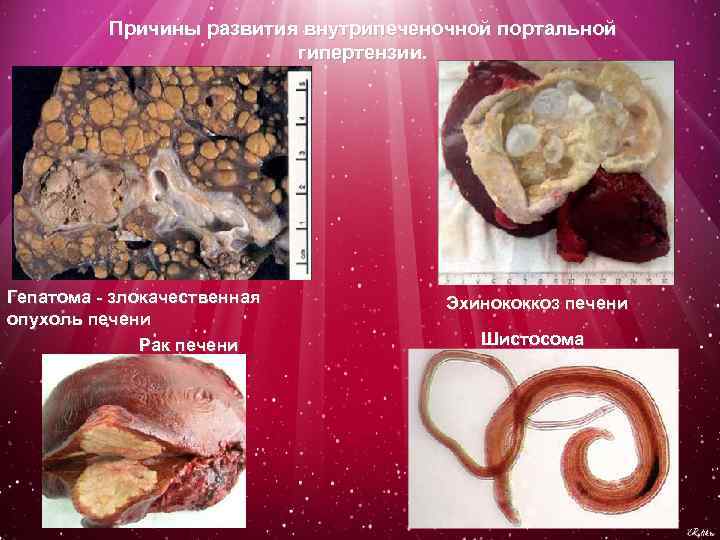 Причины развития внутрипеченочной портальной гипертензии. Гепатома - злокачественная опухоль печени Рак печени Эхинококкоз печени Шистосома
Причины развития внутрипеченочной портальной гипертензии. Гепатома - злокачественная опухоль печени Рак печени Эхинококкоз печени Шистосома
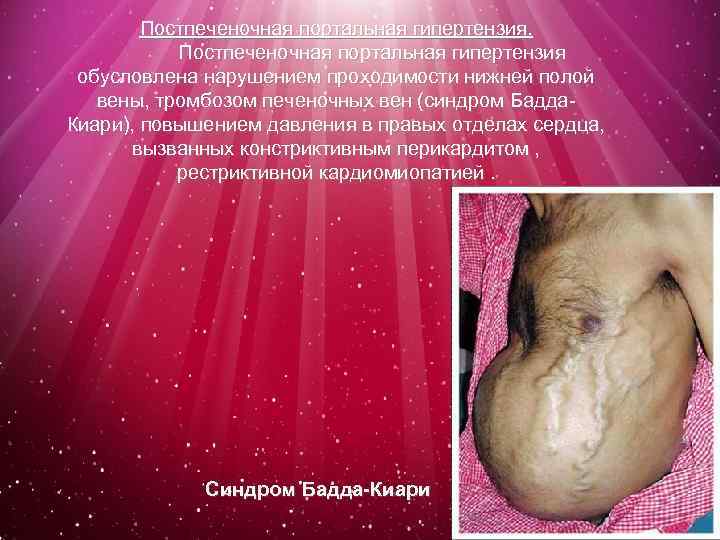 Постпеченочная портальная гипертензия обусловлена нарушением проходимости нижней полой вены, тромбозом печеночных вен (синдром Бадда. Киари), повышением давления в правых отделах сердца, вызванных констриктивным перикардитом , рестриктивной кардиомиопатией. Синдром Бадда-Киари
Постпеченочная портальная гипертензия обусловлена нарушением проходимости нижней полой вены, тромбозом печеночных вен (синдром Бадда. Киари), повышением давления в правых отделах сердца, вызванных констриктивным перикардитом , рестриктивной кардиомиопатией. Синдром Бадда-Киари
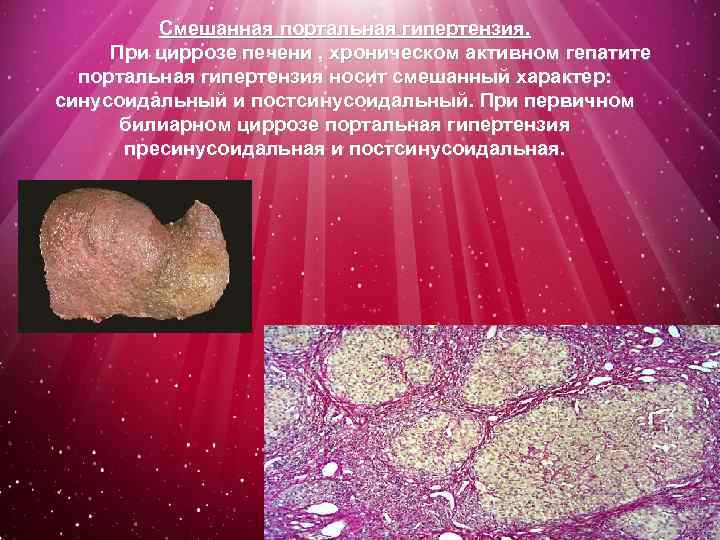 Смешанная портальная гипертензия. При циррозе печени , хроническом активном гепатите портальная гипертензия носит смешанный характер: синусоидальный и постсинусоидальный. При первичном билиарном циррозе портальная гипертензия пресинусоидальная и постсинусоидальная.
Смешанная портальная гипертензия. При циррозе печени , хроническом активном гепатите портальная гипертензия носит смешанный характер: синусоидальный и постсинусоидальный. При первичном билиарном циррозе портальная гипертензия пресинусоидальная и постсинусоидальная.
 Лабораторные методы исследования *Лабораторные методы исследования проводятся для диагностики заболеваний, которые привели к циррозу печени, являющемуся наиболее часто причиной развития портальной гипертензии. Клинический анализ крови. *У больных циррозом печени наблюдается уменьшение количества тромбоцитов. Развитие анемии или других цитопений наблюдается на поздних стадиях заболевания. При гиперспленизме развивается панцитопения (анемия, лейкопения, тромбоцитопения). *Для пациентов с гемохроматозом характерно сочетание высокого содержания гемоглобина с низкими показателями концентрации гемоглобина в эритроцитах. Коагулограмма. * У пациентов с циррозом печени наблюдается снижение протромбинового индекса (отношение стандартного протромбинового времени к протромбиновому времени у обследуемого больного, выраженное и процентах). Референсные значения: 78 - 142 %. * Протромбиновое время (сек) отражает время свертывания плазмы после добавления тромбопластин-кальциевой смеси. В норме этот показатель составляет - 15 -20 сек.
Лабораторные методы исследования *Лабораторные методы исследования проводятся для диагностики заболеваний, которые привели к циррозу печени, являющемуся наиболее часто причиной развития портальной гипертензии. Клинический анализ крови. *У больных циррозом печени наблюдается уменьшение количества тромбоцитов. Развитие анемии или других цитопений наблюдается на поздних стадиях заболевания. При гиперспленизме развивается панцитопения (анемия, лейкопения, тромбоцитопения). *Для пациентов с гемохроматозом характерно сочетание высокого содержания гемоглобина с низкими показателями концентрации гемоглобина в эритроцитах. Коагулограмма. * У пациентов с циррозом печени наблюдается снижение протромбинового индекса (отношение стандартного протромбинового времени к протромбиновому времени у обследуемого больного, выраженное и процентах). Референсные значения: 78 - 142 %. * Протромбиновое время (сек) отражает время свертывания плазмы после добавления тромбопластин-кальциевой смеси. В норме этот показатель составляет - 15 -20 сек.
 *При компенсированном циррозе печени активность печеночных ферментов может быть нормальной. Существенное повышение Ал. АТ , Ас. АТ , ГГТП наблюдается при алкогольном гепатите с исходом в цирроз, а резкое повышение ЩФ при первичном билиарном циррозе. Кроме того, у больных циррозом печени повышается общий билирубин , снижается содержание альбумина. Содержание аминотрансфераз в терминальной стадии цирроза печени всегда снижается (нет функционирующих гепатоцитов и нет ферментов). *Показатели неблагополучного прогноза: билирубин выше 300 мкмоль/л; альбумин ниже 20 г/л; протромбиновый индекс менее 60%. *У больных с отечно-асцитическим синдромом необходимо определять содержание в крови электролитов, альбумина , мочевины , креатинина.
*При компенсированном циррозе печени активность печеночных ферментов может быть нормальной. Существенное повышение Ал. АТ , Ас. АТ , ГГТП наблюдается при алкогольном гепатите с исходом в цирроз, а резкое повышение ЩФ при первичном билиарном циррозе. Кроме того, у больных циррозом печени повышается общий билирубин , снижается содержание альбумина. Содержание аминотрансфераз в терминальной стадии цирроза печени всегда снижается (нет функционирующих гепатоцитов и нет ферментов). *Показатели неблагополучного прогноза: билирубин выше 300 мкмоль/л; альбумин ниже 20 г/л; протромбиновый индекс менее 60%. *У больных с отечно-асцитическим синдромом необходимо определять содержание в крови электролитов, альбумина , мочевины , креатинина.
 Анализы мочи. *При циррозе печени имеет значение определение параметров, характеризующих почечную функцию (белок, лейкоциты, эритроциты, креатинин, мочевая кислота). Это важно, так как у 57% пациентов с циррозом печени и асцитом выявляется почечная недостаточность (клиренс эндогенного креатинина менее 32 мл/мин при нормальных показателях креатинина в сыворотке крови). *У больных с отечно-асцитическим синдромом необходимо определять суточный диурез.
Анализы мочи. *При циррозе печени имеет значение определение параметров, характеризующих почечную функцию (белок, лейкоциты, эритроциты, креатинин, мочевая кислота). Это важно, так как у 57% пациентов с циррозом печени и асцитом выявляется почечная недостаточность (клиренс эндогенного креатинина менее 32 мл/мин при нормальных показателях креатинина в сыворотке крови). *У больных с отечно-асцитическим синдромом необходимо определять суточный диурез.
 Основные виды хирургических вмешательств. 1. Операции, направленные на создание новых путей оттока из сосудов портальной системы 2. Операции, направленные на отведение асцитической жидкости из брюшной полости. 3. Операции, направленные на уменьшение притока крови в сосуды портальной системы 4. Операции, направленные на декомпрессию, лимфоотток.
Основные виды хирургических вмешательств. 1. Операции, направленные на создание новых путей оттока из сосудов портальной системы 2. Операции, направленные на отведение асцитической жидкости из брюшной полости. 3. Операции, направленные на уменьшение притока крови в сосуды портальной системы 4. Операции, направленные на декомпрессию, лимфоотток.
 Показания для хирургического лечения 1. Кровотечение из варикозно расширенных вен пищевода и кардиального отдела желудка. 2. Асцит, резистентный к консервативной терапии. 3. Проявления гиперспленизма с критической панцитопенией, не поддающиеся лечению консервативными методами. 4. Резкое расширение вен желудка на фоне выраженной портальной гипертензии
Показания для хирургического лечения 1. Кровотечение из варикозно расширенных вен пищевода и кардиального отдела желудка. 2. Асцит, резистентный к консервативной терапии. 3. Проявления гиперспленизма с критической панцитопенией, не поддающиеся лечению консервативными методами. 4. Резкое расширение вен желудка на фоне выраженной портальной гипертензии
 Дренирование брюшной полости. Операция Кальба (1916). В области бедренных треугольников иссекают участки париетальной брюшины и мышц диаметром до 34 см. Лапаротомный разрез ушивают наглухо =>асцитическая жидкость всасывается подкожной клетчаткой Дренирование брюшной полости. Ронте ( отведение жидкости в сосудистое русло). Большую подкожную вену выделяют на протяжении 1015 см и пересекают, периферический конец ее перевязывают, а центральный заворачивают кверху и вшивают в отверстие брюшины над паховой связкой.
Дренирование брюшной полости. Операция Кальба (1916). В области бедренных треугольников иссекают участки париетальной брюшины и мышц диаметром до 34 см. Лапаротомный разрез ушивают наглухо =>асцитическая жидкость всасывается подкожной клетчаткой Дренирование брюшной полости. Ронте ( отведение жидкости в сосудистое русло). Большую подкожную вену выделяют на протяжении 1015 см и пересекают, периферический конец ее перевязывают, а центральный заворачивают кверху и вшивают в отверстие брюшины над паховой связкой.
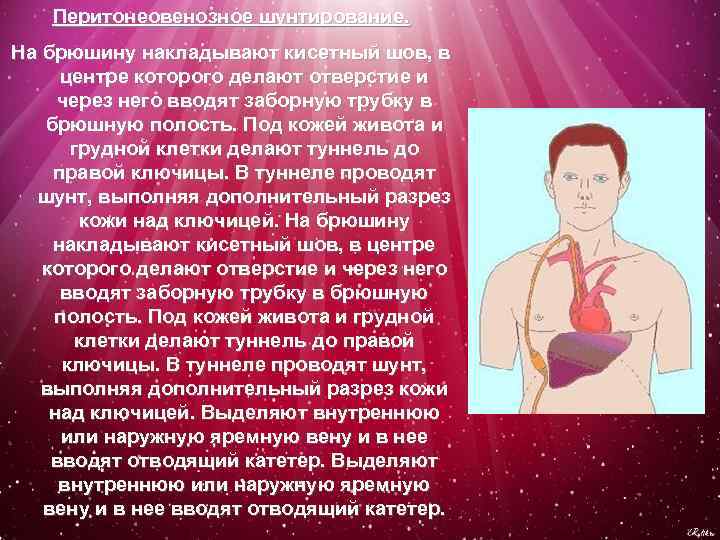 Перитонеовенозное шунтирование. На брюшину накладывают кисетный шов, в центре которого делают отверстие и через него вводят заборную трубку в брюшную полость. Под кожей живота и грудной клетки делают туннель до правой ключицы. В туннеле проводят шунт, выполняя дополнительный разрез кожи над ключицей. На брюшину накладывают кисетный шов, в центре которого делают отверстие и через него вводят заборную трубку в брюшную полость. Под кожей живота и грудной клетки делают туннель до правой ключицы. В туннеле проводят шунт, выполняя дополнительный разрез кожи над ключицей. Выделяют внутреннюю или наружную яремную вену и в нее вводят отводящий катетер.
Перитонеовенозное шунтирование. На брюшину накладывают кисетный шов, в центре которого делают отверстие и через него вводят заборную трубку в брюшную полость. Под кожей живота и грудной клетки делают туннель до правой ключицы. В туннеле проводят шунт, выполняя дополнительный разрез кожи над ключицей. На брюшину накладывают кисетный шов, в центре которого делают отверстие и через него вводят заборную трубку в брюшную полость. Под кожей живота и грудной клетки делают туннель до правой ключицы. В туннеле проводят шунт, выполняя дополнительный разрез кожи над ключицей. Выделяют внутреннюю или наружную яремную вену и в нее вводят отводящий катетер.
 Парацентез. Операция Крюсби. Удаляется механически асцитическая жидкость из брюшной полости через прокол кожи в области пупка. Специальный клапан позволяет осуществлять процедуру многократно. Оменопариетопексия. создание обходных сосудистых коллатералей путем подшивания большого сальника к передней брюшной стенке.
Парацентез. Операция Крюсби. Удаляется механически асцитическая жидкость из брюшной полости через прокол кожи в области пупка. Специальный клапан позволяет осуществлять процедуру многократно. Оменопариетопексия. создание обходных сосудистых коллатералей путем подшивания большого сальника к передней брюшной стенке.
 Уменьшение притока крови в сосуды портальной системы Операция Таннера. кетгутовыми швами Рассечение пищевода и прошивание варикозно расширенных вен отдельными кетгутовыми швами Эндоскопическое лигирование вен. Вены перевязывают с помощью небольших эластических колец или специальных нейлоновых петель. На каждую варикозно расширенную вену накладывают от 1 до 3 колец. Целью данной манипуляции является полное спадение вен с дальнейшим их склерозированием.
Уменьшение притока крови в сосуды портальной системы Операция Таннера. кетгутовыми швами Рассечение пищевода и прошивание варикозно расширенных вен отдельными кетгутовыми швами Эндоскопическое лигирование вен. Вены перевязывают с помощью небольших эластических колец или специальных нейлоновых петель. На каждую варикозно расширенную вену накладывают от 1 до 3 колец. Целью данной манипуляции является полное спадение вен с дальнейшим их склерозированием.
 Дренирование грудного лимфатического протока. Вскрывают просвет грудного лимфатического протока. В имеющееся отверстие проводится тонкая дренажная трубка на глубину 5 -10 мм. Дренаж выводится из раны через контрапертуру, фиксируется к коже. Лимфовенозные анастомозы между подключичной веной и грудным лимфатическим протоком.
Дренирование грудного лимфатического протока. Вскрывают просвет грудного лимфатического протока. В имеющееся отверстие проводится тонкая дренажная трубка на глубину 5 -10 мм. Дренаж выводится из раны через контрапертуру, фиксируется к коже. Лимфовенозные анастомозы между подключичной веной и грудным лимфатическим протоком.
 Спасибо за внимание
Спасибо за внимание


