Портальная гипертензия для студентов.ppt
- Количество слайдов: 51

Портальная гипертензия у больных с заболеваниями печени и тактика ее лечения Эттингер Ольга Александровна доцент кафедры госпитальной терапии № 2 РГМУ (зав. кафедрой академик РАМН Г. И. Сторожаков)
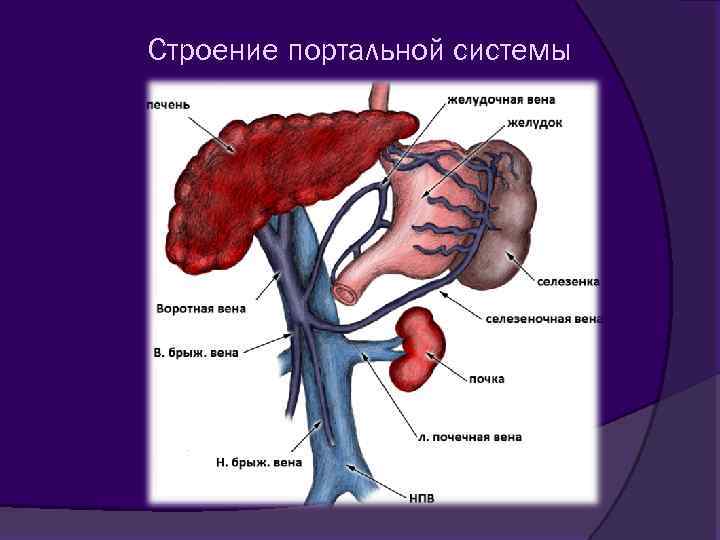
Строение портальной системы

Группы этиологических факторов синдрома портальной гипертензии Внутрипеченочный блок Пресинусоидальный блок Постсинусоидальный блок Предпеченочный блок Постпеченочный блок
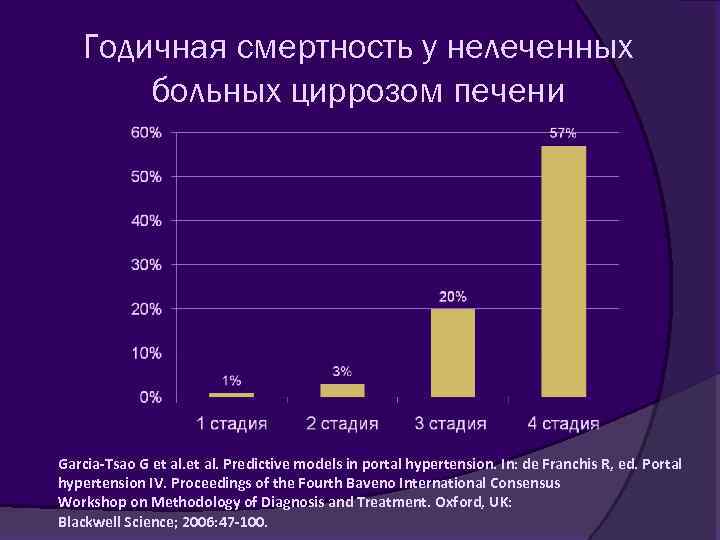
Годичная смертность у нелеченных больных циррозом печени Garcia-Tsao G et al. Predictive models in portal hypertension. In: de Franchis R, ed. Portal hypertension IV. Proceedings of the Fourth Baveno International Consensus Workshop on Methodology of Diagnosis and Treatment. Oxford, UK: Blackwell Science; 2006: 47 -100.
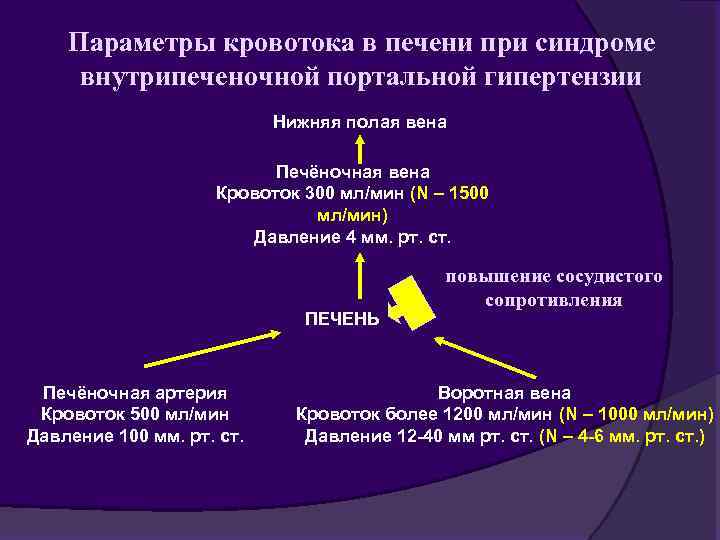
Параметры кровотока в печени при синдроме внутрипеченочной портальной гипертензии Нижняя полая вена Печёночная вена Кровоток 300 мл/мин (N – 1500 мл/мин) Давление 4 мм. рт. ст. ПЕЧЕНЬ Печёночная артерия Кровоток 500 мл/мин Давление 100 мм. рт. ст. повышение сосудистого сопротивления Воротная вена Кровоток более 1200 мл/мин (N – 1000 мл/мин) Давление 12 -40 мм рт. ст. (N – 4 -6 мм. рт. ст. )

Патогенез ПГ при циррозе печени Повышенное сопротивление портальному кровотоку Механическое Динамическое Фиброз Эндотелиальная дисфунция Узлы Портальные коллатерали Коллагенизация пространства Диссе Феномен «гидравлического затвора» Повышение давления в воротной вене Развитие портосистемных коллатералей с высоким сос. сопротивлением Активная вазоконстрикция внутрипеченочных артериол Снижение портального кровотока Активация ангиогенеза Увеличение притока крови по печеночной артерии Гиперкинетический тип кровообращения Спланхническая вазодилятация

Симптомокомплекс портальной гипертензии при заболеваниях печени венозные подкожные коллатерали на брюшной стенке • спленомегалия • варикозное расширение вен пищевода и желудка, портальная гастропатия • асцит • геморрой • синдром Крювелье-Баумгартена ( «голова медузы» ) • печеночная энцефалопатия • кровотечение из варикозно расширенных вен •

Венозные коллатерали Первая группа В области перехода защитного эпителия в абсорбирующий А) гастроэзофагеальный переход Б) прямая кишка Вторая группа - Реканализированная фетальная система циркуляции А) в серповидной связке Б) пупочные и околопупочные вены Третья группа Ретроперитонеальные коллатерали, соединяющие портальную систему с левой почечной веной Четвёртая группа В области перехода брюшины с органов брюшной полости на забрюшинные ткани А) двенадцатиперстная кишка Б) восходящий и нисходящий отдел толстой кишки, сигмовидная кишка В) селезёнка Г) печень Описано развитие коллатералей к легочным венам

Основные источники кровотечения 1. Варикозно расширенные вены пищевода (ВРВП) – при ЦП у 25 -80% больных, кровотечения до 50% от всех кровотечений) 2. Варикозно расширенные вены желудка (частота 678%, кровотечение 20 -30%) 3. Портальная гипертензионная гастропатия (ПГГ) (до 50 -60% больных). При 2 -й ст. ПГГ кровотечение развивается практически у всех больных De Franchis R. ECPHR of the Baveno IV J. Hepatol. 2005; 43: 167 -176

Классификация варикозного расширения вен пищевода (AASLD – Американская Ассоциация по Изучению Болезней печени) Мелкие — возвышаются над поверхностью пищевода. Средние — занимают до 1/3 просвета пищевода, извитые. Крупные — более 1/3 просвета пищевода. В настоящее время для средних и крупных вен, вен >5 мм в диаметре рекомендации AASLD одинаковые.
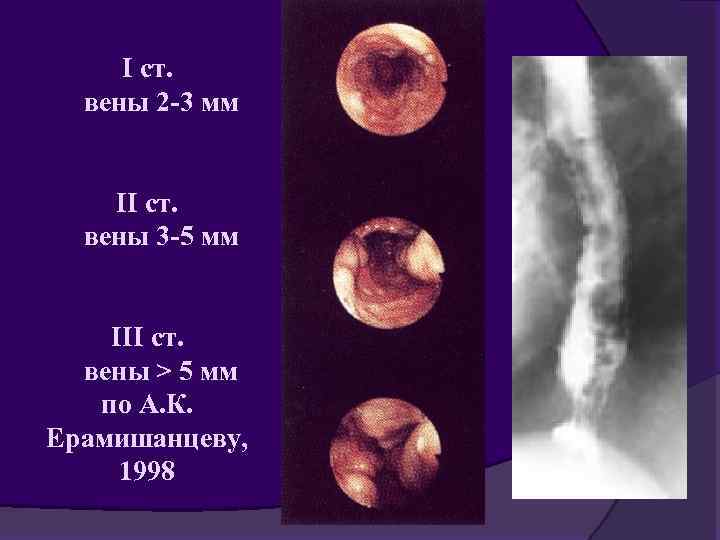
I ст. вены 2 -3 мм II ст. вены 3 -5 мм III ст. вены > 5 мм по А. К. Ерамишанцеву, 1998

Классификация варикозно расширенных вен желудка Гастроэзофагеальные вены: Тип I - вдоль малой кривизны (70%), кровотечение - 11% Тип II - прилежат к большой кривизне Изолированные: Тип I - в дне желудка (до 80% кровотечение, причем при более низком давлении в воротной вене, эти лица не кровоточат из пищеводных вен) Тип II - в других частях желудка Прогностический индекс кровотечения = 0, 53(класс ЦП)+0, 78(размер узлов)+0, 72( «красное пятно» ) Класс ЦП: А - 0, В - 1, С - 2 Размер вен: <5 мм - 0, 5 -10 мм - 1, >10 мм - 2 «Красное пятно» : есть - 1, нет - 0

Эндоскопическая классификация портальной гастропатии (NIEC, 1997 г. ) I ст. – мозаичный рисунок слизистой розового цвета II ст. – наличие красных пятен (подслизистые сосудистые образования красного цвета) III ст. – наличие вишнёвых пятен (подслизистые сосудистые образования с наличием кровоизлияний) IV ст. – наличие чёрных пятен
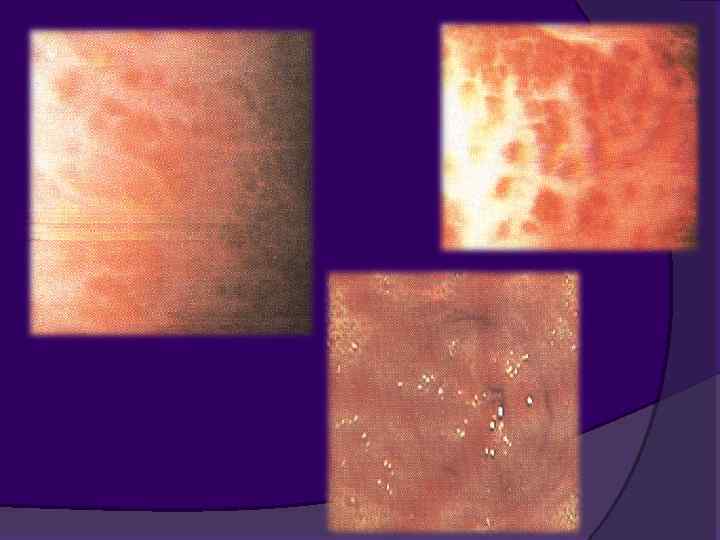

Факторы, определяющие риск кровотечения из варикозных вен пищевода Размер варикозных узлов (напряжение их стенки пропорционально диаметру). Более поверхностное расположение вен в пищеводно-желудочном соединении Риск больше в поздних стадиях цирроза печени Красное окрашивание стенок варикозных узлов, пятна фибрина на узлах (феномен «красного пятна» )
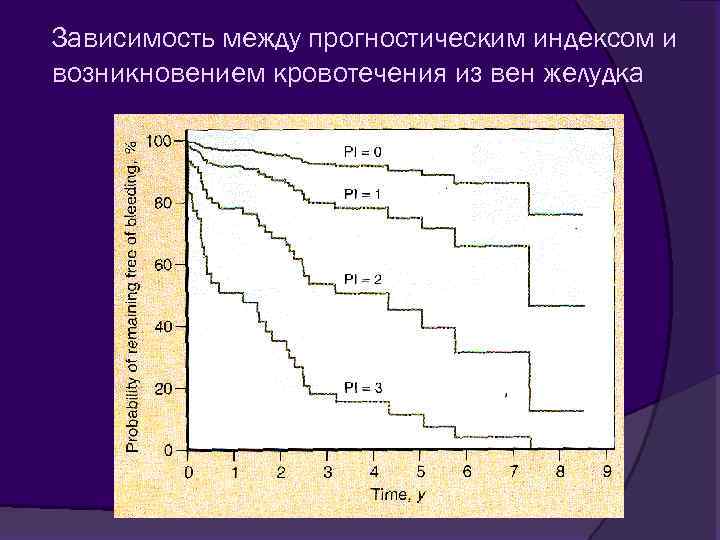
Зависимость между прогностическим индексом и возникновением кровотечения из вен желудка

Методы диагностики ПГ Анамнез Признаки хронического заболевания печени УЗИ органов брюшной полости с УЗДГ ЭГДС (рентгенография пищевода с барием) Фиброэластография (УЗИ и КТ) Пункционная биопсия печени Печеночная венография и каваграфия Целиакография КТ, МРТ, ПЭТ органов брюшной полости Эндоскопическое УЗИ
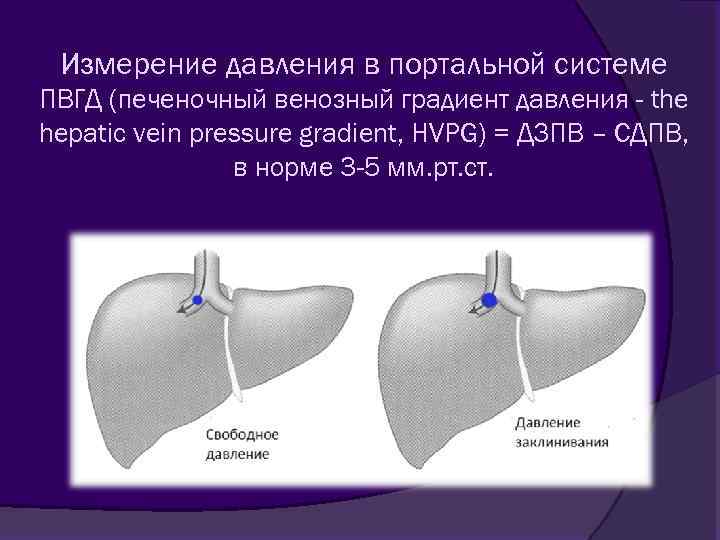
Измерение давления в портальной системе ПВГД (печеночный венозный градиент давления - the ( hepatic vein pressure gradient, HVPG) = ДЗПВ – СДПВ, в норме 3 -5 мм. рт. ст.

Методика измерения ПВГД Введение катетера через правую бедренную вену в главную печеночную вену. Катетер продвигают до заклинивания (обычно в правой печеночной вене) Окклюзивная позиция определяется по отсутствию рефлюкса после инъекции 2 мл контраста и появлением синусоидограммы Среднее трех измерений используется в дальнейшем анализе. Если разница превышает 1 мм рт. ст. все измерения проводятся заново.

Ультрасонография Нормальный диаметр воротной вены 12 -14 мм, селезеночной 6 -8 мм Средняя линейная скорость кровотока в воротной вене -15, 0+4, 4 см/с -12, 4+3, 5 см/с Средняя объемная скорость кровотока - от 578± 312 мл/мин до 426± 240 мл/мин. В норме типичный венозный спектр, гепатопетальное направление (к печени). У мужчин 1000 -1200 мл/мин. Распределение воротного кровотока в печени непостоянно, возможно преобладание в правой/левой ветви, или сброс по коллатералям из одной системы в другую.

Признаки портальной гипертензии при УЗДГ Косвенные признаки Уменьшение линейной скорости кровотока менее 10 см/с Тромбоз Кавернозная трансформация воротной вены Прямые признаки Портокавальные анастомозы Кровоток от печени (гепатофугальный)

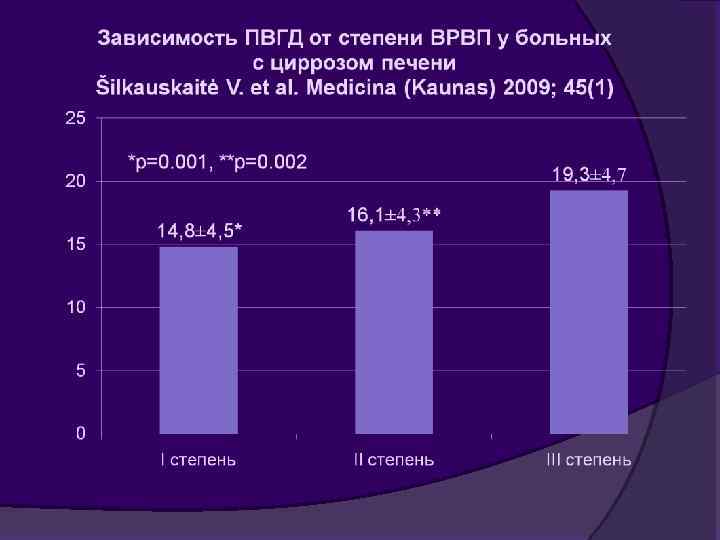
Фиброэластография - Фибро. Скан Неинвазивный метод определения жесткости тканей печени. Лимитировано наличием асцита, узким межреберьем, морбидным ожирением. Отличие мягкого и умеренного фиброза от тяжелого и цирроза печени. Также коррелирует со степенью стеатоза, воспалительной активности и некроза, накопления железа. Его чувствительность для выявления ВРВ составляет 76% и специфичность 78% (Castéra L et al. J Hepatol 2009; 50: 59 -68).

Капсульная эндоскопия В многоцентровом исследовании 288 больных - конкордантность с ЭГДС у 86% больных, с чувствительностью 84%, специфичностью (κ = 0. 73). Градация вен пищевода совпала в 79% случаев (κ = 0. 68). Чувствительность капсульной эндоскопии была ниже ЭГДС в идентификации ВРВ среднего и крупного размеров (de Franchis R et al. Hepatology 2008; 47: 1595 -1603).

Компьютерная томография КТ - у 102 больных для выявления ВРВ. 90% чувствительность, 50% специфичность для крупных ВРВ. Чувствительность для выявления вен желудка 87%. Метод не сравнивался с капсульной и традиционной эндоскопией (Perri RE, Chiorean MV, Fidler JL, et al. Hepatology 2008; 47: 1587 -1594).

Три вида тромбоза воротной вены: радикулярная форма - тромбоз селезеночной вены и мезентериальных сосудов терминальная форма - тромбозы мелких разветвлений и капилляров воротной вены стволовой тромбоз - тромбоз ствола воротной вены

Клиническое течение тромбоза воротной вены: Инфаркт печени Атрофия сегмента печени Развитие коллатерального кровотока, реканализация воротной вены, ее кавернозная трансформация Портальная гипертензия

Стадии тромбоза воротной вены Острая - эхогенный тромб. Воротная вена может быть увеличена. Подострая - визуализируются тромб и мелкие коллатерали. Воротная вена может быть увеличена. Хроническая - крупные коллатерали в проекции облитерированной воротной вены (кавернозная трансформация воротной вены). Воротная вена уменьшена или не визуализируется.

Ультразвуковые признаки тромбоза: Неоднородное образование повышенной или смешанной эхогенности с неровными нечеткими контурами Эхогенность тромба на ранних стадиях тромбоза низкая - трудность диагностики Увеличение диаметра сосуда с нечеткостью контуров Увеличение печени и снижение ее эхогенности Увеличение селезенки Можно установить причину тромбоза: ГЦК, печеночные метастазы, цирроз печени, опухоль поджелудочной железы и др.

Ультразвуковые признаки тромбоза: Абсцессы печени при пилефлебите Полное или частичное отсутствие допплеровского сигнала внутри просвета сосуда Сигнал может определяться при частичном тромбозе вокруг тромба либо в сети коллатералей, характерно повышенная скорость, турбулентный спектр кровотока Непрерывный или пульсирующий кровоток при опухолевом тромбозе Визуализация мелких и крупных коллатералей Возможно развитие кавернозной трансформации воротной вены, образование порто-портальных, портокавальных и спленоренальных шунтов

Признаки тромбоза при инструментальном исследовании Дефект наполнения при КТ в просвете воротной вены При МРТ - на Т 1 -взвешенных изображениях тромб не виден, имеет повышенную эхогенность на Т 2 взвешенных изображениях Ангиография - венозная фаза верхнебрыжеечной артериографии, реже спленопортография

Тромбоз воротной (селезеночной) вены Тромбоз чаще всего локализуется в селезеночной вене Осложняет в большистве случаев ряд заболеваний - ЦП, полициемию, воспалит. заболевания кишечника, развивается после спленэктомии (способствует замедление кровотока, сдавление, снижение давления) Острый тромбоз: сильные боли в животе, тошнота, кровавая рвота, быстрое увеличение селезенки, быстрое развитие асцита, летальный исход. Тромболизис и гепарин. Хронический тромбоз: развивается от неск. мес. до года и >, асцит развивается позднее варикоза, печень не увеличена. Лечат хирургически.

Болезнь и синдром Бадда-Киари Причины - полицитемия, прием контрацептивов, гиперкоагуляция, миелопролиферация, ПНГ, опухоли (ГЦК, почка, надпочечник, лейомиосаркома, хорионэпитеома, миксома пр. пр/с, травмы, инфекции печени, беременность, радиация, болезнь Бехчета, воспалительные заболевания кишечника, энтеропатии с потерей белка, сифилитические гуммы, саркоидоз. Формы острая или хроническая, симптомы варьируют от острых до неинтенсивных Классическая триада: гепатомегалия, боль, асцит (также спленомегалия (менее 50%) и желтуха (менее 20%))

Болезнь и синдром Бадда-Киари (2) Cканирование с 99 m. Тс: уменьшение включения изотопа, частая гипертрофия и повышение включения изотопа в хвостатой доле печени (у нее отдельный венозный отток прямо в НПВ ниже устья главной печеночной вены) КТ с контрастом, МРТ: не визуализируются печеночные вены Печеночная венография: коллатерали из маленьких печеночных вен в системную циркуляцию при длительном существовании заболевания( «паутина» ) Биопсия: острая обструкция - дилатация синусоидов, некроз клеток центральной зоны, в пространствах Диссе эритроциты; длительная - перивенулярный фиброз, нет воспаления, развитию цирроза способствует также тромбоз портальной вены
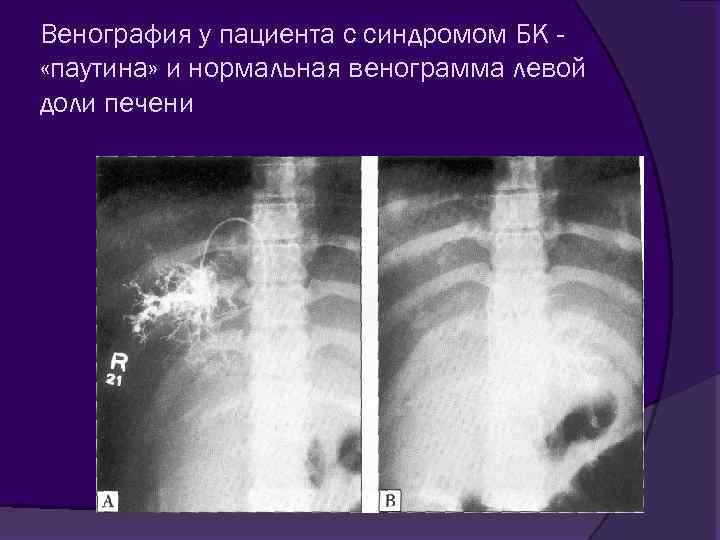
Венография у пациента с синдромом БК «паутина» и нормальная венограмма левой доли печени

Лечение синдрома Бадда-Киари Антикоагулянты (не улучшают прогноз при о. обструкции, используют как подготовку к хирургическому лечению) Лечение асцита (медикаментозное, перитонеовенозный шунт) Ангиопластика, тромболизис (эффективен у малой части больных), стентирование - эффективны при сохранной функции печени и интактной НПВ. У остальных - как подготовка к трансплантации печени (10 летняя выживаемость 75%).

Цели лечения ПГ 1. Устранение причины портальной гипертензии 2. Снижение давления в системе воротной вены 3. Первичная и вторичная профилактика кровотечений

Лечение и профилактика кровотечений из варикозно расширенных вен Лекарственная терапия Склеротерапия Баллонная тампонада Лигирование Эндоваскулярная эмболизация Транюгулярный внутрипеченочный портосистемный шунт (TIPS) Хирургическое шунтирование Трансплантация печени

Влияние различных методов лечения на ПГ Метод лечения Портальный кровоток Резистентность портальной системы Давление в портальной системе Вазокострикторы (например, БАБ) ↓↓ ↑ ↓ Вазодилататоры (например, нитраты) ↓ ↓ ↓ Эндоскопическая терапия - - - TIPS/хирургическое шунтирование ↑ ↓↓↓

Результаты применения бетаблокаторов (AASLD) НС БАБ значимо снижают риск КТ из крупных вен (1 эпизод /10 пациентов). Доза в большинстве исследований титровалась до снижения ЧСС на 25% от исходной. Дозы приближены к максимально переносимым. Лечение д. б. постоянным Примерно 15% больных не переносят/имеют противопоказания к БАБ.

Пути снижения портального давления (первичная и вторичная профилактика, per os) неселективные b-адреноблокаторы ü пропранолол (20 мг*2 р. , max 320 мг/сут) ü надолол (40 мг, max 160 мг/сут) неселективные b- и а 1 -адреноблокаторы ü карведилол (6, 25 мг, max 50 мг/сут) изосорбид мононитрат (10 -20 мг, max 20 -40 мг) ЧСС – 55 -60 уд/мин, на 25% от исходной ЭГДС каждые 1 -3 года Внутрь норфлоксацин 400 мг, ципрофлоксацин 500 мг

Вазопрессоры – лечение о. кровотечения Терлипрессин – в/в 2 мг 1 р. Терлипрессин в 4 ч. , после прекращения КТ – 1 мг каждые 4 часа. Вазопрессин: в/в 0. 2 -0. 4 ЕД Вазопрессин: (до 0. 8 ЕД) в минуту. Действует длительнее. Соматостатин/октреотид/ваптреотид: Соматостатин – в/в болюс 250 мкг, затем 250 мкг/час. Октреотид/ваптреотид – в/в болюс 50 мкг, затем 50 мкг/час.

Склеротерапия Эндоскопическая инъекционная склеротерапия - интравазальная, паравазальная, комбинированная Этоксисклерол, этаноламин, морруат натрия Повторное введение через 3 и 6 дней Неэффективность 2 -ой инъекции - далее бесполезно Осложнения - до 30%, смертность до 2% Лимитировано видимостью при обильном кровотечении Мета-анализ (сравнение с вазопрессином, соматостатином): эффективность выше 70 -90%, меньше риск повторного кровотечения. По сравнению с лигированием - больше осложнений, лигированием выше смертность, позже наступает облитерация вен, чаще рецидив кровотечения

Эндоскопическое лигирование Эффективный метод первичной и вторичной профилактики; Эффективное средство гемостаза на высоте кровотечения из ВРВП; Малоинвазивный и доступный широкому применению метод с минимальным числом осложнений; Эрадикация варикозных вен лучше, чем при склеротерапии, меньше летальность, процент рецидивов и осложнений
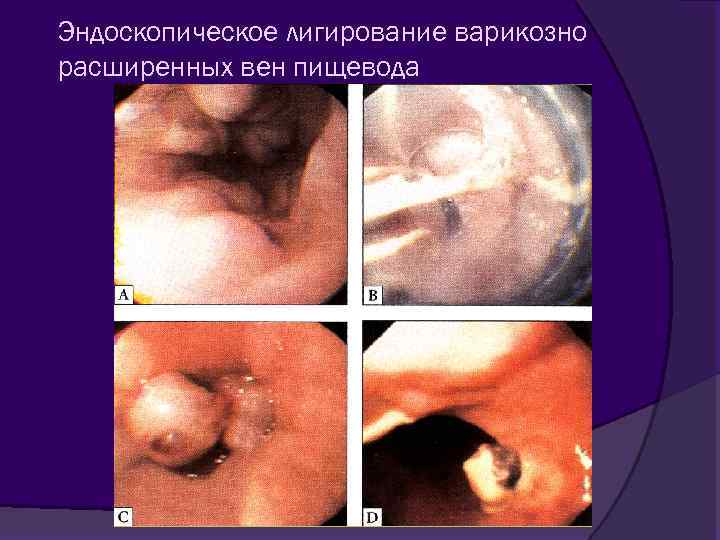
Эндоскопическое лигирование варикозно расширенных вен пищевода

Трансюгулярное внутрипеченочное портокавальное шунтирование (TIPS) Применяется у пациентов с неэффективностью предыдущих методов или высоким риском повторного кровотечения, недоступностью вен, портальной гастропатии. Процедура успешна в 90% случаев. Эффективность при остановке о. КТ - 90%. Летальность 30 суток - 7 -12%.

Трансюгулярное внутрипеченочное портокавальное шунтирование (TIPS) Осложнения (10%) - ИМ, кровотечения в бр. полость, преходящая почечная недостаточность, инфаркты печени, отек легких. Осложнения операции: о. тромбоз стента, поздний стеноз или окклюзия шунта, ПЭ (20 -30% ) Проходимость шунта сохраняется у 70 % пациентов в течение первого года и у 55 % — в течение второго года. Частота восстановления проходимости >90 %. Проходимость шунта оценивается в первые сутки с помощью ЦДК, контроль через 3 и 6 месяцев.
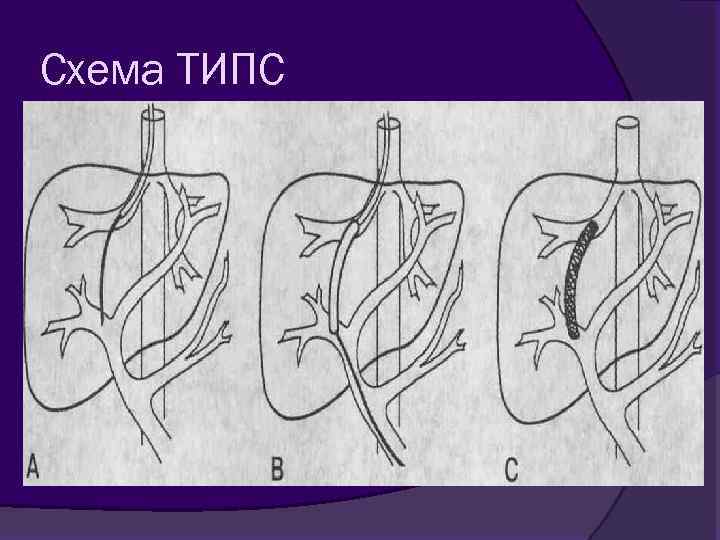
Схема ТИПС
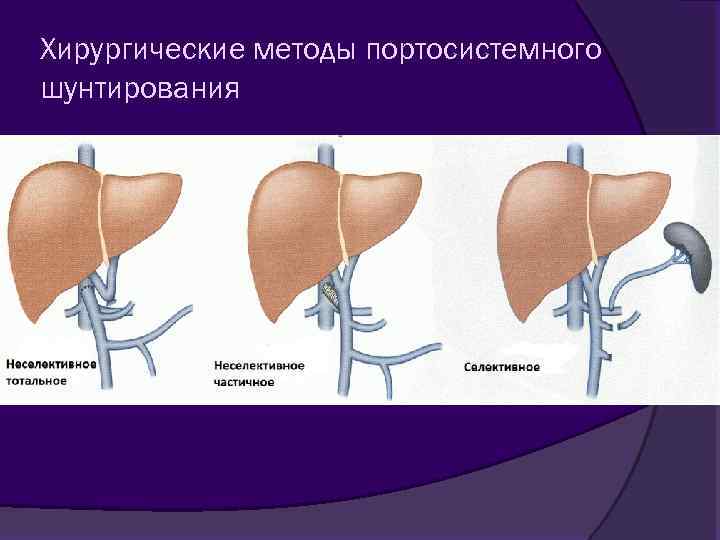
Хирургические методы портосистемного шунтирования

Первичная профилактика Бета-блокаторы/лигирование – меньше побочных эффектов на лигировании, но эпизоды кровотечений тяжелее, связаны с изъязвлением лигатур и перфорацией пищевода. Одинаковая эффективность. Недавний консенсус признал, что выбор метода лечения должен базироваться на возможностях клиники и желаниях пациента.

Вторичная профилактика кровотечений из варикозно расширенных вен пищевода (метаанализ) Комбинированная фармакологическая терапия/склеротерапия(лигирование) - при хорошей функции печени эффективнее. 1860 больных с 23 исследованиях: комбинированная фармакотерапия + эндоскопическая терапия (склеротерапия или лигирование) – наиболее эффективны. TIPS - эффективнее эндоскопической терапии, но выше риски (терапия «спасения» при неэффективности предыдущей)
Портальная гипертензия для студентов.ppt