портальная гипертензия.ppt
- Количество слайдов: 60
 ПОРТАЛЬНАЯ ГИПЕРТЕНЗИЯ КАФЕДРА ГОСПИТАЛЬНОЙ ХИРУРГИИ № 1 профессор А. Л. АКОПОВ
ПОРТАЛЬНАЯ ГИПЕРТЕНЗИЯ КАФЕДРА ГОСПИТАЛЬНОЙ ХИРУРГИИ № 1 профессор А. Л. АКОПОВ
 Портальная гипертензия Определение Портальной гипертензией (ПГ) называют состояние, при котором отмечается повышение давления в воротной вене, обусловленное анатомической или функциональной обструкцией кровотоку
Портальная гипертензия Определение Портальной гипертензией (ПГ) называют состояние, при котором отмечается повышение давления в воротной вене, обусловленное анатомической или функциональной обструкцией кровотоку
 Пациенты с ПГ представляют собой одну из наиболее сложных групп больных в области хирургической гастроэнтерологии. В последние годы число больных ПГ значительно возросло. Этот рост связан со стремительным увеличением заболеваемости хроническими диффузными поражениями печени (в основном вирусной этиологии), финалом которых часто является цирроз печени.
Пациенты с ПГ представляют собой одну из наиболее сложных групп больных в области хирургической гастроэнтерологии. В последние годы число больных ПГ значительно возросло. Этот рост связан со стремительным увеличением заболеваемости хроническими диффузными поражениями печени (в основном вирусной этиологии), финалом которых часто является цирроз печени.
 Давление 4 -6 мм. рт. ст Длина 8 см Кровоток 1000 л/мин Нет клапанов
Давление 4 -6 мм. рт. ст Длина 8 см Кровоток 1000 л/мин Нет клапанов
 Последствия ПГ 1. 2. 3. формирование портокавальных анастомозов; усиление лимфатической циркуляции; увеличение объема плазмы в портальной системе; 4. кровотечения из варикознорасширенных вен; 5. асцит; 6. спленомегалия, гиперспленизм; 7. печеночная энцефалопатия.
Последствия ПГ 1. 2. 3. формирование портокавальных анастомозов; усиление лимфатической циркуляции; увеличение объема плазмы в портальной системе; 4. кровотечения из варикознорасширенных вен; 5. асцит; 6. спленомегалия, гиперспленизм; 7. печеночная энцефалопатия.
 Тип блока в портальной системе (тип ПГ) n n Внепеченочный Внутрипеченочный Запеченочный Смешанный
Тип блока в портальной системе (тип ПГ) n n Внепеченочный Внутрипеченочный Запеченочный Смешанный
 Внепеченочный блок n n n «первичная внепеченочная портальная гипертензия» - следствие порока развития или тромбоза воротной вены «вторичная внепеченочная портальная гипертензия» -следствие заболеваний (омфалит, новообразования, воспаление поджелудочной железы, гемобластозы), вызывающих вторичную окклюзию воротной вены. «сегментарная внепеченочная портальная гипертензия» - изолированный тромбоз или окклюзия селезеночной вены
Внепеченочный блок n n n «первичная внепеченочная портальная гипертензия» - следствие порока развития или тромбоза воротной вены «вторичная внепеченочная портальная гипертензия» -следствие заболеваний (омфалит, новообразования, воспаление поджелудочной железы, гемобластозы), вызывающих вторичную окклюзию воротной вены. «сегментарная внепеченочная портальная гипертензия» - изолированный тромбоз или окклюзия селезеночной вены
 При внепеченочной ПГ функция печени, как правило, остается нормальной, несмотря на уменьшение притока портальной крови. Внешне печень обычно мало чем отличается от здоровой, хотя у отдельных больных она может быть несколько уменьшена в размерах. Формируются не только портокавальные, но и портопортальные коллатеральные пути оттока крови. Длительное существование портальной гипертензии ведет к значительному увеличению лимфообразования в органах брюшной полости и нарушению оттока лимфы из них - развивается лимфопортальная гипертензия.
При внепеченочной ПГ функция печени, как правило, остается нормальной, несмотря на уменьшение притока портальной крови. Внешне печень обычно мало чем отличается от здоровой, хотя у отдельных больных она может быть несколько уменьшена в размерах. Формируются не только портокавальные, но и портопортальные коллатеральные пути оттока крови. Длительное существование портальной гипертензии ведет к значительному увеличению лимфообразования в органах брюшной полости и нарушению оттока лимфы из них - развивается лимфопортальная гипертензия.
 Запеченочный блок n n Нарушение оттока крови по печеночным венам (правожелудочковая недостаточность, обструкция нижней полой вены, трикуспидальная недостаточность и др. ) Болезнь Бадд-Киари - облитерирующий эндофлебит печеночных вен, впервые выделенный в самостоятельную форму венским патологоанатомом Гансом Киари. Синдром Бадд-Киари - развитие флебита в нижней полой вене с последующей облитерацией печеночных вен. Данный синдром может развиться в результате восходящего флеботромбоза по нижней полой вене, порока развития (заращение или сужение) нижней полой вены или сдавления ее опухолями и кистами. Исходом длительно существующего синдрома или болезни Бадд-Киари является цирроз печени.
Запеченочный блок n n Нарушение оттока крови по печеночным венам (правожелудочковая недостаточность, обструкция нижней полой вены, трикуспидальная недостаточность и др. ) Болезнь Бадд-Киари - облитерирующий эндофлебит печеночных вен, впервые выделенный в самостоятельную форму венским патологоанатомом Гансом Киари. Синдром Бадд-Киари - развитие флебита в нижней полой вене с последующей облитерацией печеночных вен. Данный синдром может развиться в результате восходящего флеботромбоза по нижней полой вене, порока развития (заращение или сужение) нижней полой вены или сдавления ее опухолями и кистами. Исходом длительно существующего синдрома или болезни Бадд-Киари является цирроз печени.
 Внутрипеченочный блок n наиболее часто (более чем в 90% наблюдений) развивается как следствие цирротической трансформации печени. В результате замещения паренхимы печени соединительной тканью происходит редукция внутрипеченочных разветвлений воротной вены. другие причины: паразитарные заболевания печени (шистосомоз) злокачественные опухоли врожденный фиброз печени n
Внутрипеченочный блок n наиболее часто (более чем в 90% наблюдений) развивается как следствие цирротической трансформации печени. В результате замещения паренхимы печени соединительной тканью происходит редукция внутрипеченочных разветвлений воротной вены. другие причины: паразитарные заболевания печени (шистосомоз) злокачественные опухоли врожденный фиброз печени n
 Смешанный блок развивается при сочетании цирроза печени с тромбозом воротной вены, при этом тромбоз и уменьшение притока портальной крови к печени усугубляют течение цирроза и способствуют быстрому развитию печеночной недостаточности
Смешанный блок развивается при сочетании цирроза печени с тромбозом воротной вены, при этом тромбоз и уменьшение притока портальной крови к печени усугубляют течение цирроза и способствуют быстрому развитию печеночной недостаточности
 Общим для всех видов портальной гипертензии является формирование спленомегалии и варикозного расширения вен пищевода и желудка
Общим для всех видов портальной гипертензии является формирование спленомегалии и варикозного расширения вен пищевода и желудка
 Основные группы портокавальных анастомозов n n гастроэзофагеальные (коронарные вены желудка, непарная вена) анастомозы между левой ветвью воротной вены и передней брюшной стенкой (пупочная вена, вены передней брюшной стенки) анастомозы между прямокишечным венозным сплетением и нижней полой веной (верхние и средние геморроидальные вены, нижние геморроидальные вены) забрюшинные портокавальные анастомозы (селезеночная вена, левая почечная вена)
Основные группы портокавальных анастомозов n n гастроэзофагеальные (коронарные вены желудка, непарная вена) анастомозы между левой ветвью воротной вены и передней брюшной стенкой (пупочная вена, вены передней брюшной стенки) анастомозы между прямокишечным венозным сплетением и нижней полой веной (верхние и средние геморроидальные вены, нижние геморроидальные вены) забрюшинные портокавальные анастомозы (селезеночная вена, левая почечная вена)
 Гастроэзофагеальный портокавальный анастомоз n n Появление варикозного расширения подслизистых вен пищевода и желудка предопределяется повышенным до 400 -600 мм. вод. ст. портальным давлением (норма 110150 мм вод. ст. ) Постоянная внутрисосудистая гипертензия, окружающий рыхлый подслизистый слой, повышение давления в системе непарной вены обусловливают расширение вен пищевода и желудка с последующей их варикозной трансформацией, причем изменения наступают как в стенках вен, так и в прилегающей слизистой оболочке
Гастроэзофагеальный портокавальный анастомоз n n Появление варикозного расширения подслизистых вен пищевода и желудка предопределяется повышенным до 400 -600 мм. вод. ст. портальным давлением (норма 110150 мм вод. ст. ) Постоянная внутрисосудистая гипертензия, окружающий рыхлый подслизистый слой, повышение давления в системе непарной вены обусловливают расширение вен пищевода и желудка с последующей их варикозной трансформацией, причем изменения наступают как в стенках вен, так и в прилегающей слизистой оболочке
 Спленомегалия при ПГ n n n Причина - затруднение оттока крови от селезенки. При кровотечениях из варикознорасширенных вен размеры селезенки резко уменьшаются. Гиперспленизм : спленомегалия, тромбоцитопения, лейкопения, анемия. повышенное депонирование и разрушение клеток крови в селезенке (объем крови может возрастать с 50 мл до 1000 мл); тормозящее влияние на костный мозг.
Спленомегалия при ПГ n n n Причина - затруднение оттока крови от селезенки. При кровотечениях из варикознорасширенных вен размеры селезенки резко уменьшаются. Гиперспленизм : спленомегалия, тромбоцитопения, лейкопения, анемия. повышенное депонирование и разрушение клеток крови в селезенке (объем крови может возрастать с 50 мл до 1000 мл); тормозящее влияние на костный мозг.
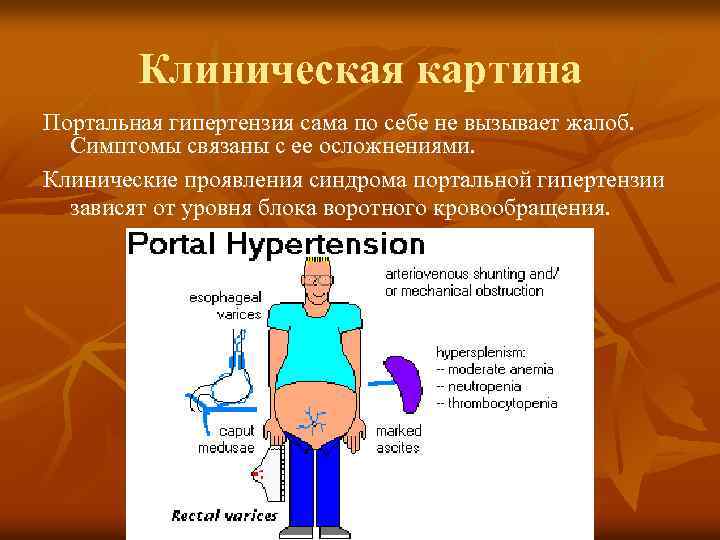 Клиническая картина Портальная гипертензия сама по себе не вызывает жалоб. Симптомы связаны с ее осложнениями. Клинические проявления синдрома портальной гипертензии зависят от уровня блока воротного кровообращения.
Клиническая картина Портальная гипертензия сама по себе не вызывает жалоб. Симптомы связаны с ее осложнениями. Клинические проявления синдрома портальной гипертензии зависят от уровня блока воротного кровообращения.
 Симптомы внутрипеченочной ПГ n n n n Гепатомегалия - чаще развивается при алкогольном и билиарном циррозе печени. Уменьшение размеров печени - у большинства больных является следствием перенесенного вирусного гепатита. Спленомегалия, гиперспленизм, инфаркт селезенки (болевой синдром в левом подреберье, гипертермия, реактивный плевральный выпот). Асцит Расширение подкожных вен в области пупка (т. н. "голова медузы"). Кровотечения из вен пищевода и желудка Энцефалопатия
Симптомы внутрипеченочной ПГ n n n n Гепатомегалия - чаще развивается при алкогольном и билиарном циррозе печени. Уменьшение размеров печени - у большинства больных является следствием перенесенного вирусного гепатита. Спленомегалия, гиперспленизм, инфаркт селезенки (болевой синдром в левом подреберье, гипертермия, реактивный плевральный выпот). Асцит Расширение подкожных вен в области пупка (т. н. "голова медузы"). Кровотечения из вен пищевода и желудка Энцефалопатия
 Асцит, как правило, развивается на поздних стадиях болезни и является признаком декомпенсации патологического процесса в печени. Поначалу асцит бывает транзиторным, довольно легко поддается медикаментозному лечению и не вызывает серьезных страданий. В последующем асцит становится резистентным к консервативной терапии, требует все более частого применения лапароцентеза, приводящего к быстрому истощению больных, развитию асцит-перитонита и летальному исходу. Появлению асцита при циррозе способствуют: n гипертензия в лимфатической системе печени, n функциональная недостаточность печени, n снижение онкотического давления крови вследствие гипоальбуминемии, n нарушениe водно-электролитного баланса.
Асцит, как правило, развивается на поздних стадиях болезни и является признаком декомпенсации патологического процесса в печени. Поначалу асцит бывает транзиторным, довольно легко поддается медикаментозному лечению и не вызывает серьезных страданий. В последующем асцит становится резистентным к консервативной терапии, требует все более частого применения лапароцентеза, приводящего к быстрому истощению больных, развитию асцит-перитонита и летальному исходу. Появлению асцита при циррозе способствуют: n гипертензия в лимфатической системе печени, n функциональная недостаточность печени, n снижение онкотического давления крови вследствие гипоальбуминемии, n нарушениe водно-электролитного баланса.

 Кровотечения из ВРВ желудка и пищевода у больных циррозом печени бывают обильными, сопровождаются рвотой алой кровью, меленой и приводят к значительному ухудшению функции печени.
Кровотечения из ВРВ желудка и пищевода у больных циррозом печени бывают обильными, сопровождаются рвотой алой кровью, меленой и приводят к значительному ухудшению функции печени.
 Варикозное расширение вен Имеет место у 90% больных циррозом печени. У 30% больных с варикозными венами имеют место кровотечения. Желудочно-пищеводные вены Пищеводные вены Гипертензивная гастропатия Вены прямой кишки
Варикозное расширение вен Имеет место у 90% больных циррозом печени. У 30% больных с варикозными венами имеют место кровотечения. Желудочно-пищеводные вены Пищеводные вены Гипертензивная гастропатия Вены прямой кишки
 Гипертонические кризы На фоне ухудшения условий оттока крови из бассейна воротной вены могут возникать портальные гипертонические кризы, которые считаются пусковым механизмом начала кровотечения из варикозно расширенных вен пищевода и желудка. Они могут быть спровоцированы перееданием, гипертермией, физическим напряжением, эмоциональным стрессом.
Гипертонические кризы На фоне ухудшения условий оттока крови из бассейна воротной вены могут возникать портальные гипертонические кризы, которые считаются пусковым механизмом начала кровотечения из варикозно расширенных вен пищевода и желудка. Они могут быть спровоцированы перееданием, гипертермией, физическим напряжением, эмоциональным стрессом.
 n n n Варикозно расширенные вены пищевода и желудка с рецидивами или угрозой кровотечения из них являются основным осложнением портальной гипертензии, требующим хирургического лечения Каждый рецидив пищеводно-желудочного кровотечения, помимо непосредственной угрозы жизни больному, приводит к значительному ухудшению функции печени, нередко к развитию печеночной недостаточности, энцефалопатии и асцита. Кровотечение из варикозно расширенных вен пищевода и желудка является основной причиной летального исхода у больных портальной гипертензией.
n n n Варикозно расширенные вены пищевода и желудка с рецидивами или угрозой кровотечения из них являются основным осложнением портальной гипертензии, требующим хирургического лечения Каждый рецидив пищеводно-желудочного кровотечения, помимо непосредственной угрозы жизни больному, приводит к значительному ухудшению функции печени, нередко к развитию печеночной недостаточности, энцефалопатии и асцита. Кровотечение из варикозно расширенных вен пищевода и желудка является основной причиной летального исхода у больных портальной гипертензией.
 «Голова медузы»
«Голова медузы»
 Энцефалопатия n n n Гепато-портальная энцефалопатия связана с всасыванием большого количества токсичных продуктов из кишечника, системным шунтированием части портальной крови и прогрессирующим нарушением детоксикационной функции печени. Ее клиническими проявлениями являются нарастающая сонливость, дезориентация пациента во времени и месте пребывания. При прогрессировании энцефалопатии развивается печеночная кома.
Энцефалопатия n n n Гепато-портальная энцефалопатия связана с всасыванием большого количества токсичных продуктов из кишечника, системным шунтированием части портальной крови и прогрессирующим нарушением детоксикационной функции печени. Ее клиническими проявлениями являются нарастающая сонливость, дезориентация пациента во времени и месте пребывания. При прогрессировании энцефалопатии развивается печеночная кома.
 Особенности клинической картины внепеченочной ПГ Первые клинические проявления - случайно обнаруженная спленомегалия или внезапно возникшее кровотечение из варикозно расширенных вен пищевода и желудка, которое по интенсивности может быть очень тяжелым. В анамнезе отсутствуют данные о диффузном заболевании печени, не бывает гепатомегалии и энцефалопатии. Асцит при внепеченочной портальной гипертензии наблюдается редко. Гиперспленизм при этой форме портальной гипертензии встречается редко.
Особенности клинической картины внепеченочной ПГ Первые клинические проявления - случайно обнаруженная спленомегалия или внезапно возникшее кровотечение из варикозно расширенных вен пищевода и желудка, которое по интенсивности может быть очень тяжелым. В анамнезе отсутствуют данные о диффузном заболевании печени, не бывает гепатомегалии и энцефалопатии. Асцит при внепеченочной портальной гипертензии наблюдается редко. Гиперспленизм при этой форме портальной гипертензии встречается редко.
 Особенности клинической картины запеченочной ПГ n n n Гепатомегалия и асцит, возникающие внезапно и быстро прогрессирующие. Спленомегалия и расширение вен пищевода и желудка развиваются позднее. Гастроэзофагеальные кровотечения бывают редко. Полицитоз, высокий уровень гемоглобина и гематокрита. Быстро прогрессирует печеночная недостаточность и при отсутствии интенсивного тромболитического и антикоагулянтного лечения у большинства больных наступает летальный исход в течение нескольких недель.
Особенности клинической картины запеченочной ПГ n n n Гепатомегалия и асцит, возникающие внезапно и быстро прогрессирующие. Спленомегалия и расширение вен пищевода и желудка развиваются позднее. Гастроэзофагеальные кровотечения бывают редко. Полицитоз, высокий уровень гемоглобина и гематокрита. Быстро прогрессирует печеночная недостаточность и при отсутствии интенсивного тромболитического и антикоагулянтного лечения у большинства больных наступает летальный исход в течение нескольких недель.
 Диагностика n n n n Клинические исследования Биохимический анализ крови Эзофагогастродуоденоскопия Ультразвуковое исследование Компьютерная томография Магнитнорезонансная томография Ангиографические исследования Определение давления в портальной системе
Диагностика n n n n Клинические исследования Биохимический анализ крови Эзофагогастродуоденоскопия Ультразвуковое исследование Компьютерная томография Магнитнорезонансная томография Ангиографические исследования Определение давления в портальной системе
 Ультразвуковое исследование
Ультразвуковое исследование
 Компьютерная томография с ангиографией
Компьютерная томография с ангиографией
 Ангиография
Ангиография
 Лечение n n n Изменение образа жизни Фармакологическая профилактика осложнений Лечение осложнений
Лечение n n n Изменение образа жизни Фармакологическая профилактика осложнений Лечение осложнений
 Консервативное лечение 1) инфузионно-гемотрансфузионная терапия; 2) кардиотропная терапия; 3) витаминотерапия, антиоксидантная терапия; 4) местная и общая терапия воспалительных и трофических поражений слизистой пищевода и желудка; 5) гормонотерапия; 6) диуретическая терапия; 7) медикаментозная профилактика угрозы кровотечения из варикозно расширенных вен; 8) лечение печеночной энцефалопатии.
Консервативное лечение 1) инфузионно-гемотрансфузионная терапия; 2) кардиотропная терапия; 3) витаминотерапия, антиоксидантная терапия; 4) местная и общая терапия воспалительных и трофических поражений слизистой пищевода и желудка; 5) гормонотерапия; 6) диуретическая терапия; 7) медикаментозная профилактика угрозы кровотечения из варикозно расширенных вен; 8) лечение печеночной энцефалопатии.
 Хирургическое лечение Мало найдется других болезней, для лечения которых было бы предложено столь много оперативных вмешательств
Хирургическое лечение Мало найдется других болезней, для лечения которых было бы предложено столь много оперативных вмешательств
 Началом хирургического лечения портальной гипертензии следует считать 80 -90 -е годы XIX века, когда за основу операции была взята идея снизить высокое давление в портальной системе путем создания новых путей оттока крови из системы воротной вены. n n n оментопариетопексия прямой портокавальный анастомоз спленэктомия в комбинации с сосудистыми анастомозами
Началом хирургического лечения портальной гипертензии следует считать 80 -90 -е годы XIX века, когда за основу операции была взята идея снизить высокое давление в портальной системе путем создания новых путей оттока крови из системы воротной вены. n n n оментопариетопексия прямой портокавальный анастомоз спленэктомия в комбинации с сосудистыми анастомозами
 Современный этап 1) паллиативные хирургические вмешательства n малоинвазивные вмешательства (рентгеноэндоваскулярные и эндоскопические). n эзофагогастротомия с лигированием варикозных вен n транссекция пищевода и желудка n деваскуляризация пищевода и желудка; 2) условно радикальные - портокавальное шунтирование. 3) радикальные – трансплантация печени
Современный этап 1) паллиативные хирургические вмешательства n малоинвазивные вмешательства (рентгеноэндоваскулярные и эндоскопические). n эзофагогастротомия с лигированием варикозных вен n транссекция пищевода и желудка n деваскуляризация пищевода и желудка; 2) условно радикальные - портокавальное шунтирование. 3) радикальные – трансплантация печени
 Эндоскопические методы лечения n n диатермокоагуляция лазерная фотокоагуляция наложение лигатур на варикозные узлы пищевода введение склерозирующих растворов
Эндоскопические методы лечения n n диатермокоагуляция лазерная фотокоагуляция наложение лигатур на варикозные узлы пищевода введение склерозирующих растворов
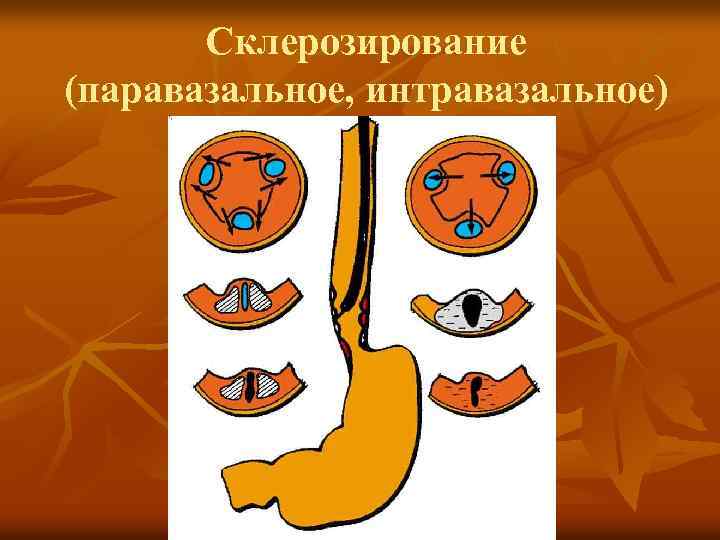 Склерозирование (паравазальное, интравазальное)
Склерозирование (паравазальное, интравазальное)
 Лигирование
Лигирование
 Рентгенэндоваскулярные методы лечения Рентгенэндоваскулярные вмешательства показаны больным с декомпенсированным циррозом печени, которые не в состоянии перенести оперативное вмешательство.
Рентгенэндоваскулярные методы лечения Рентгенэндоваскулярные вмешательства показаны больным с декомпенсированным циррозом печени, которые не в состоянии перенести оперативное вмешательство.
 Трансюгулярный внутрипеченочный портосистемный шунт Цель - портальная декомпрессия Специальный катетер-баллон вводят трансюгулярно в одну из печеночных вен, затем пунктируют ветвь левой воротной вены и после дилатации баллоном вводят эндопротез диаметром 10 мм Созданный искусственный внутрипеченочный портокавальный шунт снижает портальное давление Отрицательные последствия - энцефалопатия
Трансюгулярный внутрипеченочный портосистемный шунт Цель - портальная декомпрессия Специальный катетер-баллон вводят трансюгулярно в одну из печеночных вен, затем пунктируют ветвь левой воротной вены и после дилатации баллоном вводят эндопротез диаметром 10 мм Созданный искусственный внутрипеченочный портокавальный шунт снижает портальное давление Отрицательные последствия - энцефалопатия

 Трансюгулярный внутрипеченочный портосистемный шунт
Трансюгулярный внутрипеченочный портосистемный шунт
 Трансюгулярный внутрипеченочный портосистемный шунт Основные показания n n n Вторичная профилактика и лечение кровотечений Рефрактерный асцит Синдром Бад-Киари
Трансюгулярный внутрипеченочный портосистемный шунт Основные показания n n n Вторичная профилактика и лечение кровотечений Рефрактерный асцит Синдром Бад-Киари

 Деваскуляризация Виды Спленэктомия n Желудочно-пищеводная деваскуляризация n
Деваскуляризация Виды Спленэктомия n Желудочно-пищеводная деваскуляризация n
 Лечение печеночной энцефалопатии Не назначать седативные и транквилизаторы Меры, направленные на снижение уровня аммиака n Назогастральный лаваж n Слабительные n Пероральные невсасываемые антибиотики n Антагонисты рецепторов бензодиазепина
Лечение печеночной энцефалопатии Не назначать седативные и транквилизаторы Меры, направленные на снижение уровня аммиака n Назогастральный лаваж n Слабительные n Пероральные невсасываемые антибиотики n Антагонисты рецепторов бензодиазепина
 Лечение асцита n n Лечение диуретиками эффективно примерно у 95% больных Лапароцентез показан только при необходимости экстренного купирования симптомов n ТВПШ n Шунтирующие операции
Лечение асцита n n Лечение диуретиками эффективно примерно у 95% больных Лапароцентез показан только при необходимости экстренного купирования симптомов n ТВПШ n Шунтирующие операции
 Перитонеовенозное шунтирование с помощью специальных клапанов. Абдоминальный отдел шунта, представленный перфорированной силиконовой трубкой, помещается в брюшную полость. Надклапанная трубка проводится в подкожной клетчатке на шею и через внутреннюю яремную вену имплантируется непосредственно к области правого предсердия. При наличии положительного градиента между брюшной полостью и центральным венозным давлением асцитическая жидкость поступает в систему общего кровообращения.
Перитонеовенозное шунтирование с помощью специальных клапанов. Абдоминальный отдел шунта, представленный перфорированной силиконовой трубкой, помещается в брюшную полость. Надклапанная трубка проводится в подкожной клетчатке на шею и через внутреннюю яремную вену имплантируется непосредственно к области правого предсердия. При наличии положительного градиента между брюшной полостью и центральным венозным давлением асцитическая жидкость поступает в систему общего кровообращения.
 Кровотечение из варикозных вен Первое кровотечение • Лекарственная терапия • Эндоскопическое лечение Рецидив кровотечения • Эндоскопическое лечение Неэффективность лечения • ТВПШ или хирургическое лечение
Кровотечение из варикозных вен Первое кровотечение • Лекарственная терапия • Эндоскопическое лечение Рецидив кровотечения • Эндоскопическое лечение Неэффективность лечения • ТВПШ или хирургическое лечение
 Хирургическое лечение кровотечений n n n гастротомия с прошиванием варикозно расширенных вен абдоминального отдела пищевода и кардиального отдела желудка в плановом или срочном порядке при продолжающемся кровотечении. при распространении варикозно расширенных вен на всем протяжении пищевода его дополняют продольной эзофаготомией и лигированием варикозных вен. деваскуляризация нижней трети пищевода, кардиального отдела желудка в сочетании со спленэктомией и транссекцией пищевода на уровне диафрагмы. более чем у 50 % больных, перенесших подобные операции, рецидивов кровотечения не отмечается
Хирургическое лечение кровотечений n n n гастротомия с прошиванием варикозно расширенных вен абдоминального отдела пищевода и кардиального отдела желудка в плановом или срочном порядке при продолжающемся кровотечении. при распространении варикозно расширенных вен на всем протяжении пищевода его дополняют продольной эзофаготомией и лигированием варикозных вен. деваскуляризация нижней трети пищевода, кардиального отдела желудка в сочетании со спленэктомией и транссекцией пищевода на уровне диафрагмы. более чем у 50 % больных, перенесших подобные операции, рецидивов кровотечения не отмечается
 Шунтирующие операции при ПГ n n У больных циррозом печени и ПГ хирургическое лечение показано только при наличии выраженных варикозно расширенных вен пищевода и желудка. При внепеченочной портальной гипертензии показания к хирургическому лечению могут быть более широкие: портокавальное шунтирование приводит этих больных к выздоровлению.
Шунтирующие операции при ПГ n n У больных циррозом печени и ПГ хирургическое лечение показано только при наличии выраженных варикозно расширенных вен пищевода и желудка. При внепеченочной портальной гипертензии показания к хирургическому лечению могут быть более широкие: портокавальное шунтирование приводит этих больных к выздоровлению.
 При любых сомнениях в переносимости предполагаемого хирургического вмешательства следует отказаться от планируемой операции в пользу менее травматичного пособия и продолжить корригирующую терапию.
При любых сомнениях в переносимости предполагаемого хирургического вмешательства следует отказаться от планируемой операции в пользу менее травматичного пособия и продолжить корригирующую терапию.
 Шунтирующие операции n n n Тотальное шунтирование Селективное шунтирование Парциальное шунтирование Интраоперационное снижение портального давления на 25% обеспечивает регрессию варикозных вен и профилактику пищеводно-желудочных кровотечений в отдаленном периоде
Шунтирующие операции n n n Тотальное шунтирование Селективное шунтирование Парциальное шунтирование Интраоперационное снижение портального давления на 25% обеспечивает регрессию варикозных вен и профилактику пищеводно-желудочных кровотечений в отдаленном периоде
 Тотальное портокавальное шунтирование n n n осуществляется с помощью сосудистых анастомозов большого диаметра, выполняемых с воротной, селезеночной или верхней брыжеечной венами. достигается максимальная декомпрессия всей портальной системы, полная ликвидация портальной гипертензии и угрозы кровотечения из варикозных вен. 30 % больных умирают в течение первых 2 -х лет после операции от печеночной недостаточности, а у половины развивается полностью инвалидизирующая хроническая энцефалопатия.
Тотальное портокавальное шунтирование n n n осуществляется с помощью сосудистых анастомозов большого диаметра, выполняемых с воротной, селезеночной или верхней брыжеечной венами. достигается максимальная декомпрессия всей портальной системы, полная ликвидация портальной гипертензии и угрозы кровотечения из варикозных вен. 30 % больных умирают в течение первых 2 -х лет после операции от печеночной недостаточности, а у половины развивается полностью инвалидизирующая хроническая энцефалопатия.
 Селективное портокавальное шунтирование осуществляется с помощью дистального спленоренального анастомоза без удаления селезенки с сохранением кровотока по воротной вене.
Селективное портокавальное шунтирование осуществляется с помощью дистального спленоренального анастомоза без удаления селезенки с сохранением кровотока по воротной вене.
 Парциальное портокавальное шунтирование Осуществляется посредством анастомозов бок и Н-типа малого диаметра (8 -10 мм), выполняемых с любым магистральным сосудом портальной системы. При этом типе шунтирования с одной стороны, обеспечивается декомпрессия портальной системы, достаточная для регрессии варикоза вен и профилактики пищеводно-желудочных кровотечений; с другой стороны, сохраняется редуцированный воротный кровоток для поддержания удовлетворительной функции печени.
Парциальное портокавальное шунтирование Осуществляется посредством анастомозов бок и Н-типа малого диаметра (8 -10 мм), выполняемых с любым магистральным сосудом портальной системы. При этом типе шунтирования с одной стороны, обеспечивается декомпрессия портальной системы, достаточная для регрессии варикоза вен и профилактики пищеводно-желудочных кровотечений; с другой стороны, сохраняется редуцированный воротный кровоток для поддержания удовлетворительной функции печени.
 Парциальное портокавальное шунтирование спленоренальное мезентерикокавальное
Парциальное портокавальное шунтирование спленоренальное мезентерикокавальное
 Трансплантация печени В 1963 году американский хирург-трансплантолог T. E. Starzl, осуществив первую ортотопическую трансплантацию печени. По трудоемкости, технической сложности, а также травматичности эта операция справедливо считается наиболее сложным хирургическим вмешательством на органах брюшной полости. Наиболее частым показанием к трансплантации у взрослых является цирроз печени, а также ряд доброкачественных и злокачественных опухолей. Результаты: 85% взрослых пациентов живут после трансплантации печени более 1 -го года, 70% - 5 лет и более
Трансплантация печени В 1963 году американский хирург-трансплантолог T. E. Starzl, осуществив первую ортотопическую трансплантацию печени. По трудоемкости, технической сложности, а также травматичности эта операция справедливо считается наиболее сложным хирургическим вмешательством на органах брюшной полости. Наиболее частым показанием к трансплантации у взрослых является цирроз печени, а также ряд доброкачественных и злокачественных опухолей. Результаты: 85% взрослых пациентов живут после трансплантации печени более 1 -го года, 70% - 5 лет и более
 ЕСЛИ ПРОИЗОШЛА МАЛЕНЬКАЯ НЕРИЯТНОСТЬ, НИКОГДА НЕ ПРИНИМАЙТЕ ЭТО БЛИЗКО К … ПЕЧЕНИ Спасибо за внимание !
ЕСЛИ ПРОИЗОШЛА МАЛЕНЬКАЯ НЕРИЯТНОСТЬ, НИКОГДА НЕ ПРИНИМАЙТЕ ЭТО БЛИЗКО К … ПЕЧЕНИ Спасибо за внимание !


