Семинар-Пор.бер. 10.ppt
- Количество слайдов: 130

Пороки сердца у беременных Профессор Сейсембеков Т. З. Кафедра внутренних болезней № 3 АО «Медицинский университет Астана»

Пороки сердца у беременных Одно из самых тяжелых экстрагенитальных патологий у беременных являются заболевания сердечно - сосудистой системы, и основное место среди них занимают пороки сердца. Беременных с пороками сердца относят к группе высокого риска материнской и перинатальной смертности.

Врождённые пороки сердца • Насчитывается более 90 видов ВПС множество их сочетаний. Существует много классификаций ВПС. • Наиболее удобной оказалось деление ВПС на три группы в зависимости от связи между большим и малым кругом кровообращения.

• ВПС бледного типа с артерио-венозным шунтом -ДМПП и ДМЖП, ОАП, ДАЛП (дефект аорто-легочной перегородки) , частичный АДЛВ (аномальный дренаж легочных вен) • ВПС синего типа с вено-артериальным шунтом ( транспозиция магистральных сосудов-ТМС, тетрада Фалло, тотальный АДЛВ, трикуспидальная атрезия и др. ). • ВПС без шунта, но с препятствием выбросу крови из желудочков сердца (стенозы ЛА и АО, коарктация АО).

НАИБОЛЕЕ ЧАСТО ВСТРЕЧАЕМЫЕ ПОРОКИ СЕРДЦА ПРИ БЕРЕМЕННОСТИ Неоткоррегированные пороки: Без цианоза -ДМПП (вторичный и первичный ДМПП) с аномальным дренажем легочных вен (АДЛВ) или без него. -ДМЖП -ОАП -Коарктация аорты -Врождённые стенозы (митральный, аортальный, легочной артерии) С цианозом -Тетрадо Фалло -Комплекс Эйзенменгера, -Транспозиция магистральных сосудов

• Перечисленные пороки составляют более 95% всех ВПС. • Благодаря внедрению ЭХОКГ, в большинстве случаев возможна неинвазивная их диагностика, к тому же разработаны четкие клинические признаки, позволяющие заподозрить и диагностировать большинство из этих пороков обычными методами.

В АО «Национальном научном центре материнства и детства» за период 2007 -2009 г. г. пролечилось 11342 женщин с акушерской и гинекологической патологией, в том числе 733 беременных с пороками и малыми аномалиями развития сердца Соискателем Г. К. Серманизовой с использованием современных методов исследования сердечнососудистой системы подробно в динамике наблюдения обследовано 128 женщин, в том числе: 96 – с врожденными пороками и 32 – приобретенными пороками сердца
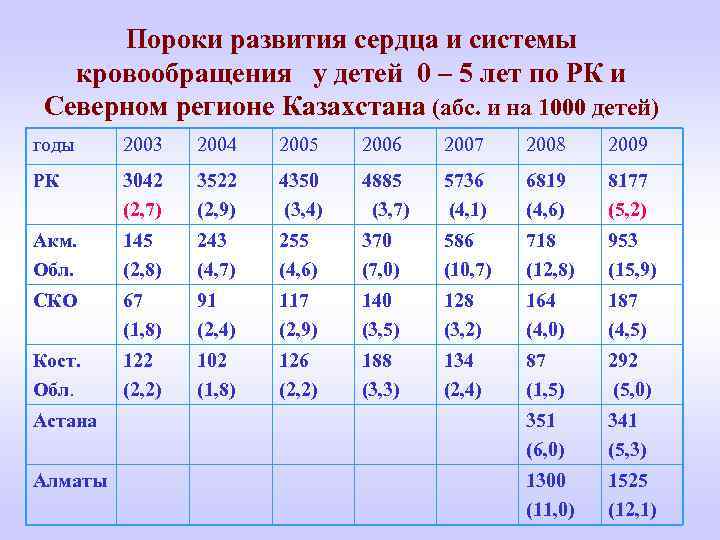
Пороки развития сердца и системы кровообращения у детей 0 – 5 лет по РК и Северном регионе Казахстана (абс. и на 1000 детей) годы 2003 2004 2005 2006 2007 2008 2009 РК 3042 (2, 7) 3522 (2, 9) 4350 (3, 4) 4885 (3, 7) 5736 (4, 1) 6819 (4, 6) 8177 (5, 2) Акм. Обл. 145 (2, 8) 243 (4, 7) 255 (4, 6) 370 (7, 0) 586 (10, 7) 718 (12, 8) 953 (15, 9) СКО 67 (1, 8) 91 (2, 4) 117 (2, 9) 140 (3, 5) 128 (3, 2) 164 (4, 0) 187 (4, 5) Кост. Обл. 122 (2, 2) 102 (1, 8) 126 (2, 2) 188 (3, 3) 134 (2, 4) 87 (1, 5) 292 (5, 0) Астана 351 (6, 0) 341 (5, 3) Алматы 1300 (11, 0) 1525 (12, 1)
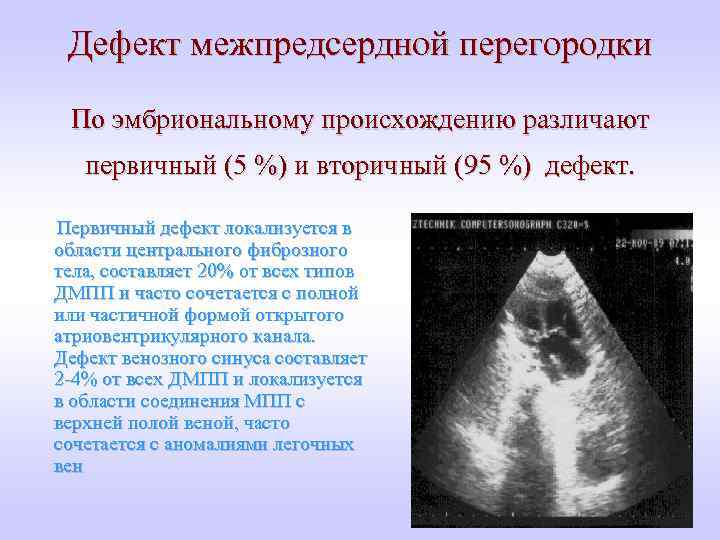
Дефект межпредсердной перегородки По эмбриональному происхождению различают первичный (5 %) и вторичный (95 %) дефект. Первичный дефект локализуется в области центрального фиброзного тела, составляет 20% от всех типов ДМПП и часто сочетается с полной или частичной формой открытого атриовентрикулярного канала. Дефект венозного синуса составляет 2 -4% от всех ДМПП и локализуется в области соединения МПП с верхней полой веной, часто сочетается с аномалиями легочных вен

Первичный ДМПП - Дефект обычно располагается в нижней части МПП, большой по размерам и сочетается с расщеплением створки митрального клапана и его недостаточностью - Сброс крови слева – направо очень велик и сочетается с выраженной митральной недостаточностью - Достаточно быстро развивается легочная гипертензия (синдром Эйзенменгера и сердечная недостаточность).

Вторичный ДМПП Локализуется в области овального окна, в средней части МПП и проявляется дефицитом структуры в отличии от открытого овального окна. Этот вариант порока составляет 8590% от всех типов ДМПП.
ВПС. Втор. ДМПП-2. 1 см.

Дефект межпредсердной перегородки - После радикального лечения ДМПП без развития ЛГ беременность протекает без осложнений - Если радикальное лечение ДМПП проведено с наличием ЛГ, то риск материнской смертности зависит от степени ЛГ. - С I-го триместра беременности в целях профилактики микротромбоэмболий, рекомендуется назначение аспирина в малых дозах. - Профилактика ИЭ показана при сочетанном пороке Ао клапана и при первичном ДМПП.

Тактика При первичном ДМПП - беременность противопоказана (легочная гипертензия). В ранние сроки - искусственный аборт, абдоминальное родоразрешение. В поздние сроки - исключение 2 -го периода, КС (при отсутствии высокой легочной гипертензии). При не осложненном вторичном ДМПП - вынашивание беременности и роды не противопоказаны. При осложненном - тактика зависит от характера и выраженности осложнений. Родоразрешение: даётся предпочтение через естественные родовые пути, т. к. после КС кровопотеря приводит к резкой системной вазоконстрикции. Вследствие чего лево правый шунт имеет тенденцию к усилению и повышению давления в ЛА. Риск встречаемости у детей 2. 5 %.

Дефект межжелудочковой перегородки • Наиболее часто встречаемый порок. Частота 11 -25% среди ВПС. • Различают: 1) перимембранозные (трабекулярные, приточные, отточные) 2) субартериальные отточные 3) мышечные (приточные, трабекулярные отточные) Варианты дефектов межжелудочковой перегородки (см. следующие слайды)
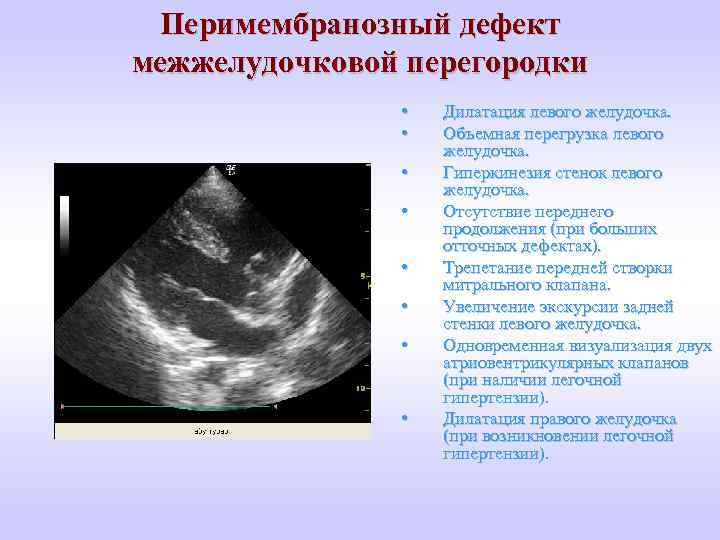
Перимембранозный дефект межжелудочковой перегородки • • Дилатация левого желудочка. Объемная перегрузка левого желудочка. Гиперкинезия стенок левого желудочка. Отсутствие переднего продолжения (при больших отточных дефектах). Трепетание передней створки митрального клапана. Увеличение экскурсии задней стенки левого желудочка. Одновременная визуализация двух атриовентрикулярных клапанов (при наличии легочной гипертензии). Дилатация правого желудочка (при возникновении легочной гипертензии).
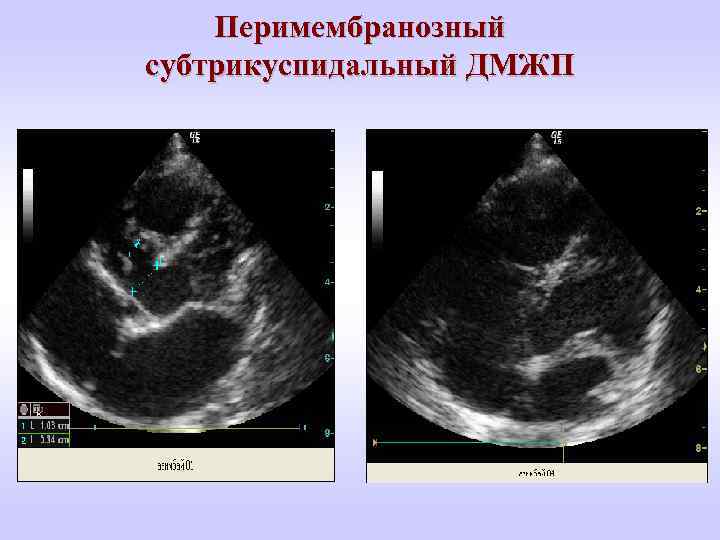
Перимембранозный субтрикуспидальный ДМЖП
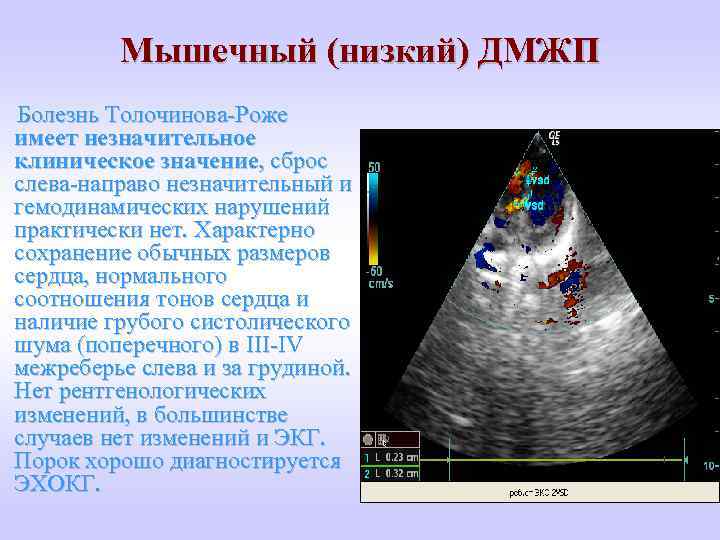
Мышечный (низкий) ДМЖП Болезнь Толочинова-Роже имеет незначительное клиническое значение, сброс слева-направо незначительный и гемодинамических нарушений практически нет. Характерно сохранение обычных размеров сердца, нормального соотношения тонов сердца и наличие грубого систолического шума (поперечного) в III-IV межреберье слева и за грудиной. Нет рентгенологических изменений, в большинстве случаев нет изменений и ЭКГ. Порок хорошо диагностируется ЭХОКГ.

Тактика • При болезни Толочинова - Роже вынашивание беременности и роды не противопоказаны. При высоком ДМЖП тактика зависит от возникновения легочной гипертензии и сердечной недостаточности. При незначительной легочной гипертензии и сердечной недостаточности I ст. беременность не противопоказана, роды per vag. naturalis (с исключением II периода). При умеренной и высокой легочной гипертензии - пролонгирование беременности противопоказано. • Родоразрешение через естественные родовые пути с исключением II периода. КC противопоказано! При НК IIa и выше беременность противопоказана, родоразрешение абдоминальное (если нет сопутствующей легочной гипертензии).

Аномалия Эбштейна В норме крепление септальных створок митрального и трикуспидального клапана на одном уровне, при аномалии Эбштейна эта дистанция увеличена до 1, 4 -3, 2 см, трикуспидальное отверстие (фиброзное кольцо) сохраняется в нормальной позиции. Смещенные створки трикуспидального клапана в правый желудочек делят его на две части: атриализированную (порция правого желудочка между фиброзным кольцом и смещенными створками) и собственно полость правого желудочка. Порок сочетается со вторичным ДМПП или открытым овальным окном.
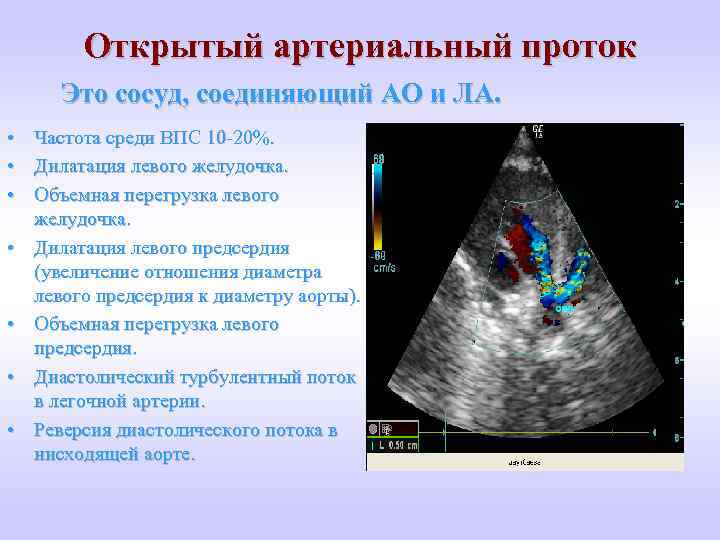
Открытый артериальный проток Это сосуд, cоединяющий АО и ЛА. • • Частота среди ВПС 10 -20%. Дилатация левого желудочка. Объемная перегрузка левого желудочка. Дилатация левого предсердия (увеличение отношения диаметра левого предсердия к диаметру аорты). Объемная перегрузка левого предсердия. Диастолический турбулентный поток в легочной артерии. Реверсия диастолического потока в нисходящей аорте.

Эхо. КГ критерии Двухмерная Эхо. КГ • Перерыв эхосигнала от межпредсердной перегородки в области овального окна. • В отличии от дефекта перегородки в области овального окна при открытом овальном окне стенки перегородки постепенно (клиновидно) утончаются, а при дефекте виден обрыв структуры. • Отсутствуют гемодинамические нарушения, характерные для дефекта межпредсердной перегородки (объемная перегрузка правых отделов, парадоксальное движение межжелудочковой перегородки). Допплер-Эхо. КГ • Турбулентный поток крови в области овального окна. • Нормальные показатели кровотока в правом желудочке и легочной артерии (в случае изолированного открытого овального окна).
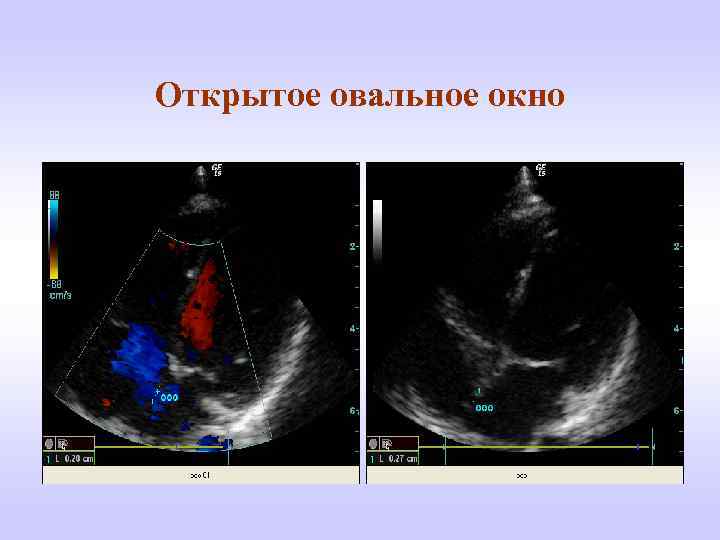
Открытое овальное окно

Открытое овальное окно - При этом состоянии шунтирование крови практически не наблюдается. - В клинической оценке открытого овального окна имеет значение возрастной фактор. - У новорожденных детей открытое овальное окно может сопровождать респираторный дистресс синдром, в то время как у подростков данная аномалия протекает латентно, субклинически. - При первичной легочной гипертензии наличие открытого овального окна является прогностически благоприятным признаком, и продолжительность жизни таких больных больше, чем при отсутствии этой микроаномалии. В данном случае, возникающий шунт разгружает правые отделы сердца и облегчает естественное течение заболевания.
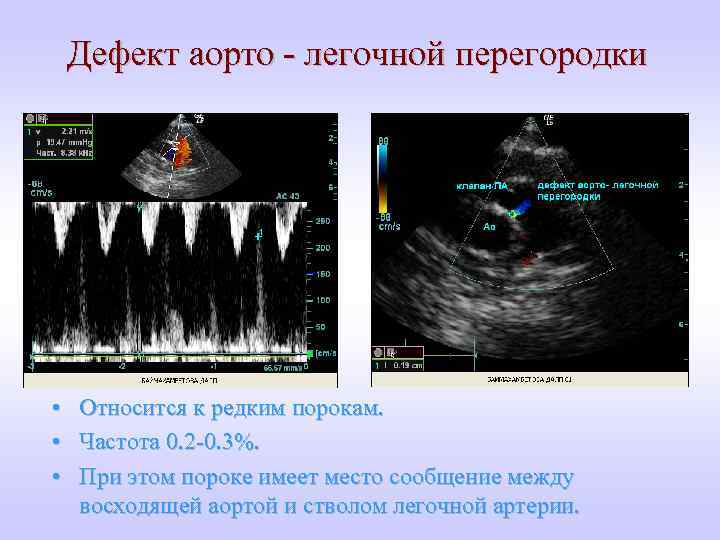
Дефект аорто - легочной перегородки • Относится к редким порокам. • Частота 0. 2 -0. 3%. • При этом пороке имеет место сообщение между восходящей аортой и стволом легочной артерии.

Тактика - При неосложнённом ОАП и ДАЛП, как правило, не развивается ЛГ. - Беременность и роды не противопоказаны. - Гемодинамически значимые ОАП приводит к ЛГ. - Сердечная недостаточность, как правило развивается на фоне гипотензии. - Профилактика ИЭ. - Во время беременности возможно лигирование ОАП.

Коарктация аорты Обычно коарктация локализуется непосредственно за местом отхождения левой подключичной артерии, может быть преддуктальной и постдуктальной

Коарктация аорты - Неосложнённая форма КА во время беременности проблем не вызывает. Однако вследствие недостаточного кровоснабжения матки может негативно отразиться на плоде. - Эти больные подвержены риску ИЭ. Поэтому профилактика д. б. обязательной. - Ограничение физической нагрузки. - Назначение и приём β - блокаторов д. б. под обязательным контролем АД. - Уровень АД д. б. не ниже 140 mm. Hg. - Риск материнской смертности возрастает в том случае, если КА идёт в сочетании с . расслаивающайся аневризмой аорты.

Коарктация аорты Нередко отмечается самопроизвольное прерывание беременности, гипотрофия плода. - Вопрос о возможности беременности лучше всего решать после оперативной коррекции порока. - При нерезко выраженной коарктации аорты возможно вынашивание беременности и даже нормальные роды, но и в этом случае имеются относительные противопоказания, т. к. велика опасность осложнений, несмотря на гипотензивную терапию. -

Тактика - Родоразрешение у этих беременных лучше всего проводить путем КС. При стойком высоком АД, признаках СН, при нарушениях мозгового кровообращения беременность абсолютно противопоказана. - Тактика у оперированных больных зависит от давности операции, типа ее и эффективности операций. - При сохранении повышенного АД, срока операции < 1 года - родоразрешение путем кесарева сечения. В остальных случаях - исключение 2 -го периода родов.

Врожденный стеноз аорты • Группа пороков сердца, проявляющаяся препятствием на пути выбросу крови из ЛЖ в аорту. • Частота 3 -5, 5% среди ВПС. • В 20% случаев врожденному стенозу аорты сопутствуют ОАП, коарктация аорты, ДМЖП, стеноз легочной артерии. • Различают клапанный, надклапанный, подклапанный стенозы Ао.

Клапанный стеноз аорты. • Возникает вследствие неправильного развития створок, их гипоплазии, сращения к комиссурам. • Постстенотическая дилатация восходящей аорты (схема).
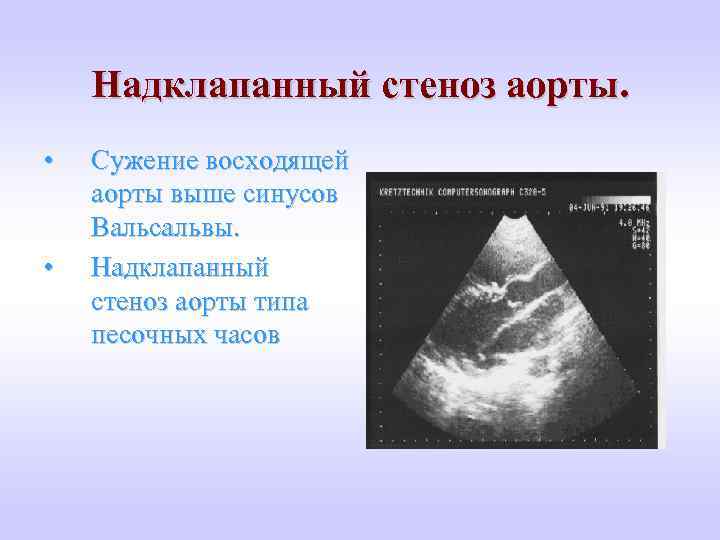
Надклапанный стеноз аорты. • • Сужение восходящей аорты выше синусов Вальсальвы. Надклапанный стеноз аорты типа песочных часов
Надклапанный стеноз аорты.
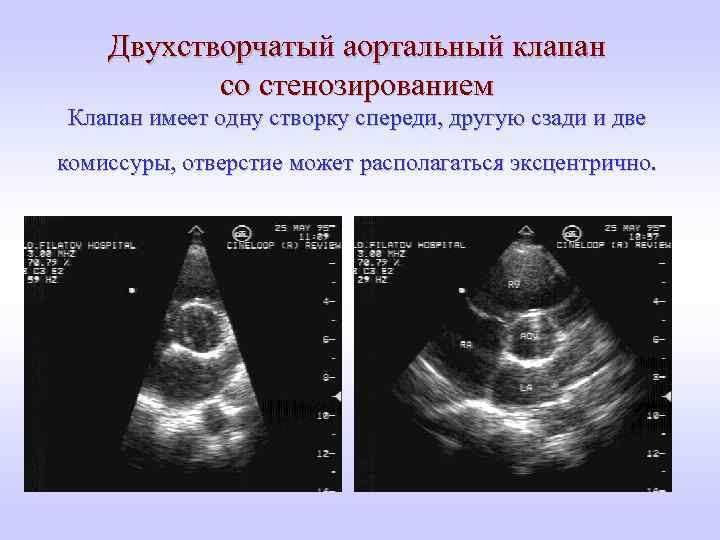
Двухстворчатый аортальный клапан со стенозированием Клапан имеет одну створку спереди, другую сзади и две комиссуры, отверстие может располагаться эксцентрично.

Тактика - По статистическим данным встречается чаще у лиц мужского пола. Поэтому встречаемость данного порока среди беременных очень редкая. - Женщины с АС лёгкой – средней степени толерантны к вынашиванию беременности. - При критическом АС с AVA <1. 0 cm² и Gr. мах. >100 mm. Hg женщине надо объяснить смертельную опасность, связанную с возможной беременностью и родами. - При наличии симптомокомплекса (сенкопэ, церебральная симптоматика, диспноэ и признаки СН) показано прерывание беременности (искусственный аборт) с последующей вальвулопластикой. - Если сроки беременности уже большие - показано абдоминальное родоразрешение. - Вальвулопластика должна производиться до беременности. - Оптимальное лечение –протезирование клапана. - Риск встречаемости у детей 4 %.

Оперативные коррекции аортального стеноза При тяжелом АС следует обязательно мониторировать АД и проводить регистрацию ЭКГ 1 раз в 2 нед. , т. к. их изменения могут указывать на появление или ухудшение перегрузки ЛЖ. При наличии рефрактерной СН у этих пациенток методом выбора является баллонная вальвулотомия. При вальвулотомии в качестве дилататора используют раздуваемый баллон, который можно доставлять двумя способами: - бедренная артерия — аортальный клапан — полость ЛЖ; -бедренная вена — ПП — межпредсердная перегородка. Операцию лучше производить во II триместре, когда эмбриогенез уже завершен и отрицательное воздействие контрастного вещества на щитовидную железу плода минимальное. Баллонная вальвулопластика противопоказана, если клапаны кальцинированы или если уже имеется значительная регургитация. Альтернативой баллонной вальвулотомии является митральная комиссуротомия (высокая гемодинамическая эффективность, низкая госпитальная летальность, минимальные экономические затраты).

Изолированный стеноз легочной артерии • Этот порок встречается в 8 -10% всех врожденных пороков. Чаще всего встречаютя клапанный стеноз и подклапанный (фиброзно-мышечное разрастание в области выходного тракта правого желудочка). • Порок нередко сочетается с ДМПП. Как правило, наблюдается постстенотическое расширение корня легочной артерии. • При клапанном стенозе, в связи с препятствием току крови, возникает гипертрофия правого желудочка, а затем и его дилатация. Повышается давление в ПП, при этом может произойти открытие ОО с право-левым сбросом. Таким образом, первично "бледный" порок может стать "синим". • При выраженном стенозе ЛА происходит недостаток кровотока в артериолах малого круга и недостаточная оксигенация, особенно при физической нагрузке.

Тактика - Дети с тяжёлым стенозом лёгочного клапана на уровне RVOT могут беспрепятственно достигать зрелого возраста. - При легкой и средней степени стеноза беременность и роды протекают обычно благополучно (через естественные родовые пути). - При тяжелой степени (инфундибулярный стеноз, цианоз, сердечная недостаточность) беременность противопоказана. Вопрос о способе родоразрешения решается индивидуально, совместно акушером и кардиологом. - Родоразрешение через естественные родовые пути. - Идеальное лечение –это вальвулопластика до беременности. - Риск встречаемости у детей 3. 5 %.
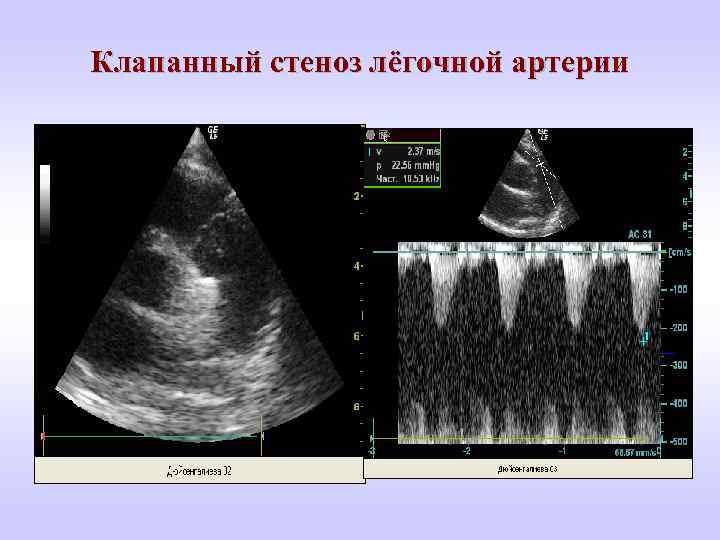
Клапанный стеноз лёгочной артерии

Тетрадо Фалло (PD+RVH+’overriding’aorta+VSD). - Этот порок относится к синим порокам. - У женщин с неоткоррегированным пороком беременность очень рискованна. В любом сроке необходимо убедить женщину прервать беременность. - Беременность резко утяжеляет течение этих пороков, велика опасность присоединения инфекционного эндокардита, церебральных осложнений (приступов потери сознания), тромбозов, СН, осложнений со стороны плода.

Тактика - Если после паллиативной операции сохраняется резидуальные дефекты (ДМЖП, ПС, ПР, дисфункция желудочков) вынашивание беременности относится к высокому риску. При ДМЖП >1. 5 см, давление в ПЖ > 60 mm. Hg и ПР привела к дисфункции ПЖ- необходима повторная ревизия. - Риск развития самопроизвольного выкидыша, прежде- временных родов, а также фетальной мальформации высок. - Радикальная операция гораздо сложнее, но зато более эффективна, позволяет благополучно перенести беременность и роды.

Тактика - Во время родов постоянное наблюдение за АД, газовым составом крови. - В послеоперационный период вследствие острой кровопотери уменьшается венозный приток в правые отделы. На фоне гипотонии могут возникнуть внезапный коллапс и закончиться летальным исходом. - При своевременной коррекции порока ТФ вынашивание беременности не противопоказано и родоразрешение зависит от медицинских показаний и от состояния роженицы. - Риск встречаемости у детей 17 %.

Лёгочная гипертензия • Из-за высокой материнской смертности( 40% случаев) беременность противопоказана. • Прогноз зависит от ранних сроков госпитализации и своевременной диагностики. • Для снижения давления в ЛА во время беременности с надёжностью можно назначить простагландины и блокаторы Са- каналов, однако длительное применение не рекомендуется. • В течении всей беременности показана а/коагулянтная терапия. • Риск преждевременных родов высок. • Беременным со стабильной гемодинамикой рекомендовано плановое естественное родоразрешение. При показании КС - минимилизация кровопотери и достаточная оксигенация. Возможно использование эпидуральной анестезии.

Стадии легочной гипертензии Выделяют 4 стадии ЛГ: 1 -я стадия 25 – 34 мм рт. ст. П ст. - 35 -59 мм рт. ст. Ш ст. - 60 – 89 мм рт. ст. 1 У ст. - выше 90 мм рт. ст. У беременных с компенсированными митральными пороками сердца наблюдается повышение ЛГ до 38 -40 мм рт. ст. При СН ФК Ш - ЛГ возрастает до 55 и мм рт. ст.

Оценка тяжести ЛГ по функциональной классификации ВОЗ Класс 1 – больные ЛГ без ограничения ФА. Обычная ФА не вызывает появления одышки, слабости, боли в грудной клетке, головокружения Класс П – некоторое снижение ФА, больные в покое ощущают себя комфортно, однако обычная ФА сопровождается появлением одышки, слабости, боли в грудной клетке, головокружения Класс Ш – выраженное ограничение ФА. Небольшая ФА вызывает появление одышки, слабости, боли в грудной клетке, головокружения Класс 1 У – больные ЛГ не способны выполнять любую ФН без появления вышеперечисленных клинических симптомов. Одышка или слабость могут присутствовать даже в покое, дискомфорт возрастает при минимальной ФН.

Cиндром Марфана -комплекс наследственных аномалий (аутосомно-доминантное наследование) Мезодермальные аномалии: 1) Скелет (воронкообразная гр. Клетка, куринная грудь, сколиоз, кифоз, длинные руки и пр. ) 2) Мягкие ткани (гипоплазия мускулатуры, перерастяжимость сухожилий и суставов) 3) Внутренние органы (врожденные пороки сердца, аневризма аорты и пр. ) 4) Глаза (отсутствие ресниц, миопия, голубые склеры и пр. ) 5) Аномалии внешнего облика (большой нос, птичье лицо, старческий вид и пр. ) Эктодермальные аномалии: 1) Глаза (эктопия, подвижность хрусталиков и др. ) 2) ЦНС (разность рефлексов, пирамидные симптомы, нистагм, дис-или атрофия мозга и др. ) 3) Высокий рост, акромегалия, инфантилизм, несахарный диабет и пр. ) 4)Психика (умственное недоразвитие) Энтодермальные аномалий: чрезмерно длинный кишечник, гипоплазия кишок.

Синдром Марфана • Беременность у женщин с синдромом Марфана чревата последствиями - расслоение восходящей аорты повышается в 3. триместре. • При дилатации основания Ао< 4, 0 см риск материнской смертности составляет 50%. • Женщины с синдромом Марфана до беременности тщательно обследуются, объясняется риск материнской смертности. У 50 -% родившихся детей выставляется диагноз синдром Марфана. • Перед планированием беременности необходимо хирургическое вмешательство. При размерах 5, 5 см основания аорты показана операция. • Беременным со стабильной гемодинамикой, под контролем Д-Эхо-КГ, приёмом β – блокаторов, естественное родоразрешение.

Синдром Марфана С прогрессированием беременности ограничение физ. нагрузок и назначение постельного режима. Суточная доза На не д. превышать 2 гр. При необходимости диуретики, дигоксин, т. е. препараты с положительным инотропным действием. Постоянный контроль за состоянием плода. С 18 -22 недель Д-Эхо-КГ плода. • В натальный и постнатальный периоды увеличивается ЧСС, ОЦК и сердечный выброс. Для снижения этих параметров в некоторых зарубежных клиниках при родах практикуется положение на боку. • В случаях необходимости не забывать о профилактике ИЭ.

Малые аномалии развития сердца

К малым аномалиям развития сердца (МАРС) относится анатомические изменения архитектоники сердца и магистральных сосудов не приводящие к грубым нарушениям функции сердечно -сосудистой системы

Этиология МАРС 1) Наследственно детерминированная соединительнотканная дисплазия, имеющая различные клинические проявления, зависящие от степени пенетрантности гена. 2) Дизэмбриогенез. 3) Воздействие различных экологических факторов: физическое, химическое воздействие, нарушение микроэлементного гомеостаза, влияние геопатогенных зон.

МАРС подразделяется: 1. С высокой генетической предрасположенностью: • пролапс митрального клапана; • дополнительные трабекулы левого желудочка (характерен аутосомно-доминантный тип наследования). 2. Могут исчезать в процессе онтогенетического развития: • открытое овальное окно; • удлиненный Евстахиев клапан (после периода новорожденности обычно значительно уменьшается по длине и претерпевает обратное развитие. Так же нестабильный характер имеет синдром пролабирования митрального и трикуспидального клапанов.
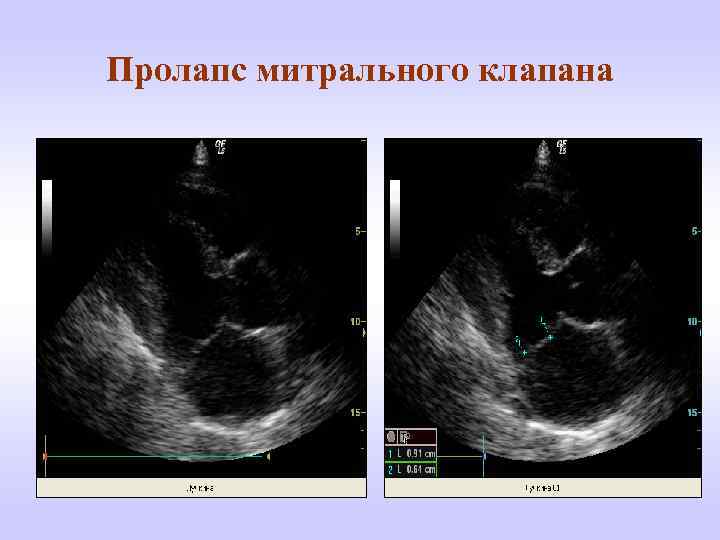
Пролапс митрального клапана

Классификация ПМК • Первичный (идиопатический) - генетическая патология с аутосомно-доминантным типом наследования. • Вторичный - на фоне заболеваний сердца (ИБС, уменьшение размеров левого желудочка при гипертрофической кардиомиопатии, дефект межпредсердной перегородки, гиповолемия, в результате перенесенного ревматического вальвулита (? ).

Морфологическая основа ПМК • Миксоматозная дегенерация митральных створок в результате дефекта синтеза коллагена III типа разрушение и утраты нормальной архитектоники фибриллярных коллагеновых и эластических структур соединительной ткани с накоплением кислых мукополисахаридов без признаков воспаления. • Макроскопически миксоматозно измененные МС рыхлые, увеличенные, избыточные, края их закручены, фестоны провисают в полость левого предсердия.

• Пролапс митрального клапана (ПМК) - доброкачественное состояние с хорошим долгосрочным прогнозом, в большинстве случаев, как правило не требующее активных терапевтических мероприятий. • самая частая форма сердечной патологии (от 3 до 17% в различных популяциях).

Эхо. КГ-классификация МД • МД 0 – признаки миксоматозного поражения клапанного аппарата отсутствуют. • МД I ст. – минимально выраженная МД – небольшое утолщение митральных створок (от 3 до 5 мм), аркообразная деформация митрального отверстия в пределах 1– 2 сегментов, смыкание створок не нарушено. • МД II ст. (умеренно выраженная) – значительное утолщение (5– 8 мм) и удлинение створок, деформация контура митрального отверстия на протяжении

• нескольких сегментов, признаки растяжения хорд, реже их единичные разрывы. Возможно умеренное растяжение митрального кольца, нарушение смыкания створок. • МД III ст. (резко выраженная)– митральные створки резко утолщены (более 8 мм) и удлинены, максимальная глубина пролабирования, множественные разрывы хорд, значительное расширение митрального кольца, смыкание створок отсутствует, отмечается их значительная систолическая сепарация, возможно также многоклапанное пролабирование и дилатация корня аорты.

Гипердиагностика ПМК • Незначительное пролабирование неизмененных митральных створок. • Не следует диагностировать ПМК при отсутствии типичной аускультативной картины и утолщения створок, при неглубоком пролабировании с точкой смыкания, расположенной по желудочковую сторону от плоскости митрального кольца.

Осложнения ПМК • • • развитие сердечной недостаточности мерцательная аритмия разрыв сухожильных хорд инфекционный эндокардит тромбоэмболия с миксоматозно измененных митральных створок • нарушения сердечного ритма

Пролапс митрального клапана и беременность • Изолированный ПМК протекает бессимптомно и во время беременности. • При упорных жалобах показана седативная терапия, иногда с назначением небольших доз блокаторов. • Естественное родоразрешение. • При ПМК с митральной регургитацией рекомендуется профилактика ИЭ. • Частота осложнений ПМК у небеременных и у беременных одинакова (3%).
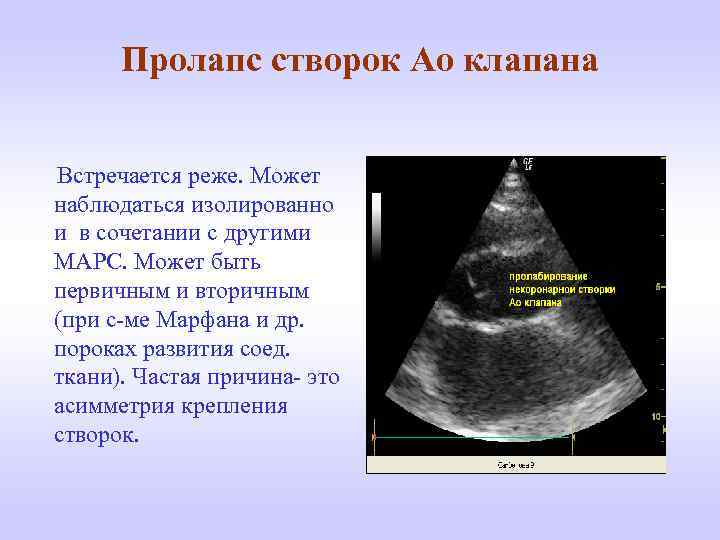
Пролапс створок Ао клапана Встречается реже. Может наблюдаться изолированно и в сочетании с другими МАРС. Может быть первичным и вторичным (при с-ме Марфана и др. пороках развития соед. ткани). Частая причина- это асимметрия крепления створок.

Пролапс трикуспидального клапана - Редко встречается в изолированном виде и обычно сочетается с пролабированием митральных створок. - Частота этого феномена намного выше, чем предполагалось. Это связано с тем, что в эру одномерной Эхо-КГ выявляемость ПТК была очень низкой и недостоверной.
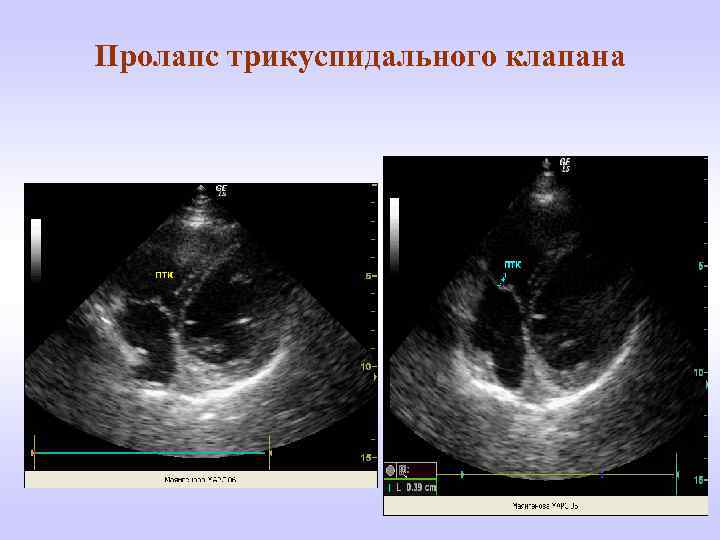
Пролапс трикуспидального клапана

Эхо. КГ критерии ПТК Одномерная Эхо. КГ: 1. Прогибание (голосистолическое или позднесистолическое) передней створки митрального клапана в правое предсердие (кзади). 2. Увеличение экскурсии передней створки трикуспидального клапана. 3. Диастолическое трепетание передней створки трикуспидального клапана. 4. Увеличение скорости раннего диастолического прикрытия передней створки трикуспидального клапана. Двухмерная Эхо. КГ: 1. Прогибание створок трикуспидального клапана в правое предсердие за линию коаптации в проекции 4 -х камер с верхушки. 2. Дилатация правого атриовентрикулярного отверстия. Допплер-Эхо. КГ: Выявляет сопутствующую недостаточность трикуспидального клапана. Дифференциальный диагноз: 1. Аномалия Эбштейна. 2. Открытый атриовентрикулярный канал. 3. Верхом сидящий трехстворчатый клапан.
Аневризма межпредсердной перегородки

Аневризма межпредсердной перегородки - Встречается при дисплазиях соединительной ткани, отмечено ее сочетание с пролабированием митрального клапана. - Аневризма чаще располагается в области fossa ovale. - Возникновение аневризматического выпячивания перегородки может быть связано со спонтанным закрытием дефекта у детей в возрасте до 5 - 6 лет. - Отсутствие гемодинамических нарушений, дает в свою очередь, право, отнести небольшую аневризму межпредсердной перегородки к малым аномалиям развития сердца. - Клинически аневризма может быть заподозрена по наличию щелчков в сердце, аналогичных таковым при пролапсе митрального клапана.

Евстахиев клапан • Евстахиевая заслонка (заслонка нижней полой вены-valvula venae cavae inferioris) располагается на уровне передней арки нижней полой вены, после периода новорожденности не превышает в длину одного сантиметра или полностью рудиментируется. Клапан представляет собой складку эндокарда шириной в среднем до 1 см. У зародыша заслонка направляет струю крови из вены к овальному отверстию. После рождения при отсутствии сообщения между предсердиями эта функция заслонки теряет свое значение. По данным секционного материала Евстахиев клапан обнаруживается у 86% детей. • При популяционных исследованиях с использованием эхокардиографии, необычно длинный Евстахиев клапан (более 1 см) определяется у 0, 20% населения, и рассматривается как стигма. Эта малая аномалия предрасполагает к суправентрикулярным аритмиям, вероятно рефлекторно вследствие раздражения пейсмекерных образований предсердия.
Визуализация клапаноподобной структуры в правом предсердии в области впадения нижней полой вены.
Дополнительные трабекулы в полости левого желудочка • Могут быть единичными и множественными • . Дополнительные трабекулы определяются в 16% аутопсий.

Эхо. КГ критерии (Двухмерная Эхо. КГ) • Эхоплотное линейное образование, обнаруживаемое в двух плоскостях сечения и, не имеющее связи с клапанным аппаратом. • С помощью двух перпендикуляров в проекции длинной оси , проведенных на уровне папиллярных мышц и свободных краев митрального клапана полость левого желудочка условно делят на три отдела. В основе классификации трабекул, лежит критерий крепления их концов к стенкам ЛЖ. Если точки крепления расположены в одном отделе, то трабекула является поперечной, если в прилежащих, то диагональной, а при прохождении трабекулы от верхушечного к базальному отделу - продольной. • Поперечная локализация трабекул ЛЖ трактуется, как наиболее аритмогенная, так как может являться дополнительным путем проведения импульса, и следовательно может провоцировать синдром преждевременного возбуждения желудочков в виде двух вариантов: синдрома WPW и синдрома укороченного интервала P -Q. Диагональное или продольное расположение не приводит к нарушению функциональной характеристики левого желудочка, однако часто сопровождается систолическим шумом в сердце, имитирующим врожденный порок сердца.

Дилатация корня аорты и синусов Вальсальвы • Дилатация синусов Вальсальвы в отличии от аневризмы, не сопровождается какими-либо клиническими и гемодинамическими нарушениями функции сердца. Обычно наблюдается дилатация некоронарного синуса в пределах 3 - 7 мм. Эти дети как и при идиопатической дилатации корня аорты имеют внешние стигмы соединительнотканной дисплазии. Аускультативно могут выслушиваться непостоянные щелчки. Прогностическая значимость дилатации синусов в детском возрасте не определена. В ряде случаев, при динамическом наблюдении за такими детьми в течении 2 -3 лет, мы отмечали спонтанное исчезновение расширения синусов Вальсальвы. Как индикатор дисплазии соединительной ткани, наблюдается при синдромах Марфана, Элерса-Данлоса и других наследственных соединительнотканных заболеваниях.

Идиопатическое расширение легочной артерии • Характеризуется расширением ствола при отсутствии порока сердца и патологии легких. • Дилатация ствола легочной артерии происходит на фоне наследственно обусловленной патологии соединительной ткани, что подтверждается одновременным обнаружением других маркеров соединительнотканной дисплазии сердца и частым выявлением расширения при наследственно детерминированных синдромах, например при синдроме Марфана. • При аускультации может определяться систолический шум средней интенсивности на основании сердца, уменьшающийся при вертикальном положении. При идиопатическом расширении легочной артерии необходимо динамичное наблюдение и обследование.

Примеры формулировки диагноза - Врожденный порок сердца (ВПС): открытый артериальный проток. Легочная гипертензия, класс П; ХСН 1 ФК П - ВПС: коарктация аорты. Симптоматическая артериальная гипертензия, 2 степень, риск 4; ХСН П-а ФК П - ВПС: дефект межжелудочковой перегородки. Полная атриовентрикулярная блокада, приступы Морганьи-Адамса-Стокса. ХСН П-б ФК Ш
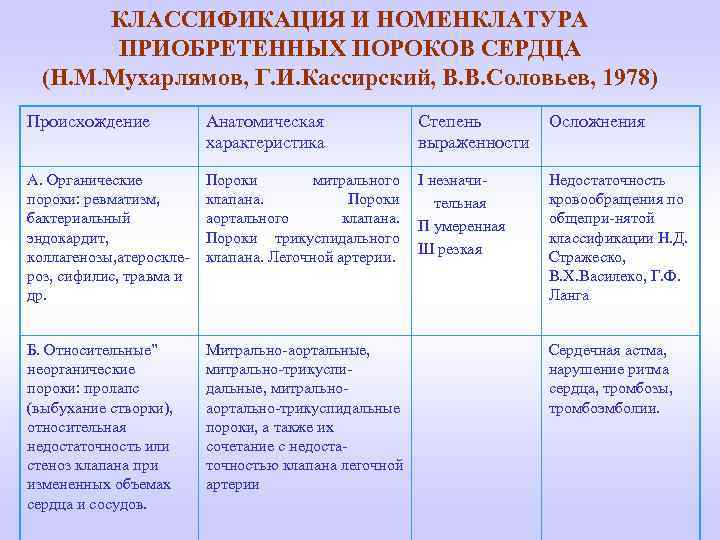
КЛАССИФИКАЦИЯ И НОМЕНКЛАТУРА ПРИОБРЕТЕННЫХ ПОРОКОВ СЕРДЦА (Н. М. Мухарлямов, Г. И. Кассирский, В. В. Соловьев, 1978) Происхождение Анатомическая характеристика Степень Осложнения выраженности А. Органические пороки: ревматизм, бактериальный эндокардит, коллагенозы, атеросклероз, сифилис, травма и др. Пороки митрального клапана. Пороки аортального клапана. Пороки трикуспидального клапана. Легочной артерии. І незначи тельная П умеренная Ш резкая Б. Относительные” неорганические пороки: пролапс (выбухание створки), относительная недостаточность или стеноз клапана при измененных объемах сердца и сосудов. Митрально-аортальные, митрально-трикуспидальные, митральноаортально-трикуспидальные пороки, а также их сочетание с недостаточностью клапана легочной артерии Недостаточность кровообращения по общепри-нятой классификации Н. Д. Стражеско, В. Х. Василеко, Г. Ф. Ланга Сердечная астма, нарушение ритма сердца, тромбозы, тромбоэмболии.

Митральные пороки: Недостаточность митрального клапана; Митральный стеноз; Митральный порок с преобладанием недостаточности; Митральный порок с преобладанием стеноза; Митральный порок без четкого преобладания недостаточности или стеноза. Аортальные пороки: Недостаточность аортального клапана; Стеноз устья аорты. Аортальный порок с преобладанием недостаточности; Аортальный порок с преобладанием стеноза; Аортальный порок без четкого преобладания недостаточности или стеноза. Пороки трикуспидального клапана и правого атриовентрикулярного отверстия: Недостаточность трикуспидального клапана; Трикуспидальный стеноз; Трикуспидальный порок с преобладанием недостаточности; Трикуспидальный порок с преобладанием стеноза. Трикуспидальный порок без четкого преобладания недостаточности или стеноза.

Приобретенные пороки сердца Митральный стеноз • Среди всех РПС частота встречаемости МС 90%, МР 7%. • У женщин с РПС симптомы могут впервые появиться при беременности. • Первые симптомы СН возникают, когда МVA становится < 2. 5 cm² • Одним за патогенетических звеньев МС служит дилатация ЛП, в результате которой возникает нарушение синусового ритма- фибриляция предсердий. ФП способствует возникновению мурального тромба. • МС приводит к таким осложнениям как отёк лёгких, ССН, ТЭЛА, ишемические инсульты.

Классификация митрального стеноза по степени тяжести • Умеренный – площадь митрального отверстия более 1, 5 см 2 , трансмитральный градиент менее 5 мм рт. ст. • Выраженный – соответственно 1, 0 -1, 5 см 2 и 5 - 10 мм рт. ст. • Тяжелый – соответственно менее 1, 0 см 2 и более 10 мм рт. ст.
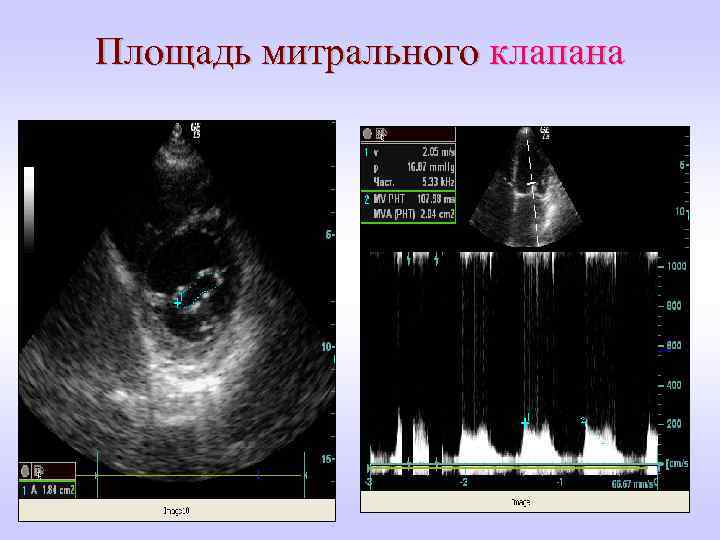
Площадь митрального клапана
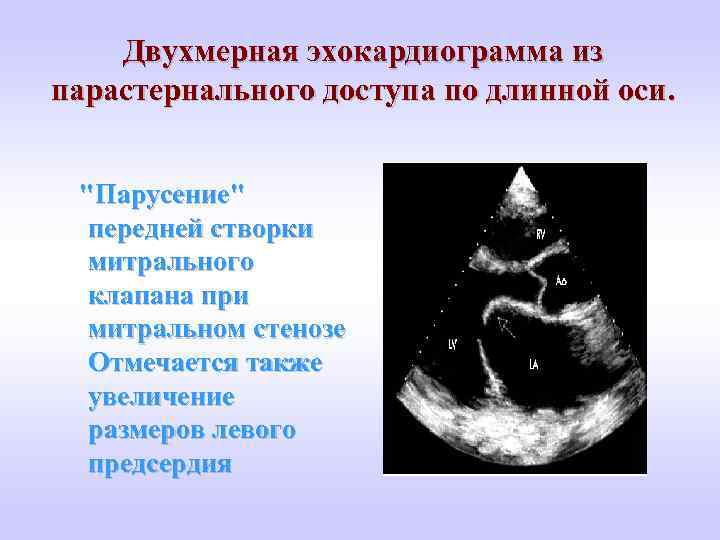
Двухмерная эхокардиограмма из парастернального доступа по длинной оси. "Парусение" передней створки митрального клапана при митральном стенозе Отмечается также увеличение размеров левого предсердия

Ведение беременных с МС - Беременность и роды у женщин с МС могут протекать без осложнений. При критическом МС(площадь митрального отверстия < 1, 5 см 2) к концу II-го – в III триместре, в родах и раннем послеродовом периодах могут возникнуть отек легких, СН, преимущественно по малому кругу, фибрилляция предсердий (ФП). -При тяжелом МС прогноз, как правило, неблагоприятный, поскольку увеличение ОЦК и тахикардия, характерные для беременности, повышают нагрузку на сердце, увеличивают риск ФП, которая, в свою очередь, усугубляет снижение СВ. При тяжелом стенозе повышается риск внутриутробной задержки развития плода и преждевременных родов. - Материнская смертность при легком МС составляет < 1%, при тяжелом – 5%, при появлении ФП возрастает до 17%. - Пациентки с МС, как и все беременные с ССЗ, нуждаются в постоянном наблюдении кардиолога (терапевта) и акушера; трижды за время беременности (при необходимости чаще) госпитализируются в стационар.

Рекомендации ESC по ССЗ при беременности - 1 раз в мес. необходимо выполнять Эхо. КГ - Медикаментозная терапия назначается по показаниям. При уровне давления в ЛА > 50 мм рт. ст. , даже в случае отсутствия каких-либо клинических симптомов, показаны кардиоселективные β-АБ (метопролол, бисопролол, бетаксолол), доза которых определяется величиной давления в ЛА и системного АД, ЧСС. - При признаках застоя в малом круге кровообращения назначают диуретики (тиазидовые и/или петлевые). Спиронолактоны противопоказаны из-за опасности феминизации плода. - Если на фоне адекватной медикаментозной терапии сохраняются признаки СН и/или ЛГ, имеется высокий риск развития отека легких во время гестации, родов или раннем послеродовом периоде, показана хирургическая коррекция порока. - Закрытая митральная комиссуротомия является операцией выбора во время беременности. Она безопасна для матери; риск гибели плода составляет 2 -12%.

Тактика с противопоказана, если • Беременность самого ее начала отмечаются признаки СН или активности ревматического процесса, признаки ЛГ, мерцательная аритмия, тромбоэмболические осложнения в недавнем прошлом. • Таким больным нужно рекомендовать комиссуротомию. • При хорошем ее результате возможна беременность, если отсутствуют указанные выше осложнения. • Оптимальный срок - от 1 до 2 -х лет после операции. При сердечной астме и угрозе (или перенесенном) отека легких, нарастании СН, приходится проводить комиссуротомию непосредственно во время беременности по экстренным показаниям. • При хорошем результате операции - роды через естественные родовые пути с исключением 2 -го периода. • Чрескожная баллонная митральная вальвулопластика также является операцией выбора у этих пациенток (в спец. Центрах)

Показания к родоразрешению путем КС у женщин, перенесших комиссуротомию до и во время беременности: - Травматическая недостаточность митрального клапана - Неудовлетворительный эффект хирургической коррекции - Остаточные явления тромбоэмболических осложнений - Обострение ревматизма в послеоперационном периоде (после антиревматического лечения) - После митральной рекомиссуротомии - Состояние после митрально-аортальной комиссуротомии - Промежуток между операцией на сердце и родоразрешением менее 60 дней. - Сочетание митрального стеноза и акушерской патологии.
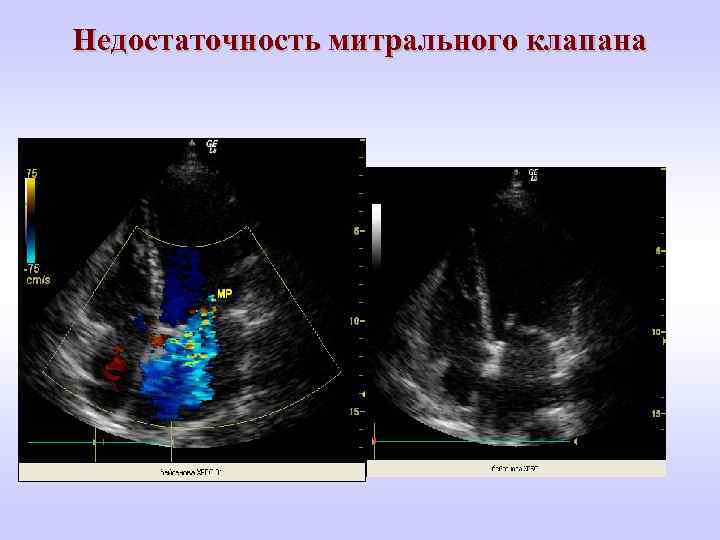
Недостаточность митрального клапана

Недостаточность митрального клапана - Наиболее частая причина МН — ревматическая лихорадка, приводящая к сморщиванию створок клапана; ПМК, ИЭ, ИМ, разрыв хорд и/или сосочковых мышц. Расширение митрального кольца и увеличение левых отделов сердца возможны при синдроме Марфана, дилатационной КМП, послеоперационная недостаточность после митральной комиссуротомии. - Увеличение ОЦК и СВ приводит к росту объемной перегрузки, которая является следствием клапанной регургитации, однако снижение ОПСС уменьшает степень регургитации, тем самым компенсируя перегрузку объемом. При развитии СН, которая чаще возникает в III триместре, наряду с ограничением ФН, назначают диуретики (за исключением спиронолактонов) в сочетании с вазодилататорами (нитраты, дигидропиридиновые АК) под контролем АД. БРА и ИАПФ противопоказаны во все сроки беременности, гидралазин — в I и II триместрах.

Классификация митральной недостаточности по степени тяжести 1 -я минимальная- регургитация на уровне створок (длина струи регургитации до 4 мм от основания створок митрального клапана в левом предсердии 2 -я средняя – регургитационный поток проникает в полость левого предсердия на одну треть ( 10 – 15 мм) 3 -я выраженная – регургиционный поток проникает до середины левого предсердия 4 -я тяжелая- регургитация по всей длине левого предсердия

Недостаточность митрального клапана Тактика При нерезко выраженной НМК, отсутствии ревматического и септического процесса, признаков сердечной недостаточности - беременность не противопоказана, роды через естественные родовые пути. При выраженной НМК с кардиомегалией и признаками сердечной недостаточности беременность противопоказана и подлежит прерыванию в любые сроки. При поздних сроках - кесарево сечение (при отсутствии выраженной легочной гипертензии). Профилактика ИЭ всем беременным.
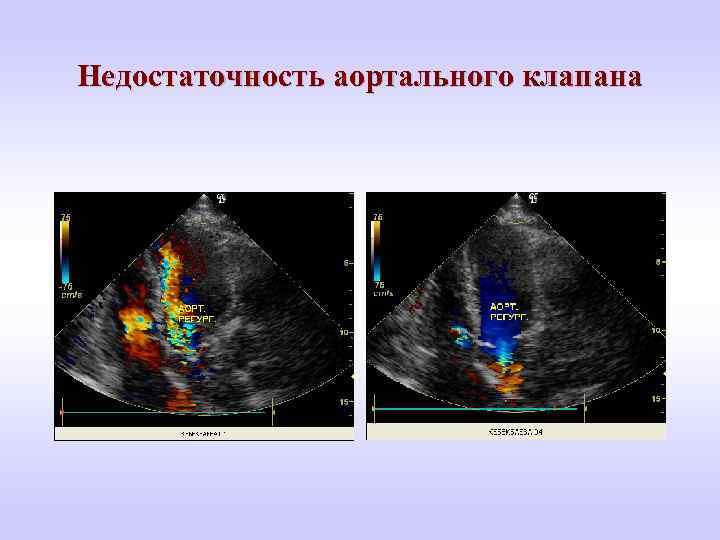
Недостаточность аортального клапана

Недостаточность аортального клапана - При незначительно выраженной АН клинические симптомы обычно отсутствуют. - При прогрессировании порока возникает усиленное сердцебиение, позже присоединяются одышка при ФН, затем в покое, приступы сердечной астмы. - Примерно у 20% больных важным проявлением этого порока является стенокардия. - При отсутствии клинической картины порока беременность и роды протекают без осложнений. - В случае выраженной дилатации ЛЖ (по данным Эхо. КГ конечный диастолический размер > 5, 5 см) беременность противопоказана.

Недостаточность аортального клапана • НАК при беременности проблем не вызывают. • Если женщина с НАК даже с незначительными проявлениями сердечной или коронарной недостаточности обратилась с вопросом о возможности беременности и родов, ей должен быть дан отрицательный ответ. • НАК сифилитической природы - противопоказание к зачатию и пролонгированию беременности. • Профилактика ИЭ всем беременным. • Во избежание возникновения СН рекомендовано назначение β -адреноблокаторов. В третьем триместре при появлении ССН диуретики, блокаторы Са- каналов, гидралазин, нитраты.
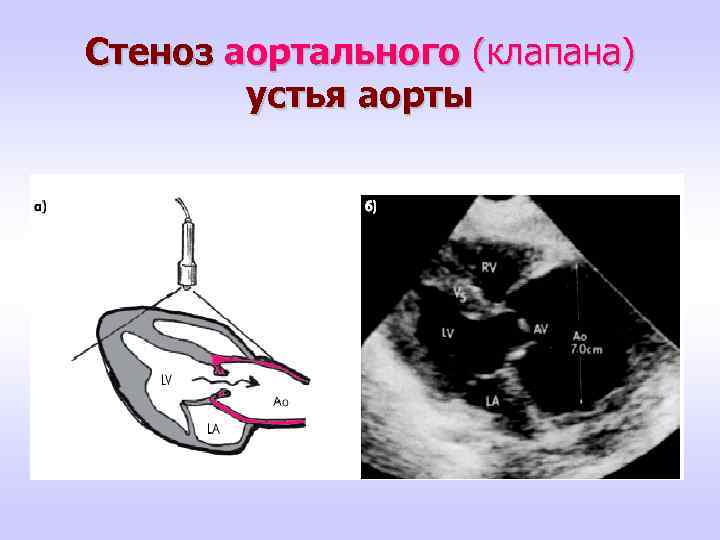
Стеноз аортального (клапана) устья аорты

Стеноз устья аорты (а не аортального клапана) • АС лёгкой и средней степени протекает бессимптомно. • АС тяжёлой степени чреват последствиями. • При появлении симптомов как загрудинные боли, одышка, головокружение, обмороки - прерывание. Однако, если женщина настаивает сохранить беременность, то пролонгирование в условиях стационара. • При AVA<1. 0 cm² оптимальным методом лечения замена Ао клапана.

Стеноз устья аорты • АС при наличии субэндокардиальной ишемии в виде депресии ST- сегмента на ЭКГ носит крайне неблагоприятный исход заболевания. • Для снижения градиента между Ао- ЛЖ целесообразно назначение β – адреноблокаторов. • Большинство авторов считают противопоказанием к беременности перенесенную операцию протезирования аортального клапана.

Сочетанный митральный порок - Изолированный МС имеет место лишь в 1/3 случаев митрального порока ревматического генеза, реже возникает изолированная МН. - У большинства больных ревматической лихорадкой отмечается сочетанный митральный порок: МС и НМК. При этом пороке имеет место затруднение тока крови от ЛП в желудочек, и в то же время происходит регургитация части крови из ЛЖ в ЛП в период систолы желудочков. - В отличие от изолированного митрального стеноза помимо гипертрофии ЛП возникает также увеличение и ГЛЖ. Тактика ведения беременности определяется преобладанием того или иного порока сердца.

Пороки трикуспидального и пульмонарного клапанов • ПС в изолированном виде редко встречается. • Лечение изолированного ПС консервативное. • Вальвулотомия показана при критическом стенозе. Если консервативные методы не дают эффекта- вальвулотомия при беременности оптимальный выход. • ТС м. б. врождённым и приобретенным. • Изолированный порок ТК даёт положительную динамику на фоне диуретиков (осторожно в отношении гипоперфузии).

Примеры формулировки диагноза - «ХРБС-Ревматический митральный порок: митральный стеноз 1 -й ст. , митральная недостаточность 2 -й ст. Блокада передней ветви левой ножки пучка Гиса. ХСН П-Б, ФК 1 У» . - «ХРБС- Ревматический сочетанный митрально-аортальный порок: митральный стеноз 3 -ей ст. , митральная недостаточность 1 -ой ст. , аортальная недостаточность 3 -ей ст. Правосторонний гидроторакс. Кардиальный фиброз печени. ХСН П-Б, ФК 1 У» . - «ХРБС-Ревматический митральный порок: рестеноз митрального отверстия (митральная комиссуротомия в 2001 г. ) относительная трикуспидальная недостаточность. Мерцательная аритмия, постоянная форма, тахисистолический вариант. Легочная гипертензия 1 ст. (Класс П) ХСН-ПА, ФК П» . -

Ошибочное мнение большинства врачей, в частности терапевтов • Кардиохирургия - это "драматическая медицина", "терапия отчаянья", • Направлять пациентов в соответствующую клинику следует как можно позже, когда многократные госпитализации в терапевтические стационары уже неэффективны. Такой подход - признак профессиональной некомпетентности.

Летопись внутренней медицины (США) «В развивающихся странах большое число кардиохирургических вмешательств у молодых людей с ревматизмом – это попытка вытирать пол при открытом водопроводном кране. Надо сначала этот кран закрыть, т. е. создать условия и внедрить первичную и вторичную профилактику ревматизма» В исходе ИБС – мы уповаем на АКШ, стентирование и наконец пересадка сердца!? При ХПН –на гемодиализ, пересадка почек !? При СД – диабетическая стопа –ампутация !?

Оценка оперативного риска • Гендерный и возрастной подход • Оценка других факторов риска: ФВ, СН, сопутствующая патология (диабет, АГ и др. ) предыдущее лечение (операции, инотропные препараты и др. ) достаточно противоречиво и должно рассматриваться индивидуально!!!
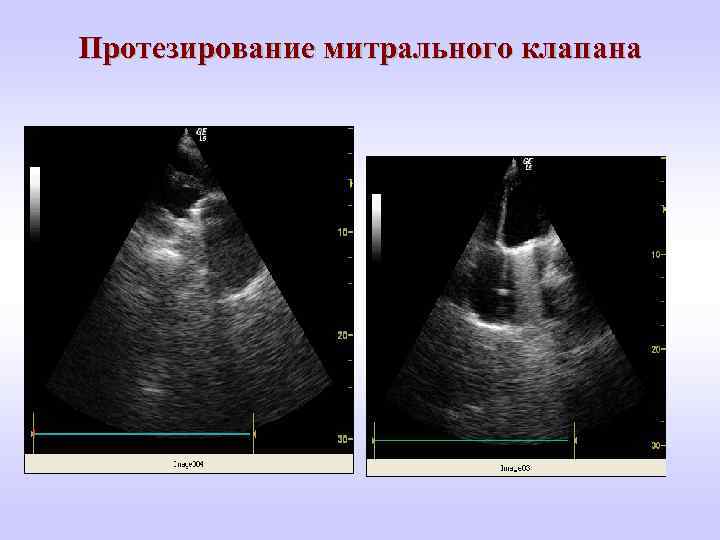
Протезирование митрального клапана

Замена клапанного аппарата сердца и беременность - Женщины с протезированным клапаном с или без наличия дисфункции на клапане должны регулярно проходить доплер-Эхо-КГ исследование. - До беременности должна проконсультироваться со специалистами ( планирование, тактика ведения беременности и лечения ). - После второго триместра госпитализация. - С СН ФК –III-IV медикаментозное лечение ( с МС диуретики, бета-блокаторы, вазодилятаторы). - При угрожающем состоянии матери- оперативное лечение. - Беременная с механическим протезом подвержена риску тромбоэмболии. Применение антагонистов витамина К в первом триместре считается надёжным (хотя в какой-то степени есть риск эмбриопатии). - План ведения и тактика родоразрешения совместно кардиолог- акушер-гинеколог -анестезиолог.

Замена клапанного аппарата сердца и беременность - В I-триместр, особенно 6 -12 недель беременности, в целях профилактики самопроизвольного аборта и кровотечения, а также с целью снижения риска эмбриопатии рекомендовано отмена гепарина с применением нефракционированного гепарина. - Варфарин проходит через фетоплацентарный барьер. Антикоагулянтый эффект будет и у плода. - Применение варфарина под контролем АЧТВ. - Во избежание осложнений как у матери, так и у плода за 2 недели до родов рекомендовано назначение нефракционированного гепарина с отменой варфарина.

Замена клапанного аппарата сердца и ведение при беременности Первый триместр Второй триместр Третий триместр П/к нефракционированный гепарин (АЧТВ не д. превышать 2 -х кратную норму) или низкая доза варфарина назначается беременным с высокой группой риска Варфарин под контролем АЧТВ Варфарин, после 36 -38 недель нефракционированный гепарин. Через 6 -8 часов послеродового неосложнённого периода нефракционированный гепарин.

Ведение беременных с протезированными клапанами - Проблема тромбоза протеза клапана сердца в связи прежде всего, с необходимостью использования антикоагулянтов. - Частота ТЭО у беременных с клапанными протезами сердца колеблется от 7, 5% до 23% и зависит по ESC (2007) и Амер. КТВ (2008): 1. Исходной тромбогенностью протеза, зависящей от типа протеза 2. Факторов риска: митральная, трикуспидальная или легочная позиции протеза; предшествующие ТЭ; ФП; диаметр ЛП >50 мм; спонтанное контрастирование в ЛП; митральный стеноз; ФВ <35%; гиперкоагуляция. 3. Состояние физиологической гестационной гиперкоагуляции; 4. Эмбриотоксический эффект антагонистов витамина К, рекомендуемых в качестве препаратов первого ряда у пациентов с искусственными клапанами, т. к. варфарин проходит через плаценту и повышает риск раннего выкидыша, эмбриопатий и преждевременных родов в 4 -10% наблюдений. 5. По данным различных исследователей при использовании варфарина уменьшен риск ТЭО и в 3 раза ниже материнская смертность, чем при использовании гепарина. При этом назначение НГ у этих больных более эффективно и безопасно, чем НМГ.

Согласно рекомендациям Амер. КТВ (2008) принятие решения об антикоагулянтной терапии во время беременности основывается на типе протеза, позиции клапана, наличии ТЭ в анамнезе и предпочтении пациентки (уровень доказательности 1 С). Возможно принятие нескольких решений. - НГ не проникает через плаценту, однако гепарин, используемый в течение всей беременности, даже в адекватной дозе оказывает отрицательное влияние на частоту ТЭО. Кроме того, имеется ряд противопоказаний к назначению гепарина (неконтролируемая АГ, ИЭ, исходная глубокая гипокоагуляция, язвенная болезнь желудка и 12 -пк и др. ) - Относительно применения варфарина в I триметре беременности нет единого мнения. Имеется соглашение о применении антагонистов витамина К (варфарин) в течение II и III триместра (под контролем МНО), который на 34 нед. беременности д. б. заменен гепарином, п/к или в/в, во избежание риска внутричерепного кровоизлияния у плода во время родов. Альтернативой является КС на 36 нед. беременности, которое бывает необходимым еще и потому, что роды у этих пациенток часто начинаются преждевременно, когда плод еще находится под воздействием антикоагулянтов, что очень удобно, т. к. минимизирует период использования гепарина. Необходимо согласование с пациенткой и родственниками назначения варфарина, т. к. фирма -производитель варфарина указывает его как препарат, противопоказанный при беременности.

Группы риска по кардиоваскулярным заболеваниям у беременных (по Сlark’у, 2005) I гр. : минимальный риск, смертность < 0 -1% Дефект межпредсердной перегородки Дефект межжелудочковой перегородки Открытый артериальный проток Биопротез клапана Митральный стеноз ( NYHA ФК-I, II ) Пороки трикуспидального и пульмонарного клапанов Прооперированный порок Тетрадо Фалло.

II гр. : средний риск, смертность 5 -15 % II под группа A Аортальный стеноз Митральный стеноз (NYHA ФК-III, IV ) Коарктация аорты (бесклапанное поражение ) Неоткоррегированный порок Тетрадо Фалло Перенесенный инфаркт миокарда Синдром Марфана, с нормальной аортой II под группа B MС, с нарушением синусового ритма ( фибрилляция предсердий ) Механический протез клапана

III группа : высокий риск, смертность 25 -50 % - Высокая лёгочная гипертензия (50 мм рт. ст. и более) - Коарктация аорты с дисфункцией клапана - Синдром Марфана с поражением аорты

В соответствии рекомендацией ESC (2007 г. ) у беременных с пороками сердца выделяют две группы риска: низкую и высокую Низкого риска: - Пациентки с небольшими или средними шунтами и без ЛГГ, незначительной или умеренно выраженной недостаточностью клапана. При таких пороках сердца во время беременности декомпенсации сердечной деятельности не происходит вследствие снижения ОПСС. - Пациентки с незначительной или средней обструкцией выносящего тракта ЛЖ также хорошо переносят беременность. В таких случаях градиент давления увеличивается одновременно с ростом УО. Даже средне-тяжелая обструкция выносящего тракта правого желудочка (стеноз легочной артерии) хорошо переносится и лишь изредка требует вмешательства во время беременности. - Беременные с корригированными пороками сердца без искусственных клапанов с проведенем кардиологического обследования каждый триместр

Способ родоразрешения при низком риске - Не отличается от здоровых беременных. - Роды через естественные родовые пути под эпидуральной анестезией являются безопасным способом родоразрешения у беременных с клапанными пороками сердца при стабильном состоянии. - Целесообразно исключение потуг. - Кесарево сечение имеет преимущество перед естественными родами, позволяя избежать физического стресса во время родов, но оно не лишено неблагоприятных гемодинамических последствий, связанных с анестезией и легочной вентиляцией, кроме этого имеется повышенный риск венозной ТЭ. - Нагрузка на ССС, которую испытывает организм во время операции кесарева сечения, вследствие резкого перераспределения крови весьма значительна.

- Короткий промежуток времени, в течение которого происходят эти изменения, определяет тяжесть возможных последствий. , - Гемодинамические изменения наблюдаемые после кесарева сечения у больных с пороками сердца, могут проявляться снижением УО и МО, работы ЛЖ и повышением ОПСС как по сравнению со здоровыми роженицами, так и по сравнению с больными пороками сердца, родоразрешенными через естественные родовые пути. - Стандартный подход к операции кесарева сечения у больных пороками сердца может привести к развитию осложнений, как во время операции, так и в послеоперационном периоде. - У 25% беременных с пороками сердца роды заканчиваются путем операции кесарева сечения в связи с сопутствующей акушерской патологией.

Показания к проведению Кесарево сечения - Сочетании порока с акушерскими осложнениями (узкий таз, неправильное положение плода в матке, предлежание плаценты); - Недостаточность митрального клапана с значительными нарушениями кровообращения (резко выраженной регургитацией); - Митральный стеноз, не поддающемся хирургической коррекции; -Пороки аортального клапана с нарушением кровообращения. У пациенток, получающих антикоагулянтную терапию, гепарин должен быть отменен за 4 ч до кесарева сечения или при появлении родовой деятельности, и должен быть возобновлен через 6 -12 ч после хирургического или естественного родоразрешения. Пациенткам высокого риска с инфекционным эндокардитом в анамнезе или клапанным протезом, необходимо в профилактических целях назначить антибиотики за 1 -2 сут. до начала родовой деятельности.

Высокий риск: - Пациентки с СН III-IV ФК по NYHA вне зависимости от причины заболевания (пороки сердца, сопровождающиеся ЛГ, тяжелые легочнососудистые заболевания с дефектами перегородок). Так, при синдроме Эйзенменгера шунтирование крови справа-налево увеличивается в период беременности вследствие системной вазодилатации и перегрузки ПЖ с усилением цианоза и уменьшением тока крови по легочным сосудам Неблагоприятный прогноз при этом- угрожающий для жизни рост легочного сосудистого сопротивления вследствие легочных тромбозов или фибриноидных некрозов, которые развиваются очень быстро в дородовом и послеродовом периодах, и могут стать причиной смертельного исхода, даже у больных, которые ранее имели незначительно выраженную нетрудоспособность или совсем ее не имели - Пациентки с тяжелой обструкцией выносящего тракта ЛЖ. Постоянное сопротивление в выносящем тракте ЛЖ не обеспечивает потребность в увеличении СВ, обусловленного высоким ОЦК. Это может привести к нежелательному росту давления в ЛЖ и легочных капиллярах, к снижению СВ и застою крови в малом круге кровообращения. При «синих» ВПС материнская смертность составляет ~ 2%, осложнения- ИЭ, аритмии и застойная CH ~ 30%. Риск самопроизвольного выкидыша — 50%, преждевременных родов — 30 -50%. Дети, как правило, рождаются с низким весом вследствие хронической фетоплацентарной недостаточности и материнской гипоксемии.

Ведение беременности и родоразрешение - Беременность при высоком риске - не рекомендуется! - При наступления беременности показано ее прерывание, т. к. риск для матери высокий: смертность 8 -35%, тяжелые осложнения — 50%. Само прерывание беременности сопряжено с высоким риском из-за вазодилатации и уменьшения сократительной способности миокарда в результате анестезии. - При пролонгировании беременности рекомендуется госпитализация, резкое ограничение ФН, при появлении симптомов СН - постельный режим. При наличии гипоксемии показаны ингаляции О 2, мониторирование сатурации О 2. При этос следуетиметь в виду, что уровни гематокрита и гемоглобина не являются надежными индикаторами гипоксемии вследствие гемодилюции, которая происходит при беременности.

Гепарин-индуцированная тромбоцитопения (ГИТ) У беременных высокого риска, особенно с цианозом с конца П триместра для профилактики ТЭ вводится гепарин. При этом, особенно введение нефракционированного (НГ) приводит к развитию ГИТ, т. е. формированию гепарин-зависимых антител, распознающих «собственный» протеин, фактор тромбоцитов 4, обычно обнаруживаемый в тромбоцитарных гранулах. ГИТ- это частая и специфическая неблагоприятная реакция на препараты гепарина, при которой, несмотря на снижение числа тромбоцитов и применение гепарина, у пациентов повышается риск тромбоза. За исключением активации тромбоцитов, антитела ГИТ вызывают гиперкоагуляцию. Типичные клинические проявления ГИТ - это падение числа тромбоцитов, которое начинается от 5 до 10 сут. после начала гепаринотерапии. ГИТ обычно вызывает только умеренную тромбоцитопению: среднее снижение числа тромбоцитов составляет 60 • 109/л; протромботический риск сохраняется от нескольких суток до недель, даже после прекращения применения гепарина. Важно помнить также о крайне опасном осложнении при лечении НГ — гепарин-индуцированном тромбозе.

Мероприятия по ведению беременных с клапанными пороками сердца (EAC, 2007) Мероприятия Коррекция порока у больных с тяжелым клапанным стенозом должна быть выполнена до беременности, желательно чрескожными методиками Эхо. КГ должна быть произведена всем беременным женщинам с шумом или необъяснимой одышкой. Пациенты с синдромом Марфана, имеющие диаметр аорты >40 мм, должны быть прооперированы до беременности Медикаментозное лечение предпочтительнее у большинства больных с недостаточностью клапанов сердца, даже у больных с признаками СН Класс IС IС

Операция в условиях искусственного кровообращения м. б. проведена во время беременности только при условии угрозы жизни матери и при невозможности коррекции порока сердца чрескожными методами. IС У пациенток с пороками сердца при стабильной гемодинамике рекомендовано родоразрешение через естественные родовые пути. IС Варфарин является антикоагулянтом выбора во время II и III триместров беременности до 36 нед. гестации (в дозе менее 5 мг/сут)*. IС При лечении НГ необходим тщательный мониторинг свертывающей способности крови, АЧТВ должно находиться в диапазоне 2 -3. IС Чрескожная митральная комиссуротомия может быть проведена после 20 -й нед беременности пациенткам с митральным стенозом, у которых, несмотря на адекватную фармакотерапию СН, сохраняются тяжелые симптомы и давление в легочной артерии >50 мм рт. ст. IIа. С У беременных с протезированными клапанами варфарин предпочтителен в I триместре, если его доза < 5 мг/сут. , при условии информирования пациентки о возможных осложнениях со стороны плода IIа. С

Медицинские показания к искусственному прерыванию беременности (Приказ МЗ РК № 626 от 30 октября 2009 г. ) 7. Болезни системы кровообращения: 1) острая ревматическая лихорадка; 2) врожденные и приобретенные пороки сердца с выраженными признаками нарушения гемодинамики; 3) гипертоническая болезнь, стадия II-III и злокачественное течение; 4) ишемическая болезнь сердца; 5) легочное сердце с нарушением кровообращения; 6) острые, подострые и хронические перикардиты; 7) острый и подострый эндокардит; 8) миокардиты; 9) кардиомиопатии; 10) нарушения сердечного ритма; 11) аневризма и расслоение аорты; 12) состояние после митральной комиссуротомии с возникновением рестеноза, сердечной недостаточностью, нарушением сердечного ритма и проводимости, наличием легочной гипертензии и обострения ревматизма; 13) после протезирования клапанов сердца с признаками сердечной недостаточности, нарушением сердечного ритма и проводимости.

Заключение Беременность и кардиоваскулярная патология – мультидисциплинарная нозология. Беременность с наличием сердечнососудистой патологии сама по себе рискованная беременность. Если женщина желает иметь хотя бы одного ребёнка, то беременность возможна только после коррекции основного заболевания. Беременная с заболеванием сердечно - сосудистой системы должна быть под строжайшим наблюдением. В противном случае мы можем её потерять!

Спасибо за внимание
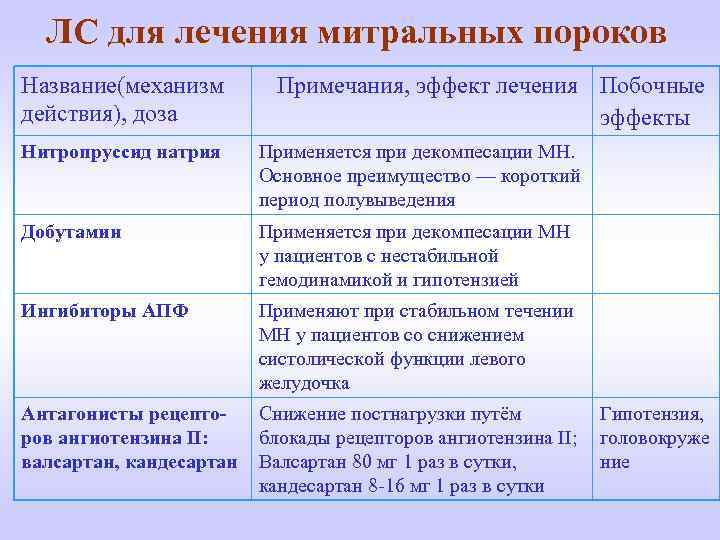
ЛС для лечения митральных пороков Название(механизм действия), доза Примечания, эффект лечения Побочные эффекты Нитропруссид натрия Применяется при декомпесации МН. Основное преимущество — короткий период полувыведения Добутамин Применяется при декомпесации МН у пациентов с нестабильной гемодинамикой и гипотензией Ингибиторы АПФ Применяют при стабильном течении МН у пациентов со снижением систолической функции левого желудочка Антагонисты рецепторов ангиотензина II: валсартан, кандесартан Снижение постнагрузки путём Гипотензия, блокады рецепторов ангиотензина II; головокруже Валсартан 80 мг 1 раз в сутки, ние кандесартан 8 -16 мг 1 раз в сутки
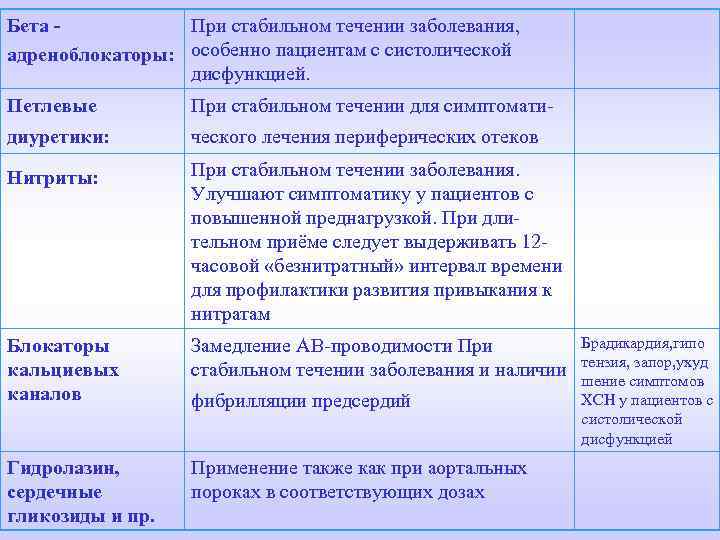
Бета При стабильном течении заболевания, адреноблокаторы: особенно пациентам с систолической дисфункцией. Петлевые При стабильном течении для симптомати- диуретики: ческого лечения периферических отеков Нитриты: При стабильном течении заболевания. Улучшают симптоматику у пациентов с повышенной преднагрузкой. При длительном приёме следует выдерживать 12 часовой «безнитратный» интервал времени для профилактики развития привыкания к нитратам Блокаторы кальциевых каналов Замедление АВ-проводимости При стабильном течении заболевания и наличии Гидролазин, сердечные гликозиды и пр. Применение также как при аортальных пороках в соответствующих дозах фибрилляции предсердий Брадикардия, гипо тензия, запор, ухуд шение симптомов ХСН у пациентов с систолической дисфункцией
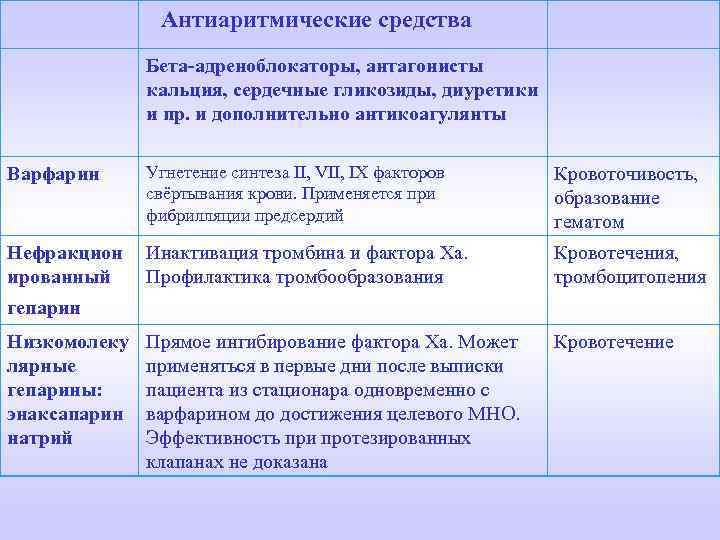
Антиаритмические средства Бета-адреноблокаторы, антагонисты кальция, сердечные гликозиды, диуретики и пр. и дополнительно антикоагулянты Варфарин Угнетение синтеза II, VII, IX факторов свёртывания крови. Применяется при фибрилляции предсердий Кровоточивость, образование гематом Нефракцион ированный Инактивация тромбина и фактора Ха. Профилактика тромбообразования Кровотечения, тромбоцитопения Прямое ингибирование фактора Ха. Может применяться в первые дни после выписки пациента из стационара одновременно с варфарином до достижения целевого MHO. Эффективность при протезированных клапанах не доказана Кровотечение гепарин Низкомолеку лярные гепарины: энаксапарин натрий

ЛС для печения аортальных пороков- АН Название(механизм действия), доза Примечания, эффект лечения Побочные эффекты Нитропруссид натрия (Вазодилататор)Начальная доза — 10 мкг/мин, впоследствии дозу титруют до достижения желаемого гемодинамического действия Снижение постнагрузки, улучшение гемодинамики при тяжёлой аортальной недостаточности путём снижения объёма регургитации и конечно- го диастолического давления левого желудочка Гипотензия может вызвать ишемию миокарда у пациентов с ИБС. При длительном применении у пациентов с почечной недостаточностью может развиться интоксикация цианидами Добутамин (Положительное инотропное действие за счёт стимуляции бета-адренорецепторов). Нач. доза 2, 5 мг/(кг-мин), постепенно повышать на 2, 5 мг до достижения эффекта Повышает сократимость миокарда и увеличивает ударный объём. Применяется при обострении заболевания у пациентов с нестабильной гемоди- Гипотензия. Желудочковые и предсердные нарушения ритма намикой
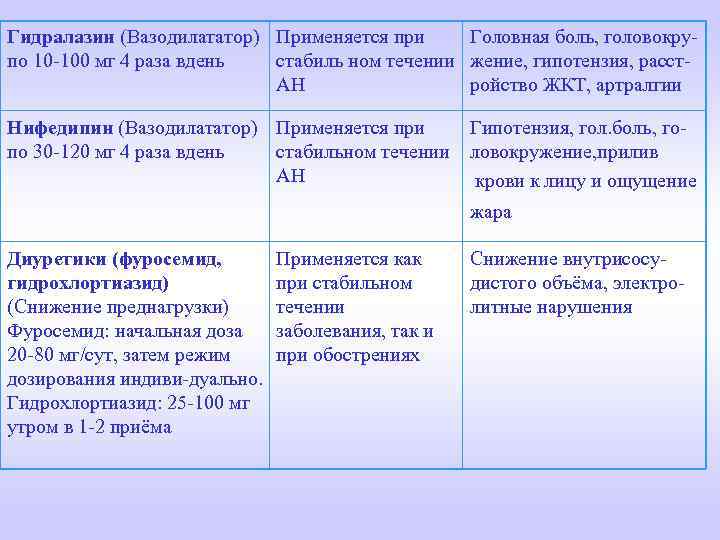
Гидралазин (Вазодилататор) Применяется при Головная боль, головокрупо 10 -100 мг 4 раза вдень стабиль ном течении жение, гипотензия, расст. АН ройство ЖКТ, артралгии Нифедипин (Вазодилататор) Применяется при Гипотензия, гол. боль, гопо 30 -120 мг 4 раза вдень стабильном течении ловокружение, прилив АН крови к лицу и ощущение жара Диуретики (фуросемид, гидрохлортиазид) (Снижение преднагрузки) Фуросемид: начальная доза 20 -80 мг/сут, затем режим дозирования индиви-дуально. Гидрохлортиазид: 25 -100 мг утром в 1 -2 приёма Применяется как при стабильном течении заболевания, так и при обострениях Снижение внутрисосудистого объёма, электролитные нарушения
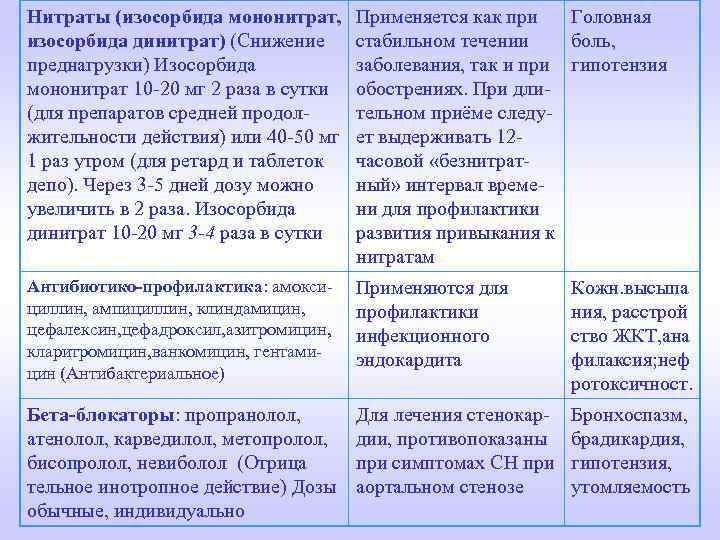
Нитраты (изосорбида мононитрат, изосорбида динитрат) (Снижение преднагрузки) Изосорбида мононитрат 10 -20 мг 2 раза в сутки (для препаратов средней продолжительности действия) или 40 -50 мг 1 раз утром (для ретард и таблеток депо). Через 3 -5 дней дозу можно увеличить в 2 раза. Изосорбида динитрат 10 -20 мг 3 -4 раза в сутки Применяется как при Головная стабильном течении боль, заболевания, так и при гипотензия обострениях. При длительном приёме следует выдерживать 12 часовой «безнитратный» интервал времени для профилактики развития привыкания к нитратам Антибиотико-профилактика: амоксициллин, ампициллин, клиндамицин, цефалексин, цефадроксил, азитромицин, кларитромицин, ванкомицин, гентамицин (Антибактериальное) Применяются для профилактики инфекционного эндокардита Кожн. высыпа ния, расстрой ство ЖКТ, ана филаксия; неф ротоксичност. Бета-блокаторы: пропранолол, атенолол, карведилол, метопролол, бисопролол, невиболол (Отрица тельное инотропное действие) Дозы обычные, индивидуально Для лечения стенокардии, противопоказаны при симптомах СН при аортальном стенозе Бронхоспазм, брадикардия, гипотензия, утомляемость
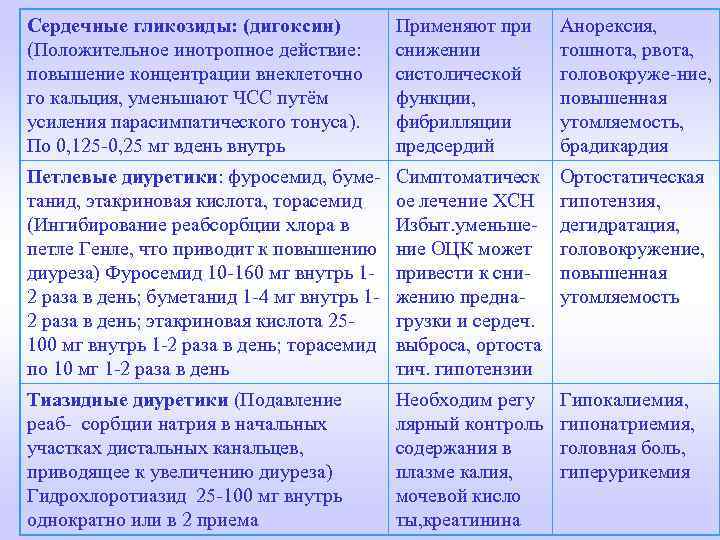
Сердечные гликозиды: (дигоксин) (Положительное инотропное действие: повышение концентрации внеклеточно го кальция, уменьшают ЧСС путём усиления парасимпатического тонуса). По 0, 125 -0, 25 мг вдень внутрь Применяют при снижении систолической функции, фибрилляции предсердий Анорексия, тошнота, рвота, головокруже-ние, повышенная утомляемость, брадикардия Петлевые диуретики: фуросемид, буметанид, этакриновая кислота, торасемид (Ингибирование реабсорбции хлора в петле Генле, что приводит к повышению диуреза) Фуросемид 10 -160 мг внутрь 12 раза в день; буметанид 1 -4 мг внутрь 12 раза в день; этакриновая кислота 25100 мг внутрь 1 -2 раза в день; торасемид по 10 мг 1 -2 раза в день Симптоматическ ое лечение ХСН Избыт. уменьше- ние ОЦК может привести к снижению преднагрузки и сердеч. выброса, ортоста тич. гипотензии Ортостатическая гипотензия, дегидратация, головокружение, повышенная утомляемость Тиазидные диуретики (Подавление реаб- сорбции натрия в начальных участках дистальных канальцев, приводящее к увеличению диуреза) Гидрохлоротиазид 25 -100 мг внутрь однократно или в 2 приема Необходим регу лярный контроль содержания в плазме калия, мочевой кисло ты, креатинина Гипокалиемия, гипонатриемия, головная боль, гиперурикемия
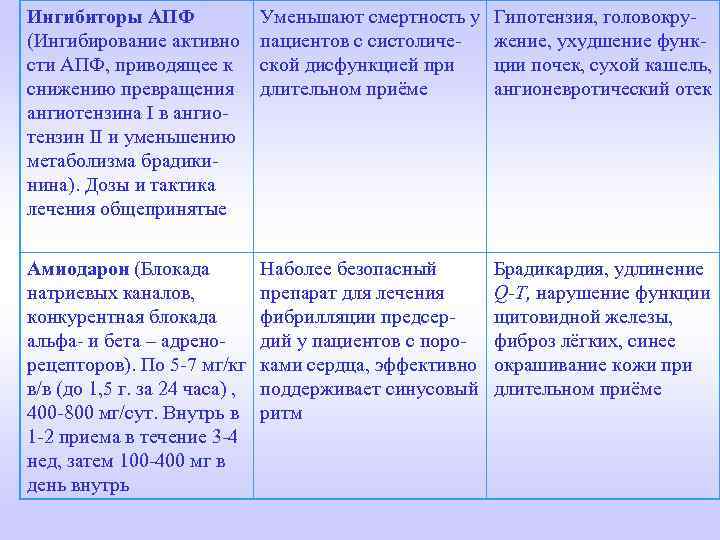
Ингибиторы АПФ (Ингибирование активно сти АПФ, приводящее к снижению превращения ангиотензина I в ангиотензин II и уменьшению метаболизма брадикинина). Дозы и тактика лечения общепринятые Уменьшают смертность у пациентов с систоличе- ской дисфункцией при длительном приёме Гипотензия, головокружение, ухудшение функции почек, сухой кашель, ангионевротический отек Амиодарон (Блокада натриевых каналов, конкурентная блокада альфа- и бета – адренорецепторов). По 5 -7 мг/кг в/в (до 1, 5 г. за 24 часа) , 400 -800 мг/сут. Внутрь в 1 -2 приема в течение 3 -4 нед, затем 100 -400 мг в день внутрь Наболее безопасный препарат для лечения фибрилляции предсердий у пациентов с пороками сердца, эффективно поддерживает синусовый ритм Брадикардия, удлинение Q-T, нарушение функции щитовидной железы, фиброз лёгких, синее окрашивание кожи при длительном приёме
Семинар-Пор.бер. 10.ppt