пороки.ppt
- Количество слайдов: 71
 «Пороки развития – стойкие морфологические изменения органа или организма, выходящие за пределы вариаций их строения и возникающие внутриутробно в результате развития зародыша, плода. » (Лазюк Г. И. 1983 г. )
«Пороки развития – стойкие морфологические изменения органа или организма, выходящие за пределы вариаций их строения и возникающие внутриутробно в результате развития зародыша, плода. » (Лазюк Г. И. 1983 г. )
 Историческая справка: - 3800 – 2200 лет до н. э. – вавилонские барельефы с изображением и описанием более 60 врожденных пороков; - первобытные наскальные рисунки сросшихся близнецов в Австралии; - описание внешности Квазимодо в романе В. Гюго; - в 1718 г. Петр I в России издал указ о создании в Петербурге «Музея уродливостей» ; - терология - учение о пороках, выделилось в самостоятельную науку в 1822 году, благодаря работам Жофруа Сент-Илера.
Историческая справка: - 3800 – 2200 лет до н. э. – вавилонские барельефы с изображением и описанием более 60 врожденных пороков; - первобытные наскальные рисунки сросшихся близнецов в Австралии; - описание внешности Квазимодо в романе В. Гюго; - в 1718 г. Петр I в России издал указ о создании в Петербурге «Музея уродливостей» ; - терология - учение о пороках, выделилось в самостоятельную науку в 1822 году, благодаря работам Жофруа Сент-Илера.
 Медико-социальная значимость проблемы. Родила царица в ночь Не то сына, не то дочь; Не мышонка, не лягушку, А неведому зверюшку. А. С. Пушкин Врожденные пороки развития среди структуры детской смертности занимают одно из ведущих мест. Подавляющее большинство жизнеспособных детей с пороками развития являются инвалидами детства. Затраты на их лечение и содержание составляют в России более 7 млрд. руб. год. , в США более 14, 5 млрд. дол. год.
Медико-социальная значимость проблемы. Родила царица в ночь Не то сына, не то дочь; Не мышонка, не лягушку, А неведому зверюшку. А. С. Пушкин Врожденные пороки развития среди структуры детской смертности занимают одно из ведущих мест. Подавляющее большинство жизнеспособных детей с пороками развития являются инвалидами детства. Затраты на их лечение и содержание составляют в России более 7 млрд. руб. год. , в США более 14, 5 млрд. дол. год.
 Частота рождения детей с пороками колеблется от 0, 8% до 7, 1%. Среди них: -17 -20 % - мономутантные пороки развития, возникающие в результате генных мутаций; - 10 -12 % - хромосомные болезни, результат хромосомных и геномных мутаций; - 40 -65 % - мультифакторные пороки развития, следствие комбинированного действия генных мутаций и факторов внешней среды. В последние 20 лет отмечена тенденция к уменьшению рождаемости детей с пороками, что связано с увеличением эффективности внутриутробной диагностики в ранние сроки. В месте с тем частота встречаемости отдельных пороков (сердца и сосудов, дыхательной системы, ЖКТ) увеличивается.
Частота рождения детей с пороками колеблется от 0, 8% до 7, 1%. Среди них: -17 -20 % - мономутантные пороки развития, возникающие в результате генных мутаций; - 10 -12 % - хромосомные болезни, результат хромосомных и геномных мутаций; - 40 -65 % - мультифакторные пороки развития, следствие комбинированного действия генных мутаций и факторов внешней среды. В последние 20 лет отмечена тенденция к уменьшению рождаемости детей с пороками, что связано с увеличением эффективности внутриутробной диагностики в ранние сроки. В месте с тем частота встречаемости отдельных пороков (сердца и сосудов, дыхательной системы, ЖКТ) увеличивается.
 У 94 -97 % новорожденных с пороками, причина их возникновения обусловлена наследственной генетической патологией, 4 -6% - следствие воздействия на эмбрион экзогенных факторов (некоторые вирусы и протозойные инфекции, ионизирующее излучение, некоторые лекарственные средства, алкоголь, химические вещества и т. д. ). Существует тесная взаимосвязь уровня загрязнения тератогенными факторами с частотой развития врожденных пороков. Факторы внешней среды, влияющие на нарушение эмбрионального развития – сажа, тяжелые металлы, оксиды углерода, оксиды серы и азота, фтористые соединения, хлорорганические ядохимикаты, нитраты и др.
У 94 -97 % новорожденных с пороками, причина их возникновения обусловлена наследственной генетической патологией, 4 -6% - следствие воздействия на эмбрион экзогенных факторов (некоторые вирусы и протозойные инфекции, ионизирующее излучение, некоторые лекарственные средства, алкоголь, химические вещества и т. д. ). Существует тесная взаимосвязь уровня загрязнения тератогенными факторами с частотой развития врожденных пороков. Факторы внешней среды, влияющие на нарушение эмбрионального развития – сажа, тяжелые металлы, оксиды углерода, оксиды серы и азота, фтористые соединения, хлорорганические ядохимикаты, нитраты и др.
 Формирование пороков развития происходит в результате нарушения процессов размножения, миграции и дифференцировки клеток, гибели отдельных клеточных групп, замедления рассасывания эмбриональных тканей, нарушения адгезии тканей. Пороки развития разделяют по этиологическому признаку, времени возникновения, объекту повреждения, последовательности возникновения, распространенности и локализации изменений. Этиологический признак: -Наследственные - пороки, возникшие в результате мутаций в половых клетках родителей или более отдаленных предков, реже – это зиготические мутации. - Тератогенные (экзогенно-средовые) – пороки, возникшие в результате действие повреждающего внешнего фактора на эмбрион или плод.
Формирование пороков развития происходит в результате нарушения процессов размножения, миграции и дифференцировки клеток, гибели отдельных клеточных групп, замедления рассасывания эмбриональных тканей, нарушения адгезии тканей. Пороки развития разделяют по этиологическому признаку, времени возникновения, объекту повреждения, последовательности возникновения, распространенности и локализации изменений. Этиологический признак: -Наследственные - пороки, возникшие в результате мутаций в половых клетках родителей или более отдаленных предков, реже – это зиготические мутации. - Тератогенные (экзогенно-средовые) – пороки, возникшие в результате действие повреждающего внешнего фактора на эмбрион или плод.
 - Мультифакторные пороки – совместное воздействие генетических и средовых факторов. - Пороки неустановленной этиологии. В зависимости от времени и объекта воздействия выделяют: гаметопатии (поражение зародышевых клеток у родителей на стадии, предшествующей зачатию); бластопатии (нарушения бластогенеза, до 15 дня беременности); эмбриопатии (нарушения в процессе органогенеза, от 16 дня до 8 -й недели беременности); фетопатии (нарушения в процессе дифференцировки и созревании тканей от 9 -й недели беременности до родов).
- Мультифакторные пороки – совместное воздействие генетических и средовых факторов. - Пороки неустановленной этиологии. В зависимости от времени и объекта воздействия выделяют: гаметопатии (поражение зародышевых клеток у родителей на стадии, предшествующей зачатию); бластопатии (нарушения бластогенеза, до 15 дня беременности); эмбриопатии (нарушения в процессе органогенеза, от 16 дня до 8 -й недели беременности); фетопатии (нарушения в процессе дифференцировки и созревании тканей от 9 -й недели беременности до родов).
 В зависимости от последовательности возникновения выделяют первичные и вторичные пороки. По локализации – органные (порок органа) и системные (порок системы организма). По распространенности в организме пороки делят на изолированные (в одном органе или системе) и множественные (пороки более двух органов или систем). Множественные пороки разделяют на: Синдромы – устойчивые сочетания первичных пороков, индуцированных общим этиологическим воздействием. Неклассифицированный комплекс врожденных пороков – комплекс пороков не укладывается ни в один из известных синдромов.
В зависимости от последовательности возникновения выделяют первичные и вторичные пороки. По локализации – органные (порок органа) и системные (порок системы организма). По распространенности в организме пороки делят на изолированные (в одном органе или системе) и множественные (пороки более двух органов или систем). Множественные пороки разделяют на: Синдромы – устойчивые сочетания первичных пороков, индуцированных общим этиологическим воздействием. Неклассифицированный комплекс врожденных пороков – комплекс пороков не укладывается ни в один из известных синдромов.
 По анатомической принадлежности к органу или системе: - пороки ЦНС и органов чувств; - пороки лица и шеи; - пороки сердца и сосудов; - пороки дыхательной системы; - пороки пищеварительного тракта; - пороки костно-мышечной системы; - пороки мочеполовой системы; - пороки эндокринных желез; - пороки кожи и придатков; - пороки последа; - прочие пороки.
По анатомической принадлежности к органу или системе: - пороки ЦНС и органов чувств; - пороки лица и шеи; - пороки сердца и сосудов; - пороки дыхательной системы; - пороки пищеварительного тракта; - пороки костно-мышечной системы; - пороки мочеполовой системы; - пороки эндокринных желез; - пороки кожи и придатков; - пороки последа; - прочие пороки.
 Пороки развития конечного мозга и черепа Черепномозговые грыжи – врожденные выпячивания содержимого черепа через дефекты черепных костей. По локализации: передние и задние мозговые грыжи. При передних грыжах костный дефект располагается между лобной и носовой костью или на внутреннем крае глазницы. Задние мозговые грыжи: - Верхние (дефект черепа находится выше затылочного бугра). - Нижние (дефект черепа находится ниже затылочного бугра).
Пороки развития конечного мозга и черепа Черепномозговые грыжи – врожденные выпячивания содержимого черепа через дефекты черепных костей. По локализации: передние и задние мозговые грыжи. При передних грыжах костный дефект располагается между лобной и носовой костью или на внутреннем крае глазницы. Задние мозговые грыжи: - Верхние (дефект черепа находится выше затылочного бугра). - Нижние (дефект черепа находится ниже затылочного бугра).
 Исходя из строения, мозговые грыжи делят на: - Менингоцеле (выпячивание состоит из мозговых оболочек, заполнено жидкостью и не содержит мозгового вещества). - Энцефалоцеле (выпячивание состоит из мозгового вещества с соединительнотканными элементами). - Энцефалоцистоцеле – выпячивание содержит мозговое вещество с полостью, наполненной жидкостью, полость может сообщаться с желудочками головного мозга.
Исходя из строения, мозговые грыжи делят на: - Менингоцеле (выпячивание состоит из мозговых оболочек, заполнено жидкостью и не содержит мозгового вещества). - Энцефалоцеле (выпячивание состоит из мозгового вещества с соединительнотканными элементами). - Энцефалоцистоцеле – выпячивание содержит мозговое вещество с полостью, наполненной жидкостью, полость может сообщаться с желудочками головного мозга.
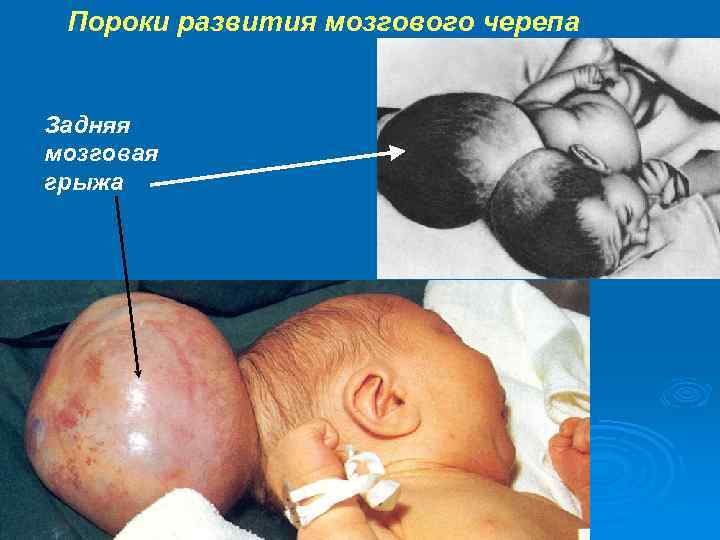 Пороки развития мозгового черепа Задняя мозговая грыжа
Пороки развития мозгового черепа Задняя мозговая грыжа
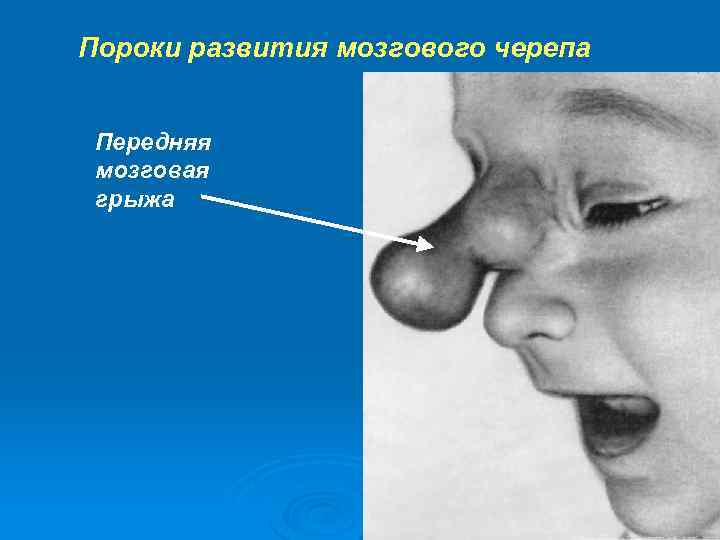 Пороки развития мозгового черепа Передняя мозговая грыжа
Пороки развития мозгового черепа Передняя мозговая грыжа
 Диагностика мозговых грыж: - врожденный характер выпячивания; - типичное расположение грыжевой опухоли, овальная или округлая форма, мягкоэластическая консистенция, покрыта кожей, иногда рубцово измененной; - наличие костного дефекта у основания выпячивания. Лечение – хирургическое. Большинство детей умирает от развития менингита или водянки мозга.
Диагностика мозговых грыж: - врожденный характер выпячивания; - типичное расположение грыжевой опухоли, овальная или округлая форма, мягкоэластическая консистенция, покрыта кожей, иногда рубцово измененной; - наличие костного дефекта у основания выпячивания. Лечение – хирургическое. Большинство детей умирает от развития менингита или водянки мозга.
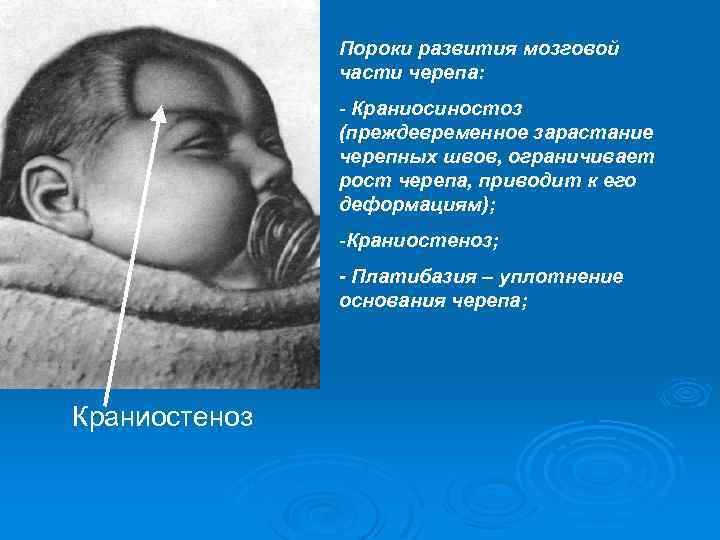 Пороки развития мозговой части черепа: - Краниосиностоз (преждевременное зарастание черепных швов, ограничивает рост черепа, приводит к его деформациям); -Краниостеноз; - Платибазия – уплотнение основания черепа; Краниостеноз
Пороки развития мозговой части черепа: - Краниосиностоз (преждевременное зарастание черепных швов, ограничивает рост черепа, приводит к его деформациям); -Краниостеноз; - Платибазия – уплотнение основания черепа; Краниостеноз
 Спинномозговая грыжа – сочетанный порок спинного мозга и позвоночника, относится к дефектам невральной трубки. При этом пороке в позвоночнике наблюдается незаращение дужек позвонков (spina bifida) в результате остановки развития спинного мозга и незамыкания спинномозгового канала у эмбриона. Чаще встречается в поясничном и крестцовом отделе позвоночника. Различают следующие анатомические формы: - Менингоцеле – незаращение дужек с грыжевым выпячиванием только оболочек мозга. - Миеломенингоцеле – в грыжевое выпячивание вовлечена и мозговая ткань.
Спинномозговая грыжа – сочетанный порок спинного мозга и позвоночника, относится к дефектам невральной трубки. При этом пороке в позвоночнике наблюдается незаращение дужек позвонков (spina bifida) в результате остановки развития спинного мозга и незамыкания спинномозгового канала у эмбриона. Чаще встречается в поясничном и крестцовом отделе позвоночника. Различают следующие анатомические формы: - Менингоцеле – незаращение дужек с грыжевым выпячиванием только оболочек мозга. - Миеломенингоцеле – в грыжевое выпячивание вовлечена и мозговая ткань.
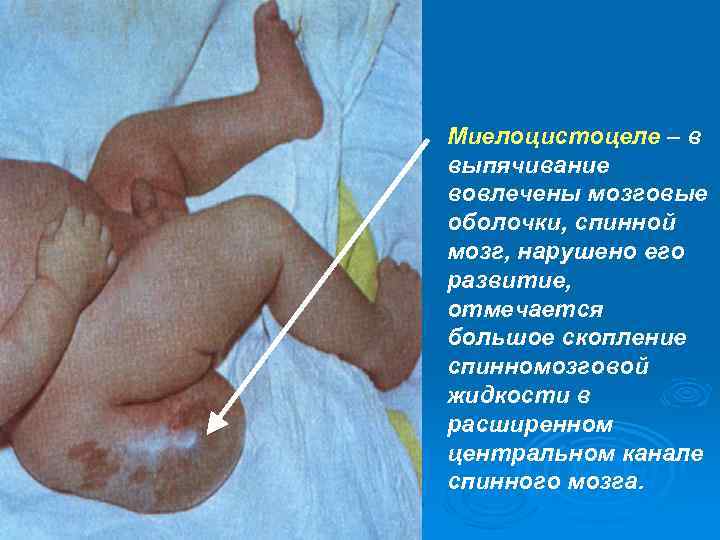 Миелоцистоцеле – в выпячивание вовлечены мозговые оболочки, спинной мозг, нарушено его развитие, отмечается большое скопление спинномозговой жидкости в расширенном центральном канале спинного мозга.
Миелоцистоцеле – в выпячивание вовлечены мозговые оболочки, спинной мозг, нарушено его развитие, отмечается большое скопление спинномозговой жидкости в расширенном центральном канале спинного мозга.
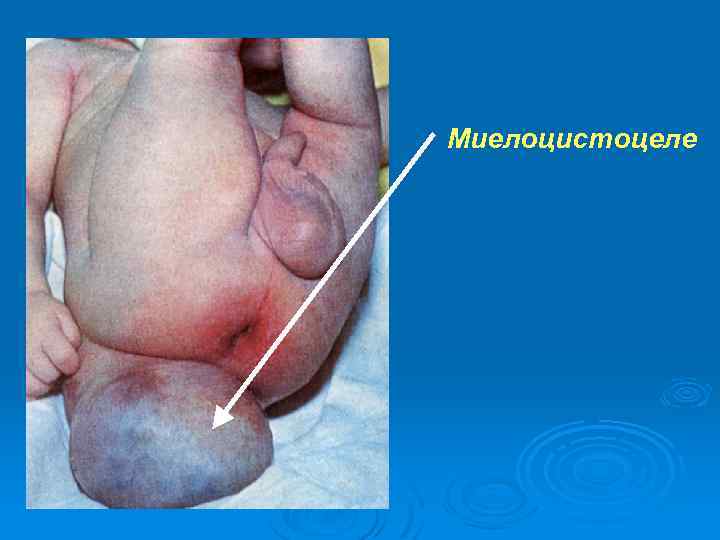 Миелоцистоцеле
Миелоцистоцеле
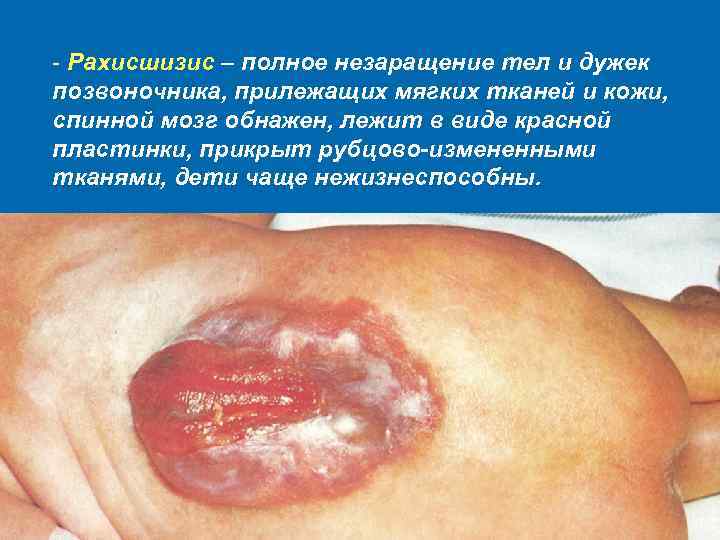 - Рахисшизис – полное незаращение тел и дужек позвоночника, прилежащих мягких тканей и кожи, спинной мозг обнажен, лежит в виде красной пластинки, прикрыт рубцово-измененными тканями, дети чаще нежизнеспособны.
- Рахисшизис – полное незаращение тел и дужек позвоночника, прилежащих мягких тканей и кожи, спинной мозг обнажен, лежит в виде красной пластинки, прикрыт рубцово-измененными тканями, дети чаще нежизнеспособны.
 -Скрытое расчленение дужек позвонка без выпячивания элементов спинного мозга и его оболочек, мягкие ткани над дефектом развиты правильно. Диагностика: По средней линии в проекции позвоночника определяется опухолевидное образование, флюктуирует, покрыто истонченной кожей, при глубоких степенях недоразвития кожа отсутствует. У детей часто наблюдаются параличи нижних конечностей, нарушена функция прямой кишки и мочевого пузыря. Летальность в первую неделю жизни более 50%.
-Скрытое расчленение дужек позвонка без выпячивания элементов спинного мозга и его оболочек, мягкие ткани над дефектом развиты правильно. Диагностика: По средней линии в проекции позвоночника определяется опухолевидное образование, флюктуирует, покрыто истонченной кожей, при глубоких степенях недоразвития кожа отсутствует. У детей часто наблюдаются параличи нижних конечностей, нарушена функция прямой кишки и мочевого пузыря. Летальность в первую неделю жизни более 50%.
 Пороки развития лицевого черепа Лицо развивается у эмбриона путем срастания нескольких лицевых и небных отростков, разделенных щелями. К концу 2 го месяца внутриутробного развития щели зарастают. Отставание в развитии отростков ведет к формированию пороков лица и неба – врожденных щелей. Врожденные расщелины губы и неба – один из наиболее распространенных врожденных дефектов, ≈ 1 случай на 1000 рождений. Макростомия (одно- и двусторонняя) – не зарастает угол рта, формируется в результате незакрытия боковой щели лица. Колобома – косая щель, идущая от глазницы к верхней губе, бывает неполная (не зарастают мягкие ткани) и полная (не зарастают мягкие и костные ткани, щель проникает в полость рта).
Пороки развития лицевого черепа Лицо развивается у эмбриона путем срастания нескольких лицевых и небных отростков, разделенных щелями. К концу 2 го месяца внутриутробного развития щели зарастают. Отставание в развитии отростков ведет к формированию пороков лица и неба – врожденных щелей. Врожденные расщелины губы и неба – один из наиболее распространенных врожденных дефектов, ≈ 1 случай на 1000 рождений. Макростомия (одно- и двусторонняя) – не зарастает угол рта, формируется в результате незакрытия боковой щели лица. Колобома – косая щель, идущая от глазницы к верхней губе, бывает неполная (не зарастают мягкие ткани) и полная (не зарастают мягкие и костные ткани, щель проникает в полость рта).
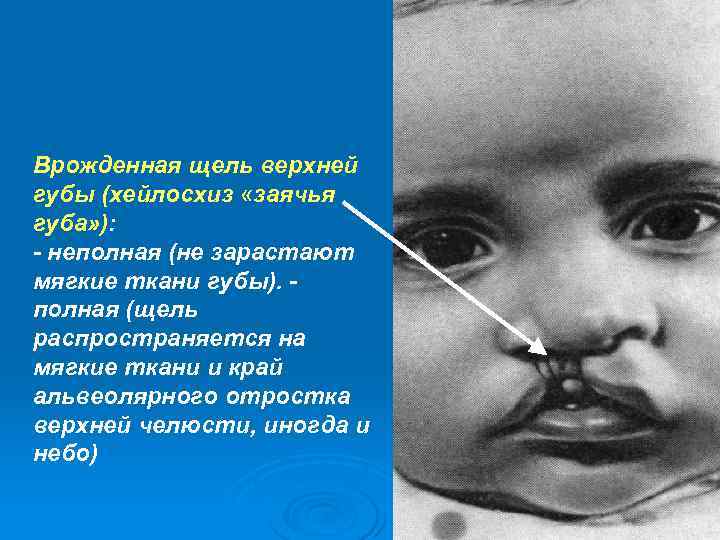 Врожденная щель верхней губы (хейлосхиз «заячья губа» ): - неполная (не зарастают мягкие ткани губы). полная (щель распространяется на мягкие ткани и край альвеолярного отростка верхней челюсти, иногда и небо)
Врожденная щель верхней губы (хейлосхиз «заячья губа» ): - неполная (не зарастают мягкие ткани губы). полная (щель распространяется на мягкие ткани и край альвеолярного отростка верхней челюсти, иногда и небо)
 Незаращение неба (палатосхиз, «волчья пасть» ) – образуется в результате отставания в росте небных отростков, они не достигают соединения с сошником и образуется щель на одной из сторон неба или происходит полное двустороннее незаращение. При этом может наблюдаться незаращение мягкого неба, незаращение мягкого и частично твердого неба, полное незаращение мягкого и твердого неба.
Незаращение неба (палатосхиз, «волчья пасть» ) – образуется в результате отставания в росте небных отростков, они не достигают соединения с сошником и образуется щель на одной из сторон неба или происходит полное двустороннее незаращение. При этом может наблюдаться незаращение мягкого неба, незаращение мягкого и частично твердого неба, полное незаращение мягкого и твердого неба.
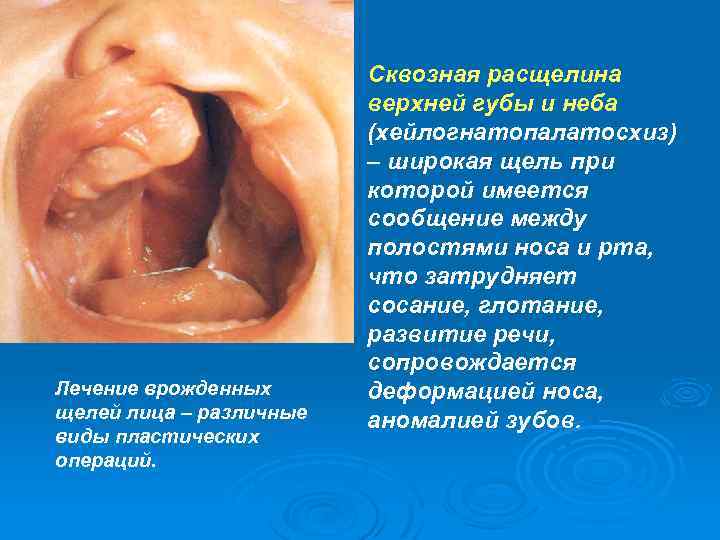 Лечение врожденных щелей лица – различные виды пластических операций. Сквозная расщелина верхней губы и неба (хейлогнатопалатосхиз) – широкая щель при которой имеется сообщение между полостями носа и рта, что затрудняет сосание, глотание, развитие речи, сопровождается деформацией носа, аномалией зубов.
Лечение врожденных щелей лица – различные виды пластических операций. Сквозная расщелина верхней губы и неба (хейлогнатопалатосхиз) – широкая щель при которой имеется сообщение между полостями носа и рта, что затрудняет сосание, глотание, развитие речи, сопровождается деформацией носа, аномалией зубов.
 Пороки развития шеи: 1. Врожденные свищи и кисты шеи. 2. Кривошея. 3. Врожденные свищи и кисты шеи: 4. - срединные; - боковые. Срединные свищи и кисты шеи – аномалия развития щитовидно -язычного протока. В норме после рождения ребенка проток облитерирован и на его месте имеется соединительнотканный тяж, идущий от foramen coecum языка к подъязычной кости. В процессе эмбриогенеза d. thyreoglossus к 3 -му месяцу зародышевой жизни увлекает за собой глоточный эпителий и ткань щитовидной железы в область тела подъязычной кости, которые, при отсутствии обратной регрессии канала, и служат субстратом для образования срединных кист и свищей шеи.
Пороки развития шеи: 1. Врожденные свищи и кисты шеи. 2. Кривошея. 3. Врожденные свищи и кисты шеи: 4. - срединные; - боковые. Срединные свищи и кисты шеи – аномалия развития щитовидно -язычного протока. В норме после рождения ребенка проток облитерирован и на его месте имеется соединительнотканный тяж, идущий от foramen coecum языка к подъязычной кости. В процессе эмбриогенеза d. thyreoglossus к 3 -му месяцу зародышевой жизни увлекает за собой глоточный эпителий и ткань щитовидной железы в область тела подъязычной кости, которые, при отсутствии обратной регрессии канала, и служат субстратом для образования срединных кист и свищей шеи.
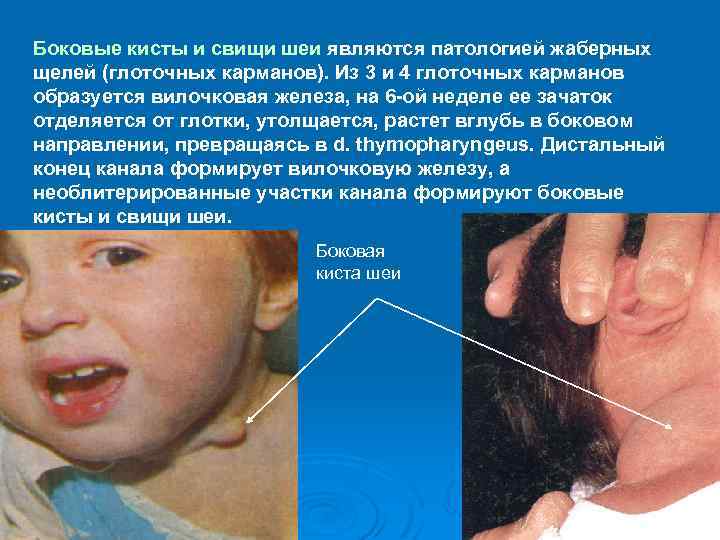 Боковые кисты и свищи шеи являются патологией жаберных щелей (глоточных карманов). Из 3 и 4 глоточных карманов образуется вилочковая железа, на 6 -ой неделе ее зачаток отделяется от глотки, утолщается, растет вглубь в боковом направлении, превращаясь в d. thymopharyngeus. Дистальный конец канала формирует вилочковую железу, а необлитерированные участки канала формируют боковые кисты и свищи шеи. Боковая киста шеи
Боковые кисты и свищи шеи являются патологией жаберных щелей (глоточных карманов). Из 3 и 4 глоточных карманов образуется вилочковая железа, на 6 -ой неделе ее зачаток отделяется от глотки, утолщается, растет вглубь в боковом направлении, превращаясь в d. thymopharyngeus. Дистальный конец канала формирует вилочковую железу, а необлитерированные участки канала формируют боковые кисты и свищи шеи. Боковая киста шеи
 Диагностика кист и свищей шеи: -осмотр, пальпация -рентгеноцистография, фистулография. Лечение кист и свищей шеи только хирургическое. Кривошеей называется стойкое неправильное положение головы, обусловленное пороком развития шейного отдела позвоночника или укорочением грудино-ключично-сосцевидной мышцы. При одностороннем процессе голова как правило наклонена в бок и ротирована. При двусторонней мышечной кривошеи голова вытянута кпереди. Диагностируется в раннем возрасте, хирургической коррекции подлежит мышечная кривошея.
Диагностика кист и свищей шеи: -осмотр, пальпация -рентгеноцистография, фистулография. Лечение кист и свищей шеи только хирургическое. Кривошеей называется стойкое неправильное положение головы, обусловленное пороком развития шейного отдела позвоночника или укорочением грудино-ключично-сосцевидной мышцы. При одностороннем процессе голова как правило наклонена в бок и ротирована. При двусторонней мышечной кривошеи голова вытянута кпереди. Диагностируется в раннем возрасте, хирургической коррекции подлежит мышечная кривошея.
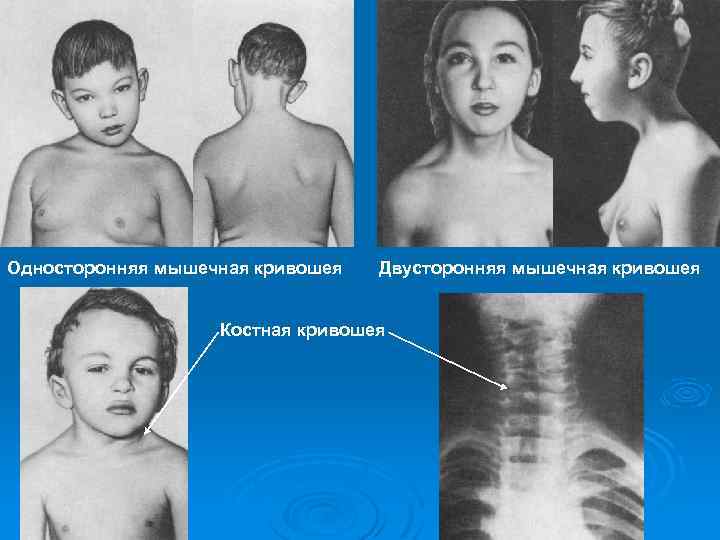 Односторонняя мышечная кривошея Двусторонняя мышечная кривошея Костная кривошея
Односторонняя мышечная кривошея Двусторонняя мышечная кривошея Костная кривошея
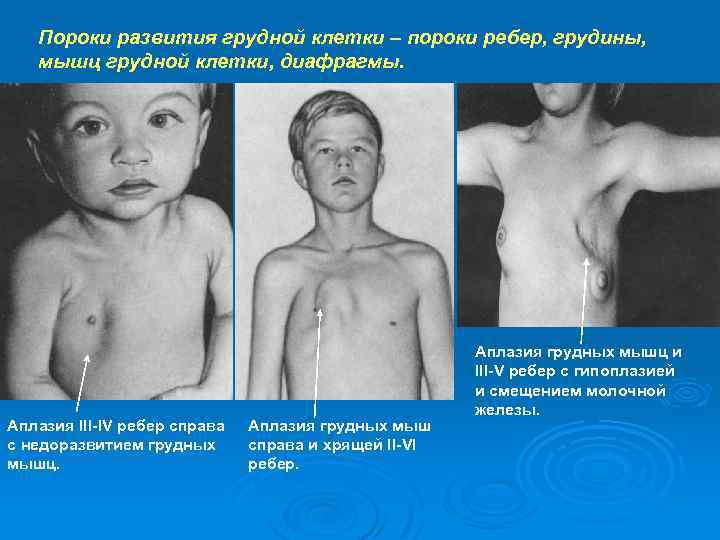 Пороки развития грудной клетки – пороки ребер, грудины, мышц грудной клетки, диафрагмы. Аплазия III-IV ребер справа с недоразвитием грудных мышц. Аплазия грудных мыш справа и хрящей II-VI ребер. Аплазия грудных мышц и III-V ребер с гипоплазией и смещением молочной железы.
Пороки развития грудной клетки – пороки ребер, грудины, мышц грудной клетки, диафрагмы. Аплазия III-IV ребер справа с недоразвитием грудных мышц. Аплазия грудных мыш справа и хрящей II-VI ребер. Аплазия грудных мышц и III-V ребер с гипоплазией и смещением молочной железы.
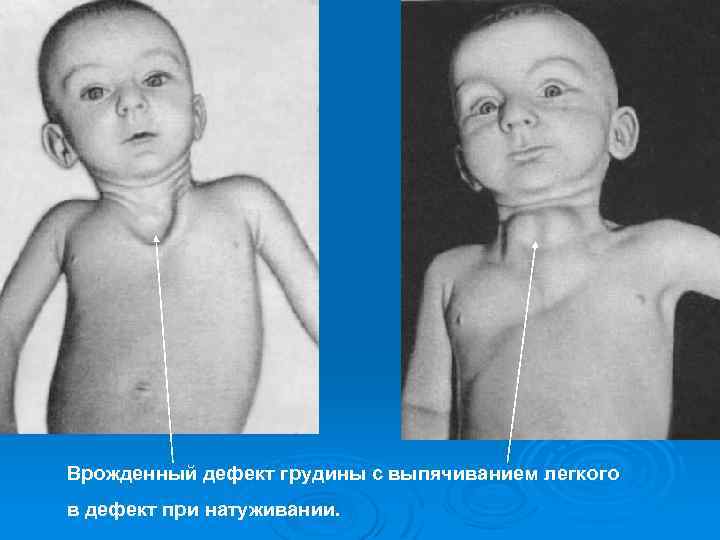 Врожденный дефект грудины с выпячиванием легкого в дефект при натуживании.
Врожденный дефект грудины с выпячиванием легкого в дефект при натуживании.
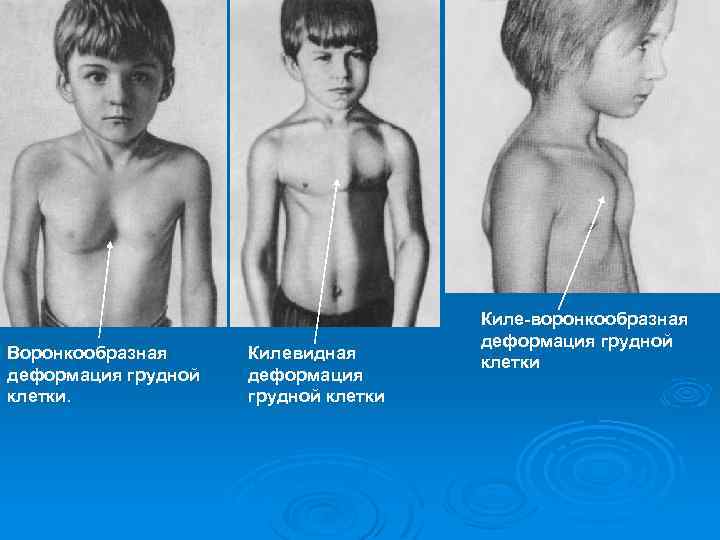 Воронкообразная деформация грудной клетки. Килевидная деформация грудной клетки Киле-воронкообразная деформация грудной клетки
Воронкообразная деформация грудной клетки. Килевидная деформация грудной клетки Киле-воронкообразная деформация грудной клетки
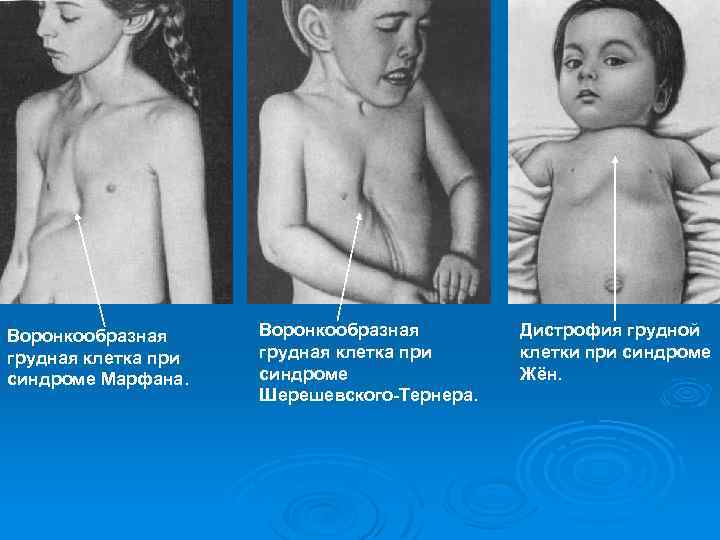 Воронкообразная грудная клетка при синдроме Марфана. Воронкообразная грудная клетка при синдроме Шерешевского-Тернера. Дистрофия грудной клетки при синдроме Жён.
Воронкообразная грудная клетка при синдроме Марфана. Воронкообразная грудная клетка при синдроме Шерешевского-Тернера. Дистрофия грудной клетки при синдроме Жён.
 Врожденные диафрагмальные грыжи – выхождение органов брюшной полости в грудную через дефект в диафрагме. Грыжи возникают в местах прохождения органов через отверстия диафрагмы, если последние не полностью сомкнуты (грыжа пищеводного отверстия), дефекты развития купола диафрагмы или мест ее фиксации к костно-хрящевому каркасу грудной клетки (чаще спереди). Клиника: прогрессирующая дыхательная недостаточность сопровождающаяся одышкой, цианозом, тахикардией, рвотой, затруднение глотания. Диагностика основывается на данных рентгенологического исследования.
Врожденные диафрагмальные грыжи – выхождение органов брюшной полости в грудную через дефект в диафрагме. Грыжи возникают в местах прохождения органов через отверстия диафрагмы, если последние не полностью сомкнуты (грыжа пищеводного отверстия), дефекты развития купола диафрагмы или мест ее фиксации к костно-хрящевому каркасу грудной клетки (чаще спереди). Клиника: прогрессирующая дыхательная недостаточность сопровождающаяся одышкой, цианозом, тахикардией, рвотой, затруднение глотания. Диагностика основывается на данных рентгенологического исследования.
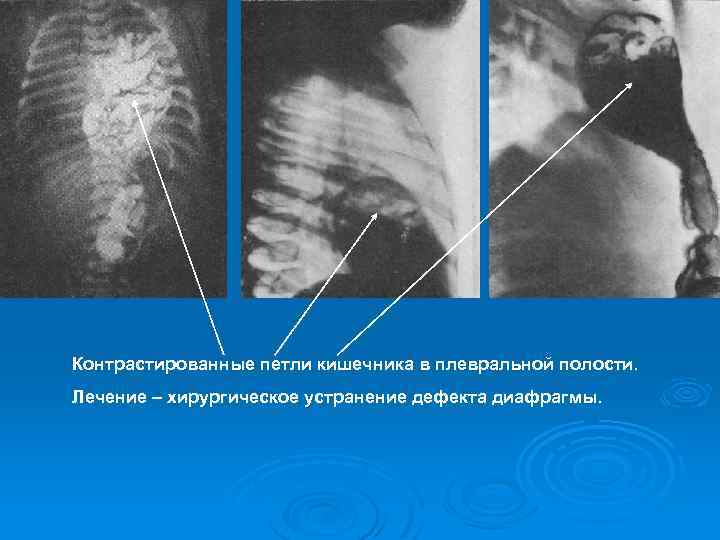 Контрастированные петли кишечника в плевральной полости. Лечение – хирургическое устранение дефекта диафрагмы.
Контрастированные петли кишечника в плевральной полости. Лечение – хирургическое устранение дефекта диафрагмы.
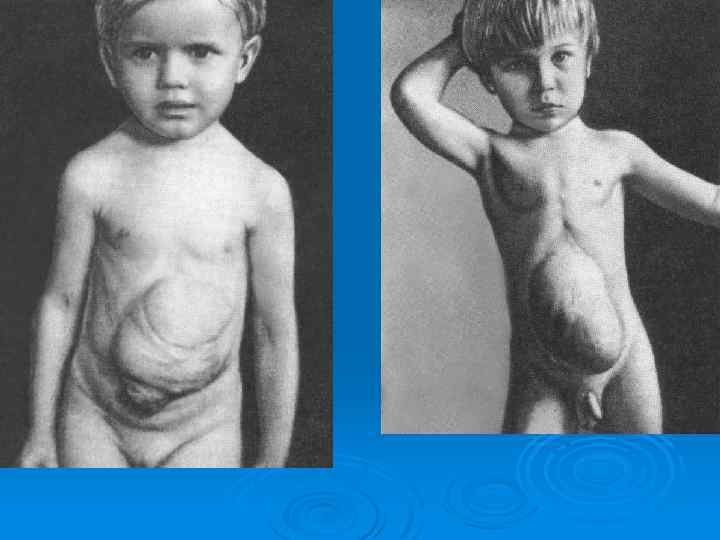
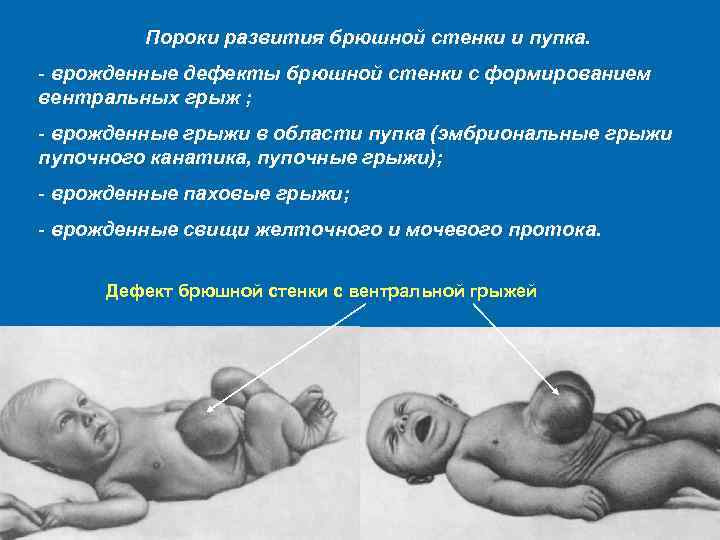 Пороки развития брюшной стенки и пупка. - врожденные дефекты брюшной стенки с формированием вентральных грыж ; - врожденные грыжи в области пупка (эмбриональные грыжи пупочного канатика, пупочные грыжи); - врожденные паховые грыжи; - врожденные свищи желточного и мочевого протока. Дефект брюшной стенки с вентральной грыжей
Пороки развития брюшной стенки и пупка. - врожденные дефекты брюшной стенки с формированием вентральных грыж ; - врожденные грыжи в области пупка (эмбриональные грыжи пупочного канатика, пупочные грыжи); - врожденные паховые грыжи; - врожденные свищи желточного и мочевого протока. Дефект брюшной стенки с вентральной грыжей
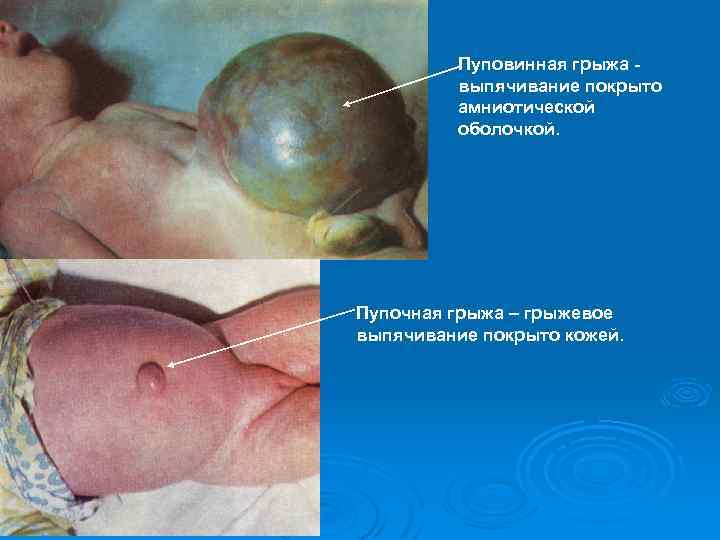 Пуповинная грыжа выпячивание покрыто амниотической оболочкой. Пупочная грыжа – грыжевое выпячивание покрыто кожей.
Пуповинная грыжа выпячивание покрыто амниотической оболочкой. Пупочная грыжа – грыжевое выпячивание покрыто кожей.
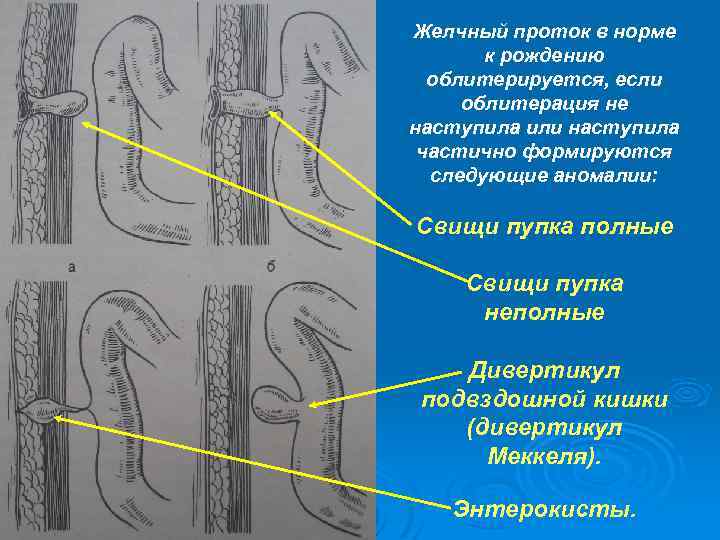 Желчный проток в норме к рождению облитерируется, если облитерация не наступила или наступила частично формируются следующие аномалии: Свищи пупка полные Свищи пупка неполные Дивертикул подвздошной кишки (дивертикул Меккеля). Энтерокисты.
Желчный проток в норме к рождению облитерируется, если облитерация не наступила или наступила частично формируются следующие аномалии: Свищи пупка полные Свищи пупка неполные Дивертикул подвздошной кишки (дивертикул Меккеля). Энтерокисты.
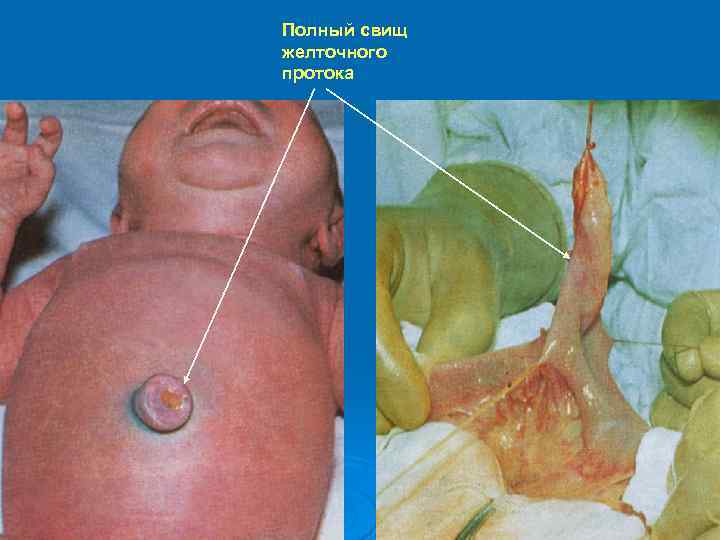 Полный свищ желточного протока
Полный свищ желточного протока
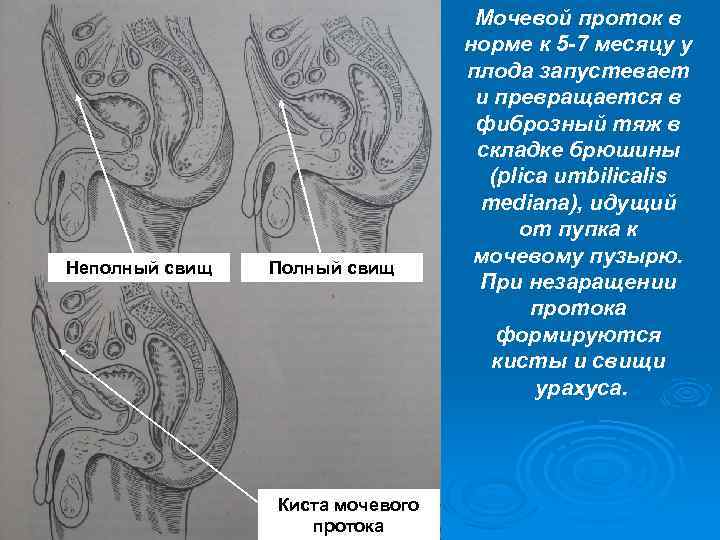 Неполный свищ Полный свищ Киста мочевого протока Мочевой проток в норме к 5 -7 месяцу у плода запустевает и превращается в фиброзный тяж в складке брюшины (plica umbilicalis mediana), идущий от пупка к мочевому пузырю. При незаращении протока формируются кисты и свищи урахуса.
Неполный свищ Полный свищ Киста мочевого протока Мочевой проток в норме к 5 -7 месяцу у плода запустевает и превращается в фиброзный тяж в складке брюшины (plica umbilicalis mediana), идущий от пупка к мочевому пузырю. При незаращении протока формируются кисты и свищи урахуса.
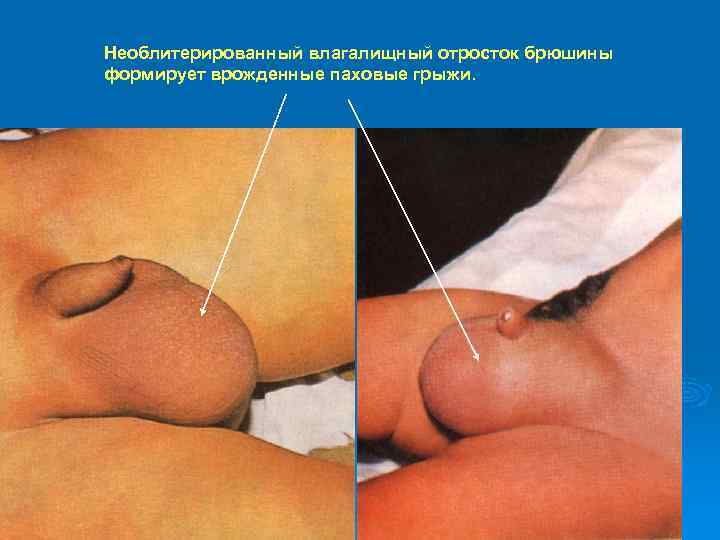 Необлитерированный влагалищный отросток брюшины формирует врожденные паховые грыжи.
Необлитерированный влагалищный отросток брюшины формирует врожденные паховые грыжи.
 Врожденные пороки пищеварительного тракта. Атрезия пищевода – врожденная непроходимость пищевода. При этом пороке часто наблюдается образование врожденных соустий между пищеводом и трахеей. Клиника – скопление слизи в глотке, пенистые выделения изо рта и носа, приступы цианоза, тяжесть состояния нарастает при попытке кормления ребенка в связи с развитием аспирационной пневмонии. Лечение – экстренное хирургическое вмешательство с восстановлением проходимости пищевода и ликвидацией трахеопищеводного соустья.
Врожденные пороки пищеварительного тракта. Атрезия пищевода – врожденная непроходимость пищевода. При этом пороке часто наблюдается образование врожденных соустий между пищеводом и трахеей. Клиника – скопление слизи в глотке, пенистые выделения изо рта и носа, приступы цианоза, тяжесть состояния нарастает при попытке кормления ребенка в связи с развитием аспирационной пневмонии. Лечение – экстренное хирургическое вмешательство с восстановлением проходимости пищевода и ликвидацией трахеопищеводного соустья.
 Гипертрофический пилоростеноз – врожденное сужение просвета пилорического канала вследствие порока развития (гипертрофии и гиперплазии) мышечных волокон привратника желудка на фоне локального дефицита или дегенеративных изменений интрамуральных нервных клеток. Клиника – рвота, появляющаяся на 2 -3 неделе жизни, рвота фонтанирующая, возникает после кормления. Диагностика – клиника, контрастная рентгенография и гастроскопия. Лечение – только хирургическое, выполнение пилоротомии.
Гипертрофический пилоростеноз – врожденное сужение просвета пилорического канала вследствие порока развития (гипертрофии и гиперплазии) мышечных волокон привратника желудка на фоне локального дефицита или дегенеративных изменений интрамуральных нервных клеток. Клиника – рвота, появляющаяся на 2 -3 неделе жизни, рвота фонтанирующая, возникает после кормления. Диагностика – клиника, контрастная рентгенография и гастроскопия. Лечение – только хирургическое, выполнение пилоротомии.
 Болезнь Гиршпрунга (врожденный мегаколон) – врожденная аномалия развития толстой кишки, в основе которой лежит аганглиоз (агенезия ганглиев) межмышечного и подслизистого нервных сплетений на определенных участках кишечника, характеризующаяся хроническим застоем кишечного содержимого выше участков аганглиоза, расширением ободочной кишки с гипертрофией ее стенки. Клиника – отсутствие самостоятельного стула, запор прогрессирует, очищение кишечника возможно только после клизмы; увеличение размеров живота за счет скопления кала и газов; хроническая интоксикация с развитием анемии, гипотрофии, нарушение белкового и электролитного обмена, расстройства сердечной и дыхательной деятельности.
Болезнь Гиршпрунга (врожденный мегаколон) – врожденная аномалия развития толстой кишки, в основе которой лежит аганглиоз (агенезия ганглиев) межмышечного и подслизистого нервных сплетений на определенных участках кишечника, характеризующаяся хроническим застоем кишечного содержимого выше участков аганглиоза, расширением ободочной кишки с гипертрофией ее стенки. Клиника – отсутствие самостоятельного стула, запор прогрессирует, очищение кишечника возможно только после клизмы; увеличение размеров живота за счет скопления кала и газов; хроническая интоксикация с развитием анемии, гипотрофии, нарушение белкового и электролитного обмена, расстройства сердечной и дыхательной деятельности.
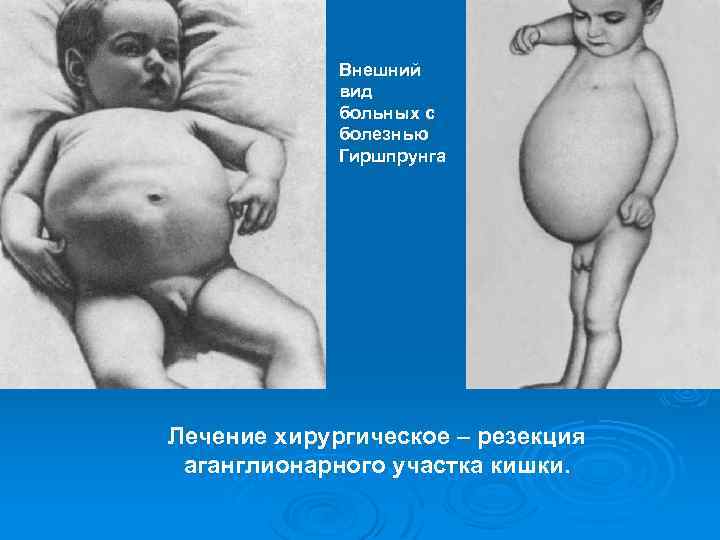 Внешний вид больных с болезнью Гиршпрунга Лечение хирургическое – резекция аганглионарного участка кишки.
Внешний вид больных с болезнью Гиршпрунга Лечение хирургическое – резекция аганглионарного участка кишки.
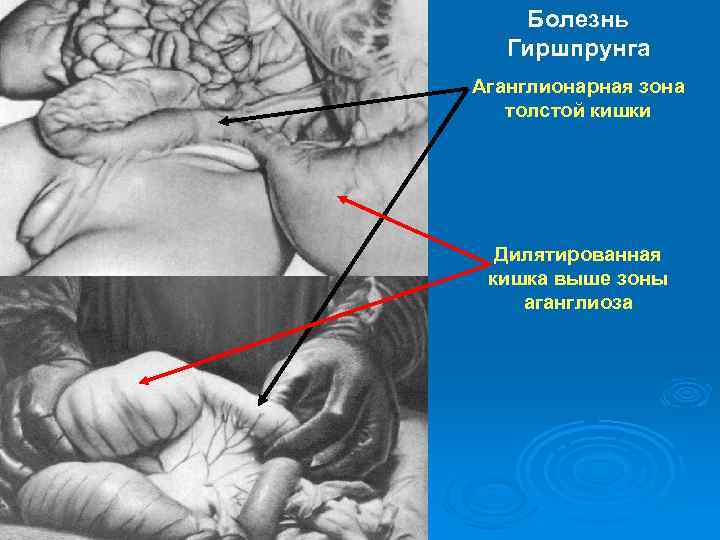 Болезнь Гиршпрунга Аганглионарная зона толстой кишки Дилятированная кишка выше зоны аганглиоза
Болезнь Гиршпрунга Аганглионарная зона толстой кишки Дилятированная кишка выше зоны аганглиоза
 Аноректальные атрезии – группа врожденных аноректальных аномалий, характеризующихся отсутствием просвета в концевой части кишечной трубки. Различают следующие формы атрезий: 1. Простые атрезии – 1/4 всех атрезий, встречаются в виде прикрытого анального отверстия, атрезии анального канала, атрезии прямой кишки и анального канала. 2. Атрезии со свищами – 2/3 всех случаев аноректальных атрезий, свищи открываются в половую, мочевую систему или промежность. 3. Казуистические формы – единичные случаи, встречаются в виде врожденной клоаки, сочетании атрезии с удвоением прямой кишки. 4. Более чем в 80% случаев аноректальные атрезии входят в комплекс множественных врожденных аномалий или сочетаются с другими пороками ЖКТ и только 15 -20% являются изолированными формами врожденных пороков.
Аноректальные атрезии – группа врожденных аноректальных аномалий, характеризующихся отсутствием просвета в концевой части кишечной трубки. Различают следующие формы атрезий: 1. Простые атрезии – 1/4 всех атрезий, встречаются в виде прикрытого анального отверстия, атрезии анального канала, атрезии прямой кишки и анального канала. 2. Атрезии со свищами – 2/3 всех случаев аноректальных атрезий, свищи открываются в половую, мочевую систему или промежность. 3. Казуистические формы – единичные случаи, встречаются в виде врожденной клоаки, сочетании атрезии с удвоением прямой кишки. 4. Более чем в 80% случаев аноректальные атрезии входят в комплекс множественных врожденных аномалий или сочетаются с другими пороками ЖКТ и только 15 -20% являются изолированными формами врожденных пороков.
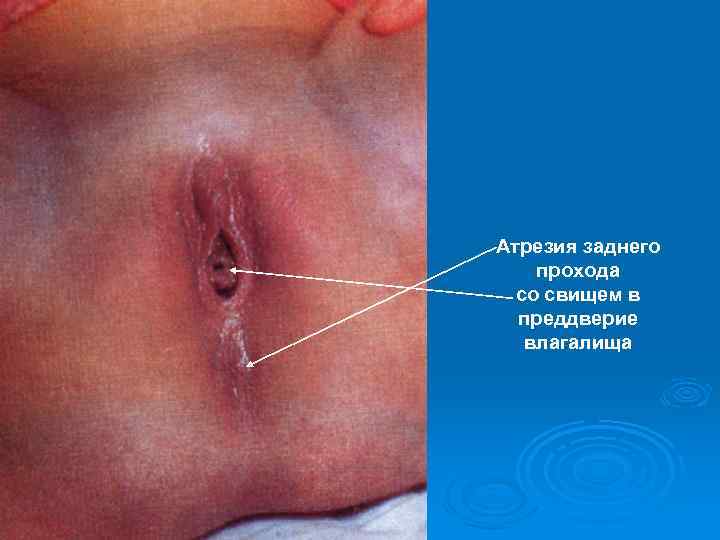 Атрезия заднего прохода со свищем в преддверие влагалища
Атрезия заднего прохода со свищем в преддверие влагалища
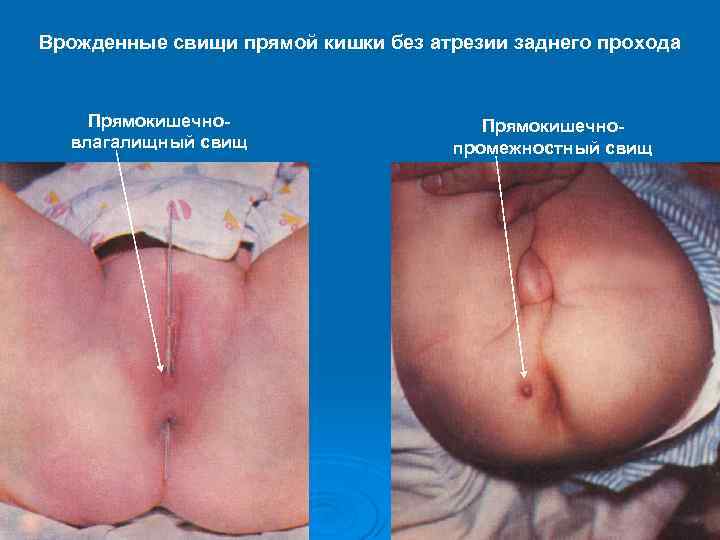 Врожденные свищи прямой кишки без атрезии заднего прохода Прямокишечновлагалищный свищ Прямокишечнопромежностный свищ
Врожденные свищи прямой кишки без атрезии заднего прохода Прямокишечновлагалищный свищ Прямокишечнопромежностный свищ
 Пороки развития мочеполовой системы. Аномалии почек: 1. Аномалии количества – аплазия и агенезия почки, удвоение почки, добавочная почка, удвоение мочеточников. 2. Аномалии величины – гипоплазия почки. 3. Аномалии расположения – дистопия ( высокая (торакальная дистопия), низкая (поясничная, подвздошная, тазовая), перекрестная (смещение почки на противоположенную сторону)). 4. Аномалии структуры - удвоение чашечно-лоханочной системы, поликистоз почек. 5. Экстрофия мочевого пузыря врожденное отсутствие передней стенки мочевого пузыря и прилежащего отдела брюшной стенки, в этом месте располагается задняя стенка пузыря в виде опухолевидного выпячивания ярко-красного цвета+наблюдается расхождение костей лонного сочленения. Лечение хирургическое, прогноз благоприятный.
Пороки развития мочеполовой системы. Аномалии почек: 1. Аномалии количества – аплазия и агенезия почки, удвоение почки, добавочная почка, удвоение мочеточников. 2. Аномалии величины – гипоплазия почки. 3. Аномалии расположения – дистопия ( высокая (торакальная дистопия), низкая (поясничная, подвздошная, тазовая), перекрестная (смещение почки на противоположенную сторону)). 4. Аномалии структуры - удвоение чашечно-лоханочной системы, поликистоз почек. 5. Экстрофия мочевого пузыря врожденное отсутствие передней стенки мочевого пузыря и прилежащего отдела брюшной стенки, в этом месте располагается задняя стенка пузыря в виде опухолевидного выпячивания ярко-красного цвета+наблюдается расхождение костей лонного сочленения. Лечение хирургическое, прогноз благоприятный.
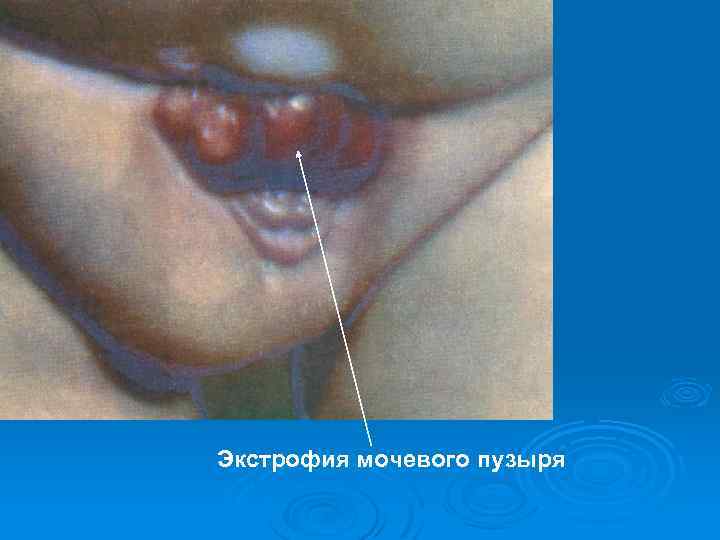 Экстрофия мочевого пузыря
Экстрофия мочевого пузыря
 Аномалии развития уретры и мошонки. • Гипоспадия – порок при котором наружное отверстие мочеиспускательного канала располагается на вентральной поверхности полового члена. Реже встречается у лиц женского пола, при этом отсутствует на различном протяжении задняя стенка уретры и передняя стенка влагалища. Формы гипоспадии – головчатая (отверстие канала открывается на головке члена в области уздечки); стволовая (на вентральной поверхности тела члена); промежностная (на промежности). 2. Эписпадия – врожденное расщепление передней стенки мочеиспускательного канала. 3. Крипторхизм – не опустившееся в мошонку яичко. 4. Добавочная мошонка. Лечение всех пороков – хирургическое.
Аномалии развития уретры и мошонки. • Гипоспадия – порок при котором наружное отверстие мочеиспускательного канала располагается на вентральной поверхности полового члена. Реже встречается у лиц женского пола, при этом отсутствует на различном протяжении задняя стенка уретры и передняя стенка влагалища. Формы гипоспадии – головчатая (отверстие канала открывается на головке члена в области уздечки); стволовая (на вентральной поверхности тела члена); промежностная (на промежности). 2. Эписпадия – врожденное расщепление передней стенки мочеиспускательного канала. 3. Крипторхизм – не опустившееся в мошонку яичко. 4. Добавочная мошонка. Лечение всех пороков – хирургическое.
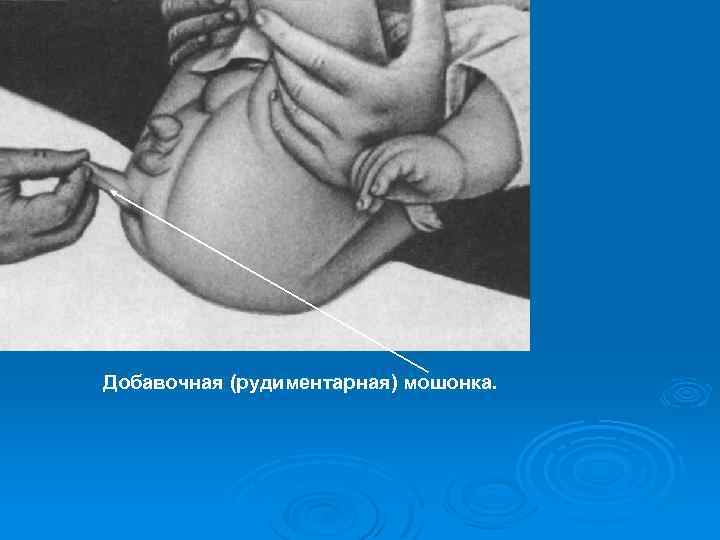 Добавочная (рудиментарная) мошонка.
Добавочная (рудиментарная) мошонка.
 Пороки развития опорно-двигательной системы. По частоте занимают одно из первых мест, 75 -80% пороков костно-суставного аппарата приходится на конечности. Редукционные пороки развития: 1. Поперечные редукционные пороки конечностей – врожденные ампутации (могут встречаться на любом уровне конечности). 2. Продольные редукционные пороки конечностей, бывают частичные, полные и комбинированные формы. 3. Дизмелии (пороки трубчатых костей, сопровождающиеся их гипоплазией или аплазией). По протяженности выделяют 5 форм дизмелий: - дистальная экстрамелия (гипо- или аплазия большого пальца, лучевой или большеберцовой кости); - аксиальная экстромелия (аплазия или гипоплазия и дистальной и проксимальной части конечности); - проксимальная экстромелия (дефект проксимальной части конечности без повреждения дистального отдела);
Пороки развития опорно-двигательной системы. По частоте занимают одно из первых мест, 75 -80% пороков костно-суставного аппарата приходится на конечности. Редукционные пороки развития: 1. Поперечные редукционные пороки конечностей – врожденные ампутации (могут встречаться на любом уровне конечности). 2. Продольные редукционные пороки конечностей, бывают частичные, полные и комбинированные формы. 3. Дизмелии (пороки трубчатых костей, сопровождающиеся их гипоплазией или аплазией). По протяженности выделяют 5 форм дизмелий: - дистальная экстрамелия (гипо- или аплазия большого пальца, лучевой или большеберцовой кости); - аксиальная экстромелия (аплазия или гипоплазия и дистальной и проксимальной части конечности); - проксимальная экстромелия (дефект проксимальной части конечности без повреждения дистального отдела);
 - фокомелия (тюленеобразные конечности), бывает проксимальная фокомелия (аплазия плечевой и/или бедренной кости), дистальная фокомелия (аплазия костей предплечья и/или голени), полная фокомелия (аплазия указанных трубчатых костей с соответствующими суставами); перомелия (полная – рука или нога отсутствует, на туловище в этом месте имеется рудиментарный палец или кожаный выступ; неполная – на недоразвитом сегменте конечности также имеется рудимент пальца). - амелия (полное отсутствие конечностей; монобрахия – отсутствие одной верхней конечности; абрахия – двух верхних; моноапус – одной нижней; апус – двух нижних). Аномалии дифференцировки частей конечности. - Сиреномелия (слияние нижних конечностей); - Косорукость; - Врожденная косолапость;
- фокомелия (тюленеобразные конечности), бывает проксимальная фокомелия (аплазия плечевой и/или бедренной кости), дистальная фокомелия (аплазия костей предплечья и/или голени), полная фокомелия (аплазия указанных трубчатых костей с соответствующими суставами); перомелия (полная – рука или нога отсутствует, на туловище в этом месте имеется рудиментарный палец или кожаный выступ; неполная – на недоразвитом сегменте конечности также имеется рудимент пальца). - амелия (полное отсутствие конечностей; монобрахия – отсутствие одной верхней конечности; абрахия – двух верхних; моноапус – одной нижней; апус – двух нижних). Аномалии дифференцировки частей конечности. - Сиреномелия (слияние нижних конечностей); - Косорукость; - Врожденная косолапость;
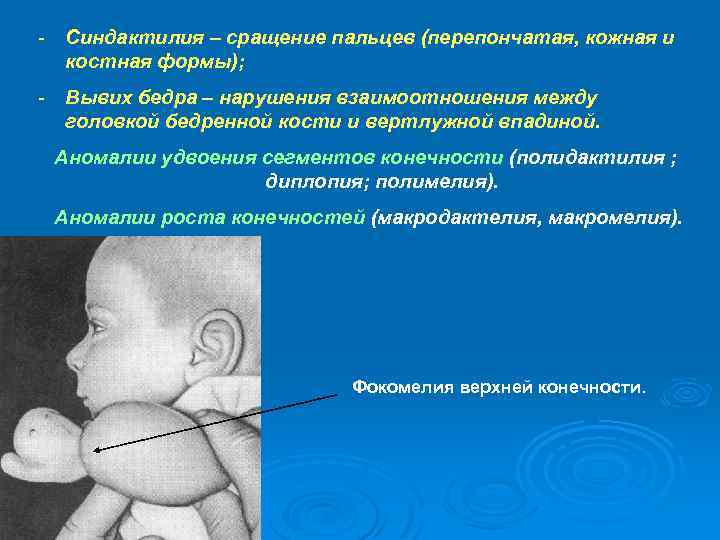 - Синдактилия – сращение пальцев (перепончатая, кожная и костная формы); - Вывих бедра – нарушения взаимоотношения между головкой бедренной кости и вертлужной впадиной. Аномалии удвоения сегментов конечности (полидактилия ; диплопия; полимелия). Аномалии роста конечностей (макродактелия, макромелия). Фокомелия верхней конечности.
- Синдактилия – сращение пальцев (перепончатая, кожная и костная формы); - Вывих бедра – нарушения взаимоотношения между головкой бедренной кости и вертлужной впадиной. Аномалии удвоения сегментов конечности (полидактилия ; диплопия; полимелия). Аномалии роста конечностей (макродактелия, макромелия). Фокомелия верхней конечности.
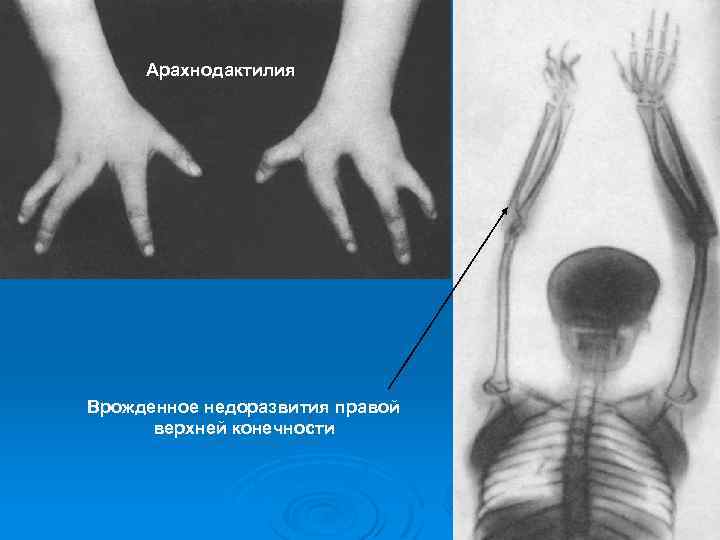 Арахнодактилия Врожденное недоразвития правой верхней конечности
Арахнодактилия Врожденное недоразвития правой верхней конечности
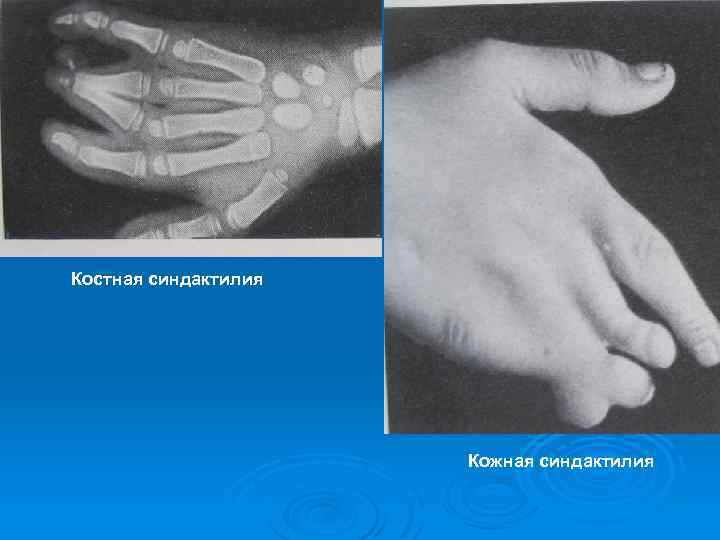 Костная синдактилия Кожная синдактилия
Костная синдактилия Кожная синдактилия
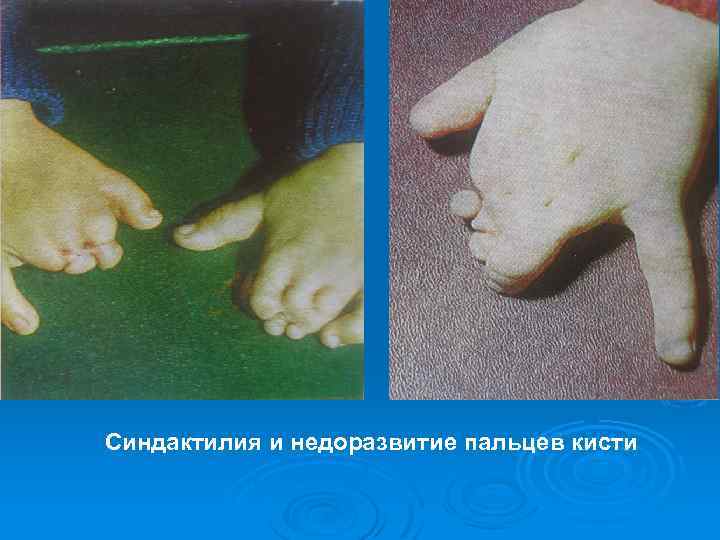 Синдактилия и недоразвитие пальцев кисти
Синдактилия и недоразвитие пальцев кисти
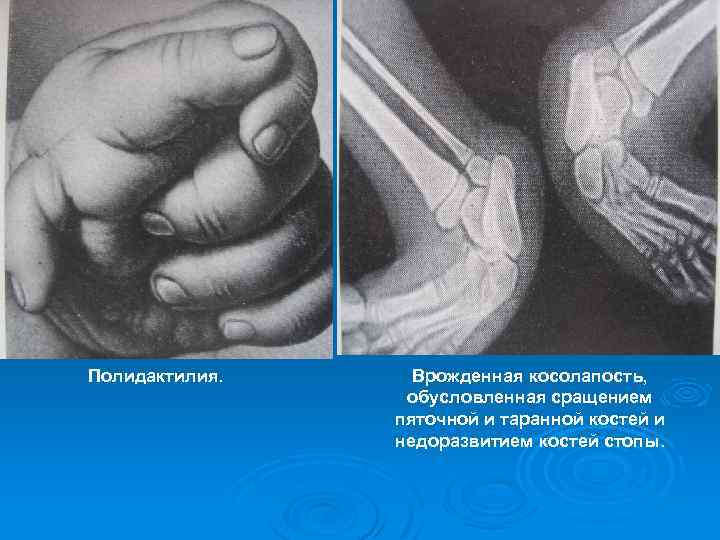 Полидактилия. Врожденная косолапость, обусловленная сращением пяточной и таранной костей и недоразвитием костей стопы.
Полидактилия. Врожденная косолапость, обусловленная сращением пяточной и таранной костей и недоразвитием костей стопы.
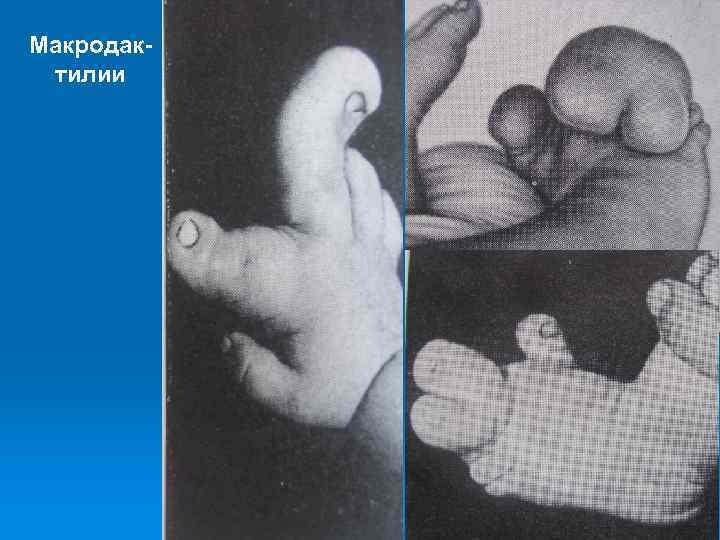 Макродактилии
Макродактилии
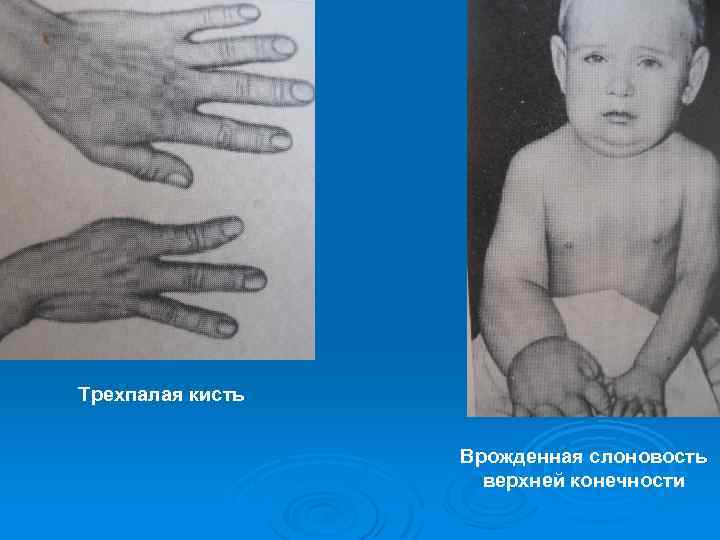 Трехпалая кисть Врожденная слоновость верхней конечности
Трехпалая кисть Врожденная слоновость верхней конечности
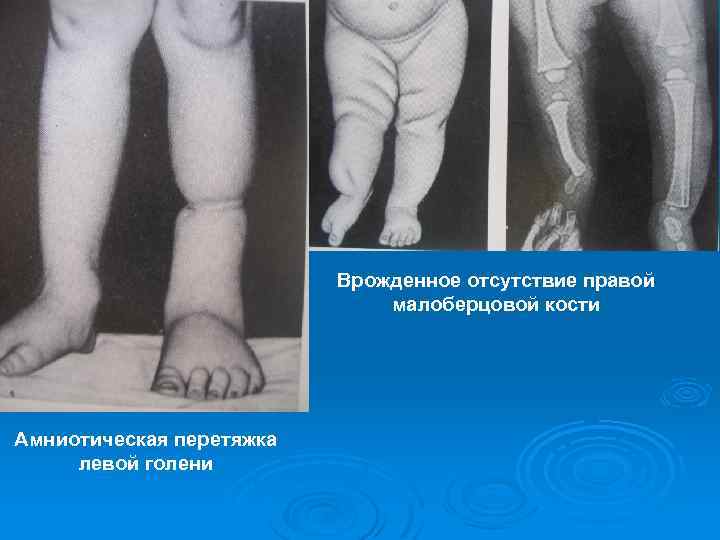 Врожденное отсутствие правой малоберцовой кости Амниотическая перетяжка левой голени
Врожденное отсутствие правой малоберцовой кости Амниотическая перетяжка левой голени
 Врожденные пороки сердечно-сосудистой системы – гетерогенная группа заболеваний, возникающая вследствие многообразных причин генетического, тератогенного и мультифакторного характера. Специфического этиологического начала нет. Но установлены значимые факторы риска развития у ребенка пороков ССС: 1. Кровнородственный брак. 2. Эндокринопатии у супругов. 3. Возраст беременной старше 35 лет. 4. В анамнезе матери спонтанные аборты. 5. Наличие в семье детей с пороками сердца. 6. Токсикоза и инфекционные заболевания матери в первой половине беременности.
Врожденные пороки сердечно-сосудистой системы – гетерогенная группа заболеваний, возникающая вследствие многообразных причин генетического, тератогенного и мультифакторного характера. Специфического этиологического начала нет. Но установлены значимые факторы риска развития у ребенка пороков ССС: 1. Кровнородственный брак. 2. Эндокринопатии у супругов. 3. Возраст беременной старше 35 лет. 4. В анамнезе матери спонтанные аборты. 5. Наличие в семье детей с пороками сердца. 6. Токсикоза и инфекционные заболевания матери в первой половине беременности.
 Классификация и нозологическая структура. 1. Пороки бледного типа с артериовенозным шунтом, клинически проявляющиеся увеличением кровотока в малок круге (ДМЖП, ДМПП, ОАП). 2. Пороки синего типа с веноартериальным сбросом (ТМС, тетрада Фалло, атрезия трехстворчатого клапана). 3. Пороки без сброса, но с препятствием выбросу крови из желудочков (стенозы легочной артерии и устья аорты, коарктация аорты).
Классификация и нозологическая структура. 1. Пороки бледного типа с артериовенозным шунтом, клинически проявляющиеся увеличением кровотока в малок круге (ДМЖП, ДМПП, ОАП). 2. Пороки синего типа с веноартериальным сбросом (ТМС, тетрада Фалло, атрезия трехстворчатого клапана). 3. Пороки без сброса, но с препятствием выбросу крови из желудочков (стенозы легочной артерии и устья аорты, коарктация аорты).
 Дефект межжелудочковой перегородки. 2 основные анатомические формы – дефекты в мышечной части и дефекты в мембранозной части перегородки. Гемодинамика во внеутробной жизни не страдает. После рождения имеется сброс крови из левого желудочка в правый→оксигенированная кровь попадает в легочную артерию→компенсаторный спазм сосудов легких→длительный спазм способствует склерозу стенки сосудов→гипертензия в малом круге нарастает→гипертрофия правых отделов→превышение давления правого желудочка над левым→обратный сброс из правого желудочка в левый.
Дефект межжелудочковой перегородки. 2 основные анатомические формы – дефекты в мышечной части и дефекты в мембранозной части перегородки. Гемодинамика во внеутробной жизни не страдает. После рождения имеется сброс крови из левого желудочка в правый→оксигенированная кровь попадает в легочную артерию→компенсаторный спазм сосудов легких→длительный спазм способствует склерозу стенки сосудов→гипертензия в малом круге нарастает→гипертрофия правых отделов→превышение давления правого желудочка над левым→обратный сброс из правого желудочка в левый.
 Клиника: одышка, акроцианоз, частые респираторные заболевания, отстают в развитии, границы сердца расширены в поперечнике, систолический шум по левому краю грудины, набухание шейных вен, увеличение печени, снижение диуреза, влажные хрипы в легких. Лечение – хирургическая коррекция желательно в возрасте 5 -6 мес. Дефекты мышечной части часто закрываются самостоятельно. Дефект межпредсердной перегородки. Различают – первичный дефект атриовентрикулярного канала и вторичные дефекты в области овального окна.
Клиника: одышка, акроцианоз, частые респираторные заболевания, отстают в развитии, границы сердца расширены в поперечнике, систолический шум по левому краю грудины, набухание шейных вен, увеличение печени, снижение диуреза, влажные хрипы в легких. Лечение – хирургическая коррекция желательно в возрасте 5 -6 мес. Дефекты мышечной части часто закрываются самостоятельно. Дефект межпредсердной перегородки. Различают – первичный дефект атриовентрикулярного канала и вторичные дефекты в области овального окна.
 Сброс крови осуществляется слева направо→увеличение минутного объема малого круга. Легочная гипертензия развивается редко. Клиника: зависит от величины дефекта, беспокоит одышка, тахикардия, отставание в развитии, может развиваться сердечная недостаточность по правожелудочковому типу. Лечение – хирургическое устранение дефекта при отсутствии спонтанного закрытия. Открытый артериальный проток. Боталлов проток в норме в первые недели жизни закрывается, при отсутствии облитерации наблюдается сброс оксигенированной крови из аорты в легочную артерию с развитием легочной гипертензии и расширением правых отделов сердца, на поздних стадиях может развиваться обратный венозноартериальный сброс.
Сброс крови осуществляется слева направо→увеличение минутного объема малого круга. Легочная гипертензия развивается редко. Клиника: зависит от величины дефекта, беспокоит одышка, тахикардия, отставание в развитии, может развиваться сердечная недостаточность по правожелудочковому типу. Лечение – хирургическое устранение дефекта при отсутствии спонтанного закрытия. Открытый артериальный проток. Боталлов проток в норме в первые недели жизни закрывается, при отсутствии облитерации наблюдается сброс оксигенированной крови из аорты в легочную артерию с развитием легочной гипертензии и расширением правых отделов сердца, на поздних стадиях может развиваться обратный венозноартериальный сброс.
 Клиническая картина схожа с дефектом МЖП. Лечение – перевязка протока или пересечение с перевязкой концов протока. Тетрада Фалло. Наиболее распространенный порок синего типа, включает: 1. Стеноз легочного ствола. 2. ДМЖП. 3. Гипретрофия правого желудочка. 4. Декстропозиция аорты. 5. У 40% больных имеются и другие пороки: правостороння дуга аорты, ДМПП, ОАП и др.
Клиническая картина схожа с дефектом МЖП. Лечение – перевязка протока или пересечение с перевязкой концов протока. Тетрада Фалло. Наиболее распространенный порок синего типа, включает: 1. Стеноз легочного ствола. 2. ДМЖП. 3. Гипретрофия правого желудочка. 4. Декстропозиция аорты. 5. У 40% больных имеются и другие пороки: правостороння дуга аорты, ДМПП, ОАП и др.
 Клиника: общий цианоз, появляется сразу после рождения, тахикардия, полицетемия, во 2 межреберье грубый систолический шум, одышка, отставание в физическом развитии, одышечно-цианотические приступы с нарушением мозгового кровообращения. Во время систолы кровь из обоих желудочков поступает в аорту и в меньшей степени в легочную артерию из-за стеноза последней, а смещение аорты, которая «сидит верхом» на МЖП, способствует беспрепятственному в нее поступлению крови из правого желудочка. Лечение – хирургическая коррекция имеющихся дефектов.
Клиника: общий цианоз, появляется сразу после рождения, тахикардия, полицетемия, во 2 межреберье грубый систолический шум, одышка, отставание в физическом развитии, одышечно-цианотические приступы с нарушением мозгового кровообращения. Во время систолы кровь из обоих желудочков поступает в аорту и в меньшей степени в легочную артерию из-за стеноза последней, а смещение аорты, которая «сидит верхом» на МЖП, способствует беспрепятственному в нее поступлению крови из правого желудочка. Лечение – хирургическая коррекция имеющихся дефектов.


