инфекционные заболевания.ppt
- Количество слайдов: 75

Поражения слизистой оболочки полости рта у детей при инфекционных заболеваниях. Выполнили: Трубицын Д. А. Падду Я. Группа: МС 501

Скарлатина Дифтерия Грипп Ветряная оспа Корь Краснуха

Скарлатина — острая инфекционная болезнь, характеризующаяся: 1. интоксикацией, 2. ангиной и высыпанием на коже; 3. одна из форм стрептококковой инфекции. 4. Распространена преимущественно в странах с холодным и умеренным климатом. 5. Возбудитель — b-гемолитический стрептококк группы А

Эпидемиология. Источниками инфекции являются : больной скарлатиной с последних дней инкубационного периода и до конца периода высыпаний и бактерионоситель. 2. Чаще болеют дети 3— 10 лет, посещающие детские дошкольные учреждения и школу. 3. Взрослые и дети первого года жизни скарлатиной болеют редко. Основной путь передачи возбудителя инфекции — воздушно-капельный. Заражение происходит при общении с больным или бактерионосителем на расстоянии не более 3 м. Распространению заболевания способствует скученность детей в помещении. 1.
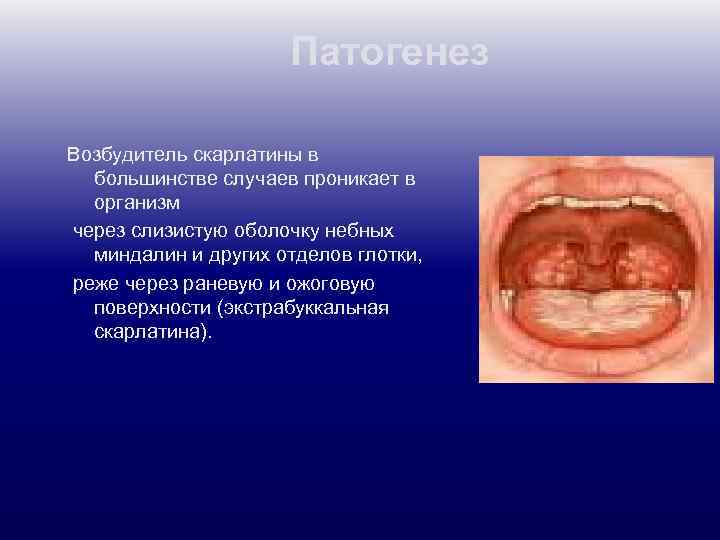
Патогенез Возбудитель скарлатины в большинстве случаев проникает в организм через слизистую оболочку небных миндалин и других отделов глотки, реже через раневую и ожоговую поверхности (экстрабуккальная скарлатина).
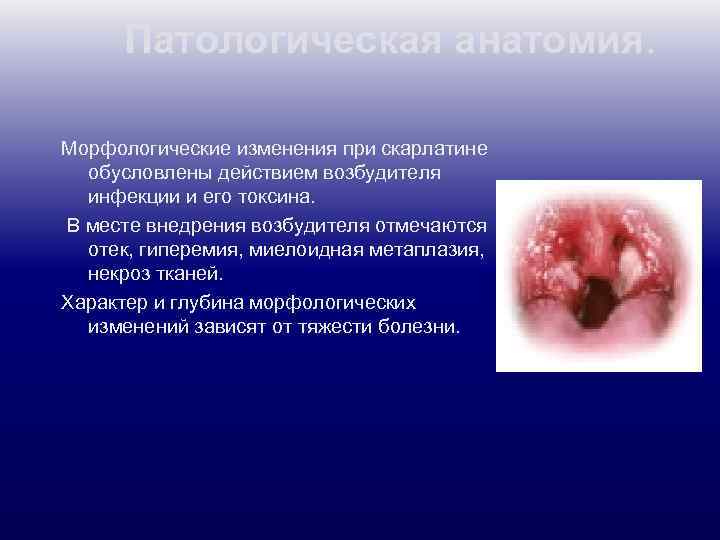
Патологическая анатомия. Морфологические изменения при скарлатине обусловлены действием возбудителя инфекции и его токсина. В месте внедрения возбудителя отмечаются отек, гиперемия, миелоидная метаплазия, некроз тканей. Характер и глубина морфологических изменений зависят от тяжести болезни.

Клиническая картина. Инкубационный период продолжается чаще 2— 7 дней, он может укорачиваться до нескольких часов и удлинняться до 12 сут. Типичная скарлатина начинается остро с подъема температуры тела. 1) Отмечаются недомогание, снижение аппетита, боль в горле при глотании, головная боль, тахикардия, часто наблюдается рвота. 2)Через несколько часов от начала болезни в области щек, туловища и конечностей появляется розовая точечная сыпь на фоне гиперемированной кожи. 3) Кожа носогубного треугольника остается бледной и свободной от сыпи.

Клиническая картина 4) Характерны кожный зуд, сухость кожи и слизистых оболочек, белый дермографизм. 5) Сыпь обычно держится 3— 7 дней; затем угасает, не оставляя пигментации. 6) После исчезновения сыпи возникает шелушение кожи: в области ладоней и стоп оно крупнопластинчатое, начинается с кончиков пальцев; на туловище, шее, ушных раковинах шелушение отрубевидное. 7) Сыпь более насыщенная в естественных складках кожи (, на боковых поверхностях туловища, внизу живота. 8) Иногда, помимо точечных элементов могут быть высыпания в виде мелких (диаметром 1— 2 мм) пузырьков, наполненных прозрачной или мутноватой жидкостью. 9) В ряде случаев сыпь бывает геморрагической.

Язык при скарлатине Язык в начале болезни густо обложен белым налетом, затем очищается с кончика и боков, становится яркокрасным с выраженными сосочками — «малиновый язык» В зависимости от выраженности интоксикации и местного воспалительного процесса в глотке различают легкую, среднетяжелую и тяжелую формы типичной скарлатины.

формы скарлатины Легкая форма Среднетяжелая форма скарлатины Тяжелая форма
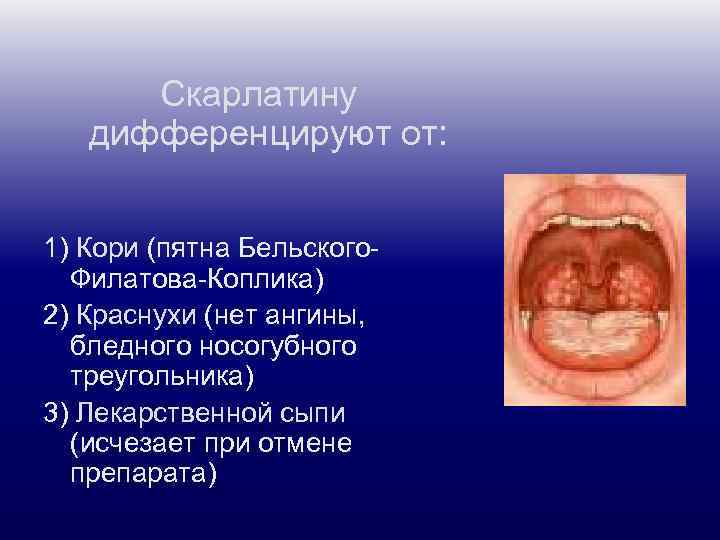
Скарлатину дифференцируют от: 1) Кори (пятна Бельского. Филатова-Коплика) 2) Краснухи (нет ангины, бледного носогубного треугольника) 3) Лекарственной сыпи (исчезает при отмене препарата)
Осложнения Аллергические осложнения (резко выраженный катаральный лимфаденит, миокардит, нефрит, синовит) развиваются, как правило, на 3 — 5 -й неделе болезни. Гнойные осложнения (гнойный лимфаденит, периаденит, аденофлегмона, отит, синусит, мастоидит) могут возникать как в ранние, так и в поздние сроки болезни; чаще они наблюдаются у детей раннего возраста.

Прогноз и профилактика Прогноз при рано начатой рациональной пенициллинотерапии в условиях, исключающих реинфекцию, благоприятный. Профилактика включает раннее выявление, течение и изоляцию больных скарлатиной и любой другой клинической формой стрептококковой инфекции. В очаге проводится текущая дезинфекция. Специфическая профилактика не разработана.

Лечение Режим постельный в течение 7 дней. Диета с ограничением соли, раздражающих и экстрактивных веществ на 3— 4 недели. Соблюдение гигиены и уход за полостью рта (полоскание горла раствором фурацилина, отварами антисептических трав). Антибиотикотерапия: бензилпенициллин, полусинтетические пенициллины или цефалоспорины I поколения в течение 10 дней, при непереносимости – эритромицин или сумамед. Патогенетическая и симптоматическая терапия по показаниям. Критерии выздоровления. Клиническое выздоровление для детей старше 10 лет не ранее 10 -го дня от начала заболевания после исчезновения симптомов с учетом результатов контрольных анализов крови, мочи, посевов на гемолитический стрептококк, ЭКГ. Ребенок до 10 лет допускается в детский коллектив не ранее 22 -го дня от начала болезни после проведения вышеперечисленных исследований.
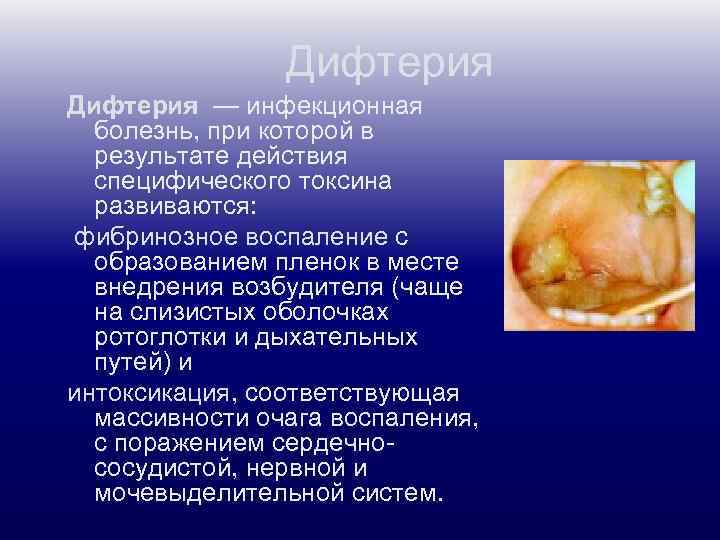
Дифтерия — инфекционная болезнь, при которой в результате действия специфического токсина развиваются: фибринозное воспаление с образованием пленок в месте внедрения возбудителя (чаще на слизистых оболочках ротоглотки и дыхательных путей) и интоксикация, соответствующая массивности очага воспаления, с поражением сердечнососудистой, нервной и мочевыделительной систем.

Этиология. Возбудителями дифтерии являются токсигенные коринебактерии дифтерии (Corynebacterium diphtheriae), которые представляют собой палочки длиной 1— 6 мкм и шириной 0, 3— 0, 8 мкм с утолщениями на концах.

Эпидемиология. Источником возбудителя инфекции являются больной дифтерией и бактерионоситель токсигенных штаммов коринебактерии. Основной путь передачи возбудителя — воздушнокапельный. Очень редко заражение происходит алиментарным путем. В регионах с жарким климатом регистрируется дифтерия кожи с контактно-бытовым механизмом передачи.

Эпидемиология Распространению и накоплению возбудителя дифтерии способствуют : скученность в тесных помещениях, низкая санитарно-гигиеническая культура, вспышки острых респираторных вирусных инфекций (в т. ч. гриппа), ангины, хронические воспалительные заболевания ротоглотки и носа, несвоевременное выявление больных и бактерионосителей токсигенных коринебактерий дифтерии.
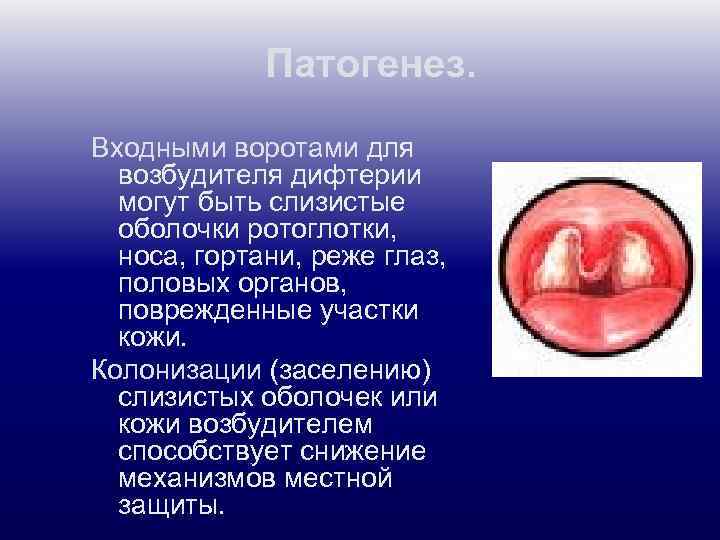
Патогенез. Входными воротами для возбудителя дифтерии могут быть слизистые оболочки ротоглотки, носа, гортани, реже глаз, половых органов, поврежденные участки кожи. Колонизации (заселению) слизистых оболочек или кожи возбудителем способствует снижение механизмов местной защиты.
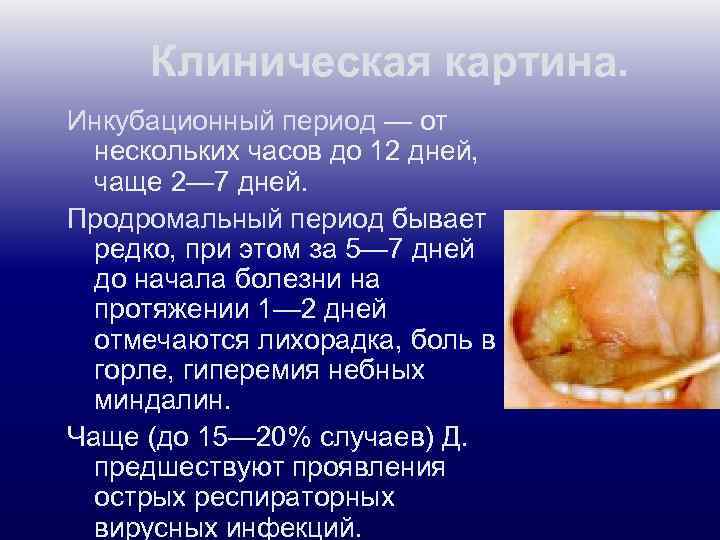
Клиническая картина. Инкубационный период — от нескольких часов до 12 дней, чаще 2— 7 дней. Продромальный период бывает редко, при этом за 5— 7 дней до начала болезни на протяжении 1— 2 дней отмечаются лихорадка, боль в горле, гиперемия небных миндалин. Чаще (до 15— 20% случаев) Д. предшествуют проявления острых респираторных вирусных инфекций.
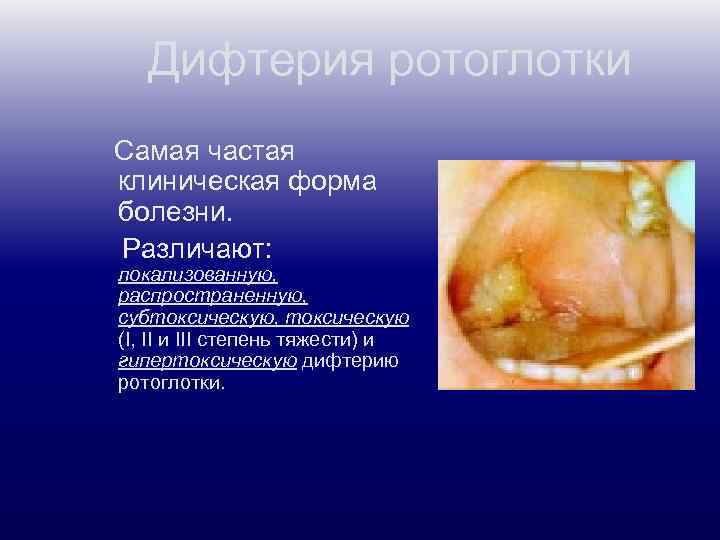
Дифтерия ротоглотки Самая частая клиническая форма болезни. Различают: локализованную, распространенную, субтоксическую, токсическую (I, II и III степень тяжести) и гипертоксическую дифтерию ротоглотки.

Клиническая картина дифтерии ротоглотки Свежие налеты (в первые двое суток после образования) могут легко сниматься без кровоточивости подлежащих тканей. В последующем становятся толще, плотнее, отделение их затрудняется и сопровождается кровоточивостью. Налеты при островчатой форме держатся 4 — 5 дней, при пленчатой — 7— 14 дней. Регионарные лимфатические узлы увеличиваются до 1— 2 см в диаметре, плотноэластичные, малоболезненные. В крови выявляют умеренный лейкоцитоз с нейтрофильным сдвигом.
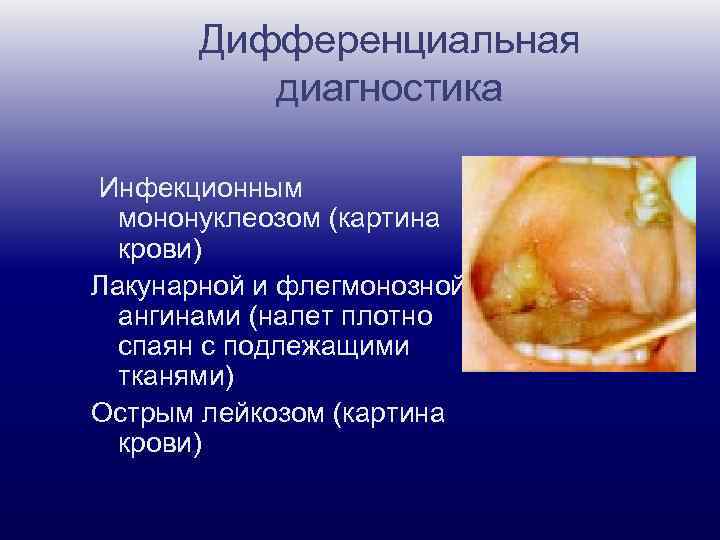
Дифференциальная диагностика Инфекционным мононуклеозом (картина крови) Лакунарной и флегмонозной ангинами (налет плотно спаян с подлежащими тканями) Острым лейкозом (картина крови)

Лечение Противодифтерийная сыворотка нейтрализует свободный токсин, но на токсин, связанный с клетками, не действует. Ее следует вводить как можно раньше — не дожидаясь результатов посева, а сразу, как только будет поставлен клинический диагноз дифтерии. Противодифтерийную сыворотку получают от лошадей, поэтому сначала исключают аллергию к лошадиной сыворотке: проводят конъюнктивальную или внутрикожную пробу с разведенной сывороткой (1: 10 и 1: 100 соответственно). Больным с аллергической реакцией немедленного типа проводят десенсибилизацию. Дозу противодифтерийной сыворотки подбирают, исходя из тяжести инфекции. Вес тела не имеет значения, важнее оценить количество токсина. Сыворотку вводят в/в. Необходимость введения сыворотки при дифтерии кожи остается спорной, но некоторые специалисты рекомендуют его из-за случаев дифтерии кожи с токсическими проявлениями. Антибиотики на течение дифтерии почти не влияют. Их назначают прежде всего с целью предотвратить заражение других лиц. Соrуnеbacterium diphtheriae чувствительна к пенициллинам и эритромицину, а также — предположительно — к некоторым макролидам (в частности, к кларитромицину). Эритромицин назначают внутрь в дозе 40 мг/кг/сут в 4 приема. Можно назначить в/м прокаинбензилпенициллин, 25 000— 50 000 ед/кг/сут в 2 приема, или бензилпенициллин, 100 000— 150 000 ед/кг/сут в 4 приема. Лечение продолжают 14 сут. По окончании курса антибиотиков проводят не менее 3 контрольных посевов мазков из зева и носоглотки с интервалом не менее 24 ч.

Грипп— инфекционная болезнь, характеризующаяся кратковременной, но выраженной лихорадочной реакцией, интоксикацией, поражением слизистой оболочки верхних дыхательных путей.

Этиология Возбудитель гриппа — РНК- содержащий вирус, из семейства ортомиксовирусов. По антигенным особенностям различают три серологические типа — А, В и С. Серотип А значительно более вирулентен и контагиозен, чем вирусы серотипов В и С.

Эпидемиология. Источником возбудителя инфекции является больной человек, способный заражать воздушнокапельным путем окружающих до 4 — 7 -го дня болезни. Вирус передается со слизью носоглотки и верхних дыхательных путей при кашле, чиханье, разговоре, возможна передача и через предметы обихода (посуду, полотенце и др. ).

Клиническая картина. Различают легкое, среднетяжелое, тяжелое и молниеносное течение гриппа. После инкубационного периода, продолжающегося от нескольких часов до 3 сут. , при среднетяжелом течении болезнь обычно начинается остро и бурно.

Первые признаки гриппа: 1. 2. 3. 4. 5. 6. 7. 8. 9. озноб, резкая головная боль с преимущественной локализацией в лобной и височной областях и в области надбровных дуг, высокая температура (38, 5— 40, 0°), сильная мышечная боль, особенно в конечностях и спине, боли в костях и суставах (ломота во всем теле), боли при движении глаз, светобоязнь, потливость, значительная слабость, головокружение и шум в ушах.
Клиническая картина Температура остается высокой, принимая постоянный характер, но может быть и неправильной с колебаниями между утренней и вечерней в пределах 1, 5— 2, 5°. Носовые кровотечения, герпес вокруг носовых отверстий и на губах, насморк, иногда слезотечение. Возможны точечные геморрагии на коже.

Клиническая картина. Лихорадочный период при неосложненном гриппе обычно длится от 2 до 4 дней (в 80— 85% случаев). Общий токсикоз настолько значителен, что после падения температуры еще в течение нескольких дней остается резкая слабость. Через 6 дней наступает полное выздоровление.
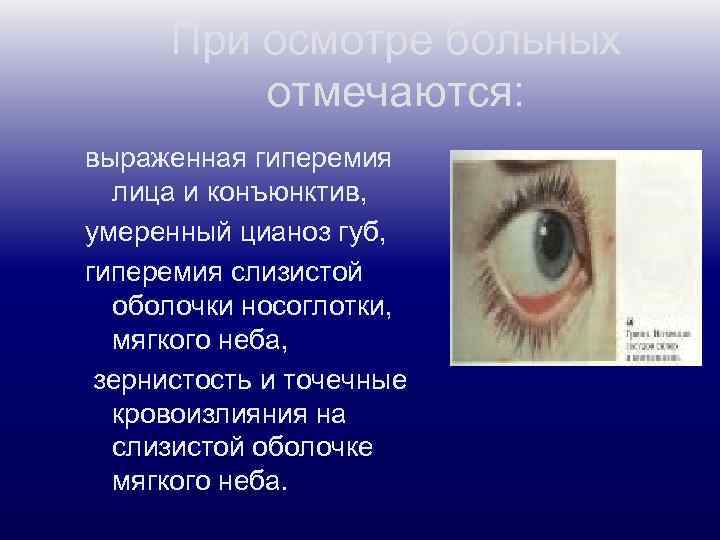
При осмотре больных отмечаются: выраженная гиперемия лица и конъюнктив, умеренный цианоз губ, гиперемия слизистой оболочки носоглотки, мягкого неба, зернистость и точечные кровоизлияния на слизистой оболочке мягкого неба.

Особенности гриппа у детей У детей до 1 года могут сразу развиваться: явления резкого нейротоксикоза с неоднократной рвотой, синдромом менингизма, судорогами, резкой адинамией, причем нередко при субфебрильной и даже нормальной температуре в первый день болезни. Черты лица заостряются, кожные покровы бледные. Затем температура повышается, достигая высоких цифр. Нередко отмечается ларингит, который может сопровождаться приступами удушья и лающего хриплого кашля. У детей старше 4 лет грипп напоминает течение болезни у взрослых.

В полости рта появляется гиперемия, отечность и специфическая зернистость лимфоидных элементов миндалин, петехиальная сыпь на небных дужках, язык обложен налетом, десны гиперемированы и отечны. Возможно образование отдельных эрозий.

Ветряная оспа— инфекционное заболевание, характеризующееся лихорадкой и сыпью на коже и слизистых оболочках в виде мелких пузырьков с прозрачным содержимым.
Этиология. Возбудитель — вирус группы герпеса (идентичен возбудителю опоясывающего герпеса — herpes zoster). Вирус летуч, во внешней среде неустойчив, для животных не патогенен.

Эпидемиология. Источник инфекции — больной, заразный за 1— 2 дня до начала заболевания, а также в период появления сыпи; иногда — больной опоясывающим герпесом. Заражение происходит воздушно-капельным путем, возможен трансплацентарный путь передачи заболевания, если женщина во время беременности болеет ветряной оспой.
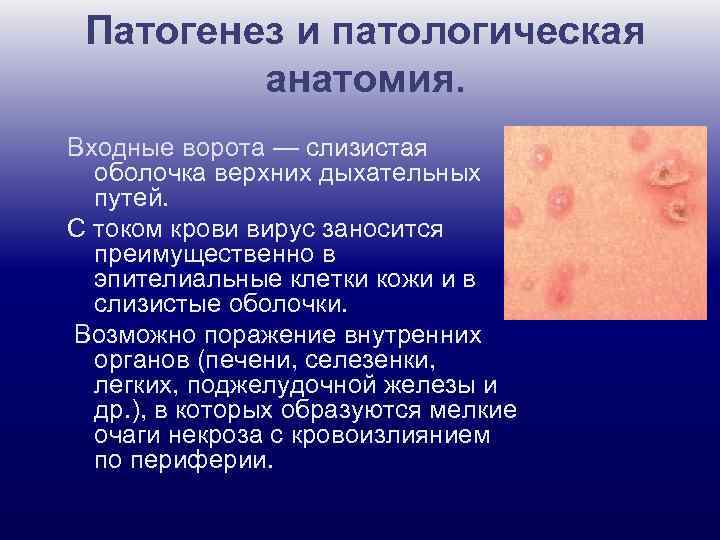
Патогенез и патологическая анатомия. Входные ворота — слизистая оболочка верхних дыхательных путей. С током крови вирус заносится преимущественно в эпителиальные клетки кожи и в слизистые оболочки. Возможно поражение внутренних органов (печени, селезенки, легких, поджелудочной железы и др. ), в которых образуются мелкие очаги некроза с кровоизлиянием по периферии.
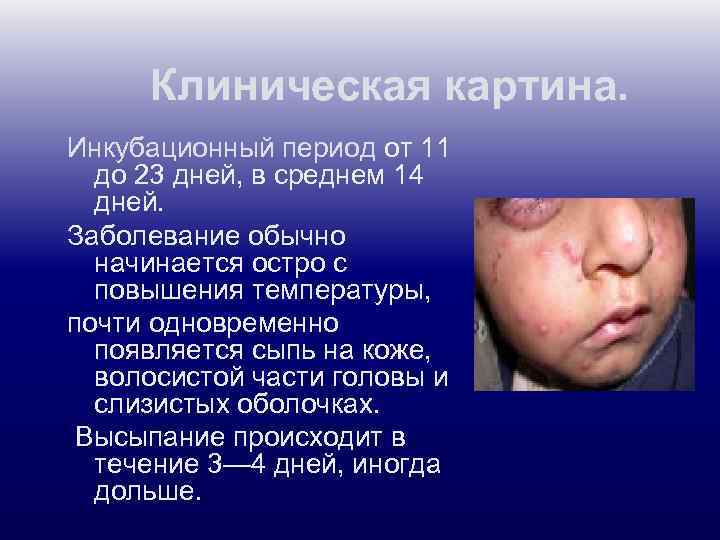
Клиническая картина. Инкубационный период от 11 до 23 дней, в среднем 14 дней. Заболевание обычно начинается остро с повышения температуры, почти одновременно появляется сыпь на коже, волосистой части головы и слизистых оболочках. Высыпание происходит в течение 3— 4 дней, иногда дольше.

Первичный элемент сыпи — мелкое пятно или папула (узелок), которые очень быстро (через несколько часов) превращаются в везикулу (пузырек) с гиперемией вокруг нее. Ветряночные пузырьки круглой формы располагаются на неинфильтрированной коже, через 1— 3 дня лопаются, подсыхают. Подсыхание пузырька начинается с центра, затем он постепенно превращается в плотную корочку, после отпадания которой рубцов не бывает. на коже одновременно можно видеть элементы высыпаний на разных стадиях развития (пятно, узелок, пузырек, корочка) — так называемый ложный полиморфизм сыпи.

Дифференциальная диагностика со строфулюсом и стрептодермией При строфулюсе высыпания в виде красных, сильно зудящих папул появляются главным образом на конечностях, в поясничной области, на ягодицах, температура при этом нормальная. При импетигинозной стрептодермии содержимое пузырьков серозногнойное, корочки имеют соломенножелтый цвет, общее состояние ребенка не страдает, температура нормальная.
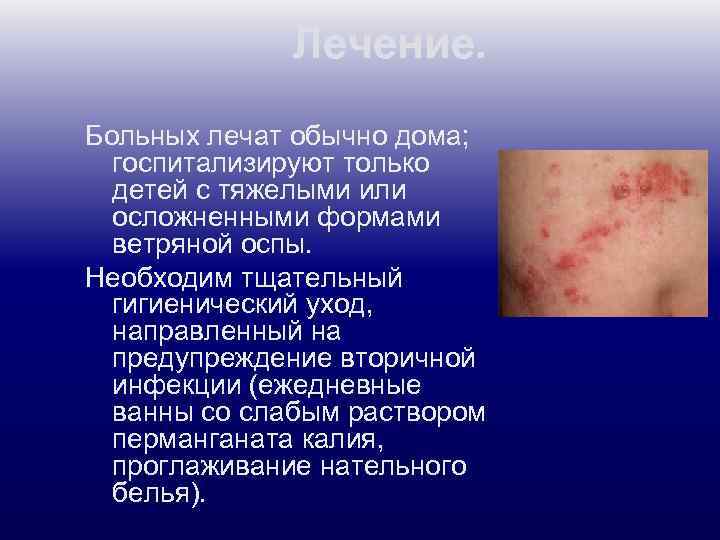
Лечение. Больных лечат обычно дома; госпитализируют только детей с тяжелыми или осложненными формами ветряной оспы. Необходим тщательный гигиенический уход, направленный на предупреждение вторичной инфекции (ежедневные ванны со слабым раствором перманганата калия, проглаживание нательного белья).
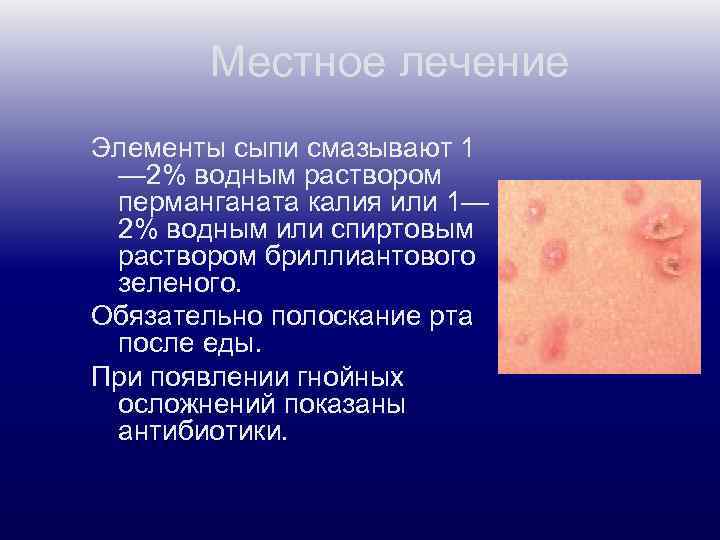
Местное лечение Элементы сыпи смазывают 1 — 2% водным раствором перманганата калия или 1— 2% водным или спиртовым раствором бриллиантового зеленого. Обязательно полоскание рта после еды. При появлении гнойных осложнений показаны антибиотики.

Корь — острая инфекционная болезнь, сопровождающаяся интоксикацией, катаральным воспалением слизистых оболочек верхних дыхательных путей и глаз, пятнисто-папулезной сыпью.
Этиология. Возбудитель кори — вирус семейства Paramyxoviridae рода Morbillivinis. Вирус обладает: гемагглютинирующей, гемолитической и симпластообразующей активностью; не стоек: при комнатной температуре он погибает через 3— 4 ч, патогенные свойства теряет уже через несколько минут, быстро гибнет под действием солнечного света и Уф-лучей. Его можно выделить из крови и из носоглоточной слизи заболевшего в продромальном периоде и в первые дни высыпания.

Эпидемиология Корь — одна из самых распространенных инфекционных болезней на земном шаре. Она встречается повсеместно. Заболевания корью регистрируются круглый год, но наибольшее число их приходится на осенне-зимний и весенний периоды. Болеют люди любого возраста, чаще дети 4— 5 лет. У детей первых 6 мес. жизни корь встречается редко.
Патогенез Возбудитель проникает в организм через слизистые оболочки верхних дыхательных путей и глаз. Вирус попадает в подслизистую оболочку и лимфатические узлы, где и происходит его первичная репликация, затем он поступает в кровь. Возбудитель К. имеет тропизм к ц. н. с. , дыхательной и пищеварительной системам.
Клиническая картина Инкубационный период от 8 до 17 дней; у лиц, получивших с профилактической целью иммуноглобулин, он увеличивается до 21 дня. Различают типичную и атипичную Корь. При типичной кори выделяют 3 периода болезни: *-продромальный (катаральный) *-высыпания *-пигментации.
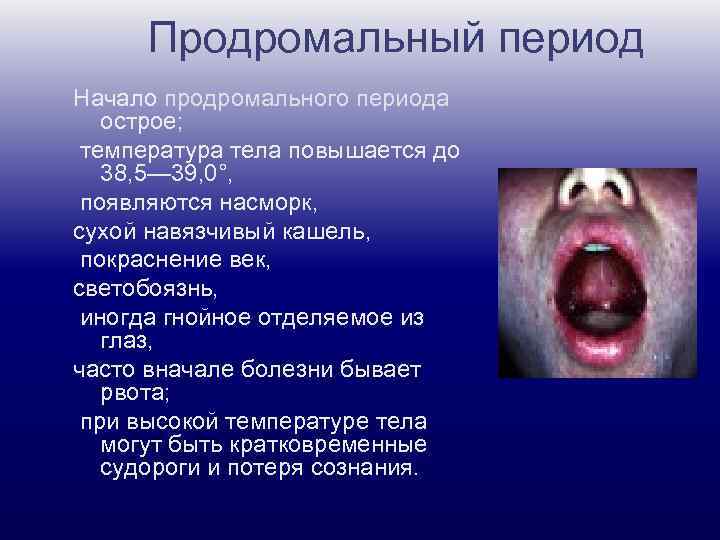
Продромальный период Начало продромального периода острое; температура тела повышается до 38, 5— 39, 0°, появляются насморк, сухой навязчивый кашель, покраснение век, светобоязнь, иногда гнойное отделяемое из глаз, часто вначале болезни бывает рвота; при высокой температуре тела могут быть кратковременные судороги и потеря сознания.
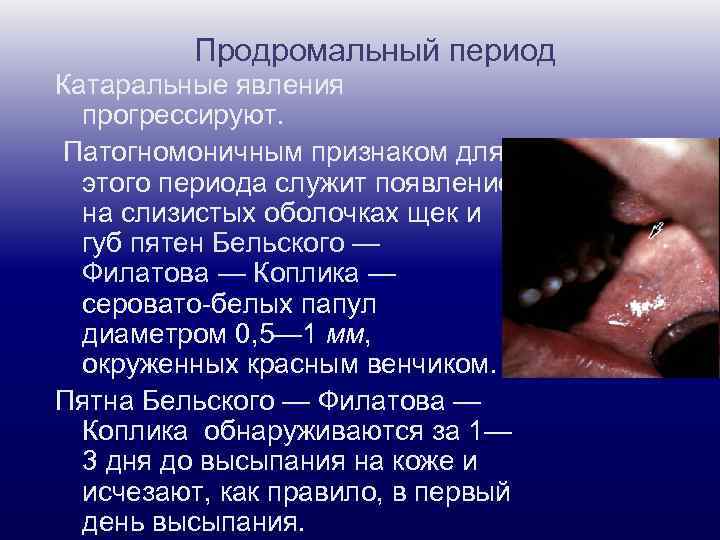
Продромальный период Катаральные явления прогрессируют. Патогномоничным признаком для этого периода служит появление на слизистых оболочках щек и губ пятен Бельского — Филатова — Коплика — серовато-белых папул диаметром 0, 5— 1 мм, окруженных красным венчиком. Пятна Бельского — Филатова — Коплика обнаруживаются за 1— 3 дня до высыпания на коже и исчезают, как правило, в первый день высыпания.

Продромальный период На слизистой оболочке мягкого и твердого неба за 1— 2 дня до высыпания возникает энантема (мелкие розовато-красные пятна). Иногда на коже наблюдается точечная или пятнистая необильная сыпь, исчезающая с появлением типичной коревой сыпи. Продромальный период продолжается 3— 4 дня, иногда 5— 7 дней.

Период высыпаний Период высыпания начинается, как правило, на 4— 5 -й день болезни, он характеризуется: новым, более высоким подъемом температуры и появлением пятнисто-папулезной сыпи на фоне неизмененной кожи. Первые элементы сыпи возникают за ушами, на спинке носа в виде мелких розовых пятен, число и размер которых, как правило, быстро увеличивается. К концу первых суток сыпь покрывает лицо и шею и в виде отдельных элементов локализуется на груди и верхней части спины.

Период высыпаний На вторые сутки сыпь распространяется на туловище и проксимальную часть верхних конечностей, а на третьи сутки полностью покрывает верхние и нижние конечности. Сыпь может быть обильной, сливной или, наоборот, очень скудной в виде отдельных элементов; иногда она имеет геморрагический характер. В периоде высыпания нередко наблюдаются рудиментарные делириозные расстройства с устрашающими галлюцинациями

Период пигментации Ø Ø Ø Ø При неосложненном течении болезни на 3— 4 -й день после появления сыпи начинается период пигментации: температура тела нормализуется, состояние больного улучшается, катаральные явления постепенно исчезают, сыпь начинает тускнеть, приобретает коричневый цвет. Длительность периода пигментации 7— 10 дней. Наряду с пигментацией появляется мелкое отрубевидное шелушение кожи.
Классификация кори по тяжести По тяжести типичная К. может быть легкой, среднетяжелой и тяжелой. Тяжесть заболевания определяется выраженностью интоксикации, степенью поражения органов дыхания и характером сыпи.
Осложнения. Чаще встречаются: *ларингит, *ларинготрахеобронхит, *пневмония, *отит, *стоматит, *энтероколит. Редкими, но очень тяжелыми осложнениями являются энцефалит и менингит.

Диагностика Диагноз не представляет затруднений в типичных случаях кори, когда имеются: пятна Бельского — Филатова — Коплика на слизистых оболочках щек и губ, характерных только для К. , катаральное воспаление верхних дыхательных путей и конъюнктив с последующим этапным высыпанием пятнисто-папулезной сыпи на фоне неизмененной кожи. При исследовании крови в продромальном периоде выявляют умеренный лейкоцитоз, в периоде высыпания — лейкопению.
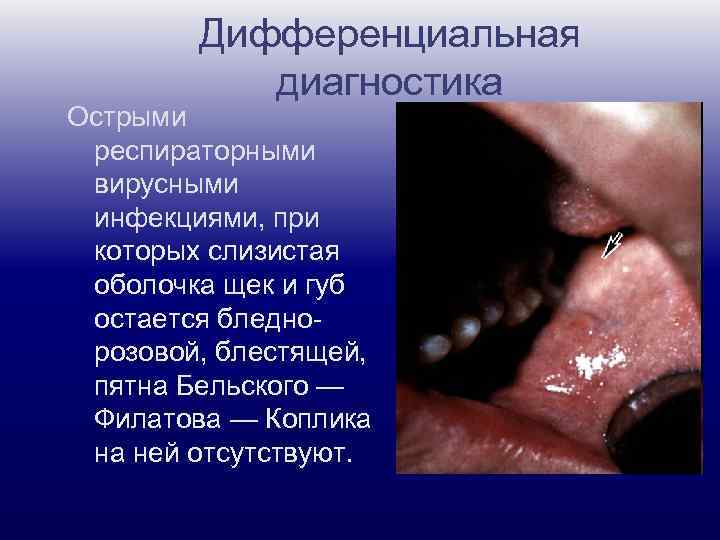
Дифференциальная диагностика Острыми респираторными вирусными инфекциями, при которых слизистая оболочка щек и губ остается бледнорозовой, блестящей, пятна Бельского — Филатова — Коплика на ней отсутствуют.

Лечение проводят в основном в домашних условиях. Постельный режим рекомендуется соблюдать в течение всего лихорадочного периода и в первые 2 — 3 дня после снижения температуры тела. Госпитализируют больных с тяжелым течением кори, при осложнениях и в тех случаях, когда дома невозможно организовать соответствующий уход. Госпитализация осуществляется в мельцеровские боксы или в 1— 2 местные полубоксированные палаты.

Лечение ® ® ® Общее лечение: Диета во время лихорадочного периода молочно-растительная, при нормализации температуры питание должно быть полноценным, витаминизированным, соответствующим возрасту. Гигиенические ванны показаны в любом периоде заболевания. Местное лечение: Несколько раз в день следует промывать глаза теплой кипяченой водой или 2% раствором гидрокарбоната натрия. При гнойном отделяемом в конъюнктивальные мешки закапывают 30% раствор сульфацилнатрия и масляный раствор витамина А (по 2 капли 3— 4 раза в день).

Профилактика. Основной профилактической мерой является активная иммунизация живой коревой вакциной детей, не болевших корью. 2. Для предупреждения распространения Кори большое значение имеют раннее выявление и изоляция больных. 3. Дезинфекцию в очаге в связи с нестойкостью вируса не проводят. 1.

Краснуха — острая инфекционная болезнь, характеризующаяся ® пятнистыми, реже папулезными высыпаниями на коже, ® незначительными катаральными явлениями со стороны верхних дыхательных путей и конъюнктив, ® увеличением периферических лимфатических узлов, особенно затылочных и латеральных шейных.
Этиология Возбудитель — вирус, содержащий РНК; чувствителен к эфиру, инактивируется при t° 56° в течение 1 ч. 2. В замороженном состоянии сохраняет инфекционную активность в течение нескольких лет. 1.
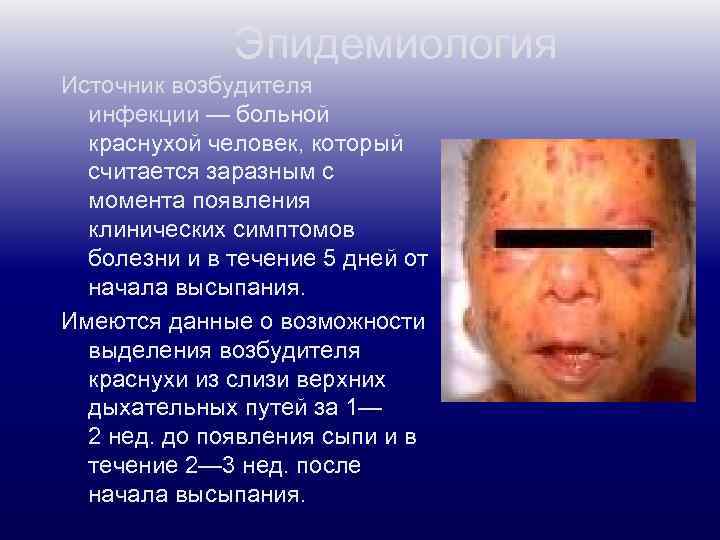
Эпидемиология Источник возбудителя инфекции — больной краснухой человек, который считается заразным с момента появления клинических симптомов болезни и в течение 5 дней от начала высыпания. Имеются данные о возможности выделения возбудителя краснухи из слизи верхних дыхательных путей за 1— 2 нед. до появления сыпи и в течение 2— 3 нед. после начала высыпания.

Эпидемиология Заражение происходит воздушно-капельным путем. Возможна трансплацентарная передача возбудителя. Восприимчивость к краснухе высокая. Наиболее часто болеют дети 2— 9 лет.
Патогенез ® ® ® Возбудитель проникает в организм через слизистую оболочку верхних дыхательных путей. Первично размножается в шейных лимфатических узлах. Через 1 нед. после заражения попадает в кровь. В ответ на циркуляцию вируса возникают поражения лимфатической ткани, в крови появляются вируснейтрализующие антитела. Иммунитет после перенесенного заболевания пожизненный.
Клиническая картина Инкубационный период продолжается 15— 24 дня. Чаще клинические проявления возникают через 16— 18 дней после контакта с больным краснухой. Общее состояние нарушается незначительно. Температура тела обычно субфебрильная, редко выше 38°.
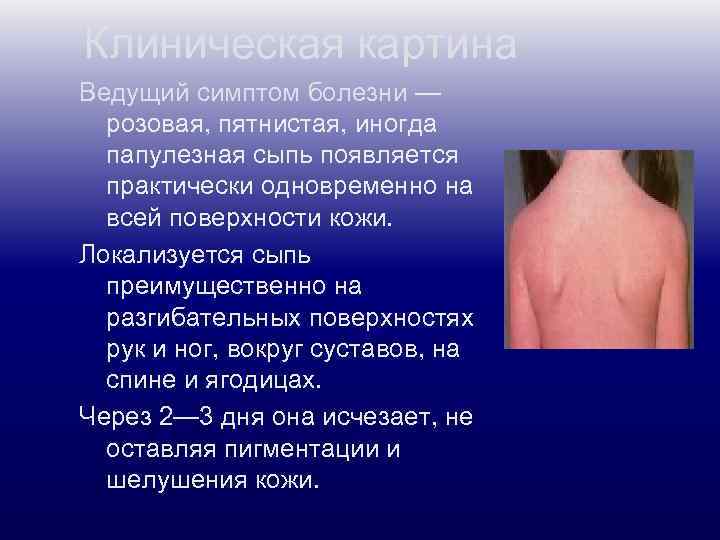
Клиническая картина Ведущий симптом болезни — розовая, пятнистая, иногда папулезная сыпь появляется практически одновременно на всей поверхности кожи. Локализуется сыпь преимущественно на разгибательных поверхностях рук и ног, вокруг суставов, на спине и ягодицах. Через 2— 3 дня она исчезает, не оставляя пигментации и шелушения кожи.

Клиническая картина Одновременно с высыпанием (иногда за 1— 2 дня до него) возникают слабо выраженные катаральные явления со стороны верхних дыхательных путей и конъюнктив. На слизистой оболочке мягкого и твердого неба, щек может появиться энантема. Периферические лимфатические узлы, особенно затылочные и латеральные шейные, увеличиваются до появления сыпи и сохраняют свои размеры некоторое время после ее исчезновения.

Диагностика Диагноз ставят на основании данных эпидемиологического анамнеза (контакт с больным краснухой) и характерной клинической картины. Для уточнения диагноза определяют титр вируснейтрализующих антител в сыворотке крови на 1— 3 -й день болезни и спустя 7— 10 дней. Подтверждает диагноз нарастание титра антител в 4 раза и более.

Лечение проводится обычно в домашних условиях. В периоде высыпания показан постельный режим. Питание обычное. Специальное лечение не проводится, иногда применяют симптоматические средства. При появлении признаков поражения ц. н. с. необходима срочная госпитализация.

Лечение При заболевании женщины краснухой в первые 3 мес. беременности для предотвращения рождения ребенка с пороками развития необходимо прерывание беременности. При контакте беременной с больным краснухой проводится повторное серологическое исследование, в случае прироста антител в 4 раза и более решается вопрос о прерывании беременности.

Местное лечение Антисептическую обработку полости рта следует проводить 2 -4 раза в день 2% растворами мирамистина или гексорала, крепким раствором чая, растворами ферментов. Тампонами, смоченными антисептиками, следует удалять мягкие налеты на поверхности зубов, а межзубные промежутки промывать с помощью шприца с тупой иглой этими же растворами. Для заживления изъязвлений слизистой оболочки применяют кератопластические средства (масло шиповника, облепихи, витамин А)

Рецепты Скарлатина Rp. : Sol. Furacilini 0, 5% - 250 ml D. S. Полоскание Ampicillini 0, 25 D. t. d. N. 20 in tabl. S. По 2 табл. 4 раза в день за 1 ч до еды. Дифтерия Rp. : Seri antidiphtherici 20000 ME D. t. d. N 10 in amp. S. Rp. : Benzylpenicillini natrii 125000 ED D. t. d. N 10 in lagentis S.

Список использованной литературы I. III. Терапевтическая стоматология детского возраста. Н. В. Курякина Стоматология детского возраста. Л. С. Персин, В. М. Елизарова, С. В. Дьякова Стоматология детского возраста. Т. Ф. Виноградова
инфекционные заболевания.ppt