СКВ_васк.pptx
- Количество слайдов: 77
 Поражение почек при системной красной волчанке и системных васкулитах у детей и подростков А. Н. Цыгин, НЦЗД РАМН Москва
Поражение почек при системной красной волчанке и системных васкулитах у детей и подростков А. Н. Цыгин, НЦЗД РАМН Москва
 Американская ревматологическая ассоциация. Критерии СКВ (1992) Сыпь в виде «бабочки» Дискоидная эритема Фоточувствительность Стоматит Артриты Серозиты (плеврит, перикардит) Протеинурия > 0. 5 г/сут или эритроцитарные цилиндры Судороги или психоз Гемолитическая анемия, лейкопения < 4000/мм 3, лимфопения < 1500/мм 3, тромбоцитопения (< 100 000 мм³ Антинуклеарные антитела Антитела к двуспиральной ДНК или анти-Sm антитела или негативные TPI/VDRL или позитивные LE-клетки
Американская ревматологическая ассоциация. Критерии СКВ (1992) Сыпь в виде «бабочки» Дискоидная эритема Фоточувствительность Стоматит Артриты Серозиты (плеврит, перикардит) Протеинурия > 0. 5 г/сут или эритроцитарные цилиндры Судороги или психоз Гемолитическая анемия, лейкопения < 4000/мм 3, лимфопения < 1500/мм 3, тромбоцитопения (< 100 000 мм³ Антинуклеарные антитела Антитела к двуспиральной ДНК или анти-Sm антитела или негативные TPI/VDRL или позитивные LE-клетки
 Базовая серологическая диагностика СКВ • • • Антитела к двуспиральной ДНК Антинуклеарный фактор Низкий С 3 Низкий С 4 Дополнительные: Анти-RO, Анти-SA, Анти. Hep-2 и др.
Базовая серологическая диагностика СКВ • • • Антитела к двуспиральной ДНК Антинуклеарный фактор Низкий С 3 Низкий С 4 Дополнительные: Анти-RO, Анти-SA, Анти. Hep-2 и др.
 Эпидемиология СКВ у детей • Встречаемость F 0. 2 - 0. 4 случая в год на 100, 000 детей <16 лет • Поражение почек у 60 -80% на ранних стадиях болезни. » Cameron. Pediatr Nephrol. 1994. • 90% люпус-нефрита развивается на 1 году болезни
Эпидемиология СКВ у детей • Встречаемость F 0. 2 - 0. 4 случая в год на 100, 000 детей <16 лет • Поражение почек у 60 -80% на ранних стадиях болезни. » Cameron. Pediatr Nephrol. 1994. • 90% люпус-нефрита развивается на 1 году болезни
 American College of Rheumatology пересмотр критериев классификации СКВ: поражение почек • Нефрит u. Персистирующая протеинурия – > 0. 5 г в день или – > 3+ по тест-полоске при отсутствии количественного метода • Или u. Клеточные цилиндры – Эритроцитарные, зернистые, канальцевые, гемоглобуновые или смешанные
American College of Rheumatology пересмотр критериев классификации СКВ: поражение почек • Нефрит u. Персистирующая протеинурия – > 0. 5 г в день или – > 3+ по тест-полоске при отсутствии количественного метода • Или u. Клеточные цилиндры – Эритроцитарные, зернистые, канальцевые, гемоглобуновые или смешанные
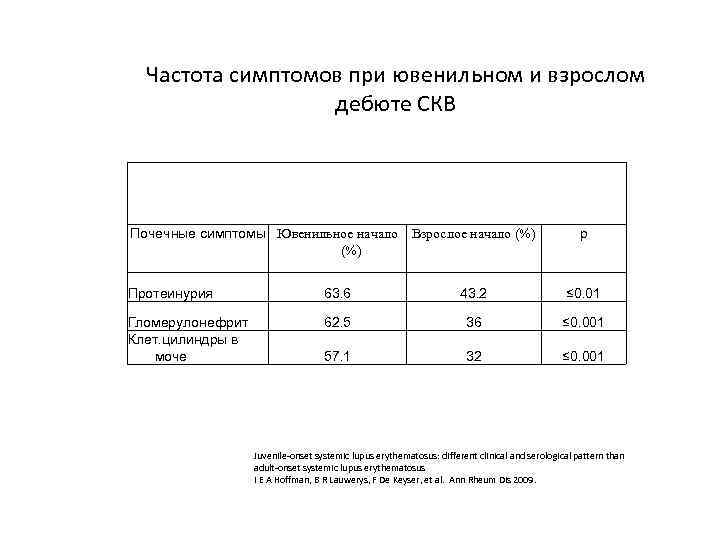 Частота симптомов при ювенильном и взрослом дебюте СКВ Почечные симптомы Ювенильное начало Взрослое начало (%) p Протеинурия 63. 6 43. 2 ≤ 0. 01 Гломерулонефрит Клет. цилиндры в моче 62. 5 36 ≤ 0. 001 57. 1 32 ≤ 0. 001 Juvenile-onset systemic lupus erythematosus: different clinical and serological pattern than adult-onset systemic lupus erythematosus I E A Hoffman, B R Lauwerys, F De Keyser, et al. Ann Rheum Dis 2009.
Частота симптомов при ювенильном и взрослом дебюте СКВ Почечные симптомы Ювенильное начало Взрослое начало (%) p Протеинурия 63. 6 43. 2 ≤ 0. 01 Гломерулонефрит Клет. цилиндры в моче 62. 5 36 ≤ 0. 001 57. 1 32 ≤ 0. 001 Juvenile-onset systemic lupus erythematosus: different clinical and serological pattern than adult-onset systemic lupus erythematosus I E A Hoffman, B R Lauwerys, F De Keyser, et al. Ann Rheum Dis 2009.
 ISN/RPS классификация волчаночного нефрита (2003) Минимальный мезангиальный ВН Мезангиальный пролиферативный ВН Фокальный ВН Диффузный сегментарный (IV-S) или глобальный (IV-G) ВН. • Класс V Мембранозный ВН • Класс VI Распространенный склерозирующий ВН • • Класс III Класс IV
ISN/RPS классификация волчаночного нефрита (2003) Минимальный мезангиальный ВН Мезангиальный пролиферативный ВН Фокальный ВН Диффузный сегментарный (IV-S) или глобальный (IV-G) ВН. • Класс V Мембранозный ВН • Класс VI Распространенный склерозирующий ВН • • Класс III Класс IV
 Normal glomerulus
Normal glomerulus
 Класс I и II • Мезангиальные изменения • Нормальные гломерулы или увеличение мезангиального матрикса и клеток • Депозиты на ИФ и ЭМ Normal glomerulus
Класс I и II • Мезангиальные изменения • Нормальные гломерулы или увеличение мезангиального матрикса и клеток • Депозиты на ИФ и ЭМ Normal glomerulus
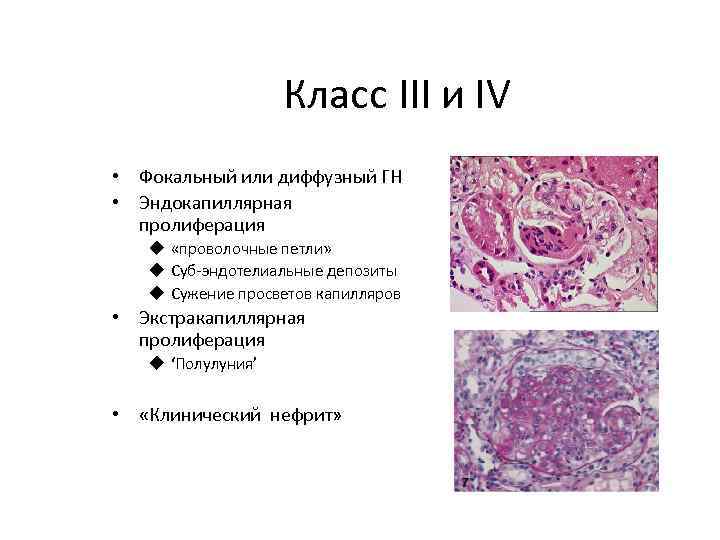 Класс III и IV • Фокальный или диффузный ГН • Эндокапиллярная пролиферация u «проволочные петли» u Суб-эндотелиальные депозиты u Сужение просветов капилляров • Экстракапиллярная пролиферация u ‘Полулуния’ • «Клинический нефрит»
Класс III и IV • Фокальный или диффузный ГН • Эндокапиллярная пролиферация u «проволочные петли» u Суб-эндотелиальные депозиты u Сужение просветов капилляров • Экстракапиллярная пролиферация u ‘Полулуния’ • «Клинический нефрит»
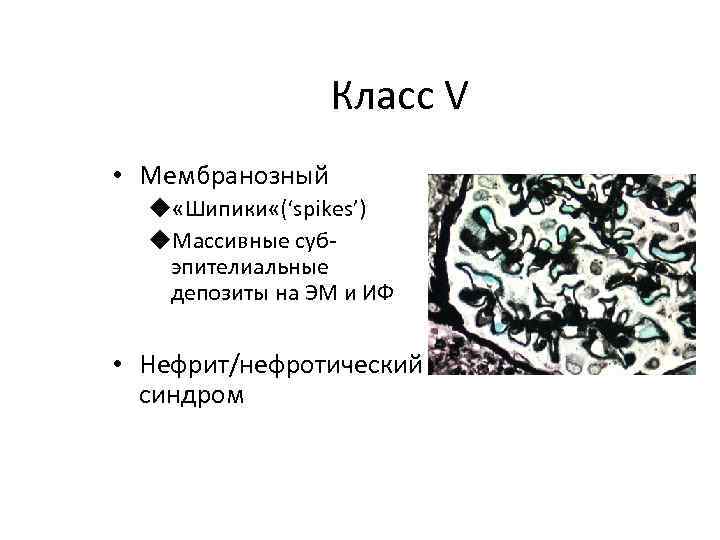 Класс V • Мембранозный u «Шипики «(‘spikes’) u. Массивные субэпителиальные депозиты на ЭМ и ИФ • Нефрит/нефротический синдром
Класс V • Мембранозный u «Шипики «(‘spikes’) u. Массивные субэпителиальные депозиты на ЭМ и ИФ • Нефрит/нефротический синдром
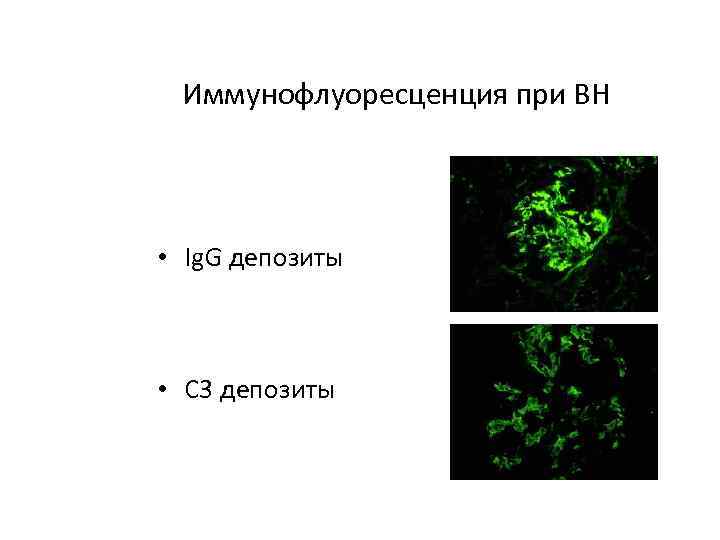 Иммунофлуоресценция при ВН • Ig. G депозиты Ig G • C 3 депозиты C 3
Иммунофлуоресценция при ВН • Ig. G депозиты Ig G • C 3 депозиты C 3
 Прогноз при IV классе ВН • Наихудший прогноз без лечения u 17% пятилетней выживаемости в 1953 -1969 • С лечением - лучше u 82% в начале 1990 -х » Flanc RS et al. Treatment for lupus nephritis. Cochrane Database of Systematic Reviews 2004
Прогноз при IV классе ВН • Наихудший прогноз без лечения u 17% пятилетней выживаемости в 1953 -1969 • С лечением - лучше u 82% в начале 1990 -х » Flanc RS et al. Treatment for lupus nephritis. Cochrane Database of Systematic Reviews 2004
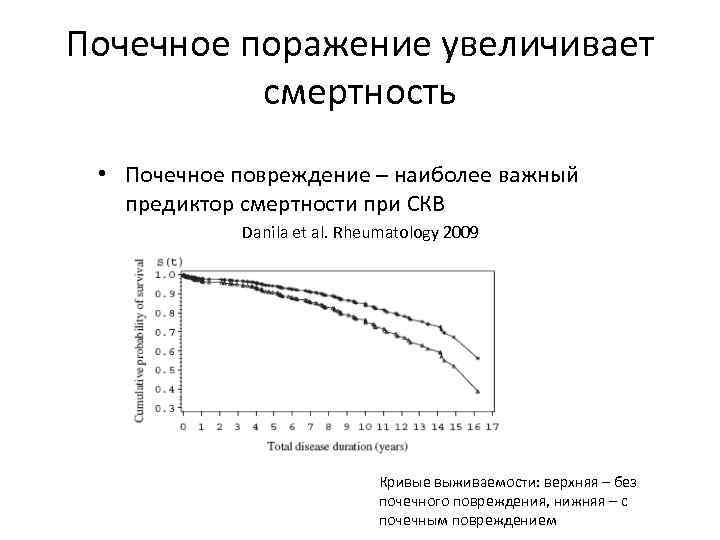 Почечное поражение увеличивает смертность • Почечное повреждение – наиболее важный предиктор смертности при СКВ Danila et al. Rheumatology 2009 Кривые выживаемости: верхняя – без почечного повреждения, нижняя – с почечным повреждением
Почечное поражение увеличивает смертность • Почечное повреждение – наиболее важный предиктор смертности при СКВ Danila et al. Rheumatology 2009 Кривые выживаемости: верхняя – без почечного повреждения, нижняя – с почечным повреждением
 Цели лечения волчаночного нефрита • Индукция ремиссии • Поддержание ремиссии FМинимизация побочных эффектовeffects – – – Инфекции Herpes zoster Инфертильность Костномозговая токсичность Хим. цистит Злокачественные заболевания
Цели лечения волчаночного нефрита • Индукция ремиссии • Поддержание ремиссии FМинимизация побочных эффектовeffects – – – Инфекции Herpes zoster Инфертильность Костномозговая токсичность Хим. цистит Злокачественные заболевания
 Препараты для лечения волчаночного нефрита • • • Стероиды Циклофосфамид Азатиоприн ММФ Циклоспорин А Биологические агенты (ритуксимаб)
Препараты для лечения волчаночного нефрита • • • Стероиды Циклофосфамид Азатиоприн ММФ Циклоспорин А Биологические агенты (ритуксимаб)
 Cochrane Database Systematic Review - 2004. Лечение люпус-нефрита • Высокие и низкие дозы ЦФ • Внутривенный и пероральный ЦФ • Длительная и короткая терапия ЦФ u. Нет различий в исходах u. Нет различий в побочных эффектах
Cochrane Database Systematic Review - 2004. Лечение люпус-нефрита • Высокие и низкие дозы ЦФ • Внутривенный и пероральный ЦФ • Длительная и короткая терапия ЦФ u. Нет различий в исходах u. Нет различий в побочных эффектах
 Cochrane Database Systematic Review - 2004. Лечение волчаночного нефрита. • Заключение экспертов: FЦиклофосфамид и стероиды являются лучшим средством для сохранения почечных функций при пролиферативном ВН. FЖелательно минимизировать дозы и длительность лечения без снижения эффективности для предотвращения гонадотоксичности.
Cochrane Database Systematic Review - 2004. Лечение волчаночного нефрита. • Заключение экспертов: FЦиклофосфамид и стероиды являются лучшим средством для сохранения почечных функций при пролиферативном ВН. FЖелательно минимизировать дозы и длительность лечения без снижения эффективности для предотвращения гонадотоксичности.
 Азатиоприн v. Циклофосфамида как терапия индукции. Dutch Working Party on Systemic Lupus Erythematosus. KI 2006 A. Больные с удвоением креатинина Aza > CYC B. Отсутствие рецидивов CYC > Aza C. Отсутствие неэффективности лечения, рецидива и смерти CYC > Aza
Азатиоприн v. Циклофосфамида как терапия индукции. Dutch Working Party on Systemic Lupus Erythematosus. KI 2006 A. Больные с удвоением креатинина Aza > CYC B. Отсутствие рецидивов CYC > Aza C. Отсутствие неэффективности лечения, рецидива и смерти CYC > Aza
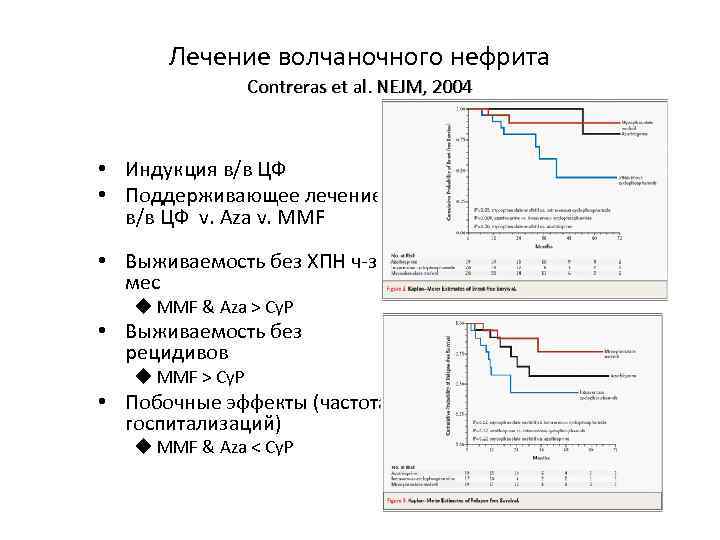 Лечение волчаночного нефрита Contreras et al. NEJM, 2004 • Индукция в/в ЦФ • Поддерживающее лечение в/в ЦФ v. Aza v. MMF • Выживаемость без ХПН ч-з 72 мес u MMF & Aza > Cy. P • Выживаемость без рецидивов u MMF > Cy. P • Побочные эффекты (частота госпитализаций) u MMF & Aza < Cy. P
Лечение волчаночного нефрита Contreras et al. NEJM, 2004 • Индукция в/в ЦФ • Поддерживающее лечение в/в ЦФ v. Aza v. MMF • Выживаемость без ХПН ч-з 72 мес u MMF & Aza > Cy. P • Выживаемость без рецидивов u MMF > Cy. P • Побочные эффекты (частота госпитализаций) u MMF & Aza < Cy. P
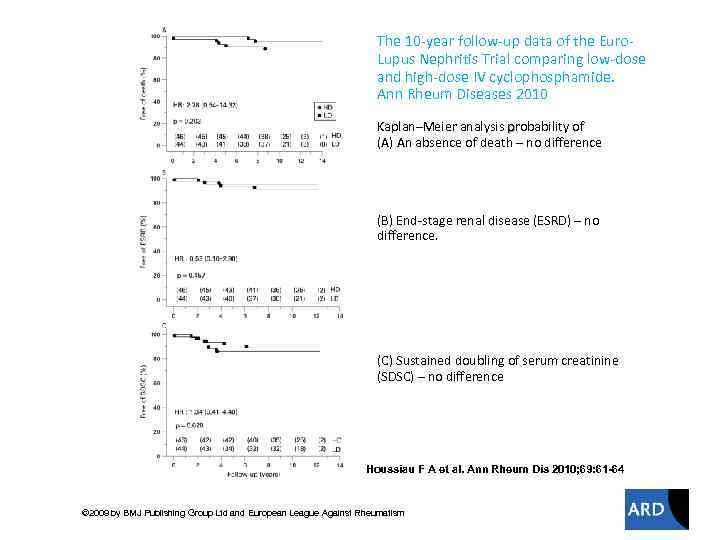 The 10 -year follow-up data of the Euro. Lupus Nephritis Trial comparing low-dose and high-dose IV cyclophosphamide. Ann Rheum Diseases 2010 Kaplan–Meier analysis probability of (A) An absence of death – no difference (B) End-stage renal disease (ESRD) – no difference. (C) Sustained doubling of serum creatinine (SDSC) – no difference Houssiau F A et al. Ann Rheum Dis 2010; 69: 61 -64 © 2009 by BMJ Publishing Group Ltd and European League Against Rheumatism
The 10 -year follow-up data of the Euro. Lupus Nephritis Trial comparing low-dose and high-dose IV cyclophosphamide. Ann Rheum Diseases 2010 Kaplan–Meier analysis probability of (A) An absence of death – no difference (B) End-stage renal disease (ESRD) – no difference. (C) Sustained doubling of serum creatinine (SDSC) – no difference Houssiau F A et al. Ann Rheum Dis 2010; 69: 61 -64 © 2009 by BMJ Publishing Group Ltd and European League Against Rheumatism
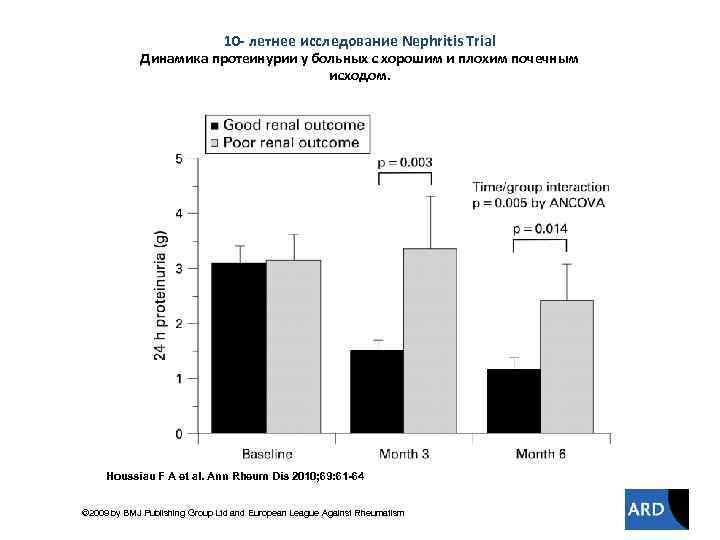 10 - летнее исследование Nephritis Trial Динамика протеинурии у больных с хорошим и плохим почечным исходом. Houssiau F A et al. Ann Rheum Dis 2010; 69: 61 -64 © 2009 by BMJ Publishing Group Ltd and European League Against Rheumatism
10 - летнее исследование Nephritis Trial Динамика протеинурии у больных с хорошим и плохим почечным исходом. Houssiau F A et al. Ann Rheum Dis 2010; 69: 61 -64 © 2009 by BMJ Publishing Group Ltd and European League Against Rheumatism
 Индукционная терапия ММФ приволчаночном нефрите. Метаанализ. Moore et al. CJASN, 2007. • 4 исследования - 268 больных с ВН – Достоверное снижение риска провала лечения ММФ по сравнению с ЦФ. – Риск смерти или т. ХПН может быть ниже при ММФ чем при ЦФ – Нет доказательств повышенного риска побочных эффектов при использовании ММФ. Relative risk (RR) for treatment failure for lupus nephritis treated with MMF compared with CYC (RCT). RR for death or ESRD for lupus nephritis treated with MMF compared with CYC using extended follow-up data (RCT).
Индукционная терапия ММФ приволчаночном нефрите. Метаанализ. Moore et al. CJASN, 2007. • 4 исследования - 268 больных с ВН – Достоверное снижение риска провала лечения ММФ по сравнению с ЦФ. – Риск смерти или т. ХПН может быть ниже при ММФ чем при ЦФ – Нет доказательств повышенного риска побочных эффектов при использовании ММФ. Relative risk (RR) for treatment failure for lupus nephritis treated with MMF compared with CYC (RCT). RR for death or ESRD for lupus nephritis treated with MMF compared with CYC using extended follow-up data (RCT).
 Исследование индукционной терапии ММФ vs в/в ЦФ Aspreva Lupus Management Study (ALMS) Международный двухфазовый рандомизированный контролитуемый трайл (индукция и поддержка). • Нет достоверных различий эффективности • – MMF 104/185 (56. 2%) v. IVCYC 98/185 (53. 0%) – У больных высокого риска, не белых, не азиатов ответ лучше на ММФ, чем на в/в ЦФ. • Нет достоверных различий в частоте побочных эффектов и инфекций. Appel G B et al. JASN 2009; 20: 1103 -1112
Исследование индукционной терапии ММФ vs в/в ЦФ Aspreva Lupus Management Study (ALMS) Международный двухфазовый рандомизированный контролитуемый трайл (индукция и поддержка). • Нет достоверных различий эффективности • – MMF 104/185 (56. 2%) v. IVCYC 98/185 (53. 0%) – У больных высокого риска, не белых, не азиатов ответ лучше на ММФ, чем на в/в ЦФ. • Нет достоверных различий в частоте побочных эффектов и инфекций. Appel G B et al. JASN 2009; 20: 1103 -1112
 ММФ при лечении детей и подростков с СКВ. Kazyra et al. Arch Dis Child 2010 • ММФ у 26 детей и подростков F 14 – индукционная и поддерживающая терапия ММФ (A) F 12 – перевод на ММФ с Аза (B) • 18/26 больных ВН подтвержден биопсией F Снижение альбуминурии и улучшение почечных функций в обеих группах
ММФ при лечении детей и подростков с СКВ. Kazyra et al. Arch Dis Child 2010 • ММФ у 26 детей и подростков F 14 – индукционная и поддерживающая терапия ММФ (A) F 12 – перевод на ММФ с Аза (B) • 18/26 больных ВН подтвержден биопсией F Снижение альбуминурии и улучшение почечных функций в обеих группах
 Ритуксимаб при системной красной волчанке. Системный обзор 188 случаев. Ramos-Casals et al. Lupus, 2009 • • 188 случаев опубликовано 103/188 с ВН Различные режимы применения Ритуксимаба Общая частота ответа на лечение 91%.
Ритуксимаб при системной красной волчанке. Системный обзор 188 случаев. Ramos-Casals et al. Lupus, 2009 • • 188 случаев опубликовано 103/188 с ВН Различные режимы применения Ритуксимаба Общая частота ответа на лечение 91%.
 Анти-B клеточная терапия у 19 больных с рефрактерной ювенильной СКВ. Podolskaya A et al. Arch Dis Child 2008 • 9 (48%) сниж. СКФ F 54 ml/min/1. 73 m 2, • 13 (68%) повышение альб/креат мочи F Среднее - 254 mg/mmol • После ритуксимаба • Улучшение СКФ F 68 ml/min/1. 73 m 2 (p=0. 07) • снижение альб/креат мочи F Чрез 3 и 18 мес (p=0. 002 и 0. 014)
Анти-B клеточная терапия у 19 больных с рефрактерной ювенильной СКВ. Podolskaya A et al. Arch Dis Child 2008 • 9 (48%) сниж. СКФ F 54 ml/min/1. 73 m 2, • 13 (68%) повышение альб/креат мочи F Среднее - 254 mg/mmol • После ритуксимаба • Улучшение СКФ F 68 ml/min/1. 73 m 2 (p=0. 07) • снижение альб/креат мочи F Чрез 3 и 18 мес (p=0. 002 и 0. 014)
 Ритуксимаб эффективен при ВН и позволяет снизить дозу стероидов. Ruth Pepper et al. NDT 2009. • • Больные с III/IV/V l классами ВН. Получали стероиды до развития ВН. • 18 больных > 1 года наблюдения • 14/18 (78%, ) – полная или частичная ремиссия • 12/18 (67%) сохранение ответа через 1 год • 6 б-ных отмена преднизолона • 6 – снижение дозы • 6 – на той же дозе (<10 vu)
Ритуксимаб эффективен при ВН и позволяет снизить дозу стероидов. Ruth Pepper et al. NDT 2009. • • Больные с III/IV/V l классами ВН. Получали стероиды до развития ВН. • 18 больных > 1 года наблюдения • 14/18 (78%, ) – полная или частичная ремиссия • 12/18 (67%) сохранение ответа через 1 год • 6 б-ных отмена преднизолона • 6 – снижение дозы • 6 – на той же дозе (<10 vu)
 Исследование LUNAR • Randomized, placebo-controlled LUpus Nephritis Assessment with Rituximab (LUNAR) trial – Эффективность в отношении нефрита: RTX 57% v. placebo 45. 9% » American Society of Nephrology (ASN) 2009.
Исследование LUNAR • Randomized, placebo-controlled LUpus Nephritis Assessment with Rituximab (LUNAR) trial – Эффективность в отношении нефрита: RTX 57% v. placebo 45. 9% » American Society of Nephrology (ASN) 2009.
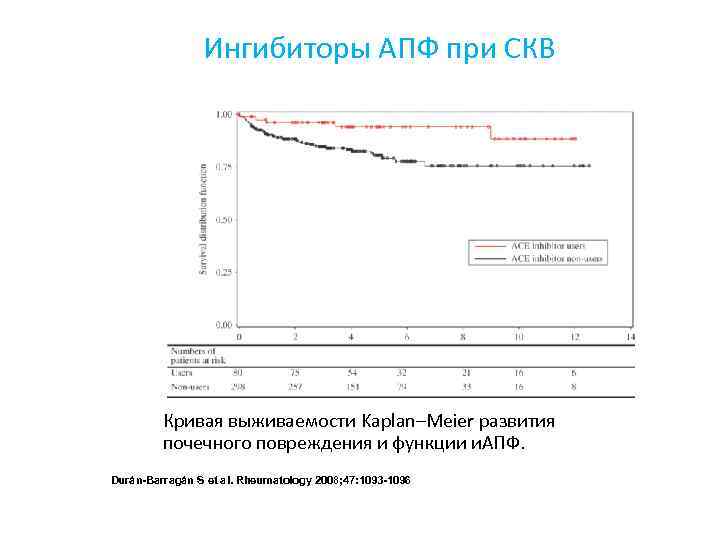 Ингибиторы АПФ при СКВ Кривая выживаемости Kaplan–Meier развития почечного повреждения и функции и. АПФ. Durán-Barragán S et al. Rheumatology 2008; 47: 1093 -1096
Ингибиторы АПФ при СКВ Кривая выживаемости Kaplan–Meier развития почечного повреждения и функции и. АПФ. Durán-Barragán S et al. Rheumatology 2008; 47: 1093 -1096
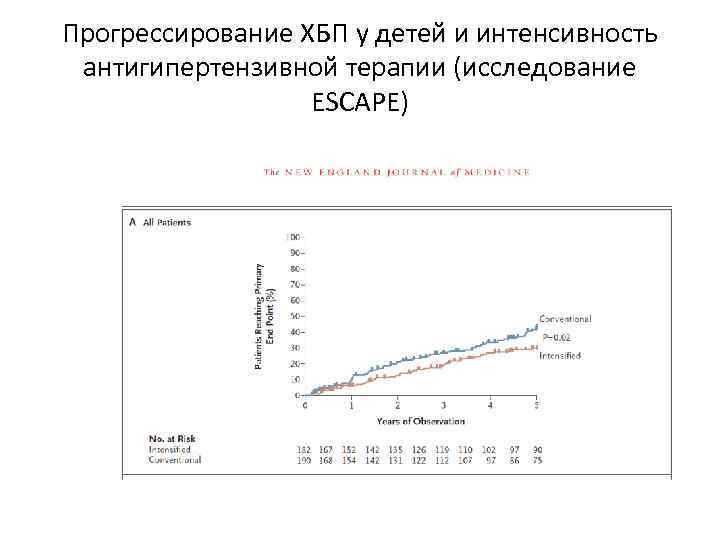 Прогрессирование ХБП у детей и интенсивность антигипертензивной терапии (исследование ESCAPE)
Прогрессирование ХБП у детей и интенсивность антигипертензивной терапии (исследование ESCAPE)
 ВАСКУЛИТЫ
ВАСКУЛИТЫ
 Классификация васкулитов Крупные сосуды: • Гигантоклеточный васкулит • Аортоартериит Takayasu Средние сосуды: • Узелковый полиартериит • Ассоциированный с вирусом гепатита В • FMF • Кожный узелковый полиартериит • Болезнь Kawasaki Средние и мелкие сосуды: • Грануломатоз Wegener • Синдром Churg-Strauss • Микроскопический полиангиит (полиартериит) • Васкулиты при заболеваниях соединительной ткани • Синдром Behcet Мелкие сосуды: • • Пурпура Henoch-Schoenlein Криоглобулинемический васкулит
Классификация васкулитов Крупные сосуды: • Гигантоклеточный васкулит • Аортоартериит Takayasu Средние сосуды: • Узелковый полиартериит • Ассоциированный с вирусом гепатита В • FMF • Кожный узелковый полиартериит • Болезнь Kawasaki Средние и мелкие сосуды: • Грануломатоз Wegener • Синдром Churg-Strauss • Микроскопический полиангиит (полиартериит) • Васкулиты при заболеваниях соединительной ткани • Синдром Behcet Мелкие сосуды: • • Пурпура Henoch-Schoenlein Криоглобулинемический васкулит
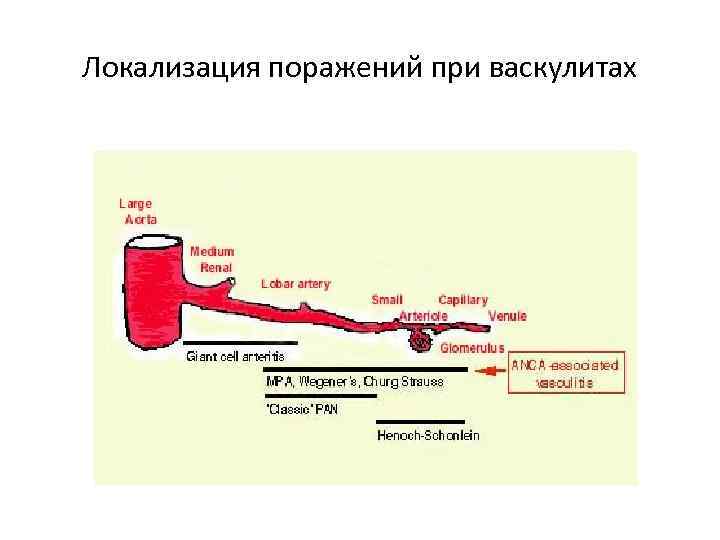 Локализация поражений при васкулитах
Локализация поражений при васкулитах
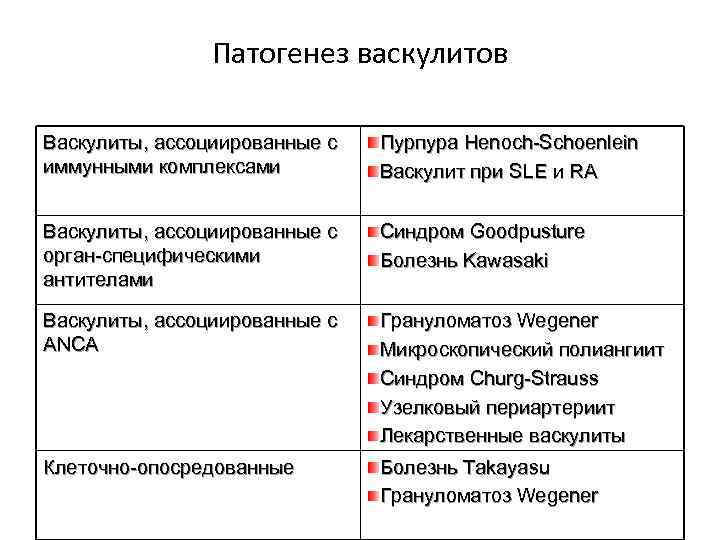 Патогенез васкулитов Васкулиты, ассоциированные с иммунными комплексами Пурпура Henoch-Schoenlein Васкулит при SLE и RA Васкулиты, ассоциированные с орган-специфическими антителами Синдром Goodpusture Болезнь Kawasaki Васкулиты, ассоциированные с ANCA Грануломатоз Wegener Микроскопический полиангиит Синдром Churg-Strauss Узелковый периартериит Лекарственные васкулиты Клеточно-опосредованные Болезнь Takayasu Грануломатоз Wegener
Патогенез васкулитов Васкулиты, ассоциированные с иммунными комплексами Пурпура Henoch-Schoenlein Васкулит при SLE и RA Васкулиты, ассоциированные с орган-специфическими антителами Синдром Goodpusture Болезнь Kawasaki Васкулиты, ассоциированные с ANCA Грануломатоз Wegener Микроскопический полиангиит Синдром Churg-Strauss Узелковый периартериит Лекарственные васкулиты Клеточно-опосредованные Болезнь Takayasu Грануломатоз Wegener
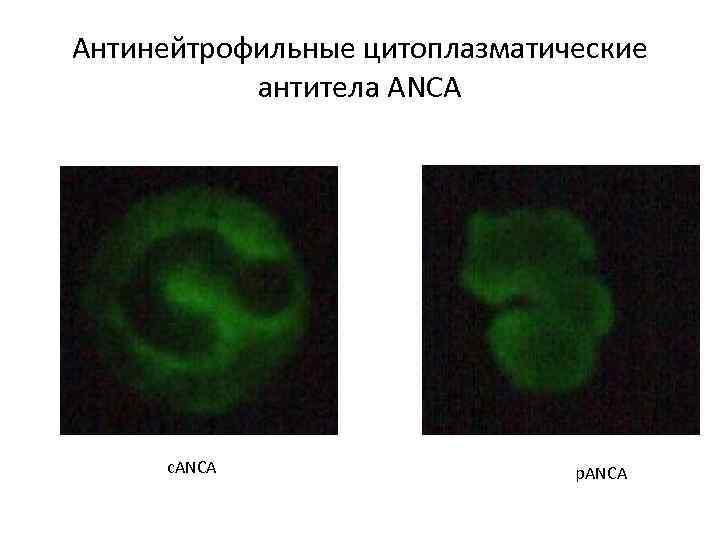 Антинейтрофильные цитоплазматические антитела ANCA c. ANCA p. ANCA
Антинейтрофильные цитоплазматические антитела ANCA c. ANCA p. ANCA
 Пурпура Henoch-Schoenlein • Анафилактоидная пурпура. • Мультисистемный васкулит микрососудов, проявляющийся поражением кожи, суставов, ЖКТ, почек. • Наиболее часто встречающийся среди детей васкулит (частота примерно 14 на 100. 000 детей). • Пик встречаемости приходится на детей 4 -5 лет, болеют чаще мальчики. • Сезонное повышение заболеваемости приходится на зиму и раннюю весну. • Васкулит с благоприятным исходом в подавляющем большинстве случаев не требует лечения (? ).
Пурпура Henoch-Schoenlein • Анафилактоидная пурпура. • Мультисистемный васкулит микрососудов, проявляющийся поражением кожи, суставов, ЖКТ, почек. • Наиболее часто встречающийся среди детей васкулит (частота примерно 14 на 100. 000 детей). • Пик встречаемости приходится на детей 4 -5 лет, болеют чаще мальчики. • Сезонное повышение заболеваемости приходится на зиму и раннюю весну. • Васкулит с благоприятным исходом в подавляющем большинстве случаев не требует лечения (? ).
 Механизм развития HSP • Отложение Ig. A-содержащих иммунных комплексов в стенках мелких сосудов с развитием лейкоцитокластного васкулита. • Отложение C 3 • Больше поражаются посткапиллярные венулы • Патогенез артралгий не известен • Абдоминальный синдром- васкулит мезентериальных сосудов и некрозы кишечной стенки • Поражение почек – депозиция Ig. A в мезангиуме. Отложение Ig. G может привести к образованию полулуний
Механизм развития HSP • Отложение Ig. A-содержащих иммунных комплексов в стенках мелких сосудов с развитием лейкоцитокластного васкулита. • Отложение C 3 • Больше поражаются посткапиллярные венулы • Патогенез артралгий не известен • Абдоминальный синдром- васкулит мезентериальных сосудов и некрозы кишечной стенки • Поражение почек – депозиция Ig. A в мезангиуме. Отложение Ig. G может привести к образованию полулуний
 HSP – клиническая картина • У всех пациентов отмечаются симметричные высыпания на разгибательных поверхностях. • В 1/3 случаев проявления преимущественно локализуются между коленным суставом и лодыжкой. • Абдоминальный синдром наблюдается в 75% случаев (от легкой колики до инвагинации и перфорации). • Вовлечение ЦНС – от головной боли до комы. • У мужчин может появляться припухлость яичек. • Поражение легких – в виде легочных кровотечений.
HSP – клиническая картина • У всех пациентов отмечаются симметричные высыпания на разгибательных поверхностях. • В 1/3 случаев проявления преимущественно локализуются между коленным суставом и лодыжкой. • Абдоминальный синдром наблюдается в 75% случаев (от легкой колики до инвагинации и перфорации). • Вовлечение ЦНС – от головной боли до комы. • У мужчин может появляться припухлость яичек. • Поражение легких – в виде легочных кровотечений.
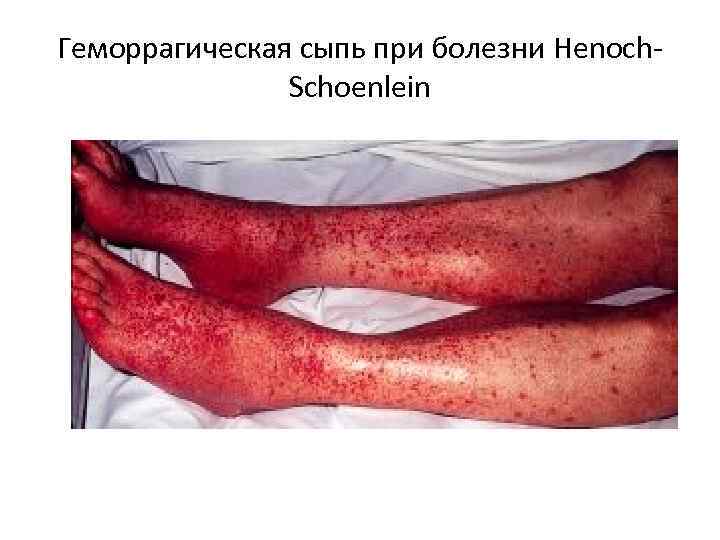 Геморрагическая сыпь при болезни Henoch. Schoenlein
Геморрагическая сыпь при болезни Henoch. Schoenlein
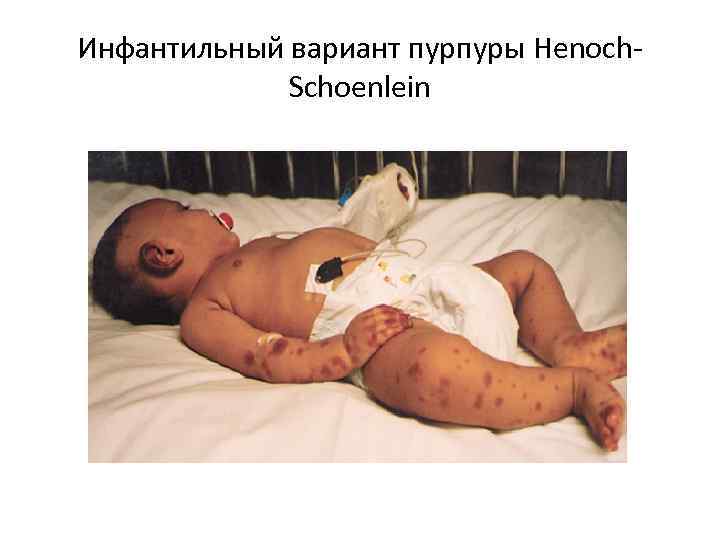 Инфантильный вариант пурпуры Henoch. Schoenlein
Инфантильный вариант пурпуры Henoch. Schoenlein
 HSP – длительность сохранения симптомов • У ⅓ пациентов симптомы сохраняются менее 14 дней. • У ⅓ - в течение 2 – 4 недель. • У ⅓ - более 4 недель. • Рецидивы возникают примерно в 1/3 случаев в течение 4 месяцев. • Рецидивы возникают чаще у пациентов с поражением почек.
HSP – длительность сохранения симптомов • У ⅓ пациентов симптомы сохраняются менее 14 дней. • У ⅓ - в течение 2 – 4 недель. • У ⅓ - более 4 недель. • Рецидивы возникают примерно в 1/3 случаев в течение 4 месяцев. • Рецидивы возникают чаще у пациентов с поражением почек.
 HSP – нефрит • • • Частота при HSP варьирует (20 -61%). Поражение почек может произойти через 2 месяца или позже от начала заболевания. Поражение почек может проявляться: a) b) c) d) Изолированной гематурией Протеинурией с гематурией Острым нефритическим синдромом Смешанным нефритически-нефротическим синдромом e) Нефротическим синдромом f) Острой почечной недостаточностью
HSP – нефрит • • • Частота при HSP варьирует (20 -61%). Поражение почек может произойти через 2 месяца или позже от начала заболевания. Поражение почек может проявляться: a) b) c) d) Изолированной гематурией Протеинурией с гематурией Острым нефритическим синдромом Смешанным нефритически-нефротическим синдромом e) Нефротическим синдромом f) Острой почечной недостаточностью
 HSP нефрит - патология ISKDC Гистологическая классификация I Минимальные изменения II Мезангиальная пролиферация IIIa Фокальная пролиферация или склероз, менее 50% полулуний IIIb Диффузная пролиферация или склероз, менее 50% полулуний IVa Фокальная мезангиальная пролиферация или склероз, 50 -75% полулуний IVb Диффузная мезангиальная пролиферация или склероз, 50 -75% полулуний Va Фокальная мезангиальная пролиферация или склероз, более 75% полулуний Vb Диффузная мезангиальная пролиферация или склероз, более 75% полулуний VI Мембранопролиферативно-подобные изменения
HSP нефрит - патология ISKDC Гистологическая классификация I Минимальные изменения II Мезангиальная пролиферация IIIa Фокальная пролиферация или склероз, менее 50% полулуний IIIb Диффузная пролиферация или склероз, менее 50% полулуний IVa Фокальная мезангиальная пролиферация или склероз, 50 -75% полулуний IVb Диффузная мезангиальная пролиферация или склероз, 50 -75% полулуний Va Фокальная мезангиальная пролиферация или склероз, более 75% полулуний Vb Диффузная мезангиальная пролиферация или склероз, более 75% полулуний VI Мембранопролиферативно-подобные изменения
 HSP - лечение • Большинство случаев HSP лёгкой степени тяжести и подлежат симптоматическому лечению. • Тяжёлые симптомы со стороны ЖКТ (особенно боль в животе, кровотечения из ЖКТ), поражение яичек и лёгочные кровотечения лечатся кортикостероидами. • Преднизон не предотвращает поражения почек
HSP - лечение • Большинство случаев HSP лёгкой степени тяжести и подлежат симптоматическому лечению. • Тяжёлые симптомы со стороны ЖКТ (особенно боль в животе, кровотечения из ЖКТ), поражение яичек и лёгочные кровотечения лечатся кортикостероидами. • Преднизон не предотвращает поражения почек
 HSP- поддерживающая терапия • Антитромбоцитарные препараты – дипиридамол 4 -5 мг/кг • Гепарин (? ) 200 ед/кг п/к или в/в • Нестероидные противовоспалительные препараты • Антибиотики только при наличии инфекции
HSP- поддерживающая терапия • Антитромбоцитарные препараты – дипиридамол 4 -5 мг/кг • Гепарин (? ) 200 ед/кг п/к или в/в • Нестероидные противовоспалительные препараты • Антибиотики только при наличии инфекции
 HSP нефрит – лечение • Рандомизированных исследований относительно применения иммуносупрессоров нет. • Неконтролированные исследования показывают улучшение на фоне лечения преднизолоном и азатиоприном, циклофосфамидом, хлорамбуцилом, антикоагулянтами и антитромбоцитарными препаратами. • Нефрит с полулуниями требует более агрессивного лечения: метилпреднизолон внутривенно, переливание плазмы и/или циклофосфамид. • Среднетяжелый нефрит с полулуниями, <50%: преднизолон 60 мг/м 2 ежедневно в течение 1 мес, затем по 40 мг через день 1 мес и до 12 мес азатиоприн 2 -3 мг/кг/сут.
HSP нефрит – лечение • Рандомизированных исследований относительно применения иммуносупрессоров нет. • Неконтролированные исследования показывают улучшение на фоне лечения преднизолоном и азатиоприном, циклофосфамидом, хлорамбуцилом, антикоагулянтами и антитромбоцитарными препаратами. • Нефрит с полулуниями требует более агрессивного лечения: метилпреднизолон внутривенно, переливание плазмы и/или циклофосфамид. • Среднетяжелый нефрит с полулуниями, <50%: преднизолон 60 мг/м 2 ежедневно в течение 1 мес, затем по 40 мг через день 1 мес и до 12 мес азатиоприн 2 -3 мг/кг/сут.
 Лечение HSP-нефрита • При изолированной гематурии лечение не проводится • При нефротическом/нефритическом синдроме: В/в Метилпреднизолон 20 мг/кг (3 -6 инфузий) В/в Циклофосфамид 1 г/м 2 каждый месяц (6 месяцев) Преднизолон внутрь 1 -2 мг/кг через день • Прогноз определяется количеством полулуний в биоптате
Лечение HSP-нефрита • При изолированной гематурии лечение не проводится • При нефротическом/нефритическом синдроме: В/в Метилпреднизолон 20 мг/кг (3 -6 инфузий) В/в Циклофосфамид 1 г/м 2 каждый месяц (6 месяцев) Преднизолон внутрь 1 -2 мг/кг через день • Прогноз определяется количеством полулуний в биоптате
 Болезнь Kawasaki • Слизисто-кожно-лимфатический васкулит • Частота варьирует (США до 4300 случаев в год) • Одна из основных причин приобретенных болезней сердца у детей • Чаще – у детей до 5 лет (в среднем – 2 года), чаще у мальчиков • Этиология не известнаю • Патогенез – участие антиэндотелиальных антител
Болезнь Kawasaki • Слизисто-кожно-лимфатический васкулит • Частота варьирует (США до 4300 случаев в год) • Одна из основных причин приобретенных болезней сердца у детей • Чаще – у детей до 5 лет (в среднем – 2 года), чаще у мальчиков • Этиология не известнаю • Патогенез – участие антиэндотелиальных антител
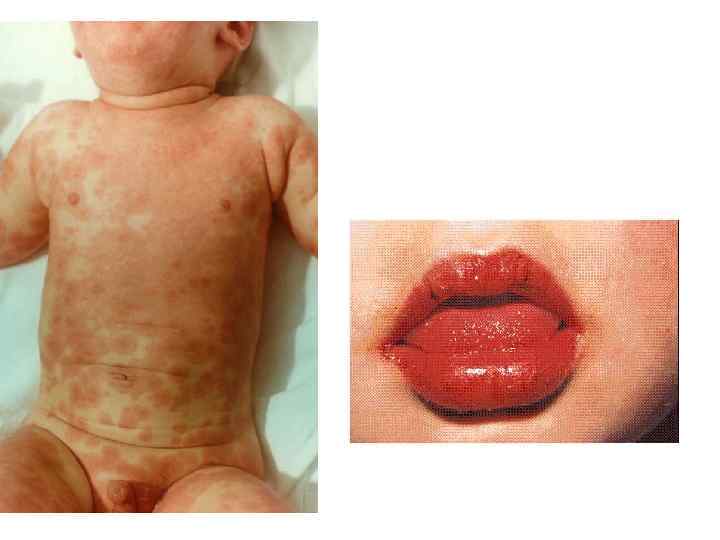
 Болезнь Kawasaki-симптомы • • • Лихорадка от 5 дней до 3 -4 недель Увеличение шейных лимфатических узлов Кожные высыпания на туловище и животе Конъюнктивит Отечный, малиновый язык Сухие, красные, потрескавшиеся губы Красные отечные ладони и подошвы Шелушение кожи около ногтей, на ладонях и стопах Тромбоцитоз (>450. 000), лейкоцитоз Аневризмы коронарных артерий (у 20%)
Болезнь Kawasaki-симптомы • • • Лихорадка от 5 дней до 3 -4 недель Увеличение шейных лимфатических узлов Кожные высыпания на туловище и животе Конъюнктивит Отечный, малиновый язык Сухие, красные, потрескавшиеся губы Красные отечные ладони и подошвы Шелушение кожи около ногтей, на ладонях и стопах Тромбоцитоз (>450. 000), лейкоцитоз Аневризмы коронарных артерий (у 20%)
 Изменения кожи и ногтей при васкулите Kawasaki
Изменения кожи и ногтей при васкулите Kawasaki
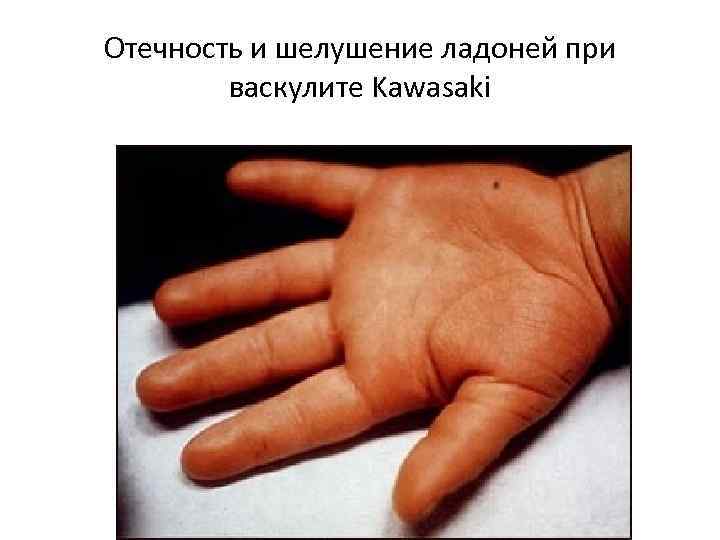 Отечность и шелушение ладоней при васкулите Kawasaki
Отечность и шелушение ладоней при васкулите Kawasaki
 Кардиоваскулярный проявления • ЭКГ – Аритмия – Измененный QT – Расширение PR и/или QT – Снижение вольтажа – Изменения ST-T • Кардиомегалия
Кардиоваскулярный проявления • ЭКГ – Аритмия – Измененный QT – Расширение PR и/или QT – Снижение вольтажа – Изменения ST-T • Кардиомегалия
 Болезнь Kawasaki- поражение почек • Протеинурия с неустановленными морфологическими причинами • Тубулоинтерстициальный нефрит
Болезнь Kawasaki- поражение почек • Протеинурия с неустановленными морфологическими причинами • Тубулоинтерстициальный нефрит
 Болезнь Kawasaki - лечение • Внутривенное введение Ig. G 400 мг/кг • Аспирин • При неэффективности – кортикостероиды • Прогноз – 80% - полное выздоровление. Аневризмы коронарных артерий могкт сохраняться до нескольких месяцев
Болезнь Kawasaki - лечение • Внутривенное введение Ig. G 400 мг/кг • Аспирин • При неэффективности – кортикостероиды • Прогноз – 80% - полное выздоровление. Аневризмы коронарных артерий могкт сохраняться до нескольких месяцев
 ANCA ассоциированные васкулиты Лечение • WG u. Стероиды u. Циклофосфамид u. Плазмаферез u. Азатиоприн u. Метотрексат u. Ко-тримоксазол • MPA u. Проспективные исследования отсутствуют u. Стероиды u. Азатиоприн u. Циклофосфамид
ANCA ассоциированные васкулиты Лечение • WG u. Стероиды u. Циклофосфамид u. Плазмаферез u. Азатиоприн u. Метотрексат u. Ко-тримоксазол • MPA u. Проспективные исследования отсутствуют u. Стероиды u. Азатиоприн u. Циклофосфамид
 Грануломатоз Wegener • Некротизирующий грануломатозный васкулит верхних и нижних дыхательных путей • Малоиммунный гломерулонефрит • Некротизирующий васкулит мелких и средних сосудов
Грануломатоз Wegener • Некротизирующий грануломатозный васкулит верхних и нижних дыхательных путей • Малоиммунный гломерулонефрит • Некротизирующий васкулит мелких и средних сосудов
 Грануломатоз Wegener • Чаще встречается у взрослых (средний возраст- 40 лет, М=Ж) • Повышение c. ANCA- антинейтрофильных антител к протеиназе 3 • Активация процессов апоптоза • Возможна связь с инфекциями и факторами окружающей среды
Грануломатоз Wegener • Чаще встречается у взрослых (средний возраст- 40 лет, М=Ж) • Повышение c. ANCA- антинейтрофильных антител к протеиназе 3 • Активация процессов апоптоза • Возможна связь с инфекциями и факторами окружающей среды
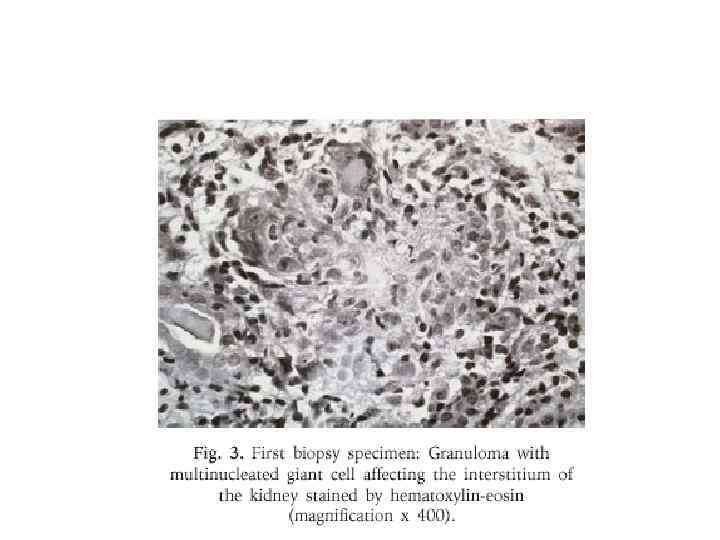
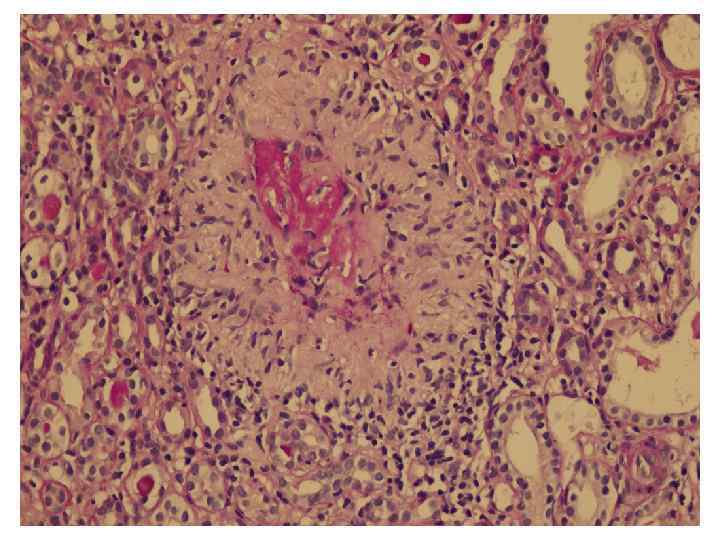
 Грануломатоз Wegener- диагностика • Язвы полости рта или кровянисто-гнойные выделения из носа, синусит • Наличие полостей или нодулярных и инфильтративных изменений в легких • Микрогематурия >5 эритроцитов в поле зрения и эритроцитарных цилиндров • Гистологические признаки грануломатозного воспаления сосудистой стенки либо периваскулярной и экстраваскулярной зоны Для диагноза достаточно 2 из 4 признаков в сочетании с явлениями васкулита
Грануломатоз Wegener- диагностика • Язвы полости рта или кровянисто-гнойные выделения из носа, синусит • Наличие полостей или нодулярных и инфильтративных изменений в легких • Микрогематурия >5 эритроцитов в поле зрения и эритроцитарных цилиндров • Гистологические признаки грануломатозного воспаления сосудистой стенки либо периваскулярной и экстраваскулярной зоны Для диагноза достаточно 2 из 4 признаков в сочетании с явлениями васкулита
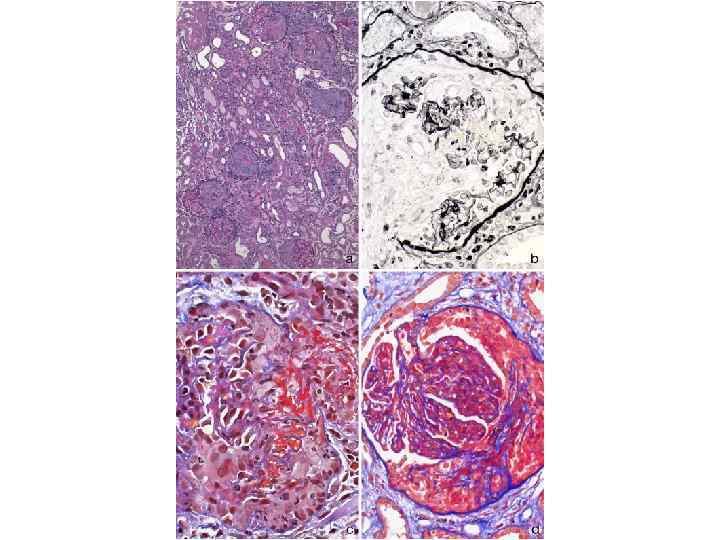
 Грануломатоз Wegener-диагностика • Поражение почек (80 -90%) – быстропрогрессирующий ГН с некрозом и полулуниями, с негативной иммунофлуоресценцией. Протеинурия и гематурия небольшие. ТХПН- 11 -32% • Изменения глаз (28 -58%): конъюнктивит, кератит, склерит, увеит, экзофтальм • Поражение нервной системы (10%)- васкулит ЦНС, менингит • Артралгии, поражения ЖКТ-редки • Повышение c. ANCA –у 90%, ускорение СОЭ, лейкоцитоз, тромбоцитоз, повышение C-RP
Грануломатоз Wegener-диагностика • Поражение почек (80 -90%) – быстропрогрессирующий ГН с некрозом и полулуниями, с негативной иммунофлуоресценцией. Протеинурия и гематурия небольшие. ТХПН- 11 -32% • Изменения глаз (28 -58%): конъюнктивит, кератит, склерит, увеит, экзофтальм • Поражение нервной системы (10%)- васкулит ЦНС, менингит • Артралгии, поражения ЖКТ-редки • Повышение c. ANCA –у 90%, ускорение СОЭ, лейкоцитоз, тромбоцитоз, повышение C-RP

 Грануломатоз Wegener- лечение • В/в циклофосфамид 1 г/м 2 ежемесячно или циклофосфамид внутрь 2 мг/кг • Стероиды в/в 20 мг/кг МП или внутрь 1 мг/кг через день • Плазмаферез (? ) • Циклоспорин А или азатиоприн для поддержания ремиссии • Антитромбоцитарная терапия • Профилактика триметопримомсульфометоксазолом до 480 мг в день • Ритуксимаб 375 мг/кв м× 4
Грануломатоз Wegener- лечение • В/в циклофосфамид 1 г/м 2 ежемесячно или циклофосфамид внутрь 2 мг/кг • Стероиды в/в 20 мг/кг МП или внутрь 1 мг/кг через день • Плазмаферез (? ) • Циклоспорин А или азатиоприн для поддержания ремиссии • Антитромбоцитарная терапия • Профилактика триметопримомсульфометоксазолом до 480 мг в день • Ритуксимаб 375 мг/кв м× 4
 Современный подход к идукции ремиссии при ANCA-ассоциированных васкулитах. Harper. Current Opinion in Rheumatology. 2010. Тяжесть болезни Определение European Vasculitis Study Group Локализованн ый Поражение верхних и/или MTX и нижних дыхательных путей без стероиды системного или конституционального вовлечения Ранний системный Любые проявления без угрозы для функции органов и жизни MTX или CYC и стероиды Генерализован ный Почечная и другая органная угроза; Creat <500μmol/L CYC и стероиды Тяжелый Почечная или другая органная CYC и недостаточность ; creatinine >500 стероиды + μmol/L плазмаферез Терапия индукции © 2010 Lippincott Williams & Wilkins, Inc. Published by Lippincott Williams & Wilkins, Inc.
Современный подход к идукции ремиссии при ANCA-ассоциированных васкулитах. Harper. Current Opinion in Rheumatology. 2010. Тяжесть болезни Определение European Vasculitis Study Group Локализованн ый Поражение верхних и/или MTX и нижних дыхательных путей без стероиды системного или конституционального вовлечения Ранний системный Любые проявления без угрозы для функции органов и жизни MTX или CYC и стероиды Генерализован ный Почечная и другая органная угроза; Creat <500μmol/L CYC и стероиды Тяжелый Почечная или другая органная CYC и недостаточность ; creatinine >500 стероиды + μmol/L плазмаферез Терапия индукции © 2010 Lippincott Williams & Wilkins, Inc. Published by Lippincott Williams & Wilkins, Inc.
 Микроскопический полиангиит • Системный некротизирующий васкулит мелких сосудов с фокально-сегментарным гломерулонефритом без гранулом • Присутствие p. ANCA- анти-MPO • Средний возраст-50 лет, М>Ж • Клиника- миалгии, артриты, кожная пурпура, боли в животе, лихорадка, кровоточивость, нейропатия, поражения глаз и ЛОР-органов, легких • БПГН с полулуниями и некрозами, но без гранулом
Микроскопический полиангиит • Системный некротизирующий васкулит мелких сосудов с фокально-сегментарным гломерулонефритом без гранулом • Присутствие p. ANCA- анти-MPO • Средний возраст-50 лет, М>Ж • Клиника- миалгии, артриты, кожная пурпура, боли в животе, лихорадка, кровоточивость, нейропатия, поражения глаз и ЛОР-органов, легких • БПГН с полулуниями и некрозами, но без гранулом
 Микроскопический полиангиит-лечение • Кортикостероиды до 12 месяцев: начиная с МП 20 мг/кг в/в (3 дня) с переходом на прием внутрь 1 мг/кг с последующим снижением • Циклофосфамид в/в или внутрь • Азатиоприн иили метотрексат для поддержания ремиссии
Микроскопический полиангиит-лечение • Кортикостероиды до 12 месяцев: начиная с МП 20 мг/кг в/в (3 дня) с переходом на прием внутрь 1 мг/кг с последующим снижением • Циклофосфамид в/в или внутрь • Азатиоприн иили метотрексат для поддержания ремиссии
 Сравнение Ритуксимаба и Циклофосфамида при ANCAассоциированном почечном васкулите European Vasculitis Study Group. NEJM 2010 • Мнргоцентровое, открытое, рандомизированное исследование. • Поддержание ремиссии – Нет различий – RTX 25 (76%) v. ЦФ 9 (82%) • Серьезные побочные эффекты – Нет различий – RTX - 14 (42%) v. ЦФ- 4 (36%) • Смертность • RTX 6 (18%) v. control 2 (18%)
Сравнение Ритуксимаба и Циклофосфамида при ANCAассоциированном почечном васкулите European Vasculitis Study Group. NEJM 2010 • Мнргоцентровое, открытое, рандомизированное исследование. • Поддержание ремиссии – Нет различий – RTX 25 (76%) v. ЦФ 9 (82%) • Серьезные побочные эффекты – Нет различий – RTX - 14 (42%) v. ЦФ- 4 (36%) • Смертность • RTX 6 (18%) v. control 2 (18%)
 Ритуксимаб в сравнении с ЦФ при ANCA-ассоциированных васкулитах. RAVE−ITN Research Group. NEJM 2010 • Многоцентровое двойное слепое рандомизированное исследование • RTX не уступал по: – Числу ремиссий без преднизолона ч-з 6 мес. – Включая рецидивирующие формы: • RTX 34/51 (67%) v. CYC 21/50 (42%) (P=0. 01) – RTX столь же эффективен как и ЦФ при: • Болезни почек • Геморрагическом альвеолите • Не было различий в частоте побочных эффектов
Ритуксимаб в сравнении с ЦФ при ANCA-ассоциированных васкулитах. RAVE−ITN Research Group. NEJM 2010 • Многоцентровое двойное слепое рандомизированное исследование • RTX не уступал по: – Числу ремиссий без преднизолона ч-з 6 мес. – Включая рецидивирующие формы: • RTX 34/51 (67%) v. CYC 21/50 (42%) (P=0. 01) – RTX столь же эффективен как и ЦФ при: • Болезни почек • Геморрагическом альвеолите • Не было различий в частоте побочных эффектов
 Узелковый полиартериит (Polyarteriitus nodosa) • Некротизирующий васкулит с аневризматическими узелками по ходу мышечных артерий среднего калибра • Более характерен для детей, чем WG или микроскопический полиангиит
Узелковый полиартериит (Polyarteriitus nodosa) • Некротизирующий васкулит с аневризматическими узелками по ходу мышечных артерий среднего калибра • Более характерен для детей, чем WG или микроскопический полиангиит
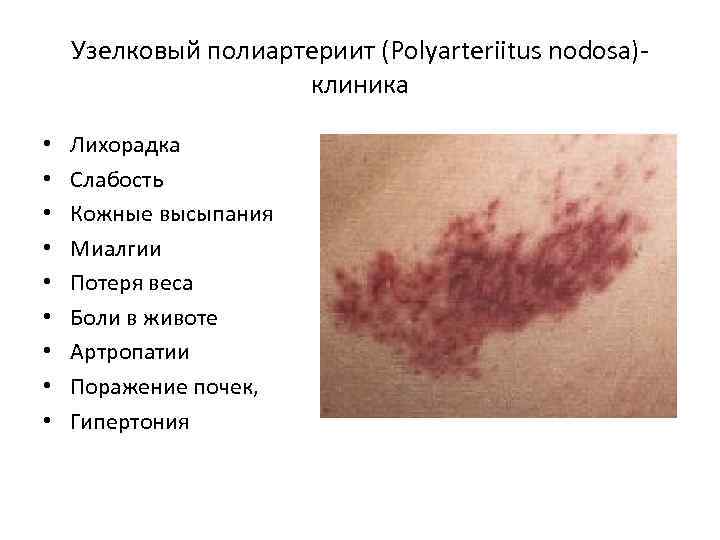 Узелковый полиартериит (Polyarteriitus nodosa)клиника • • • Лихорадка Слабость Кожные высыпания Миалгии Потеря веса Боли в животе Артропатии Поражение почек, Гипертония
Узелковый полиартериит (Polyarteriitus nodosa)клиника • • • Лихорадка Слабость Кожные высыпания Миалгии Потеря веса Боли в животе Артропатии Поражение почек, Гипертония
 Узелковый полиартериит (Polyarteriitus nodosa)диагностика Полиморфонуклеарный лейкоцитоз Ускорение СОЭ Тромбоцитоз Повышение C-RP Присутствие c. ANCA и p. ANCA Часто – HBs. Ag+ Наличие аневризм сосудов на ангиографии почек или печени • Гломерулонефрит • •
Узелковый полиартериит (Polyarteriitus nodosa)диагностика Полиморфонуклеарный лейкоцитоз Ускорение СОЭ Тромбоцитоз Повышение C-RP Присутствие c. ANCA и p. ANCA Часто – HBs. Ag+ Наличие аневризм сосудов на ангиографии почек или печени • Гломерулонефрит • •
 Узелковый полиартериит (Polyarteriitus nodosa)лечение • • • Циклофосфамид в/в или внутрь Кортикостероиды в/в или внутрь Антитромбоцитарная терапия Плазмаферез В/в иммуноглобулин G Симптоматическое лечение
Узелковый полиартериит (Polyarteriitus nodosa)лечение • • • Циклофосфамид в/в или внутрь Кортикостероиды в/в или внутрь Антитромбоцитарная терапия Плазмаферез В/в иммуноглобулин G Симптоматическое лечение
 Синдром Churg-Strauss- аллергический грануломатоз с ангиитом 1. 2. 3. 4. 5. 6. Астма с длительным предшествующим течением Эозинофилия свыше 10% Моно- и полинейропатия Рентгенологические признаки легочных инфильтратов Патология Гайморовых пазух Экстраваскулятная эозинофилия по данным биопсии Для диагноза достаточно 4 из 6 признаков
Синдром Churg-Strauss- аллергический грануломатоз с ангиитом 1. 2. 3. 4. 5. 6. Астма с длительным предшествующим течением Эозинофилия свыше 10% Моно- и полинейропатия Рентгенологические признаки легочных инфильтратов Патология Гайморовых пазух Экстраваскулятная эозинофилия по данным биопсии Для диагноза достаточно 4 из 6 признаков
 Синдром Churg-Strauss Средний возраст 38 -49 лет, М=Ж У 2/3 – кожные проявления У 60% - моно- и полиневриты p. ANCA к MPO – у 50 -70% больных Поражение почек – у 50% больных, не носит тяжелого характера, БПГН реже, признаки почечного васкулита, эозинофильная инфильтрация интерстиция. • Терапия- кортикостероиды с хорошим эффектом, цитостатики требуются редко • • •
Синдром Churg-Strauss Средний возраст 38 -49 лет, М=Ж У 2/3 – кожные проявления У 60% - моно- и полиневриты p. ANCA к MPO – у 50 -70% больных Поражение почек – у 50% больных, не носит тяжелого характера, БПГН реже, признаки почечного васкулита, эозинофильная инфильтрация интерстиция. • Терапия- кортикостероиды с хорошим эффектом, цитостатики требуются редко • • •


