Neotlozhnye_sostoyania_L_5.ppt
- Количество слайдов: 36

Понятия об основных неотложных состояниях. Реанимация

Неотложные состояния — совокупность симптомов (клинических признаков), требующих оказания первой помощи, неотложной медицинской помощи, либо госпитализации пострадавшего или пациента. Неотложная медицинская помощь - совокупность экстренных лечебных мер при внезапном резком ухудшении здоровья Первая помощь – совокупность экстренных мероприятий, которые оказывается пострадавшим до медицинской помощи (не является видом медицинской помощи)

Перечень мероприятий по оказанию первой помощи (утвержден приказом N 477 н Министерства здравоохранения и социального развития РФ) • Обеспечение безопасности себе и пострадавшему. • В зависимости от ситуации: - Остановка кровотечения - Сердечно-лёгочная реанимация (СЛР) – непрямой массаж сердца; искусственное дыхание • Обеспечение физического и психологического комфорта пострадавшему. • Предотвращение осложнений. • Вызов специалистов (скорая помощь - « 03» или спасателей - « 01» ;

НЕОТЛОЖНЫЕ СОСТОЯНИЯ ПРИ ЗАБОЛЕВАНЯХ СЕРДЕЧНО – СОСУДИСТОЙ СИСТЕМЫ Наиболее часто встречающиеся неотложные состояния при заболеваниях сердечно-сосудистой системы • Боль в грудной клетке - Ишемическая болезнь сердца – патологическое состояние, характеризующееся абсолютным или относительным нарушением кровоснабжения миокарда (основные клинические проявления, требующие оказания неотложной помощи: стенокардия, инфаркт миокарда). Причины: закупорка коронарных артерий холестериновой бляшкой, образование тромба в венечной артерии - Тромбоэмболия легочной артерии (ТЭЛА) -окклюзия просвета основного ствола или ветвей лёгочной артерии эмболом (тромбом), приводящая к резкому уменьшению кровотока в лёгких. • Острая сердечная недостаточность - полиэтиологический симптомокомплекс, возникающий вследствие нарушения сократительной способности миокарда, приводящий к уменьшению кровоснабжения органов (недостаточность выброса) и относительному застою крови в венозной системе и в лёгочном круге кровообращения (недостаточность притока). Наиболее частые причины: шок, острая кровопотеря

НЕОТЛОЖНЫЕ СОСТОЯНИЯ ПРИ ЗАБОЛЕВАНЯХ СЕРДЕЧНО – СОСУДИСТОЙ СИСТЕМЫ (продолжение) • Нарушения ритма сердца - нарушения частоты, ритмичности или последовательности сердечных сокращений: - При нарушении автоматизма изменяется регулярность и частота сердечных сокращений (тахикардия, брадикардия, дыхательная аритмия) - При нарушении возбудимости наблюдаются преждевременные сокращения (экстрасистолия) или пароксизмальная тахикардия - При нарушении проводимости имеют место блокады сердца (ухудшение проводимости) или WPW-синдром (увеличение проводимости) • Гипертонический криз - резкое повышение АД выше 180/120 мм рт. ст. или до индивидуально высоких величин (сопровождается тошнотой и рвотой, не приносящей облегчения; резкой головной болью и головокружением) • Гипотонический криз – резкое понижение АД ниже 100/60 мм. рт. ст. или ниже индивидуальных величин. Часто вызывает: - Обморок – острая сосудистая недостаточность с нарушением мозгового кровообращения - Коллапс - один из видов острой сосудистой недостаточности, который возникает вследствие вегетативного дисбаланса

Первая помощь при неотложных состояниях, вызванных заболеваниями сердечно-сосудистой системы Доврачебная помощь при острой сердечной недостаточности • • • Создать полный покой. Придать полусидячее положение. Горячая ножная ванна, грелки или горчичники к ногам. Наложить венозные жгуты на нижние конечности. Нитроглицерин 1 таб. под язык. Вызвать скорую помощь. Доврачебная помощь при инфаркте миокарда (приступе стенокардии) • Создать полный покой, уложить на спину с приподнятой головой; • Дать таблетку нитроглицерина под язык, если через 5 -7 мин. не помогает, то еще 1 таб. нитроглицерина (всего не больше 3 таб. ); • Грелки или горчичники к ногам; • Вызвать скорую помощь.

Первая помощь при неотложных состояниях, вызванных заболеваниями сердечно-сосудистой системы (продолжение) • • • Неотложная помощь при острой сосудистой недостаточности (обморок, коллапс) Уложить в горизонтальное положение, слегка приподнять ноги Освободить грудь, шею от стесняющей одежды Конечности растереть или согреть грелками Смочить лицо холодной водой Дать вдохнуть нашатырный спирт с ватного тампона При выходе из обморочного состояния обеспечить проходимость дыхательных путей, покой, свободный доступ воздуха, обильное горячее питье Первая помощь при гипертоническом кризе Уложить в постель, придав удобное полусидячее положение Согреть ноги (грелка, горчичники, горячее обертывание) Обеспечить доступ свежего воздуха Успокоить больного Дать внеочередную дозу привычного для больного препарата (мочегонное, гипотензивное, нитроглицерин) – новые препараты не давать!!! Купирование гипертонического криза предполагает снижение АД в течение часа на 25 -30 мм. рт. ст. Вызвать скорую помощь
НЕОТЛОЖНЫЕ СОСТОЯНИЯ ПРИ ЗАБОЛЕВАНИЯХ ДЫХАТЕЛЬНОЙ СИСТЕМЫ Виды острой дыхательной недостаточности • Вследствие обтурации дистальных отделов бронхиального дерева (астматический статус, острый бронхит и др. ); • Вследствие резкого уменьшения дыхательной поверхности легких (острые пневмонии, тромбоэмболия легочной артерии, спонтанный пневмоторакс, ателектаз легкого, экссудативный плеврит); • Вследствие обтурации верхних дыхательных путей, трахеи и крупных бронхов (дифтерия, острый воспалительный стеноз гортани, отек Квинке, ожоги верхних дыхательных путей, инородные тела трахеи и бронхов).
НЕОТЛОЖНЫЕ СОСТОЯНИЯ ПРИ ЗАБОЛЕВАНИЯХ ДЫХАТЕЛЬНОЙ СИСТЕМЫ (продолжение) Симптомы приступа бронхиальной астмы • • Больной задыхается, «ловит воздух» (выдох затруднен), Принимет вынужденное положение (сидит, опираясь руками в сиденье), • Покрывается потом, • Дыхание становится шумным Симптомы острого воспалительного стеноза гортани • Высокая температура, • Лающий кашель, • Хриплый голос, • Боли при глотании • Дыхание шумное и свистяще, • Сильная одышка на вдохе. • Бледность • Беспоконость • Возможно вынужденное положение в постели (сидя или полусидя). • Может быть акроцианоз (кончик носа, губы и ногтевые фаланги синюшного цвета) • Учащение пульса

Первая помощь при неотложных состояниях, вызванных заболеваниями системы дыхания Первая помощь приступе бронхиальной астмы • • • Устранить провоцирующий фактор (аллерген) Успокоить больного Обеспечить приток свежего воздуха Дать больному вдохнуть бронхорасширяющий аэрозоль Дать противоаллергический препарат При необходимости вызвать скорую помощь Первая помощь при остром воспалительном стенозе гортани • Если больной не дышит - сделать искусственное дыхание. • Поместить больного в хорошо проветриваемое помещение с температурой воздуха 20 -21 С° (воздух желательно увлажнить) • При возможности обеспечить больному вдыхание 0, 05% р-ра нафтизина(если есть ингалятор) • Дать теплое щелочное питье • Дать противоаллергический препарат • Вызвать скорую помощь

Наиболее частые заболевания ЖКТ, требующие неотложной помощи • Острые воспалительные заболевания (острый холецистит, панкреатит, аппендицит и др. ) • Кровотечения из органов пищеварительной системы. • Пищевая интоксикация • Образование сообщений из полого органа в полость брюшины (перфорация язвы при язвенной болезни и др. ) • Острые нарушения проходимости пищеварительного тракта (приступы желчной колики, кишечной колики и др. ) • Нарушения кровоснабжения стенки кишки или ткани печени, поджелудочной железы (ущемления грыжи, тромбозы и т. д. ). Защитные механизмы пищеварительного тракта при развитии язвенного процесса в желудке • Ускоренная регенерация эпителия • Повышенное выделение обкладочными клетками слизи • Щелочной секрет, вырабатываемый эпителиальными клетками • Должный кровоток • Иммунная защита

Наиболее типичные признаки заболеваний ЖКТ, требующие неотложной помощи: • Острые многократные эпизоды рвоты (при пищевом отравлении) • Боли в животе • Симптомы раздражения брюшины ( «острый живот» ): - при аппендиците боль в правой подвздошной области (требует вынужденного положения больного - на спине или на правом боку с согнутыми и подтянутыми к животу ногами), однократная рвота и задержка стула; - При прободении язвы желудка «кинжальная» боль в эпигастральной области, доскообразный живот • Признаки острого кровотечения из пищеварительного тракта: - рвота цвета «кофейной гущи» , - мелена (дегтеобразный стул), - сосудистый коллапс; • Признаки острой интоксикации (с указанием на поступление токсичного вещества в организм через пищеварительный тракт ); • Указание на проглоченное инородное тело (особенно в сочетании с болями за грудиной или в животе)

Первая помощь при неотложных состояниях, вызванных заболеваниями системы ЖКТ • • Первая помощь при подозрении на аппендицит Обеспечить покой больного Положить на живот лед Вызвать врача Противопоказано: давать слабительные, обезболивающие, прикладывать грелку!!! Первая помощь при прободении язвы желудка или кровотечение из пищеварительного тракта Срочно вызвать «Скорую помощь» Обеспечить покой Приложить холод к животу Оградить больного от приема пищи, питья и лекарств

Пищевое отравление (пищевая интоксикация) – острое состояние, возникающее вследствие употребления в пищу продуктов содержащих токсины биологического или небиологического происхождения. • • • Наиболее распространенные типы пищевых отравлений: Микробные отравления (пищевые токсикоинфекции) Отравления, связанные с употреблением в пищу ядовитых растений и животных Отравления химическими веществами различных категорий Клинические проявления пищевой токсикоинфекции Развитие симптоматики спустя 2 - 24 часа с момента употребления испорченной пищи; Повторяющаяся рвота, мучительная тошнота, сильный понос (обильный, водянистый, зловонный, содержит остатки непереваренной пищи), повышение температуры тела, озноб, ухудшение самочувствия. Болезнь длится 1 -3 дня; симптомы постепенно регрессируют. Некоторое время после отравления может сохраняться слабость, боли в животе, метеоризм.

Первая помощь при пищевой токсикоинфекции: • Промывание желудка до появления чистой воды сразу после появления симптомов отравления. (используется 2% раствор пищевой соды или просто теплая кипяченая вода) • Обильное питье на протяжении всего периода болезни: - рекомендуется добавлять в воду 1 чайную ложку поваренной соли (или пищевой соды) на 1 литр воды, и 2 ст. ложки сахара; можно использовать специальные сухие смеси для регидратации например, Регидрон. - общее количество жидкости в сутки должно быть не менее 2 -3 литров • Исключение из пищи раздражающих и трудноперевариемых продуктов • Обращение к врачу • Использование противомикробных средств показано только в случае тяжелой токсикоинфекции и только под контролем врача !!!

НЕОТЛОЖНЫЕ СОСТОЯНИЯ ПРИ ЭНДОКРИННЫХ ЗАБОЛЕВАНИЯХ Гипогликемическое состояние и гипогликемическая кома Гипогликемия - низкий уровень сахара в крови ниже 3, 3 ммоль/л ПРИЧИНЫ ГИПОГЛИКЕМИИ • нарушение режима питания (пропуск приема пищи), • недостаточное содержание в пище продуктов, богатых углеводами, • интенсивные физические нагрузки (не скорректированные диетой и изменением схемы введения инсулина при сахарном диабете), • ошибка в дозировании инсулина, • повторные рвота и/или понос, снижающие потребность организма в инсулине. Гипогликемические состояния чаще возникают перед обедом или в ночное время. Гипогликемия часто возникает у больных сахарным диабетом дошкольников и очень редко – у грудных детей.

Симптомы гипогликемии • Легкая гипогликемия - чувство голода, общее недомогание, беспокойство, чувство страха, рассеянность, непослушание (у детей), повышенная потливость (появление необъяснимой испарины), бледность кожи, учащенное сердцебиение, мышечная дрожь. • Тяжелая гипогликемия - спутанность сознания, неспособность концентрировать внимание, выраженные нарушения речи, зрения и координации движений, агрессия, потеря сознания, возможны судороги. • Гипогликемическая кома – отсутствие сознания, бледность, холодный липкий пот, периодические судороги, резко учащенное сердцебиение на фоне практически нормального ритмичного дыхания. Важным отличительным признаком гипогликемической комы от диабетической является отсутствие запаха ацетона в выдыхаемом воздухе.

ПЕРВАЯ ПОМОЩЬ ПРИ ГИПОГЛИКЕМИИ • При появлении ранних симптомов гипогликемии: - прием внутрь небольшого количества легкоусвояемых углеводов (кусочек сахара, конфета, фруктовый сок т. д. ) - если состояние не улучшается, прием сахаросодержащего продукта необходимо повторить, после чего вызвать бригаду скорой помощи - вливать сладкие напитки в рот больному, находящемуся в бессознательном состоянии, ни в коем случае нельзя!!! • При гипогликемической коме: - обеспечить свободный доступ кислорода в легкие (расстегиваются пуговицы на воротнике, развязывается пояс, открывается форточка или окно) - повернуть больного на бок (чтобы предупредить западание языка) - очистить ротовую полость от содержимого (рвотных масс, остатков пищи и т. д. ). - вызвать «скорую помощь» , (при наличии) внутримышечно вводится 1 мг глюкагона

НЕОТЛОЖНЫЕ СОСТОЯНИЯ ПРИ ЭНДОКРИННЫХ ЗАБОЛЕВАНИЯХ (продолжение) САХАРНЫЙ ДИАБЕТ – группа эндокринных заболеваний, характеризующихся абсолютной или относительной недостаточностью гормона инсулина, в результате чего наблюдаетсягипергликемия и нарушения всех видов обмена веществ ГИПЕРГЛИКЕМИЯ – длительно сохраняющийся повышенный уровень сахара в крови (выше 6 ммоль/л), характерный для декомпенсированной формы сахарного диабета (часто пусковым механизмом развития сахарного диабета является вирусная инфекция)

НЕОТЛОЖНЫЕ СОСТОЯНИЯ ПРИ ЭНДОКРИННЫХ ЗАБОЛЕВАНИЯХ (продолжение) Клиническая картина сахарного диабета • Основные симптомы: - Постепенное начало с гнойно-воспалительных заболеваний кожи и слизистых оболочек (при инсулинонезависимом диабете) - Сухость во рту, неутолимая жажда - Полиурия - учащённое обильное мочеиспускание - Полифагия – неутолимый, постоянный голод - Резкое снижение массы тела • Вторичные симптомы - Зуд кожи и слизистых - Общая слабость, головная боль - Нарушения зрения - Появление ацетона в моче (запах моченых яблок)

НЕОТЛОЖНЫЕ СОСТОЯНИЯ ПРИ ЭНДОКРИННЫХ ЗАБОЛЕВАНИЯХ (продолжение) При повышении сахара в крови выше 16 -20 ммоль/л развивается грозное осложнение сахарного диабета - диабетическая кома Причины диабетической комы • инсулинотерапия недостаточными дозами гормона • повышение потребности организма в инсулине (при сахарном диабете) на фоне различных заболеваний, интоксикаций, стресса и т. д. Симптомы диабетической комы • Стадия умеренного кетоацидоза - беспокойство, - отсутствие аппетита на фоне сильной жажды, - головная боль, - тошнота, рвота, - боль в животе, - сухость языка и губ, - обильное и частое мочеиспускание, - сонливость - запах ацетона изо рта

Симптомы диабетической комы (продолжение) • Стадия прекомы (длится от нескольких часов до нескольких дней при отсутствии лечения переходит в кому) - потеря сознания, - судороги, - дыхание глубокое и шумное, - пульс частый и слабый, - кожа холодная и сухая, шелушащаяся и малоэластичная, - резкий запах ацетона изо рта, • Диабетическая кома: - отсутствие сознания - отсутствие сухожильных рефлексов - дыхание типа Куссмауля (удлиненный вдох и короткий выдох с паузой перед вдохом) - пульс нитевидный - АД резко снижено (возможен коллапс) - живот напряженный, втянут, ограниченно участвует в дыхании

Первая помощь при диабетической коме • Вызвать «скорую помощь» • До приезда «скорой помощи» инсулин не вводить!!! • Повернуть больного на живот, обеспечивая проходимость дыхательных путей • Освободить рот от инородных тел, пищи и рвотных масс • Следить за проходимостью дыхательных путей и характером в течение всего периода ожидания бригады скорой помощи

ТЕРМИНАЛЬНЫЕ СОСТОЯНИЯ Терминальные состояния (лат. terminalis относящийся к концу, • • пограничный) - состояния, пограничные между жизнью и смертью (умирание - комплекс нарушений гомеостаза и функций основных систем жизнеобеспечения, которые собственными силами организма, без медпомощи, не могут быть компенсированы и неизбежно приводят к смерти ОСНОВНЫЕ ТЕРМИНАЛЬНЫЕ СОСТОЯНИЯ (периоды умирания) Преагональное состояние: характеризуется расстройством дыхания, пульс частый слабого наполнения, кожные покровы бледные, критический уровень АД, сознание спутанное, длится от нескольких минут до нескольких часов Терминальная пауза (бывает не всегда): проявляется остановкой дыхания и преходящими периодами асистолии от 1– 2 до 10– 15 сек. Агония: наблюдается резкая бледность кожных покровов, дыхание аритмичное, замедленное, поверхностное, пульс не определяется, зрачки расширены, длится от нескольких минут до нескольких часов Клиническая смерть: дыхание отсутствует; пульс не определяется, кожные покровы бледные (вид трупа); зрачки расширены, не реагируют на свет.
Клиническая смерть - период между жизнью и смертью, когда нет видимых признаков жизни, но еще продолжаются жизненные процессы, дающие возможность оживления организма Длительность клинической смерти при обычной температуре тела составляет 5 -6 минут, после чего развиваются необратимые изменения в тканях организма. В особых условиях (гипотермия, фармакологическая защита) этот период продлевается до 15 -16 минут.

Реанимация (лат. Reanimatio — «возвращение жизни» , «оживление» ) Стадии и этапы сердечно-легочной и церебральной реанимации По П. Сафару (1997) – 3 стадии, 9 этапов Стадия I - элементарное поддержание жизни : • A (airway open) - восстановление проходимости дыхательных путей; • В (breath for victim) - экстренная искусственная вентиляция легких и оксигенация; • С (circulation his blood) - поддержание кровообращения. Стадия II - дальнейшее поддержание жизни (восстановление самостоятельного кровообращения, нормализация и стабилизация показателей кровообращения и дыхания): • D (drug) - медикаментозные средства и инфузионная терапия; • Е (ECG) - электрокардиоскопия и кардиография; • F (fibrillation) - дефибрилляция. Стадия III - длительное поддержание жизни (послереанимационная интенсивная терапия): • G (gauging) - оценка состояния; • Н (human mentation) восстановление сознания; • I - коррекция недостаточности функций органов.

Реанимация (продолжение) Реанимационные действия подразделяют на три комплекса (А. П. Зильбер, 1996): • Первичный реанимационный комплекс (ПРК), используемый как медицинскими, так и немедицинскими работниками, прошедшими специальную подготовку. • Специализированный реанимационный комплекс (СРК), овладение которым сегодня необходимо для всех медицинских работников и совершенно обязательно для сотрудников медицины критических состояний. • Постреанимационная интенсивная терапия (ПРИТ), проводимая реаниматологами в отделениях интенсивной терапии.

Правила проведения реанимационных мероприятий 1. 2. 3. 4. 5. 6. Не надо выяснять причину, в результате которой человек оказался в состоянии клинической смерти. Фактор времени имеет самое главное значение в оказании помощи пострадавшему (если реанимация начата в первую минуту, то вероятность оживления составляет более 90%, через 3 минуты — не более 50%. ) Реанимация может и должна осуществляться любым человеком Недопустимо проводить реанимацию на живом человеке Реанимационные мероприятия не проводят при наличии достоверных признаков биологической смерти (наличие трупного окоченения и трупных пятен) Минимальное время проведения реанимационных мероприятий сердца при отсутствии эффекта 1520 мин.
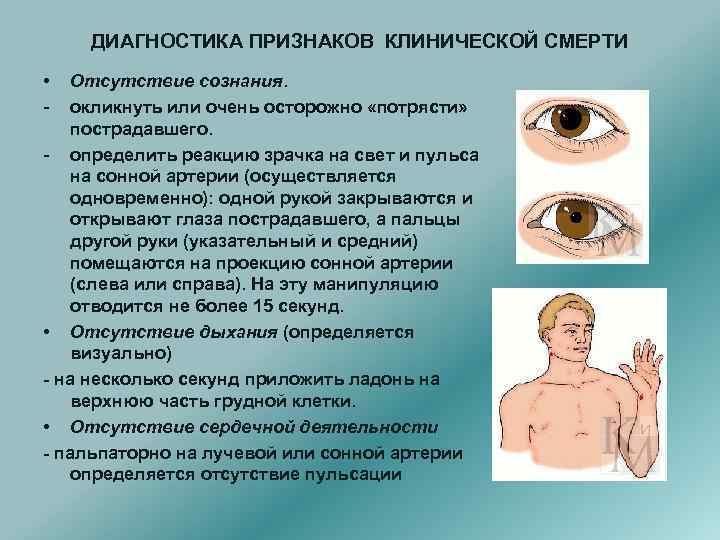
ДИАГНОСТИКА ПРИЗНАКОВ КЛИНИЧЕСКОЙ СМЕРТИ • - Отсутствие сознания. окликнуть или очень осторожно «потрясти» пострадавшего. - определить реакцию зрачка на свет и пульса на сонной артерии (осуществляется одновременно): одной рукой закрываются и открывают глаза пострадавшего, а пальцы другой руки (указательный и средний) помещаются на проекцию сонной артерии (слева или справа). На эту манипуляцию отводится не более 15 секунд. • Отсутствие дыхания (определяется визуально) - на несколько секунд приложить ладонь на верхнюю часть грудной клетки. • Отсутствие сердечной деятельности - пальпаторно на лучевой или сонной артерии определяется отсутствие пульсации
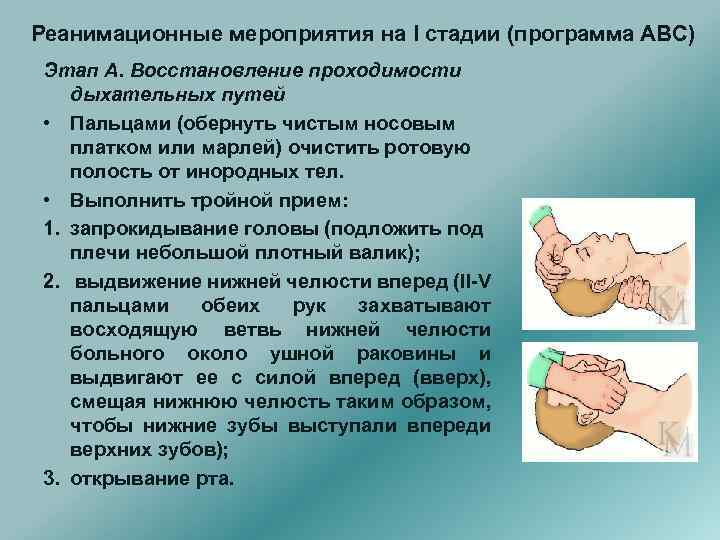
Реанимационные мероприятия на I стадии (программа АВС) Этап А. Восстановление проходимости дыхательных путей • Пальцами (обернуть чистым носовым платком или марлей) очистить ротовую полость от инородных тел. • Выполнить тройной прием: 1. запрокидывание головы (подложить под плечи небольшой плотный валик); 2. выдвижение нижней челюсти вперед (II-V пальцами обеих рук захватывают восходящую ветвь нижней челюсти больного около ушной раковины и выдвигают ее с силой вперед (вверх), смещая нижнюю челюсть таким образом, чтобы нижние зубы выступали впереди верхних зубов); 3. открывание рта.
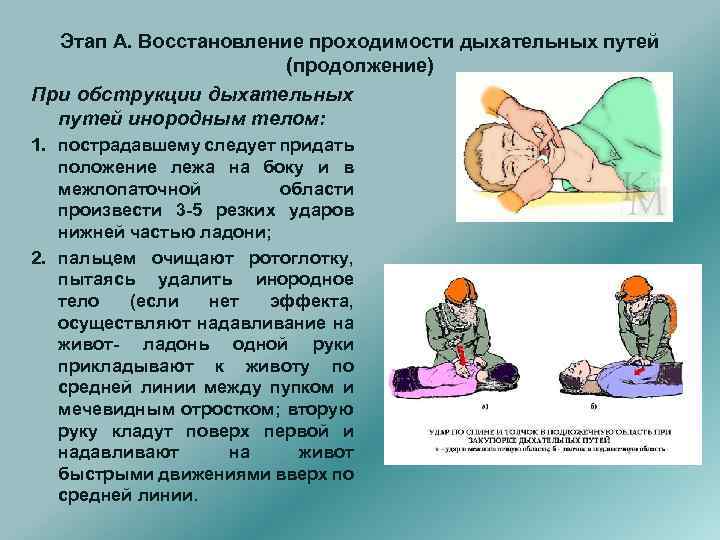
Этап А. Восстановление проходимости дыхательных путей (продолжение) При обструкции дыхательных путей инородным телом: 1. пострадавшему следует придать положение лежа на боку и в межлопаточной области произвести 3 -5 резких ударов нижней частью ладони; 2. пальцем очищают ротоглотку, пытаясь удалить инородное тело (если нет эффекта, осуществляют надавливание на живот- ладонь одной руки прикладывают к животу по средней линии между пупком и мечевидным отростком; вторую руку кладут поверх первой и надавливают на живот быстрыми движениями вверх по средней линии.

Правила проведения реанимационных мероприятий на I стадии (продолжение) Этап В. Искусственное дыхание методом рот в рот • • Сделать правильный выдох в легкие пострадавшего (осуществляется методом «изо рта в рот» ): глубоко вдохнуть и силой, обхватив плотно своими губами губы пострадавшего, выдохнуть в легкие пострадавшего (одновременно при совершении «вдоха» указательным и большим пальцем одной руки герметично зажать ноздри пострадавшего). Убедиться, что грудная клетка совершает движение (приподнимается) при вашем выдохе в легкие пострадавшего (если этого не происходит, надо или повторно прочистить дыхательные пути, или несколько изменить положение головы или выдвинуть нижнюю челюсть).

Искусственное дыхание (продолжение) • При работающем сердце искусственное дыхание продолжают до полного восстановления самостоятельного дыхания. • К остановке дыхания быстро присоединяется остановка сердца, поэтому одновременно обеспечивают и восстановление кровообращения (этап С)
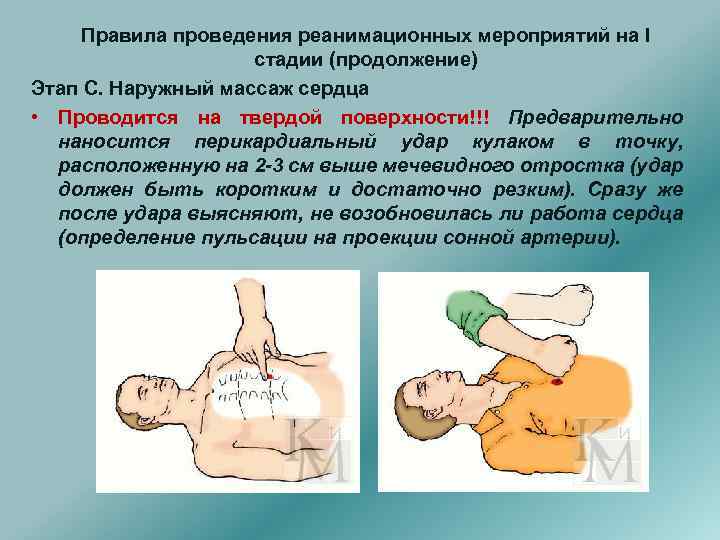
Правила проведения реанимационных мероприятий на I стадии (продолжение) Этап С. Наружный массаж сердца • Проводится на твердой поверхности!!! Предварительно наносится перикардиальный удар кулаком в точку, расположенную на 2 -3 см выше мечевидного отростка (удар должен быть коротким и достаточно резким). Сразу же после удара выясняют, не возобновилась ли работа сердца (определение пульсации на проекции сонной артерии).

Наружный массаж сердца (продолжение) • • • Скрещенные ладони рук размещают в точке перикардиального удара, в нижней ее трети, ритмично и энергично 1 раз в сек. надавливают на нее (использовать не только силу рук, но и тяжесть всего тела, чтобы грудина смещалась у взрослого человека на 3 -4 см). Когда реанимация осуществляется одним человеком, рекомендуется соотношение 2: 15 (через каждые 2 быстрых вдувания воздуха в легкие производят 15 сдавлений грудной клетки с интервалом в 1 с. Если помощь оказывают 2 -3 человека, один из них проводит массаж сердца, а другой — искусственное дыхание, рекомендуется соотношение 1: 5, (оптимальное количество участников 3 - третий участник делает сильное давление ладонью на живот пострадавшего, для высвобождения дополнительного объема крови).

Критерии эффективности сердечно-легочной реанимации • Сужение зрачков, появление реакции на свет (положительный симптом «кошачьего зрачка» ) - основной критерий, т. к. указывает на восстановление функции мозга • Появление самостоятельного пульса на сонной артерии периодически проверяют пульс, сначала через 1 мин после начала реанимации, затем каждые 2– 3 мин во время кратковременного прекращения массажа (5 сек ) • Появление отдельных самостоятельных дыхательных движений
Neotlozhnye_sostoyania_L_5.ppt