Poliomielit.ppt
- Количество слайдов: 70
 Полиомиелит практическое занятие
Полиомиелит практическое занятие
 Полиомиелит (детский спинальный паралич) • острое инфекционное заболевание, которое вызывается одним из трех типов вируса полиомиелита и характеризуется большим диапазоном клинических проявлений – от абортивных до паралитических форм • I тип - вирус Брунгильда (по имени обезьяны, от которой был выделен вирус); - II тип-вирус Лансинг (по названию города в США, где был выделен этот вирус); - III тип-вирус Леон (по имени умершего от полиомиелита мальчика, от которого был выделен вирус).
Полиомиелит (детский спинальный паралич) • острое инфекционное заболевание, которое вызывается одним из трех типов вируса полиомиелита и характеризуется большим диапазоном клинических проявлений – от абортивных до паралитических форм • I тип - вирус Брунгильда (по имени обезьяны, от которой был выделен вирус); - II тип-вирус Лансинг (по названию города в США, где был выделен этот вирус); - III тип-вирус Леон (по имени умершего от полиомиелита мальчика, от которого был выделен вирус).
 Из истории • В храме богини плодородия Астарты в Мемфисе нашли выполненное за 1580 лет до н. э. изображение жреца Румы с типичным для полиомиелита поражением нижней конечности
Из истории • В храме богини плодородия Астарты в Мемфисе нашли выполненное за 1580 лет до н. э. изображение жреца Румы с типичным для полиомиелита поражением нижней конечности
 Из истории • Полиомиелит как особая форма болезни известен уже в течение нескольких тысячелетий. Гиппократ описывал вспышку заболевания с параличами и атрофией на одном из островов в Греции. • В 1900 г. Митчел обнаружил у хорошо сохранившейся мумии изменения костей, характерные для полиомиелита В Гренландии при раскопках найдены скелеты, относящиеся к 500– 600 гг. до н. э. и имеющие такие же изменения костей. • В 1840 году Гейне впервые дал четкое описание заболевания с клиническими проявлениями в виде параличей с развитием атрофии и деформацией конечностей • 1909 год – установлена вирусная природа заболевания Ландштейнером и Поппером.
Из истории • Полиомиелит как особая форма болезни известен уже в течение нескольких тысячелетий. Гиппократ описывал вспышку заболевания с параличами и атрофией на одном из островов в Греции. • В 1900 г. Митчел обнаружил у хорошо сохранившейся мумии изменения костей, характерные для полиомиелита В Гренландии при раскопках найдены скелеты, относящиеся к 500– 600 гг. до н. э. и имеющие такие же изменения костей. • В 1840 году Гейне впервые дал четкое описание заболевания с клиническими проявлениями в виде параличей с развитием атрофии и деформацией конечностей • 1909 год – установлена вирусная природа заболевания Ландштейнером и Поппером.
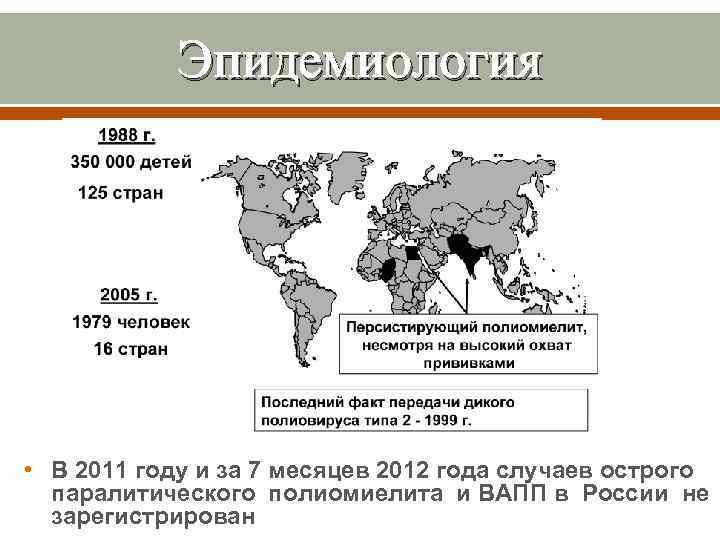 Эпидемиология • В 2011 году и за 7 месяцев 2012 года случаев острого паралитического полиомиелита и ВАПП в России не зарегистрирован
Эпидемиология • В 2011 году и за 7 месяцев 2012 года случаев острого паралитического полиомиелита и ВАПП в России не зарегистрирован
 ПОЛИОМИЕЛИТ ЭНДЕМИЧНЫЕ СТРАНЫ Афганистан Индия Нигер Пакистан ВОЗ, 2006
ПОЛИОМИЕЛИТ ЭНДЕМИЧНЫЕ СТРАНЫ Афганистан Индия Нигер Пакистан ВОЗ, 2006
 ПОЛИОМИЕЛИТ Случаи дикого полиомиелита, зарегистрированные в мире в 2012 году (информация ВОЗ на 20. 11. 2012) Эндемичные страны v Пакистан – 54 v Афганистан – 30 v Нигер – 104 v Индия – 0 Неэндемичные страны v Чад – 5 Всего – 193 случая (2011 – 650) Данные ВОЗ на 20. 11. 2012 (http: //www. polioeradication. org/)
ПОЛИОМИЕЛИТ Случаи дикого полиомиелита, зарегистрированные в мире в 2012 году (информация ВОЗ на 20. 11. 2012) Эндемичные страны v Пакистан – 54 v Афганистан – 30 v Нигер – 104 v Индия – 0 Неэндемичные страны v Чад – 5 Всего – 193 случая (2011 – 650) Данные ВОЗ на 20. 11. 2012 (http: //www. polioeradication. org/)
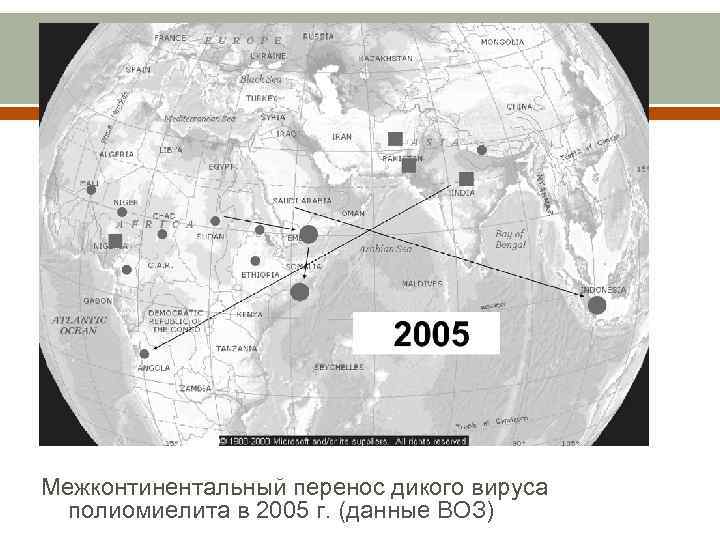 Межконтинентальный перенос дикого вируса полиомиелита в 2005 г. (данные ВОЗ)
Межконтинентальный перенос дикого вируса полиомиелита в 2005 г. (данные ВОЗ)
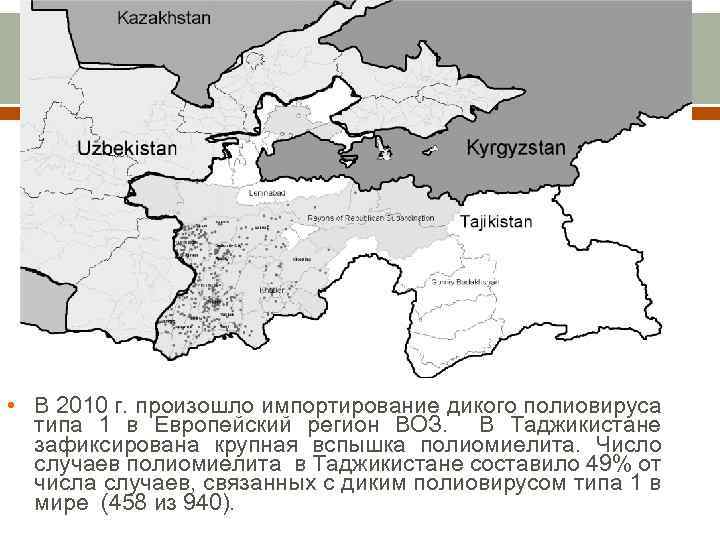 • В 2010 г. произошло импортирование дикого полиовируса типа 1 в Европейский регион ВОЗ. В Таджикистане зафиксирована крупная вспышка полиомиелита. Число случаев полиомиелита в Таджикистане составило 49% от числа случаев, связанных с диким полиовирусом типа 1 в мире (458 из 940).
• В 2010 г. произошло импортирование дикого полиовируса типа 1 в Европейский регион ВОЗ. В Таджикистане зафиксирована крупная вспышка полиомиелита. Число случаев полиомиелита в Таджикистане составило 49% от числа случаев, связанных с диким полиовирусом типа 1 в мире (458 из 940).
 Стратегии глобальной ликвидации полиомиелита ВОЗ (1988 г) • Поддержание на высоком уровне охвата прививками детей (охват более 90% и высокие показатели серопозитивности – более 80%). • Проведение «Национальных дней иммунизации» детям до 5 лет для прекращения циркуляции вируса. • Проведение «подчищающей» иммунизации (двукратная вакцинация всех детей до 5 лет на территориях повышенного риска) для прекращения передачи вируса в очагах. • Реализация Расширенной программы иммунизации во всех странах мира. • Совершенствование качества эпидемиологического надзора за острыми вялыми параличами (далее – ОВП) и циркуляцией «диких» полиовирусов.
Стратегии глобальной ликвидации полиомиелита ВОЗ (1988 г) • Поддержание на высоком уровне охвата прививками детей (охват более 90% и высокие показатели серопозитивности – более 80%). • Проведение «Национальных дней иммунизации» детям до 5 лет для прекращения циркуляции вируса. • Проведение «подчищающей» иммунизации (двукратная вакцинация всех детей до 5 лет на территориях повышенного риска) для прекращения передачи вируса в очагах. • Реализация Расширенной программы иммунизации во всех странах мира. • Совершенствование качества эпидемиологического надзора за острыми вялыми параличами (далее – ОВП) и циркуляцией «диких» полиовирусов.
 Полиомиелит в Америке – 1921 год
Полиомиелит в Америке – 1921 год
 Полиомиелит в Америке – 1921 год
Полиомиелит в Америке – 1921 год
 Франклин Рузвельт • Президент США Ф. Д. Рузвельт уже взрослым перенес полиомиелит, после чего мог передвигаться только в кресле-каталке. Семья Рузвельтов создала большой фонд для поддержки исследований по борьбе с полиомиелитом.
Франклин Рузвельт • Президент США Ф. Д. Рузвельт уже взрослым перенес полиомиелит, после чего мог передвигаться только в кресле-каталке. Семья Рузвельтов создала большой фонд для поддержки исследований по борьбе с полиомиелитом.
 Маргарет Штайфф и мишки Тедди
Маргарет Штайфф и мишки Тедди
 Фрида КАЛО /Frida KAHLO/ (1907 - 1954)
Фрида КАЛО /Frida KAHLO/ (1907 - 1954)
 Рената Тебальди (1922 -2004 гг.
Рената Тебальди (1922 -2004 гг.
 Этиология • Вирус относится к семейству Picornaviridae , роду Enterovirus • Вирусы хорошо переносят замораживание и сохраняются в течение нескольких лет. • Чувствительны к действию обычных дезинфицирующих растворов, ультрафиолетовым лучам, кипячению • Устойчивы к воздействию всех известных антибиотиков и химиопрепаратов
Этиология • Вирус относится к семейству Picornaviridae , роду Enterovirus • Вирусы хорошо переносят замораживание и сохраняются в течение нескольких лет. • Чувствительны к действию обычных дезинфицирующих растворов, ультрафиолетовым лучам, кипячению • Устойчивы к воздействию всех известных антибиотиков и химиопрепаратов
 Международная классификация МКБ-10 • А. 80 – острый полиомиелит • А. 80. 0 – острый паралитический полиомиелит, вызванный вакцинным штаммом • А. 80. 1 – острый паралитический полиомиелит, вызванный завезенным «диким» штаммом • А. 80. 2 – острый паралитический полиомиелит, вызванный «диким» местным штаммом • А. 80. 3 – острый полиомиелит, другой неустановленной этиологии • А. 80. 4 – острый непаралитический полиомиелит
Международная классификация МКБ-10 • А. 80 – острый полиомиелит • А. 80. 0 – острый паралитический полиомиелит, вызванный вакцинным штаммом • А. 80. 1 – острый паралитический полиомиелит, вызванный завезенным «диким» штаммом • А. 80. 2 – острый паралитический полиомиелит, вызванный «диким» местным штаммом • А. 80. 3 – острый полиомиелит, другой неустановленной этиологии • А. 80. 4 – острый непаралитический полиомиелит
 Классификация полиомиелита (по типу) Типичные (с поражением ЦНС) • Непаралитические (менингеальная) • Паралитические (спинальная, бульбарная, понтинная, сочетанная) Атипичные • Стертая (абортивная) • Бессимптомная (иннапарантная)
Классификация полиомиелита (по типу) Типичные (с поражением ЦНС) • Непаралитические (менингеальная) • Паралитические (спинальная, бульбарная, понтинная, сочетанная) Атипичные • Стертая (абортивная) • Бессимптомная (иннапарантная)
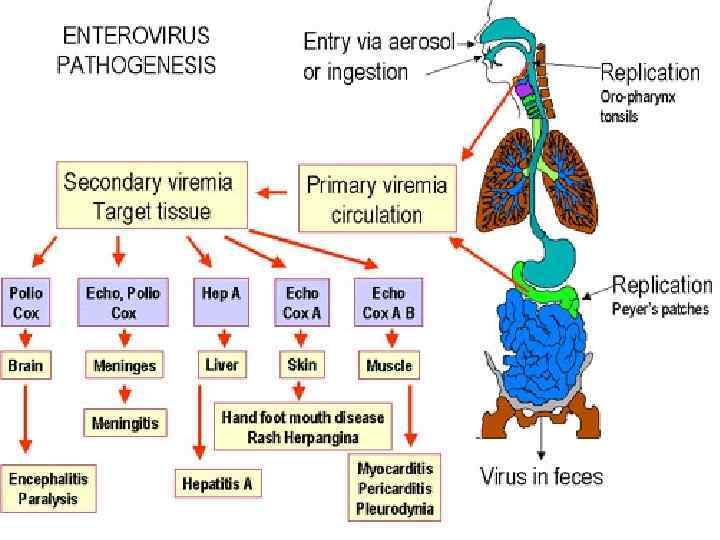
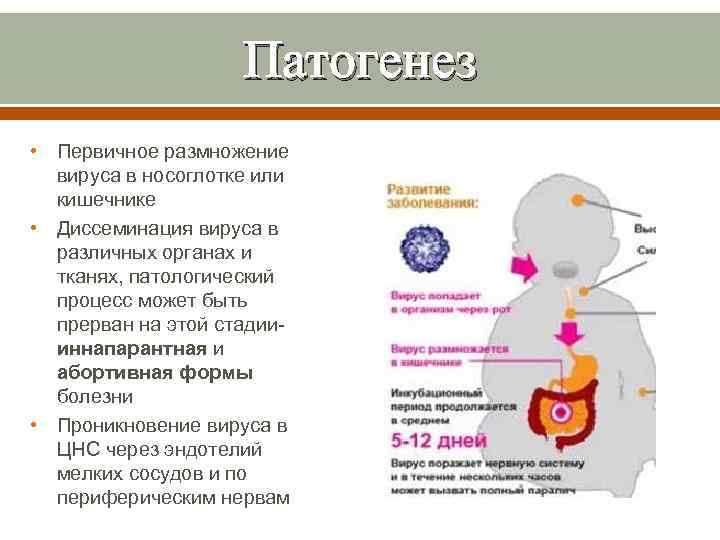 Патогенез • Первичное размножение вируса в носоглотке или кишечнике • Диссеминация вируса в различных органах и тканях, патологический процесс может быть прерван на этой стадии- иннапарантная и абортивная формы болезни • Проникновение вируса в ЦНС через эндотелий мелких сосудов и по периферическим нервам
Патогенез • Первичное размножение вируса в носоглотке или кишечнике • Диссеминация вируса в различных органах и тканях, патологический процесс может быть прерван на этой стадии- иннапарантная и абортивная формы болезни • Проникновение вируса в ЦНС через эндотелий мелких сосудов и по периферическим нервам
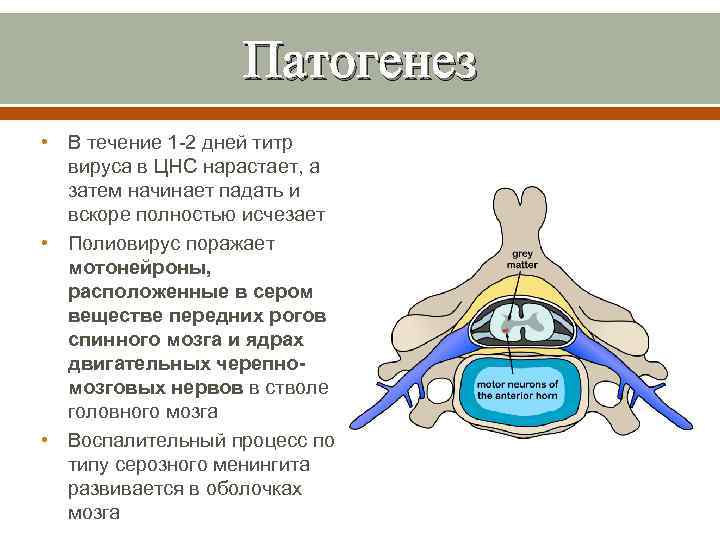 Патогенез • В течение 1 -2 дней титр вируса в ЦНС нарастает, а затем начинает падать и вскоре полностью исчезает • Полиовирус поражает мотонейроны, расположенные в сером веществе передних рогов спинного мозга и ядрах двигательных черепномозговых нервов в стволе головного мозга • Воспалительный процесс по типу серозного менингита развивается в оболочках мозга
Патогенез • В течение 1 -2 дней титр вируса в ЦНС нарастает, а затем начинает падать и вскоре полностью исчезает • Полиовирус поражает мотонейроны, расположенные в сером веществе передних рогов спинного мозга и ядрах двигательных черепномозговых нервов в стволе головного мозга • Воспалительный процесс по типу серозного менингита развивается в оболочках мозга
 Атипичные формы полиомиелита (без поражения ЦНС) • Инкубационный период составляет 4 -30 дней (чаще 6 -21) • Иннапарантная (бессимптомная) – протекает как вирусоносительство и не сопровождается какими либо клиническими симптомами • Абортивная (стертая) – характеризуется общеинфекционными симптомами без признаков поражения нервной системы (умеренная лихорадка, интоксикация, небольшая головная боль, иногда незначительные катаральные явления, дисфункция кишечника).
Атипичные формы полиомиелита (без поражения ЦНС) • Инкубационный период составляет 4 -30 дней (чаще 6 -21) • Иннапарантная (бессимптомная) – протекает как вирусоносительство и не сопровождается какими либо клиническими симптомами • Абортивная (стертая) – характеризуется общеинфекционными симптомами без признаков поражения нервной системы (умеренная лихорадка, интоксикация, небольшая головная боль, иногда незначительные катаральные явления, дисфункция кишечника).
 Типичные формы (с поражением ЦНС) Непаралитические • Менингеальная форма – заболевание начинается остро, может иметь одно- и двухволновое течение. Сильная головная боль, повторная рвота, менингеальные симптомы, высокая температура. При двухволновом течении, первая волна протекает без признаков поражения оболочек мозга, но на 1 -5 день нормальной температуры, развивается вторая волна – серозный менингит. Боли в конечностях, боль при пальпации по ходу нервных стволов.
Типичные формы (с поражением ЦНС) Непаралитические • Менингеальная форма – заболевание начинается остро, может иметь одно- и двухволновое течение. Сильная головная боль, повторная рвота, менингеальные симптомы, высокая температура. При двухволновом течении, первая волна протекает без признаков поражения оболочек мозга, но на 1 -5 день нормальной температуры, развивается вторая волна – серозный менингит. Боли в конечностях, боль при пальпации по ходу нервных стволов.
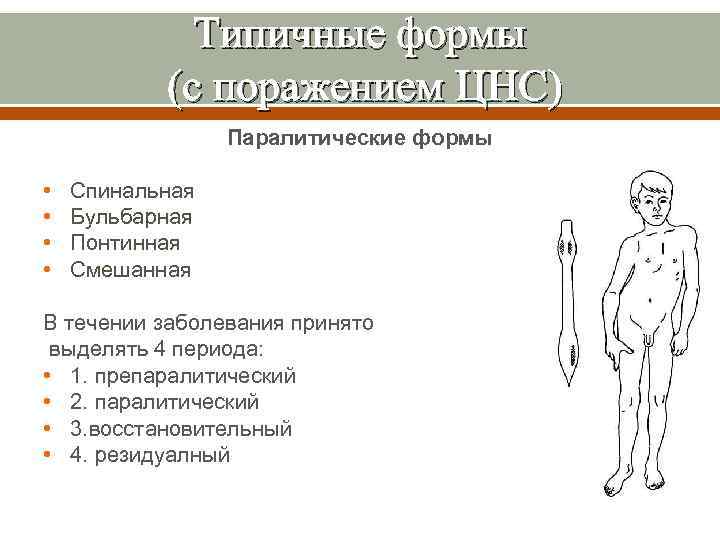 Типичные формы (с поражением ЦНС) Паралитические формы • • Спинальная Бульбарная Понтинная Смешанная В течении заболевания принято выделять 4 периода: • 1. препаралитический • 2. паралитический • 3. восстановительный • 4. резидуалный
Типичные формы (с поражением ЦНС) Паралитические формы • • Спинальная Бульбарная Понтинная Смешанная В течении заболевания принято выделять 4 периода: • 1. препаралитический • 2. паралитический • 3. восстановительный • 4. резидуалный
 паралитические формы (периоды заболевания) • Препаралитический период - длится от начала болезни до появления первых признаков поражения двигательной сферы. • Болезнь начинается остро, высокая температура, слабость, анорексия. Возможны катаральные явления, дисфункция кишечника. • Характерен менингорадикулярный синдром: головные боли, многократная рвота, боли в конечностях и спине, гиперестезия, ригидность мышц затылка, положительные симптомы Кернига, Брудзинского, возможны периодические подергивания в отдельных мышечных группах
паралитические формы (периоды заболевания) • Препаралитический период - длится от начала болезни до появления первых признаков поражения двигательной сферы. • Болезнь начинается остро, высокая температура, слабость, анорексия. Возможны катаральные явления, дисфункция кишечника. • Характерен менингорадикулярный синдром: головные боли, многократная рвота, боли в конечностях и спине, гиперестезия, ригидность мышц затылка, положительные симптомы Кернига, Брудзинского, возможны периодические подергивания в отдельных мышечных группах
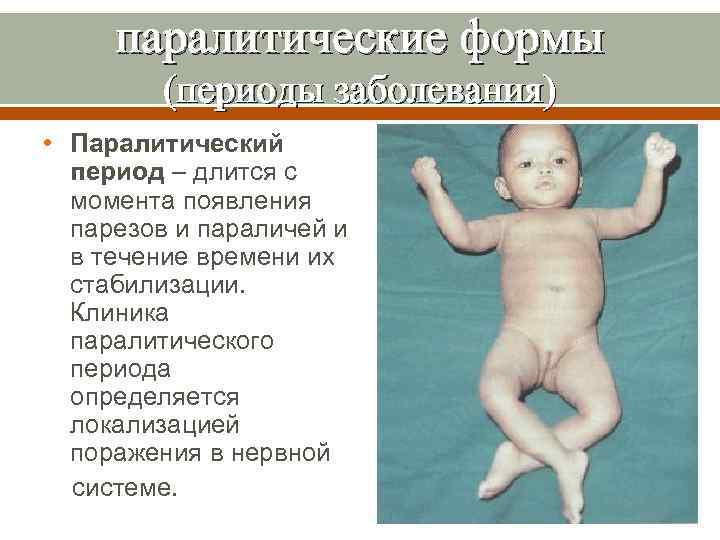 паралитические формы (периоды заболевания) • Паралитический период – длится с момента появления парезов и параличей и в течение времени их стабилизации. Клиника паралитического периода определяется локализацией поражения в нервной системе.
паралитические формы (периоды заболевания) • Паралитический период – длится с момента появления парезов и параличей и в течение времени их стабилизации. Клиника паралитического периода определяется локализацией поражения в нервной системе.
 Локализация поражения в нервной системе • Спинальная • Шейный, грудной, поясничный отдел спинного мозга • Бульбарная • Ядра двигательных нервов, расположенные в стволе мозга (9, 10, 12 пары) • Понтинная • Изолированное поражение ядра лицевого нерва (7 пара) в области ствола • Смешанные формы • Поражения ядер черепных нервов и (бульбоспинальная, спинного мозга понтоспинальнная, понтобульбоспинальная)
Локализация поражения в нервной системе • Спинальная • Шейный, грудной, поясничный отдел спинного мозга • Бульбарная • Ядра двигательных нервов, расположенные в стволе мозга (9, 10, 12 пары) • Понтинная • Изолированное поражение ядра лицевого нерва (7 пара) в области ствола • Смешанные формы • Поражения ядер черепных нервов и (бульбоспинальная, спинного мозга понтоспинальнная, понтобульбоспинальная)
 Паралитические формы полиомиелита • Спинальная форма - (самая распространенная). • Типично бурное развитие параличей в течение короткого времени – до 1 -3 дней. Параличи носят вялый характер (низкий мышечный тонус, гипоарефлексия). Чаще поражаются нижние конечности. Пирамидных знаков нет, выпадения функций тазовых органов нет, нарушения чувствительности не свойственны. • Характерно асимметричное распределение параличей и парезов, связанное с мозаичным характером поражения ядер спинного мозга. Паралитический период длится от нескольких дней до 2 -х недель
Паралитические формы полиомиелита • Спинальная форма - (самая распространенная). • Типично бурное развитие параличей в течение короткого времени – до 1 -3 дней. Параличи носят вялый характер (низкий мышечный тонус, гипоарефлексия). Чаще поражаются нижние конечности. Пирамидных знаков нет, выпадения функций тазовых органов нет, нарушения чувствительности не свойственны. • Характерно асимметричное распределение параличей и парезов, связанное с мозаичным характером поражения ядер спинного мозга. Паралитический период длится от нескольких дней до 2 -х недель
 Спинальная форма • • • Дифференциально-диагностические признаки вялых парезов и параличей при остром полиомиелите Период нарастания двигательных нарушений очень короткий- до 1 -2 дней. Нарастание парезов в течение 3 -4 дней представляет редкое исключение и является поводом для сомнения в диагнозе. Чаще страдают проксимальные отделы конечностей Парезы и параличи имеют асимметричное расположение Чувствительные, тазовые нарушения отсутствуют Атрофия мышц появляется рано, на 2 -3 неделе болезни и в дальнейшем прогрессирует
Спинальная форма • • • Дифференциально-диагностические признаки вялых парезов и параличей при остром полиомиелите Период нарастания двигательных нарушений очень короткий- до 1 -2 дней. Нарастание парезов в течение 3 -4 дней представляет редкое исключение и является поводом для сомнения в диагнозе. Чаще страдают проксимальные отделы конечностей Парезы и параличи имеют асимметричное расположение Чувствительные, тазовые нарушения отсутствуют Атрофия мышц появляется рано, на 2 -3 неделе болезни и в дальнейшем прогрессирует
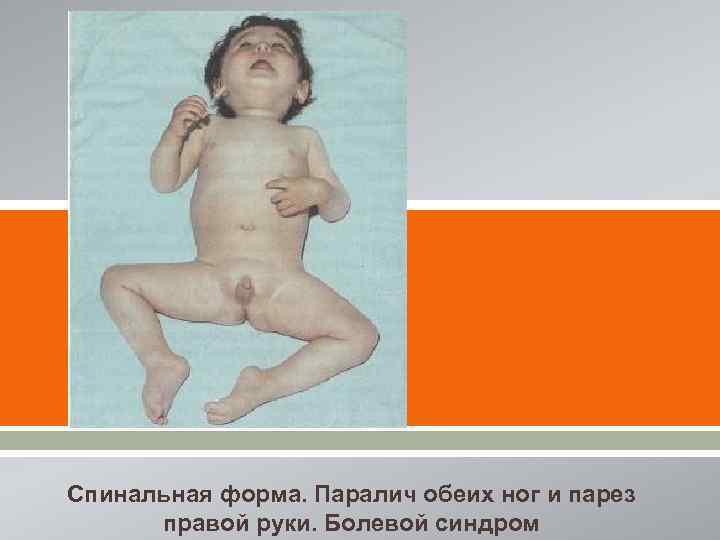 [ [ Спинальная форма. Паралич обеих ног и парез правой руки. Болевой синдром
[ [ Спинальная форма. Паралич обеих ног и парез правой руки. Болевой синдром
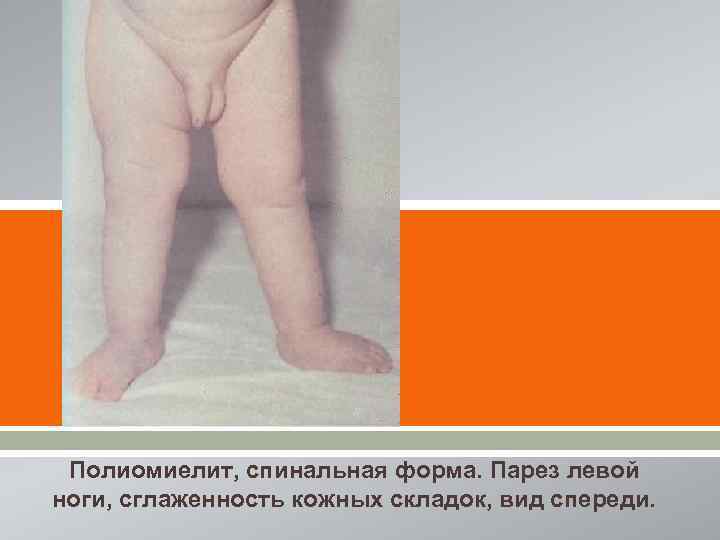 [ [ Полиомиелит, спинальная форма. Парез левой ноги, сглаженность кожных складок, вид спереди.
[ [ Полиомиелит, спинальная форма. Парез левой ноги, сглаженность кожных складок, вид спереди.
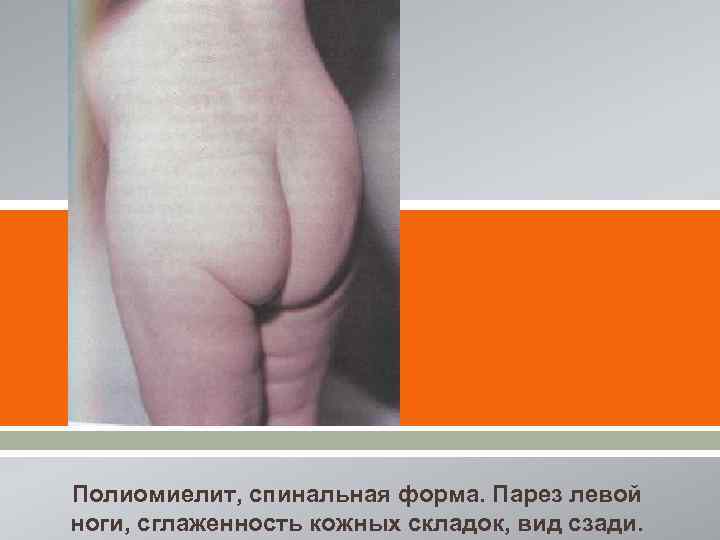 [ [ Полиомиелит, спинальная форма. Парез левой ноги, сглаженность кожных складок, вид сзади.
[ [ Полиомиелит, спинальная форма. Парез левой ноги, сглаженность кожных складок, вид сзади.
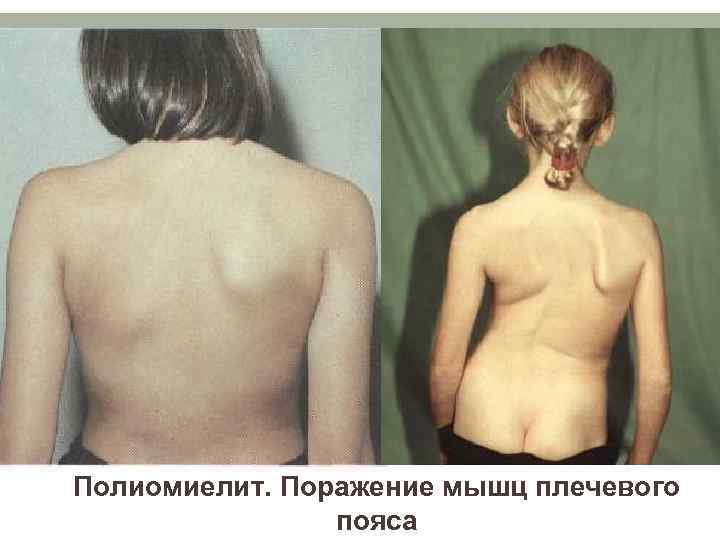 Полиомиелит. Поражение мышц плечевого пояса
Полиомиелит. Поражение мышц плечевого пояса
 Паралитические формы полиомиелита • Бульбарная форма – протекает тяжело с коротким препаралитическим периодом, с нарушением функций жизненно важных органов. Начало заболевания острое, состояние тяжелое: высокая лихорадка, рвота, слабость, недомогание. • Отмечается парез и паралич мягкого неба, нарушение глотания, нарушение фонации. У больных отмечается резкое усиление секреции слизи с обтурацией дыхательных путей ( «мокрая форма» ), появляется одышка, цианоз, нарушение ритма дыхания и брадиаритмия. Быстро развивается сопорозное, коматозное состояния.
Паралитические формы полиомиелита • Бульбарная форма – протекает тяжело с коротким препаралитическим периодом, с нарушением функций жизненно важных органов. Начало заболевания острое, состояние тяжелое: высокая лихорадка, рвота, слабость, недомогание. • Отмечается парез и паралич мягкого неба, нарушение глотания, нарушение фонации. У больных отмечается резкое усиление секреции слизи с обтурацией дыхательных путей ( «мокрая форма» ), появляется одышка, цианоз, нарушение ритма дыхания и брадиаритмия. Быстро развивается сопорозное, коматозное состояния.
 Паралитические формы полиомиелита • Понтинная форма - развивается при изолированном поражении ядра лицевого нерва. Клинически это наименее тяжелая форма паралитического полиомиелита и имеет наиболее благоприятное течение. При осмотре отмечается утрата движений мимической мускулатуры лица, асимметрия лица, экзофтальм. Боль и слезотечение не характерны.
Паралитические формы полиомиелита • Понтинная форма - развивается при изолированном поражении ядра лицевого нерва. Клинически это наименее тяжелая форма паралитического полиомиелита и имеет наиболее благоприятное течение. При осмотре отмечается утрата движений мимической мускулатуры лица, асимметрия лица, экзофтальм. Боль и слезотечение не характерны.
 паралитические формы (периоды заболевания) • Восстановительный период – при спинальной форме процесс восстановления начинается на 2 -3 неделе от начала заболевания. Как правило, глубоко пораженные мышцы не дают поного восстановления или вообще не обнаруживают тенденции к обратному развитию параличей. Неравномерность и мозаичность восстановления пораженных мышц приводят к развитию деформаций скелета и контрактур • Период остаточных явлений – обычно наступает через 1 -1, 5 года от начала заболевания. Характеризуется мышечными атрофиями, костными деформациями, остеопорозом.
паралитические формы (периоды заболевания) • Восстановительный период – при спинальной форме процесс восстановления начинается на 2 -3 неделе от начала заболевания. Как правило, глубоко пораженные мышцы не дают поного восстановления или вообще не обнаруживают тенденции к обратному развитию параличей. Неравномерность и мозаичность восстановления пораженных мышц приводят к развитию деформаций скелета и контрактур • Период остаточных явлений – обычно наступает через 1 -1, 5 года от начала заболевания. Характеризуется мышечными атрофиями, костными деформациями, остеопорозом.
 Дифференциальный диагноз • Менингеальную форму дифференцируют с серозными менингитами вирусной и бактериальной этиологии • Спинальную форму дифференцируют с костносуставной патологией, полирадикулонейропатиями, миелитом, полимиелитоподобными заболеваниями (вялые энтеровирусные параличи протекают без лихорадки и интоксикации, за 2 -4 недели парез восстанавливается, изменения в спинномозговой жидкости отсутствуют) • Понтинную форму дифференцируют с невритом лицевого нерва
Дифференциальный диагноз • Менингеальную форму дифференцируют с серозными менингитами вирусной и бактериальной этиологии • Спинальную форму дифференцируют с костносуставной патологией, полирадикулонейропатиями, миелитом, полимиелитоподобными заболеваниями (вялые энтеровирусные параличи протекают без лихорадки и интоксикации, за 2 -4 недели парез восстанавливается, изменения в спинномозговой жидкости отсутствуют) • Понтинную форму дифференцируют с невритом лицевого нерва
 Диагностика • • • Опорно-диагностические признаки в препаралитическом периоде: Характерный эпиданамнез Синдром интоксикации Слабо выраженный катаральный синдром Синдром поражения желудочно-кишечного тракта Болевой синдром (спонтанные мышечные боли в конечностях, спине)
Диагностика • • • Опорно-диагностические признаки в препаралитическом периоде: Характерный эпиданамнез Синдром интоксикации Слабо выраженный катаральный синдром Синдром поражения желудочно-кишечного тракта Болевой синдром (спонтанные мышечные боли в конечностях, спине)
 Диагностика Опорно-диагностические признаки в паралитическом периоде: • Характерный эпиданамнез • Острое развитие вялых парезов (параличей) с нарастанием в 1 -2 дня • Преимущественное поражение проксимальных отделов нижних конечностей • Асимметричный и мозаичный характер распределения парезов и параличей • Отсутствие расстройства чувствительности и нарушения функций тазовых органов • Выраженный болевой синдром • Ранее развитие трофических нарушений в пораженных конечностях
Диагностика Опорно-диагностические признаки в паралитическом периоде: • Характерный эпиданамнез • Острое развитие вялых парезов (параличей) с нарастанием в 1 -2 дня • Преимущественное поражение проксимальных отделов нижних конечностей • Асимметричный и мозаичный характер распределения парезов и параличей • Отсутствие расстройства чувствительности и нарушения функций тазовых органов • Выраженный болевой синдром • Ранее развитие трофических нарушений в пораженных конечностях
 Диагностика • Вирусологический метод – проводится исследование фекалий (двукратно – 2 дня подряд) и ликвора • Экспресс-методы (ИФА) – определение антигена полиовируса в фекалиях и ликворе • Серологическое исследование (РН, РСК) –выявляют специфические антитела в крови и ликворе. Диагностическое значение имеет нарастание титра антител в 4 раза и более. • В общем анализе крови – умеренный лейкоцитоз, относительный нейтрофилез • Люмбальная пункция – в препаралитическом периоде клеточно-белковая диссоциация, в паралитическом периоде – белково-клеточная диссоциация (высокое содержание белка при нормальном лимфоцитарном цитозе) • Электромиография – позволяет установить сегментарный уровень поражения
Диагностика • Вирусологический метод – проводится исследование фекалий (двукратно – 2 дня подряд) и ликвора • Экспресс-методы (ИФА) – определение антигена полиовируса в фекалиях и ликворе • Серологическое исследование (РН, РСК) –выявляют специфические антитела в крови и ликворе. Диагностическое значение имеет нарастание титра антител в 4 раза и более. • В общем анализе крови – умеренный лейкоцитоз, относительный нейтрофилез • Люмбальная пункция – в препаралитическом периоде клеточно-белковая диссоциация, в паралитическом периоде – белково-клеточная диссоциация (высокое содержание белка при нормальном лимфоцитарном цитозе) • Электромиография – позволяет установить сегментарный уровень поражения
 Лечение в препаралитическом и паралитическом периодах • Режим – строго постельный (укладка на деревянный щит) • Уход – сокращение парентеральных манипуляций, контроль за характером дыхания и глотания • Лечение по Кеньи- компрессы нагретой шерстяной тканью на 30 мин 8 -10 раз в день (снимает болевой синдром, улучшает кровообращение, устраняет мышечные боли и спазмы) • Патогенетическая и симптоматическая терапия - Ибупрофен, Анальгин, Фуросемид, Преднизолон 1 мг/кг (при отеке головного мозга), витамины В. • Физиотерапия – при нормализации температуры на зону пораженных сегментов – УВЧ, эл/форез с новокаином, магнит, соллюкс, светолечение.
Лечение в препаралитическом и паралитическом периодах • Режим – строго постельный (укладка на деревянный щит) • Уход – сокращение парентеральных манипуляций, контроль за характером дыхания и глотания • Лечение по Кеньи- компрессы нагретой шерстяной тканью на 30 мин 8 -10 раз в день (снимает болевой синдром, улучшает кровообращение, устраняет мышечные боли и спазмы) • Патогенетическая и симптоматическая терапия - Ибупрофен, Анальгин, Фуросемид, Преднизолон 1 мг/кг (при отеке головного мозга), витамины В. • Физиотерапия – при нормализации температуры на зону пораженных сегментов – УВЧ, эл/форез с новокаином, магнит, соллюкс, светолечение.
 Лечение в восстановительном периоде • Режим постепенно расширяется • Патогенетическая и симптоматическая терапия – антихолинестеразные препараты (прозерин) – курсами по 3 -4 недели, метаболики, антиоксиданты (актовегин, витамин Е), ноотропы (пантогам, ноотропил, фенибут), витамины группы В, анаболические стероиды (неробол, ретаболил) • Физиотерапия – эл/форез с новокаином, прозерином, горячие укуктывания, парафин. ЛФК, легкий массаж. • Водотеплолечение – грязи, озокерит, плавание, душмассаж. Кинезитерапия
Лечение в восстановительном периоде • Режим постепенно расширяется • Патогенетическая и симптоматическая терапия – антихолинестеразные препараты (прозерин) – курсами по 3 -4 недели, метаболики, антиоксиданты (актовегин, витамин Е), ноотропы (пантогам, ноотропил, фенибут), витамины группы В, анаболические стероиды (неробол, ретаболил) • Физиотерапия – эл/форез с новокаином, прозерином, горячие укуктывания, парафин. ЛФК, легкий массаж. • Водотеплолечение – грязи, озокерит, плавание, душмассаж. Кинезитерапия
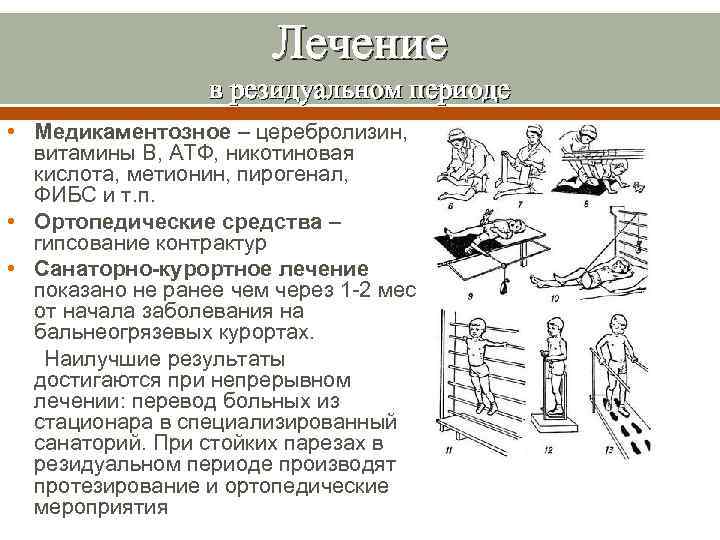 Лечение в резидуальном периоде • Медикаментозное – церебролизин, витамины В, АТФ, никотиновая кислота, метионин, пирогенал, ФИБС и т. п. • Ортопедические средства – гипсование контрактур • Санаторно-курортное лечение показано не ранее чем через 1 -2 мес от начала заболевания на бальнеогрязевых курортах. Наилучшие результаты достигаются при непрерывном лечении: перевод больных из стационара в специализированный санаторий. При стойких парезах в резидуальном периоде производят протезирование и ортопедические мероприятия
Лечение в резидуальном периоде • Медикаментозное – церебролизин, витамины В, АТФ, никотиновая кислота, метионин, пирогенал, ФИБС и т. п. • Ортопедические средства – гипсование контрактур • Санаторно-курортное лечение показано не ранее чем через 1 -2 мес от начала заболевания на бальнеогрязевых курортах. Наилучшие результаты достигаются при непрерывном лечении: перевод больных из стационара в специализированный санаторий. При стойких парезах в резидуальном периоде производят протезирование и ортопедические мероприятия
 Профилактика
Профилактика
 Вакцинопрофилактика полиомиелита • В 1947 г. проблемой получения сыворотки против полиомиелита занялся Джонас Эдвард Солк. • Ему удалось доказать, что существует три серотипа полиовирусов. После троекратного введения обезьянам смеси убитых вирусов в крови обнаруживаются антитела ко всем серотипам вируса. Предохранительные прививки Солка вскоре стали применяться во всех странах. В Америке вакцинацию провели нескольким сотням тысяч детей и молодых людей
Вакцинопрофилактика полиомиелита • В 1947 г. проблемой получения сыворотки против полиомиелита занялся Джонас Эдвард Солк. • Ему удалось доказать, что существует три серотипа полиовирусов. После троекратного введения обезьянам смеси убитых вирусов в крови обнаруживаются антитела ко всем серотипам вируса. Предохранительные прививки Солка вскоре стали применяться во всех странах. В Америке вакцинацию провели нескольким сотням тысяч детей и молодых людей
 Вакцинопрофилактика полиомиелита
Вакцинопрофилактика полиомиелита
 Вакцинопрофилактика полиомиелита Важный шаг в усовершенствовании вакцины против полиомиелита сделал А. Б. Сэбин. В 1939 г. он доказал, что полиовирус проникает в организм человека не через дыхательные пути, а через пищеварительный тракт. В 1957 г. был подготовлен материал для прививок : были получены ослабленные вирусы всех трех серотипов. После тщательной проверки в 1960 г. Департаментом здравоохранения США была одобрена и разрешена к применению вакцина Сэбина, и с тех пор она стала основным методом профилактики заболевания полиомиелитом во всем мире.
Вакцинопрофилактика полиомиелита Важный шаг в усовершенствовании вакцины против полиомиелита сделал А. Б. Сэбин. В 1939 г. он доказал, что полиовирус проникает в организм человека не через дыхательные пути, а через пищеварительный тракт. В 1957 г. был подготовлен материал для прививок : были получены ослабленные вирусы всех трех серотипов. После тщательной проверки в 1960 г. Департаментом здравоохранения США была одобрена и разрешена к применению вакцина Сэбина, и с тех пор она стала основным методом профилактики заболевания полиомиелитом во всем мире.
 Живая вакцина Сэбина
Живая вакцина Сэбина
 Вакцинопрофилактика полиомиелита • • • Окончательное признание живая вакцина получила после того, как в СССР в результате работ М. П. Чумакова и А. А. Смородинцева были проведены массовые прививки в 1955– 1959 г. В короткий срок была освоена технология производства вакцины в виде конфетки-драже с живой поливакциной В результате массовой вакцинации заболеваемость полиомиелитом в 1965 г. по сравнению с 1958 г. снизилась в 50 раз.
Вакцинопрофилактика полиомиелита • • • Окончательное признание живая вакцина получила после того, как в СССР в результате работ М. П. Чумакова и А. А. Смородинцева были проведены массовые прививки в 1955– 1959 г. В короткий срок была освоена технология производства вакцины в виде конфетки-драже с живой поливакциной В результате массовой вакцинации заболеваемость полиомиелитом в 1965 г. по сравнению с 1958 г. снизилась в 50 раз.
 Полиомиелит в СССР
Полиомиелит в СССР
 Полиомиелит в СССР
Полиомиелит в СССР
 Наши в Америке
Наши в Америке
 Наши в Америке
Наши в Америке
 Отечественная живая вакцина
Отечественная живая вакцина
 Отечественная живая вакцина
Отечественная живая вакцина
 Отечественная живая вакцина
Отечественная живая вакцина
 [ [
[ [
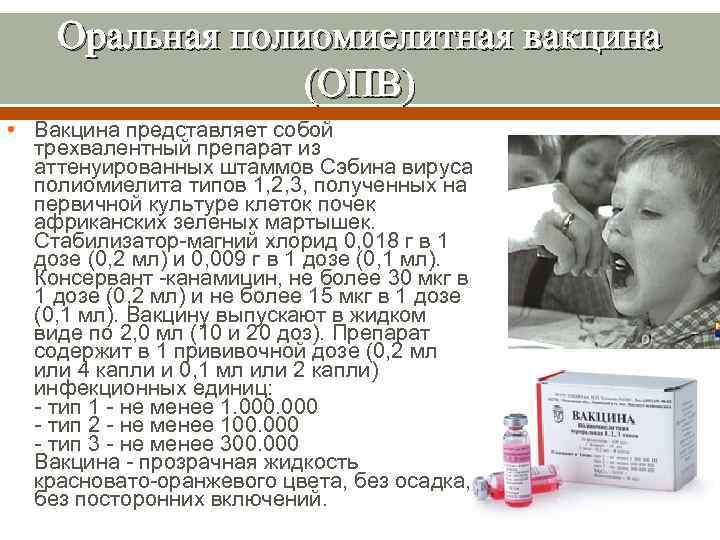 Оральная полиомиелитная вакцина (ОПВ) • Вакцина представляет собой трехвалентный препарат из аттенуированных штаммов Сэбина вируса полиомиелита типов 1, 2, 3, полученных на первичной культуре клеток почек африканских зеленых мартышек. Стабилизатор-магний хлорид 0, 018 г в 1 дозе (0, 2 мл) и 0, 009 г в 1 дозе (0, 1 мл). Консервант -канамицин, не более 30 мкг в 1 дозе (0, 2 мл) и не более 15 мкг в 1 дозе (0, 1 мл). Вакцину выпускают в жидком виде по 2, 0 мл (10 и 20 доз). Препарат содержит в 1 прививочной дозе (0, 2 мл или 4 капли и 0, 1 мл или 2 капли) инфекционных единиц: - тип 1 - не менее 1. 000 - тип 2 - не менее 100. 000 - тип 3 - не менее 300. 000 Вакцина - прозрачная жидкость красновато-оранжевого цвета, без осадка, без посторонних включений.
Оральная полиомиелитная вакцина (ОПВ) • Вакцина представляет собой трехвалентный препарат из аттенуированных штаммов Сэбина вируса полиомиелита типов 1, 2, 3, полученных на первичной культуре клеток почек африканских зеленых мартышек. Стабилизатор-магний хлорид 0, 018 г в 1 дозе (0, 2 мл) и 0, 009 г в 1 дозе (0, 1 мл). Консервант -канамицин, не более 30 мкг в 1 дозе (0, 2 мл) и не более 15 мкг в 1 дозе (0, 1 мл). Вакцину выпускают в жидком виде по 2, 0 мл (10 и 20 доз). Препарат содержит в 1 прививочной дозе (0, 2 мл или 4 капли и 0, 1 мл или 2 капли) инфекционных единиц: - тип 1 - не менее 1. 000 - тип 2 - не менее 100. 000 - тип 3 - не менее 300. 000 Вакцина - прозрачная жидкость красновато-оранжевого цвета, без осадка, без посторонних включений.
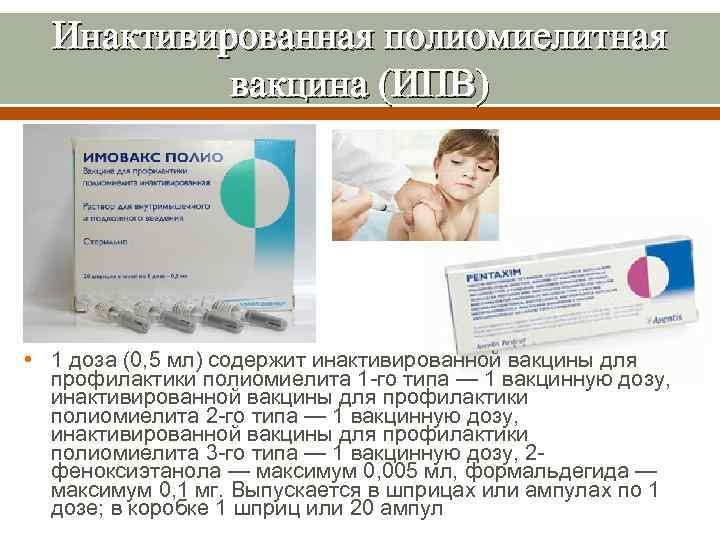 Инактивированная полиомиелитная вакцина (ИПВ) • 1 доза (0, 5 мл) содержит инактивированной вакцины для профилактики полиомиелита 1 -го типа — 1 вакцинную дозу, инактивированной вакцины для профилактики полиомиелита 2 -го типа — 1 вакцинную дозу, инактивированной вакцины для профилактики полиомиелита 3 -го типа — 1 вакцинную дозу, 2 феноксиэтанола — максимум 0, 005 мл, формальдегида — максимум 0, 1 мг. Выпускается в шприцах или ампулах по 1 дозе; в коробке 1 шприц или 20 ампул
Инактивированная полиомиелитная вакцина (ИПВ) • 1 доза (0, 5 мл) содержит инактивированной вакцины для профилактики полиомиелита 1 -го типа — 1 вакцинную дозу, инактивированной вакцины для профилактики полиомиелита 2 -го типа — 1 вакцинную дозу, инактивированной вакцины для профилактики полиомиелита 3 -го типа — 1 вакцинную дозу, 2 феноксиэтанола — максимум 0, 005 мл, формальдегида — максимум 0, 1 мг. Выпускается в шприцах или ампулах по 1 дозе; в коробке 1 шприц или 20 ампул
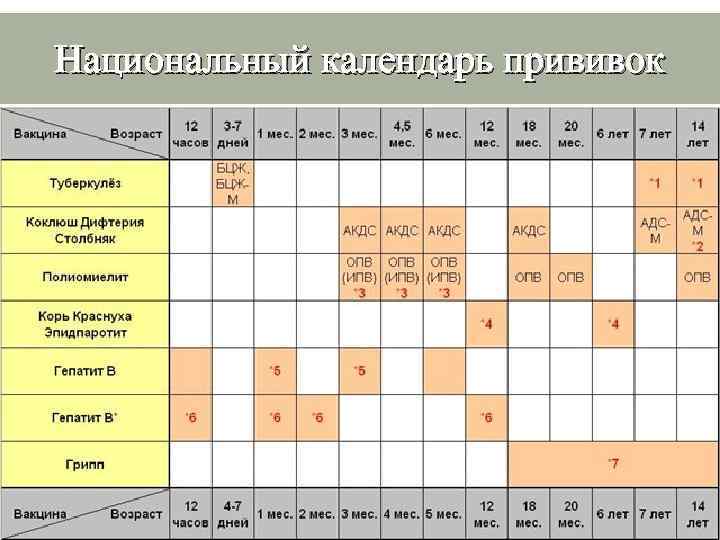 Национальный календарь прививок
Национальный календарь прививок
 Вакцинассоцииованный полиомиелит (ВАП) – осложнение вакцинации против полиомиелита • Вакциноассоциированный полиомиелит (ВАПП) является редким постпрививочным осложнением на оральную полиомиелитную вакцину (ОПВ). • Причины возникновения ВАПП до настоящего времени однозначно не определены. Риск развития ВАПП наиболее высок у детей, получивших первую дозу вакцины, и составляет 1 случай на 750 000 иммунокомпетентных реципиентов ОПВ. • ВАП может возникнуть как у привитых живой пероральной вакциной (до 36 дня), так и у лиц, контактировавших с ними (до 60 дня после контакта. • Предрасполагающим к ВАП фактором является врожденный иммунодефицит. Развитие ВАП у детей с нормальным иммунитетом может быть связано с реверсией вирулентности вацинного вируса при пассаже через кишечник человека.
Вакцинассоцииованный полиомиелит (ВАП) – осложнение вакцинации против полиомиелита • Вакциноассоциированный полиомиелит (ВАПП) является редким постпрививочным осложнением на оральную полиомиелитную вакцину (ОПВ). • Причины возникновения ВАПП до настоящего времени однозначно не определены. Риск развития ВАПП наиболее высок у детей, получивших первую дозу вакцины, и составляет 1 случай на 750 000 иммунокомпетентных реципиентов ОПВ. • ВАП может возникнуть как у привитых живой пероральной вакциной (до 36 дня), так и у лиц, контактировавших с ними (до 60 дня после контакта. • Предрасполагающим к ВАП фактором является врожденный иммунодефицит. Развитие ВАП у детей с нормальным иммунитетом может быть связано с реверсией вирулентности вацинного вируса при пассаже через кишечник человека.
 Вакцинассоциированный полиомиелит (критерии ВОЗ) 1. Начало болезни не раньше 4 -6 дня и не позже 30 дня после приёма вакцины. Для контактных с вакцинированными – срок до 60 дней. 2. Развитие вялых парезов или параличей без нарушения чувствительности со стойкими остаточными явлениями (после 2 х месяцев). 3. Отсутствие длительного прогрессирования парезов (более 3 -4 дней) 4. Выделение вируса полиомиелита родственного вакцинному штамму, и не менее чем 4 -х кратное нарастание к нему специфических антител к нему.
Вакцинассоциированный полиомиелит (критерии ВОЗ) 1. Начало болезни не раньше 4 -6 дня и не позже 30 дня после приёма вакцины. Для контактных с вакцинированными – срок до 60 дней. 2. Развитие вялых парезов или параличей без нарушения чувствительности со стойкими остаточными явлениями (после 2 х месяцев). 3. Отсутствие длительного прогрессирования парезов (более 3 -4 дней) 4. Выделение вируса полиомиелита родственного вакцинному штамму, и не менее чем 4 -х кратное нарастание к нему специфических антител к нему.
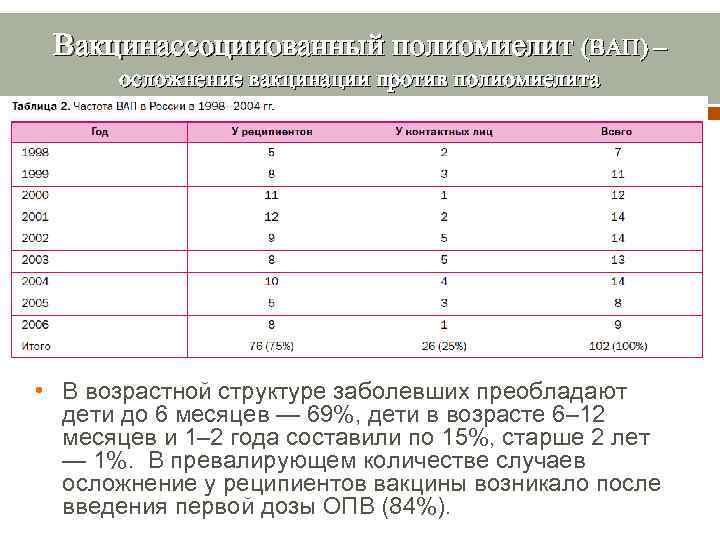 Вакцинассоцииованный полиомиелит (ВАП) – осложнение вакцинации против полиомиелита • В возрастной структуре заболевших преобладают дети до 6 месяцев — 69%, дети в возрасте 6– 12 месяцев и 1– 2 года составили по 15%, старше 2 лет — 1%. В превалирующем количестве случаев осложнение у реципиентов вакцины возникало после введения первой дозы ОПВ (84%).
Вакцинассоцииованный полиомиелит (ВАП) – осложнение вакцинации против полиомиелита • В возрастной структуре заболевших преобладают дети до 6 месяцев — 69%, дети в возрасте 6– 12 месяцев и 1– 2 года составили по 15%, старше 2 лет — 1%. В превалирующем количестве случаев осложнение у реципиентов вакцины возникало после введения первой дозы ОПВ (84%).
 Профилактика ВАП • Поскольку детей прививают в возрасте 3 мес, когда у многих сохраняются материнские иммуноглобулины, лабораторный скрининг на иммунодефицит не будет информативен, не говоря уже о его высокой стоимости. • С учетом этих данных, профилактика ВАП представляется возможной только путем перехода на использование инактивированной полиовакцины, хотя бы на первом этапе (в качестве 1 й, или 1 й и 2 й дозы); такая тактика при переходе от живой пероральной к инактивированной полиовакцине хорошо зарекомендовала себя в США и ряде других стран.
Профилактика ВАП • Поскольку детей прививают в возрасте 3 мес, когда у многих сохраняются материнские иммуноглобулины, лабораторный скрининг на иммунодефицит не будет информативен, не говоря уже о его высокой стоимости. • С учетом этих данных, профилактика ВАП представляется возможной только путем перехода на использование инактивированной полиовакцины, хотя бы на первом этапе (в качестве 1 й, или 1 й и 2 й дозы); такая тактика при переходе от живой пероральной к инактивированной полиовакцине хорошо зарекомендовала себя в США и ряде других стран.
 Проблема ОВП (острый вялый паралич) • В начале XXI в. на пути ликвидации инфекции возникла еще одна проблема. В ряде стран были зарегистрированы вспышки заболеваний с явлениями ОВП , обусловленные циркулирующими вакцинно-родственными полиовирусами Согласно определению ВОЗ, вакцинно-родственные полиовирусы (ВРПВ) представляют собой штаммы вакцинного происхождения, значительно дивергировавшие от вакцинных предков и имеющие 1% или более нуклеотидных отличий от родительских вакцинных штаммов, выявленных при полном секвенировании участка генома.
Проблема ОВП (острый вялый паралич) • В начале XXI в. на пути ликвидации инфекции возникла еще одна проблема. В ряде стран были зарегистрированы вспышки заболеваний с явлениями ОВП , обусловленные циркулирующими вакцинно-родственными полиовирусами Согласно определению ВОЗ, вакцинно-родственные полиовирусы (ВРПВ) представляют собой штаммы вакцинного происхождения, значительно дивергировавшие от вакцинных предков и имеющие 1% или более нуклеотидных отличий от родительских вакцинных штаммов, выявленных при полном секвенировании участка генома.
 Острый вялый паралич • - состояние характеризующееся остро возникшим нарушением активных движений (объёма, силы, быстроты) в одной или нескольких конечностях, снижением мышечного тонуса, изменением рефлексов и электромиографических показателей. В практической деятельности врачам приходится встречаться с тремя нозологическими формами острых вялых параличей: паралитическим полиомиелитом, инфекционной полинейропатией и острыми инфекционными миелопатиями
Острый вялый паралич • - состояние характеризующееся остро возникшим нарушением активных движений (объёма, силы, быстроты) в одной или нескольких конечностях, снижением мышечного тонуса, изменением рефлексов и электромиографических показателей. В практической деятельности врачам приходится встречаться с тремя нозологическими формами острых вялых параличей: паралитическим полиомиелитом, инфекционной полинейропатией и острыми инфекционными миелопатиями
 Обследование на полиомиелит • Проба фекалий • 1 проба – в первые сутки установления диагноза • 2 проба – с интервалом 25 -48 часов. Пробы транспортируют в вирусологическую лабораторию при температуре от 0 до +8. • Проба крови • 1 проба должна быть взята в день постановки первичного диагноза • 2 проба – через 2 -3 недели после первой
Обследование на полиомиелит • Проба фекалий • 1 проба – в первые сутки установления диагноза • 2 проба – с интервалом 25 -48 часов. Пробы транспортируют в вирусологическую лабораторию при температуре от 0 до +8. • Проба крови • 1 проба должна быть взята в день постановки первичного диагноза • 2 проба – через 2 -3 недели после первой
 Противоэпидемические мероприятия в очаге • 1. Обязательная госпитализация при подозрении на полиомиелит и ОВП. • Проведение заключительной дезинфекции. • Осмотр контактных педиатром и невропатологом. • Двукратное копрологическое исследование всех контактных в очагах полиомиелита (взятие двух проб фекалий) • Проведение однократной полиомиелитной вакцинации детям до 5 лет. • Наблюдение за контактными детьми до 5 лет в течение 20 дней.
Противоэпидемические мероприятия в очаге • 1. Обязательная госпитализация при подозрении на полиомиелит и ОВП. • Проведение заключительной дезинфекции. • Осмотр контактных педиатром и невропатологом. • Двукратное копрологическое исследование всех контактных в очагах полиомиелита (взятие двух проб фекалий) • Проведение однократной полиомиелитной вакцинации детям до 5 лет. • Наблюдение за контактными детьми до 5 лет в течение 20 дней.
 ООН свернула вакцинацию в Пакистане из-за убийств борцов с полиомиелитом Масштабная кампания по вакцинации населения Пакистана при поддержке ООН должна была состояться 17 -19 декабря 2012. Планировалось, что за три дня будет сделано 5, 2 миллиона прививок. Однако с начала реализации программы уже были убиты девять борцов с полиомиелитом, из них шесть - женщины. Противники вакцинации среди радикальных исламистов утверждают, что прививки проводятся по инициативе Запада с целью либо стерилизовать население страны, либо организовать за ним слежку. В Пакистане, наряду с Афганистаном и Нигерией, полиомиелит остается эндемическим. В 2012 году было зафиксировано 56 случаев заражения полиомиелитом.
ООН свернула вакцинацию в Пакистане из-за убийств борцов с полиомиелитом Масштабная кампания по вакцинации населения Пакистана при поддержке ООН должна была состояться 17 -19 декабря 2012. Планировалось, что за три дня будет сделано 5, 2 миллиона прививок. Однако с начала реализации программы уже были убиты девять борцов с полиомиелитом, из них шесть - женщины. Противники вакцинации среди радикальных исламистов утверждают, что прививки проводятся по инициативе Запада с целью либо стерилизовать население страны, либо организовать за ним слежку. В Пакистане, наряду с Афганистаном и Нигерией, полиомиелит остается эндемическим. В 2012 году было зафиксировано 56 случаев заражения полиомиелитом.


