поджелудочная железа (базис).pptx
- Количество слайдов: 16

Поджелудочная железа Презентация студента 2 курса Лечебного факультета, 16 группы Топчияна Сергея
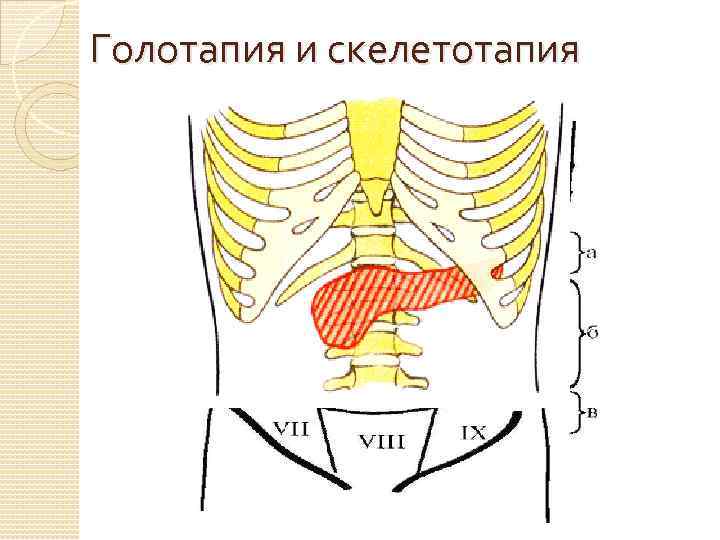
Голотапия и скелетотапия
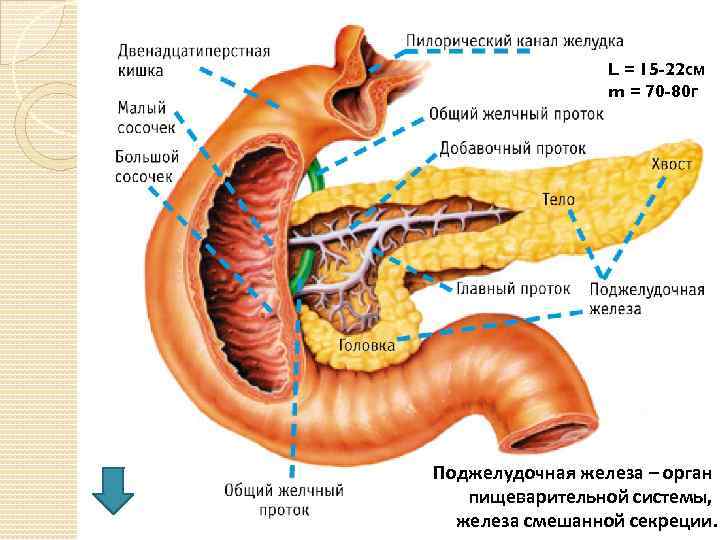
L = 15 -22 см m = 70 -80 г Поджелудочная железа – орган пищеварительной системы, железа смешанной секреции.
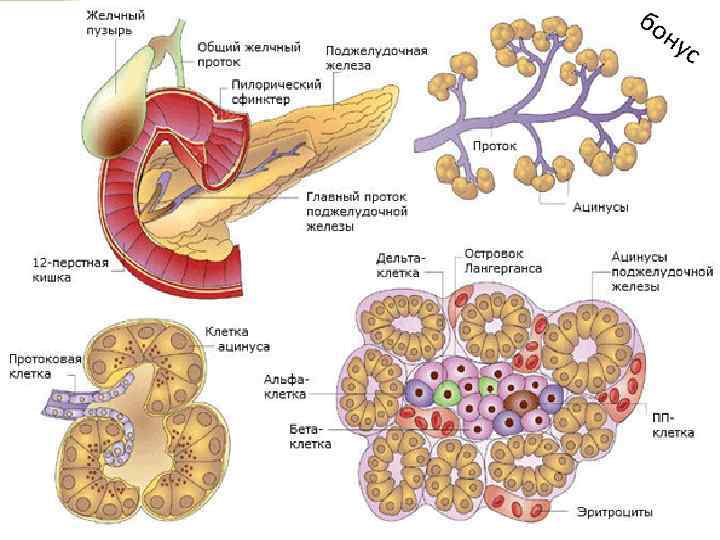
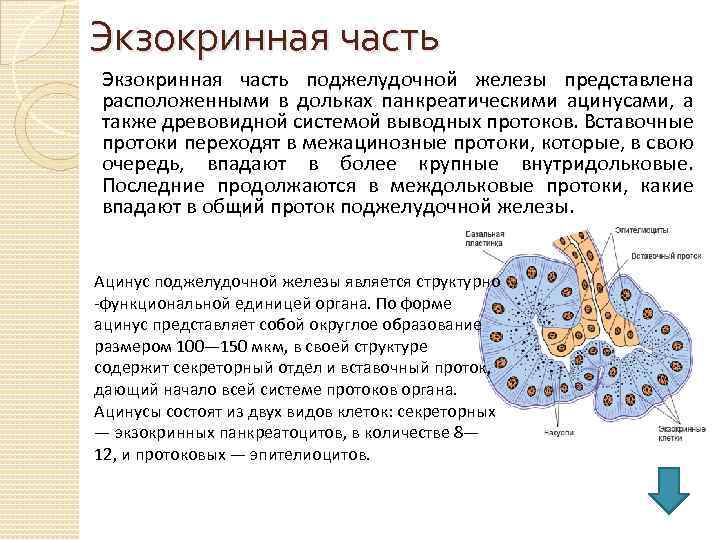
Экзокринная часть поджелудочной железы представлена расположенными в дольках панкреатическими ацинусами, а также древовидной системой выводных протоков. Вставочные протоки переходят в межацинозные протоки, которые, в свою очередь, впадают в более крупные внутридольковые. Последние продолжаются в междольковые протоки, какие впадают в общий проток поджелудочной железы. Ацинус поджелудочной железы является структурно -функциональной единицей органа. По форме ацинуc представляет собой округлое образование размером 100— 150 мкм, в своей структуре содержит секреторный отдел и вставочный проток, дающий начало всей системе протоков органа. Ацинусы состоят из двух видов клеток: секреторных — экзокринных панкреатоцитов, в количестве 8— 12, и протоковых — эпителиоцитов.

Ежесуточно поджелудочная железа вырабатывает 500 -1000 мл панкреатического сока, состоящего из ферментов, солей и воды. Ферменты, продуцируемые поджелудочной железой, называются «проферментами» и вырабатываются ею в неактивной форме. При попадании комка пищи в двенадцатиперстную кишку выделяются гормоны, с помощью которых запускается цепочка химических реакций, активизирующих ферменты панкреатического сока. Самый сильный стимулятор секреции поджелудочной железы – соляная кислота желудочного сока, которая при попадании в тонкую кишку активизирует выделение слизистой оболочкой кишки секретина и панкреозимина, воздействующих, в свою очередь, на выработку ферментов поджелудочной железы. К этим ферментам относятся: Р-тип амилазы, расщепляющая углеводы; Трипсин и химотрипсин, участвующие в процессе переваривания белка, который начинается ещё в желудке; Липаза, отвечающая за расщепление жиров, которые уже подверглись воздействию желчи, поступившей из желчного пузыря. Дополнительно панкреатический сок содержит микроэлементы в виде кислых солей, обеспечивающие его щелочную реакцию. Это необходимо для нейтрализации кислого составляющего пищи, поступившей из желудка, и создания подходящих условий для усваивания углеводов. *пищеварительные ферменты поджелудочной железы выделяются только во время еды
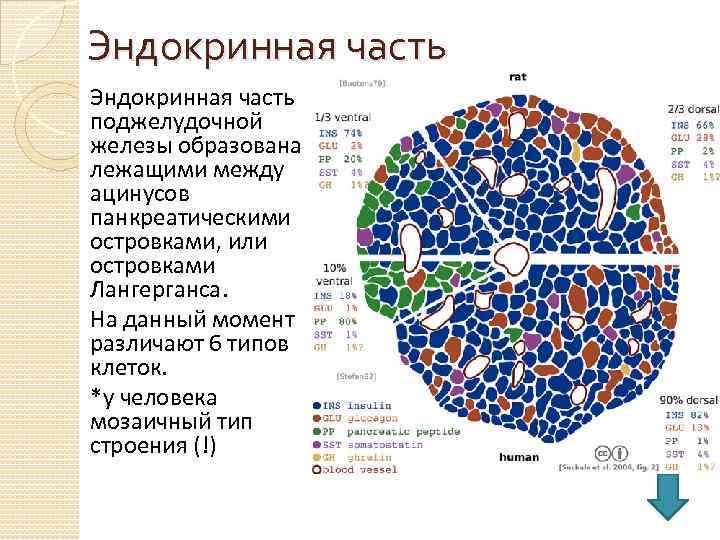
Эндокринная часть поджелудочной железы образована лежащими между ацинусов панкреатическими островками, или островками Лангерганса. На данный момент различают 6 типов клеток. *у человека мозаичный тип строения (!)

Альфа-клетки (~25%) Они продуцируют глюкагон – пептидный белок, повышающий концентрацию глюкозы в крови (антагонист инсулина) Механизм действия глюкагона: 1. Глюкагон активирует аденилатциклазу в мембране гепатоцитов. 2. Это приводит к образованию циклического аденозинмонофосфата. 3. ц. АМФ активирует белок-регулятор протеинкиназы. 4. Белок-регулятор протеинкиназы активирует протеинкиназу. 5. Это, в свою очередь, приводит к активации киназы фосфорилазы В. 6. Киназа фосфорилазы В превращает фосфорилазу И в фосфорилазу А. 7. Это обеспечивает расщепление гликогена и появление глюкозо-1 -фосфата. 8. Глюкозо-1 -фосфат дефосфорилируется, затем глюкоза выделяется из клеток печени. *Глюкагон практически не оказывает действия на гликоген скелетных мышц, так как там практически отсутствуют в них глюкагоновые рецепторы.

Бета-клетки (~60%) Они вырабатывают инсулин - гормон пептидной природы. Действие инсулина: снижение концентрации глюкозы в крови, увеличивание проницаемости глюкозы в плазматических мембранах активации ключевых ферментов гликолиза, стимуляции образования в печени и мышцах из глюкозы гликогена усиливает транспорт в клетку ионов калия, а также ионов магния и фосфат-ионов усиливание синтеза жиров и белков, репликации ДНК подавляет активность гидролиза белков и липолиза. *Нарушение секреции инсулина вследствие деструкции бета-клеток — абсолютная недостаточность инсулина — является ключевым звеном патогенеза сахарного диабета 1 -го типа. Нарушение действия инсулина на ткани — относительная инсулиновая недостаточность — имеет важное место в развитии сахарного диабета 2 -го типа.

D-клетки (~15%) 1. ◦ ◦ ◦ 2. ◦ D 1 – выделяют вазоактивный интестинальный пептид (ВИП) – нейропептидный гормон. Увеличивает количество выделяемых панкреатических ферментов тормозит секрецию соляной кислоты обкладочными клетками желудка усиливает кишечную секрецию стимулирует секрецию пепсиногена главными клетками желудка усиливает секрецию бикарбонатов поджелудочной железой D 2 – выделяют соматостатин подавляет секрецию гипоталамусом соматотропинрилизинг-гормона, серотонина и секрецию передней долей гипофиза соматотропного гормона и тиреотропного гормона. * В результате гиперплазии D 1 клеток может развиться випома

PP-клетки (~5%) вырабатывают панкреатический полипептид Подавляет секрецию поджелудочной железы стимулирует секрецию желудочного сока расслабляет гладкие мышцы желчного пузыря *у лиц, дольных ожирением и муковисцедозом понижен

ε-клетки (<1%) Вырабатывают грелин – гормон голода * На данный момент малоизучены.

Бонус: «инсталляция» одной из причин острого панкреатита

«инсталляция» № 2 продукция инсулина

Источники М. Р. Сапин Анатомия человека, том 2. – 2001. – с. 174 Лекция из курса клинической биохимии Волг. ГМУ, тема № 6 http: //meduniver. com/Medical/Physiology/1 307. html Med. Univer http: //www. ayzdorov. ru/lechenie_podjelydo chnaya_jeleza_chto. php Губергриц Н. Б. Панкреатология: от прошлого к будущему // Вестник клуба панкреатологов. — 2009. — № 2. — с. 13— 23

поджелудочная железа (базис).pptx