Подготовка к рентгеновскому и эндоскопическому






























Подготовка к рентгену и эндоскопии.ppt
- Количество слайдов: 37
 Подготовка к рентгеновскому и эндоскопическому исследованиям Лекция для студентов 1 го курса Кафедра терапии и профболезней, 2012 г
Подготовка к рентгеновскому и эндоскопическому исследованиям Лекция для студентов 1 го курса Кафедра терапии и профболезней, 2012 г
 Рентгеногра фия (англ. projectionradiography, plain film radiography, X-ray imaging, roentgenography, X-ray study, X-ray filming) — исследование внутренней структуры объектов, которые проецируются при помощи рентгеновских лучей на специальную плёнку или бумагу. Наиболее часто термин относится к медицинскому неинвазивному исследованию, основанному на получении суммационного проекционного изображения анатомических структур организма посредством прохождения через них рентгеновских лучей и регистрации степени ослабления рентгеновского излучения.
Рентгеногра фия (англ. projectionradiography, plain film radiography, X-ray imaging, roentgenography, X-ray study, X-ray filming) — исследование внутренней структуры объектов, которые проецируются при помощи рентгеновских лучей на специальную плёнку или бумагу. Наиболее часто термин относится к медицинскому неинвазивному исследованию, основанному на получении суммационного проекционного изображения анатомических структур организма посредством прохождения через них рентгеновских лучей и регистрации степени ослабления рентгеновского излучения.
 История данного метода начинается в 1895 году, когда Вильгельм Конрад Рентген впервые зарегистрировал затемнение фотопластинки под действием рентгеновского излучения
История данного метода начинается в 1895 году, когда Вильгельм Конрад Рентген впервые зарегистрировал затемнение фотопластинки под действием рентгеновского излучения
 Подготовка больных к рентгенологическому исследованию желудка и тонкого кишечника Больные с нормальной функцией кишечника не требуют никакой специальной подготовки к рентгенологическому исследованию желудка.
Подготовка больных к рентгенологическому исследованию желудка и тонкого кишечника Больные с нормальной функцией кишечника не требуют никакой специальной подготовки к рентгенологическому исследованию желудка.
 При патологии желудка и кишечника за 2 -3 дня до исследования исключают из рациона исследуемого продукты, способствующие газообразованию (черный хлеб, овощи, фрукты, бобовые, молоко и т. д. ). За 14 часов до обследования больной прекращает прием пищи, вечером принимает 30 мл касторового масла, а через 2 - 3 часа ему ставят очистительную клизму с 1 -1, 5 л теплой воды. За 2 -3 часа до исследования ставят повторную очистительную клизму комнатной температуры. В день исследования больной не должен пить и курить. При наличии в желудке больного большого количества жидкости, слизи, остатков пищи (например, при органическом сужении выходного отдела желудка) следует промыть желудок за 2 -3 часа до исследования.
При патологии желудка и кишечника за 2 -3 дня до исследования исключают из рациона исследуемого продукты, способствующие газообразованию (черный хлеб, овощи, фрукты, бобовые, молоко и т. д. ). За 14 часов до обследования больной прекращает прием пищи, вечером принимает 30 мл касторового масла, а через 2 - 3 часа ему ставят очистительную клизму с 1 -1, 5 л теплой воды. За 2 -3 часа до исследования ставят повторную очистительную клизму комнатной температуры. В день исследования больной не должен пить и курить. При наличии в желудке больного большого количества жидкости, слизи, остатков пищи (например, при органическом сужении выходного отдела желудка) следует промыть желудок за 2 -3 часа до исследования.
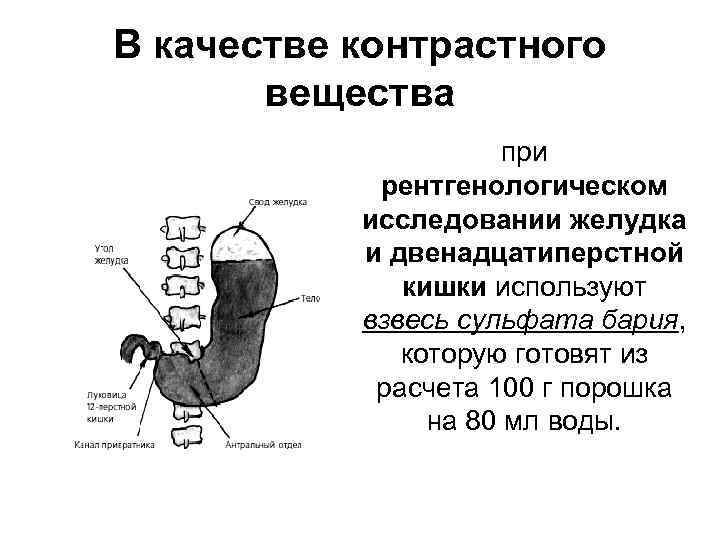
 В качестве контрастного вещества при рентгенологическом исследовании желудка и двенадцатиперстной кишки используют взвесь сульфата бария, которую готовят из расчета 100 г порошка на 80 мл воды.
В качестве контрастного вещества при рентгенологическом исследовании желудка и двенадцатиперстной кишки используют взвесь сульфата бария, которую готовят из расчета 100 г порошка на 80 мл воды.
 Для рентгенологического исследования желчного пузыря и желчевыводящих путей применяют два основных метода: холецистографию (рентгенологическое исследование желчного пузыря с предварительным пероральным приемом рентгеноконтрастного препарата) и холеграфию (рентгенологическое исследование желчных протоков с внутривенным введением контрастного вещества). Перед проведением холецистографии и холеграфии пациент в течение 3 дней должен соблюдать диету с целью предупреждения метеоризма (исключение сырой капусты, черного хлеба, молока и т. д. ). Скопления газа в кишечнике, давая при рентгенологическом изображении округлые очаги просветления, могут накладываться на тень желчного пузыря, затрудняя правильную трактовку получаемых данных.
Для рентгенологического исследования желчного пузыря и желчевыводящих путей применяют два основных метода: холецистографию (рентгенологическое исследование желчного пузыря с предварительным пероральным приемом рентгеноконтрастного препарата) и холеграфию (рентгенологическое исследование желчных протоков с внутривенным введением контрастного вещества). Перед проведением холецистографии и холеграфии пациент в течение 3 дней должен соблюдать диету с целью предупреждения метеоризма (исключение сырой капусты, черного хлеба, молока и т. д. ). Скопления газа в кишечнике, давая при рентгенологическом изображении округлые очаги просветления, могут накладываться на тень желчного пузыря, затрудняя правильную трактовку получаемых данных.
 Проведение холецистографии Больной накануне исследования принимает рентгеноконтрастный йодсодержащий препарат (холевид, йопагност и др. ) из расчета 1 г на 20 кг массы тела больного, запивая его сладким чаем, по 0, 5 г через каждые 5 минут в течение получаса. Контрастное вещество, попадая в печень, выделяется с желчью и накапливается в желчном пузыре. При этом максимальная концентрация препарата в желчном пузыре наблюдается через 15 17 часов после приема; поэтому если холецистография назначена на 9 10 часов утра, то препарат следует принять накануне вечером в 17 19 часов. Необходимо предупредить больных о возможности появления у них тошноты и жидкого стула после приема указанных рентгеноконтрастных препаратов. На следующий день делают рентгеновские снимки (рентгенограммы) желчного пузыря.
Проведение холецистографии Больной накануне исследования принимает рентгеноконтрастный йодсодержащий препарат (холевид, йопагност и др. ) из расчета 1 г на 20 кг массы тела больного, запивая его сладким чаем, по 0, 5 г через каждые 5 минут в течение получаса. Контрастное вещество, попадая в печень, выделяется с желчью и накапливается в желчном пузыре. При этом максимальная концентрация препарата в желчном пузыре наблюдается через 15 17 часов после приема; поэтому если холецистография назначена на 9 10 часов утра, то препарат следует принять накануне вечером в 17 19 часов. Необходимо предупредить больных о возможности появления у них тошноты и жидкого стула после приема указанных рентгеноконтрастных препаратов. На следующий день делают рентгеновские снимки (рентгенограммы) желчного пузыря.
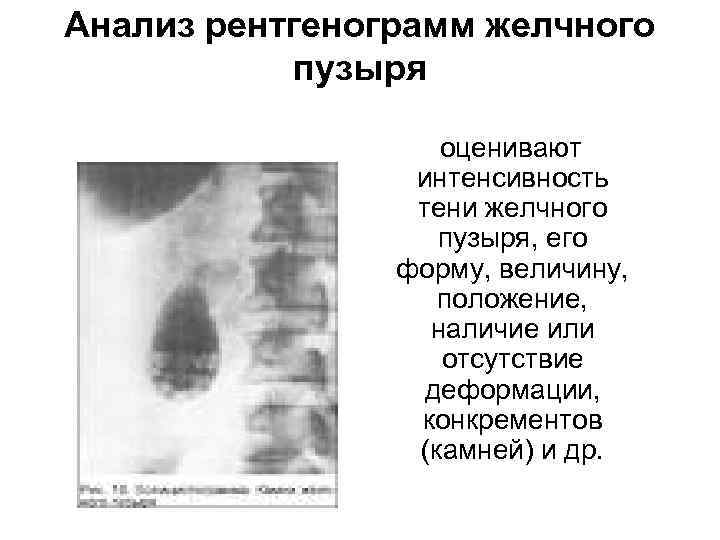
 Анализ рентгенограмм желчного пузыря оценивают интенсивность тени желчного пузыря, его форму, величину, положение, наличие или отсутствие деформации, конкрементов (камней) и др.
Анализ рентгенограмм желчного пузыря оценивают интенсивность тени желчного пузыря, его форму, величину, положение, наличие или отсутствие деформации, конкрементов (камней) и др.
 Исследование двигательной функции желчного пузыря Для уточнения двигательной функции желчного пузыря больному дают так называемый желчегонный завтрак (2 сырых яичных желтка или 20 г сорбита в 100 150 мл воды), после чего через 30 45 минут (лучше серийно, через каждые 15 минут) делают повторные снимки и определяют сократительную способность желчного пузыря.
Исследование двигательной функции желчного пузыря Для уточнения двигательной функции желчного пузыря больному дают так называемый желчегонный завтрак (2 сырых яичных желтка или 20 г сорбита в 100 150 мл воды), после чего через 30 45 минут (лучше серийно, через каждые 15 минут) делают повторные снимки и определяют сократительную способность желчного пузыря.
 Проведение холеграфии Контрастное вещество (билигност, билитраст и др. ), которое также выделяется с печенью и контрастирует желчные протоки, вводят внутривенно. С учетом возможности аллергических реакций вначале внутривенно вводят пробную дозу (1 2 мл) 50 % раствора билигноста или билиграфина, подогретого до температуры тела. При отсутствии через 5 10 минут аллергических реакций (зуда, озноба) медленно вводят основную часть препарата. Более интенсивное наполнение протоков происходит после дополнительного введения больному 0, 5 мл 1 % раствора морфина. Последующие снимки проводят через 20, 30 40 и 45 60 мин после введения контрастного препарата.
Проведение холеграфии Контрастное вещество (билигност, билитраст и др. ), которое также выделяется с печенью и контрастирует желчные протоки, вводят внутривенно. С учетом возможности аллергических реакций вначале внутривенно вводят пробную дозу (1 2 мл) 50 % раствора билигноста или билиграфина, подогретого до температуры тела. При отсутствии через 5 10 минут аллергических реакций (зуда, озноба) медленно вводят основную часть препарата. Более интенсивное наполнение протоков происходит после дополнительного введения больному 0, 5 мл 1 % раствора морфина. Последующие снимки проводят через 20, 30 40 и 45 60 мин после введения контрастного препарата.
 Рентгенологическое исследование толстой кишки (ирригоскопия) проводят с помощью контрастной клизмы (взвесь сульфата бария 400 г порошка на 1600 мл воды), . Применение ирригоскопии позволяет определить форму, положение, состояние слизистой оболочки, тонус и перистальтику тех или иных отделов толстой кишки и играет большую роль в распознавании ее различных заболеваний опухолей, полипов, дивертикулов, кишечной непроходимости.
Рентгенологическое исследование толстой кишки (ирригоскопия) проводят с помощью контрастной клизмы (взвесь сульфата бария 400 г порошка на 1600 мл воды), . Применение ирригоскопии позволяет определить форму, положение, состояние слизистой оболочки, тонус и перистальтику тех или иных отделов толстой кишки и играет большую роль в распознавании ее различных заболеваний опухолей, полипов, дивертикулов, кишечной непроходимости.
 Рентгенологическое исследование мочевой системы (урография) • Перед обзорным снимком почек в течение 2 3 дней исключают из пищи больного газообразующие продукты (черный хлеб, картофель, квашеную капусту, бобовые, сладкие фрукты, цельное молоко и др. ), не назначают солевых слабительных. Накануне вечером ставят очистительную клизму из теплой воды с настоем ромашки. Утром за 3 часа до исследования повторно ставят очистительную клизму. В день процедуры больной не должен есть и пить. • При рентгенологическом исследовании с контрастными йодсодержащими веществами за день до процедуры ставят пробу на чувствительность. При аллергической реакции исследование противопоказано.
Рентгенологическое исследование мочевой системы (урография) • Перед обзорным снимком почек в течение 2 3 дней исключают из пищи больного газообразующие продукты (черный хлеб, картофель, квашеную капусту, бобовые, сладкие фрукты, цельное молоко и др. ), не назначают солевых слабительных. Накануне вечером ставят очистительную клизму из теплой воды с настоем ромашки. Утром за 3 часа до исследования повторно ставят очистительную клизму. В день процедуры больной не должен есть и пить. • При рентгенологическом исследовании с контрастными йодсодержащими веществами за день до процедуры ставят пробу на чувствительность. При аллергической реакции исследование противопоказано.
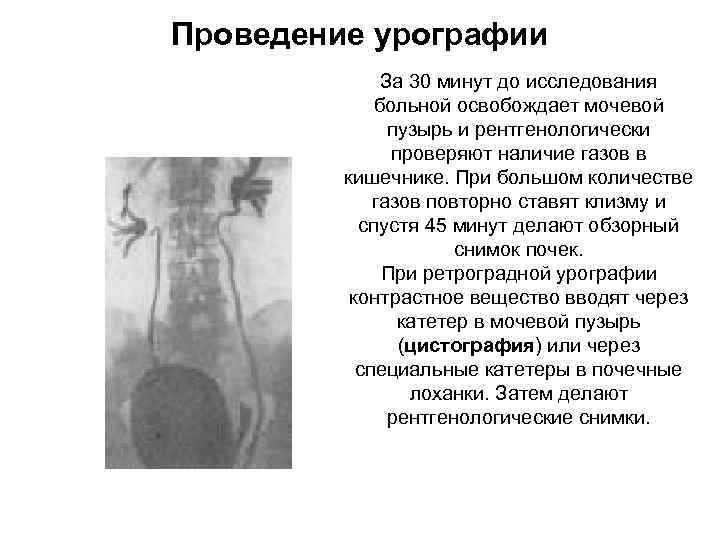
 Проведение урографии За 30 минут до исследования больной освобождает мочевой пузырь и рентгенологически проверяют наличие газов в кишечнике. При большом количестве газов повторно ставят клизму и спустя 45 минут делают обзорный снимок почек. При ретроградной урографии контрастное вещество вводят через катетер в мочевой пузырь (цистография) или через специальные катетеры в почечные лоханки. Затем делают рентгенологические снимки.
Проведение урографии За 30 минут до исследования больной освобождает мочевой пузырь и рентгенологически проверяют наличие газов в кишечнике. При большом количестве газов повторно ставят клизму и спустя 45 минут делают обзорный снимок почек. При ретроградной урографии контрастное вещество вводят через катетер в мочевой пузырь (цистография) или через специальные катетеры в почечные лоханки. Затем делают рентгенологические снимки.
 Бронхография это рентгенологическое исследование бронхов и трахеи с помощью контрастных веществ. Во время подготовки проверяют чувствительность больного к йодистым препаратам, осуществляют постуральный дренаж бронхов, назначают отхаркивающие, бронхорасширяющие средства, антибиотики. Перед процедурой подкожно вводят атропин, при необходимости пипольфен, седуксен. Каковы особенности проведения процедуры? Бронхографию проводят под наркозом или местной анестезией. После процедуры в течение 3 часов больному не дают есть. Катетеры для введения контрастного вещества стерилизуют кипячением.
Бронхография это рентгенологическое исследование бронхов и трахеи с помощью контрастных веществ. Во время подготовки проверяют чувствительность больного к йодистым препаратам, осуществляют постуральный дренаж бронхов, назначают отхаркивающие, бронхорасширяющие средства, антибиотики. Перед процедурой подкожно вводят атропин, при необходимости пипольфен, седуксен. Каковы особенности проведения процедуры? Бронхографию проводят под наркозом или местной анестезией. После процедуры в течение 3 часов больному не дают есть. Катетеры для введения контрастного вещества стерилизуют кипячением.
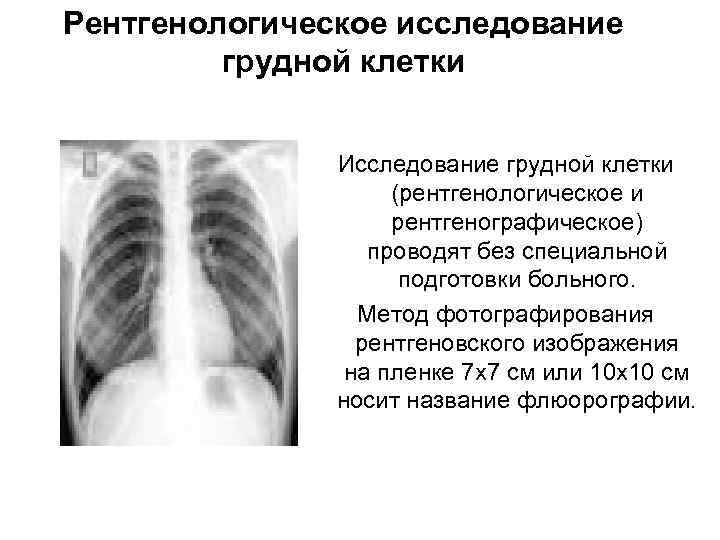
 Рентгенологическое исследование грудной клетки Исследование грудной клетки (рентгенологическое и рентгенографическое) проводят без специальной подготовки больного. Метод фотографирования рентгеновского изображения на пленке 7 x 7 см или 10 x 10 см носит название флюорографии.
Рентгенологическое исследование грудной клетки Исследование грудной клетки (рентгенологическое и рентгенографическое) проводят без специальной подготовки больного. Метод фотографирования рентгеновского изображения на пленке 7 x 7 см или 10 x 10 см носит название флюорографии.
 Эндоскопи я — способ осмотра некоторых внутренних органов при помощи эндоскопа. При эндоскопии эндоскопы вводятся в полости через естественные пути, например, в желудок — через рот и пищевод, в бронхи и легкие — через гортань, в мочевой пузырь — через мочеиспускательный канал, а также путем проколов или операционных доступов (лапароскопия и др. )
Эндоскопи я — способ осмотра некоторых внутренних органов при помощи эндоскопа. При эндоскопии эндоскопы вводятся в полости через естественные пути, например, в желудок — через рот и пищевод, в бронхи и легкие — через гортань, в мочевой пузырь — через мочеиспускательный канал, а также путем проколов или операционных доступов (лапароскопия и др. )
 История эндоскопии Первые попытки применения эндоскопии были предприняты уже в конце XVIII века, но это были опасные и неосуществимые попытки. Только в 1806 году Филипп Боззини (Ph. Bozzini), считающийся в настоящее время изобретателем эндоскопа, сконструировал аппарат для исследования прямой кишки и полости матки. Аппарат представлял собой жесткую трубку с системой линз и зеркал, а источником света была свеча.
История эндоскопии Первые попытки применения эндоскопии были предприняты уже в конце XVIII века, но это были опасные и неосуществимые попытки. Только в 1806 году Филипп Боззини (Ph. Bozzini), считающийся в настоящее время изобретателем эндоскопа, сконструировал аппарат для исследования прямой кишки и полости матки. Аппарат представлял собой жесткую трубку с системой линз и зеркал, а источником света была свеча.
 Возможности эндоскопии существенно расширились со 2 й половины XX века с появлением стеклянных волоконных световодов и на их основе — приборов волоконной оптики. Осмотру стали доступны почти все органы, увеличилась освещённость исследуемых органов, появились условия для фотографирования и киносъёмки (эндофотография и эндокинематография), появилась возможность записи на видеомагнитофон чёрно белого или цветного изображения (используются модификации стандартных фото и кинокамер)
Возможности эндоскопии существенно расширились со 2 й половины XX века с появлением стеклянных волоконных световодов и на их основе — приборов волоконной оптики. Осмотру стали доступны почти все органы, увеличилась освещённость исследуемых органов, появились условия для фотографирования и киносъёмки (эндофотография и эндокинематография), появилась возможность записи на видеомагнитофон чёрно белого или цветного изображения (используются модификации стандартных фото и кинокамер)
 Эндоскопические методы исследования • в гастроэнтерологии (эзофагоскопия, гастроскопия, дуоденоскопия, колоноскопия, ректороманоскония, перитонеоскопия); • в оториноларингологии и пульмонологии (ларингоскопия, бронхоскопия, торакоскопия); • в урологии и нефрологии (цистоскопия, уретроскопия, нефроскопия); • в гинекологии (кольпоскопия, гистероскопия); • в кардиологии (кардиоскопия).
Эндоскопические методы исследования • в гастроэнтерологии (эзофагоскопия, гастроскопия, дуоденоскопия, колоноскопия, ректороманоскония, перитонеоскопия); • в оториноларингологии и пульмонологии (ларингоскопия, бронхоскопия, торакоскопия); • в урологии и нефрологии (цистоскопия, уретроскопия, нефроскопия); • в гинекологии (кольпоскопия, гистероскопия); • в кардиологии (кардиоскопия).
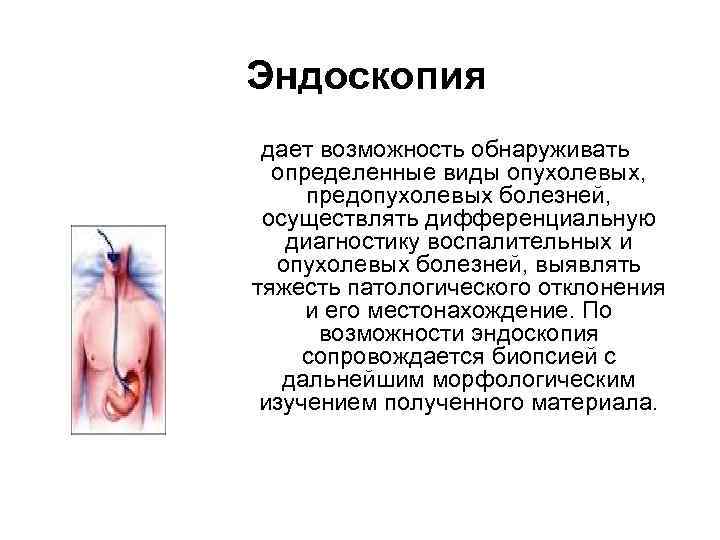
 Эндоскопия дает возможность обнаруживать определенные виды опухолевых, предопухолевых болезней, осуществлять дифференциальную диагностику воспалительных и опухолевых болезней, выявлять тяжесть патологического отклонения и его местонахождение. По возможности эндоскопия сопровождается биопсией с дальнейшим морфологическим изучением полученного материала.
Эндоскопия дает возможность обнаруживать определенные виды опухолевых, предопухолевых болезней, осуществлять дифференциальную диагностику воспалительных и опухолевых болезней, выявлять тяжесть патологического отклонения и его местонахождение. По возможности эндоскопия сопровождается биопсией с дальнейшим морфологическим изучением полученного материала.
 Эзофагогастродуоденоскопия • Специальной подготовки больных не требуется. Плановую гастроскопию проводят утром, натощак; экстренную гастроскопию (например, при желудочном кровотечении) выполняют в любое время суток. За 30 минут до исследования больному вводят подкожно 1 мл 0, 1 % раствора атропина; непосредственно перед исследованием проводят местную анестезию слизистой оболочки глотки раствором дикаина. • После эзофагогастродуоденоскопии в течение 1 1, 5 часа больным не разрешают принимать пищу (до полного восстановления нормального глотания). Если бралась биопсия, то пищу в этот день дают только холодной. специальной подготовки больных не требуется.
Эзофагогастродуоденоскопия • Специальной подготовки больных не требуется. Плановую гастроскопию проводят утром, натощак; экстренную гастроскопию (например, при желудочном кровотечении) выполняют в любое время суток. За 30 минут до исследования больному вводят подкожно 1 мл 0, 1 % раствора атропина; непосредственно перед исследованием проводят местную анестезию слизистой оболочки глотки раствором дикаина. • После эзофагогастродуоденоскопии в течение 1 1, 5 часа больным не разрешают принимать пищу (до полного восстановления нормального глотания). Если бралась биопсия, то пищу в этот день дают только холодной. специальной подготовки больных не требуется.
 Ректороманоскопия Подготовка включает в себя постановку очистительных клизм накануне вечером и утром за 1, 5 2 часа до исследования. При острых воспалительных заболеваниях, например дизентерии, а также при значительной кровоточивости слизистой оболочки прямой и сигмовидной кишок исследование проводят без предварительной подготовки.
Ректороманоскопия Подготовка включает в себя постановку очистительных клизм накануне вечером и утром за 1, 5 2 часа до исследования. При острых воспалительных заболеваниях, например дизентерии, а также при значительной кровоточивости слизистой оболочки прямой и сигмовидной кишок исследование проводят без предварительной подготовки.
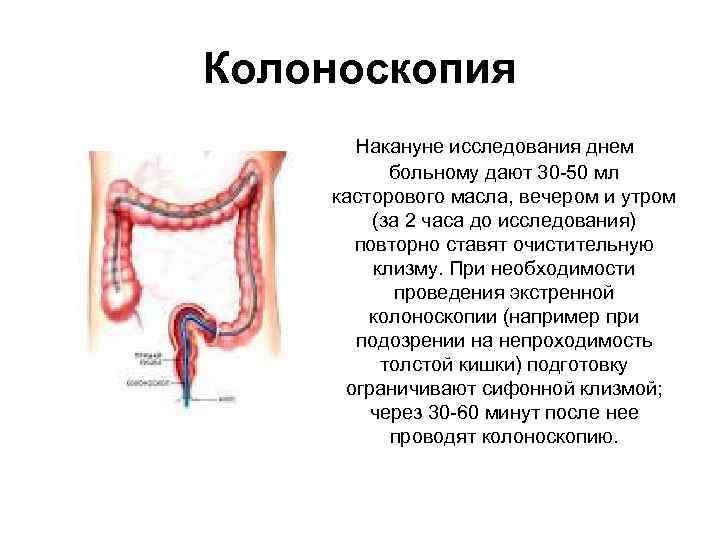
 Колоноскопия Накануне исследования днем больному дают 30 50 мл касторового масла, вечером и утром (за 2 часа до исследования) повторно ставят очистительную клизму. При необходимости проведения экстренной колоноскопии (например при подозрении на непроходимость толстой кишки) подготовку ограничивают сифонной клизмой; через 30 60 минут после нее проводят колоноскопию.
Колоноскопия Накануне исследования днем больному дают 30 50 мл касторового масла, вечером и утром (за 2 часа до исследования) повторно ставят очистительную клизму. При необходимости проведения экстренной колоноскопии (например при подозрении на непроходимость толстой кишки) подготовку ограничивают сифонной клизмой; через 30 60 минут после нее проводят колоноскопию.
 Зондирование желудка введение зонда в желудок с диагностической или лечебной целью. С диагностической целью применяется для исследования желудочного содержимого при подозрении на заболевания желудка или двенадцатиперстной кишки, а также при некоторых Зонд для аспирации желудочного и других патологических дуоденального содержимого состояниях, (дуоденальный зонд Левина, длина сопровождающихся зонда 121 см) нарушением секреторной функции желудка.
Зондирование желудка введение зонда в желудок с диагностической или лечебной целью. С диагностической целью применяется для исследования желудочного содержимого при подозрении на заболевания желудка или двенадцатиперстной кишки, а также при некоторых Зонд для аспирации желудочного и других патологических дуоденального содержимого состояниях, (дуоденальный зонд Левина, длина сопровождающихся зонда 121 см) нарушением секреторной функции желудка.
 При зондировании желудка обычно используют аспирационные толстые и тонкие зонды, представляющие собой эластические (из резины или пластических материалов) трубки с одним закругленным концом, вблизи которого имеется два овальных отверстия. Толстый зонд имеет длину 100 см, диаметр — 10— 13 мм, длина тонкого зонда — 100— 150 см, диаметр просвета — 2— 3 мм.
При зондировании желудка обычно используют аспирационные толстые и тонкие зонды, представляющие собой эластические (из резины или пластических материалов) трубки с одним закругленным концом, вблизи которого имеется два овальных отверстия. Толстый зонд имеет длину 100 см, диаметр — 10— 13 мм, длина тонкого зонда — 100— 150 см, диаметр просвета — 2— 3 мм.
 Подготовка пациента к исследованию накануне исследования — приём либо внутрь 8 капель 0, 1 % раствора атропина, либо вводят атропин подкожно. Дают выпить немного тёплой воды с растворёнными в ней 30 г ксилита. Ужин — лёгкий; исключаются газообразующие продукты, такие как картофель, молоко, черный хлеб.
Подготовка пациента к исследованию накануне исследования — приём либо внутрь 8 капель 0, 1 % раствора атропина, либо вводят атропин подкожно. Дают выпить немного тёплой воды с растворёнными в ней 30 г ксилита. Ужин — лёгкий; исключаются газообразующие продукты, такие как картофель, молоко, черный хлеб.
 Диагностическое зондирование желудка различают одномоментный и многомоментный (фракционный) способы исследования. Первый способ, осуществляемый с помощью толстого зонда, в связи с недостаточной информативностью (одна порция желудочного сока не позволяет достоверно оценить состояние желудочной секреции), а также травматичностью процедуры в настоящее время практически не применяется
Диагностическое зондирование желудка различают одномоментный и многомоментный (фракционный) способы исследования. Первый способ, осуществляемый с помощью толстого зонда, в связи с недостаточной информативностью (одна порция желудочного сока не позволяет достоверно оценить состояние желудочной секреции), а также травматичностью процедуры в настоящее время практически не применяется
 Фракционное зондирование позволяет получать чистый желудочный сок на различных этапах секреторной деятельности желудка. Оно проводится тонким зондом, закругленный конец которого вводят глубоко в зев. Больной заглатывает его, после чего зонд продвигают вглубь обычно до метки 40— 50 см. У детей для определения глубины введения зонда можно использовать формулу 20 + n, где n — возраст ребенка в годах. На наружный конец зонда надевают шприц, через который периодически отсасывают содержимое желудка.
Фракционное зондирование позволяет получать чистый желудочный сок на различных этапах секреторной деятельности желудка. Оно проводится тонким зондом, закругленный конец которого вводят глубоко в зев. Больной заглатывает его, после чего зонд продвигают вглубь обычно до метки 40— 50 см. У детей для определения глубины введения зонда можно использовать формулу 20 + n, где n — возраст ребенка в годах. На наружный конец зонда надевают шприц, через который периодически отсасывают содержимое желудка.
 Схемы исследования фракционным способом Обычно применяют следующую: сразу после введения зонда отсасывают содержимое желудка (порция натощак), затем каждые 15 мин в течение 1 ч (базальная секреция). После этого вводят вещество, стимулирующее желудочную секрецию, и исследование продолжают еще в течение 1— 2 ч.
Схемы исследования фракционным способом Обычно применяют следующую: сразу после введения зонда отсасывают содержимое желудка (порция натощак), затем каждые 15 мин в течение 1 ч (базальная секреция). После этого вводят вещество, стимулирующее желудочную секрецию, и исследование продолжают еще в течение 1— 2 ч.
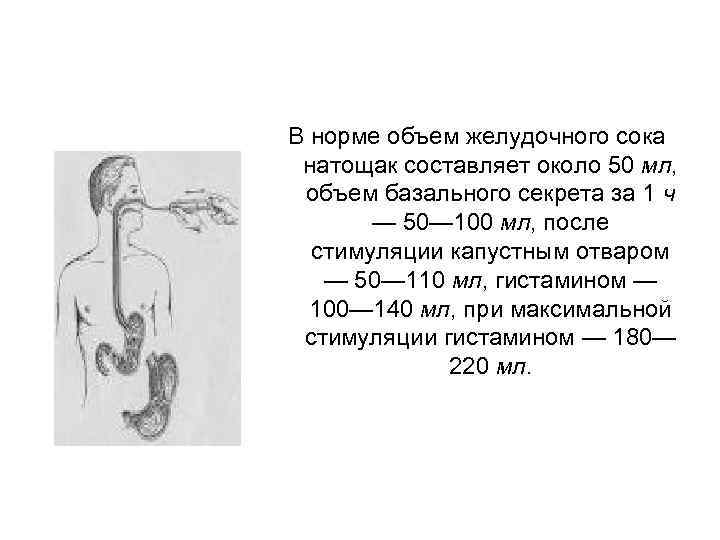
 В норме объем желудочного сока натощак составляет около 50 мл, объем базального секрета за 1 ч — 50— 100 мл, после стимуляции капустным отваром — 50— 110 мл, гистамином — 100— 140 мл, при максимальной стимуляции гистамином — 180— 220 мл.
В норме объем желудочного сока натощак составляет около 50 мл, объем базального секрета за 1 ч — 50— 100 мл, после стимуляции капустным отваром — 50— 110 мл, гистамином — 100— 140 мл, при максимальной стимуляции гистамином — 180— 220 мл.
 Дуоденальное зондирование предпринимают с диагностической целью (для функционального исследования желчного пузыря и желчных путей и для получения желчи для микроскопического и бактериологического исследования), а также с лечебной целью (для отсасывания желчи при застое в желчном пузыре, введения в двенадцатиперстную кишку лекарственных препаратов при паразитарных заболеваниях).
Дуоденальное зондирование предпринимают с диагностической целью (для функционального исследования желчного пузыря и желчных путей и для получения желчи для микроскопического и бактериологического исследования), а также с лечебной целью (для отсасывания желчи при застое в желчном пузыре, введения в двенадцатиперстную кишку лекарственных препаратов при паразитарных заболеваниях).
 Промывание желудка лечебная процедура многократного введения в желудок и удаления из него слабого раствора питьевой соды, раствора перманганата калия, воды при помощи желудочного зонда и воронки.
Промывание желудка лечебная процедура многократного введения в желудок и удаления из него слабого раствора питьевой соды, раствора перманганата калия, воды при помощи желудочного зонда и воронки.
 Острые желудочно-кишечные кровотечения возникают при целом ряде заболеваний, которые по своему происхождению и механизму развития отличаются друг от друга. В связи с этим желудочно кишечные кровотечения разделены на язвенные и неязвенные. Язвенные геморрагии составляют около 60% всех острых желудочно кишечных кровотечений ( с локализацией язвы в двенадцатиперстной кишке в 23%, в желудке в 20%, в пилородуоденальной области в 1%, в области гастроэнтероанастомоза в 1%, в желудке и двенадцатиперст ной кишке в 0, 50%. Кроме того, язвы могут располагаться в пищеводе и дивертикулах. .
Острые желудочно-кишечные кровотечения возникают при целом ряде заболеваний, которые по своему происхождению и механизму развития отличаются друг от друга. В связи с этим желудочно кишечные кровотечения разделены на язвенные и неязвенные. Язвенные геморрагии составляют около 60% всех острых желудочно кишечных кровотечений ( с локализацией язвы в двенадцатиперстной кишке в 23%, в желудке в 20%, в пилородуоденальной области в 1%, в области гастроэнтероанастомоза в 1%, в желудке и двенадцатиперст ной кишке в 0, 50%. Кроме того, язвы могут располагаться в пищеводе и дивертикулах. .
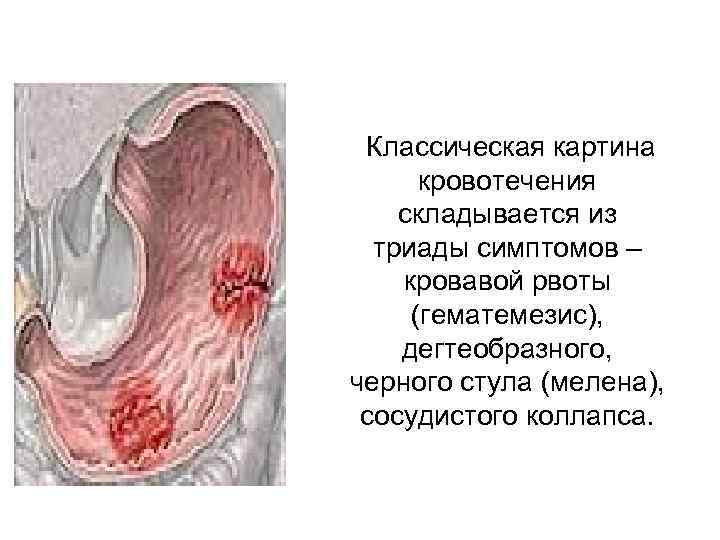
 Классическая картина кровотечения складывается из триады симптомов – кровавой рвоты (гематемезис), дегтеобразного, черного стула (мелена), сосудистого коллапса.
Классическая картина кровотечения складывается из триады симптомов – кровавой рвоты (гематемезис), дегтеобразного, черного стула (мелена), сосудистого коллапса.
 Неотложные мероприятия: придать больному горизонтальное положение; на эпигастрий положить пузырь со льдом; не кормить 24 часа; дать холодное питье дробно, малыми порциями; провести ФГДС с орошением 5% раствором аминокапроновой кислоты участка кровотечения; ввести внутривенно струйно медленно 10% раствор хлористого кальция (1 мл/год жизни) и Н 2 блокатор рецепторов гистамина (квамотел 20 40 мг); внуртимышечно раствор дицинона (0, 2 – 0, 5 мл) или викасола (0, 5 – 1 мл), после чего – экстренная госпитализация в хирургический стационар
Неотложные мероприятия: придать больному горизонтальное положение; на эпигастрий положить пузырь со льдом; не кормить 24 часа; дать холодное питье дробно, малыми порциями; провести ФГДС с орошением 5% раствором аминокапроновой кислоты участка кровотечения; ввести внутривенно струйно медленно 10% раствор хлористого кальция (1 мл/год жизни) и Н 2 блокатор рецепторов гистамина (квамотел 20 40 мг); внуртимышечно раствор дицинона (0, 2 – 0, 5 мл) или викасола (0, 5 – 1 мл), после чего – экстренная госпитализация в хирургический стационар
 Лечебное питание назначается после остановки или уменьшения кровотечения. Пища должна быть жидкой, холодной: слизистые супы, молоко, кисели, желе, отвар шиповника (не более 200 мл в день). При дальнейшем улучшении состояния больных количество пищи постепенно увеличивают; добавляют мясное суфле, яйца всмятку. Далее больного переводят на максимально щадящую диету (№ 1 а). Максимально щадящая диета проводится до полного прекращения кровотечения, а затем перевод на диеты № 16 и 1. Больным назначается не менее чем 6 разовое питание калорийной, легко усвояемой пищей.
Лечебное питание назначается после остановки или уменьшения кровотечения. Пища должна быть жидкой, холодной: слизистые супы, молоко, кисели, желе, отвар шиповника (не более 200 мл в день). При дальнейшем улучшении состояния больных количество пищи постепенно увеличивают; добавляют мясное суфле, яйца всмятку. Далее больного переводят на максимально щадящую диету (№ 1 а). Максимально щадящая диета проводится до полного прекращения кровотечения, а затем перевод на диеты № 16 и 1. Больным назначается не менее чем 6 разовое питание калорийной, легко усвояемой пищей.

