Ангина.pptx
- Количество слайдов: 33

Подготовила: Крумина Татьяна 201 гр.

Этиология. Возбудители: бета-гемолитический стрептококк, золотистый стафилококк. аденовирусы, палочки, спирохеты, грибы и другое.

Согласно классификации И. Б. Солдатова (1975 г. ) острые тонзиллиты (ангины) делятся на первичные и вторичные. Первичные тонзиллиты флегмонозный катаральный лакунарный фолликулярный

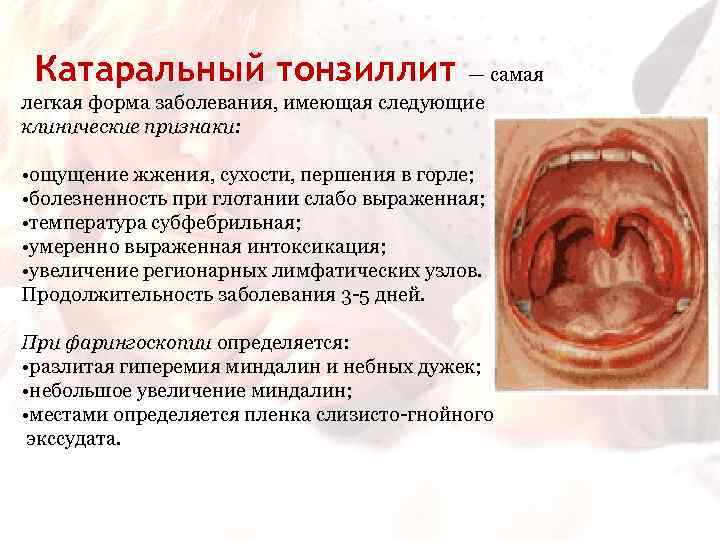
Катаральный тонзиллит — самая легкая форма заболевания, имеющая следующие клинические признаки: • ощущение жжения, сухости, першения в горле; • болезненность при глотании слабо выраженная; • температура субфебрильная; • умеренно выраженная интоксикация; • увеличение регионарных лимфатических узлов. Продолжительность заболевания 3 -5 дней. При фарингоскопии определяется: • разлитая гиперемия миндалин и небных дужек; • небольшое увеличение миндалин; • местами определяется пленка слизисто-гнойного экссудата.
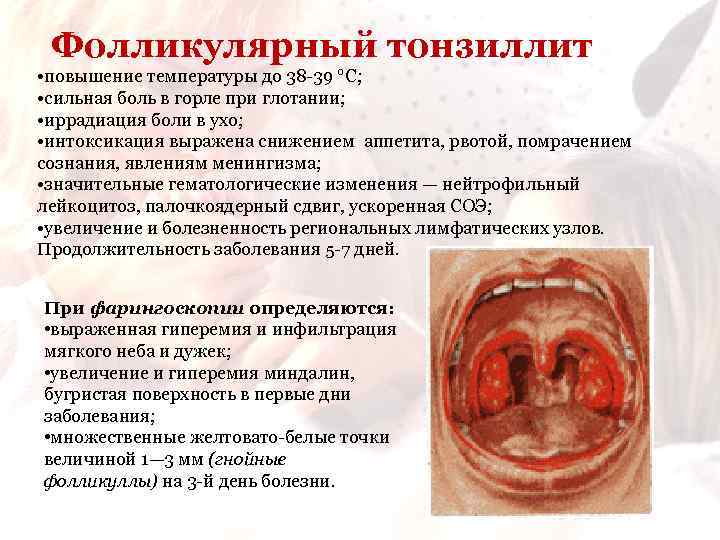
Фолликулярный тонзиллит • повышение температуры до 38 -39 °С; • сильная боль в горле при глотании; • иррадиация боли в ухо; • интоксикация выражена снижением аппетита, рвотой, помрачением сознания, явлениям менингизма; • значительные гематологические изменения — нейтрофильный лейкоцитоз, палочкоядерный сдвиг, ускоренная СОЭ; • увеличение и болезненность региональных лимфатических узлов. Продолжительность заболевания 5 -7 дней. При фарингоскопии определяются: • выраженная гиперемия и инфильтрация мягкого неба и дужек; • увеличение и гиперемия миндалин, бугристая поверхность в первые дни заболевания; • множественные желтовато-белые точки величиной 1— 3 мм (гнойные фолликуллы) на 3 -й день болезни.
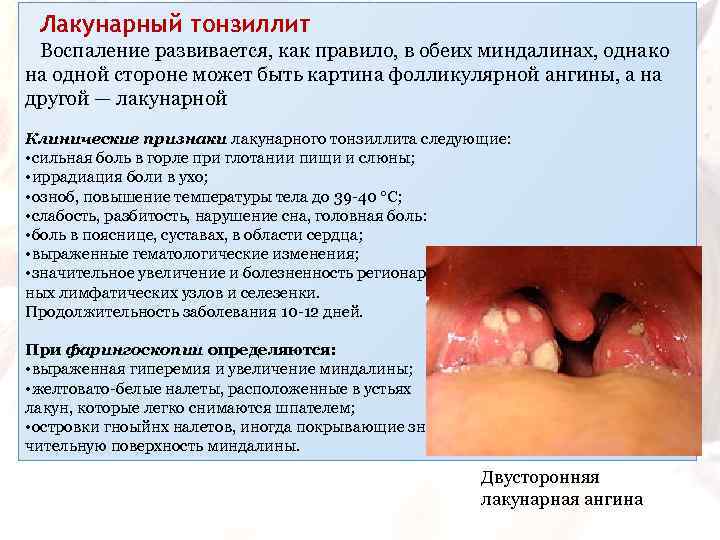
Лакунарный тонзиллит Воспаление развивается, как правило, в обеих миндалинах, однако на одной стороне может быть картина фолликулярной ангины, а на другой — лакунарной Клинические признаки лакунарного тонзиллита следующие: • сильная боль в горле при глотании пищи и слюны; • иррадиация боли в ухо; • озноб, повышение температуры тела до 39 -40 °С; • слабость, разбитость, нарушение сна, головная боль: • боль в пояснице, суставах, в области сердца; • выраженные гематологические изменения; • значительное увеличение и болезненность регионарных лимфатических узлов и селезенки. Продолжительность заболевания 10 -12 дней. При фарингоскопии определяются: • выраженная гиперемия и увеличение миндалины; • желтовато-белые налеты, расположенные в устьях лакун, которые легко снимаются шпателем; • островки гноыйнх налетов, иногда покрывающие значительную поверхность миндалины. Двусторонняя лакунарная ангина

Флегмонозный тонзиллит встречается сравнительно редко и характеризуется гнойным расплавлением ткани внутри миндалины — образованием флегмоны. Причины, способствующие формированию процесса, могут быть следующие: • снижение иммунных сил организма; • вирулентность возбудителя; • травма миндалины инородным телом или при выполнении медицинских манипуляций; • развитие спаек в глубине миндалины с затруднением оттока содержимого. Клинические признаки флегмонозной ангины могут быть сходными с проявлениями лакунарного тонзиллита, небольшие абсцессы могут протекать почти бессимптомно. В более тяжелых случаях отмечается нарастание боли содной стороны, затруднение глотания, ухудшение общего состояния. При фарингоскопии определяются: • увеличение одной миндалины, гиперемия, напряжение; • болезненность при надавливании шпателем; • наличие флюктуации при созревшей флегмоне. Подчелюстные лимфоузлы увеличены и болезненны на стороне поражения.

Лечение первичных (банальных) тонзиллитов. этиотропное, комплексное — местное и общее. Как правило, лечение проводится на дому, и только в тяжелых случаях или при неблагоприятных социальных условиях пациента помещают в стационар. Для подтверждения диагноза и выбора адекватного лечения проводится бактериологическое исследование содержимого носа и глотки. Лечение должно включать следующие этапы: 1. Соблюдение режима лечения заболевания 2. Местное лечение 3. Общее лечение

Местное лечение: • полоскание горла теплыми растворами перманганата калия, фурациллина, грамицидина, гидрокарбо ната натрия, хлорофилипта, гексорала, повидон йода, а также отварами ромашки, шалфея, эвкалипта; • обработка слизистой оболочки глотки аэрозольными препаратами: «Каметон» , «Эвкалипт» , «Пропосол» , «Биопарокс» ; • применение оросептиков: «Фарингосепт» , «Гексализ» , «Лариплюс» , «Ларипронт» , «Септолете» , «Стрепсилс» , «Анти-ангин» и других; • ароматерапия: эфирные масла эвкалипта, кедра, чайного дерева, лаванды, грейпфрута.

АТИПИЧНЫЕ ФОРМЫ АНГИНА СИМАНОВСКОГО. Возбудителем язвенно пленчатой ангины (ангины Симановского – Плаута Венсана) является симбиоз бактерий — веретенообразной палочки (Bac. fusiformis) и спирохеты полости рта (Spirochaeta buccalis), поэтому заболевание называют также фузоспирохетозом. Нередко единственным симптомом заболевания является ощущение неловкости, наличия в глотке инородного тела при глотании. Общее состояние больного страдает мало, температура субфебрильная или нормальная. Обычно бывает поражена одна миндалина, двусторонний процесс наблюдается крайне редко. Ангина Симановского встречается в виде двух форм: редкой дифтероидной и значительно более частой язвенно пленчатой. Фарингоскопия: при дифтероидной форме миндалина увеличена, гиперемирована и покрыта грязным серовато белым налетом, сходным с дифтерийным, но легко снимаемым. Под налетом обнаруживается кровоточащая эрозия, быстро покрывающаяся новым налетом.

Фарингоскопия при язвенно пленчатой форме на миндалине, чаще в области ее верхнего полюса, появляется серовато желтый налет, легко снимающийся и не имеющий тенденции к распространению на окружающие ткани. Под ним обнаруживают изъязвление со слегка кровоточащей поверхностью. Обращает на себя внимание следующая диссоциация: некротические изменения выражены ярко, а общие явления и реакции лимфатических узлов очень незначительны— отсутствуют выраженные признаки интоксикации, температура нормальная или субфебрильная и т. д. Дифференциальный диагноз необходимо проводить со злокачественными новообразованиями, с дифтерией глотки, сифилисом, туберкулезной язвой, системными заболеваниями крови ангиной при лейкозе, агранулоцитозе, лимфогранулематозе.

Вторичные (специфические) тонзиллиты, вызванные конкретным специфическим возбудителем. Они могут быть признаком инфекционного заболевания (дифтерия глотки, язвенно-некротический тонзиллит, сифилитический, герпетический, грибковый) или болезней крови.

ФАРИНГОМИКОЗ (кандидамикоз глотки). Грибковая ангина чаще характеризуется острым началом с умеренным повышением температуры, хотя в ряде случаев температура повышается до фебрильной. Явления интоксикации обычно выражены слабо. Больного беспокоит болезненность в горле, першение, сухость. При фарингоскопии отмечают увеличение и невыраженную гиперемию миндалин (иногда одной), ярко белые, рыхлые, творожистого вида наложения, которые обычно можно удалить без повреждения подлежащей ткани. Налеты располагаются на миндалинах в виде островков, распространяются на дужки, язычок, корень языка, на заднюю стенку глотки. При бактериологическом исследовании мазка со слизистой оболочки больного грибковой ангиной обнаруживают патогенные дрожжеподобные грибы типа Candida, чаще Candida albicans.
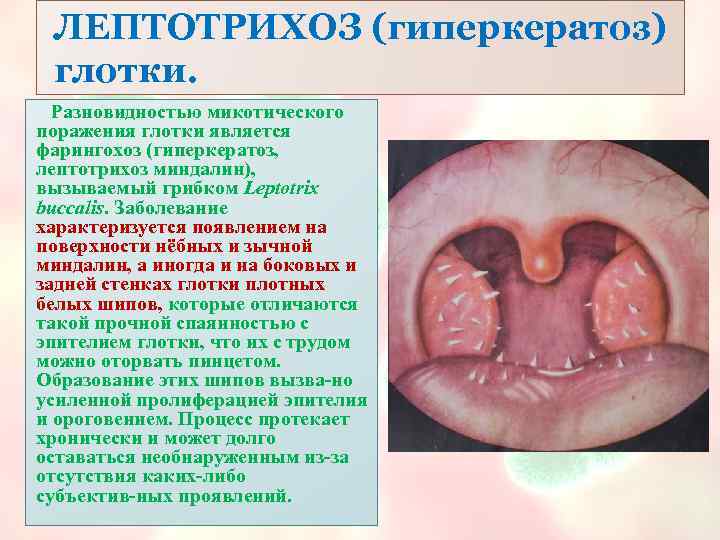
ЛЕПТОТРИХОЗ (гиперкератоз) глотки. Разновидностью микотического поражения глотки является фарингохоз (гиперкератоз, лептотрихоз миндалин), вызываемый грибком Leptotrix buccalis. Заболевание характеризуется появлением на поверхности нёбных и зычной миндалин, а иногда и на боковых и задней стенках глотки плотных белых шипов, которые отличаются такой прочной спаянностью с эпителием глотки, что их с трудом можно оторвать пинцетом. Образование этих шипов вызва но усиленной пролиферацией эпителия и ороговением. Процесс протекает хронически и может долго оставаться необнаруженным из за отсутствия каких либо субъектив ных проявлений.
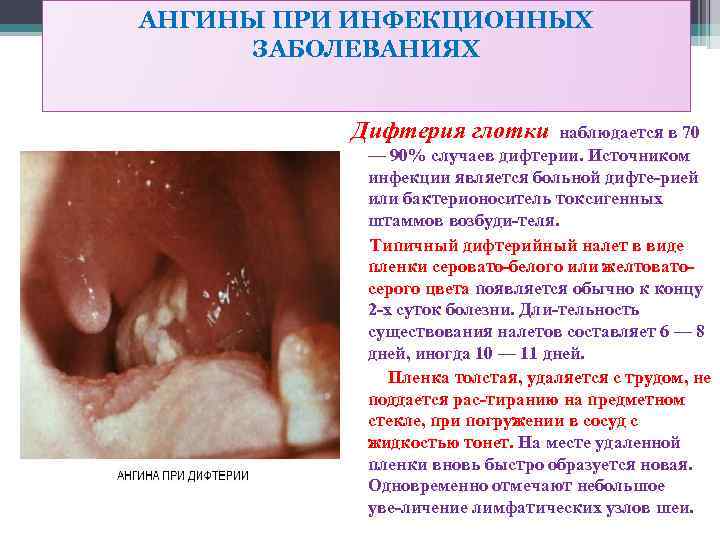
АНГИНЫ ПРИ ИНФЕКЦИОННЫХ ЗАБОЛЕВАНИЯХ Дифтерия глотки наблюдается в 70 — 90% случаев дифтерии. Источником инфекции является больной дифте рией или бактерионоситель токсигенных штаммов возбуди теля. Типичный дифтерийный налет в виде пленки серовато белого или желтовато серого цвета появляется обычно к концу 2 х суток болезни. Дли тельность существования налетов составляет 6 — 8 дней, иногда 10 — 11 дней. Пленка толстая, удаляется с трудом, не поддается рас тиранию на предметном стекле, при погружении в сосуд с жидкостью тонет. На месте удаленной пленки вновь быстро образуется новая. Одновременно отмечают небольшое уве личение лимфатических узлов шеи.
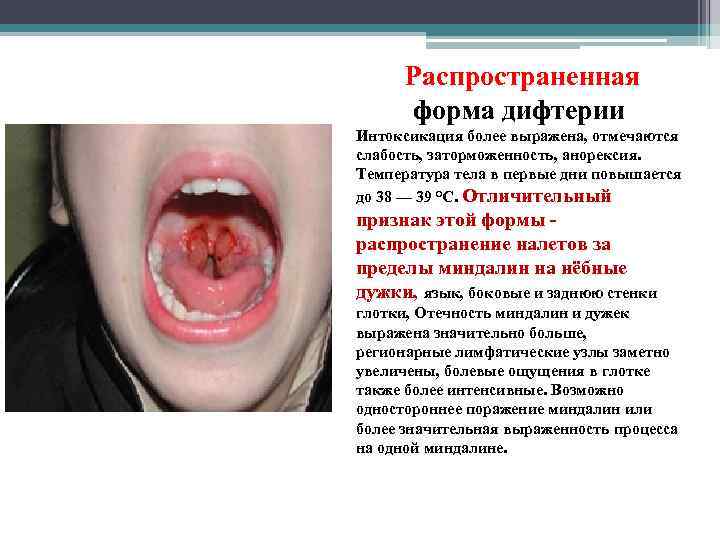
Распространенная форма дифтерии Интоксикация более выражена, отмечаются слабость, заторможенность, анорексия. Температура тела в первые дни повышается до 38 — 39 °С. Отличительный признак этой формы распространение налетов за пределы миндалин на нёбные дужки, язык, боковые и заднюю стенки глотки, Отечность миндалин и дужек выражена значительно больше, регионарные лимфатические узлы заметно увеличены, болевые ощущения в глотке также более интенсивные. Возможно одностороннее поражение миндалин или более значительная выраженность процесса на одной миндалине.
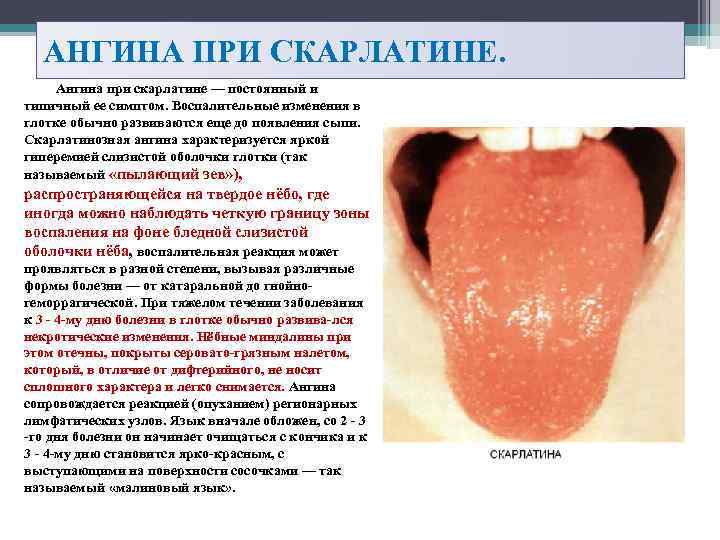
АНГИНА ПРИ СКАРЛАТИНЕ. Ангина при скарлатине — постоянный и типичный ее симптом. Воспалительные изменения в глотке обычно развиваются еще до появления сыпи. Скарлатинозная ангина характеризуется яркой гиперемией слизистой оболочки глотки (так называемый «пылающий зев» ), распространяющейся на твердое нёбо, где иногда можно наблюдать четкую границу зоны воспаления на фоне бледной слизистой оболочки нёба, воспалительная реакция может проявляться в разной степени, вызывая различные формы болезни — от катаральной до гнойно геморрагической. При тяжелом течении заболевания к 3 4 му дню болезни в глотке обычно развива лся некротические изменения. Нёбные миндалины при этом отечны, покрыты серовато грязным налетом, который, в отличие от дифтерийного, не носит сплошного характера и легко снимается. Ангина сопровождается реакцией (опуханием) регионарных лимфатических узлов. Язык вначале обложен, со 2 3 го дня болезни он начинает очищаться с кончика и к 3 4 му дню становится ярко красным, с выступающими на поверхности сосочками — так называемый «малиновый язык» .
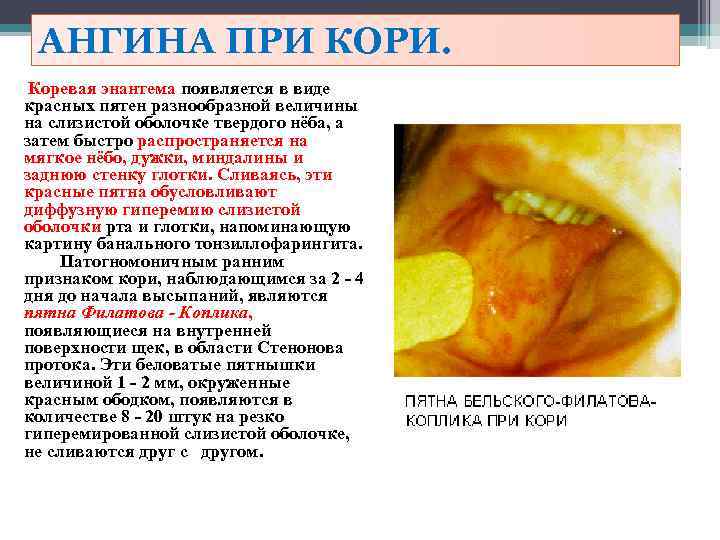
АНГИНА ПРИ КОРИ. Коревая энантема появляется в виде красных пятен разнообразной величины на слизистой оболочке твердого нёба, а затем быстро распространяется на мягкое нёбо, дужки, миндалины и заднюю стенку глотки. Сливаясь, эти красные пятна обусловливают диффузную гиперемию слизистой оболочки рта и глотки, напоминающую картину банального тонзиллофарингита. Патогномоничным ранним признаком кори, наблюдающимся за 2 4 дня до начала высыпаний, являются пятна Филатова - Коплика, появляющиеся на внутренней поверхности щек, в области Стенонова протока. Эти беловатые пятнышки величиной 1 2 мм, окруженные красным ободком, появляются в количестве 8 20 штук на резко гиперемированной слизистой оболочке, не сливаются друг с другом.

Общее лечение: • антигистаминные препараты рекомендуются в связи с токсико-аллергическим характером заболевания (тавегил, супрастин, диазолин, фенкарол и других); • антибактериальная терапия назначается в зависимости от тяжести и стадии заболевания: лицам молодого возраста в начальной стадии болезни применение антибиотиков не рекомендуется. В тяжелых случаях, в стадии абсцедирования или при поражении других органов применяются полусинтетические препараты широкого спектра действия (ампициллин, амоксиклав, уназин), цефалоспорины первого поколения (цефалексин, цефалотин, цефалозин), макролиды (эритромицин, ровамицин, рулид). Лечение антибиотиками должно сопровождаться профилактикой дисбактериоза — назначением нистатина, леворина, линекс, дифлюкана. При неправильном выборе антибиотиков и сроков лечения создаются условия для перехода процесса в хронический;

Физиотерапевтические процедуры назначаются после снятия гипертермии и ликвидации гнойного процесса при затянувшихся лимфаденитах: солюкс, УВЧ на подчелюстную область, фонофорез, магнитотерапия. В процессе лечения необходимо наблюдать за состоянием сердечно-сосудистой системы, проводить повторные исследования мочи и крови. После перенесенного заболевания пациент должен находиться под наблюдением врача в течение месяца.
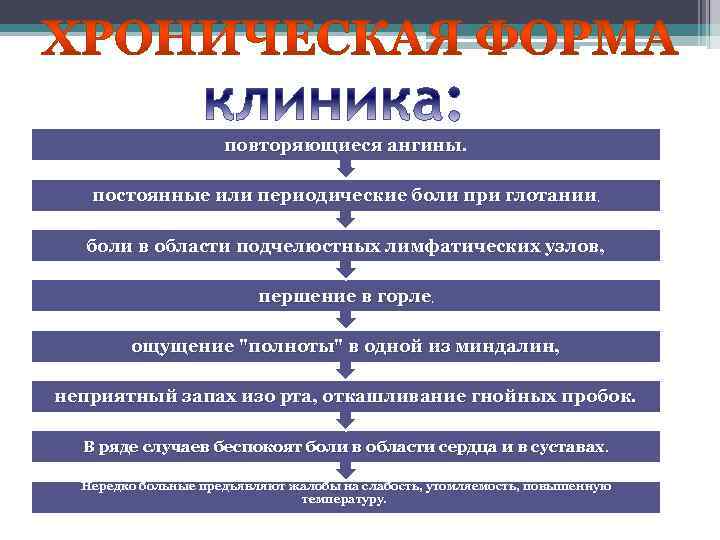
повторяющиеся ангины. постоянные или периодические боли при глотании, боли в области подчелюстных лимфатических узлов, першение в горле, ощущение "полноты" в одной из миндалин, неприятный запах изо рта, откашливание гнойных пробок. В ряде случаев беспокоят боли в области сердца и в суставах. Нередко больные предъявляют жалобы на слабость, утомляемость, повышенную температуру.

Лечение: • Простой тонзиллит — консервативная терапия при отсутствие эффекта после 3— 4 -х курсов указывает на необходимость удаления миндалин. • Токсико-аллергическая форма — тонзиллэктомия, однако 1 степень этой формы позволяет провести консервативное лечение, которое должно быть ограничено 1— 2 курсами. Если отсутствует достаточно выраженный положительный эффект, назначают тонзиллэктомию. Токсикоаллергические явления 2 степени — прямое показание к удалению миндалин. • Все больные хроническим тонзиллитом подлежат диспансерному наблюдению. •

• Местное лечение: • 1. Промывание лакун миндалин раствором пенициллина (1 : 10 000 ЕД), альбуцида натрия (5%), растворами грамицидина и другими слабодезинфицирующими и антибиотическими средствами.
• Промывание лакун интерфероном стимулирует иммунологические свойства миндалин.
• 2. Инъекции лечебных средств в паренхиму и капсулу миндалин применяют как метод непосредственного воздействия на очаги воспаления. Наибольшее распространение получило сочетание пенициллина с новокаином.
• 3. Лечение ультрафиолетовыми лучами хронического тонзиллита Курс лечении я состоит из 5 сеансов через день.

• 4. Туширование лакун миндалин раствором Люголя или 30% спиртовой настойкой прополиса.

• 5. Применение местных иммуностимулирующих препаратов: левамизол, димексид, рибомунил , и др.
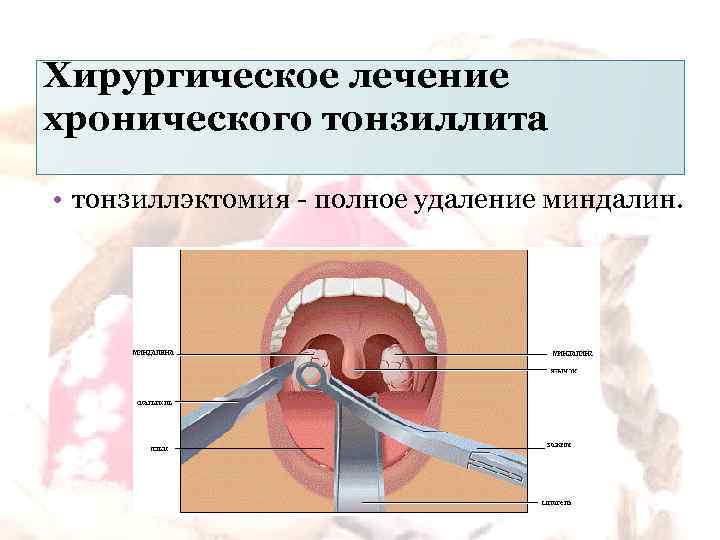
Хирургическое лечение хронического тонзиллита • тонзиллэктомия - полное удаление миндалин.

Частые тонзилогенные осложнения: ревматизм, ревматизм острый и хронический нефрит, коллагеновые болезни, ряд заболеваний кожи (псориаз, экзема, полиморфная экссудативная эритема), дисфункция гипофиза и коры надпочечников, неврологические заболевания, острые и хронические заболевания бронхолегочного аппарата

Лучше не болеть)
Ангина.pptx