подагра-янв-2014.ppt
- Количество слайдов: 69

Подагра Болезнь чаще поражает богатых, чем бедных Rheumatology. - 2004. -Vol. 43. - P. 1054 2014

Подагра n n n хроническое системное метаболическое заболевание, обусловленное гиперурикемией, приводящее к отложению кристаллов моноурата натрия и клинически проявляющееся n n n подагрическим артритом, тофусами и подагрической нефропатией.

n n Гиперурикемия – обязательный фактор развития подагры. Европейская лига по борьбе с ревматическими болезнями рекомендует считать гиперурикемией содержание мочевой кислоты > 0, 36 ммоль/л, поскольку n риск развития подагры увеличивается в 4 раза у мужчин и в 17 раз у женщин при превышении этого уровня.

Распространенность n n n В среднем 0, 01 -0, 37% среди взрослого населения (0, 05%- в Японии, 0, 15%- в Китае, 0, 65% - в Германии). Удельный вес подагры среди других ревматических болезней колеблется от 1, 5 до 5%. Заболеваемость находится в прямой зависимости от уровня жизни населения: так, - во время мировых войн острый подагрический артрит почти исчез в Европе. - Рост в послевоенные годы: так, в Великобритании распространенность П. была 0, 26% -1975 г. , 0, 34% -1987 г. , 0, 95% -1993 г. Болеют преимущественно мужчины (20: 1), составляя 80 -90% заболевших. Самая частая причина воспалительного артрита у мужчин >40 лет Пик заболеваемости подагрой приходится на возраст 30 -45 лет у мужчин и 55 -70 лет у женщин
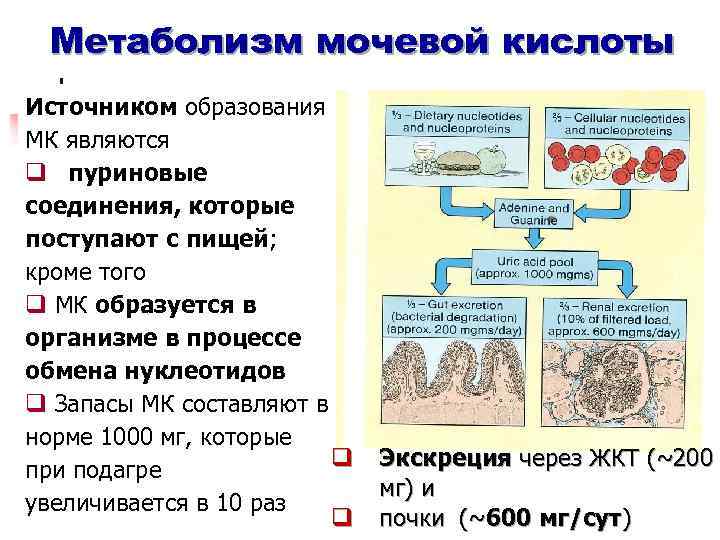
Метаболизм мочевой кислоты Источником образования МК являются q пуриновые соединения, которые поступают с пищей; кроме того q МК образуется в организме в процессе обмена нуклеотидов q Запасы МК составляют в норме 1000 мг, которые q при подагре увеличивается в 10 раз q Экскреция через ЖКТ (~200 мг) и почки (~600 мг/сут)
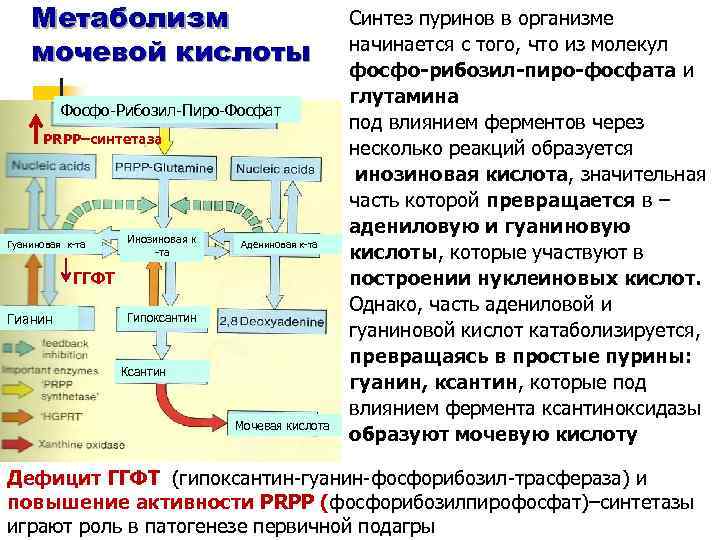
Метаболизм мочевой кислоты Фосфо-Рибозил-Пиро-Фосфат PRPP–синтетаза Гуаниновая к-та Инозиновая к -та Адениновая к-та ГГФТ Гианин Гипоксантин Ксантин Мочевая кислота Синтез пуринов в организме начинается с того, что из молекул фосфо-рибозил-пиро-фосфата и глутамина под влиянием ферментов через несколько реакций образуется инозиновая кислота, значительная часть которой превращается в – адениловую и гуаниновую кислоты, которые участвуют в построении нуклеиновых кислот. Однако, часть адениловой и гуаниновой кислот катаболизируется, превращаясь в простые пурины: гуанин, ксантин, которые под влиянием фермента ксантиноксидазы образуют мочевую кислоту Дефицит ГГФТ (гипоксантин-гуанин-фосфорибозил-трасфераза) и повышение активности PRPP (фосфорибозилпирофосфат)–синтетазы играют роль в патогенезе первичной подагры
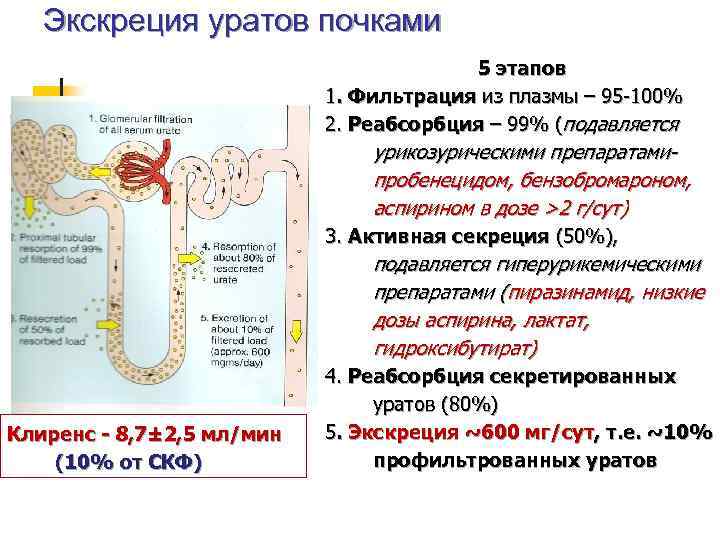
Экскреция уратов почками 5 этапов 1. Фильтрация из плазмы – 95 -100% 2. Реабсорбция – 99% (подавляется урикозурическими препаратамипробенецидом, бензобромароном, аспирином в дозе >2 г/сут) 3. Активная секреция (50%), подавляется гиперурикемическими препаратами (пиразинамид, низкие дозы аспирина, лактат, гидроксибутират) Клиренс - 8, 7± 2, 5 мл/мин (10% от СКФ) 4. Реабсорбция секретированных уратов (80%) 5. Экскреция ~600 мг/сут, т. е. ~10% профильтрованных уратов

n n n МК в организме человека содержится в чистом виде и в виде ионизированных уратов, Ураты не связываются с белками и поэтому свободно фильтруются в почечных клубочках. Ураты подвергаются активной канальцевой секреции преимущественно в проксимальном отделе нефрона. Помимо этого, они также активно реабсорбируются в том же проксимальном канальце. У людей же скорость канальцевой реабсорбции гораздо выше, чем скорость канальцевой секреции, поэтому количество уратов, экскретируемых в единицу времени, является небольшой частью профильтровавшихся уратов. Процессы реабсорбции и секреции осуществляются за счет специфических молекул, расположенных на апикальной поверхности щеточной каемки эпителия проксимальных канальцев. Исследователями выявлено ряд переносчиков: ОАТ 1 (транспортеры органических анионов), ОАТ 2, URAT 1

Переносчики уратов в канальцах почек В 2002 г. открыт основной переносчик, посредством которого осуществляется реабсорбция уратов - URAT 1, входящий в семейство ОАТ (транспортер органических анионов) Помимо URAT 1 имеются и другие переносчики, относящиеся к семейству ОАТ (ОАТ 1 и ОАТЗ, ОАТ 2 и ОАТ 4). Их основная функция заключается в обмене органических анионов и бикарбоксилата, в то же время показано их влияние на транспорт уратов Менее изученные механизмы, влияющие на транспорт уратов, включают: транспортный белок семейства MRP (MRP 4); мутации генов, кодирующих образование уромодулина (белка Тамма. Хорсфолла) и белка ABCG 2 (ответственен за секрецию уратов в проксимальных канальцах) Кроме того, в реабсорбции уратов участвует переносчик глюкозы и фруктозы GLUT 9, известный также как SLC 2 A 9 (solute carrier family 2, facilitated glucose transporter member 9),

Классификация-1 По патогенезу (3 формы нарушения обмена мочевой кислоты) n n n метаболическая (повышен синтез при нормальной экскреции) Почечная (нарушена экскреция) встречается чаще, чем метаболическая Смешанная (одновременно повышен синтез МК и понижена ее экскреция). По происхождению: n первичная, n вторичная, n лекарственная

Метаболическая n Первичная гиперпродукция n Наследственная (встречается в <1% при первичной подагре) связана с дефектами ферментативной системы синтеза МК. Доказано наличие двух специфических ферментных дефектов: повышение активности фосфорибозилпирофосфат (PRPP)–синтетазы (повышение синтеза пуринов) и дефицит ГГФТ (гипоксантин-гуанин-фосфорибозил-трасфераза) снижение утилизации пуринов ± повышение синтеза пуринов (синдромы Леша-Найхана, Келли-Зигмиллера). n Идиопатическая (>99% первичной подагры). Гиперпродукция ± повышенная экскреция n Вторичная гиперпродукция обусловлена повышенным распадом клеток при гемобластозах, парапротеинемиях, хроническим гемолизе, алкоголизме, проведении противоопухолевой терапии, распространенном псориазе

Почечная форма Первичная идиопатическая. В 2002 г. открыт основной переносчик, осуществляющий реабсорбцию уратов - URAT 1, входящий в семейство ОАТ. Мутация гена SLC 22 A 12, ответственного за его синтез, вызывает гиперурикемию. Известны другие дефекты. Вторичная – при ХТИН (в т. ч. при свинцовой интоксикации), поликистоз почек, любые нефропатии в стадии ХПН Лекарственная - длительное применение медикаментов (аспирин ≤ 2 г/сут, гипотиазид, фуросемид, никотиновая кислота, циклоспорин и др. ) подавляют секрецию или повышают реабсорбцию уратов; Эндогенные метаболиты - лактат, кетоны, Р-оксибутират (подавляют секрецию уратов).

Лекарственные средства, вызывающие гиперурикемию

Состояния и заболевания, приводящие к развитию гиперурикемии

Свинцовая подагра n n n Поражение почек связано с проксимальной реабсорбцией и аккумуляцией в эпителии канальца профильтровавшегося свинца. Свинцовая нефропатия преимущественно проявляется в виде канальцевых нарушений - аминоацидурии, глюкозурии и гиперурикемии. Продолжающаяся интоксикация приводит к интерстициальному фиброзу и канальцевой атрофии скудный мочевой осадок, ХПН, АГ и подагра Свинец до сих пор широко используется на многих производствах, из-за чего сохраняется актуальность профессиональных отравлений: при использовании содержащих свинец красок. До сих пор встречаются случаи употребления свинца с алкоголем (непригодные металлические емкости для хранения алкоголя); употребление вина, содержащего большое количество свинца.

Провоцирующие факторы n n обильная еда, резкая потеря жидкости (жаркий климат, сауна); Травмы, в т. ч. микротравмы ступни (длительная ходьба, узкая обувь), хирургические вмешательства; n физическая перегрузка и стрессы; n простудные и инфекционные заболевания; n охлаждение, голодание или лечение голодом; n прием медикаментов, способствующих экзогенной гиперурикемии. n n n Проведенное в 2005 г. проспективное исследование показало, что у мужчин, потребляющих наибольшее количество мяса, риск развития подагры на 41% выше, у лиц, потребляющих наибольшее количество морепродуктов (панцирных моллюсков), риск возрастает на 51 % В то же время потребление продуктов, содержащих овес и богатые пуринами овощи (горох, чечевица, бобы, шпинат, грибы), не приводит к увеличению риска развития подагры.

Патогенез подагрического поражения В патогенезе подагры выделяют три основные фазы: 1. Гиперурикемия и накопление уратов в организме. 2. Отложение уратов в тканях. 3. Острое подагрическое воспаление. n В ответ на увеличение содержания урата в организме возникают приспособительные реакции, направленные на снижение уровня МК в крови, усиление экскреции МК почками и отложение уратов в тканях (тофусы).

n n Из-за низкой растворимости ураты легко выпадают в осадок. Кристаллизации их в крови не происходит, т. к. в крови содержатся вещества, увеличивающие растворимость уратов. Кристаллы формируются в слабо васкуляризованных зонах (хрящ, эпифизы костей, сухожилия, связки), часто охлаждающихся местах (ушные раковины), коже (кончики пальцев, ладони, подошвы).

Клиника Признак Примечание Провоцирующие факторы Алкоголь, пища, богатая пуринами, физическая нагрузка, травма, хирургическое вмешательство (чаще на 3 -4 день) Суставной синдром n n Начальная локализация: артрит I плюсно-фалангового сустава (90%) или др. сустав нижней конечности; редко – верхней конечности Асимметричность – моноартрит в дебюте Боль: сильная, под утро; сустав быстро опухает, кожа малинового цвета; артрит сопровождается лихорадкой Течение: по типу атак острого артрита длительностью 3 -10 дней; у 75% 2 -й приступ возникает в течение 2 лет; при тяжелом течении приступы учащаются Тофусы Образуются у не леченных больных через 2 -6 лет после 1 го приступа. Располагаются в синовиальной ткани, субхондральных отделах кости, в мягких тканях в области стоп и кистей, предплечий, ушных раковин Уратная нефропатия 1) Уратный нефролитиаз (50%); камни – Rg-неконтрастные, выявляются на УЗИ; 2) хронический ТИН; 3) острая мочекислая нефропатия

ПОРАЖЕНИЕ СУСТАВОВ ПРИ ПОДАГРЕ n n n n первый плюсне-фаланговый суставы плюсны голеностопные сустав пяточной кости коленные лучезапястные локтевые мелкие суставы пальцев кисти

Патогенез острого подагрического артрита Особенностью острого подагрического артрита является его самоограничивающийся характер. Поступление провоспалительных медиаторов в кровяное русло системные проявления

Патогенез подагры При гиперурикемии повышается концентрация МК в синовиальной жидкости, происходят ее кристаллизация и проникновение в хрящ и синовиальную оболочку, где МК откладывается в виде игольчатых кристаллов моноурата Na. Соли мочевой кислотыкристаллы моноурата натрия и мочевой кислоты
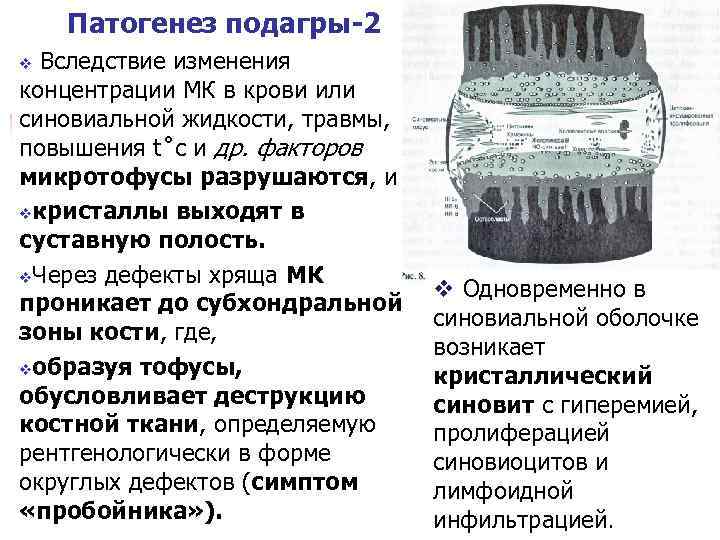
Патогенез подагры-2 Вследствие изменения концентрации МК в крови или синовиальной жидкости, травмы, повышения t˚c и др. факторов микротофусы разрушаются, и vкристаллы выходят в суставную полость. v. Через дефекты хряща МК проникает до субхондральной зоны кости, где, vобразуя тофусы, обусловливает деструкцию костной ткани, определяемую рентгенологически в форме округлых дефектов (симптом «пробойника» ). v v Одновременно в синовиальной оболочке возникает кристаллический синовит с гиперемией, пролиферацией синовиоцитов и лимфоидной инфильтрацией.

Синовиальные клетки продуцируют цитокины (ИЛ 1, ИЛ-6, ИЛ-8, ФНО), являющиеся хемоаттрактантами для нейтрофилов. v. Ig и компоненты С опсонизируют (обволакивают) ураты, стимулируя фагоцитарную активность нейтрофилов. v. Кристаллы приводят к повреждению нейтрофилов, а выделяющиеся в синовиальную полость лизосомные ферменты запускают воспаление. v Патогенез подагры v. Липопротеины способны проникать через воспаленную мембрану, взаимодействовать с кристаллами и модулировать воспаление.

n n Тофусы - кристаллические агрегаты больших размеров; образуются как в суставах, так и в околосуставных тканях. При тяжелом течении тофусы могут обнаруживаться в паренхиме внутренних органов (почки, сердце).
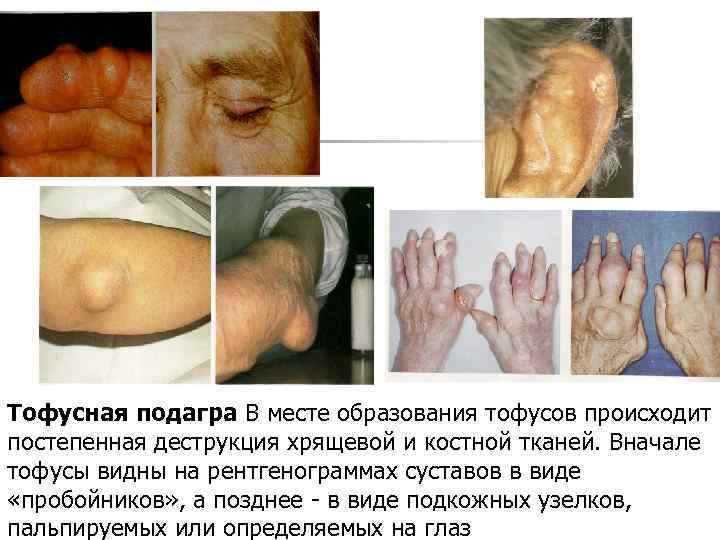
Тофусная подагра В месте образования тофусов происходит постепенная деструкция хрящевой и костной тканей. Вначале тофусы видны на рентгенограммах суставов в виде «пробойников» , а позднее - в виде подкожных узелков, пальпируемых или определяемых на глаз
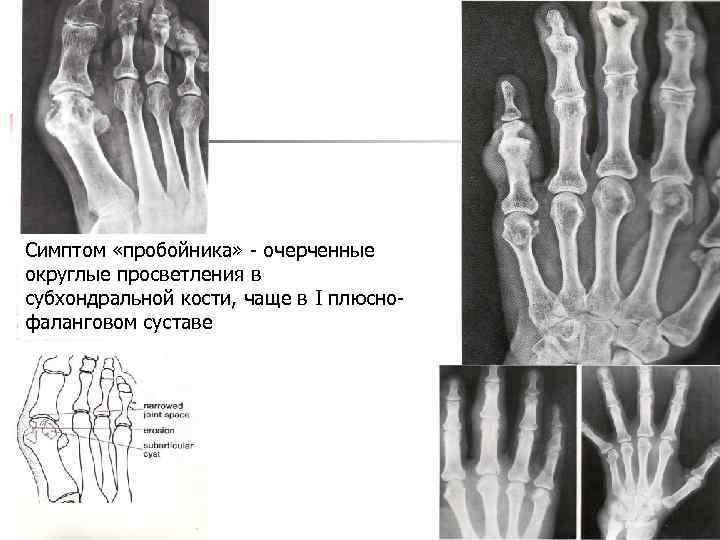
Симптом «пробойника» - очерченные округлые просветления в субхондральной кости, чаще в I плюснофаланговом суставе

Уратная нефропатия n n n острая мочекислая нефропатия, уратный тубулоинтерстициальный нефрит; уратный нефролитиаз.

Острая мочекислая нефропатия массивная обструкция почечных канальцев уратами, выпавшими в осадок, что сопровождается олиго- или анурической ОПП. Тубулонекроз может быть причиной смерти Причины массивной преципитация кристаллов: n распад опухоли, в. т. ч. при проведении химио-/Rgтерапии (в гематологической/онкологической практике). n n n прием алкоголя, большого количества мясной пищи, посещение сауны, интенсивная физическая нагрузка с обильным потоотделением, прием диуретиков
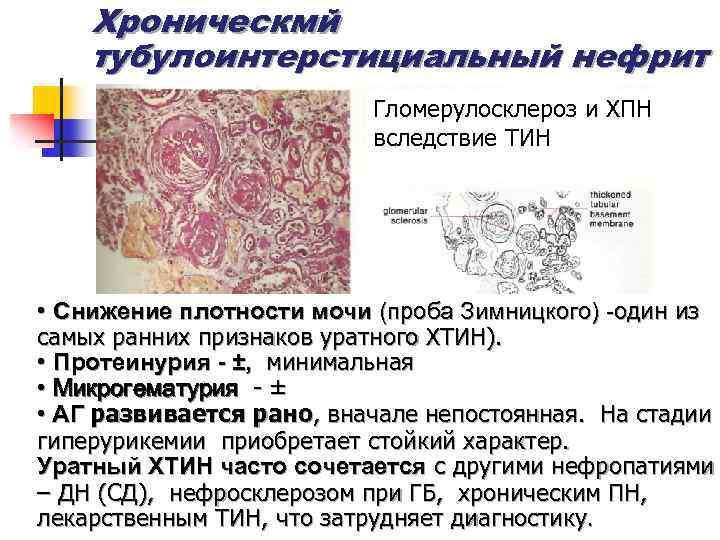
Хроническмй тубулоинтерстициальный нефрит Гломерулосклероз и ХПН вследствие ТИН • Снижение плотности мочи (проба Зимницкого) -один из самых ранних признаков уратного ХТИН). • Протеинурия - ±, минимальная • Микрогематурия - ± • АГ развивается рано, вначале непостоянная. На стадии гиперурикемии приобретает стойкий характер. Уратный ХТИН часто сочетается с другими нефропатиями – ДН (СД), нефросклерозом при ГБ, хроническим ПН, лекарственным ТИН, что затрудняет диагностику.

n n n Патогенез уратного хронического тубулоинтерстициального нефрита связан с гиперурикемией, избыточной реабсорбцией уратов эпителиальными клетками дистальных канальцев нефрона. Кристаллы МК способны откладываться в интерстиции почек (в т. ч. тофусы). Ураты запускают процессы тубулоинтерстициального воспаления (клеточные инфильтраты) и фиброза через индукцию экспрессии провоспалительных хемокинов и вазоактивных субстанций

Уратный нефролитиаз Встречается ~ у 1/2 больных n n УЗИ: мелкие камни, в т. ч. «бессимптомные» Чисто уратные камни Rg-негативны. МКБ обычно сочетается с ТИН, АГ , что приводит к прогрессированию нефросклероза – т. ХПН. Уратный нефролитиаз § формируется при наличии кислой реакции мочи; § формированию камней способствует инфекция мочевых путей.

n В настоящее время также доказано, что ураты (наряду с ЛПНП и гомоцистеином) являются факторами, приводящими к генерализованной эндотелиальной сосудистой дисфункции, в свою очередь, способствующей развитию системной АГ, ее осложнений, прогрессированию почечной патологии.

n n n Гиперурикемия, сама по себе (результаты популяционных исследований), является независимым ФР развития ССЗ - острого ИМ/ инсульта. Нарушения метаболизма мочевой кислоты, как правило, выявляются в сочетании с другими метаболическими нарушениями – ожирением, инсулинорезистентностью или СД-2, дислипиемией. Подагра часто выявляется на фоне ожирения и злоупотребления алкоголем и обычно сочетается с ГБ, атеросклерозом, СД-2. Больные подагрой погибают от ХПН. Однако большинство не доживают до терминальной ХПН и умирают от сердечных и церебральных осложнений.

Классификация-1 По происхождению: n первичная, n вторичная, лекарственная По патогенезу: n метаболическая (повышен синтез при нормальной экскреции) n Почечная (нарушена экскреция) n Смешанная n Клинико-анатомическая характеристика n Острый подагрический приступ n Развернутая клиническая картина n Подагрический статус

Классификация -2 n Течение: Легкое: приступы ≤ 2 -х в год, не более 2 -х суставов, тофусы отсутствуют, без поражения внутренних органов Тяжелое: приступы >5 р/год, множественные поражения суставов с костной деструкцией, тофусы, нефропатия Средней тяжести: промежуточное положение n Рентгенологическая стадия: I –крупные кисты в субхондральной кости, ± уплотнение мягких тканей II – крупные кисты вблизи суставов, мелкие эрозии на суставных поверхностях III – большие эрозии суставной поверхности, остеолизис эпифиза, значительное уплотнение мягких тканей с отложением извести n Функциональная недостаточность: I - трудоспособность сохранена, II – трудоспособность нарушена, самообслуживание сохранено III – нарушена способность к самообслуживанию
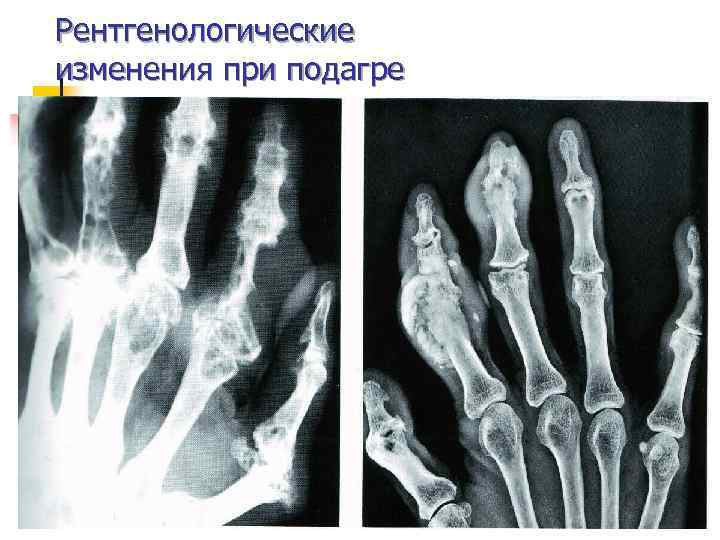
Рентгенологические изменения при подагре

Римские критерии Повышение содержания МК в сыворотке крови (более 0, 42 ммоль/л у мужчин и 0, 36 ммоль/л у женщин). 2. Тофусы в области суставов. 3. Кристаллы моноурата натрия в синовиальной жидкости или тканях, обнаруженные при микроскопическом или химическом исследовании. 4. Острые приступы артрита, возникшие внезапно, с полной клинической ремиссией в течение 1 -2 нед. 1. Диагноз устанавливается по наличию 2 -х положительных критериев. Недостатки данных критериев: n гиперурикемия может быть без подагры; n тофусы могут отсутствовать в 1 -е годы заболевания; n приступы артрита м. б. при других ревматических заболеваниях.

Критерии Американской ревматологической ассоциации: 1. Наличие уратов в синовиальной жидкости и/или 2. Наличие тофусов (доказанных) и/или 3. Наличие 6 из 12 следующих признаков: n в анамнезе 2 или более атак острого артрита; n воспаление суставов достигает максимума в первые сутки; n моноартикулярный характер артрита; n гиперемия кожи над пораженным суставом; n припухание и боль в I плюснефаланговом суставе; n одностороннее поражение этого сустава; n одностороннее поражение суставов свода стопы; n подозрение на тофусы; n гиперурикемия; n асимметричные изменения суставов на рентгенограмме; n обнаружение на рентгенограмме субкортикальных кист без эрозий; n отсутствие флоры при посеве суставной жидкости.

Классификационные критерии острого подагрического артрита (S. Wallace, 1977; ВОЗ, 2000) 1) воспаление сустава достигает максимума в 1 -ые сутки; 2) в анамнезе у больных >1 атаки острого артрита; 3) моноартрит; 4) покраснение кожи над суставом во время атаки; 5) припухание и боль в I плюснефаланговом суставе; 6) одностороннее поражение I плюснефалангового сустава; 7) поражение суставов плюсны одной стопы; 8) узелки, подозрительные на тофусы; 9) гиперурикемия; 10) асимметричные Rg-изменения суставов; 11) субкортикальные кисты без эрозии на рентгенограммах; 12) отсутствие флоры при посеве суставной жидкости. Наличие ≥ 5 из 12 клинических признаков позволяют заподозрить подагру в ранней стадии в 95, 5% наибольшее значение для подтверждения подагры имеет q выявление кристаллов моноурата натрия и q типичный артрит I плюснофалангового сустава

МКБ-10 n М 10. 0 Первичная подагра n M 10. 1 Свинцовая подагра n М 10. 2 Лекарственная подагра n М 10. 3 Подагра, обусловленная нарушением почечной функции n M 10. 4 Другая вторичная подагра n M 10. 9 Подагра неуточненная К М 10. 0 также относят подагрический бурсит, подагрические узлы (тофусы), подагрическое поражение сердца.

Лабораторная и инструментальная диагностика Исследование Примечание Аспирация синовиальной жидкости При исследовании свежей синовиальной жидкости выявляются двоякопреломляющие кристаллы уратов; лейкоцитоз ~20 000 -100 000, поэтому необходим посев на флору Содержание мочевой кислоты в крови; экскреция ее с мочой Содержание мочевой кислоты повышается у всех больных подагрой, но в период атаки м. б. норма. Экскреция с мочей при обычном рационе 600 -800 мг/сут. Экскреция <600 мг/сут (3, 6 ммоль/л) указывает на нарушение ее выведения. Верхней границей нормы (при обычном рационе) считается 800 мг/сут; превышение этой величины свидетельствует о повышенном ее образовании. Клинический анализ крови Ускорение СОЭ, умеренный лейкоцитоз Rg-грамма сустава Типичен симптом «пробойника» - очерченные округлые просветления в субхондральной кости, чаще в I плюсно-фаланговом суставе (поздний ( признак подагры)

Исследование синовиальной жидкости Большое значение в дифференциальной диагностике микрокристаллических артропатий имеет n n поляризационная микроскопия синовиальной жидкости (на снимке кристаллы уратов) и биоптатов узелков Данные последних лет указывают, что наибольшее значение для подтверждения подагры имеет q выявление кристаллов моноурата натрия и q типичный артрит I плюснофалангового сустава

Содержание мочевой кислоты в крови; экскреция ее с мочой Содержание мочевой кислоты повышается у всех больных подагрой, но в период атаки м. б. норма. Экскреция с мочей при обычном рационе 600 -800 мг/сут. Экскреция <600 мг/сут (3, 6 ммоль/л) - нарушение выведения. Верхняя граница нормы (при обычном рационе) - 800 мг/сут; если больше- повышенное образование МК Клиренс МК в норме 10 -11 мл/мин, или 10% от СКФ

Дифференциальный диагноз подагры n n n Острый септический артрит Реактивный артрит Пирофосфатная артропатия Остеоартроз Ревматоидный артрит Псориатический артрит

Дифференциально-диагностические признаки артритов

Критерии диагностики Пирофосфатная артропатия (псевдоподагра, хондрокальциноз) 1. Обнаружение кристаллов пирофосфата с верификацией химической структуры( например, методом рентгеновской дифракции) 2 а. Обнаружение кристаллов, обладающих положительным двулучепреломлением, при поляризационной микроскопии 2 б. Признаки типичного хондрокальциноза на рентгенограммах 3. Артриты крупных суставов, с острыми атаками Гидроксиапатитная артропатия (о. кальцифицирующий периартрит) Большие критерии 1. Предшествующий артрит или полиартрит (любого течения) 2. Периартикулярная кальцификация пораженных суставов 3. Исчезновение кальцификатов во время приступа 4. Макро-и микрокристаллы гидроксиапатита в синовиальной жидкости/периартикулярных тканях Малые критерии 1. 2. 3. 4. Наличие на Rg кальцификатов в области 2 -х суставов (кроме пораженных) 2. асептическая синовиальная жидкость при СМ Содержание Са в син. жидкости >N Большая чувствительность к лечению
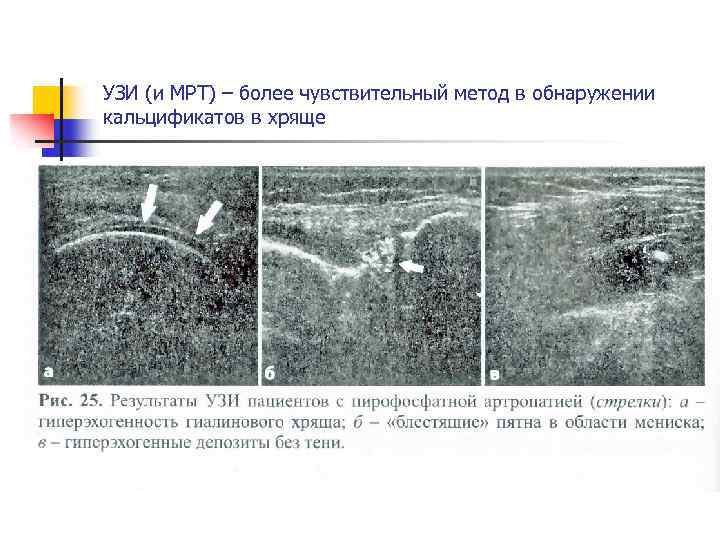
УЗИ (и МРТ) – более чувствительный метод в обнаружении кальцификатов в хряще

ЛЕЧЕНИЕ ОСТРОГО ПРИСТУПА ПОДАГРЫ 1. Колхицин (подавление функции нейтрофилов- синжение миграционной активности и фагоцитоза кристаллов) 2. НПВП 3. Кортикостероиды В настоящее время доказана эффективность также низких доз колхицина (ниже «классических» -6 г) со значительно меньшей токсичностью 1, 8 г/сут (AGREE-Acute Flare Receiving Cochicine Evaluation) и 1, 5 г/сут (EULAR) Малые дозы безопасны даже при ХПН и являются альтернативой НПВП
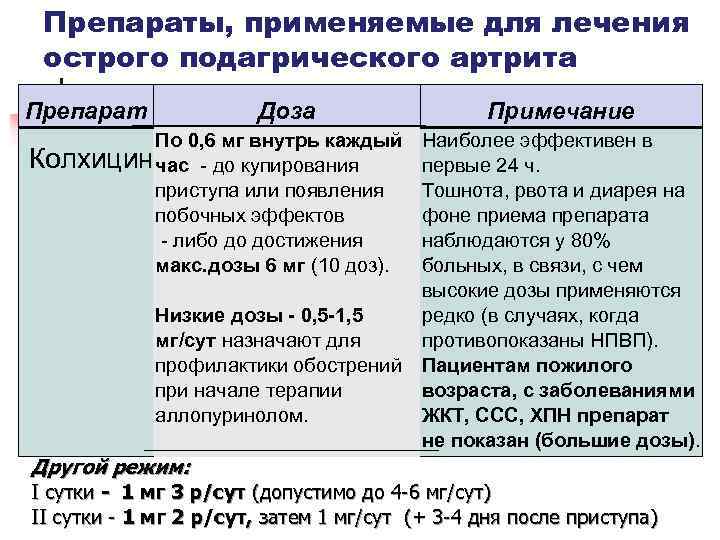
Препараты, применяемые для лечения острого подагрического артрита Препарат Доза Примечание По 0, 6 мг внутрь каждый Колхицин час - до купирования приступа или появления побочных эффектов - либо до достижения макс. дозы 6 мг (10 доз). Наиболее эффективен в первые 24 ч. Тошнота, рвота и диарея на фоне приема препарата наблюдаются у 80% больных, в связи, с чем высокие дозы применяются Низкие дозы - 0, 5 -1, 5 редко (в случаях, когда мг/сут назначают для противопоказаны НПВП). профилактики обострений Пациентам пожилого при начале терапии возраста, с заболеваниями аллопуринолом. ЖКТ, ССС, ХПН препарат не показан (большие дозы). Другой режим: I сутки - 1 мг 3 р/сут (допустимо до 4 -6 мг/сут) II сутки - 1 мг 2 р/сут, затем 1 мг/сут (+ 3 -4 дня после приступа)

Препараты, применяемые для лечения острого подагрического артрита Препарат НПВП Доза Примечание До полного купирования приступа. • Диклофенак 25 -50 мг Различий в эффективности в первые 48 час между НПВП 4 р/сут не установлено. • Индометацин 25 -50 мг При затяжном течении преимущество по 4 р/сут безопасности имеет • Кетопрофен 75 мг 4 р/сут гранулированная форма • Ибупрофен 800 мг 4 р/сут немесулида. • Нимесулид 100 мг 2 р/сут

Препараты, применяемые для лечения острого подагрического артрита Препарат ГКС Доза Примечание Преднизолон внутрь 25 -30 Применяют при наличии мг/сут в течение 3 -5 дн с противопоказаний к полной отменой или быстрым назначению НПВП и (1 -2 нед) снижением колхицина. или Внутрисуставно используется Метилпреднизолон 250 -500 для лечения 1 -2 пораженных мг в/в, в/м или суставов или сумок. Диспропан/бетаметазон 1, 5 - При полиартрите 6 мг в полость сустава рекомендуется системное или в/м назначение. Эффективно в триамцинолон (кенолог) 60 мг первые 24 ч от начала в/м, не более 2 раз приступа у 90% больных

Лечение в межприступный период n n n n Диета № 6. Малокалорийная, бедная пуринами, с включением полиненасыщенных жирных кислот (приводит к снижению уровня мочевой кислоты) Режим питания дробный: 5 -6 р/день небольшими порциями. обильное щелочное питье (>2, 5 л в виде чая, различных соков, морсов, щелочных минеральных вод) отказ от алкоголя (в 1 -ю очередь - вина и пива темных сортов) и курения. При уратной нефропатии абсолютно показано резкое ограничение поваренной соли (<5 г/сут). Достижение идеального веса (ожирение сопровождается повышенным образованием уратов и их гипоэкскрецией), борьба с гиподинамией, активный образ Лечение сопутствующих заболеваний и других факторов риска ССЗ: АГ, CД, гиперлипидемии

Содержание пуринов в продуктах (пример памятки для больных) n n n БОЛЬШОЕ СОДЕРЖАНИЕ ПУРИНОВ, УПОТРЕБЛЕНИЕ ПРОТИВОПОКАЗАНО: алкоголь, печень, почки, телятина, бекон, анчоусы, сардины, сельдь, пикша, мидии, треска, форель, морские гребешки, дичь__________ УМЕРЕННОЕ СОДЕРЖАНИЕ ПУРИНОВ, ВОЗМОЖНО РЕДКОЕ УПОТРЕБЛЕНИЕ: говядина, курица, бульон, утка, свинина, фасоль, чечевица, грибы, крабы и лобстеры, креветки, устрицы, шпинат _________ НИЗКОЕ СОДЕРЖАНИЕ ПУРИНОВ, ПОТРЕБЛЕНИЕ НЕ ОГРАНИЧЕНО: сладкие напитки, кофе, фрукты, хлеб, каши, макароны, сыр, яйца, молочные продукты, сахар, томаты и зелень

Результаты исследований последних лет изменили отношение ко многим запрещенным ранее продуктам n n современная антиподагрическая диета не ограничивает бобовые и другие продукты растительного происхождения, богатые пуринами, а также продукты, содержащие кофеин. В то же время показана значимая роль морепродуктов (в основном панцирных животных) и, что особенно важно, - фруктозы, которой изобилуют современные газированные напитки (Schlesinger N. , 2005; Choi H. et al. , 2007; 2008).

Не рекомендуются: печень, почки, мозги, язык, мясо молодых животных, n мясные копчености, n мясные консервы; n жирная, копченая, соленая рыба; n рыбные консервы, n любые (в том числе грибные) бульоны; n говяжий, свиной и кулинарный жир; n инжир, шоколад, какао. Общее количество пуринов – 200 мкг/сут. Поваренной соли - 5 -8 г/сут. n Мясо и рыбу разрешается употреблять 2 -3 раза в неделю по 100 -150 г в вываренном виде (при варке до 50% пуринов переходит в бульон). n С помощью диеты возможно добиться снижения концентрации МК в крови на 0, 12 ммоль/л. n

Рекомендуемые продукты и блюда: n n n n n хлеб и мучные изделия: хлеб пшеничный, ржаной, вчерашней выпечки, с добавлением отрубей; ограничивают сдобные мучные изделия; мясо и птица: нежирные сорта, не более 1 -2 раз в неделю в отварном виде (отваривание способствует переходу пуринов в бульон); рыба: нежирные сорта, 1 -2 раза в неделю, в отварном виде; молочные продукты: молоко, кефир, простокваша, творог, сметана, неострый сыр; жиры: сливочное и растительное масло; крупы: любые; овощи: ограничиваются соленые и маринованные; фрукты и сладкие блюда: любые фрукты и ягоды, свежие и в любой обработке; соусы и пряности: на овощном отваре, сметанный, томатный, молочный, пряности.

Диета n n n n n Рекомендуется употреблять овощи, фрукты, молочные продукты, сыр, яйца, крупяные изделия, хлеб с учетом следующих требований к антиподагрической диете: ограничение белка до 1 г/кг массы тела, жиров - меньше 1 г/кг. При ожирении диета направлена на нормализацию массы тела: низкокалорийные продукты, разгрузочные (овощные или фруктовые) дни 1 раз в неделю. Больным подагрой противопоказано длительное голодание. Сладкие газированные напитки, пиво и алкоголь (хотя многие пациенты не считают пиво алкоголем) могут провоцировать подагрические приступы. Необходимо поддерживать у больного хороший диурез (не менее 1, 5 л/сут. ) – рекомендуется обильное питье до 2 -2, 5 л в день с включением щелочных минеральных вод или ощелачивающих средств (цитратные смеси и бикарбонат натрия). Ощелачивание мочи снижает превращение моноурата натрия в менее растворимую МК.

Медикаментозное лечение подагры n n n n n Гипоурикемические средства включают 2 группы: 1) урикодепрессивные препараты (аллопуринол), подавляющие синтез мочевой кислоты и 2) урикозурические средства (пробенецид). Показания к назначению аллопуринола: 1) более 2 -3 атак артрита за период 1 -2 года; 2) уратный нефролитиаз; 3) наличие тофусов; 4) хронический подагрический артрит с появлением костных деструкций; 5) бессимптомная гиперурикемия с уровнем мочевой кислоты > 0, 78 ммоль/л у мужчин и >0, 6 ммоль/л у женщин; 6) проведение цитотоксической или лучевой терапии по поводу лимфопролиферативных опухолей для профилактики острой мочекислой нефропатии.

Фармакотерапия хронической подагры-1 Побочные эффекты (кожная сыпь, головная боль, лихорадка, диарея, умеренное повышение активности печеночных трансаминаз) Лабораторный контроль: клинический и биохимический анализы крови в начале терапии – каждые 3 нед, в дальнейшем – каждые 6 мес.

Пробеницид назначают больным подагрой в дозе 250 мг 2 р/сут (макс. доза - 3 г/сут), если суточная экскреция мочевой кислоты < 800 мг при обычном рационе или < 600 мг при ограничении потребления пуринов. Противопоказанием для назначения урикозурических средств является СКФ <80 мин/мин и уратная нефропатия. Диуретики противопоказаны больным с подагрой и назначаются на фоне лечения аллопуринолом только по жизненным показаниям (ЗСН, отек легких и т. п. ). Умеренное урикозурическое действие отмечено у фенофибрата и лозартана, в связи их рекомендуют назначать больным подагрой при сопутствующей гиперлипидемии и АГ. Больным с уратным нефролитиазом показано использование цитрат-гидрокарбонат-калий-натриевой смеси (блемарен) для снижения кислотности мочи и дальнейшего камнеобразования. При развитии терминальной ХПН как следствия подагрической нефропатии пациентам начинают ЗПТ (гемодиализ, трансплантация). Санаторно-курортное лечение Показаны курорты с сероводородными, радоновыми ваннами; грязевые; бальнеотерапевтические; с минеральными питьевыми источниками.

Особенности гипотензивной терапии n n n n n АГ у больных подагрой м. б. как симптоматической, так и эссенциальной. АГ является ФР подагры - в 2 -3 раза повышает частоту ее развития. С другой стороны, АГ ускоряет развитие ХПН. Предпочтение - антагонистам кальция, и-АПФ, БРА. Доказано влияние некоторых гипотензивных препаратов и на обмен МК: лозартан увеличивает экскрецию МК (по некоторым данным, на 30%), амлодипин подавляет реабсорбцию МК. Не рекомендуется назначать диуретики, однако это относительное противопоказание. Острые приступы на фоне приема мочегонных препаратов связывают прежде всего с обезвоживанием, а не прямым действием на обмен МК. Результаты ретроспективного исследования показали, что гидрохлортиазид в дозе 12, 5 мг не повышает риск обострения подагры и, вероятно, м. б. использован в малых дозах (Tobe S. , 2009). Более опасным в данном контексте может оказаться назначение НПВС, особенно в больших дозах, так как известно их влияние на внутрипочечную гемодинамику с последующим снижением СКФ.
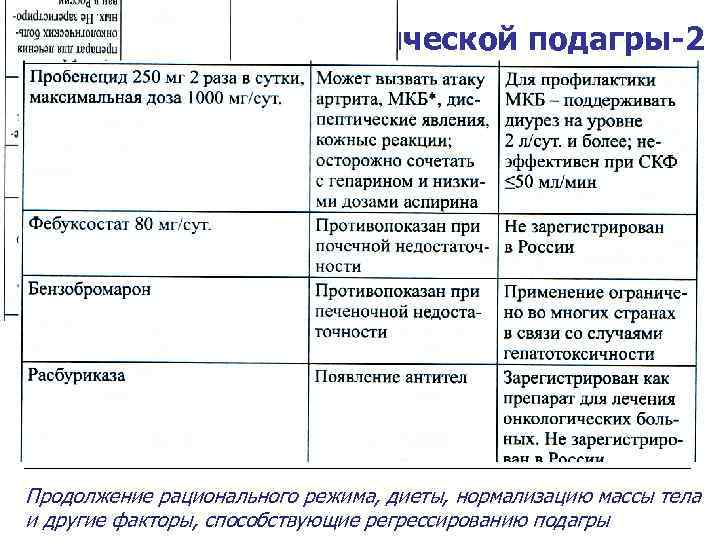
Фармакотерапия хронической подагры-2 Продолжение рационального режима, диеты, нормализацию массы тела и другие факторы, способствующие регрессированию подагры

Бессимптомная гиперурикемия – уровень МК >360 мкмоль/л (6 мг%, коэфф. перевода-60) n Встречается у 5 -12% населения n Гиперурикемия - один из основных признаков подагры, однако встречается значительно чаще n Бессимптомная гиперурикемия - повышение уровня МК в крови при отсутствии симптомов организации кристаллов в каком-либо органе и без каких-либо клинических признаков подагры. n Бессимптомная гиперурикемия в долго рассматривалась как признак начальной стадии классической первичной подагры n Однако у большой части лиц с гиперурикемией никогда не развивается подагра. n И наоборот, во время обострения подагры, вероятность обнаружения гиперурикемии невелика

Профилактика подагры Основа профилактики подагры при гиперурикемии: n n n 1. 2. 3. общие меры (диета, снижение массы тела) исключение провоцирующих факторов Назначение лекарственной терапии при неэффективности Лечебная тактика зависит от ответов на следующие вопросы: Первичная или вторичная гиперурикемия? Нуждается ли пациент в профилактическом лечении при распознавании первичной бессимптомной гиперурикемии? Принесет ли лечение клиническую пользу для больного? Да, если: n n обнаружена мочекаменная болезнь и установлена гиперурикемия/гиперурикозурия; отмечается стабильная гиперурикемия с >13 мг% у мужчин и >10 мг% у женщин. Эти лица входят в группу особого риска развития уратной нефропатии и потому нуждаются и в медикаментозной коррекции; урикозурия составляет более 1100 мг/сут. , так как она на 50% связана с повышенным риском развития мочекаменной болезни. в профилактической коррекции нуждаются пациенты, получающие лучевую или химиотерапию, что может привести к обструктивной нефропатии.

Профилактика подагры Если нет, n n n требуется динамический контроль, включающий, кроме повторных исследований, перевод пациента на низкопуриновую диету. Цель терапии - снижение суточной экскреции МК до уровня 800 мг/сут. ; если коррекция при помощи диеты неэффективна, рекомендуется медикаментозная терапия. Преимущества проводимой медикаментозной профилактики (лечение изолированной гиперурикемии), должны перевешивать риск развития осложнений при использовании гипоурикемических препаратов. Учитывая возможную антиоксидантную роль МК, отсутствие достаточных эпидемиологических исследований, польза коррекции первичной гиперурикемии пока не считается доказанной.

n В ходе Фремингемского исследования (4427 чел) отмечалось увеличение риска подагры при повышении уровня МК как у мужчин, так и у женщин Так, относительный риск подагры равнялся при уровне МК в крови n >6 мг% ОР 2, 42 – женщин и 4, 09 – у мужчин; n 6 -6, 9 мг% ОР 3, 41 и 9, 53 n 7 -7, 9 мг% ОР 12, 18 и 22, 36 n >8 мг% и 47, 90 соответственно ОР 22, 53
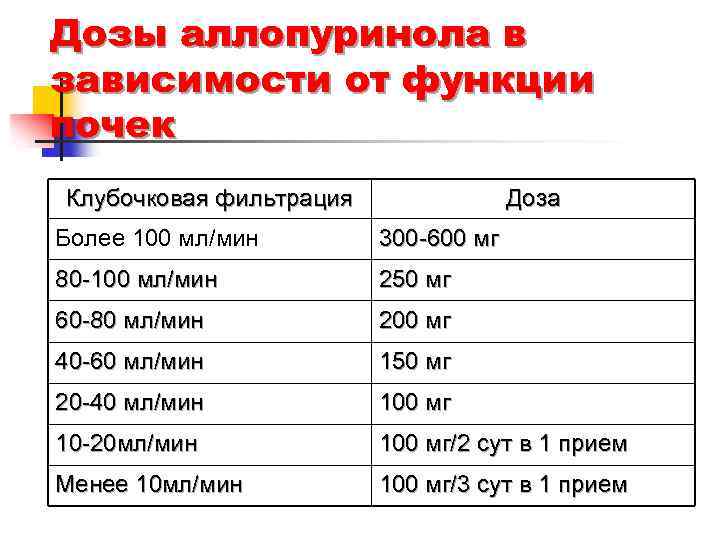
Дозы аллопуринола в зависимости от функции почек Клубочковая фильтрация Доза Более 100 мл/мин 300 -600 мг 80 -100 мл/мин 250 мг 60 -80 мл/мин 200 мг 40 -60 мл/мин 150 мг 20 -40 мл/мин 100 мг 10 -20 мл/мин 100 мг/2 сут в 1 прием Менее 10 мл/мин 100 мг/3 сут в 1 прием

Пациенты с подагрой и с высоким риском ее развития должны уменьшить в своем рационе количество пуринов, поступающих с животными продуктами, но не должны ограничивать потребление любых овощей, в том числе и богатых пуринами. Связь с ожирением не однозначна Тучные больные могут иметь нормальный уровень МК, и, напротив, у пациентов без лишнего веса может выявляться гиперурикемия. У 24 -38, 2% людей с ожирением выявлена подагра Доказана роль злоупотребления алкоголем n У алкоголиков значительно повышены уровни МК и ксантиноксидазы. Cameron считает , что при этом происходит задержка МК вследствие кетонемии и лактатемии n Употребление пива значительно увеличивает пуриновую нагрузку n
подагра-янв-2014.ppt