пневмония новый вариант.ppt
- Количество слайдов: 103
 ПНЕВМОНИЯ Проф. Соколов И. М. Кафедра факультетской терапии лечебного факультета
ПНЕВМОНИЯ Проф. Соколов И. М. Кафедра факультетской терапии лечебного факультета
 Определение «острая» в конструкции диагноза является излишним, термин «хроническая пневмония» не используется Пневмония –инфекционное заболевание чётко обособленное от неинфекционных воспалительных Острое очаговое инфекционно заболеваний (лучевой пневмонит) и от воспалений • Пневмония – заболевание сзаболевание лёгких при классических инфекциях (чума) -воспалительное очаговым поражением лёгких, имеет значение не рентгенологический легких с вовлечением всех феномен (очаг до 1 см в диаметре), а клиникоструктурных огический смысл элементов легочной морфол ткани с обязательным поражением • Интерстициальной пневмонии и крупозную • Деление пневмонии на бронхопневмониюнет: Есть гипердиагностика или фаза них альвеол и развитием в альвеолита не устарело улавливается! воспалительной экссудации • Заболевания с интерстициальными воспалительными изменениями относят к пневмонитам! ПНЕВМОНИЯ
Определение «острая» в конструкции диагноза является излишним, термин «хроническая пневмония» не используется Пневмония –инфекционное заболевание чётко обособленное от неинфекционных воспалительных Острое очаговое инфекционно заболеваний (лучевой пневмонит) и от воспалений • Пневмония – заболевание сзаболевание лёгких при классических инфекциях (чума) -воспалительное очаговым поражением лёгких, имеет значение не рентгенологический легких с вовлечением всех феномен (очаг до 1 см в диаметре), а клиникоструктурных огический смысл элементов легочной морфол ткани с обязательным поражением • Интерстициальной пневмонии и крупозную • Деление пневмонии на бронхопневмониюнет: Есть гипердиагностика или фаза них альвеол и развитием в альвеолита не устарело улавливается! воспалительной экссудации • Заболевания с интерстициальными воспалительными изменениями относят к пневмонитам! ПНЕВМОНИЯ
 Эпидемиология • Ежегодно в США регистрируется 5. 6 млн случаев внегоспитальных пневмоний, из них госпитализируется 1. 1 млн. • Летальность на дому колеблется от 1 до 5% • В стационарах – 12% • В ОРИТ - 40% По материалам рекомендаций Американского торакального общества, 2001
Эпидемиология • Ежегодно в США регистрируется 5. 6 млн случаев внегоспитальных пневмоний, из них госпитализируется 1. 1 млн. • Летальность на дому колеблется от 1 до 5% • В стационарах – 12% • В ОРИТ - 40% По материалам рекомендаций Американского торакального общества, 2001
 КЛАССИФИКАЦИЯ • ВНЕГОСПИТАЛЬНАЯ (ВП) или амбулаторная • ВНУТРИБОЛЬНИЧНАЯ ГОСПИТАЛЬНАЯ (ГП) или нозокомиальная • АСПИРАЦИОННАЯ • ПНЕМОНИЯ У ЛИЦ С ТЯЖЁЛЫМИ ИММУНОДЕФИЦИТАМИ (ВИЧ, ЯТРОГЕННАЯ ИММУНОСУПРЕССИЯ, ВРОЖДЁННЫЙ ИММУНОДЕФИЦИТ)
КЛАССИФИКАЦИЯ • ВНЕГОСПИТАЛЬНАЯ (ВП) или амбулаторная • ВНУТРИБОЛЬНИЧНАЯ ГОСПИТАЛЬНАЯ (ГП) или нозокомиальная • АСПИРАЦИОННАЯ • ПНЕМОНИЯ У ЛИЦ С ТЯЖЁЛЫМИ ИММУНОДЕФИЦИТАМИ (ВИЧ, ЯТРОГЕННАЯ ИММУНОСУПРЕССИЯ, ВРОЖДЁННЫЙ ИММУНОДЕФИЦИТ)
 Классификация внебольничных пневмонний • • • Нетяжелая “ пневмококковая “ Нетяжелая атипичная Тяжелая, вероятно, пневмококковой этиологии Тяжелая , неизвестной этиологии Аспирационная (“Анаэробная”) пневмония
Классификация внебольничных пневмонний • • • Нетяжелая “ пневмококковая “ Нетяжелая атипичная Тяжелая, вероятно, пневмококковой этиологии Тяжелая , неизвестной этиологии Аспирационная (“Анаэробная”) пневмония
 • Степень тяжести пневмонии
• Степень тяжести пневмонии
 Клинические критерии тяжести течения пневмонии • • ОДН Гипертермия (>40°С) ЧДД> 30 САД< 90 мм рт ст ДАД<60 мм рт ст Нарушение сознания Анурия Внелегочные очаги инфекции (перикардит, менингит) • Билатеральное или многодолевое поражение
Клинические критерии тяжести течения пневмонии • • ОДН Гипертермия (>40°С) ЧДД> 30 САД< 90 мм рт ст ДАД<60 мм рт ст Нарушение сознания Анурия Внелегочные очаги инфекции (перикардит, менингит) • Билатеральное или многодолевое поражение
 Лабораторные критерии тяжести течения пневмонии • Лейкопения • Гиперлейкоцитоз (>30 тыс. ) • Ра. О 2 < 60 мм рт ст • Sа. О 2 < 90 % • Ра. СО 2>50 мм рт ст Для оценки пневмонии как тяжёлой достаточен лишь • Ht <30% один критерий • Hb<90 гл • Креатинин крови > 180 • Мочевина > 15 ммольл
Лабораторные критерии тяжести течения пневмонии • Лейкопения • Гиперлейкоцитоз (>30 тыс. ) • Ра. О 2 < 60 мм рт ст • Sа. О 2 < 90 % • Ра. СО 2>50 мм рт ст Для оценки пневмонии как тяжёлой достаточен лишь • Ht <30% один критерий • Hb<90 гл • Креатинин крови > 180 • Мочевина > 15 ммольл
 Степени тяжести пневмонии • • Лёгкая Средняя Тяжёлая Крайне тяжелая
Степени тяжести пневмонии • • Лёгкая Средняя Тяжёлая Крайне тяжелая
 Фаза болезни • Острый период – первые 5 -7 дней, • Подострый - 8 -14 день, • Реконвалесценция – с 3 недели
Фаза болезни • Острый период – первые 5 -7 дней, • Подострый - 8 -14 день, • Реконвалесценция – с 3 недели
 Определение локализации и протяжённости пневмонии • Проводится на основании физикальных и, главным образом, рентгенологических данных
Определение локализации и протяжённости пневмонии • Проводится на основании физикальных и, главным образом, рентгенологических данных
 Классификация Коровиной О. В. (1998) • первичная (у ранее здоровых) и • вторичная (при наличии легочной патологии)
Классификация Коровиной О. В. (1998) • первичная (у ранее здоровых) и • вторичная (при наличии легочной патологии)
 ЧЕГО ПРИДЕРЖИВАТЬСЯ?
ЧЕГО ПРИДЕРЖИВАТЬСЯ?
 Современная классификация • • Этиология Вариант с учетом патогенеза (первичная, вторичная) Вариант с учетом эпидемиологии возникновения Локализация и протяженность Степень тяжести Течение (острое - до 3 -4 нед. , затяжное ->3 -4 нед. ) Фаза болезни (острый период – первые 5 -7 дней, подострый -8 -14 день, реконвалесценция – с 3 недели) Осложнения
Современная классификация • • Этиология Вариант с учетом патогенеза (первичная, вторичная) Вариант с учетом эпидемиологии возникновения Локализация и протяженность Степень тяжести Течение (острое - до 3 -4 нед. , затяжное ->3 -4 нед. ) Фаза болезни (острый период – первые 5 -7 дней, подострый -8 -14 день, реконвалесценция – с 3 недели) Осложнения
 Пример • Вторичная внебольничная пневмония, стафилококковой природы с локализацией в средней доле левого легкого, среднетяжелое Госпитальная пневмония в верхней доле неосложненное течение левого лёгкого (1 -4 сегменты), тяжёлая (Pseudomonas aerugenosa), затяжное течение. ДН 3
Пример • Вторичная внебольничная пневмония, стафилококковой природы с локализацией в средней доле левого легкого, среднетяжелое Госпитальная пневмония в верхней доле неосложненное течение левого лёгкого (1 -4 сегменты), тяжёлая (Pseudomonas aerugenosa), затяжное течение. ДН 3
 • Госпитальная пневмония
• Госпитальная пневмония
 Факторы риска ГП • длительное лечение основного заболевания, явившегося причиной госпитализации • оперативные и реанимационные вмешательства • массивная кровопотеря • длительное использование антибиотиков • первичный и вторичный иммунодефицит • сепсис • перенесенные травмы
Факторы риска ГП • длительное лечение основного заболевания, явившегося причиной госпитализации • оперативные и реанимационные вмешательства • массивная кровопотеря • длительное использование антибиотиков • первичный и вторичный иммунодефицит • сепсис • перенесенные травмы
 Варианты госпитальной пневмонии • Развивающиеся у больных, находящихся в отделениях общего профиля, при отсутствии ведущих факторов риска • Развивающиеся у больных, находящихся в отделениях общего профиля, при наличии ведущих факторов риска • Ранние вентилятор-ассоциированные, развивающиеся на фоне ИВЛ (менее 5 -7 дней) и отсутствии предшествующей антибактериальной терапии • Поздние вентилятор-ассоциированные, развивающиеся на фоне длительной ИВЛ (> 7 дней) и длительной и интенсивной антибактериальной терапии
Варианты госпитальной пневмонии • Развивающиеся у больных, находящихся в отделениях общего профиля, при отсутствии ведущих факторов риска • Развивающиеся у больных, находящихся в отделениях общего профиля, при наличии ведущих факторов риска • Ранние вентилятор-ассоциированные, развивающиеся на фоне ИВЛ (менее 5 -7 дней) и отсутствии предшествующей антибактериальной терапии • Поздние вентилятор-ассоциированные, развивающиеся на фоне длительной ИВЛ (> 7 дней) и длительной и интенсивной антибактериальной терапии
 Этиофакторы ГП • • синегнойная палочка клебсиела протей легионелла аспаргилла микоплазма пневмоциста
Этиофакторы ГП • • синегнойная палочка клебсиела протей легионелла аспаргилла микоплазма пневмоциста
 • Внегоспитальная пневмония
• Внегоспитальная пневмония
 • Рекомендации по ведению взрослых больных с ВП: диагностика, оценка степени тяжести, АБ-терапия, профилактика (по материалам рекомендаций Американского Торакального Общества, 2001)
• Рекомендации по ведению взрослых больных с ВП: диагностика, оценка степени тяжести, АБ-терапия, профилактика (по материалам рекомендаций Американского Торакального Общества, 2001)
 Этиология ВП Причины чаще всего следующие: • отсутствие микробногоудается • Этиологию ВП не исследования; • неправильный сбор материала; установить у 50% пациентов • возбудитель неизвестен; • предшествующее лечение антибиотиками (до взятия материала);
Этиология ВП Причины чаще всего следующие: • отсутствие микробногоудается • Этиологию ВП не исследования; • неправильный сбор материала; установить у 50% пациентов • возбудитель неизвестен; • предшествующее лечение антибиотиками (до взятия материала);
 • Этиология ВП в определенном плане зависит от используемых микробиологических методов исследования • При бактериологическом исследовании мокроты в 9 -20% высеивается Streptococcus pneumoniae • При серологических исследованиях чаще определяются Mycoplasma pneumoniae – 13 -37%, Chlamydia pneumoniae – 17% и Legionella от 0. 7 до 13%
• Этиология ВП в определенном плане зависит от используемых микробиологических методов исследования • При бактериологическом исследовании мокроты в 9 -20% высеивается Streptococcus pneumoniae • При серологических исследованиях чаще определяются Mycoplasma pneumoniae – 13 -37%, Chlamydia pneumoniae – 17% и Legionella от 0. 7 до 13%
 • Пневмококк остается основным возбудителем у первично госпитализируемых пациентов с ВП – от 20 до 60% По материалам рекомендаций Американского торакального общества, 2001
• Пневмококк остается основным возбудителем у первично госпитализируемых пациентов с ВП – от 20 до 60% По материалам рекомендаций Американского торакального общества, 2001
 Возможность и целесообразность этиологической градации пневмонии Бак. и серологические исследования имеют, как правило, ретроспективное значение: • Выделение чистой культуры и определение чувствительности возможно не ранее 48 - 72 час. • Диагностическое значение имеет прирост титра специфических АТ в 4 раза и > при исследовании с интервалом в 1. 5 -2 недели
Возможность и целесообразность этиологической градации пневмонии Бак. и серологические исследования имеют, как правило, ретроспективное значение: • Выделение чистой культуры и определение чувствительности возможно не ранее 48 - 72 час. • Диагностическое значение имеет прирост титра специфических АТ в 4 раза и > при исследовании с интервалом в 1. 5 -2 недели
 Возможность и целесообразность этиологической градации пневмонии Относительность информативности: • Отсутствие продуктивного кашля у 20 -30% больных • Сложность в разграничении микробов «свидетелей» и микробов «возбудителей» • Приём антибиотиков до обращения к врачу
Возможность и целесообразность этиологической градации пневмонии Относительность информативности: • Отсутствие продуктивного кашля у 20 -30% больных • Сложность в разграничении микробов «свидетелей» и микробов «возбудителей» • Приём антибиотиков до обращения к врачу
 Атипичная пневмония • Возможно существование смешанной инфекции (отмечается от 10 до 40%): «типичный» возбудитель (Streptococcus pneumoniae)+ «атипичный» (Legionella)
Атипичная пневмония • Возможно существование смешанной инфекции (отмечается от 10 до 40%): «типичный» возбудитель (Streptococcus pneumoniae)+ «атипичный» (Legionella)
 • Аспирационные пневмонии имеют в качестве этиофактора ассоциации грамположительных и грамотрицательных бактерий с анаэробными микрорганизмами (встречаются чаще при заболеваниях ЖКТ, множественных травмах и алкоголизме)
• Аспирационные пневмонии имеют в качестве этиофактора ассоциации грамположительных и грамотрицательных бактерий с анаэробными микрорганизмами (встречаются чаще при заболеваниях ЖКТ, множественных травмах и алкоголизме)
 Этиология жизнеугрожающей ВП • • Streptococcus pneumoniae Mycoplasma pneumoniae Chlamydia pneumoniae Legionella Haemophilus influenzae Staphylococcus aureus Pseudomonas aerugenosa
Этиология жизнеугрожающей ВП • • Streptococcus pneumoniae Mycoplasma pneumoniae Chlamydia pneumoniae Legionella Haemophilus influenzae Staphylococcus aureus Pseudomonas aerugenosa
 Антибиотикорезистентность к пенициллину (АРП) • • • Факторы риска ВП, вызванной АРП: Возраст 65 и > Алкоголизм Неинвазивное лечение болезни Терапия бета-лактамами в последние 3 мес. Сопутствующие заболевания
Антибиотикорезистентность к пенициллину (АРП) • • • Факторы риска ВП, вызванной АРП: Возраст 65 и > Алкоголизм Неинвазивное лечение болезни Терапия бета-лактамами в последние 3 мес. Сопутствующие заболевания
 МОРФОЛОГИЯ • Крупозная - очаг воспаления захватывает всю долю (долевая или лобарная). В альвеолах всегда присутствует фибринзный эксудат. 4 стадии: прилива, красного и серого опеченения и разрешения. Продолжительность стадий от 9 до 11 дней.
МОРФОЛОГИЯ • Крупозная - очаг воспаления захватывает всю долю (долевая или лобарная). В альвеолах всегда присутствует фибринзный эксудат. 4 стадии: прилива, красного и серого опеченения и разрешения. Продолжительность стадий от 9 до 11 дней.
 МОРФОЛОГИЯ • При очаговой пневмонии воспалительный процесс поражает обычно задние и задненижние сегменты легких (II, VIII, IX, Х). В зависимости от размеров очага выделяют милиарную, ацинозную, дольковую, сегментарную и полисегментарную пневмонию • Ее морфологические особенности зависят от вида инфекционного агента: Бактериальные пневмонии характеризуются преимущественно экссудативными проявлениями. Стрептококковые, стафилококковые и грибковые пневмонии, грамотрицательная флора - деструктивные процессы с очагами некроза
МОРФОЛОГИЯ • При очаговой пневмонии воспалительный процесс поражает обычно задние и задненижние сегменты легких (II, VIII, IX, Х). В зависимости от размеров очага выделяют милиарную, ацинозную, дольковую, сегментарную и полисегментарную пневмонию • Ее морфологические особенности зависят от вида инфекционного агента: Бактериальные пневмонии характеризуются преимущественно экссудативными проявлениями. Стрептококковые, стафилококковые и грибковые пневмонии, грамотрицательная флора - деструктивные процессы с очагами некроза
 Факторы, предрасполагающие к развитию пневмоний • • • курение употребление алкоголя застой крови в малом круге при СН хроническая бронхообструкция экологическая либо профессионально-производственая агрессия хроническая инфекция носоглотки и придаточных пазух врожденные дефекты бронхопульмональной системы иммунодефициты оперативные вмешательства длительный постельный режим старческий возраст
Факторы, предрасполагающие к развитию пневмоний • • • курение употребление алкоголя застой крови в малом круге при СН хроническая бронхообструкция экологическая либо профессионально-производственая агрессия хроническая инфекция носоглотки и придаточных пазух врожденные дефекты бронхопульмональной системы иммунодефициты оперативные вмешательства длительный постельный режим старческий возраст
 Стратификация больных ВП • Выделяются группы больных, в отношении каждой из которых существует возможность с наибольшей вероятностью предположить этиологию болезни и чувствительность вероятного возбудителя
Стратификация больных ВП • Выделяются группы больных, в отношении каждой из которых существует возможность с наибольшей вероятностью предположить этиологию болезни и чувствительность вероятного возбудителя
 Стратификация больных ВП Группировка больных предполагает: • учет места лечения (амбулаторно, отделение общего профиля или интенсивной терапии), • наличие сопутствующей сердечнососудистой либо бронхо-легочной патологии и • иных «модифицирующих» факторов , обусловливающих вероятность наличия АРП, грамотрицательных инфекций ( в т. ч. Pseudomonas aerugenosa)
Стратификация больных ВП Группировка больных предполагает: • учет места лечения (амбулаторно, отделение общего профиля или интенсивной терапии), • наличие сопутствующей сердечнососудистой либо бронхо-легочной патологии и • иных «модифицирующих» факторов , обусловливающих вероятность наличия АРП, грамотрицательных инфекций ( в т. ч. Pseudomonas aerugenosa)
 Группировка больных с ВП (рекомендации Американского торакального общества, 2001) 1 группа – пациенты , не требующие госпитализации, у которых нет сопутствующих сердечно-сосудистых заболеваний и/или бронхо-легочных заболеваний, других «модифицирующих» факторов
Группировка больных с ВП (рекомендации Американского торакального общества, 2001) 1 группа – пациенты , не требующие госпитализации, у которых нет сопутствующих сердечно-сосудистых заболеваний и/или бронхо-легочных заболеваний, других «модифицирующих» факторов
 Группировка больных с ВП (рекомендации Американского торакального общества, 2001) 2 группа - пациенты , не требующие госпитализации, с сопутствующими сердечно-сосудистыми заболеваниями (Застойная СН, ХОБЛ) и/или другими «модифицирующими» факторами (ФР антибиотикорезистентных S. Pneumoniae или граммотрицательных бактерий)
Группировка больных с ВП (рекомендации Американского торакального общества, 2001) 2 группа - пациенты , не требующие госпитализации, с сопутствующими сердечно-сосудистыми заболеваниями (Застойная СН, ХОБЛ) и/или другими «модифицирующими» факторами (ФР антибиотикорезистентных S. Pneumoniae или граммотрицательных бактерий)
 Группировка больных с ВП 3 группа –пациенты, нуждающиеся в госпитализации : а) с сопутствующими сердечно-сосудистыми заболеваниями и/или другими «модифицирующими» факторами, включая обитателей домов престарелых б) без сопутствующих сердечно-сосудистых заболеваний и/или бронхолегочных заболеваний, других «модифицирующих» факторов
Группировка больных с ВП 3 группа –пациенты, нуждающиеся в госпитализации : а) с сопутствующими сердечно-сосудистыми заболеваниями и/или другими «модифицирующими» факторами, включая обитателей домов престарелых б) без сопутствующих сердечно-сосудистых заболеваний и/или бронхолегочных заболеваний, других «модифицирующих» факторов
 Группировка больных с ВП 4 группа – пациенты нуждающиеся в госпитализации в ОРИТ : а) без ФР синегнойной инфекции б) при наличии ФР синегнойной инфекции
Группировка больных с ВП 4 группа – пациенты нуждающиеся в госпитализации в ОРИТ : а) без ФР синегнойной инфекции б) при наличии ФР синегнойной инфекции
 • «Модифицирующие» факторы, влияющие на риск появления отдельных возбудителей ВП у взрослых (Рекомендации Американского торакального общества, 2001)
• «Модифицирующие» факторы, влияющие на риск появления отдельных возбудителей ВП у взрослых (Рекомендации Американского торакального общества, 2001)
 Антибиотикорезистентные Streptococcus pneumoniae • Возраст 65 и > • Хронический Алкоголизм • Иммунодефицитные заболеваниясостояния (включая терапию системными глюкокортикоидами) • Терапия бета-лактамами в последние 3 мес. • Множественные сопутствующие заболевания внутренних органов
Антибиотикорезистентные Streptococcus pneumoniae • Возраст 65 и > • Хронический Алкоголизм • Иммунодефицитные заболеваниясостояния (включая терапию системными глюкокортикоидами) • Терапия бета-лактамами в последние 3 мес. • Множественные сопутствующие заболевания внутренних органов
 Грамотрицательные энтеробактерии (Escherichia coli, Klebsiella spp. ) • Обитатели домов престарелых • Сопутствующие сердечнососудистые (застойная СН) и бронхолегочные (ХОБЛ) заболевания • Множественные сопутствующие заболевания внутренних органов • Проводимая антибактериальная терапия
Грамотрицательные энтеробактерии (Escherichia coli, Klebsiella spp. ) • Обитатели домов престарелых • Сопутствующие сердечнососудистые (застойная СН) и бронхолегочные (ХОБЛ) заболевания • Множественные сопутствующие заболевания внутренних органов • Проводимая антибактериальная терапия
 Pseudomonas aerugenosa • Структурные заболевания легких (бронхоэктазия) • Терапия системными глюкокортикоидами (преднизолон > 10 мгсут) • Терапия антибиотикаи широкого спектра свыше 7 дней в течение последнего месяца • Кахексия
Pseudomonas aerugenosa • Структурные заболевания легких (бронхоэктазия) • Терапия системными глюкокортикоидами (преднизолон > 10 мгсут) • Терапия антибиотикаи широкого спектра свыше 7 дней в течение последнего месяца • Кахексия
 • Перечень наиболее вероятных возбудителей для каждой из групп больных ВП
• Перечень наиболее вероятных возбудителей для каждой из групп больных ВП
 Группа I • • Streptococcus pneumoniae Mycoplasma pneumoniae Chlamydia pneumoniae Респираторные вирусы Пациенты , не требующие госпитализации, у которых нет сопутствующих сердечнососудистых заболеваний и/или бронхолегочных заболеваний, других «модифициру ющих» факторов
Группа I • • Streptococcus pneumoniae Mycoplasma pneumoniae Chlamydia pneumoniae Респираторные вирусы Пациенты , не требующие госпитализации, у которых нет сопутствующих сердечнососудистых заболеваний и/или бронхолегочных заболеваний, других «модифициру ющих» факторов
 Группа II • Streptococcus pneumoniae • Escherichia coli • Klebsiella spp Пациенты , не требующие госпитализации, с сопутствующими сердечнососудистыми заболеваниями (Застойная СН, ХОБЛ) и/или другими «модифицирующим и» факторами (факторами риска антибиотикорезист ентных S. Pneumoniae или граммотрицательн ых бактерий)
Группа II • Streptococcus pneumoniae • Escherichia coli • Klebsiella spp Пациенты , не требующие госпитализации, с сопутствующими сердечнососудистыми заболеваниями (Застойная СН, ХОБЛ) и/или другими «модифицирующим и» факторами (факторами риска антибиотикорезист ентных S. Pneumoniae или граммотрицательн ых бактерий)
 Группа IIIа • Streptococcus pneumoniae • Legionella • Haemophilus influenzae • Грамотрицательные энтеробактерии Пациенты , нуждающиеся в госпитализации с сопутствующими сердечнососудистыми заболеваниями и/или другими «модифицирующи ми» факторами, включая обитателей домов престарелых
Группа IIIа • Streptococcus pneumoniae • Legionella • Haemophilus influenzae • Грамотрицательные энтеробактерии Пациенты , нуждающиеся в госпитализации с сопутствующими сердечнососудистыми заболеваниями и/или другими «модифицирующи ми» факторами, включая обитателей домов престарелых
 Группа IIIb • • • Streptococcus pneumoniae Mycoplasma pneumoniae Haemophilus influenzae Chlamydia pneumoniae Респираторные вирусы Пациенты , нуждающиеся в госпитализации без сопутствующих сердечнососудистых заболеваний и/или бронхолегочных заболеваний, других «модифицирую щих» факторов
Группа IIIb • • • Streptococcus pneumoniae Mycoplasma pneumoniae Haemophilus influenzae Chlamydia pneumoniae Респираторные вирусы Пациенты , нуждающиеся в госпитализации без сопутствующих сердечнососудистых заболеваний и/или бронхолегочных заболеваний, других «модифицирую щих» факторов
 Группа IVa • • Streptococcus pneumoniae Legionella Haemophilus influenzae Грамотрицательные энтеробактерии • Staphylococcus aureus Пациенты нуждающиеся в госпитализац ии в ОРИТ : без факторов риска синегнойной инфекции
Группа IVa • • Streptococcus pneumoniae Legionella Haemophilus influenzae Грамотрицательные энтеробактерии • Staphylococcus aureus Пациенты нуждающиеся в госпитализац ии в ОРИТ : без факторов риска синегнойной инфекции
 Группа IVb • Pseudomonas aerugenosa Пациенты нуждающиеся в госпитализац ии в ОРИТ : при наличии факторов риска синегнойной инфекции
Группа IVb • Pseudomonas aerugenosa Пациенты нуждающиеся в госпитализац ии в ОРИТ : при наличии факторов риска синегнойной инфекции
 Для чего нужна стратификация больных ВП? 1. Определить место лечения 2. Предположить вероятный возбудитель
Для чего нужна стратификация больных ВП? 1. Определить место лечения 2. Предположить вероятный возбудитель
 Патогенез
Патогенез
 Проникновение возбудителя в легочную ткань: Аспирационный - физиологическая микроаспирация секрета ротоглотки • Аспирационный(наиболее частый) становится ветвью патогенеза в случаях • снижения эффективности «самоочищения» Аэрогенный • Гематогенный (сепсис, эндокардит) • Распространение из соседних пораженных органов (абсцесс печени) Аэрогенный - вдыхание аэрозоля , содержащего • микроорганизмы (вентиллятор-ассоциированные Лимфогенный (ранения грудной клетки) пневмонии, инфицирование нижних дыхательных путей облигатными возбудителями (легионелла)
Проникновение возбудителя в легочную ткань: Аспирационный - физиологическая микроаспирация секрета ротоглотки • Аспирационный(наиболее частый) становится ветвью патогенеза в случаях • снижения эффективности «самоочищения» Аэрогенный • Гематогенный (сепсис, эндокардит) • Распространение из соседних пораженных органов (абсцесс печени) Аэрогенный - вдыхание аэрозоля , содержащего • микроорганизмы (вентиллятор-ассоциированные Лимфогенный (ранения грудной клетки) пневмонии, инфицирование нижних дыхательных путей облигатными возбудителями (легионелла)
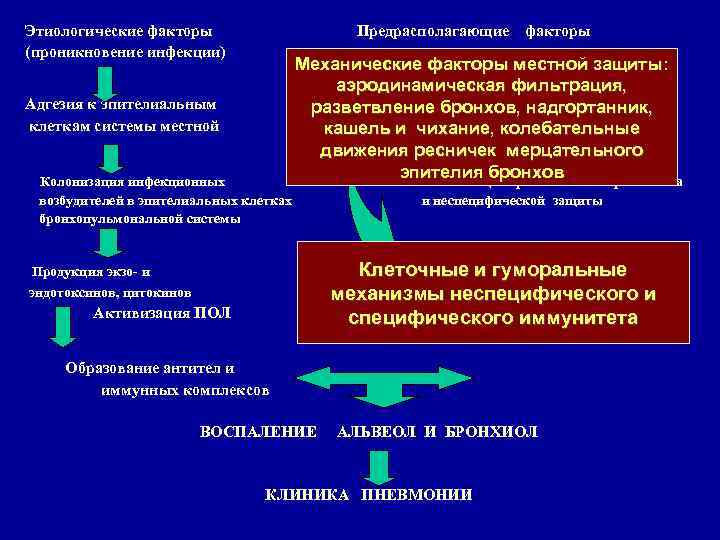 Этиологические факторы Предрасполагающие факторы (проникновение инфекции) Механические факторы местной защиты: аэродинамическая фильтрация, Адгезия к эпителиальным Нарушение функции разветвление бронхов, надгортанник, клеткам системы местной бронхопульмональной защиты кашель и чихание, колебательные движения ресничек мерцательного эпителия бронхов Колонизация инфекционных Снижение общей реактивности организмма возбудителей в эпителиальных клетках и неспецифической защиты бронхопульмональной системы Клеточные и гуморальные эндотоксинов, цитокинов микроциркуляции легких и механизмы неспецифического Активизация ПОЛ специфического иммунитета Продукция экзо- и Нарушения в системе Образование антител и иммунных комплексов ВОСПАЛЕНИЕ АЛЬВЕОЛ И БРОНХИОЛ КЛИНИКА ПНЕВМОНИИ
Этиологические факторы Предрасполагающие факторы (проникновение инфекции) Механические факторы местной защиты: аэродинамическая фильтрация, Адгезия к эпителиальным Нарушение функции разветвление бронхов, надгортанник, клеткам системы местной бронхопульмональной защиты кашель и чихание, колебательные движения ресничек мерцательного эпителия бронхов Колонизация инфекционных Снижение общей реактивности организмма возбудителей в эпителиальных клетках и неспецифической защиты бронхопульмональной системы Клеточные и гуморальные эндотоксинов, цитокинов микроциркуляции легких и механизмы неспецифического Активизация ПОЛ специфического иммунитета Продукция экзо- и Нарушения в системе Образование антител и иммунных комплексов ВОСПАЛЕНИЕ АЛЬВЕОЛ И БРОНХИОЛ КЛИНИКА ПНЕВМОНИИ
 Клиническая картина • Синдром воспалительного уплотнения легких • Синдром интоксикации • Синдром дыхательной недостаточности • Бронхитический синдром
Клиническая картина • Синдром воспалительного уплотнения легких • Синдром интоксикации • Синдром дыхательной недостаточности • Бронхитический синдром
 Синдром воспалительного уплотнения легких- значительное уменьшение или полное исчезновение воздушности лёгочной ткани • Аускультация: крепитация, мелкопузырчатые хрипы, ослабленное везикулярное дыхание, бронхиальное дыхание • Пальпация: усиление голосового дрожания • Перкуссия: укорочение перкуторного звука • Рентгеновское исследование: инфильтрация лёгочной ткани
Синдром воспалительного уплотнения легких- значительное уменьшение или полное исчезновение воздушности лёгочной ткани • Аускультация: крепитация, мелкопузырчатые хрипы, ослабленное везикулярное дыхание, бронхиальное дыхание • Пальпация: усиление голосового дрожания • Перкуссия: укорочение перкуторного звука • Рентгеновское исследование: инфильтрация лёгочной ткани
 Синдром воспалительного уплотнения легких- аускультативные проявления определяются Крепитация - разлипание на высоте вдоха стенок альвеол, степенью альвеолярной экссудации пропитанных экссудатом Мелкопузырчатые хрипы – наличие секрета в мелких бронхах, не является патогномоничным для пневмонии! Аускультация: • крепитация Ослабленное везикулярное дыхание – пропитывание стенок альвеол воспалительным инфильтратом ( в начале • мелкопузырчатые хрипы и в фазе разрешения) • ослабленное везикулярное дыхание Бронхиальное дыхание-значительный объём инфильтрата • бронхиальное дыхание заполняет альвеолу экссудатом при сохранении бронхиальной проходимости
Синдром воспалительного уплотнения легких- аускультативные проявления определяются Крепитация - разлипание на высоте вдоха стенок альвеол, степенью альвеолярной экссудации пропитанных экссудатом Мелкопузырчатые хрипы – наличие секрета в мелких бронхах, не является патогномоничным для пневмонии! Аускультация: • крепитация Ослабленное везикулярное дыхание – пропитывание стенок альвеол воспалительным инфильтратом ( в начале • мелкопузырчатые хрипы и в фазе разрешения) • ослабленное везикулярное дыхание Бронхиальное дыхание-значительный объём инфильтрата • бронхиальное дыхание заполняет альвеолу экссудатом при сохранении бронхиальной проходимости
 Синдром интоксикации • Лихорадка- 7 -9 дней , на фоне АБ - до 3 -4 суток • Озноб • общая слабость, астения, потливость, снижение аппетита, миалгии, артралгии, головные боли, при тяжелом течении - сопор, бред • Иногда на фоне интоксикации возникает желтуха, диарея, тахикардия, аритмии, нередко герпетические высыпания
Синдром интоксикации • Лихорадка- 7 -9 дней , на фоне АБ - до 3 -4 суток • Озноб • общая слабость, астения, потливость, снижение аппетита, миалгии, артралгии, головные боли, при тяжелом течении - сопор, бред • Иногда на фоне интоксикации возникает желтуха, диарея, тахикардия, аритмии, нередко герпетические высыпания
 Синдром дыхательной недостаточности • • Одышка Цианоз (центрального типа) Снижение толерантности к нагрузке Основной дополнительный метод диагностики –исследование газового состава крови
Синдром дыхательной недостаточности • • Одышка Цианоз (центрального типа) Снижение толерантности к нагрузке Основной дополнительный метод диагностики –исследование газового состава крови
 Бронхитический синдром КАШЕЛЬ - важный признак бронхитического синдрома • Вначале сухой, на вторые сутки с трудноотделяемой слизисто-гнойной мокротой • При долевой пневмококковой пневмонии м. б. “ржавая” мокрота, при вторичной пневмонии - резкое усиление имевшегося кашля и увеличение мокроты Бронхообструкция
Бронхитический синдром КАШЕЛЬ - важный признак бронхитического синдрома • Вначале сухой, на вторые сутки с трудноотделяемой слизисто-гнойной мокротой • При долевой пневмококковой пневмонии м. б. “ржавая” мокрота, при вторичной пневмонии - резкое усиление имевшегося кашля и увеличение мокроты Бронхообструкция
 Другие синдромы • Болевой синдром (за счёт ишемии диафрагмы из-за надсадного кашля, либо плевральный) • Кровохарканье ( «ржавая» мокрота при крупозной пневмонии, инфильтрат с деструкцией) • Кашель, связанный с раздражением плевры
Другие синдромы • Болевой синдром (за счёт ишемии диафрагмы из-за надсадного кашля, либо плевральный) • Кровохарканье ( «ржавая» мокрота при крупозной пневмонии, инфильтрат с деструкцией) • Кашель, связанный с раздражением плевры
 Легочные проявления - вовлечение в процесс плевры • БОЛИ. Как правило, при долевой (крупозной пневмонии) усиливается при кашле и дыхании, больной щадит грудную клетку, прикрывая рукой • Шум трения плевры выслушивается при вдохе и выдохе, крепитация - только на вдохе, • Воспринимается как прерывистые скребущие звуки, а хрипы - непрерывные протяжные звуки. шум трения не исчезает и не меняется при кашле
Легочные проявления - вовлечение в процесс плевры • БОЛИ. Как правило, при долевой (крупозной пневмонии) усиливается при кашле и дыхании, больной щадит грудную клетку, прикрывая рукой • Шум трения плевры выслушивается при вдохе и выдохе, крепитация - только на вдохе, • Воспринимается как прерывистые скребущие звуки, а хрипы - непрерывные протяжные звуки. шум трения не исчезает и не меняется при кашле
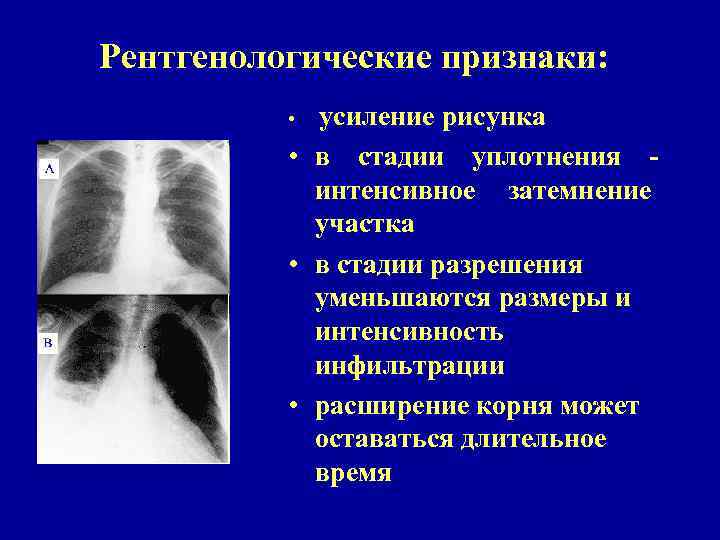 Рентгенологические признаки: • усиление рисунка • в стадии уплотнения интенсивное затемнение участка • в стадии разрешения уменьшаются размеры и интенсивность инфильтрации • расширение корня может оставаться длительное время
Рентгенологические признаки: • усиление рисунка • в стадии уплотнения интенсивное затемнение участка • в стадии разрешения уменьшаются размеры и интенсивность инфильтрации • расширение корня может оставаться длительное время
 Осложнения Легочные: • парапневмонический плеврит, абсцесс и гангрена легких, синдром бронхиальной обструкции, ОДН Внелегочные: • острое легочное сердце, инфекционнотоксический шок, неспецифический миокардит, эндокардит, менингоэнцефалит, ДВСсиндром, психозы, острый гломерулонефрит, токсический гепатит
Осложнения Легочные: • парапневмонический плеврит, абсцесс и гангрена легких, синдром бронхиальной обструкции, ОДН Внелегочные: • острое легочное сердце, инфекционнотоксический шок, неспецифический миокардит, эндокардит, менингоэнцефалит, ДВСсиндром, психозы, острый гломерулонефрит, токсический гепатит
 Рекомендуемые исследования у пациентов с ВП
Рекомендуемые исследования у пациентов с ВП
 • Рентгенография органов грудной клетки • Бактериоскопия окрашенной по Граму мокроты и ее посев • Клинический и биохимический (глюкоза, электролиты, почечные и печеночные пробы) анализ крови • Пульсоксиметрия, тяжелым - газовый состав артериальной крови • Посев на гемокультуру
• Рентгенография органов грудной клетки • Бактериоскопия окрашенной по Граму мокроты и ее посев • Клинический и биохимический (глюкоза, электролиты, почечные и печеночные пробы) анализ крови • Пульсоксиметрия, тяжелым - газовый состав артериальной крови • Посев на гемокультуру
 • Торакоцентез при выпоте в плевру (до начала АБ терапии) с последующим: • Подсчетом форменных элементов крови, • Исследованием уровня белка, глюкозы, активности ЛДГ, РН, • Бактериоскопия мазков, окрашенных по Граму, • Посев с возможным выделением бактерий, грибов и пр.
• Торакоцентез при выпоте в плевру (до начала АБ терапии) с последующим: • Подсчетом форменных элементов крови, • Исследованием уровня белка, глюкозы, активности ЛДГ, РН, • Бактериоскопия мазков, окрашенных по Граму, • Посев с возможным выделением бактерий, грибов и пр.
 “Золотой стандарт” диагностики пневмонии: • острое начало • лихорадка • кашель с мокротой • лейкоцитоз или лейкопения • инфильтрация в легочной ткани, которая ранее не определялась
“Золотой стандарт” диагностики пневмонии: • острое начало • лихорадка • кашель с мокротой • лейкоцитоз или лейкопения • инфильтрация в легочной ткани, которая ранее не определялась
 Критерии диагноза Необходимо наличие 2 -х критериев (А) • Начало болезни с острой лихорадки • Кашель с мокротой Недоступность рентгенологического исследования – • Физикальные признаки: фокус крепитации диагноз неопределённый (А) иили мелкопузырчатых хрипов, укорочение перкуторного звука, бронхиальное дыхание Недоступность рентгенологического исследования + отсутствие локальной симптоматики– диагноз пневмонии • Лейкоцитоз (>10 тыс. ) иили маловероятен (А) палочкоядерный сдвиг (10%)
Критерии диагноза Необходимо наличие 2 -х критериев (А) • Начало болезни с острой лихорадки • Кашель с мокротой Недоступность рентгенологического исследования – • Физикальные признаки: фокус крепитации диагноз неопределённый (А) иили мелкопузырчатых хрипов, укорочение перкуторного звука, бронхиальное дыхание Недоступность рентгенологического исследования + отсутствие локальной симптоматики– диагноз пневмонии • Лейкоцитоз (>10 тыс. ) иили маловероятен (А) палочкоядерный сдвиг (10%)
 • Диагностика, опирающаяся на ренгенологическое исследование+ физикальные данные приравнивается к синдромальному диагнозу • При определении возбудителя диагноз становится нозологическим!
• Диагностика, опирающаяся на ренгенологическое исследование+ физикальные данные приравнивается к синдромальному диагнозу • При определении возбудителя диагноз становится нозологическим!
 Диф. диагноз • Туберкулёз • Новообразования (первичный рак, эндобронхиальные метастазы, аденома бронха, лимфома) • ТЭЛА • Иммунопатологические заболевания (системные васкулиты, волчаночный пневмонит, идиопатичнский лёгочный фиброз и пр. ) • Прочие (саркоидоз, застойная СН, аспирация инородного тела, токсическая пневмопатия, липоидная пневмония и т. п. )
Диф. диагноз • Туберкулёз • Новообразования (первичный рак, эндобронхиальные метастазы, аденома бронха, лимфома) • ТЭЛА • Иммунопатологические заболевания (системные васкулиты, волчаночный пневмонит, идиопатичнский лёгочный фиброз и пр. ) • Прочие (саркоидоз, застойная СН, аспирация инородного тела, токсическая пневмопатия, липоидная пневмония и т. п. )
 Факторы риска неблагоприятного исхода ВП Возраст >65 лет Сопутствующая патология: • ХОБЛ, • бронхоэктазия, • онкология, • СД, • ХПН, • ХСН (застойная), • хронический алкоголизм, • кахексия, • ЦВЗ
Факторы риска неблагоприятного исхода ВП Возраст >65 лет Сопутствующая патология: • ХОБЛ, • бронхоэктазия, • онкология, • СД, • ХПН, • ХСН (застойная), • хронический алкоголизм, • кахексия, • ЦВЗ
 Факторы риска неблагоприятного исхода ВП • • Данные объективного обследования: ЧДД> 30, ДАД<60 мм рт ст, САД< 90 мм рт ст, ЧСС> 125, гипотермия (<35°С), гипертермия (>40°С), нарушения сознания, внелегочные очаги инфекции
Факторы риска неблагоприятного исхода ВП • • Данные объективного обследования: ЧДД> 30, ДАД<60 мм рт ст, САД< 90 мм рт ст, ЧСС> 125, гипотермия (<35°С), гипертермия (>40°С), нарушения сознания, внелегочные очаги инфекции
 Факторы риска неблагоприятного исхода ВП Лабораторные и инструментальные данные: • лейкопения, • гиперлейкоцитоз (>30 тыс. ), • Ра. О 2 < 60 мм рт ст, • Ра. СО 2>50 мм рт ст, • Ht<30%, Hb<90 гл, • РН< 7. 35, • процесс, захватывающий 2 и > доли, полости распада при Ro-логическом исследовании, • плевральный выпот, • сепсис или полиорганная недостаточность
Факторы риска неблагоприятного исхода ВП Лабораторные и инструментальные данные: • лейкопения, • гиперлейкоцитоз (>30 тыс. ), • Ра. О 2 < 60 мм рт ст, • Ра. СО 2>50 мм рт ст, • Ht<30%, Hb<90 гл, • РН< 7. 35, • процесс, захватывающий 2 и > доли, полости распада при Ro-логическом исследовании, • плевральный выпот, • сепсис или полиорганная недостаточность
 Показания для амбулаторного лечения • возраст до 50 лет; • сохраненный интеллектуальный статус; • отсутствие указаний на сопутствующие онкологические заболевания, застойную сердечную недостаточность, цереброваскулярную патологию, заболевания почек и печени; • ЧДД < 25/мин; • ЧСС <= 90/мин;
Показания для амбулаторного лечения • возраст до 50 лет; • сохраненный интеллектуальный статус; • отсутствие указаний на сопутствующие онкологические заболевания, застойную сердечную недостаточность, цереброваскулярную патологию, заболевания почек и печени; • ЧДД < 25/мин; • ЧСС <= 90/мин;
 Показания для амбулаторного лечения • температура тела 35, 0– 38, 3°С; • АД систолическое >90 мм рт. ст. , диастолическое >60 мм рт. ст. ; • поражение не более одного сегмента легкого; • удовлетворительные бытовые и материальные условия; • возможность проведения рентгенологического исследования органов грудной клетки
Показания для амбулаторного лечения • температура тела 35, 0– 38, 3°С; • АД систолическое >90 мм рт. ст. , диастолическое >60 мм рт. ст. ; • поражение не более одного сегмента легкого; • удовлетворительные бытовые и материальные условия; • возможность проведения рентгенологического исследования органов грудной клетки
 Показания для госпитализации в стационар • отсутствие эффекта от амбулаторного лечения в течение 3 дней (сохраняющаяся повышенная температура тела без тенденции к снижению, симптомы интоксикации) • возраст старше 60 лет • социальные показания: неудовлетворительные бытовые и материальные условия, одинокие лица • поражение нескольких сегментов легкого или двухстороннее поражение легких • признаки абсцедирования (гнойная мокрота со зловонным запахом • кровохарканье, деструкция пораженного участка легочной ткани) • возможная аспирация
Показания для госпитализации в стационар • отсутствие эффекта от амбулаторного лечения в течение 3 дней (сохраняющаяся повышенная температура тела без тенденции к снижению, симптомы интоксикации) • возраст старше 60 лет • социальные показания: неудовлетворительные бытовые и материальные условия, одинокие лица • поражение нескольких сегментов легкого или двухстороннее поражение легких • признаки абсцедирования (гнойная мокрота со зловонным запахом • кровохарканье, деструкция пораженного участка легочной ткани) • возможная аспирация
 Показания для госпитализации в стационар • • плевральный выпот анемия (гемоглобин <90 г/л) лейкопения <4. 109/л или лейкоцитоз >16. 109/л сопутствующие инвалидизирующие заболевания: ХОБЛ с дыхательной недостаточностью 2 стадии и выше и/или с хроническим легочным сердцем, тяжелая артериальная гипертония, застойная сердечная недостаточность, сахарный диабет • хроническая почечная или печеночная недостаточность, алкоголизм, наркомания, иммунодефицитные состояния, включая ВИЧинфекцию • невозможность срочного проведения рентгенологического исследования органов грудной клетки из-за тяжести состояния больного или по организационным причинам
Показания для госпитализации в стационар • • плевральный выпот анемия (гемоглобин <90 г/л) лейкопения <4. 109/л или лейкоцитоз >16. 109/л сопутствующие инвалидизирующие заболевания: ХОБЛ с дыхательной недостаточностью 2 стадии и выше и/или с хроническим легочным сердцем, тяжелая артериальная гипертония, застойная сердечная недостаточность, сахарный диабет • хроническая почечная или печеночная недостаточность, алкоголизм, наркомания, иммунодефицитные состояния, включая ВИЧинфекцию • невозможность срочного проведения рентгенологического исследования органов грудной клетки из-за тяжести состояния больного или по организационным причинам
 Показания для госпитализации в отделение реанимации и интенсивной терапии (ОРИТ) Острая дыхательная недостаточность: • ЧДД <8/мин или >35/мин; • Pa. O 2 (парциальное давление кислорода в артериальной крови) <70 мм рт. ст. ; • парциальное давление углекислого газа в артериальной крови >50 мм рт. ст. ; • насыщение крови кислородом <90% при дыхании атмосферным воздухом
Показания для госпитализации в отделение реанимации и интенсивной терапии (ОРИТ) Острая дыхательная недостаточность: • ЧДД <8/мин или >35/мин; • Pa. O 2 (парциальное давление кислорода в артериальной крови) <70 мм рт. ст. ; • парциальное давление углекислого газа в артериальной крови >50 мм рт. ст. ; • насыщение крови кислородом <90% при дыхании атмосферным воздухом
 Показания для госпитализации в отделение реанимации и интенсивной терапии (ОРИТ) Острая сердечно-сосудистая недостаточность: • артериальная гипотония (среднее АД <70 мм рт. ст. ) или гипертензия (среднее АД >110 мм рт. ст. ); • гемодинамически значимые нарушения ритма; • использование кардиотоников (допамин в дозе более 7 мкг/кг/мин); • диурез менее 20 мл/ч (при отсутствии гиповолемии)
Показания для госпитализации в отделение реанимации и интенсивной терапии (ОРИТ) Острая сердечно-сосудистая недостаточность: • артериальная гипотония (среднее АД <70 мм рт. ст. ) или гипертензия (среднее АД >110 мм рт. ст. ); • гемодинамически значимые нарушения ритма; • использование кардиотоников (допамин в дозе более 7 мкг/кг/мин); • диурез менее 20 мл/ч (при отсутствии гиповолемии)
 Показания для госпитализации в отделение реанимации и интенсивной терапии (ОРИТ) Острая почечная недостаточность: • снижение скорости клубочковой фильтрации <0, 5 мл/кг/ч; • гиперкреатининемия >0, 17 ммоль/л; • натрий мочи <40 ммоль/л. Острая церебральная недостаточность: • любые остро возникшие формы нарушения сознания.
Показания для госпитализации в отделение реанимации и интенсивной терапии (ОРИТ) Острая почечная недостаточность: • снижение скорости клубочковой фильтрации <0, 5 мл/кг/ч; • гиперкреатининемия >0, 17 ммоль/л; • натрий мочи <40 ммоль/л. Острая церебральная недостаточность: • любые остро возникшие формы нарушения сознания.
 • ЛЕЧЕНИЕ ОСТРЫХ ПНЕВМОНИЙ
• ЛЕЧЕНИЕ ОСТРЫХ ПНЕВМОНИЙ
 Принципы терапии 1. Этиотропная (антибактериальная) терапия 2. Патогенетическая терапия – восстановление дренажной функции бронхов, улучшение функции системы местной бронхопульмональной защиты и т. п. 3. Дезинтоксикационная терапия 4. Симптоматическая терапия 5. Лечение осложнений
Принципы терапии 1. Этиотропная (антибактериальная) терапия 2. Патогенетическая терапия – восстановление дренажной функции бронхов, улучшение функции системы местной бронхопульмональной защиты и т. п. 3. Дезинтоксикационная терапия 4. Симптоматическая терапия 5. Лечение осложнений
 ПРИНЦИПЫ АБ - ТЕРАПИИ • Лечение начинается до идентификации возбудителя • Предпочтение при эмпирическом назначении следует отдавать АБ направленного спектра действия, избегая по возможности использование препаратов широкого спектра • Первая доза АБ должна быть введена не позже 8 часов с момента поступления в стационар, задержка с началом АБ-терапии коррелирует с более высокой летальностью • Бактериологическое обследование для поиска возбудителя • Для создания лечебной концентрации АБ применяются в оптимальных дозах и с оптимальной кратностью • Рекомендаций по конкретной длительности АБ-терапии нет
ПРИНЦИПЫ АБ - ТЕРАПИИ • Лечение начинается до идентификации возбудителя • Предпочтение при эмпирическом назначении следует отдавать АБ направленного спектра действия, избегая по возможности использование препаратов широкого спектра • Первая доза АБ должна быть введена не позже 8 часов с момента поступления в стационар, задержка с началом АБ-терапии коррелирует с более высокой летальностью • Бактериологическое обследование для поиска возбудителя • Для создания лечебной концентрации АБ применяются в оптимальных дозах и с оптимальной кратностью • Рекомендаций по конкретной длительности АБ-терапии нет
 ПРИНЦИПЫ АБ - ТЕРАПИИ • Принципиально лечение АБ должно продолжаться до исчезновения интоксикации, нормализации температуры (как правило, 3 -й день нормальной), физикальных данных, рассасывания воспалительной инфильтрации в легких, по данным рентгена; наличие “остаточных” клинических или рентгенологических явлений пневмонии не является основанием для продолжения АБ терапии • При отсутствии эффекта от АБ в течение 2 -3 дней его меняют, при тяжелом течении -комбинации АБ
ПРИНЦИПЫ АБ - ТЕРАПИИ • Принципиально лечение АБ должно продолжаться до исчезновения интоксикации, нормализации температуры (как правило, 3 -й день нормальной), физикальных данных, рассасывания воспалительной инфильтрации в легких, по данным рентгена; наличие “остаточных” клинических или рентгенологических явлений пневмонии не является основанием для продолжения АБ терапии • При отсутствии эффекта от АБ в течение 2 -3 дней его меняют, при тяжелом течении -комбинации АБ
 • ПЕРЕХОД НА ПЕРОРАЛЬНЫЙ ПРИЕМ АБ
• ПЕРЕХОД НА ПЕРОРАЛЬНЫЙ ПРИЕМ АБ
 Критерии перехода на пероральный прием АБ (на 3 день лечения) • Регресс клинических проявлений заболевания (кашель, одышка и пр. ) • Нормальная температура тела при двух ее последовательных измерениях с 8 -часовым интервалом • Снижение кол-ва L периферической крови • Отсутствие нарушений всасывания, которые бы препятствовали приёму препарата внутрь
Критерии перехода на пероральный прием АБ (на 3 день лечения) • Регресс клинических проявлений заболевания (кашель, одышка и пр. ) • Нормальная температура тела при двух ее последовательных измерениях с 8 -часовым интервалом • Снижение кол-ва L периферической крови • Отсутствие нарушений всасывания, которые бы препятствовали приёму препарата внутрь
 Продолжительность АБ - терапии Этиофактор Длительность терапии S. pneumoniae 7 -10 суток Микоплазма 10 -14 суток Хламидии 10 -14 суток Легионелла 10 -14 суток Длительная терапии стероидами > 14 суток
Продолжительность АБ - терапии Этиофактор Длительность терапии S. pneumoniae 7 -10 суток Микоплазма 10 -14 суток Хламидии 10 -14 суток Легионелла 10 -14 суток Длительная терапии стероидами > 14 суток
 ВЫБОР АБ • Определяется группой, к которой отнесен пациент ВП • Связан с предполагаемым возбудителем
ВЫБОР АБ • Определяется группой, к которой отнесен пациент ВП • Связан с предполагаемым возбудителем
 ВЫБОР АБ У АМБУЛАТОРНЫХ БОЛЬНЫХ • Без модифицирующих факторов - макролиды (азитромицин, кларитромицин), при непереносимости – доксицилин
ВЫБОР АБ У АМБУЛАТОРНЫХ БОЛЬНЫХ • Без модифицирующих факторов - макролиды (азитромицин, кларитромицин), при непереносимости – доксицилин
 ВЫБОР АБ У АМБУЛАТОРНЫХ БОЛЬНЫХ • С модифицирующими факторами комбинации: амоксициллин или амоксициллинклавуланат, или цефуроксим + макролид или доксицилин, или монотерапия антипневмококковым фторхинолоном (левофлоксацин, моксифлоксацин)
ВЫБОР АБ У АМБУЛАТОРНЫХ БОЛЬНЫХ • С модифицирующими факторами комбинации: амоксициллин или амоксициллинклавуланат, или цефуроксим + макролид или доксицилин, или монотерапия антипневмококковым фторхинолоном (левофлоксацин, моксифлоксацин)
 ВЫБОР АБ У ГОСПИТАЛИЗИРОВАННЫХ БОЛЬНЫХ • Общая палата, без модифицирующих факторов азитромицин, при непереносимости макролидов. Бета-лактам (цефотаксим) + доксицилин, антипневмококковый фторхинолон
ВЫБОР АБ У ГОСПИТАЛИЗИРОВАННЫХ БОЛЬНЫХ • Общая палата, без модифицирующих факторов азитромицин, при непереносимости макролидов. Бета-лактам (цефотаксим) + доксицилин, антипневмококковый фторхинолон
 ВЫБОР АБ У ГОСПИТАЛИЗИРОВАННЫХ БОЛЬНЫХ • Общая палата с модифицирующими факторами - Бета-лактам (цефотаксим, цефтриаксон, ампициллинсульбактам, высокие дозы ампициллина)+азитромицин или доксицилин, антипневмококковый фторхинолон)
ВЫБОР АБ У ГОСПИТАЛИЗИРОВАННЫХ БОЛЬНЫХ • Общая палата с модифицирующими факторами - Бета-лактам (цефотаксим, цефтриаксон, ампициллинсульбактам, высокие дозы ампициллина)+азитромицин или доксицилин, антипневмококковый фторхинолон)
 ВЫБОР АБ У ГОСПИТАЛИЗИРОВАННЫХ БОЛЬНЫХ • ОРИТ, без риска Pseudomonas aerugenosa – цефотаксим (цефтриаксон)+ макролид внутривенно или антипневмококковый фторхинолон
ВЫБОР АБ У ГОСПИТАЛИЗИРОВАННЫХ БОЛЬНЫХ • ОРИТ, без риска Pseudomonas aerugenosa – цефотаксим (цефтриаксон)+ макролид внутривенно или антипневмококковый фторхинолон
 ВЫБОР АБ У ГОСПИТАЛИЗИРОВАННЫХ БОЛЬНЫХ • ОРИТ с риском Pseudomonas aerugenosa – антисинегнойный Бета-лактам (цефтазидим, цефепим, имипенем, меропенем, тикарциллин, клавуланатпиперациллинтазобактам) + ципрофлоксацин; антисинегнойный Бета-лактам + аиногликозид + макролид внутривенно или фторхинолон без антисинегной активности
ВЫБОР АБ У ГОСПИТАЛИЗИРОВАННЫХ БОЛЬНЫХ • ОРИТ с риском Pseudomonas aerugenosa – антисинегнойный Бета-лактам (цефтазидим, цефепим, имипенем, меропенем, тикарциллин, клавуланатпиперациллинтазобактам) + ципрофлоксацин; антисинегнойный Бета-лактам + аиногликозид + макролид внутривенно или фторхинолон без антисинегной активности
 Противокашлевые средства ЭКСПЕКТОРАНТЫ: • Отхаркивающие (удаление скудной мокроты) • Муколитики (отхождение вязкой мокроты)
Противокашлевые средства ЭКСПЕКТОРАНТЫ: • Отхаркивающие (удаление скудной мокроты) • Муколитики (отхождение вязкой мокроты)
 Отхаркивающие • Растительные экстракты (алтей, матьи –мачеха, багульник, анис, девясил, солодка, подорожник, тимьян, фиалка, сосновые почки и пр. ) • Йодиды • Терпингидрат
Отхаркивающие • Растительные экстракты (алтей, матьи –мачеха, багульник, анис, девясил, солодка, подорожник, тимьян, фиалка, сосновые почки и пр. ) • Йодиды • Терпингидрат
 Муколитики Размягчают бронхиальный секрет за счёт изменения структуры слизи: • Ацетилхолин • Бромгексин • Трипсин • Амброксол
Муколитики Размягчают бронхиальный секрет за счёт изменения структуры слизи: • Ацетилхолин • Бромгексин • Трипсин • Амброксол
 Бронхолитики (бронхообструкция) • Бета 2 - «короткие» адреномиметики: сальбутамол, фенотерол • М-холиноблокаторы- ипратропиум бромид, окситропиум бромид • Комбинированные- беродуал (фенотерол+ ипратропиум бромид) • Пролонгированный метилксантин - теофиллин
Бронхолитики (бронхообструкция) • Бета 2 - «короткие» адреномиметики: сальбутамол, фенотерол • М-холиноблокаторы- ипратропиум бромид, окситропиум бромид • Комбинированные- беродуал (фенотерол+ ипратропиум бромид) • Пролонгированный метилксантин - теофиллин
 Симптоматическая терапия • При лихорадке (> 38°С) могут быть применены НПВС • Регулярный приём (кроме случаев «плевральных» болей) не показан
Симптоматическая терапия • При лихорадке (> 38°С) могут быть применены НПВС • Регулярный приём (кроме случаев «плевральных» болей) не показан
 Не рекомендованы • • • Антигистаминные Витамины Антиоксиданты Иммуномодуляторы Нистатин для профилактики кандидоза без иммунодефицита Нет доказательств РКИ, требуется изучение!
Не рекомендованы • • • Антигистаминные Витамины Антиоксиданты Иммуномодуляторы Нистатин для профилактики кандидоза без иммунодефицита Нет доказательств РКИ, требуется изучение!
 Благодарю за внимание
Благодарю за внимание


