Пневмония лекция 4к.ppt
- Количество слайдов: 37

ПНЕВМОНИЯ

Определение • острое инфекционное заболевание легочной паренхимы, диагностируемое по синдрому дыхательных расстройств и/или физикальным данным, а также инфильтративным изменениям на рентгенограмме

КЛАССИФИКАЦИЯ • По условиям инфицирования внебольничные (домашние) и внутрибольничные (развившиеся после 48 часов пребывания ребенка в стационаре или в течение 72 часов после выписки оттуда). • У новорожденных различают пневмонии внутриутробные (развившиеся в первые 72 часа жизни) и приобретенные (постнатальные); • Пневмонии у детей на искусственной вентиляции легких (ИВЛ), делят на ранние (первые 72 часа ИВЛ) и поздние (4 и более суток на ИВЛ). Выделяют также пневмонии у лиц с иммунодефицитом. • Помимо выделения очаговой, очагово-сливной, долевой (крупозной), сегментарной, интерстициальной пневмонии, перспективно их деление на «типичные» (вызванные «типичной» микробной флорой) и «атипичные» , вызванные микоплазмой, хламидиями, легионеллами. • Выделяют нетяжелые и тяжелые, осложненные пневмонии.

ЭПИДЕМИОЛОГИЯ • Заболеваемость внебольничной пневмонией в России находится в пределах 4 -17 на 1000 детей в возрасте 1 месяца 15 лет. Максимальная заболеваемость падает на возраст 1 -4 года (4 -7 на 1000), у подростков – порядка 1 на 1000 • Заболеваемость повышается в периоды эпидемий гриппа. Среди всех ОРЗ доля пневмоний составляет 1, 8% у детей до 1 года, 1% в возрасте 1 -9 лет и 0, 4% - у более старших. • Смертность. Из всех пневмоний у умерших детей она является основной причиной смерти в 9 -23%, в 23 -33% она выступает как конкурирующая причина смерти у детей с другой тяжелой патологией; а в 50 -60% - как сопутствующее (или терминальное) заболевание, не имевшее значения в танатогенезе.

ЭТИОЛОГИЯ • «Вирусные пневмонии» преобладают при использовании лишь клинических критериев диагностики , фактически это бронхиолит, которые лечат без антибиотиков. Нередко вирусы выступают как фактор, способствующий бактериальному инфицированию: среди пневмоний с очагами или инфильтратами на рентгенограммах в 7783% доказывается бактериальная этиология.

Пневмонии новорожденных. • Внутриутробные и ранние пневмонии, ассоциированных с ИВЛ вызываются стрептококками группы B, кишечной палочкой, K. pneumoniae, золотистым и эпидермальным стафилококками, а при антенатальном инфицировании – также стрептококками групп G и D, листериями. Поздние, ассоциированные с ИВЛ пневмонии, чаще обусловлены P. aeruginosa, Acinetobacter, Serratia, стафилококками, в т. ч. метициллин-резистентными, в т. ч. в ассоциации с грибами Candida; этиологическая роль M. hominis и U. urealyticum признается не всеми.

Внебольничные пневмонии: • их этиология в разных возрастах хотя и отличается, но основным «типичным» бактериальным возбудителем остается пневмококк (у детей в возрасте до 5 -6 лет также гемофильная палочка типа b и, возможно, ее бескапсульная форма). Стафилококк определяется редко, как и пиогенный стрептококк, распространяющийся лимфогенно из очага в миндалинах. Основными «атипичными» возбудителями являются микоплазмы и хламидии (в возрасте 0 -6 мес. – C. trachomatis, старше – C. pneumoniae).

Внутрибольничные (нозокомиальные) пневмонии • обусловлены либо аутофлорой больного, резистентность которой зависит от предшествующего антибактериального лечения, либо больничными штаммами. Среди них в педиатрических стационарах чаще других выступают кишечная палочка, K. pneumoniae, Proteus sp. , Cytrobacter, эпидермальный или золотистый стафилококк, в т. ч. метициллинорезистентный. Нередко инфицирование (P. aeruginosa, Serratia, анаэробы) происходит при манипуляциях (катетеризация, бронхоскопия, торакоцентез).

Пневмонии у больных с иммунодефицитом (ИД) • обусловлены либо пневмококками, стафилококками, энтеробактериями (при гуморальном ИД), либо P. jirovechii, Candida, редко ЦМВ (при клеточном ИД, у ВИЧ-инфицированных, при длительной терапии ГКС).

• ЧУВСТВИТЕЛЬНОСТЬ ВОЗБУДИТЕЛЕЙ К АНТИБИОТИКАМ. к βВ России циркулируют, в основном, чувствительные лактамам штаммы пневмококка (89% к пенициллину и >99% к амоксициллину, цефтриаксону). Низкая чувствительность пневмокококков к ко-тримоксазолу и тетрациклину делает эти препараты больше неприменимыми при респираторной патологии. Пневмококки полностью резистентны к гентамицину и другим аминогликозидам, так что их использование для монотерапии респираторных инфекций недопустимо. • В России около 95% изолятов H. influenzae чувствительны к амоксициллину и 100% - к амоксициллину/клавуланату и цефалоспоринам 3 -4 поколений. • Микоплазмы и хламидии высоко чувствительны к макролидам и тетрациклинам, а также фторхинолонам.

Клиника • Пневмония – острое лихорадочное заболевание, обычно с кашлем. Протекает часто как «немая» - без классических физикальных симптомов – укорочения перкуторного звука, ослабленного или бронхиального дыхания, крепитации или мелкопузырчатых хрипов над участком легких. Одышка, встречаются лишь у 50 -70% детей, ее отсутствие не исключает пневмонии. Лихорадка и кашель не обязательно говорят в пользу пневмонии, но отсутствие лихорадки исключает пневмонию (у ребенка старше 6 мес. ).
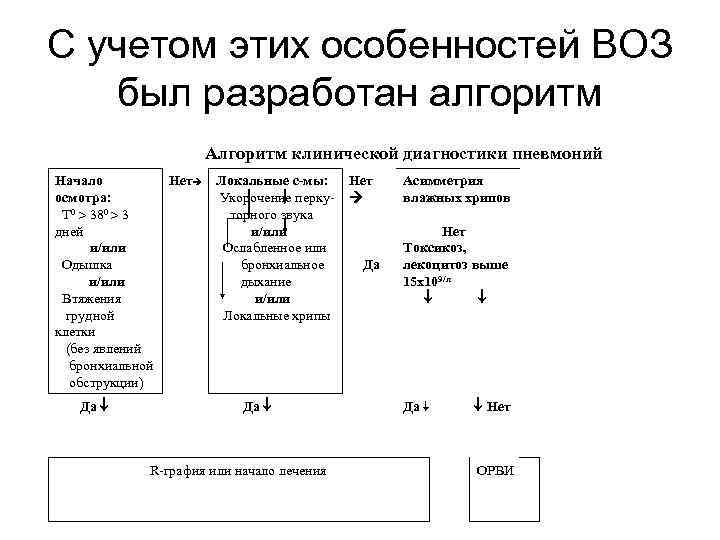
С учетом этих особенностей ВОЗ был разработан алгоритм Алгоритм клинической диагностики пневмоний Начало Нет осмотра: Т 0 380 3 дней и/или Одышка и/или Втяжения грудной клетки (без явлений бронхиальной обструкции) Да Локальные с-мы: Нет Укорочение перку- торного звука и/или Ослабленное или бронхиальное Да дыхание и/или Локальные хрипы Да Асимметрия влажных хрипов Нет Токсикоз, лекоцитоз выше 15 х109/л Да Нет R-графия или начало лечения ОРВИ
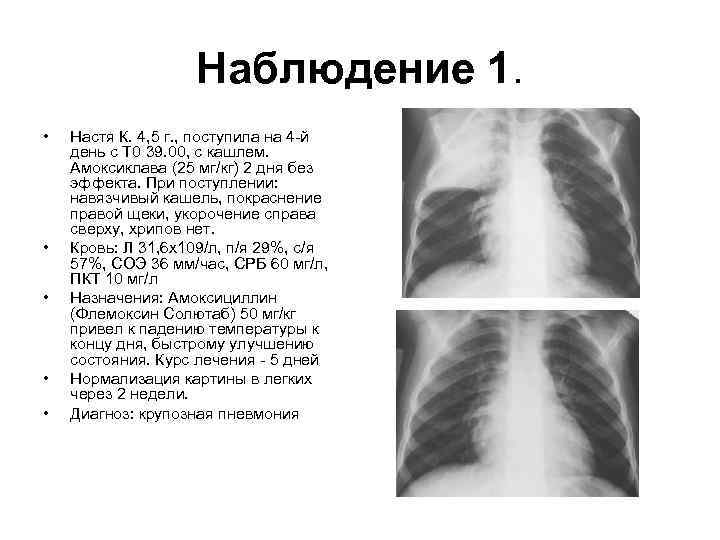
Наблюдение 1. • • • Настя К. 4, 5 г. , поступила на 4 -й день с Т 0 39. 00, с кашлем. Амоксиклава (25 мг/кг) 2 дня без эффекта. При поступлении: навязчивый кашель, покраснение правой щеки, укорочение справа сверху, хрипов нет. Кровь: Л 31, 6 х109/л, п/я 29%, с/я 57%, СОЭ 36 мм/час, СРБ 60 мг/л, ПКТ 10 мг/л Назначения: Амоксициллин (Флемоксин Солютаб) 50 мг/кг привел к падению температуры к концу дня, быстрому улучшению состояния. Курс лечения - 5 дней Нормализация картины в легких через 2 недели. Диагноз: крупозная пневмония
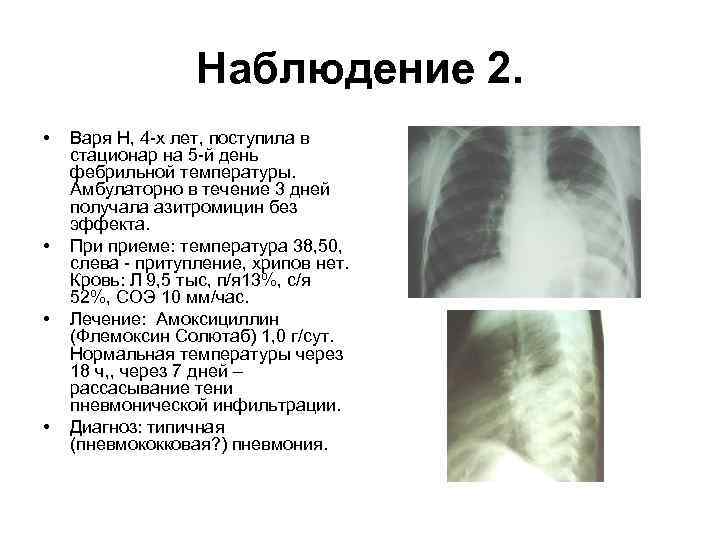
Наблюдение 2. • • Варя Н, 4 -х лет, поступила в стационар на 5 -й день фебрильной температуры. Амбулаторно в течение 3 дней получала азитромицин без эффекта. При приеме: температура 38, 50, слева - притупление, хрипов нет. Кровь: Л 9, 5 тыс, п/я 13%, с/я 52%, СОЭ 10 мм/час. Лечение: Амоксициллин (Флемоксин Солютаб) 1, 0 г/сут. Нормальная температуры через 18 ч, , через 7 дней – рассасывание тени пневмонической инфильтрации. Диагноз: типичная (пневмококковая? ) пневмония.
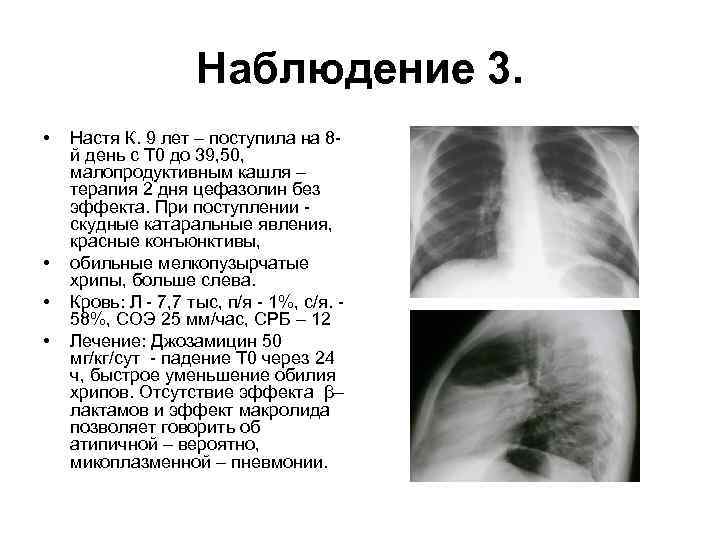
Наблюдение 3. • • Настя К. 9 лет – поступила на 8 й день с Т 0 до 39, 50, малопродуктивным кашля – терапия 2 дня цефазолин без эффекта. При поступлении скудные катаральные явления, красные конъюнктивы, обильные мелкопузырчатые хрипы, больше слева. Кровь: Л - 7, 7 тыс, п/я - 1%, с/я. 58%, СОЭ 25 мм/час, СРБ – 12 Лечение: Джозамицин 50 мг/кг/сут - падение Т 0 через 24 ч, быстрое уменьшение обилия хрипов. Отсутствие эффекта β– лактамов и эффект макролида позволяет говорить об атипичной – вероятно, микоплазменной – пневмонии.
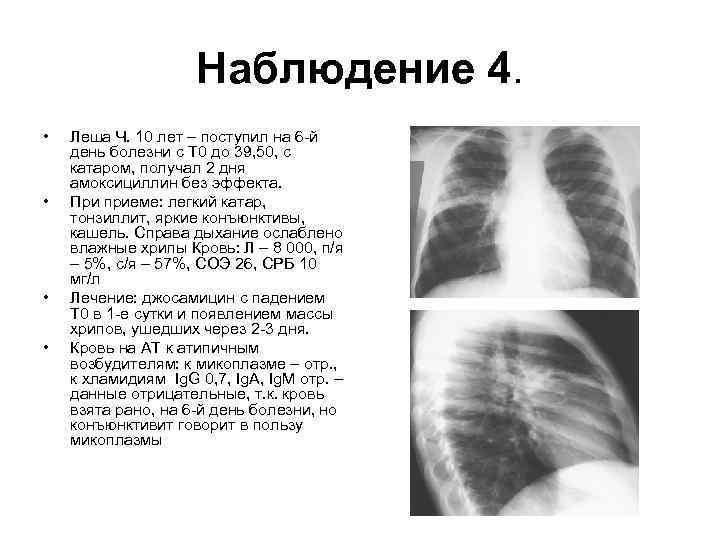
Наблюдение 4. • • Леша Ч. 10 лет – поступил на 6 -й день болезни с Т 0 до 39, 50, с катаром, получал 2 дня амоксициллин без эффекта. При приеме: легкий катар, тонзиллит, яркие конъюнктивы, кашель. Справа дыхание ослаблено влажные хрипы Кровь: Л – 8 000, п/я – 5%, с/я – 57%, СОЭ 26, СРБ 10 мг/л Лечение: джосамицин с падением Т 0 в 1 -е сутки и появлением массы хрипов, ушедших через 2 -3 дня. Кровь на АТ к атипичным возбудителям: к микоплазме – отр. , к хламидиям Ig. G 0, 7, Ig. A, Ig. M отр. – данные отрицательные, т. к. кровь взята рано, на 6 -й день болезни, но конъюнктивит говорит в пользу микоплазмы

Наблюдение 5 • Ребенок 2, 5 мес. Хламидийная пневмония. Конъюнктивит в возрасте 1 мес. . 10 день болезни с нормальной температурой, одышка до 68 в 1 мин, приступообразный кашель «стокато» , остановка в весе. В легких с двух сторон крепитирующие хрипы. На рентгенограмме множество мелких очагов на фоне усиленного легочного рисунка. В крови лейкоцитоз 37∙ 109/л, эозинофилия 15%. Титры антител Chl. trachomatis у ребенка Ig. M 1/8, Ig. G 1/256; у матери Ig. G 1/64. Лечение: азитромицин 10 мг/кг/сут 3 дня с быстрой обратной динамикой: уменьшением одышки, кашля и возобновлением прибавки веса.
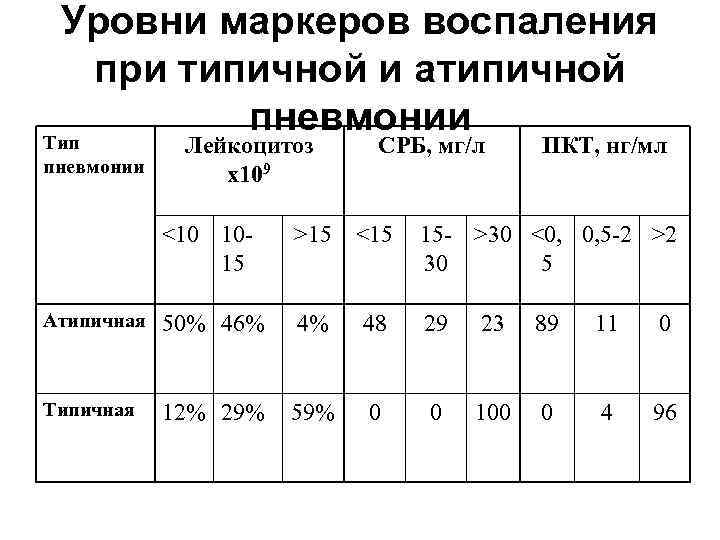
Уровни маркеров воспаления при типичной и атипичной пневмонии Тип пневмонии Лейкоцитоз х109 СРБ, мг/л ПКТ, нг/мл <10 1015 >15 <15 15 - >30 <0, 0, 5 -2 >2 30 5 Атипичная 50% 46% 4% 48 29 23 89 11 0 Типичная 12% 29% 59% 0 0 100 0 4 96

• В диагностике пневмонии констатация стойкости температуры и учащения дыхания не менее важна, чем физикальная симптоматика. • Ведущие симптомы микоплазменной пневмонии – фебрильная лихорадка, конъюнктивит и асимметрия в обилии хрипов • В дифференциальной диагностике типичной и атипичной пневмонии помогает оценка лейкоцитоза и, особенно СРБ и ПКТ

РЕНТГЕНОВСКОЕ ИССЛЕДОВАНИЕ • Это исследование позволяет уточнить форму пневмонии; хотя по виду пневмонической тени трудно судить о ее этиологии. Гомогенные тени с четкими границами характерны для типичных бактериальных пневмоний (см. Наблюдения 2, 3), негомогенные, без четких границ, часто неинтенсивные - для вызванных микоплазмой (см. Наблюдения 4, 5). Диссеминированные изменения у грудных детей говорят в пользу хламидиоза (мелкоочаговые тени) или пневмоцистоза (мягкие облаковидные тени). Очагово-сливные, лобарные, с выбухающей границей тени характерны для пневмоний, осложняющихся деструкцией, уменьшенные в объеме гомогенные сегментарные тени с вогнутой границей свидетельствуют о наличии ателектатического компонента с тенденцией к затяжному течению. Небольшие негомогенные прикорневые затемнения часто наблюдаются при ОРВИ и многими рассматриваются как вирусные пневмонии.

ОСЛОЖНЕННЫЕ ПНЕВМОНИИ • • К осложненным относятся лобарные и очагово-сливные формы, в большинстве случаев сопровождающиеся гнойным (р. Н 7, 0 -7, 3, полинуклеарный цитоз >5000 в 1 мкл) или фибринозно-гнойным (р. Н >7, 3, цитоз 3000 -5000 в 1 мкл) синпневмоническим плевритом. При этих формах обильные клетками инфильтраты развиваются в первые дни болезни, так что позднее назначение антибиотиков не в состоянии изменить ход событий. Нагноение инфильтратов формирует абсцессы, которые опорожняются через бронх (сопровождаясь усилением кашля), либо в полость плевры с развитием пиопневмоторакса, оставляя после себя буллы в легочной ткани. Нагноения сопровождаются стойкой лихорадкой и нейтрофильным лейкоцитозом до момента опорожнения гнойника. Метапневмонический плеврит (при пневмококковой, реже – при гемофилюсной инфекции) с серозно-фибринозным экссудатом (цитоз <1000 в 1 мкл) появляется на фоне эффективной терапии после 1 -2 дней нормальной или субфебрильной температуры.

Наблюдение 6. • Правосторонняя пневмококковая нижнедолевая пневмония, синпневмонический плеврит (СПП) и метапневмонический плеврит (МПП). Ребенок 1 г. , 4 -й день болезни, температура 38, 5º, кашель. Притупление перкуторного звука и ослабление дыхания в нижних отделах правого легкого. Лейкоцитоз 11, 5∙ 109/л, нейтрофилез 81%, СОЭ 23 мм/час. На снимке (А) инфильтрат нижней доли правого легкого практически полностью скрыт тенью плеврита. При плевральной пункции получено 80 мл гнойного экссудата с цитозом 6000 кл. в 1 мкл. Обнаружен антиген 3 -го серотипа пневмококка. Начато лечение пенициллином, после однодневного снижения температуры через 36 часов лечения, она вновь поднялась до 39º, увеличилась зона притупления перкуторного звука и ослабления дыхания. На 7 -е сутки болезни (3 -й день лечения) на снимке Б нарастание плеврального экссудата, который занимает все правое легочное поле; экссудат серозный, цитоз 500 кл в 1 мкл. , что, вместе со снижением числа лейкоцитов в крови до 8∙ 109/л при нарастании СОЭ до 39 мм/час позволило говорить об эффективности антибиотика и диагностировать метапневмонический плеврит. Назначен ибупрофен (как противовоспалительное), нормализация температуры на 12 -й день.

Лечение • АНТИБАКТЕРИАЛЬНОЕ ЛЕЧЕНИЕ • Антибактериальную терапию при установленном диагнозе пневмонии или при тяжелом состоянии больного с подозрением на пневмонию начинают незамедлительно. Показаниями к замене препарата является отсутствие клинического эффекта, а также развитие нежелательных побочных эффектов.

Критерии эффективности лечения: • Полный эффект: падение температуры <380 через 24 -48 часов при неосложненной и через 72 часа при осложненной пневмонии на фоне улучшения состояния и аппетита, уменьшения одышки. • Частичный эффект: сохранение температуры >380 после указанных выше сроков при снижении степени токсикоза, одышки, улучшении аппетита в отсутствие отрицательной рентгенологической динамики. Наблюдается обычно при деструктивных пневмониях и/или при метапневмоническом плеврите. Смены антибиотика не требует. • Отсутствие эффекта: сохранение температуры >380 при ухудшении состояния и/или нарастании рентгенологических изменений. При хламидиозе и пневмоцистозе - нарастание одышки и гипоксемии. Требует смены антибиотика.

Пневмонии новорожденных • При внутриутробных пневмониях препарат выбора – ампициллин (или защищенный пенициллин) в сочетании с аминогликозидами. Цефалоспорины 3 поколения активны в отношении грам-отрицательной флоры (но не листерий), поэтому их используют при энтеробактериальной пневмонии (вместе с аминогликозидами). При внутрибольничных пневмониях, особенно поздних, ассоциированных с ИВЛ, используют ванкомицин + аминогликозиды при стафилококковой инфекции, цефтазидим или цефоперазон + тобрамицин.
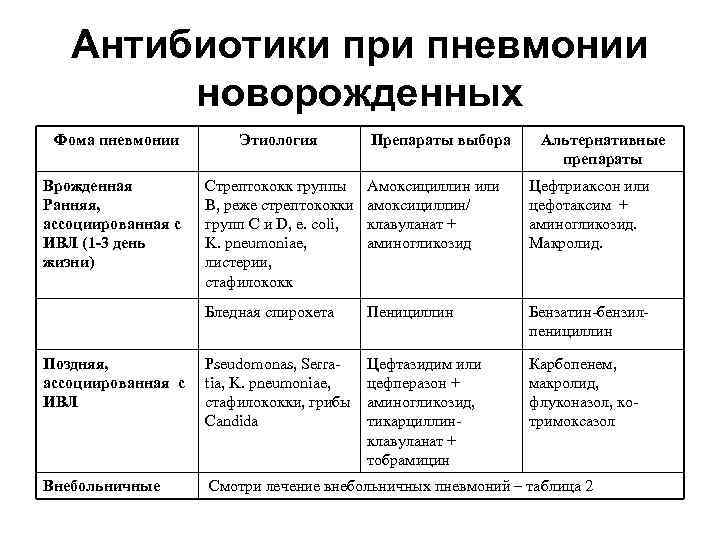
Антибиотики при пневмонии новорожденных Фома пневмонии Врожденная Ранняя, ассоциированная с ИВЛ (1 -3 день жизни) Этиология Препараты выбора Альтернативные препараты Стрептококк группы В, реже стрептококки групп С и D, e. coli, K. pneumoniae, листерии, стафилококк Амоксициллин или амоксициллин/ клавуланат + аминогликозид Цефтриаксон или цефотаксим + аминогликозид. Макролид. Бледная спирохета Пенициллин Бензатин-бензилпенициллин Поздняя, ассоциированная с ИВЛ Pseudomonas, Serratia, K. pneumoniae, стафилококки, грибы Candida Цефтазидим или цефперазон + аминогликозид, тикарциллинклавуланат + тобрамицин Карбопенем, макролид, флуконазол, котримоксазол Внебольничные Смотри лечение внебольничных пневмоний – таблица 2

Внебольничная пневмония Дети 1 - 6 мес • Типичная пневмония требует назначения препаратов, действующих как на кишечную флору, так и на стафилококки: в/в (менее надежно - р. о. ) амоксициллин/клавуланат 50 мг/кг/сут, или в/в цефотаксим 100 (или в/в, в/м цефтриаксон 50) мг/кг/сут +/- аминогликозид. У получавших ранее антибиотики в/в меропенем 30 -40 мг/кг/сут или, при подозрении на МРЗС – в/в ванкомицин 30 -40 мг/кг/сут. При отсутствии указанных выше препаратов - в/в, в/м цефазолин (100 мг/кг/сут) + аминогликозид (например, гентамицин 6 мг/кг/сут). При аспирации пищи – те же препараты, действующие на кишечную флору. • Атипичная пневмония (C. trachomatis – афебрильная, диссеминированая): р. о. джозамицин 40 -50 мг/кг/сут 7 дней или азитромицин 5 мг/кг/сут (1 -й день 10 мг/кг) 5 дней. При пневмоцистозе - ко-тримоксазол 20 мг/кг/сут.

Внебольничная пневмония Дети 6 мес. -15 лет • Неосложненная типичная пневмония: р. о. амоксициллин 50 мг/кг/сут, однако введение в/м в качестве первой дозы цефтриаксона (50 мг/кг), особенно у маленьких детей с рвотой, сокращает частоту госпитализации [63]. У детей <5 лет групп риска (получали антибиотик раньше, посещает ДДУ) р. о. амоксициллин/клавуланат 100 мг/кг/сут или Зиннат 40 -80 мг/кг/сут (возможная роль H. influenzae). При отсутствии эффекта – добавь или замени на макролид. • Атипичная пневмония: р. о. джозамицин 40 -50 мг/кг/сут (или другой макролид) 7 дней или азитромицин 10 мг/кг/сут в 1 -й день, далее 5 мг/кг/сут 5 дней. При отсутствии эффекта – добавить или заменить на β-лактам (например, амоксициллин 50 мг/кг/сут).

• При неясности характера пневмонии допустимо одновременное назначение амоксициллина и макролида

• Осложненная пневмония. Дети до 5 лет: в/в амоксициллин/клавуланат 90 мг/кг/сут или в/в (в/м > 2, 5 лет) цефотаксим 100 -150 мг/кг/сут (или в/в, в/м цефтриаксон 50 -80 мг/кг/сут). При отсутствии указанных выше препаратов - в/в, в/м цефазолин (100 мг/кг/сут) + аминогликозид (например, гентамицин 6 мг/кг/сут). • Дети >5 лет: в/в, в/м ампициллин 100 -150 мг/кг/сут или цефазолин 100 мг/кг/сут, в группа риска, в/в амоксициллин/клавуланат 90 мг/кг/сут. • При отсутствии эффекта: добавить р. о. азитромицин 10 мг/кг/сут (или др. макролид), при подозрении на МРЗС - в/в ванкомицин 40 мг/кг/сут, при подозрении на легионеллез - в/в азитромицин 0, 5 г/сут ( >12 лет) или в/в эритромицин 30 -50 мг/кг/сут.
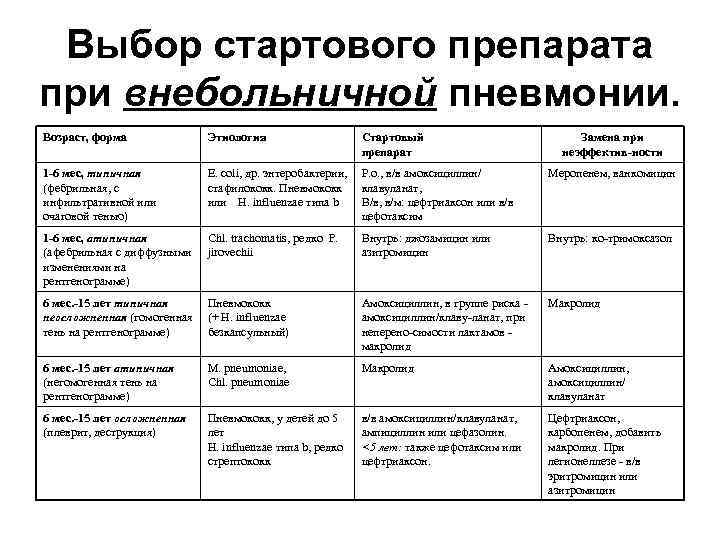
Выбор стартового препарата при внебольничной пневмонии. Возраст, форма Этиология Стартовый препарат Замена при неэффектив-ности 1 -6 мес, типичная (фебрильная, с инфильтративной или очаговой тенью) E. coli, др. энтеробактерии, Р. о. , в/в амоксициллин/ стафилококк. Пневмококк клавуланат, или H. influenzae типа b В/в, в/м: цефтриаксон или в/в цефотаксим Меропенем, ванкомицин 1 -6 мес, атипичная (афебрильная с диффузными изменениями на рентгенограмме) Chl. trachomatis, редко P. jirovechii Внутрь: джозамицин или азитромицин Внутрь: ко-тримоксазол 6 мес. -15 лет типичная Пневмококк неосложненная (гомогенная (+ H. influenzae тень на рентгенограмме) безкапсульный) Амоксициллин, в группе риска - амоксициллин/клаву-ланат, при неперено-симости лактамов - макролид Макролид 6 мес. -15 лет атипичная (негомогенная тень на рентгенограмме) М. pneumoniae, Chl. pneumoniae Макролид Амоксициллин, амоксициллин/ клавуланат 6 мес. -15 лет осложненная (плеврит, деструкция) Пневмококк, у детей до 5 лет H. influenzae типа b, редко стрептококк в/в амоксициллин/клавуланат, ампициллин или цефазолин. <5 лет: также цефотаксим или цефтриаксон. Цефтриаксон, карбопенем, добавить макролид. При легионеллезе - в/в эритромицин или азитромицин

Внутрибольничные (нозокомиальные) пневмонии. • Выбор стартового антибиотика проводится эмпирически, замена на альтернативный препарат - по бактериологическим данным или эмпирически при первых признаках неэффективности – в течение 24 -36 часов. Детям в педиатрических отделениях, не получавшим до заболевания антибиотики, лечение можно проводить так же, как и при внебольничной пневмонии.

Длительность антибактериального лечения. • При адекватном выборе антибиотика и быстром наступлении эффекта длительность терапии составляет 4 -6 дней (по крайней мере, 2 дня после наступления эффекта), при тяжелых и осложненных формах - 7 -10 дней и более. У лиц с ИД, муковисцидозом и др. длительность терапии составляет не менее 3 недель, при протозойной и грибковой пневмониях – более длительно.

ДРУГИЕ ВИДЫ ЛЕЧЕНИЯ • • При быстром наступлении эффекта антибиотиков другие виды терапии не нужны. Режим больного пневмонией: постельный с расширением после нормализации температуры. Проветривание обязательно. Питание. Жаропонижающие в начале лечения не назначают, Гидратация должна быть адекватной, Оральная гидратация достаточна при неосложненной и при большинстве осложненных пневмоний. Инфузии при эксикозе, коллапсе, нарушении микроциркуляции, угрозе синдрома ДВС проводят объемами 20 -30 мл/кг/сут, Расчет объемов жидкости больному тяжелой пневмонией Потребность: половина исчисленного полного суточного объема, из этого количества внутривенно вводят не более 1/3 Внутрилегочные полости и абсцессы после опорожнения обычно излечиваются на фоне консервативного лечения. Введение антипротеаз (апротинин) может быть оправдано лишь в первые 3 дня болезни при угрозе деструкции, в более поздние сроки они не эффективны [66].

• Большинство плевральных осложнений пневмонии возможно излечить без наложения дренажа плевральной полости • Активное дренирование показано только при напряженном пиопневмотораксе

ПРОФИЛАКТИКА • • Профилактика пневмоний предусматривает, прежде всего, вакцинопрофилактику детских капельных инфекций и гриппа, на фоне которых развиваются бактериальные пневмонии. Вакцинация против гриппа снижает не только заболеваемость гриппом, но и смертность, в первую очередь, от гриппа и пневмонии; отмечается также и снижение заболеваемости ОРВИ [70]. Применение вакцины против Хиб-инфекции (вызванной H. influenzae типа b) у детей первых месяцев жизни сокращает на 80% заболеваемость тяжелой пневмонией данной этиологии и на 22 -26% заболеваемость всеми тяжелыми пневмониями. Полисахаридная пневмококковая вакцина Пневмо 23 иммуногенна лишь у детей старше 2 лет; применение этой вакцины рекомендуется у детей из группы риска тяжелого течения пневмококковой инфекции: с врожденной аспленией или удаленной селезенкой, с нейтропенией, с дефицитом концевых компонентов комплемента, страдающим хронической ликвореей, в т. ч. после кохлеарной имплантации.
Пневмония лекция 4к.ppt