лекция ПНЕВМОНИИ 2003.ppt
- Количество слайдов: 113

ПНЕВМОНИЯ ДОЦЕНТ КАФЕДРЫ ВНУТРЕННИХ БОЛЕЗНЕЙ С КУРСАМИ ПОЛИКЛИНИЧЕСКОЙ ТЕРАПИИ И ПРОФЕССИОНАЛЬНОЙ ПАТОЛОГИИ КУИМОВА Ж. В.

ОПРЕДЕЛЕНИЕ это группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации
определение «острая» перед диагнозом «пневмония» является излишним диагноз «хроническая является устаревшим пневмония»

из рубрики «пневмония» исключены заболевания, вызываемые: физическими факторами (лучевой пневмонит) химическими факторами (бензиновая пневмония) аллергического генеза (эозинофильная пневмония) сосудистого генеза (инфаркт легкого вследствие тромбэмболии ветвей легочной артерии)

также из рубрики «пневмонии» исключены воспалительные процессы в легких при высококонтагиозных заболеваниях (Ку-лихорадка, чума, брюшной тиф, корь, краснуха, грипп и др. )

ЭПИДЕМИОЛОГИЯ ЗАБОЛЕВАЕМОСТЬ : в группе от 18 до 60 лет – 1 -11, 6‰ в группе старше 60 лет – 25 -44 ‰ среди военнослужащих России – 29, 6 ‰ по призыву в ЛЕТАЛЬНОСТЬ: в группе от 18 до 60 лет, без сопутствующих заболеваний – 1 -3 % в группе старше 60 лет и при наличии сопутствующих заболеваний – 15 -30%

ЭПИДЕМИОЛОГИЯ в отдельных регионах России наиболее высокая смертность от внебольничной пневмонии регистрируется среди мужчин трудоспособного возраста

КЛАССИФИКАЦИЯ 1. Классификация пневмоний в соответствии с Международной классификацией болезней, травм и причин смерти X пересмотра (1992) - в основе этиологический принцип, позволяющий подобрать этиотропную терапию - у 50 -70% больных с ВП трудно установить этиологию, что делает невозможным широкое практическое использование этой классификации
КЛАССИФИКАЦИЯ 2. Классификация, учитывающая условия возникновения и состояние иммунологической реактивности - такой подход позволяет вероятностью определить заболевания с большей этиологию

КЛАССИФИКАЦИЯ ПНЕВМОНИЙ (2006) 1. ВНЕБОЛЬНИЧНАЯ ПНЕВМОНИЯ возникшая во внебольничных условиях: - вне стационара - позднее 4 недель после выписки из него - диагностировано в первые 48 часов после госпитализации или возникшая у пациента, не находившегося в домах сестринского ухода/ отделениях длительного медицинского наблюдения ≥ 14 суток

2. НОЗОКОМИАЛЬНАЯ ПНЕВМОНИЯ возникает через госпитализации 48 часов после в соответствии со сроками возникновения выделяют: раннюю НП – в течение первых 5 дней позднюю НП – не ранее 6 дня госпитализации

3. ПНЕВМОНИЯ, СВЯЗАННАЯ С ОКАЗАНИЕМ МЕДИЦИНСКОЙ ПОМОЩИ I. пневмония у обитателей домов престарелых II. прочие категории пациентов: пребывание в других учреждениях длительного ухода хронический диализ в течении ≥ 30 суток обработка раневой поверхности в домашних условиях госпитализация (по любому поводу) в течение ≥ 2 суток в предшествовавшие 90 дней антибактериальная терапия в предшествовавшие 3 месяца
Классификация ВП 1. типичная - у пациентов с отсутствием выраженных нарушений в иммунитете 2. у пациентов с выраженными нарушениями иммунитета (СПИД) 3. аспирационная пневмония/абсцесс
ПАТОГЕНЕЗ 1. аспирация секрета ротоглотки (в норме нижние отделы легких стерильные) 2. вдыхание микроорганизмы аэрозоля, содержащего 3. гематогенное распространение микроорганизмов из внелегочного очага инфекции (эндокардит с поражением трикуспидального клапана, септический тромбофлебит) 4. непосредственное распространение инфекции из соседних печени) пораженных органов (абсцесс

ЭТИОЛОГИЯ ВП 30 -50% - Streptococcus pneumonia 8 -30% - атипичные микроорганизмы: Chlamydophyla pneumonia Mycoplasma pneumonia Legionella pneumophyla

ЭТИОЛОГИЯ ВП 3 -5% редкие возбудители ВП: Hemophylus influenzae Staphylococcus aureus Klebsiella pneumonia Pseudomonas aeroginosa (бронхоэктазы, прием системных ГКС, истощение, терапия АМС широкого спектра в последний месяц более 7 дней)
ЭТИОЛОГИЯ ВП Ко-инфекция (у каждого пневмококовой обнаруживаются микоплазменной инфекции) второго или больного с пневмонией признаки хламидийной

ЭТИОЛОГИЯ НП Интубация: Pseudomonas aeroginosa Staphylococcus aureus Acinetobacter spp. Предшествующая АБТ: Pseudomonas aeroginosa MRSA Klebsiella pneumonia Аспирация: анаэробы
Микроорганизмы, характерно воспаления: для которых не развитие бронхолегочного Streptococcus viridans Staphylococcus epidermidis и другие коагулазонегативные стафилококки Enterococcus spp. Neisseria spp. Candida spp.

КЛИНИЧЕСКИЕ ПРИЗНАКИ И СИМПТОМЫ 1. ЛИХОРАДКА - выше 38 градусов - длительность более 5 дней - наличие 2 -ой волны лихорадки - у 25% пациентов отсутствует лихорадка старше 65 лет

КЛИНИЧЕСКИЕ ПРИЗНАКИ И СИМПТОМЫ 2. ИНТОКСИКАЦИЯ - немотивированная слабость, утомляемость - сильное потоотделение по ночам - миалгии, артралгии, головная боль

КЛИНИЧЕСКИЕ ПРИЗНАКИ И СИМПТОМЫ 3. СИМПТОМЫ, ПОРАЖЕНИЯ ЛЕГКИХ - кашель с отделением мокроты - одышка - боль в грудной клетке

ДИАГНОСТИКА 1. ОБЪЕКТИВНОЕ ОБСЛЕДОВАНИЕ - укорочение (притупление) перкуторного звука над пораженным участком легкого - локальное бронхиальное дыхание, звучные мелкопузырчатые хрипы или инспираторная крепитация усиление бронхофонии и голосового дрожания Физикальные симптомы могут отсутствовать у 20% пациентов

ДИАГНОСТИКА 2. ОБЩИЙ АНАЛИЗ КРОВИ - лейкоцитоз (> 10 -12) с нейтрофильным ядерным сдвигом влево - может быть лейкопения или лейкоцитоз > 25, что является неблагоприятным прогностическим признаком

ДИАГНОСТИКА 3. МИКРОБИОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ МОКРОТЫ МИКРОСКОПИЯ С ОКРАСКОЙ ПО ГРАМУ – ориентировочное определение возбудителя для выбора ЛС ПОСЕВ НА МИКРОФЛОРУ – выделение потенциального возбудителя в концентрации более 10⁵ КОЕ/мл в 50% случаев определить пневмонии не удается возбудителя

ДИАГНОСТИКА 4. РЕНТГЕНОГРАФИЯ ОРГАНОВ ГРУДНОЙ КЛЕТКИ В ДВУХ ПРОЕКЦИЯХ - характерно локальное уплотнение (затенение, инфильтрация) легочной ткани, более выраженное на периферии - основные виды пневмонических изменений при рентгенологическом исследовании: плевропневмонии, бронхопневмонии, интерстициальная пневмония

ДИАГНОСТИКА Другие методы диагностики и показания для их проведения рассматриваются на практических занятиях и в темах НИРС

ДИАГНОСТИКА 5. ПОСЕВ ВЕНОЗНОЙ КРОВИ выполняется при тяжелой пневмонии до начала антибактериальной терапии дважды с интервалом в 10 минут из разных вен
ДИАГНОСТИКА 6. СЕРОЛОГИЧЕСКИЕ ИССЛЕДОВАНИЯ МЕТОДЫ нарастание титров антител в парных сыворотках (острый период/период реконволесценции) свидетельствует о микоплазменной, хламидийной, легионелезной этиологии метод не влияет на выбор тактики лечения и имеет эпидемиологическое значение

ДИАГНОСТИКА 7. КТ обладает в 2 раза более высокой чувствительностью при выявлении очагов инфильтрации в нижней и верхней долях

ПОКАЗАНИЯ ДЛЯ КТ 1. очевидная клиническая симптоматика пневмонии и отсутствие рентгенологических признаков или они косвенные (изменение легочного рисунка) 2. нетипичные для пневмонии изменения на рентгенограмме 3. рецидивирующая пневмония в той же доле (стеноз крупного бронха опухолью или др. ) 4. затяжная пневмония

ПОКАЗАНИЯ ДЛЯ ФБС подозрение на туберкулез легких отсутствии продуктивного кашля «обструктивная» пневмония бронхогенной карциномы на при фоне аспирированное инородное тело бронха для получения микробиологического материала у лиц с тяжелыми нарушениями иммунитета
ДИАГНОСТИКА определение С-РЕАКТИВНОГО БЕЛКА высокая концентрация наблюдается при тяжелой пневмококковой и легионеллезной пневмонии определение ПРОКАЛЬЦИТОНИНА – коррелирует с тяжестью П и может быть предиктором развития осложнений и неблагоприятного исхода целесообразность рутинного использования тестов не определена

Показания для амбулаторного лечения больных внебольничной пневмонией Возраст до 60 лет Сохраненный интеллектуальный статус Отсутствие клинико-анамнестических указаний на сопутствующие заболевания легких, ссс, церебральную патологию, заболевания печени , почек ЧДД<25 в мин. T тела <38, 3 и > 35 С САД >90 мм. рт. ст. , ДАД > 60 мм. рт. ст. Отсутствие снижение диуреза Поражение более 1 -го сегмента легкого Удовлетворительные бытовые и материальные условия Возможность проведения Rg обследования органов грудной клетки по месту жительства

Показания для госпитализации Госпитализация показана при наличии одного из следующих признаков: 1. Данные физического обследования: ЧДД ≥ 30 в минуту ДАД ≤ 60 мм рт. ст. , САД < 90 мм рт. ст. ЧСС ≥ 125 в минуту температура < 35, 5 или ≥ 39, 9 нарушение сознания

Показания для госпитализации 2. Лабораторные данные: и рентгенологические лейкоциты < 4 или > 20 * 10⁹/л гематокрит < 30% или гемоглобин < 90 г/л Sa. O₂ < 92% креатинин сыворотки крови > 176, 7 мкмоль/л или азот мочевины > 7 ммоль/л пневмоническая инфильтрация более, чем в одной доле наличие полостей распада

плевральный выпот увеличение размеров инфильтрации > 50% в течение ближайших 2 суток внелегочные очаг инфекции (менингит, септический артрит) сепсис или полиорганная недостаточность, проявляющаяся метаболическим ацидозом (р. Н < 7, 35) 3. Невозможность адекватного ухода и выполнение всех врачебных предписаний в домашних условиях

Показания для госпитализации Предпочтительно стационарное лечение в следующих случаях: 1. Возраст старше 60 лет 2. Наличие сопутствующих заболеваний (ХОБЛ, бронхоэктазы, ЗН, СД, ХПН, ЗСН, хронический алкоголизм, ЦВЗ, выраженный дефицит массы тела) 3. Неэффективность стартовой АБ терапии 4. Беременность 5. Желание пациента и/или членов его семьи

ЛЕЧЕНИЕ 1. АНТИБАКТЕРАЛЬНАЯ ТЕРАПИЯ выбор АМС зависит от условий возникновения рутинная микробиологическая диагностика ВП в амбулаторных условиях недостаточно информативна и не оказывает существенного влияния на выбор АМС

АНТИБАКТЕРИАЛЬНАЯ ТЕРАПИЯ 1. Нетяжелая ВП у пациентов без сопутствующих заболеваний, не принимавших за последние 3 месяца АМП ≥ 2 дней Наиболее вероятные возбудители: Streptococcus pneumonia Chlamydophyla pneumonia Mycoplasma pneumonia Hemophylus influenzae Лечение амбулаторное, пероральный прием ЛС

Рекомендуемые режимы терапии: АМОКСИЦИЛЛИН 500 – 1000 мг 3 раза в сутки или МАКРОЛИДЫ (азитромицин 250 -500 мг 1 раз в сутки, кларитромицин 500 мг 2 раза в сутки…)

2. Нетяжелая ВП у пациентов с сопутствующими заболеваниями и/или принимавшие за последние 3 месяца АМП ≥ 2 дней Наиболее вероятные возбудители: Streptococcus pneumonia Chlamydophyla pneumonia Hemophylus influenzae Staphylococcus aureus Enterobacteriaceae Лечение амбулаторное, пероральный прием ЛС

Рекомендуемые режимы терапии: АМОКСИЦИЛЛИН/КЛАВУЛАНАТ 625 мг 3 раза в сутки или 1 -2 грамма 2 раза ± МАКРОЛИДЫ или АМОКСИЦИЛЛИНА/СУЛЬБАКТАМ 1 грамм 3 раза в сутки или 2 грамма 2 раза в сутки ± МАКРОЛИДЫ или РЕСПИРАТОРНЫЙ ФТОРХИНОЛОН (левофлоксацин 500 -750 мг 1 раз в сутки, моксифлоксацин 400 мг 1 раз в сутки, гемифлоксацин 320 мг 1 раз в сутки)

в амбулаторных условиях парентеральные антибиотики не имеют преимущества перед пероральными при лечении пневмонии в исключительных случаях (низкий комплаенс, отказ или невозможность госпитализации) возможно назначение ЦЕФТРИАКСОНА возможно сочетание его с МАКРОЛИДАМИ перорально

3. ВП нетяжелого течения госпитализированных пациентов у Наиболее вероятные возбудители: Streptococcus pneumonia Chlamydophyla pneumonia Hemophylus influenzae Staphylococcus aureus Enterobacteriaceae Лечение стационарное, назначение ЛС в/в или в/м, возможна ступенчатая схема терапии

Рекомендуемые режимы терапии: АМПИЦИЛЛИН в/в, в/м 1 -2 грамма 4 раза в сутки ± МАКРОЛИДЫ внутрь или АМОКСИЦИЛЛИНА/КЛАВУЛАНАТ в/в 1, 2 грамма 3 -4 раза в сутки ± МАКРОЛИДЫ внутрь или АМОКСИЦИЛЛИНА/СУЛЬБАКТАМ в/м 1, 5 грамма 3 раза МАКРОЛИДЫ внутрь или в в/в, сутки ±

ЦЕФОТАКСИМ в/в, в/м 1 -2 грамма 2 -3 раза в сутки ± МАКРОЛИДЫ внутрь или ЦЕФТРИАКСОН в/в, в/м 1 -2 грамма 1 раз в сутки ± МАКРОЛИДЫ внутрь или ЭРТАПЕНЕМ в/в, в/м 1 грамм 1 раз в сутки ± МАКРОЛИДЫ внутрь или РЕСПИРАТОРНЫЙ ФТОРХИНОЛОН в/в (левофлоксацин 500 -750 мг 1 раз в сутки, моксифлоксацин 400 мг 1 раз в сутки)

4. ВП тяжелого течения Наиболее вероятные возбудители: Streptococcus pneumonia Legionella spp. Staphylococcus aureus Enterobacteriaceae Лечение стационарное, назначение ЛС только в/в, возможна ступенчатая схема терапии

Рекомендуемые режимы терапии: АМОКСИЦИЛЛИНА/КЛАВУЛАНАТ в/в + МАКРОЛИДЫ в/в (азитромицин 500 мг 1 раз в сутки, кларитромицин 500 мг 2 раза в сутки, эритромицин 500 -1000 мг 4 раза в сутки) или ЦЕФОТАКСИМ в/в + МАКРОЛИДЫ в/в или ЦЕФТРИАКСОН в/в + МАКРОЛИДЫ в/в или ЭРТАПЕНЕМ в/в + МАКРОЛИДЫ в/в или РЕСПИРАТОРНЫЙ ФТОРХИНОЛОН ЦЕФОТАКСИМ, ЦЕФТРИАКСОН в/в +

Результаты метаанализа 23 рандомизированных контролируемых исследований нет отличий в эффективности лечения фторхинолонами или комбинированной терапией в амбулаторных условиях у госпитализированных не отмечено различий в эффективности, если фторхинолоны назначались перорально если фторхинолоны назначались в/в, то они демонстрировали большую эффективность, чем бетта-лактамы+ макролиды при монотерапии фторхинолонами наблюдалось меньшее число побочных эффектов, особенно со стороны ЖКТ

5. ранняя НП любой степени тяжести Наиболее вероятные возбудители: Streptococcus pneumonia Hemophylus influenzae Staphylococcus aureus Enterobacteriaceae Назначение ЛС в/в, возможна деэскалация АМТ после микробиологического исследования мокроты

Рекомендуемые режимы терапии: Цефалоспорины без антисинегнойной активности (ЦЕФТРИАКСОН, ЦЕФОТАКСИМ) или Бетта-лактам без антисинегнойной активности (АМОКСИЦИЛЛИН/КЛАВУЛАНАТ, АМПИЦИЛЛИН/СУЛЬБАКТАМ) или РЕСПИРАТОРНЫЕ ФТОРХИНОЛОНЫ или карбопенем без антисинегнойной активности (ЭРТАПЕНЕМ)

6. Поздняя НП Наиболее вероятны возбудители: Pseudomonas aeroginosa Staphylococcus aureus, MRSA Acinetobacter spp. Klebsiella pneumonia Анаэробы, Legionella pneumophylla Назначение ЛС в/в, возможна деэскалация АМТ после микробиологического исследования мокроты
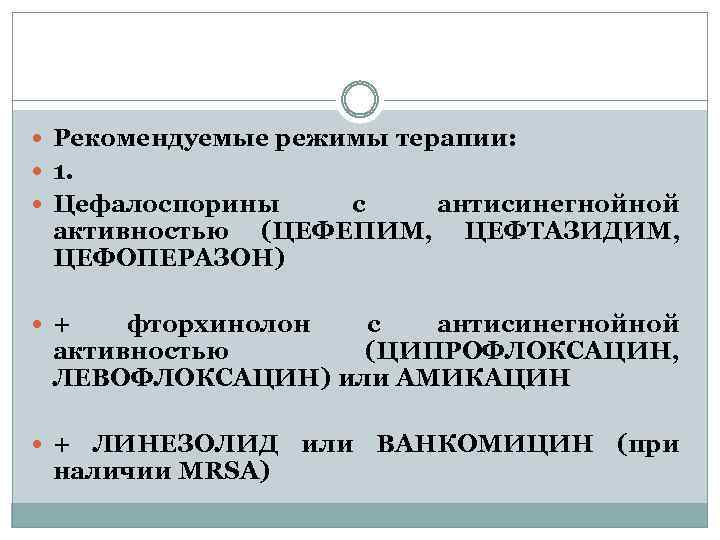
Рекомендуемые режимы терапии: 1. Цефалоспорины с антисинегнойной активностью (ЦЕФЕПИМ, ЦЕФТАЗИДИМ, ЦЕФОПЕРАЗОН) + фторхинолон с антисинегнойной активностью (ЦИПРОФЛОКСАЦИН, ЛЕВОФЛОКСАЦИН) или АМИКАЦИН + ЛИНЕЗОЛИД или ВАНКОМИЦИН (при наличии MRSA)

2. Карбапенем с антисинегнойной активностью (ИМИПЕНЕМ, МЕРОПЕНЕМ) + фторхинолон с антисинегнойной активностью (ЦИПРОФЛОКСАЦИН, ЛЕВОФЛОКСАЦИН) или АМИКАЦИН + ЛИНЕЗОЛИД или ВАНКОМИЦИН (при наличии MRSA)
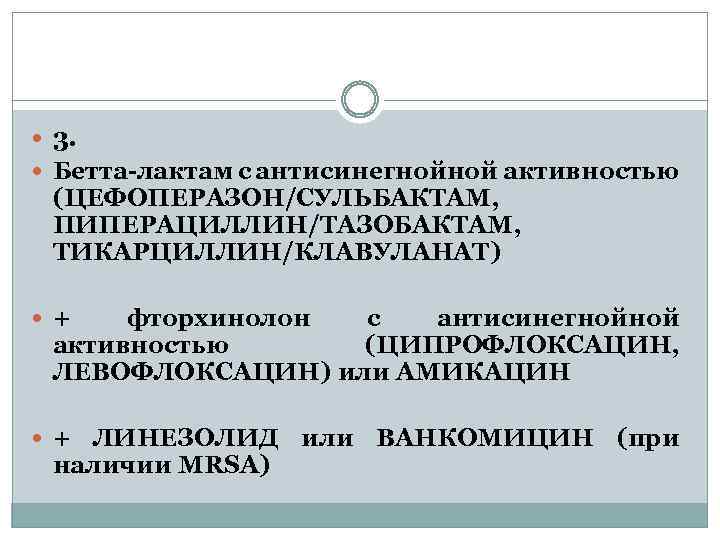
3. Бетта-лактам с антисинегнойной активностью (ЦЕФОПЕРАЗОН/СУЛЬБАКТАМ, ПИПЕРАЦИЛЛИН/ТАЗОБАКТАМ, ТИКАРЦИЛЛИН/КЛАВУЛАНАТ) + фторхинолон с антисинегнойной активностью (ЦИПРОФЛОКСАЦИН, ЛЕВОФЛОКСАЦИН) или АМИКАЦИН + ЛИНЕЗОЛИД или ВАНКОМИЦИН (при наличии MRSA)

Критерии эффективности АБТ Оценивают через 48 -72 часа: Температура < 37, 5 Отсутствие интоксикации Отсутствие ДН (ЧДД < 20) Отсутствие гнойной мокроты Лейкоциты крови < 10, нейтрофилов < 80%, юных форм < 6%

Длительность АБТ При нетяжелой ВП АБТ может быть завершена при достижении стойкой нормализации температуры тела в течение 48 -72 часов – в среднем 7 дней Тяжелая ВП - 10 дней ВП, вызванная Staphylococcus aureus, Enterobacteriaceae, Pseudomonas aeroginosa рекомендуют лечить не менее 14 дней Легионелезная пневмония – 7 -14 дней

Длительность АБТ При эффективной эмпирической АБ терапии НП ее длительность может быть сокращена до 7 дней, иначе (при более длительной терапии) возможна колонизация Enterobacteriaceae, Pseudomonas aeroginosa При наличии осложнений пневмонии длительность АБТ определяется индивидуально

Контрольные исследования 1. Общий анализ крови: 1 -ый – не позднее 2 -го дня, 2 -ой - после окончания АБТ (на 14 -16 день) 2. Б/Х анализ крови (АЛТ, АСТ, креатинин, мочевина, глюкоза, электролиты): при поступлении, через 1 неделю при наличии изменений в первом анализе или клиническом ухудшении

Контрольные исследования 3. Исследование газов крови при тяжелом течении: ежедневно до нормализации показателей 4. Рентгенография органов грудной клетки: при поступлении, через 2 -3 недели (14 – 16 день) после начала курса лечения, при ухудшении – в более ранние сроки

АЛГОРИТМ ОКАЗАНИЯ ПОМОЩИ БОЛЬНЫМ С ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИЕЙ на амбулаторном этапе Частота клинических осмотров – минимум- 5 Обращение На вторые сутки (активный патронаж) Через 3 -4 суток (оценка эффективности терапии и первичных Rg данных) Через 7 -10 дней (решение вопроса об отмена а/б терапии через 3 -е суток после нормализации t) Через 14 -16 дней (решение вопроса о трудоспособности)

Медленно разрешающаяся пневмония на фоне улучшения клинической картины к исходу 4 -ой недели не удается достичь полного рентгенологического разрешения очагово-инфильтративных изменений в легких

Факторы риска затяжной пневмонии возраст старше 55 лет алкоголизм наличие сопутствующих инвалидизирующих заболеваний тяжелое течение ВП мультилобарная инфильтрация высоковирулентные возбудители (Staphylococcus aureus, Klebsiella pneumonia и другие грамотрицательные энтеробактерии, Legionella pneumophylla) курение клиническая неэффективность стартовой терапии вторичная бактериемия иммунодефицитные заболевания/состояния (прием ГКС)

Тактика при затяжной пневмонии Если факторы риска затяжного течения присутствуют и одновременно наблюдается улучшение течения заболевания, то целесообразно спустя 4 недели провести контрольное рентгенологическое исследование органов грудной клетки Если клинического улучшения нет и (или) отсутствуют факторы риска, то показано проведение дополнительного обследования (КТ, ФБС и др. ) для исключения неинфекционной причины изменений в легких (новообразования, ТЭЛА, иммунопатологические заболевания, лекарствнная пневмопатия, аспирация ИТ, саркоидоз и др. )

Ошибки АБТ нетяжелой ВП у взрослых ГЕНТАМИЦИН отношении возбудителей - отсутствие активности в пневмококка и «атипичных» АМПИЦИЛЛИН внутрь биодоступность (40%) по амоксициллином (75 -93%) – низкая сравнению с ЦЕФАЗОЛИН – низкая антипневмококковая активность, отсутствие значимой активности в гемофильной палочки клинической отношении

Ошибки АБТ нетяжелой ВП у взрослых ЦИПРОФЛОКСАЦИН - низкая активность в отношении пневмококка возбудителей и «атипичных» ДОКСИЦИКЛИН – высокая резистентность пневмококка в России РЕСПИРАТОРНЫЕ ХИНОЛОНЫ – нецелесообразно использовать в качестве препаратов выбора при отсутствии факторов риска терапевтической неудачи (сопутствующие заболевания, предшествовавший прием АМП)

Ошибки АБТ тяжелой ВП у взрослых БЕТТА-ЛАКТАМЫ в качестве монотерапии – не перекрывает спектр, в частности Legionella pneumophylla КАРБАПЕНЕМЫ (имипенем, меропенем) – в качестве стартовой терапии экономически не оправдано; можно только при аспирации и подозрении на инфекцию, вызванную Pseudomonas aeroginosa

Ошибки АБТ тяжелой ВП у взрослых АНТИСИНЕГНОЙНЫЕ ЦЕФАЛОСПОРИНЫ III ПОКОЛЕНИЯ (цефоперазон, цефтазидим) – уступают по активности в отношении пневмококка цефотаксиму и цефтриаксону; оправдано только при подозрении на инфекцию, вызванную Pseudomonas aeroginosa АМПИЦИЛЛИН – не перекрывает спектр возбудителей тяжелой пневмонии, в частности Staphylococcus aureus, Klebsiella pneumonia и другие грамотрицательные энтеробактерии

Ошибки АБТ ВП у взрослых ОТКАЗ ОТ СТУПЕНЧАТОЙ ТЕРАПИИ – позволяет существенно сократить затраты на лечение, не ухудшая прогноз В/М ВВЕДЕНИЕ при ТЯЖЕЛОМ ВП – возможно снижение скорости и степени абсорбции препарата в системный кровоток ПОЗДНЕЕ НАЧАЛО АБТ – отсрочка на 4 часа существенно ухудшает прогноз

Ошибки АБТ ВП у взрослых ЧАСТАЯ СМЕНА АМС, объясняемая опасностью развития резистентности – показания для замены АМС: клиническая неэффективность, побочные эффекты, высокая потенциальная токсичность, ограничивающая длительность его применения

Ошибки АМТ ВП у взрослых ПРОДОЛЖЕНИЕ АМТ до полного исчезновения всех клинико-лабораторных показателей: 1. Стойкий субфебрилитет (37 -37, 5) – при отсутствии признаков инфекции может быть проявлением неинфекционного воспаления, постинфекционной астении (вегетативная дисфункция), медикаментозная лихорадка

2. Сохранение остаточных изменений на рентгенограмме (инфильтрация, усиление легочного рисунка) – могут наблюдаться в течение 1 -2 месяцев 3. Сухой кашель – может быть 1 -2 месяца после перенесенной пневмонии, особенно у курящих, у больных с ХОБЛ 4. Увеличение СОЭ – неспецифический показатель, не является признаком бактериальной инфекции

5. Сохранение хрипов при аускультации – могут наблюдаться в течение 3 -4 недель и отражают естественное течение заболевания (локальный пневмосклероз на месте фокуса воспаления) 6. Сохраняющаяся слабость, потливость – проявление постинфекционной астении

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПНЕВМОКОККОВАЯ ПНЕВМОНИЯ острое начало боль в грудной клетке при вдохе в 1/3 – отделение «ржавой» мокроты или бурой тягучей стекловидной стойкое повышение температуры с последующим резким ее падением потрясающий озноб отчетливые аускультативные и перкуторные изменения в легких гомогенная инфильтрация доли или сегментов, с отчетливой плевральной реакцией или плевральным выпотом

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПНЕВМОНИЯ, вызванная Chlamydophyla pneumonia и Mycoplasma pneumonia постепенное начало ( в течении 3 -7 дней) начало заболевания с клиническими признаками поражения ВДП непродуктивный кашель миалгии, артралгии, головная боль, диарея

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ПНЕВМОЦИСТНАЯ ПНЕВМОНИЯ Непродуктивный кашель в течение нескольких недель Прогрессирующая одышка Повышение температуры тела до субфебрильных цифр Снижение Sa О₂ Двухсторонняя интерстициальная инфильтрация (в 10 -30% случаев патологические изменения на рентгенограмме отсутствуют), в отдельных случаях визуализируются очаговоинфильтративные изменения в верхних долях

АСПИРАЦИОННАЯ ПНЕВМОНИЯ Факторы, предрасполагающие к аспирации: угнетение сознания (алкогольное или наркотическое опьянение, эпилептические припадки, ОНМК, ЧМТ, наркоз, передозировка ЛС) дисфагия (стриктуры, опухоли и дивертикулы пищевода, пищеводно-трахеальные свищи, недостаточность кардии, ГЭР)

АСПИРАЦИОННАЯ ПНЕВМОНИЯ неврологические заболевания (рассеянный склероз, болезнь Паркинсона, миастения, псевдобульбарный паралич) механические нарушения защитных барьеров (назогастральный зонд, эндотрахеальная интубация, трахеостомия, ФГДС) повторная рвота анестезия глотки

АСПИРАЦИОННАЯ ПНЕВМОНИЯ в большинстве случаев удается определить факторы, аспирации предрасполагающие к обычные диагностические методики не позволяют идентифицировать анаэробов из-за примеси микрофлоры ВДП для идентификации используют методики, позволяющие получить содержимое нижних дыхательных путей (транстрахеальная аспирация)

АСПИРАЦИОННАЯ ПНЕВМОНИЯ постепенное начало кашель с отделением гнойной мокроты затяжное течение с развитием поздних гнойных осложнений в виде абсцесса легкого или эмпиемы плевры наиболее часто поражаются верхний сегмент нижней доли (при аспирации в полусидячем положении) или задние отделы верхней доли (при аспирации в положении лежа) правого легкого

ЛЕЧЕНИЕ аспирационной пневмонии АМОКСИЦИЛЛИНА/КЛАВУЛАНАТ в/в 1, 2 грамма 3 -4 раза в сутки или ЦЕФОПЕРАЗОНА/СУЛЬБАКТАМ в/в 2 -4 грамма 2 -3 раза в сутки или ТИКАРЦИЛЛИНА/КЛАВУЛАНАТ в/в 3, 1 грамм 3 -4 раза в сутки

ЛЕЧЕНИЕ аспирационной пневмонии ПИПЕРАЦИЛЛИНА/ТАЗОБАКТАМ в/в 2, 25 -4, 5 грамма 3 -4 раза в сутки ИМИПЕНЕМ в/в 0, 5 грамм 4 раза в сутки или 1 грамм 3 раза в сутки МЕРОПЕНЕМ в/в 1 грамм 3 раза в сутки

ЛЕЧЕНИЕ пневмоцистной пневмонии лечение стационарное ТРИМЕТОПРИМ/СУЛЬФАМЕТОКСАЗОЛ в/в 20 мг/кг в сутки (рассчитывается по триметоприму) в 3 -4 введения 21 сутки

ЛС с антисинегнойной активностью цефалоспорины ЦЕФЕПИМ в/в или в/м 1 -2 грамма 2 раза в сутки ЦЕФТАЗИДИМ в/в или в/м 1 -2 грамма 2 -3 раза в сутки ЦЕФОПЕРАЗОН в/в или в/м 2 -3 грамма 2 -3 раза в сутки

ЛС с антисинегнойной активностью карбапенемы ИМИПЕНЕМ в/в 0, 5 грамм 4 раза в сутки или 1 грамм 3 раза в сутки МЕРОПЕНЕМ в/в 1 грамм 3 раза в сутки

ЛС с антисинегнойной активностью бетта-лактамы активностью с антисинегнойной ЦЕФОПЕРАЗОНА/СУЛЬБАКТАМ в/в 2 -4 грамма 2 -3 раза в сутки или ТИКАРЦИЛЛИНА/КЛАВУЛАНАТ в/в 3, 1 грамм 3 -4 раза в сутки ПИПЕРАЦИЛЛИНА/ТАЗОБАКТАМ в/в 2, 25 -4, 5 грамма 3 -4 раза в сутки

ЛС с антисинегнойной активностью фторхинолоны ЦИПРОФЛОКСАЦИН в/в 600 мг 2 раза в сутки или 400 мг 3 раза в сутки ЛЕВОФЛОКСАЦИН в/в 500 -750 мг 1 раз в сутки

ЛС с антисинегнойной активностью аминогликозиды АМИКАЦИН в/м или в/в 15 -20 мг/кг 1 раз в сутки В России грам(-) бактерии обладают перекрестной резистентностью к гентамицину, тобрамицину и нетилмицину, за исключением амикацина

ЛС с активностью против МRSA ВАНКОМИЦИН в/в 15 мг/кг 2 раза в сутки ЛИНЕЗОЛИД в/в 600 мг 2 раза в сутки

ТЯЖЕЛАЯ ПНЕВМОНИЯ С. В. Яковлев (2002) заболевание, проявляющееся ОДН и/или признаками тяжелого сепсиса или септического шока, характеризующееся плохим прогнозом и требующее проведение интенсивной терапии

КРИТЕРИИ ТЯЖЕЛОЙ ПНЕВМОНИИ КЛИНИЧЕСКИЕ: ОДН (ЧДД > 30, Sa < 90%) гипотония (САД < 90, ДАД < 60) двух- или многодолевое поражение нарушение сознания внелегочный очаг инфекции (перикардит, менингит и др. )

КРИТЕРИИ ТЯЖЕЛОЙ ПНЕВМОНИИ ЛАБОРАТОРНЫЕ: Лейкопения (< 4) Гипоксемия (Sa < 90%, Ра О₂ < 60) Гемоглобин менее 100 г/л Гематокрит менее 30% Креатинин более 176, 6 мкмоль/л Мочевина более 7 ммоль/л

Рекомендации по лечению ТП КОРТИКОСТЕРОИДЫ при тяжелом сепсисе не ухудшают прогноз низкие дозы 200 мг гидрокортизона, 40 мг преднизолона в сутки 5 -7 дней в/в медленно до 20 часов не рекомендуется дексаметазон, так как сильнее всех подавляет ГГС противопоказания для ГКСТ признаки распада или нагноения ткани легких, а также СД
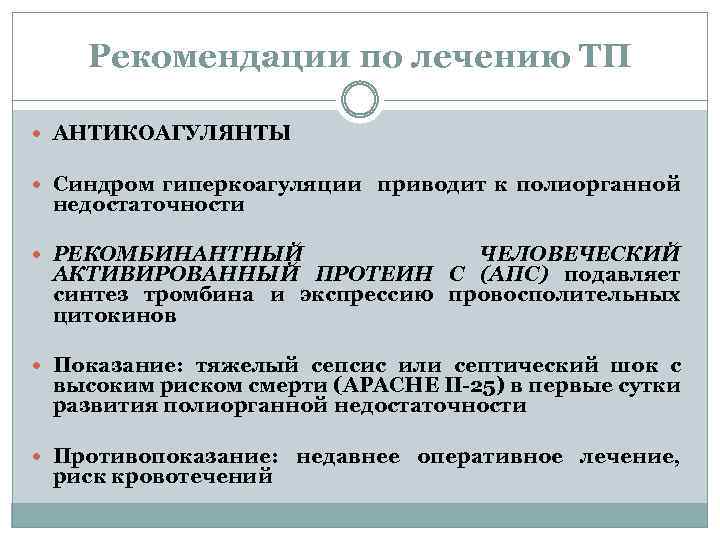
Рекомендации по лечению ТП АНТИКОАГУЛЯНТЫ Синдром гиперкоагуляции приводит к полиорганной недостаточности РЕКОМБИНАНТНЫЙ ЧЕЛОВЕЧЕСКИЙ АКТИВИРОВАННЫЙ ПРОТЕИН С (АПС) подавляет синтез тромбина и экспрессию провосполительных цитокинов Показание: тяжелый сепсис или септический шок с высоким риском смерти (АРАСНЕ II-25) в первые сутки развития полиорганной недостаточности Противопоказание: недавнее оперативное лечение, риск кровотечений

Гепарин рассматривают в профилактического средства венозных тромбозов Можно качестве глубоких назначать как низкие дозы нефракционированного гепарина (10 -15 тыс. ЕД в сутки в 2 -3 приема) так и низкомолекулярный гепарин

Рекомендации по лечению ТП ИММУНОТЕРАПИЯ Свежезамороженная плазма – нет научных доказательств ее эффективности Показание для переливания СЗП: синдром гипокоагуляции с кровотечением или риском его развития при необходимости проведения инвазивных процедур, у послеоперационных больных

Введение иммуноглобулинов (G или комбинации G, А, М) является более обоснованным, но методология их введения не разработана Нет доказательств иммуностимуляторов эффективности

Рекомендации по лечению ТП ПОДДЕРЖКА ГЕМОДИНАМИКИ Целевые показатели: ЦВД – 8 -12 мм рт. ст (у больных на ИВЛ - 12), среднее АД ≥ 65, мочеотделение более 0, 5 мл/кг в час Нет преимуществ коллоидов перед кристаллоидами с точки зрения выживаемости Введение 2 вазопрессорных аминов – норадрналин 2 мкг/минуту или допамин 2, 5 -5 мкг/кг/минуту. Не рекомендуют адреналин, мезатон, вазопрессин Назначению катехоламинов должно предшествовать восполнение ОЦК У 10 -15% - дисфункция миокарда. Для коррекции используют добутамин 2, 5 мкг/кг/минуту с титрованием каждые 20 -30 минут. При низком АД добавляют вазопрессоры

Рекомендации по лечению ТП РЕСПИАРТОРНАЯ ПОДДЕРЖКА Кислородотерапия через носовые канюли или лицевые маски При развитии септического шока или ОРДС (Ра О₂/ Fi О₂ < 200) больных следует переводить на ИВЛ У больных с ХОБЛ может быть эффективна неинвазивная (масочная) вентиляция легких

Рекомендации по лечению ТП ЭКСТРАКОРПОРАЛЬНЫЕ МЕТОДЫ Нет доказательств эффективности включения в схему плазмафильтрации и плазмафереза пролонгированная венозная гемофильтрация (ПВВГ) – у больных с ОПН и нестабильной гемодинамикой Экстрокорпаральная мембранная оксигенация (ЭМО) – обогощение крови косилородом в специальном оксигенаторе за пределами кровеносного русла с возвратом в кровоток – недоступна в отечественной медицине. Показание: рефрактерное к лечению ОРДС

РЕАБИЛИТАЦИЯ Поворачивание больного в постели, периодическое придание ему положения на здоровом боку и животе помогает улучшить перфузию неповрежденных участков легких, дренировать мокроту, предотвратить возникновение ателектазов. А. П. Зильбер рекомендует менять положение тела каждый час с проведением легкого массажа грудной клетки или вибрационного массажа. Полезными могут оказаться дыхательные упражнения с выполнением максимально глубокого вдоха и выдоха несколько раз в течение суток

Лечение больных с тяжелой пневмонией должно проводиться в условиях отделений реанимации и интенсивной терапии с организацией адекватного ухода, так как она может осложниться ОДН, тяжелым сепсисом и септическим шоком

Региональный стандарт оказания медицинской помощи в Тюменской области больным с внеб. пневмонией (приказ департамента ЗО от 24. 07. 2008 № 345) Перечень медицинских услуг независимо от особенностей течения заболевания: Средний срок – 20 дней Первичный прием терапевта 100% (1) Прием терапевта повторный – 100% (3) Клинический анализ крови – 100% (2) Рентгенография легких – 100% (2)

Перечень медицинских услуг при наличии медицинских показаний Микроскопия мазка мокроты – 5% (2) Томография органов грудной клетки – 15% (1) КТ органов дыхания – 1% (1) ЭКГ – 30% (1) Эхо-КГ – 0, 5% (1) Диагностическая бронхоскопия – 2% (1) Функциональное тестирование легких – 5% (1) Биохимический анализ крови – 5% (1)
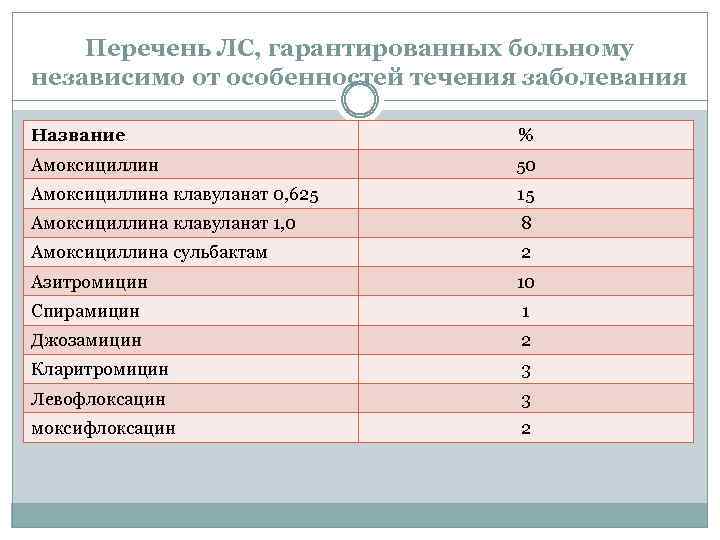
Перечень ЛС, гарантированных больному независимо от особенностей течения заболевания Название % Амоксициллин 50 Амоксициллина клавуланат 0, 625 15 Амоксициллина клавуланат 1, 0 8 Амоксициллина сульбактам 2 Азитромицин 10 Спирамицин 1 Джозамицин 2 Кларитромицин 3 Левофлоксацин 3 моксифлоксацин 2
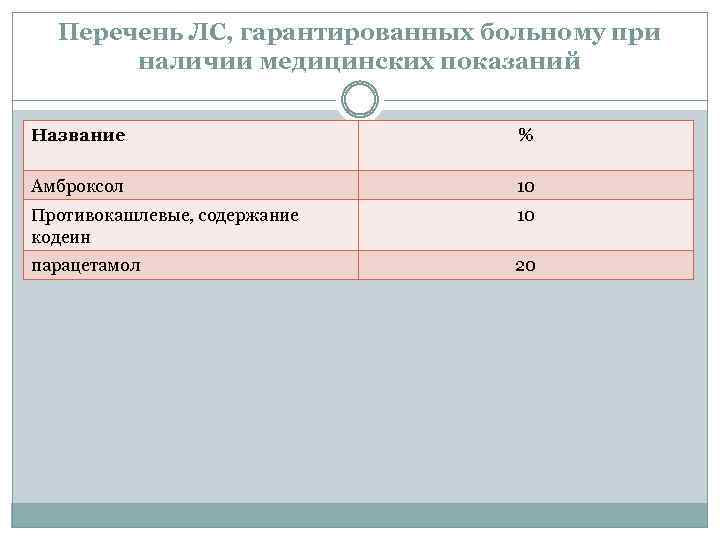
Перечень ЛС, гарантированных больному при наличии медицинских показаний Название % Амброксол 10 Противокашлевые, содержание кодеин 10 парацетамол 20

Пневмония, затяжное течение. Диспансерное наблюдение 12 месяцев Перечень медицинских услуг независимо от особенностей течения заболевания: Диспансерный прием терапевта 100% (3) Клинический анализ крови – 100% (1) Анализ мокроты общий – 100% (2) Общий анализ мочи – 100% (1) Анализ крови на RW – 100% (1) Осмотр гинеколога для женщин – 100% (1) Рентгенография органов грудной клетки – 100% (3) Функциональное тестирование легких – 100% (1) ЭКГ – 100% (1)

Перечень медицинских услуг при наличии медицинских показаний Томография органов грудной клетки – 30% (1) КТ органов дыхания – 10% (1) ЭКГ – 40% (1) Диагностическая бронхоскопия – 10% (1) Функциональное тестирование легких – 5% (1) Биохимический анализ крови – 5% (1) Глюкоза крови – 40% (1) – для скрининга СД у лиц старше 40 лет Внутриглазное давление – 20% (1) – старше 45 лет Уролог – 30% (1)- старше 35 лет

Перечень медицинских работ и услуг, гарантированных больному независимо от особенностей течения заболевания Название Назначение лечебнооздоровительного режима, диетической терапии при патологии органов дыхания, рекомендации по ЛФК, дыхательной гимнастике % Среднее количество 100 2
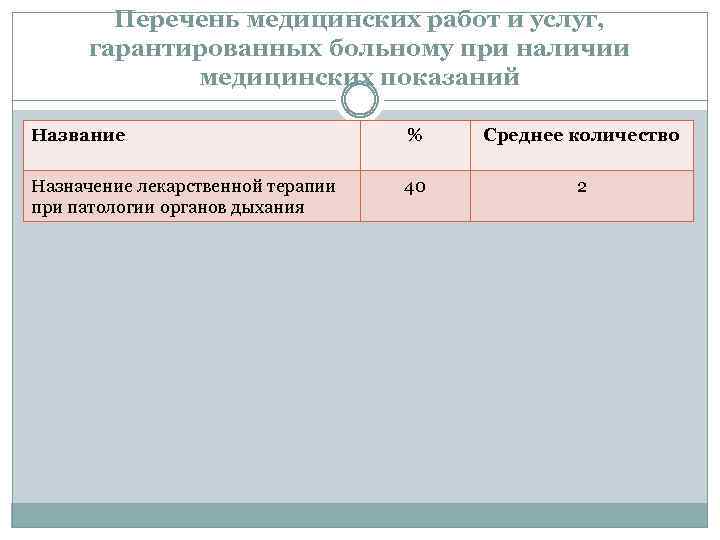
Перечень медицинских работ и услуг, гарантированных больному при наличии медицинских показаний Название % Среднее количество Назначение лекарственной терапии при патологии органов дыхания 40 2
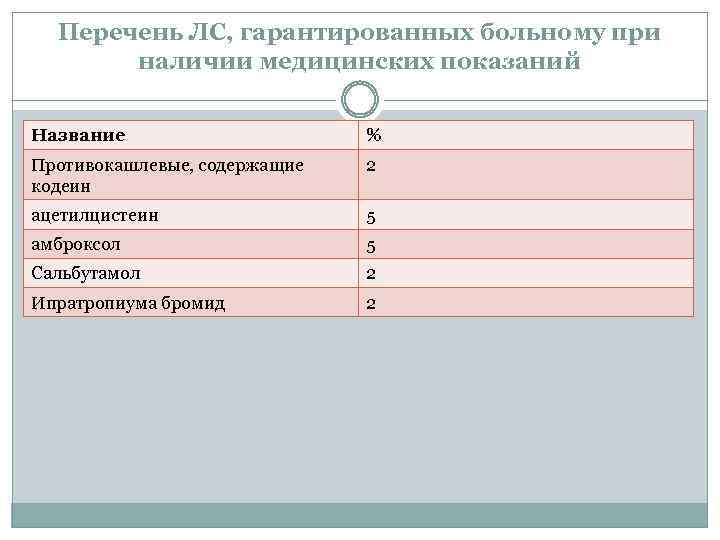
Перечень ЛС, гарантированных больному при наличии медицинских показаний Название % Противокашлевые, содержащие кодеин 2 ацетилцистеин 5 амброксол 5 Сальбутамол 2 Ипратропиума бромид 2
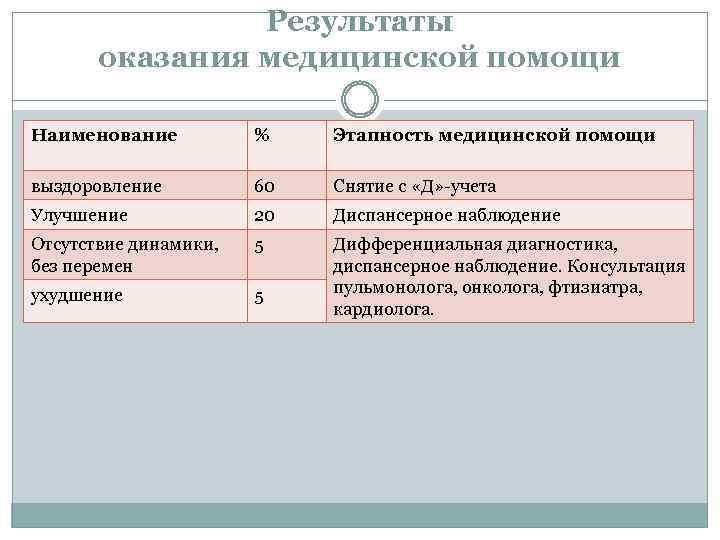
Результаты оказания медицинской помощи Наименование % Этапность медицинской помощи выздоровление 60 Снятие с «Д» -учета Улучшение 20 Диспансерное наблюдение Отсутствие динамики, без перемен 5 ухудшение 5 Дифференциальная диагностика, диспансерное наблюдение. Консультация пульмонолога, онколога, фтизиатра, кардиолога.
лекция ПНЕВМОНИИ 2003.ppt