пневмонии 1.ppt
- Количество слайдов: 57

Пневмония. Дифференциальный диагноз, выбор антибактериальной терапии, тактика ведения при различных вариантах пневмонии. Куприянова Д. В.

Пневмонии- группа различных по этиологии, патогенезу, морфологической характеристике острых инфекционных (преимущественно бактериальных) заболеваний, характеризующихся очаговым поражением респираторных отделов легких с обязательным наличием внутриальвеолярной экссудации.

Классификация

Классификация пневмоний в соответствии с МКБ-Х (J 13. ) Пневмония, вызванная Streptococcus pneumoniae 13. ) Пневмония, вызванная Streptococcus (J 14. ) Пневмония, вызванная Haemophilus influenzae 14. ) Пневмония, вызванная Haemophilus (J 15. ) Бактериальная пневмония, не классифицированная в других рубриках (J 15. 0) Пневмония, вызванная Klebsiella pneumoniae (J 15. 1) Пневмония, вызванная Pseudomonas (J 15. 2) Пневмония, вызванная стафилококком (J 15. 3) Пневмония, вызванная стрептококком группы B (J 15. 4) Пневмония, вызванная другими стрептококками (J 15. 5) Пневмония, вызванная Escherichia coli 15. 5) Пневмония, вызванная Escherichia (J 15. 6) Пневмония, вызванная другими аэробными грамотрицательными бактериями (J 15. 7) Пневмония, вызванная Mycoplasma pneumoniae (J 15. 8) Другие бактериальные пневмонии (J 15. 9) Бактериальная пневмония неуточненная (J 16. ) Пневмония, вызванная другими инфекционными агентами, не классифицированными в других рубриках (J 16. 0) Пневмония, вызванная хламидиями (J 16. 8) Пневмония, вызванная другими уточненными инфекционными агентами (J 17. ) Пневмония при болезнях, классифицированных в других рубриках (J 17. 0) Пневмония при бактериальных болезнях, классифицированных в других рубриках (J 17. 1) Пневмония при вирусных болезнях, классифицированных в других рубриках (J 17. 2) Пневмония при микозах (J 17. 3) Пневмония при паразитарных заболеваниях (J 17. 8) Пневмония при других болезнях, классифицированных в других рубриках (J 18. ) Пневмония без уточнения возбудителя (J 18. 0) Бронхопневмония неуточённая 18. 0) Бронхопневмония (J 18. 1) Долевая пневмония неуточённая 18. 1) Долевая пневмония (J 18. 2) гипостатическая пневмония неуточнённая 18. 2) гипостатическая пневмония (J 18. 8) Другая пневмония, возбудитель не уточнен (J 18. 9) Пневмония неуточнённая 18. 9) Пневмония

Факторы, препятствующие выявлению этиологического фактора отсутствие продуктивного кашля (2030%) невозможность выявления внутриклеточного возбудителя при использовании стандартных диагностических тестов особенно в амбулаторных условиях распространенная практика приема антибактериальных препаратов до обращения за медицинской помощью

Классификация Внебольничная пневмония (вызывается условнопатогенными респираторными агентами) Нозокомиальная пневмония (вызывается инфекционными агентами ЛПУ, как последствие медицинских (инвазивных) вмешательств) Аспирационная пневмония (вызывается анаэробными микроорганизмами; у лиц с нарушением глотания, ГЭРБ, алкоголиков и др. ) Пневмония у лиц с тяжелыми нарушениями иммунитета (врожденный иммунодефицит, ВИЧинфекция, ятрогенная иммуносупрессия)

Вторичные пневмонии Застойная (гипостатическая пневмония) Инфарктная пневмония Параканкрозная пневмония Посттравматическая пневмония Септикопиемическая пневмония

Внебольничная пневмония Это заболевания возникшее во внебольничных условиях или диагностированное в первые 48 часов от момента госпитализации, сопровождающееся симптомами инфекции нижних отделов дыхательных путей и рентгенологическими признаками «свежих» очагово-инфильтративных изменений в легких при отсутствии очевидной диагностической альтернативы.

Классификация внебольничных пневмоний легкая пневмококковая пневмония; легкая атипичная пневмония; тяжелая пневмококковая пневмония; тяжелая пневмония неизвестной этиологии; аспирационная (анаэробная) пневмония.

Нозокомиальная пневмония Это заболевания, характеризующееся появлением на рентгенограмме «свежих» очагово-инфильтративных изменений в легких спустя 48 часов от момента госпитализации в сочетании с клиническими данными, подтверждающими их инфекционную природу, при исключении инфекций, которые находились в инкубационном периоде на момент поступления больного в стационар.

Классификация нозокомиальных пневмоний Собственно нозокомиальная пневмония Вентиляторассоциированная пневмония (ранняя и поздняя) Нозокомиальная пневмония у лиц с выраженными нарушениями иммунитета: у реципиентов донорских органов, у пациентов получающих цитостатическую терапию

Нозокомиальная пневмония Ранняя НП (возникшая в течение первых 5 дней с момента госпитализации; характерны возбудители, в большинстве своем чувствительные к традиционным используемым АБ, и имеющая благоприятный прогноз) Поздняя НП (развивающаяся не ранее 6 дня госпитализации; характеризуется более высоким риском наличия полирезистентных возбудителей и менее благоприятным прогнозом)

Факторы риска развития НП Пожилой возраст Нарушение сознания Интубация, ИВЛ Длительный постельный режим Торакоабдоминальные операции Нейтропения Курение Тяжелые сопутствующие заболевания Лекарственная терапия ГКС, цитостатиками, антацидами, Н 2 -блокаторами Факторы риска развития ВАП: особенности пациента: возраст, заболевания ССС, ХОБЛ, ПОН ОРДС, нарушение сознания, ожоговая травма; технология ИВЛ: длительность ИВЛ, реинтубация, смена контура аппарата каждые 24 часа, трахеостомия, неадекватная аспирация мокроты из субглоточного пространства; общие особенности ведения пациентов в ОРИТ: энтеральное питание, горизонтальное положение, использование миорелаксантов и др.

Этиология ВП: S. pneumoniae 30 -50% Атипичные микроорганизмы (Ch. pneumoniae, M. pneumoniae, L. pneumophila) 8 -30% Редкие возбудители (Н. influenzae, S. aureus, K. pneumoniae, др. энтеробактерии) 3 -5% P. aeruginosa (очень редко, у больных муковисцидозом, при наличии бронхоэктазов) Вирусы (коронавирус, вирус гриппа и др. ) НП Аэробные Гр – бактерии (P. aeruginosa , Еnterobacteriaceae, Acinetobacter, Н. Influenzae, L. pneumophila ) Аэробные Гр + бактерии (MSSA, MRSA, S. pneumoniae) Анаэробы Грибы

Факторы риска пневмонии определенной этиологии
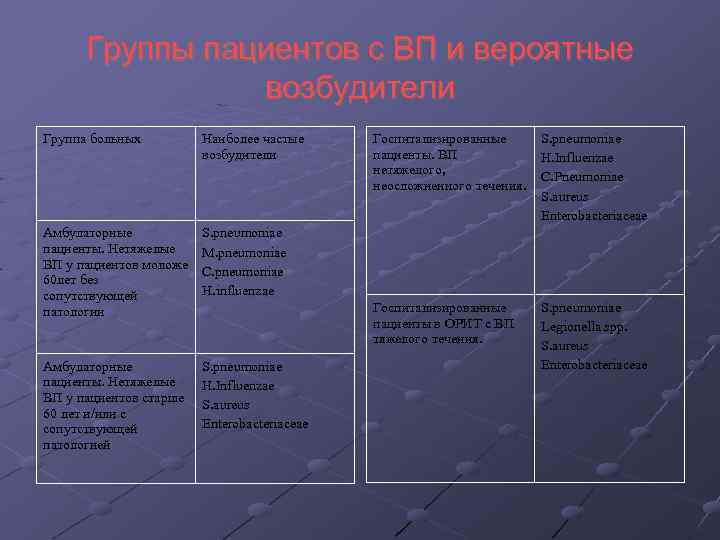
Группы пациентов с ВП и вероятные возбудители Группа больных Наиболее частые возбудители Амбулаторные пациенты. Нетяжелые ВП у пациентов моложе 60 лет без сопутствующей патологии S. pneumoniae M. pneumoniae C. pneumoniae H. influenzae Амбулаторные пациенты. Нетяжелые ВП у пациентов старше 60 лет и/или с сопутствующей патологией S. pneumoniae H. Influenzae S. aureus Enterobacteriaceae Госпитализированные пациенты. ВП нетяжелого, неосложненного течения. S. pneumoniae H. Influenzae C. Pneumoniae S. aureus Enterobacteriaceae Госпитализированные пациенты в ОРИТ с ВП тяжелого течения. S. pneumoniae Legionella spp. S. aureus Enterobacteriaceae
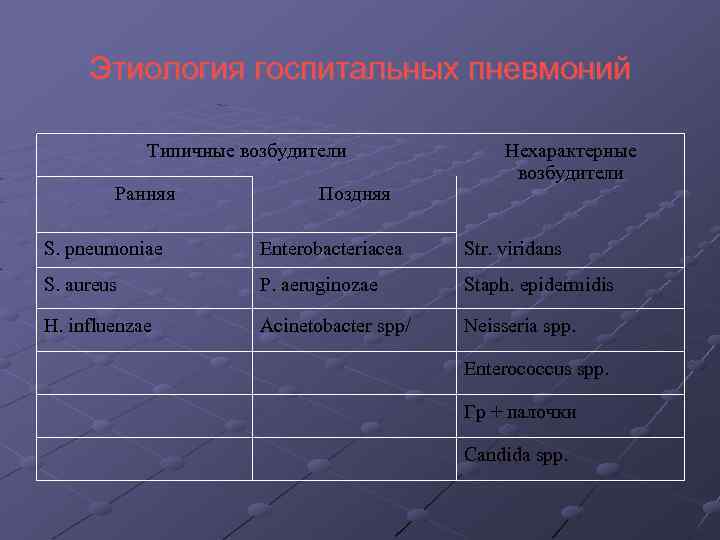
Этиология госпитальных пневмоний Типичные возбудители Ранняя Поздняя Нехарактерные возбудители S. pneumoniae Enterobacteriacea Str. viridans S. aureus P. aeruginozae Staph. epidermidis H. influenzae Acinetobacter spp/ Neisseria spp. Enterococcus spp. Гр + палочки Сandida spp.

Этиология ВАП Особенности ВАП Этиология Первые 7 дней механической вентиляции у больных без предшествующей АБТ H. influenzae, S. pneumoniae, Enterobacteriaceae без приобретенной резистентности, метициллиночувствительные S. aureus Предшествующая АБТ цефалоспоринами III, ИВЛ более 7 суток, пролонгированная госпитализация в ОРИТ Полирезистентные штаммы P. aeruginosa, Acinetobacter spp. , K. pneumoniae, MRSA

Патогенез Патогенетические механизмы: Аспирация секрета ротоглотки Вдыхание аэрозоля содержащего М/О Аспирация нестерильного содержимого пищевода/желудка Гематогенное распространение М/О из внелегочного очага инфекции (инфекционный эндокардит с поражением трикуспидального фактора, септический тромбофлебит) Непосредственное распространение инфекции из соседних органов (абсцесс печени) или в результате инфицирования при проникающих ранениях грудной клетки.

Клиническая картина Крупозная пневмония. острое начало повышение температуры тела до 38 -39 одышка кашель с ржавой мокротой (с 3 -4 дня) колющая боль в пораженной половине грудной клетки, усиливающаяся на высоте вдоха 3 стадии: стадия прилива 2 -3 дня: ослабленное везикулярное дыхание, притупление перкуторного звука, усиление бронхофонии, crepitatio indux стадия опеченения (красного, серого) 3 -5 дней: дыхание бронхиальное, тупой перкуторный звук, значительное усиление бронхофонии, отставание пораженной половины грудной клетки, крепитации НЕТ стадия разрешения до 7 -11 дня: ослабленное везикулярное дыхание, притупление перкуторного звука, усиление бронхофонии, crepitatio redux.

Клиническая картина Атипичные проявления Отсутствие лихорадки, боли в грудной клетки в 25% случаев, особенно у пожилых и ослабленных больных Отсутствие изменений в анализах крови, характерных для воспалительной реакции в 30 -50% случаев Присутствие в клинической картине заболевания таких симптомов, как общая слабость, утомляемость, потливость, тошнота, анорексия, боль в животе, нарушения сознания, при отсутствии типичных проявлений (диф. диагноз с ОНМК) Симптомы декомпенсации сопутствующих заболеваний

Критерии постановки диагноза Наличие легочного инфильтрата при рентгенологическом исследовании является определяющим признаком + 2 любых критерия по клинико-лабораторным данным: Физикальные признаки (перкуторные, аускультативные) Острое начало интоксикации (температура выше 38, ознобы, ломота в мышцах, головная боль, боль в горле, анорексия, потливость и др. ) Кашель с мокротой, нередко ржавой Лейкоцитоз (>10 х 109/л) с палочкоядерным (>10 %) или нейтрофильным сдвигом (>80% )
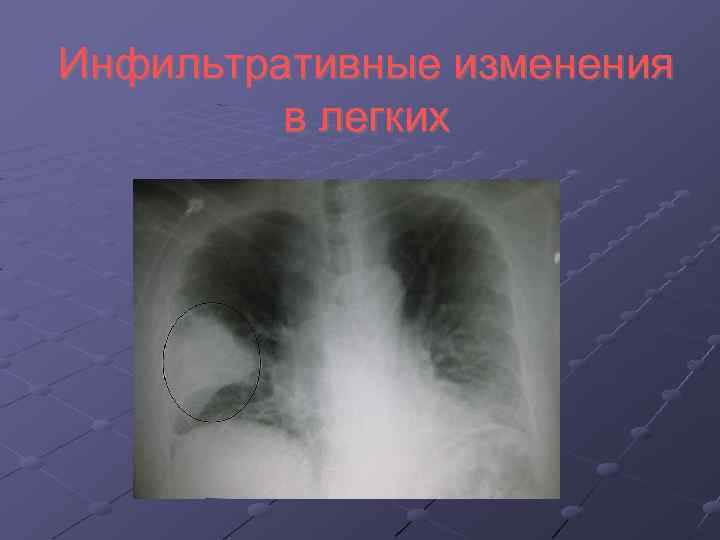
Инфильтративные изменения в легких
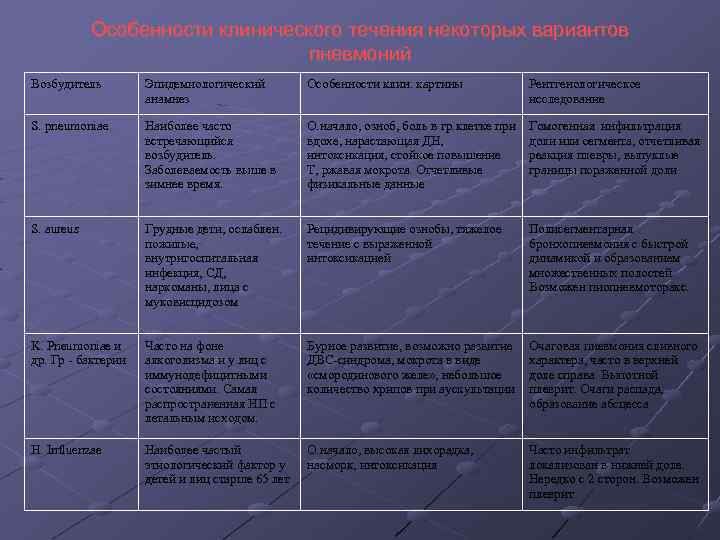
Особенности клинического течения некоторых вариантов пневмоний Возбудитель Эпидемиологический анамнез Особенности клин. картины Рентгенологическое исследование S. pneumoniae Наиболее часто встречающийся возбудитель. Заболеваемость выше в зимнее время. О. начало, озноб, боль в гр. клетке при вдохе, нарастающая ДН, интоксикация, стойкое повышение Т, ржавая мокрота. Отчетливые физикальные данные Гомогенная инфильтрация доли или сегмента, отчетливая реакция плевры, выпуклые границы пораженной доли S. aureus Грудные дети, ослаблен. пожилые, внутригоспитальная инфекция, СД, наркоманы, лица с муковисцидозом Рецидивирующие ознобы, тяжелое течение с выраженной интоксикацией Полисегментарная бронхопневмония с быстрой динамикой и образованием множественных полостей. Возможен пиопневмоторакс. K. Pneumoniae и др. Гр - бактерии Часто на фоне алкоголизма и у лиц с иммунодефицитными состояниями. Самая распространенная НП с летальным исходом. Бурное развитие, возможно развитие ДВС-синдрома, мокрота в виде «смородинового желе» , небольшое количество хрипов при аускультации Очаговая пневмония сливного характера, часто в верхней доле справа. Выпотной плеврит. Очаги распада, образование абсцесса H. Influenzae Наиболее частый этиологический фактор у детей и лиц старше 65 лет О. начало, высокая лихорадка, насморк, интоксикация Часто инфильтрат локализован в нижней доле. Нередко с 2 сторон. Возможен плеврит
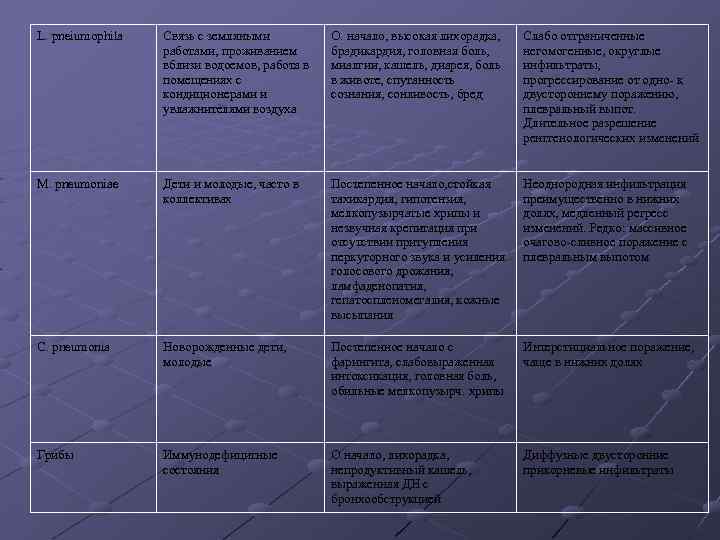
L. рneiumophila Связь с земляными работами, проживанием вблизи водоемов, работа в помещениях с кондиционерами и увлажнителями воздуха О. начало, высокая лихорадка, брадикардия, головная боль, миалгии, кашель, диарея, боль в животе, спутанность сознания, сонливость, бред Слабо отграниченные негомогенные, округлые инфильтраты, прогрессирование от одно- к двустороннему поражению, плевральный выпот. Длительное разрешение рентгенологических изменений M. рneumoniae Дети и молодые, часто в коллективах Постепенное начало, стойкая тахикардия, гипотензия, мелкопузырчатые хрипы и незвучная крепитация при отсутствии притупления перкуторного звука и усиления голосового дрожания, ламфаденопатия, гепатоспленомегалия, кожные высыпания Неоднородная инфильтрация преимущественно в нижних долях, медленный регресс изменений. Редко: массивное очагово-сливное поражение с плевральным выпотом C. рneumonia Новорожденные дети, молодые Постепенное начало с фарингита, слабовыраженная интоксикация, головная боль, обильные мелкопузырч. хрипы Интерстициальное поражение, чаще в нижних долях Грибы Иммунодефицитные состояния О. начало, лихорадка, непродуктивный кашель, выраженная ДН с бронхообструкцией Диффузные двусторонние прикорневые инфильтраты

Критерии тяжести пневмонии. Показания для госпитализации Клинические данные: ЧД ≥ 30 в минуту САД < 90 мм рт. ст. ДАД < 60 мм рт. ст. ЧСС > 125 ударов в минуту Температура тела > 40 или < 35, 5 Нарушение сознания Лабораторные данные: Количество лейкоцитов < 4 тыс. или > 25 тыс. Sa. O 2 < 92% Ра. О 2 < 60 мм рт. ст. Ра. СО 2 > 50 мм рт. ст. Креатинин > 176, 7 мкмоль/л Мочевина > 7 ммоль/л Инфильтрация более чем одной доли, наличие полости распада, плевральный выпот, быстрое прогрессирование инфильтрата Ht < 30% Hb < 90 г/л Метаболический ацидоз Внелегочные очаги инфекции, сепсис или полиорганная недостаточность Невозможность ухода и лечения в домашних условиях Возраст старше 60 лет или моложе 5 лет, наличие сопутствующей патологии, неэффективность стартовой АБ терапии
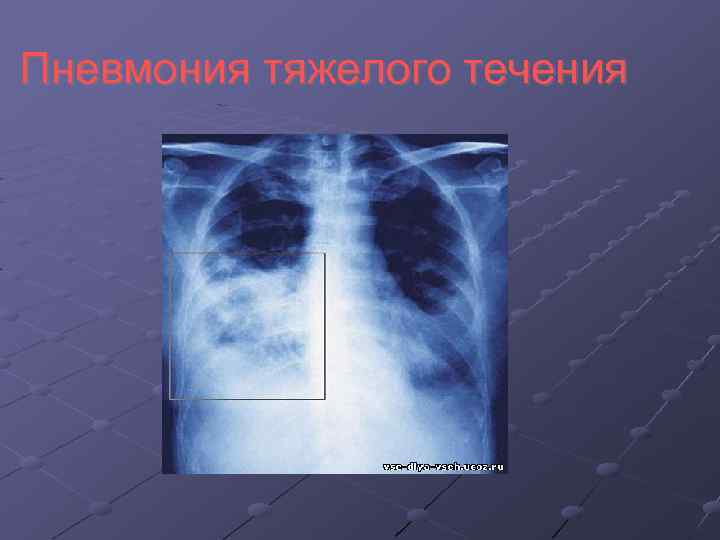
Пневмония тяжелого течения

Показания к госпитализации в ОРИТ Рекомендации Российского респираторного общества острая дыхательная недостаточность; ЧД более 30 в минуту Артериальная гипотония (САД < 90 мм рт. ст. ДАД < 60 мм рт. ст. ) Угрожающие жизни нарушения сердечного ритма и проводимости (ЧСС более 130 или менее 45 ударов в минуту, синоаурикулярная или атриовентрикулярная блокады, приводящие к нестабильному состоянию гемодинамики) Дву- или многодолевое поражение нарушение сознания или признаки поражения ЦНС (энцефалопатия, сопор, кома, менингит) Внелегочные очаги инфекции (перикардит, эндокардит, бактериемия и др. ) потребность в искусственной вентиляции легких; потребность в вазопрессорах более 4 ч; ОПН (диурез <20 мл/ч (при отсутствии гиповолемии), креатинин > 176, 7 мкмоль/л, мочевина > 7 ммоль/л) лабораторные данные (лейкопения менее 4 тыс; Sa. O 2 < 90%, Ра. О 2 < 60 мм рт. ст. , Ht < 30%, Hb < 90 г/л ДВС-синдром;

CURB 65/CRB 65

Вирусные пневмонии Вирусы, вызывающие поражение нижних отделов дыхательных путей, можно разделить на: Респираторные (вирус гриппа А и В, парагрипп, аденовирус, коронавирус, риновирус и др. ) Персистирующие (группа герпес вирусов, РСВ) РСВ способен длительно персистировать в подслизистой основе бронхов, поддерживая хроническое воспаление, и вызывать симптомы рецидивирующей хронической бронхообструкции. ЦМВ вызывает легочные инфекции у лиц с подавленным клеточным иммунитетом Коронавирусы вызывают развитие атипичной пневмонии или ТОРС Вирус гриппа А является возбудителем быстро прогрессирующего геморрагического бронхоальвеолита

Вирусные пневмонии Клинические проявления вирусных инфекций нижних дыхательных путей включают трахеобронхит, бронхиолит и пневмонию. Больные предъявляют жалобы на головную и мышечную боль, лихорадку, кашель, обычно с отделением слизисто-гнойной мокроты. На рентгенограмме органов грудной клетки, как правило, обнаруживают интерстициальную пневмонию или перибронхиальные уплотнения. Долевое поражение и плевральный выпот развиваются редко.

ТОРС Тяжелый острый респираторный синдром- тяжелая форма коронавирусной инфекции, характеризующаяся преимущественным поражением альвеолярного эпителия, циклическим течением и развитием острой дыхательной недостаточности. (протекает по типу РДСВ) Клиническая картина: ИП 2 -7 дней, может удлиняться до 10 -14 дней Начало болезни острое с озноба, головной боли, слабости, миалгий, головокружения, повышения температуры до 38. (фебрильная фаза). Так же может присоединяться кашель, насморк, боль в горле и симптомы поражения пищеварительного тракта – боль в животе, рвота, диарея. Через 3 -7 дней состояние улучшается и после непродолжительной ремиссии переходит во вторую фазу – респираторную. Вновь отмечается повышение температуры, упорный непродуктивный кашель, одышка. При осмотре отмечается бледность кожных покровов, цианоз губ и ногтевых пластинок, тахикардия. Перкуторно отмечаются участки укороченного перкуторного звука, выслушиваются мелкопузырчатые хрипы.

Дифференциальный диагноз Интоксикация (туберкулез, пневмонии различной этиологии) Острая ДН (ТЭЛА, застойная сердечная недостаточность, ОРДС, интерстициальные альвеолиты) Инфильтративные изменения в легких (злокачественные образования, туберкулез, ТЭЛА, ЗСН, ОРДС, лекарственные пневмопатии, обтурационный пневмонит, лучевой пневмонит) В пользу диагноза пневмония говорят: Выделение микробного агента Положительный эффект от АБТ Регресс и исчезновение клинико-рентгенологических изменений

Туберкулезное поражение легких Типичная локализация туберкулезного процесса S 1, 2, 6 Скудная аускультативная картина Постепенное начало (при некоторых формах острое) Незначительные изменения в анализах крови Наличие очагов распада и бронхогенного обсеменения Отсутствие или незначительный эффект от лечения неспецифическими АБТ
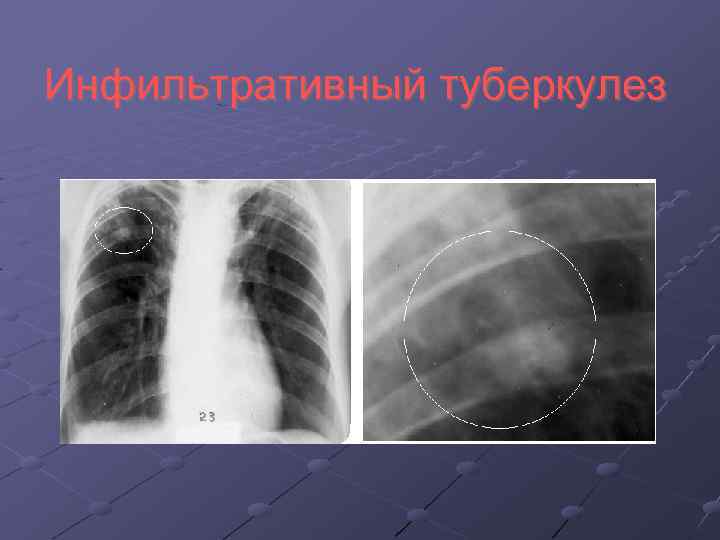
Инфильтративный туберкулез

ТЭЛА/ инфарктная пневмония Характерно для пациентов с: ХСН, фибрилляция предсердий Хроническая венозная недостаточность Коагулопатии Длительный постельный режим Диагностический минимум: Коагулограмма (Д-димер) УЗАС сосудов нижних конечностей ЭХО-КГ (ДЗЛА, расширение правых отделов сердца) КТ органов грудной клетки
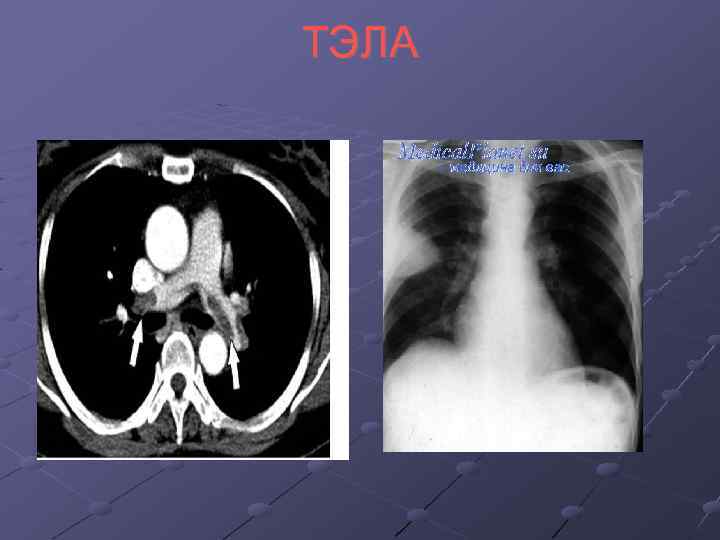
ТЭЛА

Гипостатическая пневмония Развивается у пациентов, длительно находящихся на постельном режиме (инсульт, травмы), в результате нарушения биомеханики дыхания (ограничение экскурсии диафрагмы). Рентгенологически: размытость корней легких, усиление сосудистого рисунка, снижение прозрачности легочных полей в базальных и прикорневых отделах, гидроторакс в пределах синусов, полисегментарное поражение нередко обоих легких. Меры профилактики: 1. Ранняя активизация больного в пределах постели 2. Вибромассаж грудной клетки 3. Дыхательная гимнастика 4. Кормление пациентов в сидячем положении.

Ателектаз сегмента или доли легкого Причиной развития ателектаза чаще всего являются опухоли крупных и средних бронхов, длительно находящиеся инородные тела бронхов Рентгенологически: инфильтрат треугольной форма, верхушкой обращенный в корню легкого Характерная для пневмонии клиническая картина, выраженный эффект АБТ, что затрудняет проведение дифференциального диагноза с внебольничной пневмонией. Однако через 2 -3 недели после курса АБТ у пациента снова появляются симптомы рецидивирующей ВП в тех же анатомических структурах. Для уточнения характера патологического процесса необходимо проведение КТ, фибробронхоскопии. При цитоморфилогическом исследовании смыва или биоптата бронха нередко обнаруживаются атипичные клетки.

Лекарственные поражения легких Наблюдается при длительном приеме препаратов, которые могут вызывать реакции в виде лекарственного интерстициального пневмонита по типу эозинофильной пневмонии или приступов преходящей бронхиальной обструкции (например, амиодарон). Данные реакции могут сопровождаться субфебрильной лихорадкой без выраженных воспалительных изменений в анализах крови, отмечается эозинофилия. Выраженный эффект от ГКС, отсутствие эффекта от АБТ.

Пневмомикоз Развивается у лиц с нарушениями местного или гуморального иммунитета как результат первичного или вторичного иммунодефицита. В анамнезе часто есть указания на предшествующее длительное лечение ГКС (системными, ингаляционными), цитостатиками, АБП широкого спектра действия, предшествующая химиолучевая терапия. Часто сопутствует грибковое поражение ЛОРорганов, грибковый глоссит, стоматит, трахеобронхит.

РДСВ Острый респираторный дистресс- синдром взрослых – тяжелая форма дыхательной недостаточности, характеризующаяся специфическими изменениями в легких – диффузной инфильтрацией, сопровождающейся некардиогенным отеком, альвеолярным коллапсом и острой дыхательной недостаточностью. РДСВ развивается как ответная реакция организма на стресс. Отмечается быстрое ухудшение состояния в течение 24 -48 часов, на рентгенограмме признаки двустороннего интерстициального отека легких в виде облаковидных инфильтратов. При исследовании КЩС определяются признаки респираторного алкалоза. АБТ терапия не эффективна, необходимо устранение первопричины РДСВ и адекватная респираторная поддержка. Диагностические критерии: 1. Острое начало. 2. Наличие предрасполагающего фактора. 3. Двусторонние диффузные инфильтраты на рентгенограмме лёгких. 4. Гипоксемия, определенная как Pa. O 2/Fi. O 2 26, 7 к. Па (<200 мм рт. ст. ). 5. Нет признаков левожелудочковой недостаточности (отсутствуют клинические проявления и/или ДЗЛА не более 15 мм рт. ст. ). 6. Снижение эластичности легких.
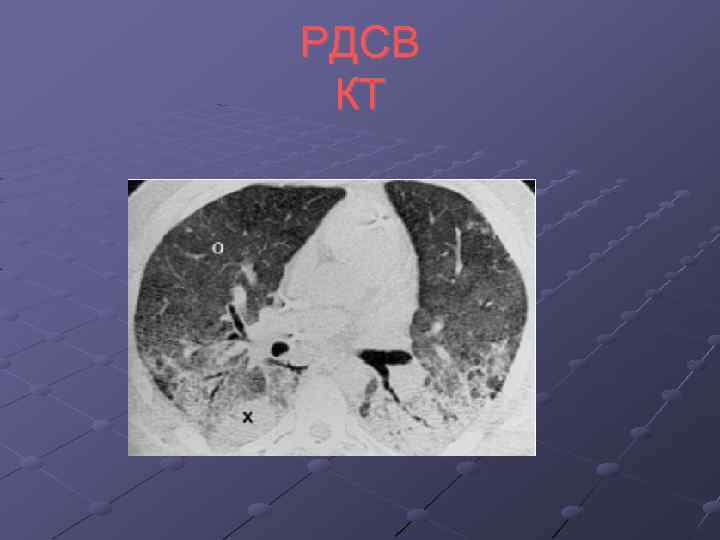
РДСВ КТ

Осложнения пневмоний Легочные осложнения Внелегочные осложнения Гнойные и деструктивные осложнения: Эмпиема плевры Абсцесс и гангрена легкого Множественная деструкция легких Кровохарканье Карнификация и плеврофиброз доли(ей) или сегментов легкого с образованием вторичных бронхоэктазов Сепсис (пневмококковый, стафилококковый и т. д. ) с ПОН ИТШ ДВС-синдром Нефропатия, лихорадочная альбуминурия Интоксикационная и гипоксическая энцефалопатия Менингит, менингоэнцефалит Психозы Отдаленные гемолимфогенные септические метастазы
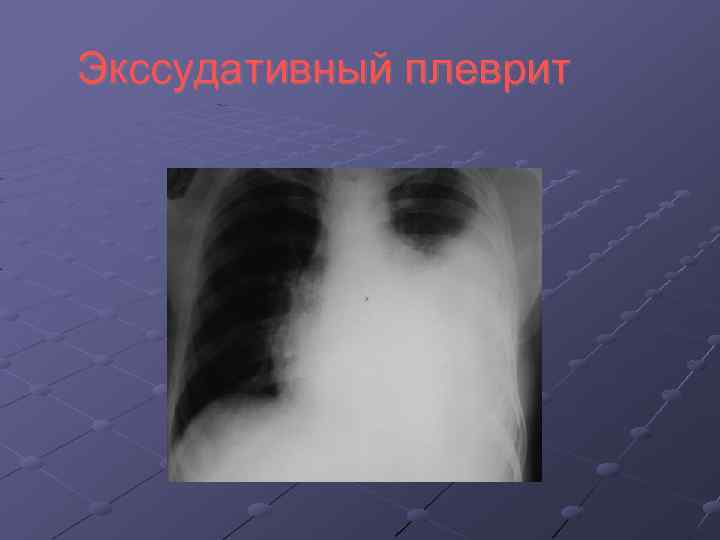
Экссудативный плеврит
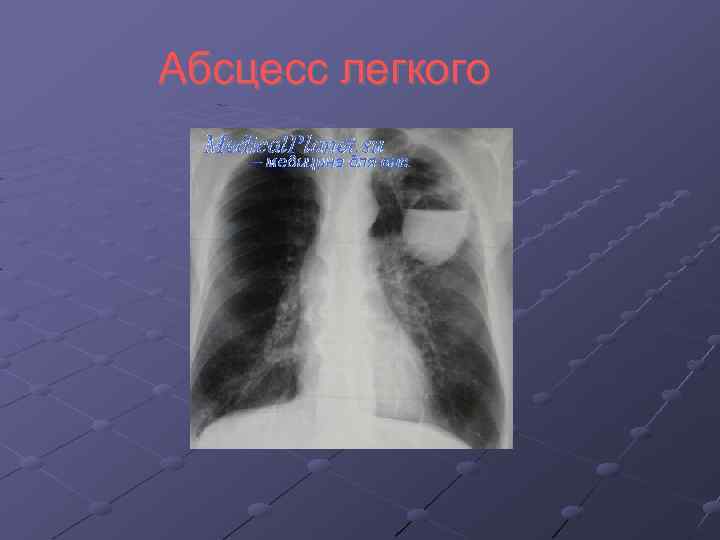
Абсцесс легкого

Лечение пневмоний Направления терапии: Этиотропное лечение: эмпирическая АБТ, скорректированная АБТ после выделения возбудителя и определения его чувствительности к АБ. Патогенетическое: отхаркивающие, дезинтоксикационные, бронхолитические (при бронхообструкции) средства, антиагреганты и тромболитики (профилактика тромбоза и эмболий), репаранты и иммунокоррегирующие средства (при деструктивное пневмонии) и др. Симптоматическое: противовоспалительные и анальгезирующие средства, противокашлевые средства

Стартовая эмпирическая АБТ ВП Группа больных Наиболее частые возбудители Препараты выбора Амбулаторные пациенты. Нетяжелые ВП у пациентов моложе 60 лет без сопутствующей патологии S. pneumoniae M. pneumoniae C. pneumoniae H. influenzae Амоксициллин внутрь или макролиды внутрь Альтернатива: цефалоспорины II Резерв: респираторные фторхинолоны Амбулаторные пациенты. Нетяжелые ВП у пациентов старше 60 лет и/или с сопутствующей патологией S. pneumoniae H. Influenzae S. aureus Enterobacteriaceae Амоксициллин/клавуланат, амоксициллин/сульбактам внутрь ± макролиды внутрь или РФХ IIIV внутрь Альтернатива: ЦС III парентерально

Госпитализированные пациенты. ВП нетяжелого, неосложненного течения. S. pneumoniae H. Influenzae C. Pneumoniae S. aureus Enterobacteriaceae Ингибиторзащищенные пенициллины или цефалоспорины II-III в/в ± макролид внутрь или респраторный фторхинолон в/в Эртапенем в/в ± макролид внутрь Госпитализированные пациенты в ОРИТ с ВП тяжелого течения. S. pneumoniae Legionella spp. S. aureus Enterobacteriaceae Ингибиторзащищенные пенициллины + макролиды в/в Цефалоспорины II-III + макролид в/в Респираторные фторхинолоны (левофлоксацин, моксифлоксацин) в/в +цефалоспорины III в/в При подозрении на инфекцию, вызванную синегнойной палочкой, препаратами выбора являются цефтазидим, цефепим, цефоперазон/сульбактам, тикарциллин/клавуланат, пиперациллин/тазобактам, карбапенемы (меропенем, дорипенем, имипенем), ципрофлоксацин При подозрении на аспирацию: амоксициллин/клавуланат, цефоперазон/сульбактам, тикарциллин/клавуланат, пиперациллин/тазобактам, карбапенемы
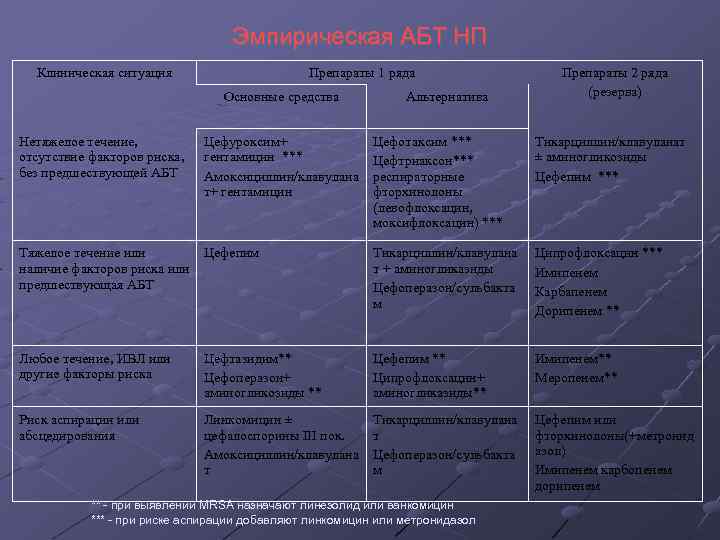
Эмпирическая АБТ НП Клиническая ситуация Препараты 1 ряда Основные средства Альтернатива Препараты 2 ряда (резерва) Нетяжелое течение, отсутствие факторов риска, без предшествующей АБТ Цефуроксим+ гентамицин *** Амоксициллин/клавулана т+ гентамицин Цефотаксим *** Цефтриаксон*** респираторные фторхинолоны (левофлоксацин, моксифлоксацин) *** Тикарциллин/клавуланат ± аминогликозиды Цефепим *** Тяжелое течение или наличие факторов риска или предшествующая АБТ Цефепим Тикарциллин/клавулана т + аминогликазиды Цефоперазон/сульбакта м Ципрофлоксацин *** Имипенем Карбапенем Дорипенем ** Любое течение, ИВЛ или другие факторы риска Цефтазидим** Цефоперазон+ аминогликозиды ** Цефепим ** Ципрофлоксацин+ аминогликазиды** Имипенем** Меропенем** Риск аспирации или абсцедирования Линкомицин ± цефалоспорины III пок. Амоксициллин/клавулана т Тикарциллин/клавулана т Цефоперазон/сульбакта м Цефепим или фторхинолоны(+метронид азол) Имипенем карбопенем дорипенем ** - при выявлении MRSA назначают линезолид или ванкомицин *** - при риске аспирации добавляют линкомицин или метронидазол

В настоящее время возрастает роль Гр- микроорганизмов в развитии НП и ВП тяжелого течения. А среди пациентов с НП возрастает частота выявления полирезистентной флоры, что затрудняет назначение адекватной АБТ. Профилактика НП: Непродолжительная ИВЛ Максимально короткие сроки пребывания в стационаре назначение АБ препаратов в эффективных дозировках Ранняя активизация больного

Критерии эффективности Рекомендуемые сроки АБТ применения АБТ Температура ниже 37, 5 Отсутствие интоксикации Отсутствие ДН (ЧД менее 20 в мин) Отсутствие гнойной мокроты Количество лейкоцитов в крови менее 10 тыс, нейтрофилов менее 80%, юных форм менее 10% Отсутствие отрицательной динамики на рентгенограмме Эффективность оценивается через 4872 часа. В случае отсутствия улучшения проводится повторное бактериологическое исследование для уточнения этиологического фактора и смена АБП. Нетяжелая пневмония (без осложнений) у лиц моложе 60 лет без сопутствующей патологии - до 34 дня нормальной температуры (в среднем 7 -10 дней) Тяжелая пневмония и пациенты старше 60 лет – в среднем 14 дней При подозрении на микоплазменную или хламидийную пневмонию – в среднем 14 дней При подозрении на пневмонию, вызванную стафилококковой или грамотрицательной микрофлорой, - в среднем 14 -21 день

Клинические признаки и состояния, не являющиеся показанием для продолжения или замены АБТ Клинические признаки Пояснения Стойкий субфебрилитет (температура в пределах 37, 0 -37, 5) При отсутствии других признаков бактериальной инфекции может быть проявлением неинфекционного воспаления, постинфекционной астении (вегетативной дисфункции), медикаментозной лихорадки Сохранение остаточных изменений на рентгенограмме (инфильтрация, усиление рисунка) Могут сохраняться в течение 1 -2 мес после перенесенной ВП Сухой кашель Может сохраняться в течение 1 -2 мес после перенесенной ВП, особенно у курящих, пациентов с ХОБЛ Сохранение хрипов при аускультации Могут сохраняться в течение 3 -4 нед и более после перенесенное ВП и отражает естественное течение заболевания (локальный пневмосклероз) Ускорение СОЭ Неспецифический показатель, не является признаком бактериальной инфекции Сохраняющаяся слабость, потливость Проявление постинфекционной астении

Патогенетическое лечение 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. Дезинтоксикация. Объем вводимой жидкости в пределах 1, 5 -2 л. Изотонический раствор хлорида натрия в сочетании с 5 -10% раствором глюкозы, реамберином, реополиглюкином, а также плазмаферез. + 1 л на каждый градус повышенной температуры. Лечение ДН: постуральная позиция тела, специальные режимы ИВЛ (с положительным давлением в конце выдоха), оксигенотерапия по 10 -15 мин в час, диуретики (при интерстициальном отеке легкого), ГКС, муколитики, повторные санационные бронхоскопии. Коррекция микроциркуляторных нарушений (особенно при тяжелом течение пневмонии и наличии осложнений) антикоагулянты и дезагреганты При сопутствующих аллергических реакциях короткие курсы системных ГКС. Нормализация бронхиальной проходимости (М-холинолитики и В 2 -агонисты) Лечебная гимнастика. ФЗТ (СВЧ, УВЧ, диатермия, индуктотермия, массаж, электрофорез, тепловые процедуры) Ингаляционныя терапия Фитотерапия Иммунокоррекция Местные отвлекающие процедуры

Симптоматическая терапия Жаропонижающие препараты, анальгетики. Противокашлевые средства Кровоостанавливающие средства

Режимы дозирования АБП

Режимы дозирования АБП(продолжение)
пневмонии 1.ppt